Инфекции нет от чего болит промежность
Обновлено: 25.04.2024
Боль в области половых губ наблюдается при неспецифических вульвите и вульвовагините, бартолините, кандидозе, гарднереллезе, ИППП, краурозе вульвы, вульводинии. Может быть постоянной или периодической. В большинстве случаев слабая или умеренная, имеет саднящий или жгучий характер, сочетается с зудом, патологическими выделениями. Реже сильная, дергающая, распирающая. Иногда дополняется слабостью, общей гипертермией. Причину симптома устанавливают по данным гинекологического осмотра, результатам лабораторных и аппаратных методик. Лечение включает общую и местную этиотропную терапию, физиопроцедуры, гормональные средства. Иногда показаны хирургические операции.
Общая характеристика
Боль в области половых губ чаще всего наблюдается при острых и хронических специфических и неспецифических инфекционных болезнях. Другими возможными причинами являются дегенеративные и атрофические изменения, аллергические реакции. При локальных воспалительных процессах существует опасность восходящего распространения инфекции с поражением влагалища, шейки и тела матки, яичников и фаллопиевых труб. Экзогенными факторами, способствующими развитию этой группы патологий, являются:
- пренебрежение гигиеной;
- механические травмы половых губ в процессе сексуальных контактов, при слишком продолжительном использовании прокладок, ношении грубой и тесной одежды;
- химическое раздражение и повреждение кожи при применении неподходящих гигиенических средств, попытках самолечения;
- злоупотребление антибиотиками, нерациональное использование гормональных контрацептивов, проведение лучевой терапии.
К числу эндогенных нарушений, создающих благоприятные условия для возникновения воспалительных и атрофических процессов в данной области, относятся:
- обменные и гормональные расстройства: снижение уровня эстрогенов, сахарный диабет, ожирение, дефицит витаминов и минеральных веществ;
- уретро-влагалищные, пузырно-влагалищные и ректовагинальные свищи;
- кожные заболевания: псориаз, экзема промежности;
- глистные инвазии, дисбактериоз кишечника.
Почему болят половые губы
Бактериальный вульвит
Острый вульвит проявляется болезненностью, усиливающейся при прикосновении, движениях, мочеиспускании. Наблюдаются зуд, жжение. Половые губы покрасневшие, отечные, иногда покрытые эрозиями и язвочками. При воспалении, вызванном стафилококком, выделения густые и желтоватые, кишечной палочкой – зеленоватые, водянистые, с неприятным запахом. Иногда наблюдается общая гипертермия, паховый лимфаденит. При вульвите у девочек возможны нарушения сна, повышенная нервная возбудимость.
При хроническом вульвите боли, отек и гиперемия выявляются на отдельных участках половых губ. Отмечаются зуд, жжение, скудные бели. Сальные железы области промежности гипертрофируются. Для патологии характерно волнообразное течение с частыми рецидивами. У девочек на фоне хронического воспаления и изъязвления могут формироваться синехии.
Бактериальный вульвовагинит
Чаще выявляется у женщин климактерического возраста и девочек до 10 лет. При острой форме, как в предыдущем случае, обнаруживаются зуд, жжение, болевые ощущения, отек и покраснение. Область промежности и внутренняя поверхность бедер нередко гиперемированные, мацерированные, покрытые расчесами. Вид белей определяется типом возбудителя. В тяжелых случаях возникают общеинфекционные симптомы, в зоне поражения появляются эрозии. При хроническом течении вульвовагинита признаки выражены менее ярко, преобладают зуд и патологические выделения.
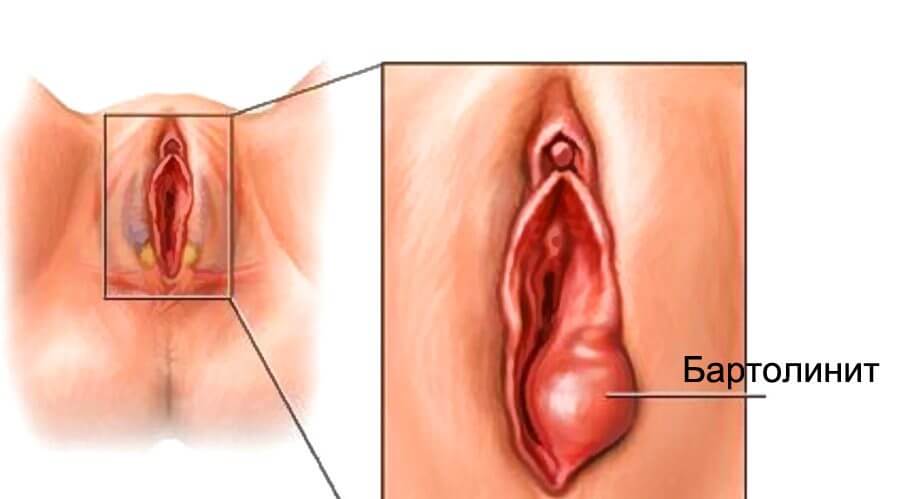
Бартолинит
Может быть специфическим или неспецифическим. Вначале малая половая губа с одной стороны краснеет и отекает, в области протока бартолиновой железы образуется узелок. Затем нижняя треть большой половой губы также становится отечной, умеренно болезненной. Отмечаются зуд, незначительное недомогание. Температура тела иногда поднимается до субфебрильных цифр.
При развитии гнойного бартолинита односторонняя боль резко усиливается. Болевые ощущения приобретают дергающий, пульсирующий, разрывающий характер. Состояние ухудшается, наблюдаются лихорадка, признаки общей интоксикации. Симптоматика особенно ярко выражена при абсцессе бартолиновой железы.

Кандидоз
В течение жизни молочница хотя бы раз диагностируется у 75% женщин. Основными симптомами являются жжение и зуд в области вульвы в сочетании с обильными творожистыми молочно-белыми выделениями с дурным запахом. Неприятные ощущения усиливаются в ночные часы, после приема ванны и мочеиспускания, могут сочетаться с незначительной болезненностью. Во время сексуальных контактов боль и раздражение усиливаются.
Гарднереллез
Является наиболее распространенным бактериальным вагинозом. Наряду с жжением и зудом, женщину с гарднереллезом беспокоят отек и покраснение половых губ, обильные однородные пенистые, водянистые или пастообразные сероватые выделения с запахом гниющей рыбы. Болезненность половых губ незначительная, возникает или усиливается при сексуальных сношениях и мочеиспускании. Общее состояние не нарушено.
Как и при других инфекционных процессах, превалирующими признаками являются жжение, зуд, выделения из половых путей. Болевой синдром на начальных стадиях отсутствует или выражен незначительно. Усиливается при раздражении, мацерации, образовании эрозивных дефектов, развитии бартолинита.
- Гонорея. Длительность инкубационного периода колеблется от 5 до 10 дней. Первым симптомом становятся обильные белые или желтоватые выделения, которые женщина нередко трактует, как признак неспецифического вагинита. На ИППП указывают уретрит, паховый лимфаденит. Возможен бартолинит, сопровождающийся резкой односторонней болезненностью, симптомами интоксикации.
- Хламидиоз. Инкубационный период составляет около 3 недель. Отмечаются боли и жжение в зоне вульвы. Появляются рези во время мочеиспускания, моча становится мутной. Иногда наблюдается субфебрилитет. При обострении хронического процесса перечисленные симптомы дополняются признаками восходящей инфекции – болями внизу живота, паху и области поясницы.
- Микоплазмоз. Симптомы, в среднем, манифестируют через 2 недели после заражения. Боли саднящие, неинтенсивные, дополняются необильными прозрачными выделениями. При распространении инфекции на соседние структуры отмечаются рези при мочеиспускании, болезненность в области живота, расстройства менструального цикла, межменструальные кровотечения.
- Трихомониаз. Признаки возникают спустя 5-14 дней после инфицирования. Резь, боль и зуд распространяются на половые губы, уретру, влагалище. Вульва отечна. Наблюдаются зловонные зеленоватые или желтоватые обильные пенистые бели, иногда – с примесью крови. Возможны ухудшение самочувствия, субфебрилитет, боли в животе.
При генитальном герпесе боль, парестезии, зуд, дизурия и патологические выделения обнаруживаются еще на стадии продрома. При появлении высыпаний выраженность симптоматики несколько уменьшается. Затем пузырьки вскрываются, оставляя после себя болезненные язвы и эрозии. В периоде заживления область дефектов покрывается корочками и заживает, проявления постепенно исчезают.
Крауроз вульвы
Патология наблюдается преимущественно у пожилых женщин. Ведущим симптомом крауроза вульвы является невыносимый приступообразный зуд, усиливающийся в ночное время. Расчесывание половых органов становится причиной появления ссадин, трещин, кровоизлияний и очагов воспаления. Зуд дополняется болевым синдромом. Вначале половые губы отечные, гиперемированные, в последующем – сморщенные, сухие, шероховатые.
Вульводиния
Данное заболевание характеризуется хронической болью в области половых губ, клитора, преддверия влагалища. При собственно вульводинии болезненные ощущения постоянные, при вульварном вестибулите – приступообразные, провоцируемые давлением на зону преддверия. Патология развивается на фоне нейропатии полового нерва, аллергических реакций или индивидуальной повышенной чувствительности к раздражителям (синтетическое белье, гигиенические средства, оксалаты в моче и пр.).
Боль может быть тупой, острой, ноющей. Возникает или усиливается при движениях, введении тампонов, половых актах, ношении тугого или грубого белья. Возможны зуд и ощущение саднения. У одних женщин выявляются объективные изменения – отек, гиперемия, высыпания, белесоватые участки, язвы, эрозии. У других пациенток наружные половые органы выглядят нормально.
Диагностика
Определение характера патологии находится в ведении врача-гинеколога. Первичная диагностика ИППП производится в рамках базового обследования, при необходимости уточнения диагноза и назначения лечения пациентку направляют к венерологу. План диагностических мероприятий при болях в области половых губ может включать следующие процедуры:
- Опрос. Специалист устанавливает характер и продолжительность боли, обстоятельства ее возникновения, другие симптомы. Для определения возможных причин болевого синдрома проводит подробный сбор анамнеза: особенности менструального цикла, количество беременностей и родов, наличие гинекологических, аллергических и соматических патологий.
- Гинекологический осмотр. Врач оценивает состояние малых и больших половых губ, промежности, области ануса. Провоиздит осмотр в зеркалах и влагалищное исследование. Методика позволяет обнаружить отек, покраснение, атрофические изменения, язвочки, эрозии и другие признаки, указывающие на этиологию болевого синдрома.
- Бактериоскопия. При исследовании мазка у пациенток с воспалительными заболеваниями выявляется большое количество лейкоцитов. Характер микрофлоры зависит от типа инфекции. При бактериальных вагинитах и вульвовагинитах чаще преобладают кокки. У больных кандидозом выявляются клетки грибов и нити мицелия.
- Микробиологическое исследование. По результатам посева устанавливают особенности микрофлоры и чувствительность патогенных микробов к антибиотикам. Упорное рецидивирующее течение кандидоза рассматривается как показание к определению подвида грибков и их чувствительности к антимикотическим средствам.
- ПЦР-анализ. Является точным высокоинформативным способом идентификации возбудителей ИППП. Преимуществом методики считается возможность выявлять любые микроорганизмы: бактерии, грибки, простейших, вирусы.
- Биопсия вульвы. Рекомендована при язвах, эрозиях, зонах атрофии на половых губах. Осуществляется для исключения злокачественных новообразований. Полученный материал исследуют в ходе гистологического или цитологического анализа.
- Кольпоскопия. Показана при неспецифических вульвовагинитах, восходящем распространении специфических инфекций. Позволяет визуализировать эрозии, воспалительные изменения.
- Гинекологическое УЗИ. Дает возможность оценить состояние внутренних половых органов, диагностировать сопутствующие патологические процессы или установить причину развития воспаления половых губ (например, при раздражении выделениями на фоне сальпингоофорита).
- Другие анализы. При признаках интоксикации назначают общий анализ крови для оценки выраженности воспалительных изменений. Всем пациенткам выполняют общий анализ мочи. При подозрении на раздражение вульвы вследствие паразитозов производят соскоб на энтеробиоз, исследование кала на яйца глист. При провоцирующих эндокринных и обменных нарушениях изучают показатели биохимического анализа крови.

Лечение
Консервативная терапия
Перечень общих рекомендаций при большинстве патологий, сопровождающихся болью в области половых губ, предполагает изменение гигиенических привычек, половой покой, коррекцию режима и характера питания, отказ от использования синтетического белья, высокоаллергенных или раздражающих гигиенических средств. Терапевтические мероприятия при воспалительных и инфекционных процессах включают:
- Антибактериальные средства. При бактериальных инфекциях назначают антибиотики для системного и местного (кремы, свечи, вагинальные таблетки) применения, подобранные с учетом антибиотикочувствительности.
- Другие этиотропные медикаменты. При полимикробных вульвитах и вульвовагинитах используют комбинированные препараты с антибактериальным, антипротозойным и антимикотическим действием. При кандидозах эффективны антимикотики, при ВПЧ и папилломатозе – противовирусные лекарства.
- Местные мероприятия. При вульвитах рекомендованы вагинальные свечи, спринцевания с растворами антисептиков и отварами трав, сидячие ванночки. При остром бартолините результативны СМТ, УВЧ и УФО, при хроническом – озокерит, парафин, инфракрасный лазер, грязевые аппликации.
- Лечение фоновых патологий. По показаниям проводят коррекцию инсулинотерапии или дозы сахароснижающих средств при сахарном диабете, назначают противоаллергические препараты, осуществляют дегельминтизацию, санируют инфекционные очаги.
Пациенткам с вульводинией рекомендуют отказаться от употребления продуктов с высоким содержанием оксалата кальция (сельдерея, земляники, шоколада), чтобы уменьшить количество этого соединения в моче. При неинтенсивных болях полезны упражнения для укрепления мышц тазового дна. Эффективны бальнеотерапия и физиотерапия. При наличии признаков атрофии используют свечи и кремы для стимуляции регенерации. При гипофунции яичников назначают гормональную терапию.
Больным с краурозом вульвы рекомендуют антигистаминные и седативные средства. При упорном зуде выполняют блокаду полового нерва. Местно применяют гормональные мази с эстрогенами, андрогенами, кортикостероидами и прогестероном. Тип лекарства подбирают с учетом возраста и эндокринного статуса. Эффективны бальнеопроцедуры, рефлексотерапия, лазеротерапия, фотодинамическая терапия, рентгенотерапия. Необходим прием биостимуляторов, иммунокорректоров и витаминных препаратов.
Хирургическое лечение
В большинстве случаев боль в зоне половых губ устраняется консервативными методами. Операции могут потребоваться при наличии следующих патологий:
- Бартолинит:марсупиализация, удаление кисты, удаление бартолиновой железы, вскрытие абсцесса.
- Крауроз вульвы: криодеструкция, лазерная абляция или денервация вульвы, при подозрении на злокачественное перерождение тканей – вульвэктомия.
- Кондиломатоз:радиочастотная абляция, лазерная вапоризация, криодеструкция, электрокоагуляция, резекция вульвы, вульвэктомия.
2. Гинекология. Национальное руководство/ под ред. Савельевой Г.М., Сухих Г.Т., Манухина И.Б. – 2013.
4. Вульводиния: современный взгляд на проблему/ Максимова М.Ю. и др.// Неврология, нейропсихиатрия, психосоматика – 2021 – Т.13, №2.
Боли в гениталиях у женщин возникают при гинекологических патологиях, травматических повреждениях, новообразованиях, локальных инфекционных процессах. Иногда имеют иррадиирующий характер, наблюдаются при поражениях костно-мышечной системы, нижних отделов кишечника и мочевых путей. Этиологию симптома определяют на основании жалоб, анамнеза, гинекологического осмотра, инструментальных исследований и лабораторных анализов. В ходе лечения применяются медикаментозные и физиотерапевтические методики. При наличии показаний проводятся операции.
Общая характеристика
Боли в гениталиях широко распространены, в течение жизни неоднократно возникают практически у всех женщин. Бывают физиологическими или патологическими. Незначительные неприятные ощущения в нижней части живота в течение 2-3 дней иногда сопутствуют овуляции. Многих пациенток беспокоят дискомфорт, тянущие или ноющие боли над лоном в первые дни менструации.
Болезненность в зоне наружных гениталий может вызываться натирающим бельем, неудобной позой во время полового акта или неоднократными сношениями в течение короткого промежутка времени. На физиологический характер симптома у женщины указывают его кратковременность, связь с внешними факторами, быстрое исчезновение после устранения провоцирующих обстоятельств.
Боли, свидетельствующие о наличии патологических процессов, бывают острыми и хроническими. Острый болевой синдром быстро нарастает, нередко сопровождается прогрессирующим ухудшением общего состояния, может указывать на развитие патологий, требующих неотложной медицинской помощи, иногда – представляющих опасность для жизни.
Хронические боли преимущественно периодические, связанные с менструальным циклом или внешними факторами (переохлаждением, сексуальными контактами, физической нагрузкой). Чаще ноющие или тянущие, слабые либо умеренно выраженные. Иногда в рамках хронических процессов наблюдаются острые болевые приступы.
Почему женщин беспокоит боль в гениталиях
Боль в лобке
Боли в области лобка у женщин часто связаны с патологиями костно-мышечной системы. Повреждения костной и хрящевой ткани, окружающих мягкотканных структур бывают травматическими или нетравматическими. В ряде случаев развиваются на фоне беременности. Симптом возникает непосредственно в проекции лобка, по срединной линии, справа или слева от нее.
Другой возможной причиной являются патологические процессы в области матки и нижних мочевых путей. В этом случае эпицентр, как правило, находится чуть выше лонного сочленения, боль отдает в лобок. Реже иррадиация в лоно наблюдается при поражении придатков. Болезненные ощущения у женщин провоцируются следующими состояниями:
- Травматические повреждения: ушибы лона, разрывы симфиза, переломы ветвей лобковой кости.
- Гнойно-воспалительные процессы:остеомиелит.
- Доброкачественные и злокачественные неоплазии: остеомы, остеохондромы, хондробластомы, хондросаркомы, метастатические опухоли.
- Состояния, связанные с беременностью:симфизит, переломы таза у беременных на фоне локальных поражений (остеомиелит, туберкулез) или системных патологий (остеодистрофия, остеопороз).
- Заболевания матки:эндометрит (острый, хронический, послеродовой), эндометриоз, саркома и рак матки.
- Патологии придатков:сальпингит, аднексит, кистозные образования, трубная беременность.
- Болезни мочевого пузыря: острый и хронический цистит, туберкулез, конкременты, рак.
Боли в половых губах
Самым распространенным этиофактором считаются специфические и неспецифические инфекции. Кроме того, боль в вульве возникает на фоне аллергии, атрофических процессов. Благоприятными обстоятельствами для развития поражений половых губ у женщин считаются пренебрежение правилами гигиены, использование неподходящих уходовых средств, неудобное белье, жесткий секс, прием некоторых медикаментов, гормональные расстройства, обменные и кожные патологии. Боль в гениталиях вызывают:
- Воспалительные процессы: вульвит, вульвовагинит, бартолинит.
- Половые инфекции: гонорея, хламидиоз, микоплазмоз, уреаплазмоз, трихомоноз, кондиломатоз, генитальный герпес.
- Невоспалительные болезни: крауроз вульвы, вульводиния.
- Другие причины: синдром хронической тазовой боли, варикозное расширение вен малого таза.

Боль во влагалище
Причины боли в вагине достаточно разнообразны. Наряду со специфическими и неспецифическими инфекционными заболеваниями, симптом может свидетельствовать о наличии травм, объемных процессов, опущения внутренних органов, свищей, врожденных аномалий и др. Частым сопутствующим признаком являются патологические выделения. Нередко определяется усиление болевого синдрома при половых контактах. Этот вид боли у женщин обнаруживается в следующих случаях:
- Травмы: надрывы, разрывы, инородные тела.
- Вагиниты: кандидоз, гарднереллез, специфические инфекции.
- Объемные процессы: доброкачественные новообразования, рак и саркома влагалища, иногда – крупные кисты гартнерова протока либо вагины.
- Генитальный пролапс:опущение влагалища либо матки.
- Свищи: уретро-влагалищные, пузырно-влагалищные, ректовагинальные.
- Гематокольпос: атрезия вагины или девственной плевы.
При диспареунии болевой синдром связан с сексуальным контактом, появляется до, после либо в процессе соития, существенно варьируется по силе и характеру неприятных ощущений. Иногда симптом определяется у женщин с эндометриозом. Реже иррадиация во влагалище отмечается при проктологических и урологических болезнях.
Боль в промежности
Близость гениталий, прямой кишки, а также нижних отделов мочевыводящих путей обуславливает разнообразную этиологию болей в промежности у женщин. В некоторых случаях причиной становятся дерматологические патологии, грыжи. В зависимости от характера процесса боль появляется остро либо беспокоит хронически, локализуется в глубине промежности либо имеет поверхностный характер. Болевым синдромом в данной зоне сопровождаются:
- Гинекологические заболевания:вульвит, вульвовагинит, вульводиния, бартолинит, ретроцервикальный эндометриоз. Иногда в промежность иррадиируют боли при поражении матки и придатков.
- Травмы:разрывы промежности и влагалища в родах, травматические повреждения в результате сексуального насилия, бытовые травмы половых органов у девочек.
- Беременность: на поздних сроках (при давлении головки плода на мягкие ткани), в послеродовом периоде, особенно – при осложненных родах, разрывах, наложении швов.
- Проктологические болезни:прокталгия, проктит, парапроктит, анальная трещина, тромбоз геморроидальных узлов.
- Другие причины: промежностные грыжи, кокцигодиния, поражение нижних участков мочевыводящих путей, фурункулы кожи промежности.
Боль в паху
Боль в паху у женщин может быть связана не только с заболеваниями гениталий. В этой области нередко возникают кожные инфекции. Здесь же располагаются регионарные лимфатические узлы, в которые попадают инфекционные агенты как из половых органов, так и из других очагов. Иногда наблюдается иррадиация болевых ощущений из соседних зон. Возможные причины боли:
- Дерматологические болезни:фолликулит, фурункул, карбункул, абсцесс.
- Грыжи:паховые, бедренные, рецидивные, ущемленные.
- Паховая лимфаденопатия: гонорея, генитальный герпес, реже другие ИППП, неспецифические лимфадениты при локальных гнойных процессах в области стоп, голеней и бедер, тромбофлебите.
- Гинекологические патологии:спайки после операций, иррадиация при поражении матки, яичников и маточных труб.
- Заболевания ЖКТ: хронические запоры, аппендицит, сигмоидит, рак нижних отделов толстой кишки.
- Ортопедические и травматологические проблемы: АРС-синдром, растяжение связок, коксартроз, перелом шейки бедра.
Двусторонние боли более типичны для ИППП и гинекологических болезней. При аппендиците симптом выявляется справа, при вовлечении сигмовидной кишки – слева. В остальных случаях болевые ощущения могут локализоваться с любой стороны.
Диагностика
Определение этиологии боли в гениталиях производится врачом-гинекологом. Женщин с экстрагенитальной патологией направляют на консультацию к проктологу, урологу, дерматологу. В процессе опроса выясняют время и обстоятельства появления болевого синдрома. Изучают его характер, длительность, интенсивность, связь с различными внешними (холод, нагрузка, сексуальные контакты) и внутренними (фаза менструального цикла) факторами.
В рамках общего осмотра обнаруживают грыжевые выпячивания, гнойники и другие изменения. При подозрении на травму костных структур оценивают стабильность тазового кольца, определяют наличие внешней деформации, кровоподтеков, вынужденного положения конечности и пр. При болезнях ануса и прямой кишки женщинам проводят проктологический осмотр для выявления свищевых отверстий, трещин, геморроидальных узлов, признаков проктита. План обследования включает следующие диагностические процедуры:
- Гинекологический осмотр. Позволяет подтвердить наличие травм, воспаления, генитального пролапса, свищей, объемных процессов, аномалий развития. Врач осматривает наружные гениталии, изучает влагалище и шейку матки при помощи специальных зеркал, проводит бимануальное исследование. По показаниям выполняет ректовагинальный осмотр, пункцию заднего свода влагалища, зондирование полости матки, специальные пробы.
- Ультрасонография. Женщинам назначают трансабдоминальное, трансвагинальное или комбинированное УЗИ малого таза. Методика применяется для обнаружения патологических изменений внутренних гениталий, оценки состояния поддерживающих структур. При проктологических заболеваниях осуществляют УЗИ прямой кишки, при урологических патологиях – УЗИ мочевого пузыря или уретры, при грыжах – УЗИ грыжевого выпячивания, при симфизите – УЗИ лонного сочленения.
- Лучевые методы. При травматических повреждениях, костных и хрящевых опухолях, остеомиелите показаны рентгенография таза или шейки бедра. Беременным женщинам исследование проводят по жизненным показаниям. Пациенткам с симфизитом снимки лонного сочленения делают после родов. При болезнях матки и придатков иногда назначается гистеросальпингография, при заболеваниях органов ЖКТ – ирригоскопия либо проктография, при урологических патологиях – уретрография, цистография, обзорная и экскреторная урография.
- Эндоскопические методики. Для установления причины боли в гениталиях может быть рекомендовано выполнение гистероскопии, колоноскопии, ректороманоскопии, уретроскопии, цистоуретроскопии. При подозрении на экстренную патологию, требующую проведения неотложного хирургического вмешательства (острый аппендицит, трубную беременность) иногда необходима диагностическая лапароскопия.
- Лабораторные анализы. Стандартная программа обследования включает микроскопию мазка, ОАК, ОАМ. При выявлении признаков инфекционно-воспалительного процесса назначают микробиологическое исследование для установления возбудителя, ПЦР, ИФА или РИФ для исключения специфических инфекций. При опухолях производится морфологический анализ биоптатов.

Лечение
Консервативная терапия
Лечебную тактику выбирают с учетом причины боли в гениталиях. Возможно использование следующих препаратов и немедикаментозных методик:
- Обезболивающие средства. НПВС и ненаркотические анальгетики применяют только после установления диагноза, особенно – при возникновении острых состояний. Самовольный прием лекарств может исказить клиническую картину болезни и затруднить проведение диагностических мероприятий.
- Противомикробные медикаменты. Неспецифические инфекции на начальной стадии рассматриваются, как повод для назначения антибиотика широкого спектра действия. При недостаточной эффективности лекарство заменяют с учетом результатов микробиологического исследования. При кандидозе необходимы противогрибковые средства. При ИППП могут потребоваться антибактериальные, противопротозойные или противовирусные препараты.
- Другие средства. Схема лечения может включать гормональную терапию, спазмолитики, диуретики, венотоники, антиагреганты, антиоксиданты, витаминные комплексы, лекарства для улучшения местного кровообращения, медикаменты с седативным действием, вегетокорректоры. Возможно проведение микроклизм, назначение ректальных свечей. При АРС-синдроме, СХТБ осуществляются лечебные блокады.
- Физиотерапевтические процедуры. В рамках терапии заболеваний, сопровождающихся болью в гениталиях, применяют промежностный душ, магнитотерапию, лазеротерапию, диадинамотерапию, ультразвук, лекарственный электрофорез. При травмах ортопедических болезнях рекомендованы массаж, ЛФК.
Хирургическое лечение
При боли в гениталиях женщинам выполняются следующие оперативные вмешательства:

На прием к урологу обращаются и мужчины и женщины. Один из частых симптомов в обоих случаях — боль в промежности и половых органах. Обследование, при наличии таких жалоб, всегда показывает серьезную патологию, так как боль у человека — самый главный сигнал проблем со здоровьем.
ПРИЕМ УРОЛОГА — 1000 руб. ПРИЕМ ГИНЕКОЛОГА — 1000 руб. КОНСУЛЬТАЦИЯ ВРАЧЕЙ ПО РЕЗУЛЬТАТАМ УЗИ, АНАЛИЗОВ — 500 руб.!
Боль в промежности у мужчин и женщин
В области промежности расположены наружные половые органы, мочеиспускательный канал, анальное отверстие. Поэтому боль в этой зоне чаще всего связана с заболеваниями именно этих систем. Причин для боли может быть очень много.

Выявлять главный фактор, спровоцировавший боль, помогает уточнение локализации ощущений и четкое определение характера боли. Рассмотрим основные причины болезненных ощущений в области промежности.
Причины острой боли в промежности
Возникновение острой, резкой боли в зоне половых органов может указывать на следующие заболевания и состояния:
- Простатит. Мужчина при обострении простатита испытывает интенсивную боль, которая распространяется на головку полового члена и к анальному отверстию.
- Уретрит. Характерная особенность боли воспалении уретры — усиление дискомфорта при опорожнении мочевого пузыря.
- Абсцесс предстательной железы. Боль очень сильная и имеет односторонний характер, со стороны участка нагноения. Пациенты отмечают неприятные ощущения в области позвоночника и прямой кишки. Состояние сопровождают затруднение мочеиспускания, запоры, гипертермия (повышение температуры) в области воспаления.
- Рак предстательной железы. Острая боль в промежности — признак поздней стадии онкологии (рака предстательной железы).
- Ущемление полового нерва. В промежности сконцентрировано много нервных окончаний. Защемление любого из них становится причиной острой резкой боли, которая стихает при ходьбе и усиливается в положении сидя или лежа.
- Беременность, период после родов. Боль в этой зоне у беременных может быть вызвана сдавливанием седалищного нерва (при беременности) и быть сигналом к началу родов. Острая послеродовая боль встречается у женщин, получивших множественные разрывы при родах.
- Травмы промежности. Любые механические повреждения — ушибы, разрывы, порезы тканей и т.д. , вызывают резкую боль.
Причины тянущих болей
У мужчин ноющие, тянущие боли в промежности сопровождают хронический простатит, уретрит и воспалительные процессы семенного бугорка (колликулит). Воспаления с тянущей постоянной болезненностью, усиливающейся в процессе дефекации, включают куперит. Если боль у мужчины возникает после полового акта и ощущается в области яичек, нужно провериться на варикоцеле.
У женщин тянущие боли наблюдаются при беременности и могут быть вызваны синдромом хронической тазовой боли. Колющие и ноющие боли в промежности могут развиваться при воспалении слизистой оболочки влагалища (вагинит).
Боль в половых органах
Болезненность внутренних и наружных половых органов – симптом, который может коснуться и женщин, и мужчин. В случае с женщинами, основная причина боли и дискомфорта в половых органах — заболевания репродуктивной системы — воспаления матки, маточных труб, яичников и влагалища. Ещё одна причина — патологии клитора и половых губ.
Что касается мужчин, то болезненность в половых органах (половой член, яички) могут вызывать заболевания, связанные с предстательной железой, семенными пузырьками и семявыносящими путями. Рассмотрим наиболее распространенные причины дискомфорта в половых органах для представителей обоих полов.
Причины болей в половых органах у женщин
Болезненность в половых органах у женщин может возникать при следующих заболеваниях и состояниях:
- Менструация. Тянущие и ноющие боли различной интенсивности внизу живота и в области половых органов могут не иметь опасной патологической основы, а являться признаком менструального синдрома.
- Воспалительные заболевания женских половых органов. Острой интенсивной болью в этой области, разливающейся на всю нижнюю зону живота, характеризуется воспаление матки и придатков (эндометрит и аднексит). Пациентки при этом особенно жалуются на локализацию боли в надлобковой зоне. Важный признак — болезненность имеет свойство постепенно усиливаться. Развивается боль обычно в менструальный или постменструальный период, а также часто проявляется у женщин после родов. Часто сопровождается повышением температуры тела.
- Внематочная беременность, повреждение маточной трубы. Боль в этом случае развивается резко и отличается особенной интенсивностью, характеризуясь как острая. Состояние очень опасное и требует немедленного врачебного вмешательства.
- Опухоли яичников и перекручивание ножки кисты. Боли опухолевой природы могут длительное время проявляться как тянущие и отдавать в область половых органов. На поздних стадиях болевой синдром обычно усиливается.
- Эндометриоз. Патологическое разрастание слизистой оболочки, выстилающей матку, также сопровождается болью в области влагалища и наружных половых органов.
- Травмы. Механические повреждения гениталий сопровождаются выраженной болью.
- Бартолинит. Заболевание имеет инфекционную природу и вызывает боль в наружных половых органах, которая усиливается при ходьбе.
Причины боли в половых органах у мужчин
Представители сильного пола часто сталкиваются с болевым синдромом половой локализации, который может быть вызван различными факторами — начиная от чрезмерной нагрузки, заканчивая опухолевыми процессами. Наиболее распространенные причины болезненности мужских половых органов:
- перекрут яичка;
- эпидидимит, являющийся следствием инфекционных и воспалительных процессов;
- злокачественные и доброкачественные новообразования яичек;
- паховая грыжа;
- варикоцеле – состояние, связанное с расширением венозных структур;
- сперматоцеле – заболевание, имеющее кистозную природу;
- болезнь Пейрони, сопровождающаяся искривлением полового члена;
- воспалительные процессы, такие как баланит и баланопостит и т.д.
Обследование при болях в промежности и половых органах у мужчин и женщин
Лечением любых патологий в органах мочеполовой системы занимаются узкопрофильные врачи: у мужчин — уролог, у женщин — гинеколог. При обращении к врачу нужно будет пройти осмотр, сдать анализы и УЗИ. По короткой программе обследования достаточно пройти УЗИ малого таза, сдать мазок на инфекции и мочу.
Если причина не будет найдена, потребуются дополнительные исследования. Доктор может назначить:
- УЗИ матки — женщинам;
- УЗИ мошонки и яичек — мужчинам;
- УЗИ мочевого пузыря;
- Анализ крови на биохимию и другие анализы.
Своевременное обращение к специалистам медицинского центра Диана даст возможность не только избавиться от боли промежности и в половых органах, но и позволит устранить первопричину развития такого неприятного симптома.
Промежность – это зона ромбовидной формы между анусом и половыми органами.
Боль в промежности у женщин является симптомом множества самых разных патологических состояний.
Промежность – это место, где осуществляется крепление большей части тазовых мышц.
Поэтому она имеет множество источников отраженных болей (т.е. возникая у женщин в ином месте, боль отдает в промежность).

Характеристики боли в промежности у женщин
При постановке диагноза врач уделяет особое внимание характеристикам болевых ощущений, устанавливая их вид:
- острые (с длительностью до нескольких часов и внезапным началом) или хронические, беспокоящие пациентов на протяжении нескольких месяцев;
- довольно слабо выраженные или весьма мучительные;
- не меняющие свою интенсивность и ухудшающиеся в положениях сидя/стоя, при велосипедной езде;
- резкие, ноющие, тянущие и пр.;
- разлитые и локализованные и т.д.

Причины боли в промежности у женщин
У женщин причины такого состояния, как боли в промежности, включают нарушения:
- гинекологические;
- урологические;
- неврологические;
- сосудистые и др.
Острая резкая боль в промежности у женщин, имеющая связь с гинекологическими проблемами, может быть следствием:
- воспалительных заболеваний матки; ;
- травм или хирургических вмешательств в области малого таза и др.
Боль в области промежности у женщин бывает связана и с воспалением мочеиспускательного канала и прямой кишки.
С инфекционными (бактериальными, грибковыми, вирусными) болезнями.
С кожными заболеваниями (фурункулами, доброкачественными образованиями).
С проявлением синдрома хронической тазовой боли.
Тянущие боли в промежности у женщин часто характеризуют протекание хронического процесса.
Тех же хронических уретрита, проктита и пр.

Ноющая боль в промежности у женщин в норме может наблюдаться в послеродовом периоде, при овуляции.
Такие боли склонны к самопроизвольному снижению интенсивности.
Овуляторные боли могут носить односторонний характер.
Например, боль в промежности справа у женщин на протяжении 2 – 3 дней в середине менструального цикла.
Боли в промежности у женщин при беременности
Обычными являются и болезненные ощущения на последних неделях беременности.
Когда опустившийся плод оказывает давление на окружающие ткани, а кости таза начинают раздвигаться.

Чаще всего, такие проявления носят колющий характер.
Более интенсивные боли отмечаются при наличии у беременной варикозного расширения вен.
Резкая боль в данной области на фоне беременности может обуславливаться сдавлением рядом проходящего нерва плодом.
Усиливаются неприятные ощущения непосредственно перед родами.
В послеродовом периоде промежностные боли испытывают практически все родившие женщины.
Более интенсивные симптомы связаны с травмами в родах, менее интенсивные – с отеком, перерастяжением тканей.
Разрывы, наложение швов удлиняют период сохранения болей.
Синдром хронической тазовой боли у женщин
При таком синдроме упорные боли в нижней части живота отдают в паховую область и промежность.
При этом выявить органическую причину состояния не удается.
Болезненность в промежности носит простреливающий, тянущий характер.
Воспалительные заболевания органов малого таза (ВЗОМТ)
ВЗОМТ – целая группа заболеваний.
Включает такие патологии, как сальпингит, оофорит, эндометрит, перитонит тазовый, абсцесс тубоовариальный.
При данной патологии боли в нижней части живота, зачастую имеющие связь с менструацией, иррадиируют в область промежности, а также крестец и поясницу.
В промежности могут ощущаться зуд, жар, распирание.
Вульвовагинальные боли
Вульвовагинальные боли, способные отдавать в промежность, включают:
- вульводинию – патология с необъяснимыми болями в области вульвы; – боли при половом акте;
- вагинизм – болезненные мышечные сокращения в зоне входа во влагалище;
- боли, связанные с ВЗОМТ, травмами, новообразованиями и прочими болезнями.
Кокцигодиния
Кокцигодиния – боль в копчике, часто связанная с гипертонусом мышц тазового дна и обусловленная обычно травмой нерва.
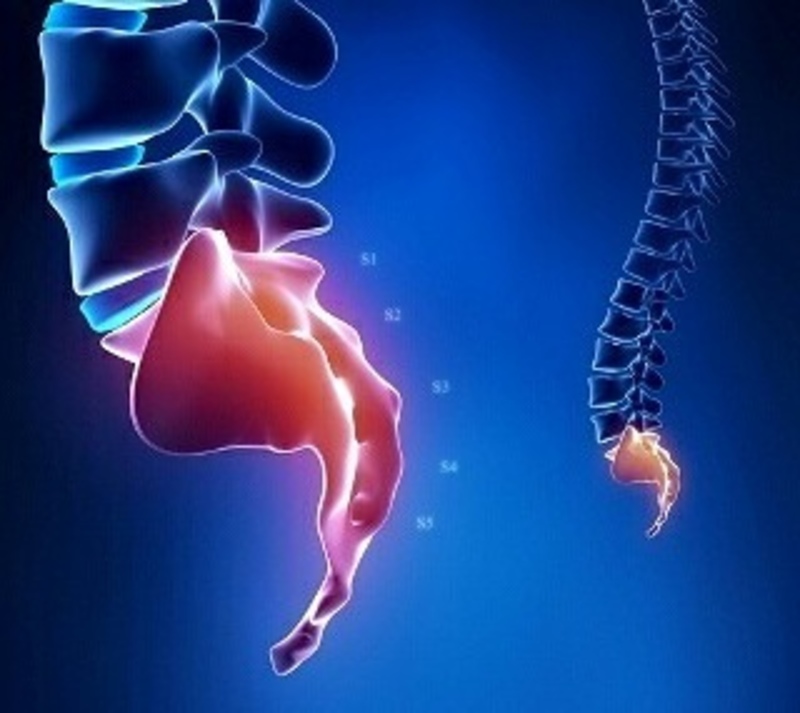
Одним из проявлений состояния является спазм мышц промежности.
Вынуждает больных использовать специальные мягкие подушки при необходимости длительного сидения.
Читайте также:

