Инфекции нижних дыхательных путей реферат
Обновлено: 18.04.2024
Инфекции нижних дыхательных путей (ИНДП) являются одними из наиболее распространенных заболеваний человека и до настоящего времени занимают ведущее место в структуре заболеваемости и смертности от инфекционных болезней.
Инфекции нижних дыхательных путей (ИНДП) являются одними из наиболее распространенных заболеваний человека и до настоящего времени занимают ведущее место в структуре заболеваемости и смертности от инфекционных болезней. Так, в отношении заболеваемости внебольничной пневмонией (ВП) известно, что ежегодно общее число взрослых больных ВП в пяти европейских странах (Великобритания, Франция, Италия, Германия, Испания) превышает 3 млн человек, в США регистрируется порядка 5–6 млн случаев заболевания, а в РФ расчетные данные говорят о 1,5 млн заболевших в год [1–3]. Хронической обструктивной болезнью легких (ХОБЛ) в странах Евросоюза и Северной Америки страдают от 4% до 10% взрослого населения [4]. При этом в структуре общей смертности среди лиц старше 45 лет ХОБЛ занимает 4-е место, уступая только сердечно-сосудистым, цереброваскулярным заболеваниям и пневмонии, ежегодно становясь причиной смерти более 2,75 млн человек [5]. Кроме всего прочего, эксперты ВОЗ прогнозируют, что к 2020 г. общемировая распространенность ХОБЛ переместится с 12-го места на 5-е, а смертность от этого заболевания к 2030 г. удвоится [6].
Этиология ИНДП
Антибиотикорезистентность основных возбудителей ИНДП
Существенную проблему представляет растущая во всем мире резистентность S. pneumoniae к пенициллину. Так, по данным многоцентрового исследования Alexander Project, распространенность резистентных штаммов пневмококка варьирует от 0% до 56% [22]. При этом устойчивость S. pneumoniae к пенициллину часто ассоциируется с резистентностью к другим группам антибиотиков (макролиды, тетрациклины). Данные о резистентности клинических штаммов S. pneumoniae в Российской Федерации в 2006–2009 гг. представлены в табл. 1. Они свидетельствуют о том, что уровень устойчивости пневмококков к пенициллину в нашей стране остается стабильным и не превышает 10%, при этом в большинстве случаев выявляются умеренно резистентные штаммы [23]. В то же время к основному антибиотику, применяемому в амбулаторной практике, — амоксициллину частота умеренно резистентных штаммов не превышает 0,4%. Уровень устойчивости H. influenzae к аминопенициллинам в России также остается низким, составляя 4,7% [24].
.jpg)
Современные режимы антибактериальной терапии ВП
Алгоритм эмпирической антибиотикотерапии ВП представлен в табл. 2. Целесообразно выделять группы пациентов с ВП, различающиеся по степени тяжести заболевания, наличию сопутствующей патологии и предшествующему приему антибактериальных препаратов, что в свою очередь позволяет актуализировать круг потенциальных возбудителей заболевания и, соответственно, определить направления антибактериальной терапии. В соответствии с данным подходом выделяют пациентов с ВП нетяжелого течения, не требующих госпитализации и наблюдающихся в амбулаторных условиях, пациентов с ВП, требующих госпитализации, и больных с тяжелым течением ВП [1].
.jpg)
.jpg)
Рекомендуемый режим приема антибактериальных препаратов при нетяжелой ВП — пероральный. Парентеральное введение антибиотиков при нетяжелой ВП должно применяться лишь в единичных случаях (например, предполагаемая низкая комплаентность больного). В таких случаях применяются цефалоспорины III поколения (желательно, цефтриаксон). Антибактериальная терапия при нетяжелой ВП может быть завершена по достижении стойкой нормализации температуры тела (< 37,5 °С) в течение 3–4 дней. При таком подходе средняя продолжительность терапии составляет 7–10 дней. В случае наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии ВП продолжительность терапии составляет 14 дней.
Обострение ХОБЛ
Классическими признаками, характеризующими обострение заболевания, являются критерии, предложенные Anthonisen N. и соавт. [27]: появление или усиление одышки; увеличение объема отделяемой мокроты и усиление гнойности мокроты. Наличие всех трех вышеуказанных критериев описывается как I тип, двух из них — как II тип, одного — как III тип обострения заболевания. Наибольший эффект от применения антибиотиков наблюдается при наличии всех трех признаков [28], а также у лиц с выраженной бронхообструкцией [29]. Напротив, отсутствие гнойной мокроты является надежным предиктором небактериальной этиологии обострения, что делает назначение антибиотиков нецелесообразным [30]. Показаниями к назначению антимикробных препаратов при обострении ХОБЛ являются [31]:
- обострение ХОБЛ I типа;
- обострение ХОБЛ II типа при наличии гнойной мокроты;
- любое обострение ХОБЛ, требующее проведения неинвазивной или искусственной вентиляции легких.
Продолжительность антибактериальной терапии составляет, как правило, не менее 7 дней. Путь введения антибиотиков выбирается исходя из степени тяжести обострения. Режимы дозирования препаратов представлены в табл. 3. Для амбулаторных пациентов предпочтительным является пероральный прием антимикробных препаратов, в случае тяжелого обострения возможно назначение парентеральных антибиотиков. В случае клинической неэффективности, рецидива или возникновения очередного обострения ХОБЛ в течение трех месяцев после проведения курса антибактериальной терапии целесообразно назначать препарат, обладающий клинической и микробиологической эффективностью в отношении потенциального возбудителя обострения, но относящийся к другому классу антибиотиков.
Литература
А. А. Зайцев, кандидат медицинских наук
Т. В. Пучнина
И. Ц. Кулагина
Госпиталь им. Н. Н. Бурденко, Москва
1 Факторы риска антибиотикорезистентных S. pneumoniae: возраст > 65 лет, терапия бета-лактамами в течение последних 3 месяцев, хронический алкоголизм, иммунодефицитные заболевания/состояния (включая терапию системными глюкокортикоидами).
2 Факторы риска грамотрицательных энтеробактерий: обитатели домов престарелых, сопутствующие сердечно-сосудистые (например, застойная сердечная недостаточность) и бронхолегочные (например, ХОБЛ) заболевания, проводимая антибактериальная терапия.
Инфекции нижних дыхательных путей: причины, диагностика, лечение
Инфекции нижних дыхательных путей — достаточно распространённая причина заболеваемости и смертности. В развивающихся странах они лидирующая причина смертности детей в возрасте до пяти лет.
Факторы, предрасполагающие к развитию внебольничных пневмоний, — курение, хроническая обструктивная болезнь лёгких, сахарный диабет, приём иммунодепрессантов, ВИЧ-инфекция.
Многие вирусы вызывают первичную вирусную пневмонию (вирус гриппа, ТОРС-коронавирус и др.), в то время как другие, поражая нижние дыхательные пути, способствуют развитию вторичной бактериальной инфекции.
Клинические признаки инфекции нижних дыхательных путей
У пациентов возникает гипертермия и кашель. В мокроте можно обнаружить гной и кровь, а некоторые инфекции (например, вызванные микроорганизмами рода Mycoplasma) характеризуются непродуктивным кашлем. В связи с воспалением плевры возникает острая боль в грудной клетке, усиливающаяся при вдохе.
Кроме того, у пациентов с инфекциями нижних дыхательных путей наблюдают общевоспалительные симптомы (миалгия, общее недомогание, слабость). У пожилых людей возможно нарушение сознания, даже если заболевание протекает в лёгкой форме.
Осложнения пневмонии (особенно вызванной S. pneumoniae) — распространение инфекции на плевру и перикард, септицемия, менингит. Заболевания, вызванные Staphylococcus aureus, могут осложняться образованием каверн в лёгких и бронхоэктазией.
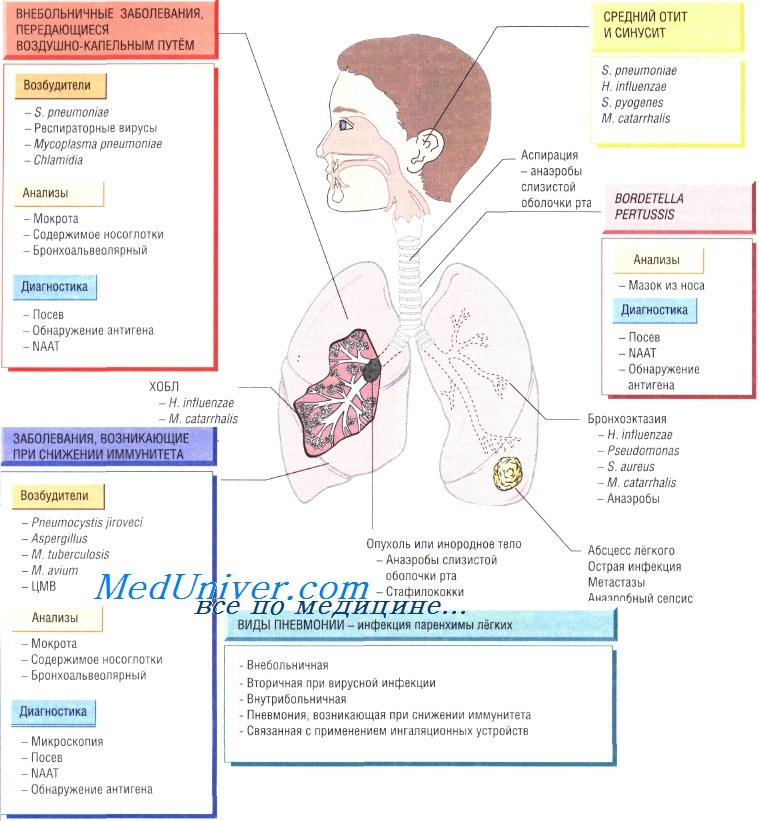
Диагностика инфекции нижних дыхательных путей
Исследуемый материал — мокрота, которую желательно собирать после проведения физиотерапевтических процедур (более информативно). У пациентов в тяжёлом состоянии, когда сбор мокроты невозможен, проводят бронхоскопию с исследованием лаважной жидкости, что особенно важно при иммунодефицитных заболеваниях.
Проводят бактериологическое исследование (определение вида возбудителя и его чувствительности к антибактериальным препаратам). Для идентификации микроорганизмов рода Chlamydia, Mycoplasma, Legionella, Coxiella, а также S. pneumoniae и респираторных вирусов применяют ИФА (обнаружение антигена) и молекулярно-генетический метод. Последний метод помогает быстро определить вид возбудителя и правильно выбрать препарат для лечения.
Лечение и профилактика инфекции нижних дыхательных путей
Антибиотикотерапию необходимо начать как можно скорее. При тяжёлой внебольничной пневмонии необходима госпитализация и внутривенное введение антибиотиков (например, цефалоспоринов третьего поколения и макролидов). При менее серьёзных инфекциях назначают приём внутрь амоксициллина и (или) макролидов или хинолонов (например, моксифлоксацин).
Часто штаммы Н. influenzae устойчивы к действию бета-лактамов, поэтому для лечения пациентов с хронической обструктивной болезнью лёгких применяют препараты других групп (амоксиииллин + клавулановая кислота, триметоприм). Для лечения внутрибольничных пневмоний необходим приём препаратов, эффективных в отношении энтеробактерий и синегнойной палочки (ципрофлоксацин или цефтазидим).
Основные направления поддерживающей терапии — постельный режим, улучшение оксигенации лёгких (вплоть до искусственной вентиляции лёгких), регидратация, физиотерапия.
Инфекционное обострение муковисцидоза обычно вызывает H. influenzae. При заражении Burkholderia cepacia и бактериями рода Pseudomonas необходимо проведение бактериологического исследования и определение чувствительности возбудителя к антибактерильным препаратам. Лечение также должно сочетать проведение физиотерапии и определённое положение больного для улучшения оттока воспалительного секрета из бронхов и лёгких.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Верхние дыхательные пути как очаг инфекции. Системные болезни от верхних дыхательных путей
Роль верхних дыхательных путей в патологии человека выявляется еще более отчетливо, если познакомиться с чрезвычайно важным вопросом очаговой инфекции, которая нередко является исходным пунктом ряда тяжелых общих заболеваний.
Известно, что верхние дыхательные пути очень часто служат входными воротами для возбудителей инфекции. Такая роль верхних дыхательных путей объясняется прежде всего тем, что рот и глотка содержат и в нормальных условиях богатую бактериальную флору, среди которой встречаются и патогенные микроорганизмы. Кроме того, здесь, понятно, имеет место и непрерывное поступление с воздухом и пищей различного рода нередко весьма вредных для организма бактерий.
В одних случаях верхние дыхательные пути могут оставаться совершенно здоровыми, в других же общее заболевание сопровождается местными изменениями различной интенсивности. Как пример такого рода заболевания можно указать скарлатину, корь, цереброспинальный менингит, дифтерию, острый полиомиэлит, грипп и др.
Роль верхних дыхательных путей при этих инфекционных заболеваниях представляется в достаточной степени общеизвестной. Несомненно, больший интерес заслуживают так называемые септико-пиэмические заболевания, источником которых нередко являются воспалительные процессы глотки.
Известно, что острая ангина может служить причиной развития самых разнообразных гнойных процессов до общего сепсиса включительно. При этом в большинстве случаев зависимость заболевания от местного поражения верхних дыхательных путей не подлежит никакому сомнению.
Значительно труднее установить эту связь при слабо выраженном воспалении и отсутствии отчетливо заметных гнойных очагов верхних дыхательных путей, при которых клинические проявления могут почти или даже вовсе отсутствовать. А между тем и такие скрытые формы поражения глотки могут являться причиной очень тяжелых осложнений.
Многочисленными клиническими наблюдениями с достаточной очевидностью установлено, что такие заболевания, как суставный ревматизм и ряд тяжелых заболеваний сердца, как воспаление эндокардия и перикардия, а также изменение мышечной стенки его нередко являются результатом очагового поражения верхних дыхательных путей.
Выше уже упоминалось о значении верхних дыхательных путей для ряда хронических заболеваний и в первую очередь туберкулеза, причем они могут служить не только путями внедрения инфекции, но и первичным очагом специфического поражения, который обычно локализуется в лимфатической ткани глотки. Некоторые авторы ставят в зависимость от поражения глоточного лимфатического кольца даже такие заболевания, как аппендицит, воспаление седалищного нерва, воспаление легких и плевры, тромбофлебит, хроническое воспаление мочеполовых путей и даже некоторые формы расстройства нервной системы.
Теория очаговой инфекции пользуется широким успехом в западной Европе, но особенное значение придается ей в Америке, где положительно объявлен поход против лимфатической ткани в горле, которая, как рудиментарный, вредный для здоровья орган, подлежит обязательному удалению. Непосредственным результатом чрезмерного увлечения этой теорией является массовое истребление миндалин оперативным путем. Многочисленные показания к производству этой операции в последнее время обогатились еще одним весьма своеобразным показанием, выдвинутым экономическим кризисом.
Предприниматель, желая обеспечить себя наиболее здоровыми и выносливыми рабочими, предпочитает брать на службу лишь тех, у кого удалены миндалины, вследствие чего они, по его убеждению, менее предрасположены к заболеваниям. Это обстоятельство вынуждает многих безработных подвергаться операции, дабы получить известное преимущество в борьбе за существование.
Подходя с критической оценкой к уродливым проявлениям теории очаговой инфекции, все же нельзя впадать в противоположную крайность и отрицать значение воспалительных изменений глотки в развитии различных форм хрониосепсиса. Несомненно, как острые, так и хронические тонзиллиты могут быть причиной разнообразных заболеваний. Необходимо только в каждом отдельном случае точным образом учесть особенности наблюдаемого процесса и установить возможную связь его с лимфатическим кольцом глотки.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Какие назначения необходимы при подозрении на инфекцию нижних дыхательных путей? Какие патогенные факторы играют существенную роль? Как вести больных? Респираторные заболевания являются частой причиной обращения к врачу в Великобритании,
Какие назначения необходимы при подозрении на инфекцию нижних дыхательных путей?
Какие патогенные факторы играют существенную роль?
Как вести больных?
 |
Респираторные заболевания являются частой причиной обращения к врачу в Великобритании, причем в большинстве случаев они относятся к инфекционным [1]. Трем четвертям пациентов, обращающихся с признаками острого заболевания нижних дыхательных путей, врач общей практики назначает антибиотики, хотя лишь в немногих случаях удается выделить возбудителя и антибиотики или вообще не влияют, или мало влияют на естественный ход заболевания [2,3].
Назначая антибиотики, врач руководствуется ожиданиями пациента и старается действовать согласно определенной терапевтической стратегии, хотя зачастую, выписывая рецепт, чувствует, что при этом состоянии антибиотики будут неэффективны [4,5].
Причины, по которым пациент первый раз приходит на прием к своему врачу и затем повторно обращается за консультацией, довольно сложны и часто никак не соотносятся с течением болезни. Как правило, они обусловлены обеспокоенностью своим здоровьем или давлением со стороны друзей, семьи и сотрудников.
При необходимости назначить антибиотик для лечения инфекции нижних дыхательных путей обычно выбирают амоксициллин. Пациенты, повторно обращающиеся к врачу, скорее всего, получат другой антибиотик, например эритромицин или новейшее средство из группы макролидов, хинолонов или пероральный цефалоспорин [3,6].
Проведенные нами недавно исследования показали, что повторное обращение пациентов с инфекциями нижних дыхательных путей, уже получивших назначения на первичном приеме, никак не связано с антибиотикотерапией. Только у 4% таких больных сохранялась бактериальная инфекция и ни у одного из них не было устойчивости к амоксициллину [7]. Повторно приходить на прием побуждают пациентов немедицинские факторы, такие как привычка обращаться к врачу.
Таблица 1. Почему пациенты повторно обращаются к врачу при острой инфекции нижних дыхательных путей
- Пациент неверно представляет себе естественное течение болезни
- Пациент продолжает беспокоиться по поводу симптомов болезни
- Пациенту нравится ходить на прием к врачу
- По настоянию членов семьи, друзей, сотрудников
- У пациента появились соображения, касающиеся важности симптомов
- Инфекция хронизируется или к ней присоединяется другая инфекция
- Проявляется серьезное основное заболевание
При повторном обращении по поводу респираторного заболевания врач общей практики прежде всего должен попытаться установить причину такого обращения (табл. 1). Вполне возможно, что оно вызвано необоснованными ожиданиями пациента, и наилучшим средством здесь было бы объяснение нормальных сроков выздоровления от простуды. Или же есть какое-то основное заболевание, не распознанное на первичной консультации, например астма, недолеченное хроническое обструктивное легочное заболевание, рак или бронхоэктазы.
В том случае если врач считает, что причина в продолжающейся инфекции, необходимо определить возможного возбудителя и выбрать соответствующий антибиотик (табл. 2). Ниже мы обсудим некоторые сложные случаи, которые необходимо иметь в виду [8,9]. Однако нужно помнить, что наиболее распространенными возбудителями остаются Streptоcoccus pneumoniae и респираторные вирусы, а сложные случаи составляют скорее исключение, чем правило в ежедневной общей практике.
Пенициллин-резистентный Streptococcus pneumoniae. Хотя число случаев развития лекарственной устойчивости неуклонно возрастает и представляет серьезную проблему для целого ряда европейских стран, в Англии антибиотикорезистентность пока не считается причиной неудачного лечения инфекций дыхательных путей. Нужно убеждать врачей общей практики проводить пневмококковую вакцинацию населения, входящего в группу риска, а антибиотики назначать строго по показаниям и в адекватной дозе.
Амоксициллин-резистентный Haemophilus influenzae. Haemophilus influenza (Hi) является частой бактериальной причиной обострения хронических обструктивых заболеваний легких (ХОЗЛ), а также вызывает персистирующий бронхит у здоровых взрослых людей. Некоторые антибиотики, такие как эритромицин и цефалоспорины первого поколения, недостаточно эффективны в отношении Hi. Наличие b-лактамазы объясняет отсутствие реакции на амоксициллин. Такие штаммы называются амоксициллин-резистентными Hi (АRHi).
Таблица 2. Возможная причина отсутствия цикла терапии острой инфекции нижних отделов дыхательных путей, назначенной на первом приеме*
Заболеваемость, обусловленная АRHi, растет и составляет сегодня в Великобритании 10-25% общего числа респираторных заболеваний в зависимости от региона. В других странах, таких как Испания, Португалия и некоторые районы Франции, уровень лекарственной устойчивости гораздо выше — это нужно иметь в виду в тех случаях, когда пациент мог заразиться зарубежом.
Об этом возбудителе следует помнить, если у пациента с ХОЗЛ после лечения часто повторяющимися курсами амоксициллина сохраняются симптомы заболевания и гнойная мокрота. В данном случае целесообразным будет недельный курс хинолона или коамоксиклава. От назначения ципрофлоксацина следует воздержаться, если пациент принимает теофиллин.
Moraxella catarrhalis. Некоторым название этого микроорганизма может показаться незнакомым, поскольку раньше его относили к роду Neisseria вида Branhamella.
Это грамотрицательный диплококк, входящий в нормальную микрофлору молодых и пожилых людей. Вслед за Haemophilus influenza и Streptococcus pneumoniae он является третьей по распространенности причиной обострения ХОЗЛ и часто поражает пациентов с тяжелыми хроническими легочными заболеваниями или раком легких.
Обнаружение этого микроорганизма служит показателем тяжести процесса. Сообщалось о недавнем наблюдении 42 случаев пневмонии, вызванной M. catarrhalis, когда около половины пациентов погибло от основного заболевания в течение трех месяцев после обнаружения инфекции.
Важно и то обстоятельство, что практически все штаммы сегодня являются b-лактамазопродуцирующими и соответственно амоксициллинорезистентными. Имеется предположение, что b-лактамаза, продуцируемая M. Catarrhalis, обеспечивает устойчивость к амоксициллину в норме чувствительных респираторных возбудителей, таких как S. pneumoniae и H. influenzae. Проводимая терапия не отличается от той, которая применяется в случаях АРHi (см. выше).
Pseudomonas aeruginosa. Об этом возбудителе нужно помнить в связи с возможностью развития бронхоэктазов и кистозной болезни. Стоит один раз заразиться Pseudomonas aeruginosa, и рецидивы могут следовать один за одним. В настоящее время единственным эффективным пероральным средством является ципрофлоксацин, но к нему быстро развивается устойчивость, и пациентов приходится госпитализировать для проведения внутривенной антибиотикотерапии и физиотерапии.
Другие бактериальные возбудители. Изредка выделяют грамотрицательную кишечную палочку, или Staphylococcus aureus. Эти возбудители чаще связаны с больничными пневмониями, но иногда обнаруживаются у пациентов, недавно выписавшихся из больницы.
Под атипичными обычно подразумеваются инфекции, вызываемые Mycoplasma pneumoniae, Chlamydia psittaci, Chlamydia pneumoniae, Coxiella burnetti и Legionella pneumophila. Лихорадка Q, возбудителем которой служит Coxiella burnetti, встречается редко (как правило, в сельской местности), поэтому не будет упоминаться в дальнейшем. Все атипичные инфекции трудно поддаются распознаванию на ранних стадиях; серологические исследования, проведенные как в острый период, так и в период реконвалесценции, редко дают положительный ответ и не представляют клинической ценности.
Ни один из возбудителей атипичных инфекций не поддается воздействию b-лактамных антибиотиков, что объясняет отсутствие эффекта от назначения амоксициллина.
Mycoplasma pneumoniae. Эпидемия, вызванная этим возбудителем, случается каждые три-четыре года, и в такой период может составлять значительную часть всех респираторных заболеваний.
Обычно она охватывает школьников, студентов и людей среднего возраста; маленькие дети и старики страдают редко.
В отличие от бактериальных инфекций, заболевание начинается постепенно, через 10-14 дней после заражения, проявляясь сухим кашлем или выделением скудной чистой мокроты. Общее недомогание и повышение температуры тела обычно умеренные, при исследовании грудной клетки обнаруживаются незначительные изменения. Иногда такие проявления, как сыпь, буллезный мирингит, а также выявление холодовых агглютининов помогают поставить диагноз.
Микоплазменную инфекцию следует заподозрить, если взрослый человек, до этого не жаловавшийся на здоровье, при отсутствии серьезных патологических симптомов и признаков интоксикации не поддается лечению амоксициллином. В этом случае имеет смысл попробовать назначить антибиотик из группы макролидов; альтернативный подход — тетрациклины. Кашель, как правило, медленно поддается лечению.
Хламидии. Большинствo врачей общей практики время от времени сталкиваются со случаями пситаккоза, вызванного длительным контактом с какой-нибудь любимой домашней птичкой. В последние годы установлено, что наиболее распространенным возбудителем инфекций дыхательных путей является Chlamydia pneumoniae, передающаяся от человека к человеку [10]. Эта инфекция проявляется такими же стертыми симптомами, как и микоплазменная, среди которых выделяются кашель и фарингит. Но, в противоположность микоплазменной инфекции, данное заболевание поражает и пожилых людей, часто вследствие реинфекции.
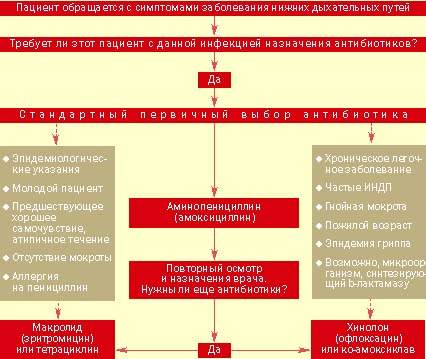 |
| Рисунок 2. Тактика ведения больного с выраженными клиническими показаниями для назначения антибиотиков при остром заболевании нижних дыхательных путей |
В некоторых исследованиях обнаружена связь между Chlamydia pneumoniaе и болезнями коронарных артерий и бронхиальной астмой, возможно обусловленная наличием хламидиального антигена, прикрепляющегося к эндотелию и эпителию. Рекомендуемое лечение — антибиотик из группы макролидов или тетрациклинов.
Legionella pneumophila. Болезнь легионеров все еще находится в центре внимания. Легионелла — редкий возбудитель пневмонии, развивающейся в местах большого скопления людей. Похоже, что легионелла не вызывает такие менее тяжелые заболевания дыхательной системы, как бронхит или инфекции верхних дыхательных путей. Состояние пациентов с болезнью легионеров достаточно тяжелое; обычно им требуется лечение в условиях стационара.
Известна связь этого заболевания с зараженными легионеллами источниками воды, поэтому упоминание пациента о заграничной поездке, пребывании в отеле или больнице, ванне джакузи помогает врачу общей практики правильно поставить диагноз. Нередко встречаются такие осложнения, как дыхательная недостаточность и энцефалит, поэтому все больные, даже в сомнительных случаях, должны быть направлены на госпитальное обследование.
- Практические советы по ведению больных с инфекциями дыхательных путей
Назначение антибиотиков. Подход к ведению больных с острыми инфекциями нижних дыхательных путей представлен на рис. 2. Ключевым моментом является принятие решения о назначении или неназначении антибиотиков. Большинство врачей общей практики считают необходимым применение антибиотиков при серьезных системных нарушениях, постоянном выделении гнойной мокроты, появлении местных признаков поражения легких и отягощенности предшествующими заболеваниями. Если уже решено использовать этот вид лечения, выбор нужного препарата не представляет особого труда.
 |
| Рисунок 3. Пациентам, входящим в группу риска, необходимо провести пневмококковую вакцинацию |
В большинстве случаев назначается амоксициллин. Согласно последним рекомендациям, доза амоксициллина принята равной 500 мг (а не 250 мг, как было раньше), чтобы снизить частоту развития резистентности пневмококков. Однако эта проблема лучше разрешается путем уменьшения общего количества назначений антибиотиков при инфекциях нижних дыхательных путей.
Врач общей практики не должен рекомендовать больному прием антибиотиков просто потому, что это самый легкий способ, или в случае, когда нет четких клинических показаний для их назначения. Проблемы резистентности возбудителей инфекций дыхательных путей решаются при назначении антибиотиков, обусловленном строгими показаниями. Снабжение пациентов простыми информационными листками значительно снижает необходимость повторных консультаций.
Литература
1. Office of Population Censuses and Surveys. Morbidity statistics from general practice: foutrh national study 1992. London: HMSO, 1995 (Series MB5;3).
2. Orr P. H., Scherer K., Macdonald A., Moffatt M. E. Randomosed placebo controlled trials of antibiotics for acute bronchitis: a critical review of the literature. J Fam Pract 1993; 36:507–512.
3. Macfarlane J. T., Holmes W. F., Macfarlane R. M., Lewis S. Contemporary use of antibiotics in 1089 adults presenting with acute lower respiratory tract illness in general practice in the UK: implications for developing managment guidelines. Respiratory Medicine, 1997; 91:427–434.
4. Holmes W. F., Macfarlane J. T., Macfarlane R. M., Lewis S. The influence of antibiotics and other factors on reconsultation for acute lower respiratory tract illness in primary care. Br J Gen Pract (in press).
5. Macfarlane J. T., Holmes W. F., Macfarlane R. M. Acutr lower respiratory tract illness in general practice; a study of the view on 787 patients and their influence on antibiotic prescribing. BMJ, 1997; 315:1211–1214.
6. Macfarlane J. T, Colville A., Guion A., Macfarlane R. M., Rose D. H. Prospective study of aetiology and outcome of adult lower respiratory tract infection in the community. Lancet, 1993; 341:511–514.
7. Macfarlane J., Prewett J., Rose D., Gard P., Guion A., Cunnigham R., Myint S. A prospective, case control study of the aetiology of community acquired lower respiratory tract infections in adult who felt to improve with initial antibiotics. BMJ, 1997; 315:1206–1210.
8. Venkatesan P., Innes J. A. Antibiotic resistance in common acute respiratory pathogenes. Thorax, 1995; 50:481–483.
9. Anon. Lower respiratory tract infections. MeReC Bulletin 1994; 5:5–8.
10. Torres A., ElEbiary M. Relevance of Chlamydia pneumoniae in community acquired respiratory infections. Eur Respir J, 1993; 6:7–8.
11. Macfarlane J. T., Holmes W. F., Macfarlane R. Reducing reconsultations for acute lower respiratory tract illness with an information leaflet. Br J Gen Pract, 1997; 47:710–722.
Читайте также:

