Инфекции печени и желчного пузыря
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желчнокаменная болезнь: причины появления, симптомы, диагностика и способы лечения.
Определение
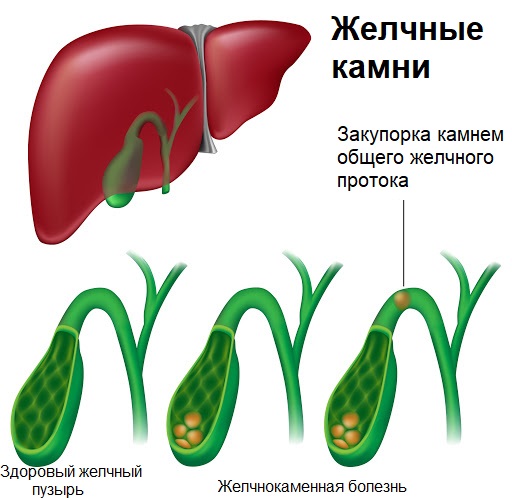
Желчнокаменная болезнь (ЖКБ), или холелитиаз – заболевание гепатобилиарной системы, характеризующееся образованием конкрементов (камней) в желчном пузыре, в общем желчном протоке и печеночных желчных протоках.
Желчнокаменная болезнь обнаруживается у 20% от всего населения развитых стран. Связывают это с генетическими факторами и особенностями питания, а именно - употреблением в пищу большого количества быстрых углеводов.
Женщины страдают желчнокаменной болезнью в 2–3 раза чаще мужчин, при этом наблюдается значительный рост заболевания у детей и подростков.
Причины желчнокаменной болезни
Желчный пузырь представляет собой небольшой мышечный мешок, соединенный с печенью и кишечником с помощью желчных путей. Желчь образуется в печени и необходима для переваривания жиров, выделения продуктов обмена и поддержания нормальной микрофлоры кишечника. Желчь содержит в своем составе желчные кислоты, желчные пигменты, белки, холестерин, слизь, соли и другие вещества.
Основными факторами развития заболевания являются воспаление желчевыводящих путей, застой желчи, нарушения процессов обмена холестерина и билирубина с накоплением патологических продуктов в желчном пузыре и постепенным формированием камней.
У детей желчнокаменная болезнь развивается при аномалиях формы желчного пузыря, при наличии перегородок, мешающих оттоку желчи, и различных заболеваниях нервной системы, когда нарушается регуляция между нервными импульсами и сокращением пузыря.
Во время беременности ухудшается отток желчи из пузыря и желчных путей со скоплением кристаллов холестерина, пигментных кристаллов и солей кальция в связи с изменением внутрибрюшного давления и анатомического расположения органов. При беременности действует еще один механизм, способствующий формированию камней, – повышенный уровень эстрогенов, которые стимулируют печеночные рецепторы, участвующие в захвате холестерина, что приводит к повышению его экскреции с желчью. В большинстве случаев происходит спонтанное растворение камней после родов.
Спровоцировать застой желчи может малоподвижный образ жизни и высокое потребление жирных продуктов. Среди факторов, повышающих риск камнеобразования, врачи отмечают наследственную предрасположенность, пожилой возраст, лишний вес и нарушение липидного обмена, голодание и быструю потерю веса.
Среди заболеваний, которые могут стать причиной желчнокаменной болезни, стоит отметить цирроз печени и патологии подвздошной кишки, когда снижается количество желчных кислот в составе желчи и увеличивается содержание холестерина.
К развитию желчнокаменной болезни предрасположены люди, принимающие препараты эстрогенов, страдающие сахарным диабетом, муковисцидозом, пациенты после бариатрических вмешательств (как правило, эта хирургическая операция направлена на уменьшение размера желудка, в результате чего быстрее происходит насыщение, что ведет к снижению массы тела), а также при паразитарной инвазии кишечника и желчевыводящих путей.
Классификация желчнокаменной болезни
По локализации камней:
- камни в желчном пузыре;
- камни в общем желчном протоке;
- камни в печеночных протоках.
- гомогенные (однородные камни):
- холестериновые (состоящие преимущественно из холестерина) – образуются из-за нарушения обмена веществ, имеют округлую форму и диаметр от 4 до 15 мм, локализуются, как правило, в желчном пузыре;
- пигментные (билирубиновые) – формируются вследствие усиленного распада эритроцитов при врожденной гемолитической анемии, серповидной анемии. Они небольшие, локализуются как в желчном пузыре, так и в желчных протоках;
- известковые камни (встречаются крайне редко);
Существует несколько типов течения желчнокаменной болезни, которые различаются своей симптоматикой.
- Латентное течение, или бессимптомное. На этой стадии симптомы заболевания отсутствуют. Камни в желчном пузыре обнаруживаются, как правило, случайно - при проведении медицинского обследования по другому поводу.
- Болевая форма заболевания характеризуется приступами желчных колик. В большинстве случаев приступ начинается внезапно, через 1–1,5 часа после приема жирной пищи или тряски (например, в автомобиле или после бега). Часто боль носит интенсивный приступообразный колющий или схваткообразный характер. Локализуется боль в правом подреберье, под правой лопаткой. В некоторых случаях пациенты жалуются на ноющие или тупые боли. Данные симптомы обусловлены продвижением камня по желчным протокам в двенадцатиперстную кишку и нарушением деятельности сфинктерного аппарата.
Боль может сопровождаться рефлекторной рвотой, учащенным сердцебиением, изменением артериального давления, иногда желтушностью склер и кожи, потемнением мочи и изменением цвета стула на светло-серый или белый.
Нередко желчнокаменная болезнь сочетается другими заболеваниями желудочно-кишечного тракта, такими как гастрит, гастроэзофагеальная рефлюксная болезнь, язвенная болезнь желудка и двенадцатиперстной кишки.
Диагностика желчнокаменной болезни
Врач после осмотра назначит лабораторно-инструментальный комплекс обследования для подтверждения диагноза и определения тактики лечения.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Печень участвует во всех процессах обмена веществ, служит источником формирования желчи, выполняет фильтрационную функцию.
Особенность течения заболеваний печени в том, что в органе отсутствуют болевые рецепторы. Болезнь протекает без выраженного болевого синдрома. Пациент ощущает боль только тогда, когда печень уже значительно увеличилась в размерах и спровоцировала растяжение печеночной капсулы.
![]()
Внимание! В результате бессимптомного протекания заболевание часто приобретает хроническую форму.
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает:
- спектром услуг для точной диагностики заболеваний
- специальными программами лечения
- консультации проводят врачи, имеющие ученые степени.
При выявлении сопутствующих заболеваний проводятся консультации со специалистами смежных областей (оториноларингологи, эндокринологи, неврологи, гастроэнтерологи, дерматовенерологи), консилиумы с Докторами медицинских наук.
Симптомы
На ранних стадиях симптомы заболевания печени могут быть невыраженными. С течением времени признаки заболевания печени и желчевыводящих путей становятся более отчетливыми.
- диспепсические явления: тошнота, рвота, диарея, запор, метеоризм, отрыжка;
- пожелтение кожи, слизистых оболочек;
- кожный зуд;
- быстрая утомляемость, слабость;
- темная моча и одновременно светлый кал;
- симметричные красные пятна на ладонях;
- иногда - повышение температуры;
- тяжесть в эпигастральной области, правом подреберье;
- отеки ног;
- увеличение в размерах живота (асцит);
- сонливость днем, бессонница ночью;
- появление сосудистых “звездочек”;
- похудание, снижение аппетита.
![]()
При проявлении данных симптомов необходимо обратиться к врачу гастроэнтерологу-гепатологу!
Классификация
Заболевания желчевыводящих путей
Заболевания желчевыводящих путей выражаются в сбоях моторной функции, воспалительных процессах, появлении новообразований.
Дискинезия желчевыводящих путей – функциональное расстройство желчных путей. Симптомы – тяжесть в правом подреберье, в эпигастральной области, тошнота, вздутие.
Гипертонический тип – усиленный тонус желчевыводящих путей, связанный с повышенной возбудимостью.
Гипотонический тип – нарушение оттока желчи в результате снижения тонуса желчевыводящих путей и желчного пузыря.
Холангит – воспалительный процесс в желчевыводящих путях, связанный с застоем желчи. Симптомы - лихорадка, желтушность, слабость, выраженный болевой синдром. При отсутствии лечения развивается печеночная недостаточность, вероятен летальный исход.
Заболевания желчного пузыря
Холецистит – воспалительное заболевание желчного пузыря. По этиологии делится на калькулезный и некалькулезный. При калькулезном в составе желчи образуются камни из солей кальция, холестерина, билирубина. Причины – инфекции желчного пузыря, паразитарные инфекции, воспалительные заболевания других органов.
Острый холецистит проявляется ярко выраженным болевым синдромом, тошнотой, рвотой, горечью во рту, подъемом температуры.
Хронические формы возникают чаще после перенесенного острого. При хронической форме клиника сходна с проявлением острого холецистита.
По месту образования заболевания печени делятся на очаговые и диффузные. Для очаговых характерна четкая локализация, диффузные поражают всю структуру органа целиком.
- вирусные (А, В, С, Д, ТТ и др.)
- токсические
- метастазы
- гепатоцеллюлярный рак
- гепатобластома
Заболевания печени
Гепатиты. Вирусное поражение печени, ведущее к воспалительным процессам.
Гепатит А – наиболее легкая форма заболевания, вирус передается орально-фекальным путем. Как правило, протекает бессимптомно, может вызвать желтуху. Крайне редко переходит в хроническую форму.
Гепатит В – наиболее распространенный тип гепатита. Острая форма часто протекает бессимптомно и в большинстве случаев перетекает в хроническую. Хронический гепатит В ведет к множественным осложнениям.
Гепатит С – имеет схожую с гепатитом В клиническую картину. Основной путь передачи – через зараженную кровь. Чаще всего острая форма протекает бессимптомно и переходит в хроническую, что влечет за собой цирроз и рак печени.
Токсический гепатит имеет острую и хроническую форму. Может быть спровоцирован принятием алкоголя, лекарственных средств, промышленных ядов.
Острый токсический гепатит – поражение клеток печени в результате разового воздействия высоких доз токсина. Характеризуется желтухой, резкими болями в правом подреберье, слабостью, подъемом температуры до 38 градусов и выше, тошнота, рвота. В тяжелых случаях – потеря ориентации в пространстве, заторможенность или нервное возбуждение.
Хронический токсический гепатит возникает в результате систематического воздействия малых доз токсинов. Симптоматически проявляется периодическими болями в правом подреберье, тошнотой, рвотой. Сопровождается кожным зудом, ощущением горечи во рту. В результате тяжелого поражения печени с обширным некрозом гепатоцитов развивается цирроз и рак печени.
Цирроз печени – патологический процесс замещения гепатоцитов соединительной тканью. Изменение структуры необратимо. Кровеносные сосуды огибают пораженные участки, нарушается кровоснабжение клеток, что ведет к их гибели. Вены пищевода и желудка испытывают перегрузку. Стенки вен со временем истончаются, что ведет к разрывам и, как следствие, внутренним кровотечениям. Осложнениями цирроза становятся рак печени, печеночная кома.
Жировой гепатоз (жировая дистрофия) – перерождение клеток печени, замещение здоровых гепатоцитов жировыми клетками. Развивается как следствие ожирения, злоупотребления жирной, жареной пищей, а также при недостатке животного белка (при вегетарианском питании).
Новообразования в печени могут долгое время не беспокоить пациентов. Симптомы начинают проявляться после того, как опухоль увеличивается в размерах и начинает сдавливать соседние органы.
Паразитарные поражения печени проявляют себя истощением, утомляемостью, дистрофическими изменениями кожи и волос, нарушениями сна. Самый распространенный вид - эхинококкоз. Заражение происходит орально-фекальным способом. В запущенных случаях ведет к развитию фиброза. Лечение часто предполагает хирургическое иссечение кист.
Диагностика
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает фундаментальной базой, позволяющей провести весь комплекс диагностических и лечебных мероприятий, соответствующих уровню международных стандартов. Многие из лечебно-диагностических методов разработаны сотрудниками нашего Института.
Информативными способами исследования являются инструментальные и радионуклидные методы. На начальных этапах обязательными методами будут лабораторные анализы крови, мочи, кала.
- УЗИ органов брюшной полости дает картину нарушений проходимости желчевыводящих путей, позволяет установить размеры, структуру и расположение печени, аномалии строения;
- фиброгастродуоденоскопия (ФГДС) позволяет оценить состояние вен пищевода, определить риски кровотечений;
- МРТ устанавливает сужение протоков желчевыводящих путей, наличие камней, новообразований;
- компьютерная томография (КТ) – определяет небольшие, от 1 см, новообразований. Позволяет диагностировать изменения структуры печени, цирроз, жировую дистрофию;
- компьютерная томография с контрастированием определяет проходимость печеночных протоков и сосудов;
- сцинтиграфия (сканирование) печени – радиологическая процедура для определения рака печени, гепатита, цирроза, опухолей и абсцесса. Также может применяться для оценки реакции организма на терапию.
Лечение
![]()
Лечение назначается врачом-гастроэнтерологом индивидуально для каждого пациента!
Лечение заболеваний печени и желчевыводящих путей подбирается исходя из характера, тяжести течения заболевания.
Медикаментозное лечение. Применяются спазмолитики, холинолитики, анальгетики, седативные средства. Для подавления воспалительных процессов назначаются антибиотики.
Хирургический метод показан при патологиях, не поддающихся консервативному лечению. Основные показания к операции – доброкачественные и злокачественные опухоли, осложненный цирроз, устранение застоя желчи при холестазе.
Диетотерапия. Диета №5 по Певзнеру показана практически при любых заболеваниях печени и желчевыводящих путей.
Санаторное лечение. Показан прием минеральных вод, которые нормализуют образование и выведение желчи, снимают спазмы, разжижают застои желчи, снимают воспаление.
Внимание!
Подбор лекарственной терапии должен производиться индивидуально с учетом тяжести течения заболевания, наличия сопутствующих заболеваний, возраста пациента и риска возможных побочных эффектов.
Просим Вас не заниматься самолечением на основании данных сети Интернет!
Цены на услуги отделения гастроэнтерологии
- Консультации
- УЗИ
- Процедуры
Мы перезвоним вам в течение нескольких минут, подберем удобное время приёма и подробно ответим на все вопросы.
Наши видео
![Гастроэнтерология-гепатология]()
![Гастроэнтерология-гепатология]()
Врачи отделения гастроэнтерологии-гепатологии
Информационный блок
Диета №5
Диетотерапии отводится значительная роль в лечении и профилактике рецидивов заболеваний. Основная цель диеты №5 – снизить нагрузку на органы, участвующие в пищеварении, ускорить восстановление клеток печени, нормализовать желчевыведение.
Основа питания при патологиях печени – регулярность, 5-6 раз в день по четкому расписанию. Важно исключить обильную еду в вечернее время.
- Белки составляют 80-100 г ежедневного рациона, количество животных и растительных белков должно быть равным.
- Жиры в объеме 80-100 г, 2/3 животных и 1/3 растительных. Исключить необходимо только трудноперевариваемые жиры: жирные сорта мяса, рыбы, птицы. Жиры распределяют равномерно в суточном рационе (по 20-30 г на прием). Растительные масла рекомендуется принимать без нагревания в составах блюд.
- Углеводы – 400 г в день. Сахаросодержащие продукты стоит сократить до 70 г. Овощи, фрукты, хлеб грубого помола – продукты, богатые клетчаткой, помогают снижению холестерина и способствуют его выведению.
Исключаются все стимулирующие продукты, способные вызвать повышенную секрецию и перистальтику ЖКТ. Обработка пищи – варка, тушение, приготовление на пару, выпечка. Исключаются копчение, маринование, жарка. Рекомендуется употреблять 1,5 литра не связанной чистой питьевой воды.
![]()
Сбалансированное питание может стать основой лечения заболеваний печени, поможет предотвратить риск развития рецидивов. Своевременное обращение к специалистам и начало лечения позволят не допустить развития хронической формы заболевания.
Отзывы о посещении
Дорогой доктор! Вы лечите не только лекарствами, но и словом, Вашим отношением. Валентина Ивановна! Спасибо за Ваше внимание, понимание, Лечение!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль или тяжесть в правом подреберье: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
В правом подреберье находятся печень, желчный пузырь, печеночный угол ободочной кишки, также в эту область могут проецироваться раздутые петли тонкой кишки. Перечисленные органы относятся к органам пищеварительной системы.
Печень представляет собой паренхиматозный (губчатый) орган с очень хорошим кровоснабжением. Снаружи печень покрыта капсулой, в которой располагаются нервные окончания. Печень участвует в обмене белков, жиров, углеводов, витаминов, играет важнейшую роль в дезинтоксикации организма.
Помимо этого клетки печени вырабатывают желчь, необходимую для переваривания пищи, в первую очередь жиров. Желчь поступает в желчный пузырь, находящийся на нижней поверхности печени, где происходит накопление желчи, которая выбрасывается из него в двенадцатиперстную кишку во время очередного приема пищи.
Сверху печень прилежит к диафрагме – своеобразной мышечной перегородке между брюшной и грудной полостями. Снизу, со стороны брюшной полости, диафрагма выстлана брюшиной (которая покрывает изнутри всю брюшную полость и органы, расположенные в ней), а сверху, со стороны легких, – плеврой, которая выстилает плевральную полость изнутри и покрывает легкие снаружи. И плевра, и брюшина имеют хорошую иннервацию, что важно знать для понимания причин возникновения боли и тяжести в правом подреберье. Также брюшиной покрыты и желчный пузырь, и петли кишок.
Разновидности боли или тяжести в правом подреберье
Болевой синдром может быть спонтанным, а может провоцироваться приемом пищи, алкоголя, физической нагрузкой, сменой положения тела и т.д.
Возможные причины боли или тяжести в правом подреберье
Механизм развития болевого синдрома один: возбуждение болевых рецепторов. Как было упомянуто выше, брюшина имеет хорошую иннервацию. Также большое количество нервных окончаний локализовано в стенке полых органов (кишечника, желчного пузыря). Поэтому воспалительные процессы в этих органах закономерно проявляются болью.Боль возникает также при растяжении капсулы печени. Это может произойти из-за увеличения объема органа (что в большинстве случаев связано с отеком ткани), по причине накопления какой-либо жидкости (чаще всего крови) под капсулой (при травматическом разрыве печени), при повреждении капсулы.
Неприятные ощущения в области правого подреберья вызывает чрезмерное растяжение петель кишок кишечным содержимым или газами. Кроме того, поскольку органы грудной клетки расположены близко к области правого подреберья, в случае развития плеврита (воспаления плевры) болевой синдром может локализоваться также в области правого подреберья и имитировать заболевания органов брюшной полости.
Заболевания, при которых появляются боль или тяжесть в правом подреберье
Среди острых заболеваний, сопровождающихся болью в правом подреберье, стоит назвать в первую очередь те, которые требуют неотложного хирургического вмешательства.
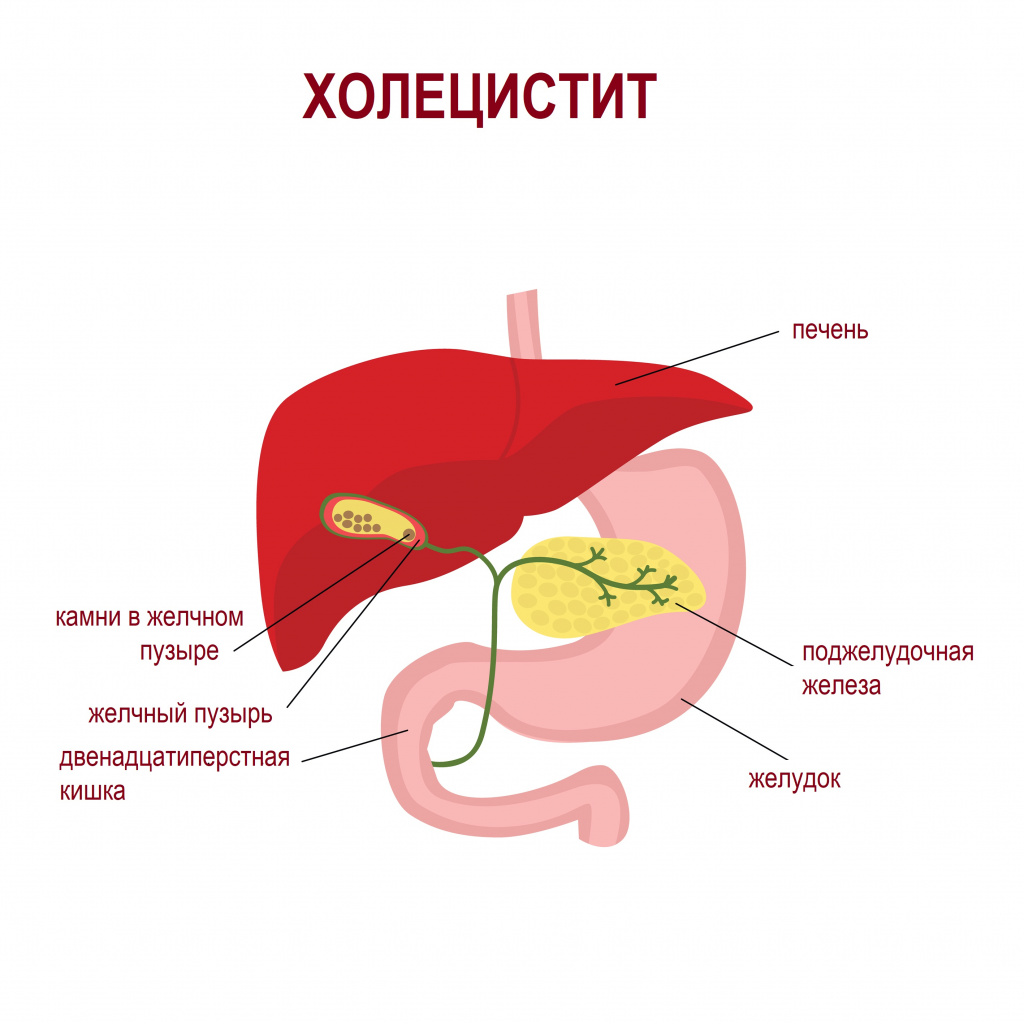
К ним относится острый калькулезный холецистит и печеночная колика. И то, и другое состояние являются следствием желчнокаменной болезни. Воспаление желчного пузыря (холецистит) развивается на фоне уже запущенного процесса камнеобразования или, наоборот, является причиной образования камней. При печеночной колике происходит вклинение конкремента (камня) в узкие сегменты желчевыводящих путей, что сопровождается резкой болью, нарушением оттока желчи, в более тяжелых случаях – желтухой (пожелтением склер и кожи).
![холецистит.jpg]()
Другие заболевания желчных путей, например дискинезия желчных путей, хронический холецистит, вызывают рецидивирующую боль в правом подреберье, обычно это связано с погрешностью в диете.
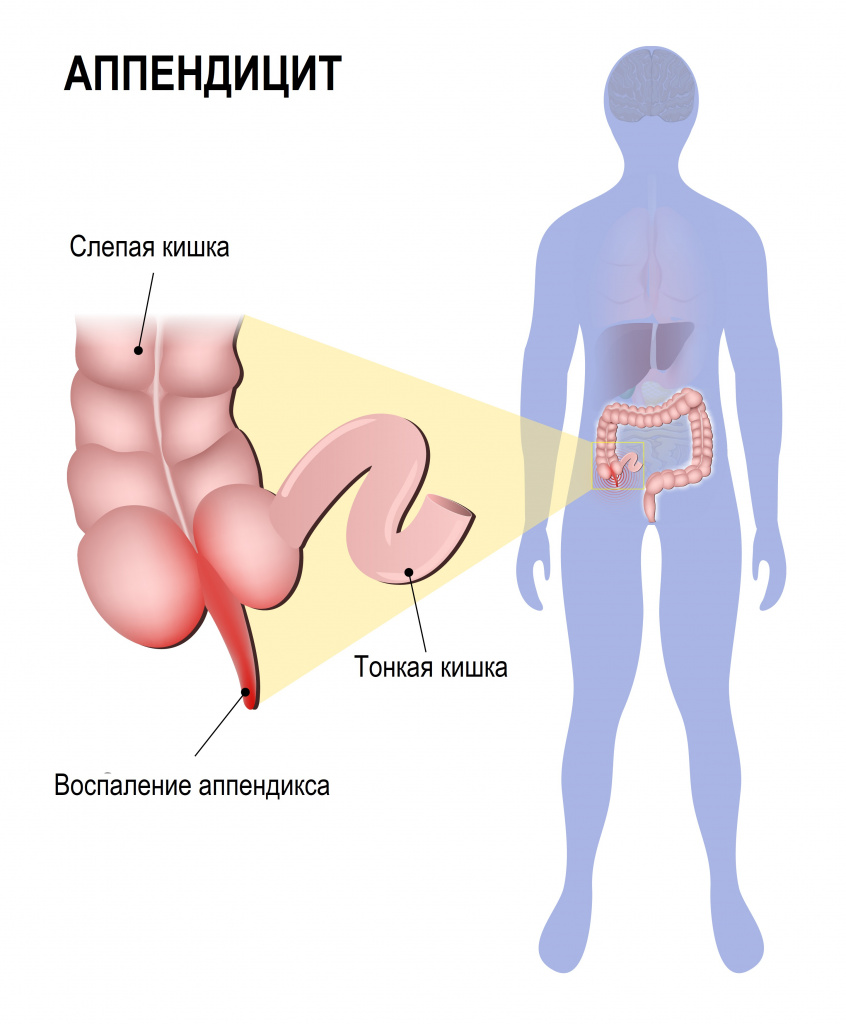
![Аппендицит.jpg]()
Несмотря на то, что классическое положение червеобразного отростка соответствует правой подвздошной области, достаточно часто встречается аномальное положение отростка в области правого подреберья, особенно у детей.
Перерастяжение петель кишок может развиваться в рамках кишечной непроходимости.
Отек ткани печени характерен для гепатитов (воспаления печеночной паренхимы). Гепатит может иметь самое различное происхождение: вирусный гепатит А, В, С и т.д., аутоиммунный, токсический, в т.ч. алкогольный. Эти заболевания, как правило, сопровождаются болевым синдромом, а также слабостью, тошнотой и рвотой, пожелтением кожи и склер, изменением цвета мочи и кала.
Подкапсульные гематомы печени (накопление крови между тканью печени и ее капсулой), равно как и разрывы печеночной капсулы, носят, как правило, травматический характер.
Среди заболеваний грудной клетки, которые могут вызвать боль в правом подреберье, стоит сказать о плевропневмонии (воспалении легочной ткани и плевры), сердечной недостаточности, межреберной невралгии и опоясывающем лишае. Последний характеризуется появлением кожных высыпаний по типу пузырьков, которым предшествует выраженный болевой синдром.
К каким врачам обращаться при появлении боли или тяжести в правом подреберье
При появлении внезапной, прогрессивно нарастающей боли в области правого подреберья нужно обратиться к хирургу для исключения острой хирургической патологии. Если боль не носит острый характер, обследование можно начать у терапевта или педиатра . При необходимости пациент может получить консультацию гастроэнтеролога , гепатолога (специалиста по болезням печени) и других узких специалистов.Диагностика и обследования при боли или тяжести в правом подреберье
После подробного опроса и всестороннего клинического исследования врачу, как правило, необходимо лабораторно-инструментальное подтверждение поставленного диагноза. С этой целью применяются следующие исследования:
-
Клинический анализ крови с определением лейкоцитарной формулы, по результатам которого можно заподозрить наличие воспалительного процесса в организме и определить его остроту.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Холецистит: причины появления, симптомы, диагностика и способы лечения.
Определение
Холецистит – одно из самых распространенных заболеваний органов пищеварения, представляющее собой воспалительный процесс стенок желчного пузыря. Воспаление становится следствием бактериальной инфекции (кишечная палочка, стрептококк, стафилококк и др.), вирусной, застоя желчи, гельминтоза, лямблиоза, грибкового поражения. Микробная флора проникает в желчный пузырь из кишечника, через кровь или лимфу. Кроме того, встречаются холециститы токсической и аллергической природы.Желчный пузырь – небольшой грушевидный орган, который располагается на нижней поверхности печени с правой стороны живота. В нем накапливается желчь, которая выделяется в просвет двенадцатиперстной кишки после приема пищи и участвует в процессе пищеварения.
-
Камни в желчном пузыре, состоящие из холестерина, билирубина (пигмента желчи) и соли кальция, могут блокировать отток желчи из пузыря, вызывая растяжение его стенок, отек и воспаление, что приводит к возникновению боли и других симптомов острого холецистита. Также камни могут напрямую, механически раздражать слизистую оболочку стенки желчного пузыря. Смещение камня, приводящее к обострению, провоцируется тряской (при езде на автомобиле, велосипеде и т.д.), наклонами туловища, другой физической активностью.
- Острый холецистит развивается в течение нескольких часов вследствие перекрытия желчевыводящего канала - это не позволяет желчи покидать орган и запускает воспалительный процесс.
- Хронический холецистит характеризуется длительным прогрессирующим, вялотекущим воспалительным процессом в желчном пузыре с периодическими обострениями.
Хронический застой желчи приводит к повышению ее концентрации и выпадению в осадок холестерина с последующим образованием камней.
- употребление жирной пищи, переедание, голод, нарушение режима питания;
- высокое содержание липидов в крови;
- семейный анамнез - желчнокаменной болезни у близких родственников;
- сахарный диабет первого и второго типа;
- слишком быстрая потеря веса в результате несбалансированной диеты;
- ожирение;
- беременность;
- малоподвижный образ жизни;
- стресс.
- K81.0 Острый холецистит.
- K81.1 Хронический холецистит.
- K81.8 Другие формы холецистита.
- K81.9 Холецистит неуточненный.
- каменный,
- бескаменный,
- паразитарный.
- простой,
- флегмонозный,
- гангренозный,
- перфоративный.
- хронический некалькулезный холецистит,
- хронический калькулезный холецистит.
- обострение,
- ремиссия.
- легкое течение (1-2 обострения в течение года),
- средней тяжести (3-4 обострения в год).
- катаральный,
- гнойный.
Течение болезни включает периоды с отсутствием какой-либо симптоматики и периоды обострения, когда появляются выраженные признаки заболевания.
Симптомы острого холецистита проявляются очень ярко:
- желчная колика (приступ болей в правом подреберье) начинается внезапно и продолжается более 5 часов;
- лихорадка и озноб;
- тошнота, рвота;
- тяжелое общее состояние, чувство усталости и слабости;
- сильная болевая чувствительность стенки живота в области правого подреберья;
- учащение пульса и дыхания.
- одним из основных симптомов хронического холецистита является тупая, ноющая (иногда резкая) боль в правом подреберье с распространением вверх в область правого плеча и шеи. Боль возникает через 1–3 часа после приема жирной пищи, употребления газированной воды, алкоголя. Она может носить приступообразный характер и продолжаться от нескольких часов до нескольких недель;
- изжога, горечь во рту, сухость, постоянная отрыжка;
- желтушность склер и/или кожи;
- темный цвет мочи и светлый цвет кала;
- отсутствие аппетита, рвота, тошнота;
- вздутие живота, нарушение дефекации (возможно чередование запора и поноса);
- интенсивная потеря веса.
-
ультразвуковое исследование (УЗИ) желчного пузыря — стандарт диагностики хронического холецистита - оценивают желчный пузырь (размеры, толщину стенки, содержимое), внутри- и внепеченочные желчные протоки;
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
Рентгенологическое исследование, позволяющее обнаружить патологические изменения в брюшной полости, в том числе инородные тела и новообразования.
Введение контрастного вещества осуществляется внутривенно.
Выполнение гастроскопии и колоноскопии в ходе одного визита к специалисту позволяет получить детальное представление о состоянии всего желудочно-кишечного тракта.
-
общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
Фибриноген – белок, предшественник фибрина, составляющего основу сгустка при свертывании крови. Исследование направлено на оценку способности организма к тромбообразованию и выявлению связанных с этим процессом нарушений. Синонимы: Анализ крови на фибриноген; Фибриноген; Фактор I (первый).
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
Гамма-глутамилтранспептидаза – микросомальный фермент, участвующий в обмене аминокислот. Синонимы: Гамма-глутаматтранспептидаза; Гамма-глютаматтрансфераза; ГГТ; Гамма-глутаматтранспептидаза; Гамма-глутаматтрансфераза; ГГТП. Gamma-glutamyl transferase; Gamma-glutamyl trans.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Синонимы: Диастаза; Сывороточная амилаза; Амилаза сыворотки. α-Amylase; AMY; AML; Diastase; 1;4-?-D-glucanohydralase; Serum amylase; Blood amylase. Краткая характеристика определяемого вещества Альфа-амилаза Альфа-амилаза относится к группе ферментов, обеспечивающих ра.
Наибольшее значение имеет обнаружение в кале следующих простейших (intestinal protozoa), вызывающих заболевания у человека: Entamoeba Histolytica (дизентерийная амеба) вызывает амёбиаз. Встречается в кишечнике человека в двух формах. Тканевая форма вызывает изъязвление стенок кишечника. Нали.
Лечение холецистита
Основные цели лечения хронического бескаменного холецистита - купирование болевого синдрома и воспалительного процесса в желчном пузыре, коррекция пищеварительных, обменных нарушений, лечение осложнений и сопутствующих заболеваний.
- В период обострения больным хроническим холециститом рекомендуется постельный режим, голод в течение 1–3 суток, затем диетотерапия — ограничение жирной пищи и ее калорийности (диета №5, 5А), прием пищи 4–6 раз в день.
- Спазмолитические и обезболивающие средства — основные препараты для лечения обострения холецистита, позволяющие облегчить желчную колику.
- Для купирования болевого синдрома применяют анальгетики.
- Для купирования инфекционного воспалительного процесса назначают антибиотики широкого спектра действия.
- При подтверждении гельминтоза используют противогельминтные препараты.
- Купирование диспептических расстройств проводят с помощью ферментных, противорвотных препаратов, подавляющих желудочную секрецию и пр.
- Нарушение оттока желчи корригируется желчегонными средствами.
- Если камни холестериновые, то есть вероятность их растворения с помощью препаратов на основе урсодезоксихолевой кислоты.
Стандартное решение для лечения хронического калькулезного холецистита — оперативное вмешательство, которое избавляет от новых обострений и возможных осложнений.
Лапароскопическая холецистэктомия — основной хирургический метод лечения хронического калькулезного холецистита. Удаление желчного пузыря проводится специальными инструментами через одно или несколько небольших разрезов в брюшной стенке.
Осложнения
Холецистит может повлечь за собой ряд серьезных осложнений.- Вследствие воспаления желчный пузырь может растягиваться и увеличиваться в размерах (водянка), что повышает риск его разрыва (перфорации) и развития перитонита.
- Застой желчи в желчном пузыре является фактором риска инфицирования желчи бактериями, вследствие чего инфекция может попасть в кровь с развитием сепсиса.
- Нарушение микроциркуляции крови в стенке желчного пузыря с дальнейшим развитием ишемии и очагового или тотального некроза стенки является причиной гангрены желчного пузыря.
- эмпиема желчного пузыря — скопление гноя в полости желчного пузыря;
- околопузырный инфильтрат и абсцесс — воспалительный процесс, распространяющийся за пределы желчного пузыря;
- перфорация — разрыв стенки желчного пузыря с выходом его содержимого в брюшную полость.
Профилактика холецистита
Первичная профилактика заключается в исключении факторов риска, приводящих к развитию хронического холецистита, - своевременной санации желчевыводящих путей, устранении их дискинезии, раннем выявлении конкрементов в желчном пузыре и своевременном адекватном лечении, включая оперативное.Вторичная профилактика подразумевает снижение частоты рецидивов, предупреждение прогрессирования заболевания и развития осложнений. Активное выявление больных с клинически выраженными формами хронического холецистита, частыми обострениями и их адекватная немедикаментозная и лекарственная терапия.
Значимую профилактическую роль играет диета - полезна малокалорийная, преимущественно растительного происхождения пища, применение растительных жиров, содержащих полиненасыщенные жирные кислоты, фосфолипиды, витамин Е, которые способствуют нормализации обмена холестерина, участвуют в синтезе простагландинов, разжижающих желчь, повышают сократительную функцию желчного пузыря. Растительные жиры особенно важны при застое желчи. Овощи, фрукты, отруби способствуют отхождению желчи, уменьшают содержание в желчи холестерина, тем самым снижают вероятность образования камней.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также: