Инфекции печени у беременных
Обновлено: 18.04.2024
- Сейчас очень интересная интригующая тема «Беременность и патология печени. Владимир Николаевич Кузьмин.
Кузьмин Владимир Николаевич, доктор медицинских наук, профессор:
- Я думаю, что здесь очень много интересного. Самое главное, на мой взгляд, в том, что эта ситуация заслуживает внимания абсолютно всех специалистов.
Я очень рад, что мы всегда работаем в тесной связи со специалистами. Не только акушерами-гинеколагами, но и гастроэнтерологами, инфекционистами, терапевтами. Патология печени у беременных – это ситуация, которая не всегда возникает во время беременности. Иногда это возникает и до беременности. Конечно, нам приходится иметь дело с такими пациентками.
Нужно сказать, что на сегодняшний день рост заболеваний печени довольно увеличен как в целом в популяции, так и у беременных женщин. Беременность только отягощает заболевания печени. Или, наоборот, уже имеющиеся заболевания печени отягощают течение беременности.
Срывом адаптации является развитие тяжелых акушерских осложнений. В первую очередь, гестоза, который является на сегодняшний день основной причиной материнской смертности.
Изменения заболеваний печени при беременности. Основные, которые заслуживают внимания и на которых я бы хотел остановиться – это обусловленные самой беременностью. Внутрипеченочный холестаз, острый жировой гепатоз беременности. Также не связанный с беременностью вирусный гепатит.
Хотя перечень самих заболеваний, с которыми нам приходится иметь дело, довольно широк.
По распространенности (в американской ассоциации и в нашей) первое место среди беременности занимают вирусные гепатиты. На втором месте стоит холестаз беременных как довольно частая акушерская патология и патология печени во время беременности.
В комплекс полноценного обследования, мероприятий беременных женщин, которые, к сожалению, не всегда проходят в течение всей беременности, входит то, что надо довольно широко обследоваться на маркеры вирусного гепатита В и С. Узкий подход, который имеет место только когда мы обследуем на гепатит В (HBs антигены). Гепатит С – это только антитела гепатита С. Происходит то, что мы не до конца имеем полноценную картину заболеваний печени у беременных женщин.
Конечно, это биохимические исследования. Ультразвуковое исследование плода, плаценты и печени.
Что касается вирусного гепатита, то основное заражение новорожденного происходит все-таки во время родов – при прохождении плода по родовым путям. Возможность внутриутробного заражения составляет где-то 5-10%. Но у пациенток, у которых присутствует еще HBeAg (антиген инфекционности, заразности), или у пациенток, которые перенесли острый вирусный гепатит В (особенно во втором или третьем триместре беременности), увеличивается риск заражения гепатитом В у новорожденного.
Что касается передачи риска гепатита С от матери к ребенку, то он варьирует в районе 5%. Но хочется подчеркнуть, что пациентки, которые дополнительно имеют ВИЧ-инфекцию и какие-то дополнительные факторы, могут увеличивать риск передачи гепатита С до 15 – 25%.
Осложнения в родах у женщин с вирусным гепатитом. Излитие околоплодных вод, слабость родовой деятельности, плацентарная недостаточность и довольно грозное осложнение как кровотечение в родах.
Основная тактика, которую я хотел бы подчеркнуть. Ведение беременности хронического гепатита С – это все-таки наличие или отсутствие РНК гепатита С, а не наличие как такового антитела гепатита С.
Что касается грудного вскармливания. Здесь тоже мне хочется подчеркнуть, что при отсутствии РНК гепатита С полностью разрешено грудное вскармливание. Могут быть какие-то ограничения по грудному вскармливанию при наличии РНК гепатита С при условии дополнительных факторов инфицирования, таких как трещины сосков и так далее. Но в целом, мы как клиника, специализирующая на патологии печени на базе 1-ой инфекционной клинической больницы, за грудное вскармливание.
Что касается гепатита В, то тактика беременных обусловлена именно не наличием HBs антигена, который обследуется в женской консультации, а все-таки наличием или отсутствием НBe антигена и наличием ДНК гепатита В. В этом случае дополнительным фактором является введение, возможно, специфического иммуноглобулина в первые 2 часа после родов. Также проведение вакцинации по схеме через месяц – два и в один год жизни ревакцинация для получения довольно широкой защиты ребенка от гепатита В.
Что касается другого состояния. Внутрипеченочный холестаз беременных. Здесь хочется подчеркнуть, что имеется рецидивирующий характер при повторных беременностях. Когда такая пациентка поступает с той или иной клиникой, то нужно лишний раз спросить, не было ли такой ситуации с предыдущей беременностью.
Еще генетическое заболевание, которое детерминировано и передается в основном по материнской линии. Холестатическая реакция на продуцируемые эстрогены во время беременности возникает у данной пациентки. Начавшись, клиника увеличивается ближе к родам и полностью исчезает после родов.
При этой ситуации мы имеем довольно большие проценты исходов прерывания беременности в поздних сроках, преждевременные роды, синдром стресса плода. Возможна внутриутробная гибель плода. Это влечет за собой определенный алгоритм ведения таких пациентов.
Кожный зуд – основное проявление при холестатическом гепатозе. Желтуха иногда у беременных не развивается. Иногда это вносит дисбаланс при постановке диагноза. Мне очень обидно, когда начинаю переводить такую беременную женщину из одного родовспомогательного учреждения в другое. Хотя это акушерская патология. Она заслуживает внимания в любом родильном доме.
Хочется подчеркнуть, что даже при выраженном кожном зуде, иногда даже желтухе печень обычно не реагирует. Самое главное, что общее состояние женщины не страдает. Отсутствует интоксикация, диспепсический, болевой, абдоминальный синдром. Это характерно для холестатического гепатоза беременных.
Есть изменения в лабораторных показателях холестатического гепатоза. Помимо повышения возможного уровня ферментов, билирубина и повышения холестерина, здесь есть еще один нюанс, который я хотел бы подчеркнуть. Это снижение протромбина. При холестатическом гепатозе возможно развитие кровотечения в родах, послеродовом периоде.
Холестатический гепатоз представляет собой простой холестаз, поэтому эта ситуация вполне доброкачественная (если так можно условно сказать) для женщины после родов.
Основными препаратами в связи с возможностью именно сохранить или уменьшить клинику, являются препараты урсодезоксихолиевой кислоты. Лечение фето-плацетарной недостаточности как стабилизации состояния плода. Возможно введение витамина К за 3 дня до родов с целью профилактики кровотечения или раннего послеродового периода.
Прогноз при холестатическом гепатозе благоприятный для такой пациентки. Но нужно иметь в виду, что увеличивается частота как преждевременных родов, так и риска развития послеродовых кровотечений.
Наиболее тяжелая ситуация связана с острым жировым гепатозом как тяжелым осложнением беременности. Оно, может быть, редко встречается, но в последнее время мы видим довольно частую причину осложнений вплоть до материнской летальности у таких пациенток.
Особенностью является то, что происходит жировое перерождение печени, которое является системной патологией. Эта диффузная жировая дистрофия гепатоцитов происходит не только в печени. Такая же дистрофия происходит и в почках. Мы имеем и почечную и печеночную недостаточность у таких пациентов. Эта ситуация, к сожалению, не имеет обратного регресса, поэтому все действия акушер-гинеколога в этой ситуации должны быть более экстренными и эффективными.
В основном, острый жировой гепатоз развивается во второй половине (ближе к 30-ти неделям беременности и позже). Особенностью является то, что он никогда не начинается ни с желтухи, ни с каких-то особенностей, с которых мы можем заподозрить, что это патология печени. В основном, это тошнота, рвота, боли в животе, то есть та ситуация, которая зачастую не фигурируется для врачей как какая-то патология печени.
К нам в клинику часто привозят таких пациенток с подозрениями на пищевую токсикоинфекцию, на холецестит, вирусный гепатит, но никто не подозревает жировой гепатоз.
В связи с тем изменением, которое происходит в печени, развивается печеночная и почечная недостаточность. Но самое главное – нарушение системы свертывания крови. Развивается ДВС-синдром. Возможны различные кровотечения. Эта тяжелая ситуация, в частности, сочетается с гестозом.
Для жирового гепатоза существуют 3 стадии. Дожелтушная, которую мы наиболее часто видим. Желтушная стадия, когда пациентка уже не имеет окрашивания кожных покровов. В этой ситуации уже довольно тяжелое осложнение для печени. Заключительная терминальная, которая, к сожалению, характеризуется полным поражением печени.
Лабораторные признаки, которые мне хочется подчеркнуть. Наряду с повышением билирубина и ферментов (они не такие уж высокие) мы хотим обратить внимание, что повышается лейкоцитоз, воспалительная тромбоцитопения. Снижение тромбоцитов, фибриногенов, то есть изменение системы свертывания крови.
В этой ситуации должны заподозрить жировой гепатоз у беременных женщин. В этом случае никакого лечения не должно быть. Только одно – срочное родоразрешение после возможной краткой подготовки. Пролонгирования беременности в этой ситуации нет. Женщину нужно родоразрешать в любом сроке, если поставлен такой диагноз.
Краткосрочная подготовка может включать в себя именно парентеральное введение альбумина, свежезамороженной плазмы. В общем-то, довольно хороший результат. Компенсация нарушенной функции печени. Введение препаратов, которые улучшают состояние функции печени.
В конце хотел бы подчеркнуть, что особенности, когда нам приходится проводить дифференциальную диагностику между жировым гепатозом и холециститом, например, где есть признаки печеночной недостаточности, нарушение свертываемости крови, характерны для жирового гепатоза. При дифференциальной диагностике с гепатитом, когда при жировом гепатозе есть лейкоцитоз, тромбоцитопения. Наоборот, активность трансаминаз при вирусном гепатите. При дифференциальной диагностике холестатистического гепатоза – когда есть наличие зуда – это холестатический гепатоз. Тяжесть его состояния характерна для жирового гепатоза и не характерна для холестатического гепатоза.
В конце я хотел бы подчеркнуть, что развитие патологических состояний в печени всегда происходит нестандартно. Дифференциальная диагностика происходит в условиях дефицита времени.
Абсолютно неправильная пагубная тактика, когда переводят такую пациентку из одного учреждения в другое. Это часто ухудшает ситуацию. Решительных действий и больших усилий требуют именно не инфекционные заболевания у беременных, особенно заболевания печени в третьем триместре беременности.

Беременность – счастливое время в жизни каждой женщины, но, к сожалению, оно нередко омрачается различными заболеваниями. К таковым относится и гепатоз беременных, симптомы которого чаще всего начинают проявляться в третьем триместре. Еще несколько лет назад этот недуг встречался во врачебной практике очень редко, им страдала лишь одна из 16000 будущих мам. Но в последнее время все большее число беременных сталкивается с этой неприятной болезнью.
Гепатоз беременных – это дистрофическое поражение печени, проявляющееся в нарушении желчеобразования и желчетока.
Причины гепатоза у беременных

На это заболевание врачи обратили свое внимание сравнительно недавно, поэтому специалисты до сих пор спорят о том, чем же вызывается его появление. Большинство медицинских умов сходится во мнении, что гепатоз беременных обусловлен некоторыми генетическими особенностями или нарушениями и способен передаваться по женской линии. Эти генетические отклонения могут никак не проявлять себя в течение всей жизни. Но иногда беременность, несущая с собой рост массы тела, гормональные сбои и повышенную нагрузку на организм в целом и на печень в частности, дает толчок для развития гепатоза. Печень также очень подвержена влиянию гормонов беременности. Например, эстрогена.
К главным факторам, увеличивающим риск появления этого заболевания, относятся:
- Неправильный прием витаминов. Витамины – это всегда дополнительная нагрузка на печень. Многие витаминные комплексы содержат повышенное количество различных компонентов, которые и вызывают нарушения печеночной деятельности, поэтому принимать их нужно правильно, учитывая возраст, массу тела, дозировку и срок беременности.
- Нарушение режима питания. Переедания и употребление в пищу соленого, жареного, копченого, жирного, а также продуктов с богатым составом химических добавок перегружают печень и ухудшают ее работу.
- Недостаточная двигательная активность. Если будущая мама мало двигается, то расходуется мало энергии, получаемой из пищи, а также замедляется обмен веществ, который и так приторможен беременностью.
Диагностирование гепатоза и его признаки

Гепатоз беременных – это заболевание, которое порой очень трудно диагностировать. Матка к этому сроку уже занимает всю брюшную полость, что делает невозможным пальпацию печени. Нередко этот недуг путают с желчекаменной болезнью, потому что их симптомы очень схожи.К самым распространенным признакам гепатоза относятся:
- кожный зуд;
- пожелтение кожных покровов и белков глаз, проявление сосудистой сеточки на лице и руках, покраснение ладоней (они будто покрываются изнутри красными пятнами);
- тошнота, рвота, дискомфорт в животе, горечь во рту, нарушение стула, снижение аппетита;
- боли в правом подреберье;
- осветление кала и потемнение мочи (от оранжевого до темно-коричневого цвета);
Когда нарушается желчеток, в печени скапливается большое количество желчи. Не имея возможности выйти наружу, желчь начинает прорываться в лимфосистему, а уже оттуда – в общий кровоток. Если провести анализ крови, он покажет повышение уровня трансаминаз, щелочной фосфатазы, билирубина и холестерина, понижение гемоглобина, а также эритроцитов и тромбоцитов. Анализ мочи выявит наличие желчных кислот и повышенное выделение уробилина.
Попадая в кровь, желчь и вызывает зуд, который усиливается в вечернее и ночное время. Чаще всего беременные с этим заболеванием обращаются к врачу именно с жалобами на острое и непреодолимое желание почесаться. Оно сводит с ума, нарушает сон, приводит к утомленности и раздраженности. Как правило, сильнее всего чешутся руки, голени и живот.
Наполнение печени желчью вызывает перерастяжение ее капсулы, поверхность которой имеет большое количество болевых рецепторов. Это является причиной постоянной тупой боли в правом боку.
При подозрении на гепатоз врач женской консультации должен внимательно осмотреть пациентку, попытаться пропальпировать область печени, назначить расширенные анализы крови и мочи, а также ультразвуковое исследование печени, желчного пузыря и соседних органов.
Болевые приступы при гепатозе

В наиболее сложных случаях гепатоза у больной иногда случаются приступы, характеризующиеся сильной болью в правом подреберье. Часто боль ощущается в животе, на уровне пупка и ошибочно принимается за обострение гастрита. Такие приступы могут сопровождаться непрерывными и болезненными рвотными спазмами без облегчения, болью в голове, шумом в ушах, учащенным сердцебиением, потемнением в глазах и отдышкой. Они очень похожи на синдром сильного отравления, только в этом случае стул практически не меняется, а съеденная пища выходит с рвотой.
Чаще всего такие приступы вызваны употреблением вредных продуктов (жареное, острое, жирное, алкоголь) и начинаются через 40-60 минут после приема пищи или резким движением, например, быстрым поворотом, наклоном или падением.
Болевые приступы могут длиться до 20-40 минут, начинаются они внезапно и так же резко отступают. Нередко после приступа в правом подреберье в течение нескольких дней остается довольно сильная остаточная болезненность.
Большая ошибка при таких приступах – прием парацетамола, потому что он лишь усугубляет положение, негативно влияя на печеночную деятельность. Разрешается прием таких спазмолитических препаратов, как Но-Шпа.
Опасность гепатоза при беременности
Пораженная печень не способна очищать организм от вредных веществ, что ведет к интоксикации матери и ухудшению ее самочувствия. Удивительно, но с первого же дня после родов болезнь начинает быстро отступать и вскоре не оставляет после себя и следа. Через 1-2 недели показатели крови входят в норму. Даже если гепатоз рецидивировал в нескольких беременностях подряд, он не вносит в печень женщины никаких видимых изменений.
Однако это не значит, что данное заболевание безвредно. Оно нарушает обмен веществ между матерью и плодом, тем самым действуя неблагоприятно и на ребенка. Доказано, что гепатоз увеличивает вероятность перинатальной смертности на 5%, а в 35% беременностей, протекавших на фоне этой болезни, наблюдались гипоксия, недоношенность и задержка в развитии плода.
Лечение гепатоза беременных

Лечение гепатоза осложняется тем, что беременным противопоказаны практически все лекарственные средства. Многие лекарства могут вызывать у плода гипоксию и задержку внутриутробного развития, поэтому врач должен провести полное обследование пациентки и убедиться в правильности диагноза, прежде чем определиться с методикой лечения.
Очень важно понять, на какой стадии находится болезнь. В легкой стадии можно обойтись без медикаментозного вмешательства, применяя специальную диету. Будущая мама должна исключить из рациона всю тяжелую, жирную и высококалорийную пищу, а также прекратить прием витаминных комплексов и прочих лекарств (если их отмена не повредит беременности). Также нередко назначаются препараты, призванные оптимизировать работу печени (Хофитол, Эссенциале Форте Н и другие). Во многих случаях диеты бывает достаточно для того, чтобы токсины вывелись из организма, а состояние пациентки улучшилось.
При более тяжелых стадиях женщину направляют в стационар, где решается вопрос о досрочном родоразрешении. Если опасности для плода нет, то роды можно отсрочить, проводя очистку крови при помощи капельниц. Их сочетают с приемом больших доз вышеупомянутых препаратов и жесткой диетой. Если такая методика позволяет приглушить болезнь или хотя бы удерживать ее на одном уровне развития, а состояние плода не вызывает волнений, то лечение продолжают до 37-38 недель, а к этому сроку планируют роды. Если же метод не дает нужного результата (или если состояние плода ухудшается, явно прослеживается гипоксия), в срочном порядке подписывается согласие на индуцированные роды или Кесарево сечение. Часто у ребенка срабатывает защитная реакция на создавшуюся неблагоприятную ситуацию, и самопроизвольно начинаются преждевременные роды. Однако не стоит надеяться только на природу. При возникновении серьезных показаний рекомендуется запустить родовой процесс заранее, чтобы минимизировать риск осложнений.
Очень важно, чтобы беременная с сильным гепатозом находилась под постоянным контролем врачей. Также необходимо проводить расширенный анализ крови каждые два дня. Нередко бывает так, что под действием капельниц показатели крови вдруг отлично падают. Решив, что болезнь отступила, врач выписывает пациентку, а через пару дней она снова поступает в стационар с резко подскочившими трансаминазами.
Профилактика гепатоза беременных
Хоть гепатоз и считается результатом некоторых генетических особенностей, существует ряд рекомендаций для того, чтобы его избежать или отсрочить его появление на более долгий срок:
- Соблюдение диеты. Если имеются склонности к перегрузке печени, то необходимо полностью отказаться от всего жареного, жирного, копченого, соленого, острого и кислого. Рацион должен состоять из фруктов, овощей (кроме картофеля, бобовых, лука и чеснока), молочных продуктов низкой жирности, мяса куриной грудки, нежирных сортов рыбы. Не стоит есть шоколад и другие какаосодержащие продукты, яичный желток, сыр, выпечку (допускается 1-2 кусочка черного хлеба в день).
- Физическая активность. Движение – это жизнь, поэтому необходимо больше двигаться. Это ускоряет обменные процессы в организме, устраняет застойные явления, облегчает работу печени.
- Отказ от оральных гормональных контрацептивов и антибактериальных средств. Они способны нанести печени большой вред.
- Осторожный прием витаминов или отказ от них. По возможности стоит стараться получать все необходимые организму вещества из пищи, а не из витаминных комплексов.
- Лечение хронических заболеваний ЖКТ.
- Применение гепатопротекторов и желчегонных препаратов. Если беременность пока не планируется, то достаточно проводить профилактические курсы этими препаратами, а если беременность уже наступила, то их нужно принимать по особому графику, согласованному с лечащим врачом.
Гепатоз беременных – это очень коварное заболевание. Если Вы заподозрили у себя его признаки, то обязательно сообщите об этом своему врачу, чтобы он назначил анализ крови и поставил или исключил диагноз.
При нормально протекающей беременности размеры печени и селезенки у беременной женщины не изменяются. Примерно у 50-60% женщин на 2-5 месяце беременности могут появиться так называемая пальмарная эритема (рис. 1) и телеангиэктазии, что связано с повышением уровней эстрогена и прогестерона в сыворотке крови на фоне беременности. Это изменения кожи исчезают вскоре после родов.
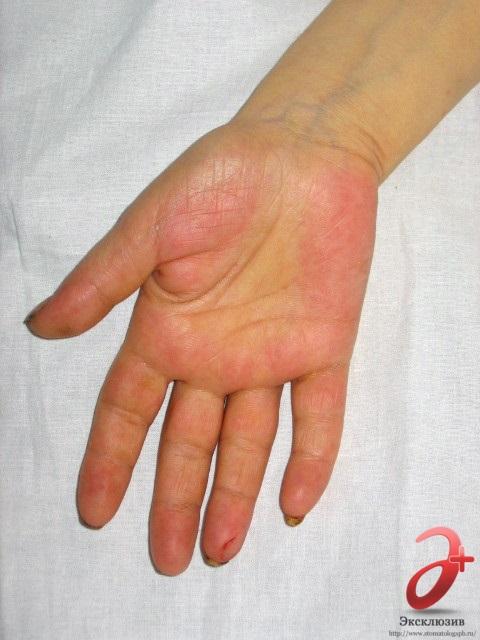
Рис. 1. Пальмарная эритема при беременности
Во время беременности у некоторых женщин может развиться функциональный внутрипеченочный паренхиматозно-канальцевый холестаз, который связан с характером влияния на гепатоциты и эпителиальные клетки желчевыводящих протоков особых гормонов эстрогенов, избыток которых циркулирует в крови. Иногда на этом фоне возникает кожный зуд, при этом в сыворотке крови, как правило, повышаются уровни желчных кислот, щелочной фосфатазы и церулоплазмина (преимущественно за счет повышенного синтеза в плаценте).
У большинства беременных женщин отмечается тенденция к увеличению синтеза в печени альфа- и бета-глобулинов, а также фибриногена и белков, участвующих в процессе свертывания крови . В то же время уровни метаболической активности так называемых печеночных ферментов АлАТ, АсАТ и ГГТП в сыворотке крови не изменяются. Важно отметить, что нормализация вышеперечисленных лабораторных показателей закономерно происходит в течение первых 4-6 недель после родов.
Печень и беременность – в норме и при патологии / см. научно-клиническую презентацию
Во время беременности у большинства женщин в норме регистрируется закономерное повышение объема циркулирующей крови и увеличение сердечного выброса. На фоне увеличения объема циркулирующей крови, размеров беременной матки и повышения уровня внутрибрюшного давления постепенно нарастает уровень давления в системе воротной (портальной) вены. Именно так во время беременности у некоторых женщин иногда возникает транзиторный синдром портальной гипертензии .
У части беременных, особенно в положении лежа на спине, матка может сдавливать нижнюю полую вену. В результате этого увеличивается кровоток через систему непарной вены (vena azygos) и возможно даже транзиторное расширение вен пищевода. Наибольшее увеличение уровня портального давления, как правило, регистрируют в конце второго и/или в начале третьего триместра беременности.
При комплексном гистологическом исследовании ткани печени каких-либо специфичных для беременности изменений в печени выявить не удается. Однако в некоторых случаях удается обнаружить минимальные неспецифические изменения в виде небольшого повышения содержания гликогена и жировых вакуолей в клетках печени гепатоцитах.
Заболевания печени при беременности – как часто встречаются?
- первая группа – заболевания печени, которые специфичны именно для беременности;
- вторая группа – так называемые фоновые хронические заболевания печени, то есть такие заболевания печени, которые у беременной женщины имели место еще задолго до момента наступления настоящей беременности;
- третья группа – заболевания печени, которые патогенетически никак не связаны с протекающей беременностью и могут возникнуть одновременно с беременностью.
К первой группе заболеваний печени, которые нередко встречаются в практике врача акушера-гинеколога и которые специфичны для беременности, в настоящее время относят:
- HELLP-синдром, регистрируется наиболее часто, распространенность – 1 случай на 100-1.000 беременных женщин;
- внутрипеченочный холестаз беременных, или ВХБ, регистрируется реже, чем HELLP-синдром, распространенность – 1 случай на 1.000-10.000 беременных женщин;
- острую жировую печень беременных, или ОЖПБ, регистрируется очень редко, распространенность – 1 случай на 7.000-15.000 беременных женщин.
На этой странице сайта представлена информация о лабораторных и клинических признаках перечисленных выше специфичных для беременности заболеваний печени, читайте сами.
HELLP-синдром – зачем беременным нужна совместная консультация гинеколога и гепатолога
HELLP-синдром представляет собой особо тяжелый вариант преэклампсии беременных / HELLP-синдром первого типа или эклампсии беременных / HELLP-синдром второго типа.
Диагностика HELLP-синдрома основана на наличии у беременной женщины следующих лабораторных признаков, которые можно выявить, если вовремя сдать анализы в СПб:
- H – Haemolysis (микроангиопатическая гемолитическая анемия);
- EL – Elevated Liver enzymes (повышение уровня активности ферментов печени АлАТ. АсАТ и ГГТП);
- LP – Low Platelet count (снижение количества тромбоцитов).
HELLP-синдром осложняет течение примерно 0,1-1% всех беременностей . У 70% пациенток данный синдром развивается в сроки между 27-й и 36-й неделями беременности. У 1/3 пациенток HELLP-синдром развивается в течение первых 2 суток после родов.
В патогенезе повреждения печени при HELLP-синдроме основную роль отводят микроангиопатии сосудистого русла печени в результате генерализованных сосудистых нарушений при гестозах. Спазм терминальных печеночных артериол и повреждение эндотелия внутридольковых ветвей воротной вены (vena рortae) с отложениями в них фибрина и тромбоцитов приводят к ишемии и некрозу (гибели) гепатоцитов и кровоизлияниям в паренхиму печени.
HELLP-синдром – клиника, диагностика и лечение в Санкт-Петербурге
Показатели уровня материнской смертности при HELLP-синдроме в разных странах варьируют от 2 до 15% и зависят от множества медицинских и немедицинских факторов и причин. Показатели уровня перинатальной смертности, к сожалению, остаются весьма высокими и составляют не ниже 10-25% , что обусловлено, в первую очередь, преждевременной отслойкой плаценты, внутриутробной гипоксией плода или глубокой недоношенностью. Рецидивы HELLP-синдрома при последующих беременностях встречаются очень редко.
Характерная клиническая картина HELLP-синдрома представлена следующими признаками:
- артериальная гипертензия – уровень диастолического АД стойко превышает 100 мм рт. ст.;
- абдоминальный болевой синдром;
- желтуха – желтушное прокрашивание кожных покровов, слизистых оболочек и конъюнктив;
- рвота, нередко неукротимая;
- отечность мягких тканей нижних конечностей;
- острая почечная недостаточность;
- так называемый проницаемостный отек легких, иными словами – респираторный дистресс-синдром взрослых (РДСВ), или отек легких с низким давлением в легочной артерии.
Характерными лабораторными признаками HELLP-синдрома являются:
- гемолитическая анемия;
- тромбоцитопения / снижение числа тромбоцитов в крови;
- повышение уровней активности ферментов АлАТ, АсАТ и ЛДГ в сыворотке крови;
- неконъюгированная гипербилирубинемия – повышение уровня общего билирубина за счет непрямого билирубина в сыворотке крови.
Высокоэффективной патогенетической терапии HELLP-синдрома на сегодняшний день, к сожалению, не существует . При лечении женщин с HELLP-синдромом и новорожденных от матерей с hellp-синдромом рекомендуют следующие лечебные мероприятия:
Внутрипеченочный холестаз беременных – диагностика и лечение в СПб
Вторым по распространенности после HELLP-синдрома заболеванием печени, которое патогенетически связано с протекающей беременностью является так называемый внутрипеченочный холестаз беременных, или ВХБ. Некоторые врачи гинекологи в Санкт-Петербурге холестаз беременных иногда обозначают такими медицинскими терминами, как доброкачественный рецидивирующий холестаз беременных, идиопатическая желтуха беременных, или просто зуд беременных.
Внутрипеченочный холестаз беременных в настоящее время встречается все-таки довольно редко, всего 1 клинический случай на 1.000-10.000 беременностей (т.е. у 0,1-0,01% беременных женщин). В то же время в 50-70-х годах прошлого века частота холестаза беременных, например, в Скандинавских странах была значительно выше (до 2% родов), а в Чили достигала целых 14% (то есть 14 случаев на 100 родов). В последнее время частота холестаза беременных во многих странах Европы, США, Юго-Восточной Азии, Австралии и некоторых странах Латинской Америки имеет тенденцию к постепенному росту. Отчасти это может быть связано с большей осведомленностью врачей акушеров-гинекологов об этом заболевании, улучшением диагностики и все более широким применением женщинами пероральных контрацептивов, длительный прием которых способствует развитию данного вида патологии печени у беременных женщин. По данным ретроспективного анализа 16.252 беременностей за десятилетний период (с 2005 года по 2015 год), частота внутрипеченочного холестаза беременных в одной из Прибалтийских стран составила 0,4% – т.е. 4 случая на 1.000 родов .
Традиционно применяемые при холестазе беременных антигистаминные препараты, бензодиазепины, фенобарбитал, дексаметазон, эпомедиол, S-аденозил-L-метионин (адеметионин, гептрал) и холестирамин, к сожалению, недостаточно эффективны.
При углубленном гистологическом исследовании ткани печени беременных женщин с холестазом обнаруживают паренхиматозно-канальцевый холестаз при отсутствии гистологических признаков дилатации (расширения) мелких и средних желчных протоков, гепатоцеллюлярных некрозов и воспаления.
Причины развития желтухи, не связанные с беременностью, включают

Билиарную обструкцию желчными камнями Холелитиаз Холелитиаз – наличие одного или нескольких камней в желчном пузыре. В развитых странах около 10% взрослых и около 20% лиц > 65 лет имеют камни в желчном пузыре. Заболевание чаще протекает бессимптомно. Прочитайте дополнительные сведения
Желчные камины более распространены во время беременности, вероятно, потому, что литогенность желчи увеличивается, а сократительная способность желчного пузыря снижается.
Акушерские причины развития желтухи включают в себя
Жировая печень беременных
Оба этих нарушения вызывают повреждение гепатоцитов и гемолиз.
Острый вирусный гепатит
Острый вирусный гепатит может способствовать преждевременным родам, но, по-видимому, не имеет тератогенного действия.
Вирус гепатита В Гепатит B, острая форма Причиной гепатита В является ДНК-вирус, который, как правило, передается парентеральным путем. Он вызывает типичные симптомы вирусного гепатита, в том числе анорексию, недомогание, и желтуху. Прочитайте дополнительные сведения может быть перенесен новорожденному сразу после родов или, менее часто, попадает плоду через плаценту. Заражение наиболее вероятно у женщин е-антиген позитивных и хронических носительниц поверхностного антигена гепатита В (HBsAg) либо контактировавших с больным гепатитом в 3 триместре беременности. Зараженные новорожденные скорее перенесут субклиническую печеночную дисфункцию и станут носителями, чем у них разовьется клиническая форма гепатита. Всех беременных обследуют на HBsAg антиген с целью определения необходимости профилактики вертикального заражения (пренатальной профилактики Профилактика При неонатальной инфекции, вызванной вирусом гепатита В, заражение, как правило, происходит во время родов. Протекает болезнь обычно бессимптомно, но может привести к развитию хронических субклинических. Прочитайте дополнительные сведения иммуноглобулином ивакцинации новорожденных против вируса гепатита В).
Хронический гепатит
Несмотря на стандартную иммунопрофилактику, новорожденные у женщин с высокой вирусной нагрузкой часто оказывались инфицированными вирусом гепатита В. Существуют данные, свидетельствующие о том, что прием противовирусных препаратов в течение 3-го триместра может предотвратить сбой иммунопрофилактики. Воздействие лекарственных препаратов на плод должно быть минимизировано, поэтому противовирусные препараты следует назначать только в случае, если у женщины наблюдается прогрессирующий гепатит или риск печеночной недостаточности. Наиболее часто применяют ламивудин, телбивудин или тенофовир.
Прием кортикостероидов для лечения хроническихаутоиммунных гепатитов до беременности может быть продолжен во время беременности,поскольку не доказано превышение фетальных рисков для кортикостероидов надрисками материнского хронического гепатита. Иногда, при тяжелом течении, несмотря на риск для плода, назначают азатиоприн и другие иммуносупрессоры.
Внутрипеченочный холестаз (зуд) беременных
Это относительно частое нарушение, вероятно, является результатом идиосинкразической реакции на нормальный холестаз вследствие гормональных изменений. Заболеваемость зависит от этнической принадлежности и является самой высокой в Боливии и Чили.
Последствия внутрипеченочного холестаза включают повышенный риск
Иногда затем появляются желтуха и темный цвет мочи. Самый ранний симптом – интенсивный зуд, возникает в течение 2 или 3 триместра. Острой боли и системной симптоматики не бывает. Внутрипечёночный холестаз полностью проходит после родоразрешения, но имеет тенденцию к рецидивированию при последующих беременностях или приеме оральных контрацептивов.
Внутрипеченочный холестаз предполагают на основании симптомов. Наиболее чувствительным и специфичным лабораторным показателем является концентрация желчных кислот в сыворотке крови > 10 ммоль/л. Такая концентрация возникает только в присутствии биохимических нарушений. Гибели плода является более вероятной, если концентрация желчных кислот в крови натощак составляет > 40 ммоль/л.
Препаратом выбора является урсодезоксихолевая кислота (УДХК) в дозе 5 мг/кг перорально 2 или 3 раза в день (или до 7,5 мг/кг 2 раза в день). Этот препарат помогает уменьшить выраженность симптоматики и нормализовать биохимические маркеры функции печени; однако он не снижает частоту фетальных осложнений. Окончательным лечением является родоразрешение.
Жировая печень беременных
Это редкое, малоизученное заболевание наблюдается в конце беременности, иногда вместе с пре-эклампсией Преэклампсия и эклампсия Преэклампсия представляет собой впервые возникшую после 20 недель беременности гипертензию на фоне протеинурии, либо усугубление тяжести уже имеющейся гипертензии. Эклампсия – необъяснимые генерализованные. Прочитайте дополнительные сведения . У пациентов может наблюдаться наследуемый дефект митохондриального бета-окисления жирных кислот (обеспечивающего энергией скелетную и сердечную мышцы); риск жировой дистрофии печени при беременности в 20 раз выше у женщин с мутацией, затрагивающей длинноцепочечную 3-гидроксиацил-КоА-дегидрогеназу (LCHAD), особенно с мутацией G1528C в одной или обеих аллелях (аутосомное наследование).
Симптомы ожирения печени включают острые приступы тошноты и рвоты, дискомфорт в животе и желтуху, за которой, в серьезных случаях, следует быстро прогрессирующая печеночная недостаточность. При тяжелом течении высоки материнская и перинатальная смертность.
По-видимому идентичное заболевание может развиться на любом сроке беременности при внутривенном введении высоких доз тетрациклинов.
Результаты клинических и лабораторных исследований такие же, как при остром вирусном гепатите, исключая то, что уровни аминотрансферазы могут быть 500 единиц/л и может быть гиперуремия.
Читайте также:

