Инфекции вызванные несколькими возбудителями
Обновлено: 22.04.2024
Основные понятия
Заражение — это состояние заражения макроорганизма микроорганизмом, результат антагонистических взаимоотношений между ними, возникающих в окружающей среде.
Инфекционный процесс — это процесс взаимодействия микроорганизма и макроорганизма со всеми изменениями, происходящими в последнем (в результате прямого или косвенного действия микроорганизма и его токсических и других продуктов).
Суперинфекция — из-за повторного заражения тем же патогеном у нелеченного пациента.
Повторное заражение — из-за болезни по той же причине вскоре после выздоровления.
Смешанная инфекция — заболевание вызывается 2 и более возбудителями.
Вторичная инфекция — при одной инфекции добавляется вторая инфекция, вызванная другим микроорганизмом.
Миксинфекция — заболевание как инфекционное, так и неинфекционное.
Эндогенная инфекция — заболевание вызывается микроорганизмами, которые встречаются в макроорганизмах (из нормальной, условно-патогенной флоры).
Внутрибольничная инфекция — заражение произошло во время оказания медицинской помощи больным.
Типы инфекций
Воздушные инфекции — ветряная оспа, корь, эпидемический паротит, грипп, скарлатина, дифтерия, коклюш, менингококковая инфекция, туберкулез, краснуха, оспа у обезьян, легионеллез.
Кишечные инфекции — полиомиелит, вирусный гепатит А, ротавирусный гастроэнтерит, холера, брюшной тиф, шигеллез, сальмонеллез, бруцеллез, орнитоз, лептоспироз, кампилобактериоз, иерсиниоз, ботулизм.
Трансмиссивные инфекции — сыпной тиф, болезнь Брилля-Цинсера, возвратный сыпной тиф, волёская лихорадка, малярия, висцеральный лейшманиоз, вирусный энцефалит, вирусная геморрагическая лихорадка, вирусные лихорадки, болезнь Лайма, чума, туляремия, лихорадка Ку, марсельская лихорадка, американский кожный лейшманиоз.
Инфекции оболочки — трахома, инфекционные дерматозы, бильхарциози, анкилостомидози, бешенство, сибирская язва, сап, стопа, содоку, болезнь кошачьих царапин, мелиоидоз, столбняк, газовая гангрена, бластомикоз, аспергиллез, кокцидиоидомикоз.
Инфекции, передающиеся половым путем — сифилис, гонококк, венерическая лимфогранулема, трихомониаз, инфекции HHV1 и HHV2, урогенитальный хламидиоз, урогенитальный микоплазмоз, чесотка.
Инфекции с множественными механизмами передачи — вирусные гепатиты B, C, D, G, ВИЧ- инфекция, листериоз, токсоплазмоз.
Инфекции с недостаточно ясным механизмом передачи — медленные инфекции, болезнь Крейтцфельда-Якоба — человеческий вариант, болезнь Кавасаки, болезнь Крейтцфельда-Якоба — животный вариант.
Классификация ( формы ) инфекционных заболеваний. Экзогенные инфекции. Эндогенные инфекции. Регионарные и генерализованные инфекции. Моноинфекции. Микстинфекции.
Инфекционные болезни обычно сопровождаются нарушениями гомеостаза организма и его физиологических функций. Множество взаимодействующих параметров в системе конкретный возбудитель-конкретный организм находит отражение в различных формах инфекционного процесса и его вариантах. Другими словами, в зависимости от эпидемиологической ситуации, типа и свойств возбудителя (например, инфицирующей дозы, вирулентности и т.д.), состояния параметров гомеостаза человека, а также от конкретных особенностей взаимодействия возбудителя и организма инфицированного человека, инфекционный процесс может принимать различные формы (от клинически выраженных до бессимптомных, от суперинфекций до бактерионосительства). Ниже рассмотрены основные формы инфекционных процессов.
Экзогенные инфекции. Эндогенные инфекции.
Экзогенные инфекции развиваются в результате проникновения в организм патогенных микроорганизмов из внешней среды.
Эндогенные инфекции обычно развиваются в результате активации и, реже, проникновения условно-патогенных микроорганизмов нормальной микрофлоры из нестерильных полостей во внутреннюю среду организма (например, занос кишечных бактерий в мочевыводящие пути при их катетеризации). Особенность эндогенных инфекции — отсутствие инкубационного периода.

Регионарные инфекционные заболевания. Генерализованные инфекции
• Регионарные инфекционные заболевания — инфекционный процесс протекает в каком-либо ограниченном, местном очаге и не распространяется по организму.
• Генерализованные инфекционные заболевания развиваются в результате диссеминирования возбудителя из первичного очага, обычно по лимфатическим путям и через кровоток.
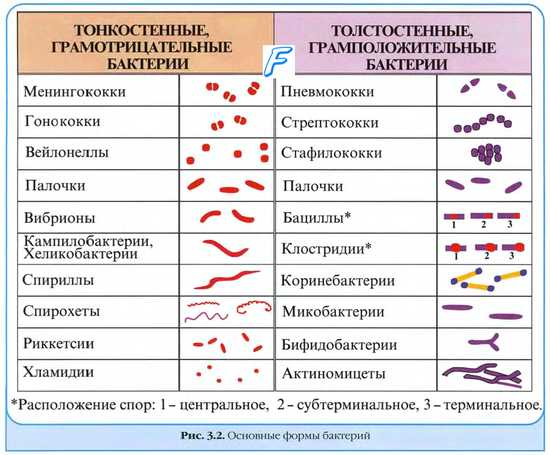
Моноинфекции. Микстинфекции ( миксты )
Моноинфекции — заболевания, вызванные одним видом микроорганизмов.
Смешанные инфекции ( микстинфекции, миксты ) развиваются в результате заражения несколькими видами микроорганизмов; подобные состояния характеризует качественно иное течение (обычно более тяжёлое) по сравнению с моноинфекцией, а патогенный эффект возбудителей не имеет простого суммарного характера. Микробные взаимоотношения при смешанных (или микст-) инфекциях вариабельны:
• если микроорганизмы активизируют или отягощают течение болезни, их определяют как активаторы, или синергисты (например, вирусы гриппа и стрептококки группы Б);
• если микроорганизмы взаимно подавляют патогенное действие, их обозначают как антагонисты (например, кишечная палочка подавляет активность патогенных сальмонелл, шигелл, стрептококков и стафилококков);
• индифферентные микроорганизмы не влияют на активность других возбудителей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Микст-инфекция характеризуется более тяжелым течением и в некоторых случаях резистентностью к традиционным методам терапии, отмечает специалист. Например, привычные антибиотики могут не сработать, так как в составе смешанной инфекции возбудители будут взаимодействовать друг с другом, и в результате этого взаимодействия изменятся их свойства. Поэтому микст-инфекция может гораздо хуже поддаваться лечению, протекать дольше и тяжелее.
Самые распространенные миксты называет специалист:
- микоплазма, уреаплазма, хламидии;
- микоплазма, уреаплазма, гонококки;
- сочетание герпетический инфекций, вызванное вирусами Эпштейна-Барр и цитомегаловирусом или герпесом простого типа;
- пневмококки и менингококки.
В чем опасность?
Опасность микст-инфекции в том, что она может не иметь характерных симптомов, присущих тому или иному моновозбудителю, предупреждает врач. Она может вообще протекать бессимптомно до определенного момента. Если появляются симптомы, как правило, они размыты и не характеризуют четко то или иное заболевание.
Михаил Худовеков подчеркивает, что факторами риска развития микст-инфекции считаются:
- сниженный иммунитет;
- наличие аутоимунных заболеваний;
- беременность, так как в организме происходят гормональные изменения;
- длительное лечение антибиотиками;
- прохождение курса химио- или лучевой терапии;
- половые инфекции.
Как правило, смешанные инфекции имеют более длительный инкубационный период, что еще больше запутывает докторов.

Тем не менее микст-инфекции сейчас достаточно успешно лечатся, говорит Михаил Худовеков. Для этого надо правильно определить возбудителей.
Очень часто при микст-инфекциях наблюдается дисбактериоз, который может усугубляться приемом антибиотиков. Поэтому, как правило, пациентам со смешанными инфекциями назначают препараты для восстановления микрофлоры независимо от курса терапии, подытоживает Худовеков.
На примере клинических наблюдений обсуждаются подходы к лечению смешанных инфекций у детей, в том числе роль инозина пранобекса, обладающего иммуномодулирующей и противовирусной активностью.
Смешанные инфекции (ассоциированные инфекции, сателлитные инфекции, микстинфекции) – это инфекции, развивающиеся в макроорганизме или (и) отдельных клетках эукариотов, прокариотов при сочетанном воздействии двух и более возбудителей, в том числе вирусов, бактерий, спирохет, микоплазм, риккетсий, хламидий, грибков и простейших. Первые описания смешанных инфекций и ассоциаций микроорганизмов принадлежат Л. Пастеру, установившему в 1865 году, что заразную болезнь шелковичных червей вызывают простейшие Nosema bombycis и грибки Botrytis bassiana. Над проблемой смешанных инфекций работал выдающийся ученый А.Ф. Быковский, который внес большой вклад в мировую науку. При непосредственном участии А.Ф.Быковского, биолога, профессора НИИ эпидемиологии и микробиологии им. Гамалеи, проводились исследования с использованием электронной микроскопии и была создана уникальная фотоколлекция вирусов, бактерий и простейших, патогенных для человека [1].
Развитие смешанных инфекций – это сложный процесс, в котором принимают участие не только два и более возбудителя, но и совокупность других факторов, таких как состояние микро- и макроорганизма и факторы внешней (окружающей) среды. Формы данных инфекций могут быть разными – острые, хронические персистентные, латентные, носительство, суперинфицирование и т.д. В работе А.Ф. Быковского были описаны следующие возможные исходы взаимодействия двух и более возбудителей в процессе смешанной инфекции: 1) независимое размножение; 2) экзальтация – усиление размножения одного или всех ассоциантов; 3) интерференция – подавление размножения одного или всех ассоциантов; 4) комплементация – специфи ческая зависимость размножения одного ассоцианта от другого. Комплементация особенно широко распространена в ассоциациях онкогенных вирусов [1].
В последние годы педиатрам и врачам других специальностей все чаще приходится встречаться со смешанными инфекциями у детей. В ситуации, когда врач имеет дело с несколькими инфекционными заболеваниями, которые находятся в разной по остроте форме, возникает вопрос: как лечить такое заболевание, с чего начать? Занимаясь данной проблемой довольно длительный период времени – более 40 лет, хочу заметить, что многие специалисты не предполагают, что ряд соматических заболеваний могут иметь инфекционное происхождение. К примеру: болезни сердца (эндомиокардиты, нарушения ритма), суставов (реактивные артриты), сосудов (болезнь Кавасаки, васкулиты) кишечника (болезнь Крона, язвенный колит и др.), многочисленные заболевания ЛОР-органов, верхних и нижних отделов дыхательных путей (бронхиты, бронхиальная астма), гематологические процессы (нейтропения, гемофагоцитарный синдром), воспалительные заболевания глаз (конъюнктивиты, хориоретиниты), врожденные инфекции, патология центральной нервной системы (внутрижелудочковые кровоизлияния), рассеянный склероз, эпилепсия, инсульт и др. [2,3] Данный список может быть, безусловно, продолжен. Другая сторона вопроса касается не только объема знаний того или иного специалиста относительно инфекционных болезней, а нередко отсутствие времени и желания исключать инфекцию. Этому обстоятельству способствуют и объективные трудности – это довольно узкие временные "рамки", в которых приходится работать специалисту, отсутствие времени на совместные консультации или консилиумы. Поэтому нередко больные с их родителями "ходят по кругу" от одного специалиста к другому, пока не получат адекватного лечения, или пока заболевание не перейдет в хроническую форму. Особенно это относится к часто болеющим детям.
Лечение смешанных инфекций представляет собой сложную проблему и требует привлечения различных специалистов. В последние годы уделяется большое внимание лечению заболеваний смешанной, вирусной, в том числе герпесвирусной этиологии. Приводим клинические наблюдения.
Виктория С., 5 лет. В октябре 2017 г. обратилась с мамой в консультативно-диагностический центр ГБУЗ "Морозовская ДГКБ" с жалобами на частые острые респираторные заболевания, сопровожавшиеся признаками бронхиальной обструкции. У родителей аллергический ринит. С осени 2016 г. наблюдается у аллерголога. Получала курсами флутиказон и монтелукаст. В марте 2017 г. была выявлена хламидийная инфекция, в связи с чем проводилось лечение кларитромицином. Контрольные анализы были отрицательными. В июне 2017 г. вновь заболела. Рекомендовано серологическое и микробиологическое обследование.
По результатам предварительного обследования выявлено обострение инфекции, вызванной вирусом Эпштейна-Барр – ЭБВ (IgG антитела к EBNA – 45,1; IgG антитела к VCA >750,0; IgM антитела к VCA – отрицательные, IgG антитела к раннему антигену – положительные, ПЦР слюны – ЭБВ положительный). Респираторно-синцитиальный (РС) вирус: IgG антитела – 3,0, IgM антитела – 1,7 (при коэффициенте позитивности – более 1,1). Другие герпесвирусы, хламидии и микоплазмы не выявлены. Посев из зева: S. viridans – 105 КОE/мл, S. aureus – 104 KOE/мл.
Диагноз по МКБ10 J20.9 – рецидивирующий обструктивный бронхит, обусловленный смешанной микрофлорой (ЭБВ + РС-вирус), дисбиоз ротоглотки.
Назначено лечение: инозин пранобекс (Гропри носин®, "Гедеон Рихтер") 10 дней (два курса), пиополивалентный бактериофаг 14 дней, Имунорикс 2 месяца, Бронхомунал 3 месяца. При обследовании в феврале 2018 г. отмечена положительная динамика. При ПЦР мазка из зева ЭБВ не выявлен. IgG антитела к раннему антигену ЭБВ и IgM антитела к РС-вирусу не определялись.
Этиология рецидивирующих заболеваний в настоящее время стала гораздо разнообразнее. В большинстве случаев, как у данной пациентки, приходится иметь дело со смешанными инфекциями. Формированию рецидивирующих бронхитов и других респираторных заболеваний способствуют как вирусы – в данном случае – РС-вирус, так и длительная персистенция ЭБВ инфекции (по данным лабораторных анализов, имеет место хроническое течение с обострением), которая, в свою очередь, приводит к повышенной сенсибилизации. В семьях у часто болеющих детей и их родителей, как показали предыдущие наши исследования, имеет место циркуляция практически одних и тех же возбудителей [4]. Поэтому возникает очень важная проблема обследования и лечения родителей.
Препаратов, которые бы одновременно воздействовали на респираторные и другие вирусы, в том числе вирусы герпеса, энтеровирусы, очень мало. На практике часто применяют препараты интерферонового ряда, которые в борьбе с вирусами действуют опосредованно через систему интерферона. В этой связи заслуживает внимания инозин пранобекс (Гроприносин®), который сочетает в себе свойства универсального иммуномодулятора c прямой противовирусной вктивностью в отношении широкого спектра ДНК- и РНК-вирусов. Основной фармакологической субстанцией Гропри носина® является производное пурина – инозин. Второй компонент – соль 4-ацетаминобензойной кислоты и N,-Nдиметиламино-2-пропанола, которая повышает проницаемость биомембран для инозиновой структуры. Механизм противовирусного действия препарата состоит как в прямом ингибировании вирусов, так и в усилении специфического и неспецифического противовирусного иммунитета. На протяжении более 8 лет у нас имеется как свой опыт применения Гропри носина® в педиатрической практике, так и опыт коллег из разных городов России и других стран. Чем же отличается инозин пранобекс от других препаратов? Данный препарат оказывает действие не только на вирусы гриппа А и В, но и другие вирусы респираторной группы, в том числе и РС-вирусы, герпесвирусы (цитомегаловирус, вирусы герпеса 1, 2 типа, ЭпштейнаБарр, ветряной оспы, герпеса 6 типа), полиовирусов, кори, вирусов папилломы человека, контагиозного моллюска. Рекомендуемая доза составляет 50 мг/кг/сут в 3-4 приема (при необходимости суточную дозу препарата увеличивают до 100 мг/кг). Продолжительность курса лечения – от 5 до 10 дней в зависимости от этиологии, сочетания с другими вирусами. При тяжелых вирусных инфекциях дозу подбирают индивидуально. Схемы лечения при разных инфекциях могут быть разными также и по продолжительности.
Отличительной особенностью препарата является высокая безопасность. Уровень его токсичности в несколько раз ниже, чем других средств. Гроприносин® можно принимать детям с 3 лет. Вероятность побочных эффектов очень низкая. Препарат противопоказан взрослым пациентам с подагрой, так как он может вызвать увеличение концентрации мочевой кислоты.
В настоящем примере у ребенка одновременно имелись два вируса, находившихся в активном состоянии – ЭБВ и РС-вирус. После лечения Гроприносином® с последующим поддерживающим курсом применения иммуномодулирующих препаратов достигнуты положительный клинический эффект и прекращение репликации вирусов. Существует необходимость обязательного контроля лабораторных анализов каждые 3 месяца до прекращения репликации вирусов.
Евгения Ш., 12 лет, обратилась в в консультативнодиагностический центр ГБУЗ "Морозовская ДГКБ" с мамой в конце ноября 2017 г. с жалобами на снижение остроты зрения. Осмотрена офтальмологом, который диагностировал левосторонний хориоретинит токсоплазменной этиологии. В возрасте 5 лет перенесла ветряную оспу, летом 2017 г. получала лечение по поводу лямблиоза и аскаридоза. При осмотре (22.11.2017) кожные покровы влажные, чистые. Зев разрыхлен, не гиперемирован, единичные шейные лимфатические узлы единичные размерами до 0,8 см, безболезненные, другие группы лимфатических узлов не пальпировались. Со стороны сердца и легких патологии не выявлено. Печень и селезенка не увеличены. В анализе крови 12,5 × 109/л лейкоцитов, 55% нейтрофилов. Принимая во внимание диагноз офтальмолога, следовало уточнить наличие токсоплазмоза, авидность антител к токсоплазме, а также исключить наличие внутриклеточных инфекций (хламидиоза и микоплазмоза) и герпесвирусных инфекций, которые также могли быть причиной поражения органа зрения. При первичном обследовании была выявлена смешанная инфекция: герпетическая (обострение инфекции, вызванной вирусом простого герпеса 1 типа, острая инфекция, вызванная вирусом простого герпеса 2 типа, персистенция ЭБВинфекции, антитела к вирусу ветряной оспы), острая микоплазменная инфекция, персистирующий токсоплазмоз (табл. 1).
| Возбудители | Положительно при референсных значениях | 22.11.17 | 13.02.18 |
|---|---|---|---|
| Токсоплазма | |||
| IgM, МЕ/мл | >30 | 563,7 | 354,7 |
| IgM, МЕ/мл | >1,0 | 0,4 | 0,3 |
| Вирус простого герпеса 1 | |||
| IgG, коэф. позитивности | >22,0 | 69,0 | 93,9 |
| IgM, коэф. позитивности | >1,1 | 1.3 | 0.3 |
| Вирус простого герпеса 2 | |||
| IgG, коэф. позитивности | >22,0 | 0,5 | 4,6 |
| IgM, коэф. позитивности | >1,1 | 1,2 | 1,2 |
| Вирус ветряной оспы | |||
| IgG, мМЕ/мл | >100,0 | 453,9 | 632,9 |
| IgM, мМЕ/мл | >1,1 | 0,4 | 0,4 |
| ЭБВ | |||
| IgG VCA, Ед/мл | >20,0 | 750,0 | 750,0 |
| IgM VCA, Ед/мл | >40,0 | 19,1 | 11,1 |
| Mycoplasma pneumoniae | |||
| IgG, коэф. позитивности | >1,1 | 0,42 | 0,42 |
| IgM, коэф. позитивности | >1,1 | 1,1 | 0,9 |
Было назначено лечение: спирамицин 1,5 млн МЕ два раза в день в течение 14 дней, инозин пранобекс (Гропри носин®) 2 курса в дозе по 1000 мг три раза в день по 10 дней, пробиотики. Состояние левого глаза и зрение значительно улучшились. Сохранялась активность инфекции, вызванной вирусом герпеса 2 типа, в связи с чем проведены третий курс лечения Гроприносином® в течение 10 дней и терапия меглюмина акридонацетатом. После лечения острых форм инфекции не выявлено, отмечена явная положительная динамика процесса и состояния ребенка. Девочка не болела за время наблюдения.
Таким образом, в данном случае предполагалась токсоплазменная этиология хориоретинита. Однако при обследовании была обнаружена смешанная острая герпесвирусная и микоплазменная инфекция, которая потребовала применения противовирусных, иммуномодулирующих препаратов и макролидного антибиотика. Нельзя не учитывать и пубертатный возраст ребенка. Пациентке потребовались консультации окулиста и инфекциониста и коррекции этиотропного лечения с положительным результатом.
Софья С., 5 лет поступила в 19-е отделение Морозовской больницы 11.03.2011. С марта 2010 г. наблюдалась в гематологическом центре по поводу нейтропении. В общем анализе крови от 11.03.2011 выявлен лейкоцитоз (34,2 × 109/л). При поступлении состояние средней тяжести, катаральные явления, температура тела 38,2°С. Кожные покровы бледно-розовые, чистые, на волосистой части головы гнейс, пальпируются периферические лимфатические узлы (подчелюстные – 1 см, передне- и заднешейные – до 0,5 см). Носовое дыхание умеренно затруднено, слизистое отделяемое. Кашель сухой, редкий. В легких жесткое дыхание, хрипов нет. Печень и селезенка выступают из-под реберной дуги на 2,5 см и 1,0 см, соответственно. Стул и мочеиспускание в норме. В анализе крови от 14.03.2011: эритроциты – 5,2 × 1012/л, тромбоциты – 156 × 109/л, лейкоциты – 39,8 × 109/л, сегментоядерные нейтрофилы – 2,0%, лимфоциты – 85,0%, моноциты 12,0%, СОЭ – 6 мм/ч. В биохимическом анализе патологических изменений не было, печеночные пробы, серомукоид, АСЛ-О в пределах возрастной нормы. Коагулограмма: умеренное замедление протромбинообразования по внутреннему пути свертывания. Содержание иммуноглобулинов (A, M, G, E) в пределах возрастной нормы. Анализы крови на ВИЧ, вирусы гепатита, сифилис отрицательные. Анализ мочи без патологии. Паразитарные и глистные инфекции не выявлены. Проба Манту отрицательная. Посевы на флору из зева роста не дали. При ультразвуковом исследовании органов брюшной полости выявлены признаки билиарной дискинезии, реактивный панкреатит, пиелоэктазия, парапанкреатический лимфатический узел. При рентгенографии органов грудной клетки усиление легочного рисунка. На рентгенограмме черепа выражен рисунок пальцевых вдавлений в лобной области. На ЭКГ патологии нет.
Антитела класса IgM к капсидному антигену ЭБВ – 1,37, IgG антитела к раннему антигену ЭБВ – 42,7, IgG антитела к ядерному антигену (EBNA) ЭБВ отрицательные. IgM антитела к цитомегаловирусу не определялись, IgG антитела – 100,6.
В иммунограмме от 30.03.2011 повышено абсолютное содержание моноцитов – 1398,00 в мкл (в норме до 800,00), снижено количество CD3+CD4+ (Т-хелперов) – 11% (в норме 35,00-51,00), активированы CD3+CD8+ (Т-цитотоксические лимфоциты) – 81,00% (22,0038,00), cнижено количество CD19+ (В-лимфоциты) – 3,00% (21,00-28,00).
На основании полученных данных сделан вывод, что у ребенка на фоне текущей герпесвирусной инфекции (острой ЭБВ-инфекции и персистирующей цитомегаловирусной инфекции) имеет место лейкемоидная реакция лимфоцитарного типа, абсолютная нейтропения. Установлены также тимомегалия, двусторонняя пиелоэктазия, вторичное иммунодефицитное состояние, комбинированный вариант. У матери ребенка, страдающей бронхиальной астмой и находившейся на 39-й неделе беременности, выявлена герпесвирусная инфекция (цитомегаловирус, вирус простого герпеса 1 типа). В стационаре получила курс лечения цефтриаксоном и инозином пранобексом (Гроприносин®) в течение 10 дней. Рекомендована гипоаллергенная диета, временное исключение из рациона (на 3 месяца) бананов, шоколада, а также пробиотики, ферментативные препараты (14 дней), Элькар 20% (1,5 мес), цетиризин по 5 капель два раза раза в день (10 дней).
В данном случае лейкемоидная реакция лимфоцитарного типа и абсолютная нейтропения были спровоцированы острой ЭБВ-инфекцией. В последние годы количество детей с нейтропенией, обусловленной течением какой-либо герпетической инфекции значительно возросло. У нас совместно с гематологическим центром ГБУЗ "Морозовская ДГКБ" имеется многолетний опыт лечения таких детей. Следует подчеркнуть, что за каждым ребенком необходимо дальнейшее наблюдение (в течение года) с динамическим контролем серологических анализов крови один раз в три месяца.
В целом представленные три случая с разной патологией (у часто болеющего ребенка, хориоретинитом, нейтропенией) объединяет совокупность нескольких вирусных и герпетических заболеваний, которые и явились основной причиной развития данной патологии. В этой связи целесообразен подбор этиотропных препаратов с комбинированным иммуномодулирующим и противовирусным действием. К таким препаратам относится инозин пранобекс, отличительной способностью которого является действие на большинство ДНК- и РНК-содержащих вирусов. Положительный эффект от лечения в данных конкретных случаях наблюдался при индивидуальном подходе и определении продолжительности курсов терапии с последующим динамическим наблюдением.
Читайте также:

