Инфекционная пневмония у лежачих больных
Обновлено: 23.04.2024
Пневмония является серьезным воспалительным заболеванием легких, которое достаточно распространено в наше время. Несмотря на то, что благодаря современной медицине прогноз лечения в основном благоприятен, при пневмонии существует риск развития опасных осложнений и летального исхода. Важно знать, как уберечь себя от данного заболевания, и какие меры предосторожности следует принимать при контакте с больным пневмонией. Любое заболевание лучше предупредить, чем в дальнейшем устранять последствия заражения.
Верхние дыхательные пути человека – это место обитания многочисленных микроорганизмов, в том числе условно-патогенных бактерий. При нормальном состоянии иммунитета существует определенный баланс микроорганизмов, не происходит размножение условно-патогенных микробов. При ослаблении иммунитета человек заболевает.
Пневмония развивается в результате воздушно-капельного заражения у людей с ослабленным иммунитетом. Заболевание может возникнуть у людей, находящихся в стрессовом состоянии или на фоне сильного переутомления. Вирусные инфекции могут начинаться как грипп или аденовирусная инфекция, затем перейти в воспаление легких. При активной жизнедеятельности патогенных бактерий развивается воспаление стенок бронхов, альвеол.

Как возникает заболевание
Возбудителем пневмонии являются бактерии, вирусы и патогенные грибы. К наиболее распространенным инфекционным агентам относят:
- пневмококки,
- стафилококки,
- стрептококки,
- легионеллы,
- микоплазмы,
- гемофильная палочка,
- грипп,
- парагрипп,
- цитомегаловирус,
- герпес,
- дрожжеподобные грибы рода Кандида.
Воспаление чаще всего развивается на фоне респираторной инфекции, бронхита или гриппа. При этом пневмония выступает в качестве их осложнения. Также нередки случаи развития воспаления легких как самостоятельного заболевания. Развитию патологии способствует ослабление иммунной системы, которое возникает в результате:
- хронических заболеваний;
- особенностей возраста (дети и пожилые люди);
- влияния на организм вредных веществ (сигарет, алкоголя, различных токсинов).
При сниженной естественной защите организма инфекция беспрепятственно проникает в клетки и ткани и начинает активно размножаться. Чем дольше человек остается без лечения, тем большие масштабы тканей легких будут вовлечены в воспалительный процесс.
Пути передачи
Возбудители пневмонии (бактерии, вирусы, патогенные грибы) способны переходить от больного человека к здоровому различными путями:
- воздушно-капельным,
- через слюну,
- через кровь,
- через околоплодные воды, родовые пути.
сли у человека нормальный иммунитет, то местные факторы защиты обезвреживают и удаляют из лёгких возбудителей инфекции. При наличии факторов риска можно заработать воспаление лёгких.
Гематогенным путём возбудители пневмонии попадают в легочную ткань из очагов хронической инфекции в организме пациента. Лимфогенный путь передачи возможен при наличии ранения грудной клетки. Если происходит аспирация рвотных масс, пищи, инородных тел, которые закупоривают бронх, и участок лёгкого перестаёт вентилироваться, также развивается воспаление лёгких. Причиной застойной пневмонии является длительное нахождение пациента в горизонтальном положении, при котором ухудшается кровообращение и вентиляция лёгких, нарушается дренажная функция, в просвете бронхов скапливается секрет, являющийся питательной средой для микроорганизмов.

Передача от человека к человеку
Пневмония, как отдельное заболевание, считается незаразным и не передается от человека к человеку. Если рассматривать первопричину развития пневмонии, например, грипп, то им может заразиться здоровый человек. Однако совсем не обязательно, что в дальнейшем грипп разовьется в пневмонию. Это будет зависеть от состояния иммунной системы.
Бактериальные и вирусные возбудители пневмонии могут проникать в организм через физиологические жидкости. Это не говорит о том, что заражение возбудителем обязательно приведет к развитию пневмонии, но человек попадает в зону риска.
Любые факторы, снижающие естественную защиту организма (различные заболевания, переохлаждение, переутомление и т.д.), способны спровоцировать развитие патологии. Поэтому лучше пролечить бактериальные или вирусные инфекции, даже если они находятся в пассивном состоянии. Данная рекомендация в особенности относится к женщинам, планирующим беременность. Перед зачатием необходимо пройти обследование на определение скрытых инфекций.
Передача воздушно-капельным путем
Следует отдельно выделить этот вопрос, так как он чаще всего беспокоит людей, которые ухаживают за больным пневмонией. Если рассматривать типичные формы пневмонии, то ей нельзя заразиться воздушно-капельным путем. Через дыхание передаются вирусы, вызывающие пневмонию. Человек с устойчивым иммунитетом в большинстве случаев перенесет лишь обычную простуду. Бактерии, провоцирующие пневмонию, воздушно-капельным путем не передаются. Возникновение пневмонии возможно лишь в том случае, если человек имеет слабый иммунитет.
Если воспаление легких вызвано туберкулезом (казеозная пневмония, относится к атипичным), то существует риск заражения при контакте с больным. Возбудитель данного вида пневмонии передается воздушно-капельным путем и может вызвать заболевание в ослабленном организме.
Для собственной безопасности при общении с больным пневмонией (особенно, если вам не известна природа заболевания) следует использовать маску. Также больному пневмонией требуется собственная посуда для исключения передачи возбудителя через слюну.
Диагностика
Среди атипичных пневмоний у взрослых встречается микоплазменная пневмония, которую чаще всего диагностируют не сразу, а спустя некоторое время. В первые дни развития атипичная пневмония ошибочно диагностируется как бронхит или ОРЗ. В случае с микоплазменной или хламидийной пневмонией рентгенологическое исследование неинформативно. Такой тип пневмонии определяется с помощью серологического теста или с помощью ПЦР (полимеразно-цепной реакции).
Эти типы микроорганизмов сложно определить с помощью культуральной диагностики – они относятся к внутриклеточным возбудителям болезни. У больного чаще наблюдается сухой кашель с отсутствием мокроты. Для выделения микроорганизмов из клинического материала требуются богатые на источники энергии среды, а для культивирования бактерий требуется длительный период инкубации – иногда до двух недель. Из-за способности микоплазмы длительно выживать в организме человека выделение бактерии не является подтверждением острой фазы микоплазменной инфекции.

Микоплазменная инфекция в большинстве случаев заканчивается выздоровлением, чего нельзя сказать о смешанных типах инфекций, которые протекают очень тяжело. Наиболее часто микоплазменная инфекция поражает людей в детском и молодом возрасте, реже в возрасте до 40 лет, очень редко в возрасте после 60 лет. Чаще всего у взрослых диагностируется пневмония, вызванная стрептококком, хламидиями.
В Юсуповской больнице пациент проходит быструю и эффективную диагностику заболевания. Врач терапевтического отделения проводит осмотр, в случае необходимости направляет на консультацию к узким специалистам, чтобы исключить туберкулез легких. Больному назначают наиболее эффективную антибактериальную терапию для данного случая пневмонии. Лечение пневмонии должно проводиться в условиях стационара под наблюдением врача. Записаться на консультацию к специалисту больницы можно по телефону клиники.
Заразна ли пневмония
Заразна ли пневмония для окружающих? Однозначный ответ на этот вопрос отсутствует. Бактериальная пневмония - не заразна. Если воспалительный процесс в нижних дыхательных путях вызвал вирус, то в бронхах накапливается слизь и гной. Это затрудняет вентиляцию лёгких и способствует накоплению бактерий. При чиханье, кашле, громком разговоре пациент выделяет в воздух возбудителя пневмонии.
Воспаление лёгких заразно или нет? Если пневмонию вывал вирус, то может произойти заражение окружающих воздушно-капельным путём. Разовьется ли пневмония у зараженных, напрямую зависит от защитных сил организма, своевременности и адекватности лечения.
Пневмония заразна или нет
Наиболее подвержены инфицированию дыхательных путей пациенты после операций, страдающие тяжёлыми хроническими заболеваниями, принимающие системные гормональные препараты, которые угнетают иммунитет. Высокий риск развития пневмонии у беременных женщин. Часто воспаление лёгких развивается после гриппа и острых вирусных инфекций верхних дыхательных путей. Провоцирующим фактором может быть хронический стресс или депрессивное состояние. Курение, злоупотребление алкоголем и употребление наркотических средств повышают вероятность развития пневмонии после контакта с больным.
Заразно ли воспаление лёгких после выздоровления? Исчезновение симптомов пневмонии и нормализация результатов рентгенологического обследования не является основанием полагать, что в организме отсутствует возбудитель. Защищаясь от воздействия антибактериальных препаратов, многие микроорганизмы окружают себя капсулой, позволяет им продолжительное время существовать в неблагоприятной среде. При наличии провоцирующих факторов они начинают размножаться и вызывают повторную пневмонию.
Профилактика
Чтобы уберечь себя от пневмонии, необходимо регулярно выполнять простые правила, которые также помогут избежать других заболеваний:
- соблюдать правила личной гигиены: мыть руки после улицы и использования общественного транспорта, использовать антисептики для обработки рук;
- исключить вредные привычки. Курение, злоупотребление алкоголем, употребление наркотиков пагубно влияют на состояние всего организма, в частности, на дыхательную систему;
- при наличии хронических заболеваний регулярно посещать лечащего врача для контроля состояния, так как постоянное присутствие патологии негативно отражается на иммунной системе;
- вести здоровый образ жизни. Занятия спортом, здоровое питание, нормальный сон способствуют нормализации работы всех органов и систем и укрепляют защитные механизмы организма.
При появлении первых признаков заболевания необходимо срочно обратиться к врачу. В Юсуповской больнице пациентам оказывают всю необходимую помощь для устранения недуга. Эффективные методы лечения способствуют скорейшему выздоровлению и минимизируют риск развития негативных последствий.
После перенесенной пневмонии в Юсуповской больнице предлагают пройти курс реабилитации, что позволяет значительно быстрее нормализовать работу организма и восстановить его функции. Записаться на прием к терапевту, пульмонологу или реабилитологу, получить консультацию других специалистов можно по телефону.
В практике терапевтических отделений пневмония считается одним из самых часто диагностируемых пульмонологических заболеваний. Более 60% населения страдают различными заболеваниями дыхательной системы, которые при ослаблении иммунитета нередко осложняются пневмонией. В Юсуповской больнице лечению воспалительного процесса в органах дыхания уделяют большое внимание, лечение проводится по современным методикам с применением инновационных препаратов.

Гипостатическая пневмония
Гипостатическая пневмония относится к воспалительному процессу, который развивается у больных с недостаточностью кровообращения. К таким больным относятся люди, длительное время находящиеся на постельном режиме, пожилые люди с тяжелыми заболеваниями сердечно-сосудистой системы, органов дыхания. Негативным фактором служит ослабление иммунитета. Гипостатическая пневмония – это вторичная застойная пневмония.
Причины
Застойная пневмония часто сопутствует стенокардии, порокам сердца, ИБС, гипертонической болезни, бронхиальной астме, мерцательной аритмии, сахарному диабету, хроническому пиелонефриту и многим другим заболеваниям.
Предрасполагающими факторами развития застойной пневмонии является возраст пациентов старше 60 лет, длительное вынужденное пассивное положение в постели при травмах костей, онкологических заболеваниях, искривлениях позвоночника, деформациях грудной клетки. Застойное воспаление лёгких у лежачих больных возникает в послеоперационном периоде после полостных операций.
Застойная пневмония развивается на фоне застойных явлений в малом круге кровообращения. Гемодинамические расстройства сопровождаются нарушением легочной вентиляции и дренажной функции бронхов. В условиях гиповентиляции и гипостаза в бронхах скапливается вязкая и густая мокрота, развивается условно-патогенная и патогенная микрофлора, которая вызывает воспаление легочной ткани.
Вызывают застойную пневмонию различные бактерии: стрептококки, пневмококки, гемофильная палочка, стафилококк и другие микроорганизмы. Чаще всего застойная пневмония диагностируется в нижних сегментах правого легкого, встречается двухсторонняя застойная пневмония.
Гипостатическая пневмония протекает вяло, с незначительным повышением субфебрильной температуры. Мокроты выделяется мало, дыхание слабое. Во время исследования крови лейкоцитоз встречается редко, СОЭ не повышается в большинстве случаев. Застойная пневмония бывает ранней и поздней. Ранняя гипостатическая пневмония развивается в первые дни постельного режима, поздняя в течение нескольких недель.
Очень часто раннюю гипостатическую пневмонию не могут определить из-за невыраженности симптомов и маскировки заболевания под симптомы патологии, лечение которой проходит пациент. При гипостатической пневмонии развивается симптоматика, схожая с симптомами инсульта или сердечно-сосудистой недостаточности. Вторичная застойная пневмония очень часто приводит к развитию перикардита и экссудативного плеврита.
Механизмы развития заболевания
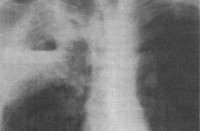
Патофизиологический механизм застойной пневмонии у лежачих больных связан с пассивным переполнением венозных сосудов вследствие нарушения оттока крови. Вначале развивается венозная гиперемия легочной ткани, которая сопровождается расширением и удлинением капилляров с последующим сдавлением альвеол. На рентгенограммах виден усиленный легочной рисунок и пониженная прозрачность легочной ткани.
Во вторую фазу застоя жидкая часть крови пропотевает из сосудов в межуточную ткань и альвеолы. На рентгенограммах можно увидеть картину паренхиматозной пневмонии или бронхопневмонии. В третьей фазе застойной пневмонии возникает выраженный интерстициальный отёк, происходит разрастание фиброзной ткани с последующим развитием пневмосклероза и уплотнением лёгкого.
Симптомы
Выраженность клинических проявлений застойной пневмонии зависит от тяжести основной патологии, степени вентиляционных и гемодинамических нарушений, присоединения воспалительного процесса. Но в целом, симптомы застойного воспаления легких не отличаются от симптомов обыкновенной пневмонии. Проявляется гипостатическая пневмония следующими симптомами:
- хрипы в легких;
- кашель;
- субфебрильная температура;
- слабость и чрезмерное потоотделение;
- озноб;
- одышка, которая усиливается при физических нагрузках;
- небольшое отделение мокроты, могут быть гнойные выделения, кровь в мокроте.
Выраженность симптомов зависит от длительности и тяжести заболевания. Опасность застойной пневмонии в прекращении участия пораженных альвеол и ткани легких в дыхательном процессе. У лежачего больного не срабатывает кашлевой рефлекс, не отходит мокрота - состояние больного ухудшается, всё большие участки органа перестают участвовать в дыхании. Активная жизнедеятельность микроорганизмов приводит к интоксикации, больной теряет аппетит, испытывает головную боль, боль в мышцах и суставах.
Застойная пневмония может быть ранней (в первые 2-3 дня постельного режима) и поздней (в период от второй до шестой недели). Ранние застойные пневмонии нередко протекают под маской основной патологии. Так, при инсульте у пациентов выражены расстройства дыхания (шумное, клокочущее, аритмичное) и нарушение сознания. У пациентов, страдающих сердечно-сосудистыми заболеваниями, проявлением застойной пневмонии может являться нарастание признаков сердечной недостаточности.
Диагностика
Ввиду малой специфичности клинической симптоматики и преобладания выраженности симптомов основного заболевания диагностика застойной пневмонии в большинстве случаев представляет определённую трудность. В Юсуповской больнице работают пульмонологи, кардиологи, неврологи, травматологи, которые проявляют настороженность в отношении бронхолёгочных осложнений у лежачих пациентов.
Во время аускультации лёгких при застойной пневмонии выслушивается жёсткое дыхание, влажные мелкопузырчатые хрипы в задненижних отделах лёгких. В этом случае врачи Юсуповской больницы назначают рентгенографию лёгких. Она позволяет обнаружить одностороннее или двустороннее снижение прозрачности легочных полей, усиление легочного рисунка, фокусные и очаговые тени, линейные тени в базальных отделах, расширение тени корней лёгкого, узелки гемосидерина.
С помощью ультразвукового исследования плевральной полости и перикарда определяют наличие выпота в полости плевры и сердечной сумке. Пациентам с застойной пневмонией обязательно регистрируют электрокардиограмму и выполняют эхокардиографию. В анализе крови при застойной пневмонии изменения минимальные: отмечается незначительный лейкоцитоз с нейтрофильным сдвигом влево, увеличение скорости оседания эритроцитов. При микроскопическом исследовании мокроты у пациентов с застойной пневмонией на фоне пороков сердца лаборанты обнаруживают группы клеток, содержащих гемосидерин.

Лечение
Застойная пневмония - опасное заболевание, которое может привести к различным осложнениям, смерти больного. Поэтому при появлении симптомов важно своевременно обратиться за медицинской помощью. Алгоритм лечения застойной пневмонии, который используют врачи Юсуповской больницы, включает борьбу с бактериальной инфекций, уменьшение отёка, регуляцию вентиляции и поступления кислорода в лёгкие. Пульмонологи проводят комплексную терапию, которая включает:
- антибиотики;
- диуретики;
- отхаркивающие, иммуномодулирующие и антиоксидантные препараты;
- средства, улучшающие метаболизм сердечной мышцы;
- сердечные гликозиды.
Пациентам назначают кислородотерапию, ингаляционную терапию, массаж спины и грудной клетки, лечебную гимнастику. Для удаления мокроты из трахеобронхиального дерева выполняется бронхоальвеолярный лаваж и санационная бронхоскопия. При наличии перикардиального плеврального выпота проводят торакоцентез и пункцию перикарда. Параллельно с лечением застойной пневмонии корригируют фоновые состояния, которые послужили развитию вторичного воспаления в лёгких.
Для лечения застойной пневмонии используют физиотерапевтические методы лечения: электрическое поле УВЧ, индуктотермию, дециметрововолновую терапию, магнитотерапию, ультрафиолетовое облучение, электрофорез. Пациентам делают ингаляции бронхолитиков, препаратов, разжижающих мокроту.
Профилактика
В Юсуповской больницы применяется комплекс мер, направленных на профилактику застойного воспаления у лежачих больных. С этой целью часто меняют положение пациента, предлагают ему выполнять активные движения в кровати, дыхательную гимнастику. Проводят перкуторный массаж грудной клетки, баночный массаж. Пациентам обеспечивают сбалансированное, разнообразное и обогащённое витаминами питание. При наличии признаков застойной пневмонии звоните по телефону. Контакт-центр Юсуповской больницы работает 24 часа в сутки, без выходных.

Пневмония или воспаление легких часто встречается у больных пожилого возраста, особенно нуждающихся в длительном постельном режиме. Заболевание в преклонном возрасте протекает более тяжело, чем у молодых пациентов. Патология в силу незначительных клинических проявлений или нетипичных симптомов маскируется под другие хронические заболевания, которыми часто страдают пожилые люди. Вследствие этого диагностику пневмонии проводят на поздних стадиях болезни при развитии осложнений. Позднее выявление воспаления легких и несвоевременная терапия повышают риск летального исхода.
Причины возникновения застойной пневмонии у пожилых людей
В пожилом возрасте снижаются компенсаторные силы организма в силу старения всех органов и систем. К 60 годам организм ослаблен хроническими заболеваниями, иммунная система недостаточно функционирует, нарушается кровоток головного мозга. Неврологические болезни, травмы, истощение организма вынуждают пациентов находиться длительное время в лежачем положении, что приводит к застойным явлениям в легких.
Продолжительный постельный режим способствует развитию застойной пневмонии, которая возникает при нарушении кровоснабжения легочной ткани. Воспаление легких инфекционной природы имеет латентное затяжное течение с высоким риском появления осложнений и обострения сопутствующей хронической патологии.
Особенности течения пневмонии у пожилых людей
Ввиду специфики заболевания у пациентов в годах, выявить легочные осложнения врачам бывает затруднительно. Симптомы застойной пневмонии у пожилых людей:
- стертая клиническая картина – ведущим симптомом является нарастающая одышка, редко возникает кашель, низкая продуктивность кашлевых толчков, выделение скудной слизистой мокроты с прожилками крови, незначительное повышение температуры тела либо температура находится в нормальных пределах;
- инфекционный процесс вызывают несколько патогенных микроорганизмов (стафилококки, стрептококки, пневмококки);
- частое двухстороннее поражение легких;
- на первый план выходят симптомы со стороны нервной системы и психики – заторможенность, сонливость, депрессивные состояния, появление сопора или комы, недержание мочи и кала, психоэмоциональное возбуждение, бредовые идеи;
- обострение и прогрессирование сопутствующих хронических заболеваний со стороны сердечно-сосудистой (аритмия, гипертония, отеки), мочеполовой (почечная недостаточность), эндокринной (гипергликемия) системы и метаболические нарушения.
Стертая клиническая повышает риск постановки неправильного диагноза.
Лечение воспаления легких и прогноз
Лечебные мероприятия должны начинаться как можно раньше от начала заболевания. Несмотря на малосимптомное течение, пневмония быстро прогрессирует, поражает большой объем легких и вызывает интоксикацию организма. Назначают терапию 2 антибиотиками широкого спектра действия. Первые 2-3 дня лекарственные препараты вводят внутримышечно или внутривенно-капельно, затем переходят на таблетированные формы лекарственных веществ. Назначают антибиотики из группы цефалоспоринов, фторхинолонов, пенициллинов.
Симптоматическое лечение включает отхаркивающие, противовоспалительные, иммуностимулирующие препараты. Для предупреждения застойных явлений в легких необходимо менять положение больного в кровати каждые 2-3 часа, рекомендуют дыхательную гимнастику и ЛФК.
Прогноз заболевания может быть благоприятным только при своевременной терапии. В случае развития осложнений и прогрессирования сопутствующей хронической патологии высок риск смертельного исхода.
** Размещенная на сайте информация и прейскуранты не являются публичной офертой
2014 - 2022 © Все права защищены
Пневмония у пожилых – это инфекция легочной ткани, развивающаяся у лиц старше 60 лет. Может вызываться бактериальными, грибковыми, вирусными, атипичными возбудителями. В данной возрастной группе пневмония часто протекает стерто, сопровождается слабостью, заторможенностью, декомпенсацией сопутствующих патологий. Лихорадка незначительная или отсутствует, из типичных симптомов встречается кашель с мокротой, одышка, потливость. Диагноз базируется на данных лабораторной, лучевой, функциональной диагностики. Лечение легочной инфекции включает антибактериальную, инфузионную, сопутствующую терапию (респираторная поддержка, отхаркивающие средства, массаж).
МКБ-10


Общие сведения
Пневмония в пожилом и старческом возрасте встречается с частотой 20-40 случаев на 1 тыс. населения. При этом летальность среди данной возрастной категории остается достаточно высокой ‒ 10-33%, а при наличии сопутствующей патологии достигает 40-50% и более. Тяжесть течения и прогноз пневмонии у гериатрических пациентов усугубляются наличием коморбидных состояний, частой декомпенсацией фоновых заболеваний, низкими функциональными резервами организма. Пневмония у пожилых нередко имеет стертое, атипичное течение, что становится причиной гиподиагностики, поздней госпитализации и смертельных исходов.

Причины
Внебольничная пневмония у пожилых чаще всего связана с проникновением микрофлоры, колонизирующей ротоглотку, в нижние отделы респираторного тракта. Видовой состав возбудителей у возрастных пациентов чаще представлен пневмококком (30-50%), значительно реже ‒ гемофильной палочкой (3-10%), золотистым стафилококком (3-10%), палочкой Фридлендера, другими энтеробактериями, синегнойной палочкой. Воспаление легких, вызванное атипичными возбудителями (микоплазмой, хламидией, легионеллой), в пожилом возрасте встречается редко.
Грипп и другие сезонные ОРВИ рассматриваются как способствующий фактор, облегчающий проникновение бактериальной инфекции в нижние отделы дыхательных путей. В последние годы серьезным вызовом в гериатрической практике стали пневмонии, вызванные новыми инфекциями: вирусами птичьего гриппа, SARS-CoV, COVID-19.
Факторы риска
Статистически чаще пневмонией заболевают маломобильные пожилые люди, больные, подвергающиеся частой или повторной госпитализации, постояльцы домов престарелых, трахеостомированные, интубированные пациенты. Значимым фактором риска выступает несанированная полость рта (наличие зубного налета, пародонтальных карманов, осложненного кариеса). Высокая вероятность развития пневмонии существует у пожилых людей с преморбидным фоном:
- болезнями дыхательных путей: хроническим бронхитом, бронхиальной астмой, бронхоэктазами;
- инсультом;
- дисфагией;
- расстройствами сознания;
- алкогольной зависимостью;
- пониженным питанием;
- иммуносупрессией;
- онкологией;
- нейродегенеративными заболеваниями ЦНС.
Вероятность осложненного течения и летального исхода пневмонии значительно выше у лиц старше 65 лет, а также пожилых пациентов, имеющих хроническую сердечную недостаточность, ХОБЛ, цереброваскулярные патологии, сахарный диабет, хронический гепатит, ВИЧ, туберкулез.
Патогенез
Выделяют следующие основные механизмы, обусловливающие развитие пневмонии в преклонном возрасте: аспирационный (микроаспирация секрета из ВДП, аспирация желудочного содержимого), воздушно-капельный (вдыхание аэрозоля с патогенами), гематогенный (занос микроорганизмов из внелегочных очагов), контактный (проникновение из прилегающих очагов инфекции).
С возрастом происходят дегенеративные изменения костно-мышечного скелета: в результате кальцификации уменьшается подвижность реберно-позвоночных сочленений, снижается сократимость дыхательных мышц. Инволютивные процессы способствуют повышению функциональной остаточной емкости легких (ФОЕ).
В этих условиях легко развивается микробная колонизация респираторного тракта. Возраст, сопутствующие эндогенные расстройства (метаболические, циркуляторные нарушения, нутритивная недостаточность, гипоксемия) и экзогенные влияния (лекарственная зависимость, полипрагмазия) снижают местный иммунный ответ: ослабляют активность альвеолярных макрофагов, ответ Т-лимфоцитов на антигенный стимул, уменьшают секрецию цитокинов, нарушают фагоцитарную активность нейтрофилов.
Неэффективная воспалительная реакция делает невозможной своевременную эрадикацию микроорганизмов из НДП, обусловливает вялое, затяжное, стертое течение пневмонии у лиц пожилого возраста.

Классификация
В клинической пульмонологии все пневмонии делятся на внебольничные, внутрибольничные (нозокомиальные, госпитальные), аспирационные и связанные с нарушениями иммунитета:
С учетом других факторов пневмонии у лиц старческого возраста различаются:
- По этиологии: бактериальные, вирусные, грибковые, атипичные (микоплазменные, хламидийные, коронавирусные), смешанные.
- По локализации и распространенности: очаговые, сегментарные, долевые, тотальные, плевропневмонии.
- По патогенезу: первичные (не связаны с другими заболеваниями), вторичные (застойная, инфаркт-пневмония).
- По течению: острые (до 4 недель), затяжные (более 1 мес.).
Для оценки тяжести легочного воспаления у пожилых используются следующие критерии:
- Легкая степень: температура субфебрильная, интоксикация незначительная, лабораторные и рентгенологические изменения минимальные.
- Средняя степень: температура фебрильная, клинико-лабораторные изменения умеренные, ДН выражена нерезко.
- Тяжелая степень: температура выше 40˚С, адинамия, выраженная сердечно-легочная недостаточность, осложнения (плеврит, септический шок, деструкция легких).
Симптомы пневмонии у пожилых
У возрастных пациентов воспаление легких часто имеет нетипичную или смазанную симптоматику, маскируется клиникой обострения сопутствующих заболеваний, например, внезапным нарастанием сердечной, дыхательной, почечной дисфункции. Температурная реакция может быть слабовыраженной, у 25% пациентов старше 60 лет лихорадка отсутствует совсем. Классическая триада признаков – лихорадка, одышка, кашель – наблюдается у 30% пожилых людей.
Основные жалобы пожилых людей с пневмонией зачастую сводятся к слабости, отсутствию аппетита, абдоминальным болям. Нередко встречаются симптомы со стороны ЦНС: цефалгия, заторможенность, апатия. Иногда пневмония манифестирует с нарушений психического статуса: спутанности сознания, делирия. Также из внелегочных проявлений часто встречается потливость, тахикардия, артериальная гипотензия, цианоз, тошнота, диарея.
Осложнения
Течение пневмонии у пожилых статистически чаще отягощается легочными и внелегочными осложнениями. Первая группа включает парапневмонический плеврит, абсцесс легкого, эмпиему плевры, бактериальную деструкцию легких. При массивном поражении (долевая, тотальная пневмония) возможно развитие острой дыхательной недостаточности или отека легких.
Внелегочные осложнения у пожилых больных представлены поражением сердца (миокардит, перикардит, эндокардит), ЦНС (менингит, психозы), почек (нефрит), гематологическими синдромами (анемия, ДВС-синдром), полиорганной недостаточностью. При абсцедирующей пневмонии велика вероятность развития сепсиса, инфекционно-токсического шока.
Диагностика
Диагностика пневмонии у больных пожилого возраста затрудняется из-за стертости клинических признаков, наложения симптоматики сопутствующих соматических заболеваний. Объективные данные (отставание пораженной стороны при дыхании, ослабленное или жесткое дыхание, хрипы/крепитация, притупление перкуторного звука) не всегда явно выражены, поэтому должны дополняться клинико-лабораторными и лучевыми исследованиями:
- Анализы крови. Для бактериальной пневмонии типичен нейтрофильный лейкоцитоз, палочкоядерный сдвиг, ускорение СОЭ. Лейкопения и тромбоцитопения сигнализируют о неблагоприятном прогнозе. Из острофазовых биохимических показателей наиболее информативны СРБ, прокальцитонин.
- Рентгендиагностика. Рутинная диагностика пневмонии заключается в проведении рентгенографии грудной клетки в 2-х проекциях. По снимкам определяют локализацию и объем инфильтрации легочной ткани, наличии выпота и очагов деструкции. В сомнительных случаях прибегают к КТ легких.
- Исследование мокроты. Включает микроскопию мазка, окрашенного по Граму, культуральный посев секрета бронхов, ПЦР. Позволяет провести выделение и верификацию возбудителей, определить чувствительность микроорганизмов к антибиотикам.
- Фибробронхоскопия. Эндоскопия бронхиального дерева не входит в обязательный стандарт обследования. Используется по показаниям для забора секрета, проведения бронхоальвеолярного лаважа, трансбронхиальной биопсии.
- Другие исследования. У пожилых важно проводить мониторинг сатурации с помощью пульсоксиметрии и газового состава крови. Для исключения внелегочных осложнений выполняют ЭКГ в динамике, контролируют показатели глюкозы, электролитов, мочевины, креатинина, альбумина, печеночных проб, исследуют кровь на стерильность.

Лечение пневмонии у пожилых
Пациенты старше 65 лет госпитализируются в пульмонологический стационар или ОРИТ. В зависимости от состояния им назначается постельный или щадящий режим, сбалансированное, витаминизированное питание. Пожилые пациенты нуждаются в постоянном мониторинге жизненно важных функций (ЧД, ЧСС, АД, SpO2, почечной функции), т. к. их состояние может очень быстро изменяться. Терапия пневмонии включает следующие составляющие:
- Антибиотикотерапия. Стартовая противомикробная терапия назначается эмпирически, с учетом условий развития пневмонии. Корректировка назначений врачом-пульмонологом проводится после получения антибиотикограммы. Рекомендуемыми препаратами для пожилых являются аминопенициллины, макролиды, цефалоспорины, респираторные фторхинолоны. При пневмониях тяжелого течения используют комбинации из 2-х препаратов.
- Дезинтоксикационная терапия. Включает внутривенные инфузии декстранов, плазмозаменителей, солевых растворов под контролем АД и диуреза. При бактериемии и выраженной интоксикации проводят плазмаферез, гемосорбцию.
- Стимуляция отхождения мокроты. Назначают муколитические, отхаркивающие средства, УЗ-ингаляции, небулайзеротерапию, перкуссионный массаж. При бронхообструкции используют бронходилататоры, при гиповентиляции выполняют санационные бронхоскопии.
- Респираторная поддержка. Пожилые пациенты часто нуждаются в дополнительной кислородотерапии. Это может быть оксигенотерапия через носовые канюли, неинвазивная вентиляция легких, ИВЛ.
- Лечение легочных осложнений. При пневмонии, осложненной плевритом, осуществляют плевральную пункцию для эвакуации экссудата. Эмпиема плевры является показанием для дренирования плевральной полости, проведения активной аспирации и плеврального лаважа.
- Реабилитация. По мере разрешения пневмонического процесса пожилым людям назначают комплексы лечебной физкультуры и дыхательной гимнастики. Проводят сеансы массажа грудной клетки, ФТЛ (лекарственный электрофорез, УВЧ, индуктотермия, диатермия).
Пожилым больным с сопутствующими патологиями необходим пересмотр терапии последних, адекватный подбор дозировок и лекарственных средств (антикоагулянтов, антиагрегантов, сахароснижающих, антиаритмических, кардиотропных, ноотропных и др.). С этой целью необходима консультация узких специалистов (кардиолога, эндокринолога, невролога), клинического фармаколога.
Прогноз и профилактика
Прогноз пневмонии в пожилом возрасте всегда очень серьезный. Условиями благоприятного течения и разрешения воспалительного процесса являются раннее начало терапии, отсутствие тяжелых декомпенсированных патологий, хорошее состояние иммунной системы. Затяжное, осложненное течение, наибольшее число летальных исходов наблюдаются у лиц старше 65-70 лет, при запоздалой диагностике, полиморбидности, иммуносупрессии. Наиболее действенным способом профилактики пневмонии является вакцинация пожилого населения против гриппа и пневмококковой инфекции.
3. Пневмония у пациентов пожилого и старческого возраста/ Игнатьев В.А., Киселева Е.А., Зарембо И.А. и др.// Клиническая геронтология. – 2008.
4. Особенности течения внебольничных пневмоний у больных пожилого и старческого возраста/ Утешев Д. Б., Чуганова А. К.// Кубанский научный медицинский вестник. – 2009.
Застойная пневмония – вторичное воспаление легких, развивающееся на фоне локальных гемодинамических и вентиляционных нарушений. Клинически застойная пневмония протекает с кашлем, одышкой, выделением мокроты, субфебрильной (реже фебрильной) температурой тела, появлением плеврального выпота. В диагностике застойной пневмонии первостепенную роль играют аускультативные и рентгенологические данные. В лечении застойной пневмонии применяют антибиотики, бронхолитики, сердечные гликозиды, мочегонные средства, ингаляции, ЛФК, массаж спины и грудной клетки. При необходимости прибегают к проведению пункции плевральной полости или перикарда.
МКБ-10
Общие сведения
Пневмония является одним из наиболее часто диагностируемых заболеваний в пульмонологии. Пневмония может возникать в виде первичной, самостоятельной патологии, а также служить осложнением инфекций нижних дыхательных путей (обструктивного бронхита, бронхоэктатической болезни), хронической сердечной недостаточности, состояний иммунодефицита. К числу вторичных пневмоний относится застойная (гипостатическая) пневмония. Опасность застойной пневмонии состоит в том, что она развивается у больных с отягощенным соматическим анамнезом, приводя к декомпенсации состояния, нередко становясь непосредственной причиной гибели пациента.

Причины застойной пневмонии
Патоморфологической основой для развития застойной пневмонии служит застой в малом круге кровообращения. Гемодинамические расстройства сопровождаются нарушением дренажной функции бронхов и легочной вентиляции. В условиях гипостаза и гиповентиляции в бронхах скапливается густая и вязкая мокрота, развивается условно-патогенная и патогенная микрофлора, вызывающая развитие застойной пневмонии.
Кроме соматической патологии, к развитию застойной пневмонии предрасполагает возраст пациентов старше 60 лет; длительное вынужденное пассивное положение в постели при травмах костей (переломах костей таза и нижних конечностей), черепно-мозговых травмах, инсульте, онкопатологии, в послеоперационном периоде; искривление позвоночника (сколиоз, кифоз), деформации грудной клетки и т. д.
Микробиологическим субстратом застойной пневмонии обычно выступают типичные бактериальные агенты: пневмококк, стрептококки, стафилококк, гемофильная палочка. Застойная пневмония чаще развивается в нижних отделах правого легкого, а в некоторых случаях бывает двусторонней.
Патогенез застойной пневмонии
Патофизиологический механизм застойной пневмонии связан с пассивным переполнением венозных сосудов вследствие нарушения оттока крови. В первой фазе застоя развивается так называемая венозная гиперемия легочной ткани, сопровождающаяся удлинением и расширением капилляров с последующим сдавлением альвеол (альвеолярным коллапсом). Рентгенологически данная фаза застойной пневмонии характеризуется усилением легочного рисунка и понижением прозрачности легочной ткани.
Во вторую фазу застоя происходит пропотевание транссудата (жидкой части крови) из сосудов в межуточную ткань и альвеолы, что рентгенологически соответствует картине бронхопневмонии или паренхиматозной пневмонии. В третьей фазе застойной пневмонии возникает выраженный межуточный отек, разрастание фиброзной ткани с последующим развитием пневмосклероза и бурой индурации легкого.
Симптомы застойной пневмонии
Выраженность клинических проявлений застойной пневмонии зависит от степени гемодинамических и вентиляционных расстройств, присоединения воспалительного компонента, тяжести основной патологии.
При застойной пневмонии температура может быть нормальной или субфебрильной; реже отмечается фебрилитет. Характерно появление кашля с отхождением слизистой или слизисто-гнойной мокроты, кровохарканья, нарастающей слабости и одышки, снижение толерантности к физическим нагрузкам.
По времени возникновения застойная пневмония может быть ранней (развиваться в первые 2-3 дня постельного режима) и поздней (развиваться в период от 2 до 6 недели). Ранние застойные пневмонии нередко маскируются симптоматикой основной патологии. Так, при инсульте на первый план выходят нарушения сознания и расстройства дыхания (шумное, аритмичное, клокочущее). При сердечно-сосудистых заболеваниях проявлением застойной пневмонии может являться нарастание признаков сердечной недостаточности.
Застойная пневмония, чаще, чем первичная, сопровождается развитием экссудативного плеврита и перикардита.
Диагностика застойной пневмонии
Распознавание застойной пневмонии затруднено ввиду малоспецифичности клинической симптоматики и преобладания выраженности проявлений основного заболевания. Медицинские специалисты – пульмонологи, кардиологи, неврологи, травматологи – всегда должны помнить о возможности развития застойной пневмонии у пациентов с отягощенным сопутствующим фоном.
Аускультация легких при застойной пневмонии выявляет жесткое дыхание, влажные мелкопузырчатые хрипы в задненижних отделах легких. Доказательными признаками застойной пневмонии являются рентгенологические изменения. Рентгенография легких позволяет обнаружить одно- или двустороннее снижение прозрачности легочных полей, очаговые и фокусные тени, усиление легочного рисунка, линейные тени (линии Керли) в базальных отделах, узелки гемосидерина, расширение тени корней легкого.
Наличие выпота в полости плевры и сердечной сумке уточняют с помощью УЗИ плевральной полости и перикарда. В инструментальной диагностике застойной пневмонии существенную роль играют данные ЭКГ, ЭхоКГ. Изменения показателей периферической крови при застойной пневмонии минимальны: отмечается незначительный лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ. При микроскопическом исследовании мокроты у пациентов с застойной пневмонией обнаруживаются группы клеток сердечных пороков, содержащих гемосидерин.
Лечение застойной пневмонии
Алгоритм лечения застойной пневмонии включает борьбу с бактериальной инфекций, регуляцию вентиляции и перфузии в легких, уменьшение отека. В комплексной терапии застойной пневмонии применяют антибиотики, отхаркивающие, антиоксидантные, иммуномодулирующие препараты, диуретики, сердечные гликозиды, средства, улучшающие метаболизм сердечной мышцы. Назначается кислородотерапия, массаж спины и грудной клетки, ингаляционная терапия, лечебная гимнастика. Для эвакуации мокроты из трахеобронхиального дерева выполняются санационные бронхоскопии и бронхоальвеолярный лаваж.
При наличии плеврального или перикардиального выпота показано проведение торакоцентеза и пункции перикарда. Параллельно с лечением застойной пневмонии необходима коррекция тех фоновых состояний, которые послужили развитию вторичного воспаления в легких.
Профилактика застойной пневмонии
У пациентов, длительно находящихся на постельном режиме, следует уделять должное внимание предупреждению застойной пневмонии. С этой целью необходима частая смена положения больного, выполнение пациентом активных движений в кровати, дыхательных упражнений. Целесообразно проведение перкуторного массажа грудной клетки, баночного массажа, постановка компрессов и горчичников. Ослабленным пациентам требуется организация сбалансированного, разнообразного и обогащенного витаминами питания.
2. Пневмонии: клиника, диагностика, лечение и профила к тика: учебно-методическое пособие/ Саливончик Д.П. - 2015.
3. Особенности течения, диагностики и лечения внебольничной пневмонии, сочетанной с висцеральной патологией, у пожилых пациентов: Автореферат диссертации/ Дмитриев Ю.К. - 2006.
Читайте также:

