Инфекционная теория острого аппендицита
Обновлено: 24.04.2024
Острый аппендицит. Этиология и классификация острого аппендицита
Аппендицит, или острое воспаление червеобразного отростка слепой кишки, относится к самым распространенным хирургическим заболеваниям органов брюшной полости. Он встречается в любом возрасте, нопик заболеваемости приходится на второе и третье десятилетия жизни человека. Мужчины и женщины поражаются примерно с одинаковой частотой.
Несмотря на многолетние и всесторонние исследования, причина острого аппендицита окончательно не установлена. Заболевание рассматривается как неспецифическое воспаление, вызванное различными по своей природе факторами. Для его объяснения предложено несколько теорий.
Инфекционная теория. Разнообразная микробная флора всегда содержится в червеобразном отростке, проникая в него энтерогснным или, значительно реже, гематогенным и лимфогенным путем. Для развития воспаления необходима активизация инфекции. Главной причиной се является закупорка просвета червеобразного отростка, приблизительно в 60% случаев связанная с гиперплазией лнмфондиых фолликулов, в 35% — с наличием каловых камней. Увеличение лимфоидных фолликулов нередко происходит как ответная реакция на острую кишечную или общую инфекцию. Таким образом, острый аппендицит, по мнению сторонников этой теории, возникает при сочетании двух факторов — инфекции и механического препятствия. Однако причина повышения вирулентности инфекции, постоянно находящейся в аппендиксе, остается неясной.
Нервно-сосудистая теория. Различные патогенные нарушения могут вызвать расстройство кровообращения в червеобразном отростке за счет мышечного или сосудистого спазма, без морфологических изменений в начальной стадии. Если этот процесс продолжается, то наступает ишемия с очаговым некрозом или гангреной. Для подтверждения этой теории веских доказательств не представлено.
Аллергическая теория. Давно отмечено, что воспаление червеобразного отростка иногда протекает бурно и напоминает гиперергическую реакцию. Об этом свидетельствуют положительная проба на впутрикожное введение антигена из лимфоидной ткани аппендикса, наличие кристаллов Шарко — Лейдена в его содержимом, а в ряде случаев положительная реакция Кумбса. Вместе с тем нельзя исключить, что найденные у больных острым аппендицитом антитела имеют воспалительное происхождение н не являются специфическими.
Морфологические изменении при остром аппендиците отличаются значительной пестротой и непостоянством. В начальной стадии воспалительный процесс локализуется главным образом в слизистой оболочке и и дальнейшем может подвергаться как обратному развитию, так и распространяться на всю стенку. В таких случаях он обозначается как простой, поверхностный аппендицит. Макроскопическая картина в чтот период проявляется утолщением и набуханием слизистой, гиперемией серозной оболочки. Микроскопически определяются явления слабо пы-раженного отека, полнокровия и лейкоцитарной инфильтрации слизистой оболочки на различных по протяженности участках.
При дальнейшем прогрессировании воспаления происходят заметное утолщение и увеличение аппендикса, он приобретает багровую окраску, на серозной оболочке появляются фибринозные пленки или гнойные наложения. В его просвете содержится гнойная или гнойно-геморрагическая жидкость, нередко с коли-бациллярным запахом. Описанная картина характерна для флегмонозной формы острого аппендицита. При скоплении в его просвете значительного количества воспалительного экссудата отросток быстро расширяется и превращается в ретенционную кистозную полость, наполненную гноем (эмпиему). В ряде случаев острый отек распространяется со стенки отростка на брыжейку, приводя к инфильтрации, воспалению и тромбозу проходящих в пей сосудов и последующему некрозу стенки аппендикса (гангренозный аппендицит). Перфоративный аппендицит развивается, как правило, при флегмоне или гангрене червеобразного отростка и связан с очаговой пли сегментарной деструкцией его стенки и поступлением из отверстия гнойного содержимого в ограниченное пространство или свободную брюшную полость.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Острый аппендицит. Этиология и классификация острого аппендицита
Аппендицит, или острое воспаление червеобразного отростка слепой кишки, относится к самым распространенным хирургическим заболеваниям органов брюшной полости. Он встречается в любом возрасте, нопик заболеваемости приходится на второе и третье десятилетия жизни человека. Мужчины и женщины поражаются примерно с одинаковой частотой.
Несмотря на многолетние и всесторонние исследования, причина острого аппендицита окончательно не установлена. Заболевание рассматривается как неспецифическое воспаление, вызванное различными по своей природе факторами. Для его объяснения предложено несколько теорий.
Инфекционная теория. Разнообразная микробная флора всегда содержится в червеобразном отростке, проникая в него энтерогснным или, значительно реже, гематогенным и лимфогенным путем. Для развития воспаления необходима активизация инфекции. Главной причиной се является закупорка просвета червеобразного отростка, приблизительно в 60% случаев связанная с гиперплазией лнмфондиых фолликулов, в 35% — с наличием каловых камней. Увеличение лимфоидных фолликулов нередко происходит как ответная реакция на острую кишечную или общую инфекцию. Таким образом, острый аппендицит, по мнению сторонников этой теории, возникает при сочетании двух факторов — инфекции и механического препятствия. Однако причина повышения вирулентности инфекции, постоянно находящейся в аппендиксе, остается неясной.
Нервно-сосудистая теория. Различные патогенные нарушения могут вызвать расстройство кровообращения в червеобразном отростке за счет мышечного или сосудистого спазма, без морфологических изменений в начальной стадии. Если этот процесс продолжается, то наступает ишемия с очаговым некрозом или гангреной. Для подтверждения этой теории веских доказательств не представлено.

Аллергическая теория. Давно отмечено, что воспаление червеобразного отростка иногда протекает бурно и напоминает гиперергическую реакцию. Об этом свидетельствуют положительная проба на впутрикожное введение антигена из лимфоидной ткани аппендикса, наличие кристаллов Шарко — Лейдена в его содержимом, а в ряде случаев положительная реакция Кумбса. Вместе с тем нельзя исключить, что найденные у больных острым аппендицитом антитела имеют воспалительное происхождение н не являются специфическими.
Морфологические изменении при остром аппендиците отличаются значительной пестротой и непостоянством. В начальной стадии воспалительный процесс локализуется главным образом в слизистой оболочке и и дальнейшем может подвергаться как обратному развитию, так и распространяться на всю стенку. В таких случаях он обозначается как простой, поверхностный аппендицит. Макроскопическая картина в чтот период проявляется утолщением и набуханием слизистой, гиперемией серозной оболочки. Микроскопически определяются явления слабо пы-раженного отека, полнокровия и лейкоцитарной инфильтрации слизистой оболочки на различных по протяженности участках.
При дальнейшем прогрессировании воспаления происходят заметное утолщение и увеличение аппендикса, он приобретает багровую окраску, на серозной оболочке появляются фибринозные пленки или гнойные наложения. В его просвете содержится гнойная или гнойно-геморрагическая жидкость, нередко с коли-бациллярным запахом. Описанная картина характерна для флегмонозной формы острого аппендицита. При скоплении в его просвете значительного количества воспалительного экссудата отросток быстро расширяется и превращается в ретенционную кистозную полость, наполненную гноем (эмпиему). В ряде случаев острый отек распространяется со стенки отростка на брыжейку, приводя к инфильтрации, воспалению и тромбозу проходящих в пей сосудов и последующему некрозу стенки аппендикса (гангренозный аппендицит). Перфоративный аппендицит развивается, как правило, при флегмоне или гангрене червеобразного отростка и связан с очаговой пли сегментарной деструкцией его стенки и поступлением из отверстия гнойного содержимого в ограниченное пространство или свободную брюшную полость.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Анатомия и функция отростка. Лимфоидная ткань появляется в червеобразном отростке (аппендиксе) спустя 2 нед после рождения. Количество фолликулов между 12 и 20 годами нарастает до 200. Продукция секреторных иммуноглобулинов осуществляется частью ассоциируемой с кишечником лимфоидной ткани и возникает для защиты внутренней среды организма. Аппендэктомия не предрасполагает к развитию рака кишечника или изменению иммунной системы.
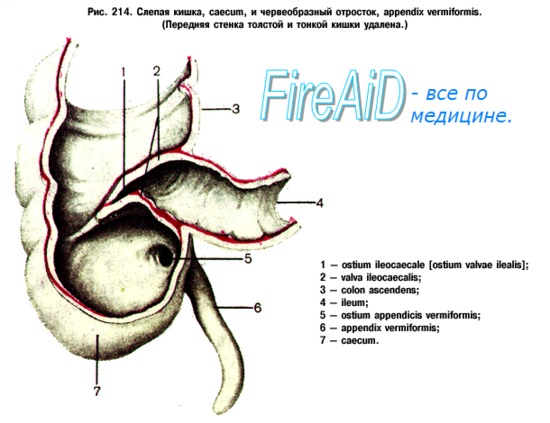
Червеобразный отросток полезен, но не обязателен. Его основание расположено в заднемедиальном участке слепой кишки, где сливаются три мышечных пучка толстой кишки. Длина и локализация свободного конца вариабельны: тазовый, ретроцекальный или другой нижний квадрант. Врожденные дефекты отмечаются редко и не представляют клинического значения. Кровоснабжение осуществляется с помощью аппендикулярной артерии.
Эпидемиология острого аппендицита.
Аппендицит — самое распространенное хирургическое заболевание брюшной полости. Наиболее частая заболеваемость отмечается во второй и третьей декадах жизни, параллельно количеству лимфоидной ткани в червеобразном отростке. Соотношение мужчин и женщин составляет 2: 1 в возрастном интервале между 15 и 25 годами, но в другом возрастном периоде — 1 : 1. В последние несколько десятилетий заболеваемость уменьшилась.
Этиология и патогенез острого аппендицита.
Обструкцию просвета вызывают каловые конкременты, лимфоидная гипертрофия, сгущение бария, диссеминация или кишечные глисты. Симптоматическая обструкция сопровождается закрытием петли ввиду того, что продолжается секреция кишечного сока слизистой оболочкой в просвет, имеющий емкость 0,1 мл, и потому, что обитающие в червеобразном отростке бактерии быстро размножаются.
Растяжение стимулирует висцеральные афферентные болевые волокна, опосредуя через блуждающий нерв появление тупой диффузной боли, локализованной в средней или нижней части живота. Внезапное растяжение может вызвать перистальтику, сопровождающуюся спастической болью. Венозное давление является чрезмерным, приток в артериолы обусловливает васкулярный застой в червеобразном отростке с появлением рефлекторной тошноты. Гиперемия серозной оболочки приводит к воспалению париетального листка брюшины, вызывая преходящую или более сильную боль в правом нижнем квадранте живота.
Повреждение слизистой оболочки способствует бактериальному распространению, в результате которого развиваются лихорадка, тахикардия и лейкоцитоз. При растяжении червеобразного отростка возникают антимезентериальный инфаркт и перфорация. Иногда эпизоды острого аппендицита разрешаются при уменьшении обструкции; последующее патологическое обследование выявляет утолщенную зарубцевавшуюся стенку червеобразного отростка.

Классификация острого аппендицита
В зависимости от стадии воспалительного процесса в отростке различают следующие формы аппендицита:
1. Катаральный (поверхностный).
2. Флегмонозный.
3. Гангренозный.
4. Прободной.
Выделяют следующие осложнения острого аппендицит:
а) аппендикулярный инфильтрат (отграниченный, прогрессирующий),
б) аппендикулярный абсцесс,
в) ограни-ченный, разлитой гнойный перитонит,
г) пилефлебит,
д) сепсис и др.
Тактика врача при остром аппендиците
Тактика врача поликлиники при остром аппендиците. Больные с подозрением на острый аппендицит подлежат немедленной госпитализации в ургентное хирургическое отделение. Этим больным нельзя вводить наркотики, ставить клизмы и прикладывать к животу грелку.
Тактика дежурного хирурга при остром аппендиците. Хирург обязан госпитализировать больного не только с ясным диагнозом острого аппендицита, но и в случаях, когда имеется лишь подозрение на острый аппендицит, при нали-чии отдельных его признаков.
План обследования при остром аппендиците
1. Анамнез.
Характерны постоянные, постоянно нарастающие боли в правой подвздошной области, нередко им предшествуют боли в эпигастрии или по всему животу (симптом Кохера). Часто тошнота, рвота, задержка стула.
2. Объективные данные.
Температура субфебрильная (37-38 С). Пульс учащен, язык обложен, при нарастании перитонита становится сухим. При пальпации - болезнен-ность и напряжение мышц в правой подвздошной области, положительный симптом Щетки-на -Блюмберга, Раздольского, Воскресенского, Ситковского, Образцова.
При развитии перитонита симптомы раздражения брюшины определяются ив других отделах живота. Трудности в диагностике острого аппендицита возникают при атипичном расположении червеобразного отростка (тазовом, ретроперитониальном, подпочечном и т.д.). Так, при расположении воспаленного аппендикса в подпеченочной области болезненность определяется в пра-вом подреберье. При ретроцекальном аппендиците боли могут иррадиировать в поясницу, а признаки раздражения брюшины отсутствовать.
У беременных вследствие смещения слепой кишки болезненность обычно локализуется выше правой подвздошной области. В распознавании острого аппендицита и его осложнений должно быть обязательным вагинальное и ректальное исследование.
Итак, выделим основные симтомы и признаки аппендицита:
1. Симптомы острого аппендицита.
Классическое прогрессирование симптомов включает: анорексию (присутствует почти всегда) вследствие постоянной боли, локализующейся в периумбиликальной области и имеющей умеренную интенсивность, которая в течение 4-6 ч смещается в правый нижний квадрант и носит острый характер.
Изменчивая позиция верхушки червеобразного отростка или неправильная ротация обусловливают вариабельность в локализации боли. Впоследствии могут появиться эпизоды рвоты одновременно с диареей или стойким запором, особенно у детей.
2. Острый аппендицит: Признаки
Появление признаков аппендицита определяет позиция червеобразного отростка или наличие разрыва.
Витальные признаки указывают на умеренную тахикардию или повышение температуры на ГС.
Положение комфорта -представляет собой позу эмбриона или положение лежа на спине с подогнутыми ногами, особенно правой. Изменение позиции вызывает боль.
Передняя поверхность червеобразного отростка обеспечивает максимальную болезненность и положительный признак Мак Барни (McBurney), заключающийся в защитной фиксации и усилении боли при быстром снятии пальпирующей руки после легкого надавливания в точке, расположенной на '/3 расстояния от передней верхней подвздошной ости до пупка.
Ранним признаком служит кожная гиперестезия в зоне, иннервируемой спинномозговыми нервами Т10, Т11, Т12. Признак Ровзинга (Rovsing) (появление боли в правом нижнем квадранте при пальпации левого нижнего квадранта) указывает на раздражение брюшины.
Поясничный признак (боль при медленном выпрямлении правого бедра больного, когда он лежит на левом боку) демонстрирует вовлечение в воспалительный процесс соседнего региона при натягивании подвздошно-поясничной мышцы.
При тазовом аппендиците могут отмечаться боль при исследовании прямой кишки и повышение давления в дугласовом пространстве.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик "Симптом Бартомье-Мехельсона при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Образцова при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Раздольского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Ровзинга при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом рубашки при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Сидковского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Щеткина-Блюмберга при аппендиците" в ОНЛАЙН режиме.
3. Лабораторные данные.
Анализ крови - лейкоцитоз со сдвигом лейкоформулы влево.
4. Рентгенологическое исследование при остром аппендиците проводится при: подозрении на плевропневмонию, прободную язву желудка и 12-перстной кишки, мочекаменную болезнь.
5. В отдельных случаях диагностические и тактические затруднения могут быть разрешены лапароскопией.
Продолжение. Острый аппендицит: Диагностика, лечение, реабилитация
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дифференциальный диагноз.
Врач должен выяснить причину клинической картины острого живота. Предоперационный диагноз острого аппендицита должен быть установлен с вероятностью 85%, что зависит от локализации червеобразного отростка, продолжительности симптомов, а также возраста и пола больного.
Острый мезентериальный аденит.
Наиболее часто наблюдается в детстве; характерна недавно перенесенная, инфекция верхних дыхательных путей и генерализованная лимфаденопатия.
Острый гастроэнтерит.
Заболевание главным образом вирусной этиологии, сочетающееся с диареей, спастической болью в животе и релаксацией между гиперперистальтическими волнами. Гастроэнтерит, вызванный сальмонеллами, является результатом употребления зараженной пищи; характерен для группы больных, утративших трудоспособность. Заболевание, вызванное возбудителем Salmonella typhosa, наблюдается редко; отмечаются такие проявления, как сыпь, несоответствующая брадикардия, лейкопения и положительные результаты выделения культуры.
Заболевания репродуктивной системы у мужчин.
Заболеваниями, которые имитируют абдоминальную боль, могут быть следующие: перекрут тестикул, эпидидимит и семенной везикулит.
Меккелев дивертикул.
Может вызвать симптомы, подобные предоперационной клинической картине острого аппендицита. Требует дивер-тикулэктомии, иногда резекции кишечника.
Инвагинация.
Наиболее распространена у детей до 2 лет. Характерные признаки: желеобразный стул, перемежающиеся приступы спастической боли, пальпируемая в правом нижнем квадранте живота масса, имеющая форму сосиски. Исходно производят попытку редуцировать инвагинацию с помощью бариевой клизмы.
Острый илеит или региональный энтерит.
Ассоциируют с диареей, часто с длительным анамнезом. Однако анорексия, тошнота и рвота нетипичны. При обнаружении при лапаротомии показана аппендэктомия с целью уменьшения последующих неблагоприятных симптомов (не следует выполнять операцию, если в процесс вовлечена слепая кишка, так как увеличивается риск появления послеоперационного свища).
Пептическая язва, подвергшаяся перфорации.
Распространение содержимого верхнего отдела желудочно-кишечного тракта на ложе правой половины толстой кишки (при быстром закрытии перфорационного отверстия) вызывает проявление значительной симптоматики со стороны правого нижнего квадранта.
Дивертикулит или перфоративная карцинома толстой кишки.
Воспаление жирового привеска сальника (ободочной кишки).
Представляет собой вторичный инфаркт в результате перекрута. Характерна боль, но перитонит или обтурация отсутствуют.
Инфекция мочевыделительного тракта.
Камень в мочеточнике.
Присутствуют гематурия и иррадиирующая боль в мошонку или половые губы. Пиелография подтверждает диагноз.
Первичный перитонит
который лечат с помощью антибиотиков, после проведенного парацентеза показывает простую грамположительную флору
Пурпура Шёнляйна—Геноха.
Появляется спустя несколько недель после стрептококковой инфекции; ассоциируют с пурпурой, болью в суставах и нефритом.
Иерсиниоз.
Передается через зараженную пищу, имитирует аппендицит. Campylobacter jejuni обусловливает диарею и боль, кроме того, отмечаются положительные результаты выделения культуры.
Гинекологические заболевания.
Воспалительное заболевание органов малого таза, особенно двустороннее, связывают с болью в нижней половине живота и болезненными сокращениями шейки матки, появляющимися в период между менструациями; окрашивание по Граму выделений из влагалища показывает наличие грамотрицательных диплококков. Разрыв граафова пузырька имитирует аппендицит, сопровождается излиянием достаточного количества крови и жидкости в полость малого таза и появляется в период овуляции. Разрыв при эктопической беременности: присутствуют тубоовариальная масса и гиповолемия; при кульдоцентезе получают кровь, не содержащую сгустки. Для диагностики полезна лапароскопия.
Другая патология.
Перфорации стенки кишки инородными телами, окклюзия мезентериальных сосудов, плеврит, локализованный в правом нижнем отделе грудной клетки, острый панкреатит, гематома брюшной стенки.
ОТБОР ГРУПП при подозрении на острый аппендицит
Группа молодого возраста.
Типично быстрое прогрессирование болезни, характеризующееся высокой лихорадкой и рвотой, с более частыми случаями прободения червеобразного отростка во время постановки диагноза (15-50%).
Группа пожилого возраста.
Характерно обманчиво спокойное течение заболевания, отмечают высокую частоту сопутствующих болезней, поэтому в период постановки диагноза наблюдают от 67 до 90% случаев перфорации аппендикса.
Беременные.
Постановка диагноза у беременных более трудна ввиду смещения червеобразного отростка кверху и латерально беременной маткой. Боль, тошнота, лейкоцитоз — обычные проявления нормально протекающей беременности, однако сдвиг в лейкоцитарной формуле влево указывает на острый процесс. Материнская смертность незначительна. Эмбриональная смертность колеблется в целом от 2 до 5%. Такой высокий показатель, как 35%, наблюдается при сочетании беременности, аппендикулярной перфорации и перитонита.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик "Симптом Бартомье-Мехельсона при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Образцова при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Раздольского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Ровзинга при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом рубашки при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Сидковского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Щеткина-Блюмберга при аппендиците" в ОНЛАЙН режиме.
Показания к операции при остром аппендиците
Экстренной операции подлежат все больные, у которых установлен диагноз острого аппендицита.
При затруднениях в постановке диагноза рекомендуется проведение дополни-тельных методов исследования (лапароскопического, ультразвукового, повторный анализ крови) и пристальное динамическое наблюдение за больным в стационаре в течение нескольких часов с момента поступления. Если по истечении этого времени диагноз остается неясным и нельзя исключить острый аппендицит, показана диагностическая лапаротомия.
Противопоказанием к операции является наличие аппендикулярного инфильтрата без при-знаков абсцедирования и перитонита.
Подготовка к операции

1. Опорожнение желудка и мочевого пузыря.
2. Бритье операционного поля.
3. Премедикация, включающая 1 мл 2% раствора промедола и 1-2 мл 1% раство-ра димедрола. Сердечные т другие средства по соответствующим показаниям.
При наличии выраженной картины перитонита - объем и характер предоперационной подготовки представлен в разделе "Перитонит".
Тактика во время операции
Операция проводится под местной инфильтрационной анестезией по А.В.Вишневскому. Общее обезболивание показано детям, лицам с повышенной реактивно-стью и непереносимостью к новокаину, при перитоните и технических трудностях. Типич-ным является доступ Волковича - Дьяконова. При признаках распространенного перитонита показана срединная лапаротомия.
1. При остом катаральном аппендиците выполняется аппендэктомия с зашивани-ем раны брюшинной стенки наглухо.
2. При флегмонозной форме воспаления отростка без выпота после аппендэкто-мии рана также зашивается наглухо. При наличии выпота после санации брюшная полость дренируется силиконовым дренажом.
3. При гангренозном аппендиците аппендэктомия завершается дренированием брюшинной полости трубкой или ниппельным дренажом для подведения антибиотиков. Во всех случаях деструктивного аппендицита с большим количеством выпота в брюшную по-лость необходимо взять посев на определение чувствительности флоры к антибиотикам и тщательно осушить содержимое. В брюшную полость вводят силиконовый трубчатый дре-наж для антибиотиков. В отдельных случаях (некротическая ткань в ложе отростка, неуве-ренность в гемостазе, вскрытие аппендикулярного абсцесса, воспалительная инфильтрация стенки слепой кишки, ретроцекальное расположение червеобразного отростка и др.) показа-но дренирование брюшной полости с подведением к ложу отростка мягкого перчаточно-марлевого дренажа (Penrose) или "сигарообразного" дренажа.
4. При перфоративном аппендиците производится аппендэктомия, санация брю-шинной полости (раствором фурациллина и др.) и дренирование правой подвздошной об-ласти одним из наиболее часто применяемых дренажей (силиконовая трубка, дренаж Penrose или "сигарообразный" дренаж). При разлитом перитоните кроме того проводится дрениро-вание полости малого таза и левой подвздошной области.
5. Несоответствие клинической картины заболевания с морфологическими на-ходками в отростке диктует необходимость проведения ревизии для установления патоло-гии других органов брюшной области (острый аднексит, сальпингоофарит, пельвиоперито-нит, прервавшаяся внематочная беременность, разрыв яичника, дивертикул Меккеля, тер-минальный илеит, прободная гастродуоденальная язва, острый холецистит, т др.). Выпот с примесью желчи свидетельствует о патологии желчных путей, с примесью остатков пищи и слизи - о прободной язве желудка, геморрагический выпот - о панкреонекрозе, кишечной непроходимости или мезентериальном тромбозе.
6. При обнаружении крови брюшинной полости вначале необходимо исключить прервавшуюся внематочную беременность, разрыв кисты яичника и повреждение органов (печень, селезенка, брыжейка кишечника и др.). Характер заболевания и объем операции уточняется при срединной лапаротомии.
Послеоперационный период
1. Диета: 1-3 день стол 0, 16, 17, с 4-го дня стол 19.
2. После операции по поводу катарального и флегмонозного аппендицита с на-глухо ушитой брюшной раной разрешается вставать и ходить на 2-3 день.
3. Если операция закончена введением микроирригатора, то вставать и ходить раз-решается после его удаления.
4. Дренажные трубки и микроирригаторы удаляются на 3-4 день.
5. Дренажи резино - марлевые подтягиваются на 3 день, удаляются или меняются на 4-5 день.
6. Всем больным в первые сутки после операции вводится промедол 2% раствор - 1мл 1-2 раза.
7. Антибиотики широко спектра действия вводятся внутримышечно и внутрибрю-шинно при деструктивных формах аппендицита и перитонита.
8. Объем инфузионной терапии определяется в зависимости от характера осложне-ний и клинического течения.
9. Сердечно-сосудистые препараты применяются по показаниям.
10. Швы снимаются на 6-7 день.
11. При неосложненных формах и благоприятном течении послеоперационного пе-риода больные выписываются на 7-8 день. При местном и разлитом перитоните сроки пре-бывания в стационаре удлиняются.
Осложнения острого аппендицита
1. Аппендикулярный инфильтрат - это конгломерат воспаленных органов и тка-ней, состоящей из червеобразного отростка, сальника, слепой кишки и прилегающих петель кишечника. Инфильтрат довольно четко формируется к 3-4 дню с момента заболевания. Дифференциальный диагноз следует проводит с опухолью слепой кишки, придатков матки и забрюшинного пространства. Лечение - консервативное (покой, холод, диета - столы 18, 19, антибиотики, новокаиновая паранефральная блокада или блокада по Школьникову, хлори-стый кальций; при тазовом расположении инфильтрата - клизмы из настоя ромашки, эвка-липта, геморроидальные свечи. Позднее - УВЧ, диатермия, протеолитические ферменты. Переход к тепловым процедурам необходим лишь после стихания острых воспалительных явлений (нормализация температуры, лейкоцитоза). Операция при аппендикулярном ин-фильтрате противопоказана. Если во время операции обнаружится плотный аппендикуляр-ный инфильтрат, то его разрушение не допускается, к нему подводят марлевые турунды для отграничения и дренажную трубку для введения антибиотиков. Исходы инфильтрата: а) рас-сасывание в течение 2-3 недель. Плановая аппендэктомия может быть выполнена через 3-6 месяцев. Рецидив приступа острого аппендицита является показанием к немедленной ап-пендэктомии; б) нагноение с образованием аппендикулярного абсцесса.
2. Аппендикулярный абсцесс диагностируется на основании ухудшения общего состояния, высокой интерметтирующей температуры, усиления локальной болезненности, увеличения инфильтрата в объеме, его размягчения. Ухудшаются показатели крови (высокий лейкоцитоз, сдвиг лейкоформулы влево). Показано проведение ультразвукового исследова-ния брюшной полости. Лечение - оперативное. Обезболивание общее. Оперативный доступ выбирается в зависимости от локализации абсцесса. Разрез должен проводится на участке, где произошло спаяние париетального листка брюшины с пиогенной капсулой (внебрю-шинно). Такой подход предупреждает попадание гноя в свободную брюшную полость. По-сле разреза и эвакуации гноя проводится ревизия полости для обнаружения отростка. Поиск червеобразного отростка не является самоцелью, однако, если он лежит свободно, его следу-ет удалить. Полость абсцесса дренируется сигарообразным (В.В.Федоров) дренажом. Анти-биотики вводятся с учетом чувствительности микрофлоры.
Если периаппендикулярный абсцесс своевременно не вскрывается оперативным путем, он может явиться причиной сепсиса, разлитого перитонита. В отдельных случаях возможно выздоровление больных вследствие опорожнения абсцесса в просвет кишки.
3. Разлитой перитонит.
Послеоперационные осложнения
А. Ранние:
1. Осложнения раны брюшной стенки:
а) гематома;
б) инфильтрат:
в) нагноение.
2. Осложнения в брюшной полости:
а) кровотечение;
б) инфильтрат илеоцекальной области;
в) абсцесс (межкишечный, поддиафрагмальный, Дугласова пространства);
г) перитонит;
д) спаечная непроходимость;
е) пилефлебит:
ж) абсцесс печени.
3. Осложнения общего характера:
а) пневмония;
б) сердечно-сосудистая непроходимость;
в) тромбофлебит, тромбоэмболия;
г) сепсис.
Б) Поздние:
1. кишечные свищи;
2. спаечная непроходимость;
3. послеоперационные грыжи.
1. При гематоме, инфильтрате и нагноении раны брюшной полости стенки сни-маются 1-2 шва, рана разводится и дренируется.
2. Кровотечения в брюшную полость чаще возникают из брыжейки отростка. Ди-агностируется кровотечение на основании общих признаков (бледность, липкий пот, тахи-кардия, снижение артериального давления и гемоглобина, уменьшение объема циркулирую-щей крови и гематокрита) и местных симптомов: болезненность при пальпации, выражен-ный симптом Щеткина -Блюмберга при мягкой брюшной стенке, поступление крови по дре-нажу брюшной полости. Лечение - срочная релапаротомия, лигирование кровоточащего со-суда и дренирование.
3. Инфильтрат илеоцекальной области разрешается назначением тепловых про-цедур, новокаиновых блокад, УВЧ, антибиотикотерапии.
4. Абсцессы (поддиафрагмальные, межкишечные, внутритазовые) диагностиру-ются на основании тяжелого септического состояния, высокой температуры, лейкоцитоза со сдвигом лейкоформулы влево, наличия ограниченного болезненного опухолевидного обра-зования в брюшной полости.
Для поддиафрагмального абсцесса характерно высокое стояние купола диафрагмы, горизонтальный уровень жидкости и ослабленное дыхание при аускультации грудной клет-ки на соответствующей стороне, чаще справа.
При тазовом абсцесса ректально определяется болезненный инфильтрат впереди пря-мой кишки.
Лечение абсцессов - оперативное. Обезболивание - общее. Вскрытие поддиафраг-мального абсцесса осуществляется чрезплеврально или внеплеврально с обязательной пред-варительной пункцией. После вскрытия абсцесса и эвакуации гноя рана дренируется трубкой и турундой с активным отсасыванием содержимого.
При межкишечном абсцессе выполняется лапаротомия, удаление гноя и дренирование полости абсцесса.
Тазовый абсцесс вскрывается через переднюю стенку прямой кишки или задний свод влагалища.
5. Лечение перитонита и спаечной непроходимости отражено в соответствующих разделах.
6. Пилефлебит (септический тромбофлебит воротной вены) является одним из тяжелых осложнений острого аппендицита. Лечение пилефлебита: массивные дозы анти-биотиков широко спектра, антикоагулянты, противостафилококковая плазма и гаммаглобу-лин, введение лекарственных препаратов в пупочную вену.
Лечение абсцессов печени - хирургическое по общепризнанной методике.
Реабилитация
При неосложненных формах острого аппендицита трудоспособность восстанавливает-ся через 3-4 недели. Лица, выполняющие тяжелый физический труд, нуждаются в переводе на легкую работу сроком на 1-1,5 месяцев. После длительного дренирования брюшной по-лости сроки нетрудоспособности увеличиваются, продолжительность которых зависит от характера и тяжести перенесенных осложнений.
Статью подготовил MedUniver
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аппендикулярный абсцесс — осложнение острого аппендицита, отграниченный перитонит (гнойник, содержащий червеобразный отросток. Стенками его могут быть большой сальник, петли кишечника и другие органы), располагается в полости брюшины или забрюшинной клетчатке (правая подвздошная область, малый таз, поддиафрагмальное пространство, ретроцекальное пространство).
Частота — 14–19% случаев аппендикулярного инфильтрата. Преобладающий пол — женский, т.к. женщины болевой синдром часто связывают с заболеваниями внутренних половых органов и своевременно не обращаются к хирургу.
Этиология и патогенез • Абсцедирование аппендикулярного инфильтрата (ошибки в диагностике, неполноценное лечение, позднее обращение к врачу) • В случае прогрессирования может происходить прорыв гнойника в брюшную полость с развитием перитонита, в забрюшинное пространство (с образованием забрюшинной флегмоны) или в полые органы (чаще в просвет кишки).
Клиническая картина
• Начало заболевания — типичный приступ острого аппендицита.
• При наличии признаков острого аппендицита в течение 2–3 сут следует предполагать образование аппендикулярного инфильтрата, в течение 5–6 сут — его абсцедирование и развитие аппендикулярного абсцесса.
• Пальпация — болезненное неподвижное опухолевидное образование в правой подвздошной области, нижний его полюс может определяться при вагинальном или ректальном исследовании.
• Клинические признаки распространённого перитонита отсутствуют.
• Проводимое лечение аппендикулярного инфильтрата неэффективно ••• Повышение температуры тела до 39–40 °С с ознобами ••• Увеличение инфильтрата в размерах (приближается к передней брюшной стенке), усиление болезненности при пальпации ••• Нарастание интенсивности пульсирующей боли ••• Появление признаков раздражения брюшины ••• Увеличение разницы между температурой тела, измеренной в подмышечной впадине и прямой кишке • Гиперемия кожи и флюктуация — поздние признаки.
• В некоторых случаях — явления непроходимости кишечника, разлитого перитонита.
Лабораторные исследования • Постепенно нарастающий лейкоцитоз с ядерным сдвигом влево • Значительное (до 30–40 мм/ч) увеличение СОЭ.
Специальные методы исследования • Ректальное или вагинальное исследование — выраженная болезненность, иногда можно пропальпировать нижний полюс образования • Обзорная рентгенография органов брюшной полости — уровень жидкости в правой половине брюшной полости • УЗИ позволяет установить размер абсцесса и его точную локализацию.
Лечение — оперативное: вскрытие и дренирование полости абсцесса • Обезболивание — общее, при пункционном дренирование под УЗИ — местное • Доступ определяется локализацией абсцесса •• Типичен доступ по Пирогову — правосторонний боковой внебрюшинный •• При тазовой локализации — доступ через прямую кишку или задний свод влагалища •• Чрескожное дренирование под контролем УЗИ или компьютерной томографии (КТ) • Удаление червеобразного отростка не является целью операции, но при возможности — предпочтительно • Полость абсцесса промывают антисептиками • В качестве дренажей используют двухпросветные трубки для промывания и активной аспирации содержимого в послеоперационном периоде • В послеоперационном периоде — дезинтоксикационная и антибактериальная терапия.
Диета. В начальном периоде — диета №0.
Осложнения • Вскрытие абсцесса в свободную брюшную полость, просвет кишки, на коже правой подвздошной области • Сепсис • Пилефлебит • Абсцесс печени
Прогноз серьёзный, зависит от своевременности и адекватности оперативного вмешательства.
МКБ-10 • K35.1 Острый аппендицит с перитонеальным абсцессом
Код вставки на сайт
Аппендикулярный абсцесс — осложнение острого аппендицита, отграниченный перитонит (гнойник, содержащий червеобразный отросток. Стенками его могут быть большой сальник, петли кишечника и другие органы), располагается в полости брюшины или забрюшинной клетчатке (правая подвздошная область, малый таз, поддиафрагмальное пространство, ретроцекальное пространство).
Частота — 14–19% случаев аппендикулярного инфильтрата. Преобладающий пол — женский, т.к. женщины болевой синдром часто связывают с заболеваниями внутренних половых органов и своевременно не обращаются к хирургу.
Этиология и патогенез • Абсцедирование аппендикулярного инфильтрата (ошибки в диагностике, неполноценное лечение, позднее обращение к врачу) • В случае прогрессирования может происходить прорыв гнойника в брюшную полость с развитием перитонита, в забрюшинное пространство (с образованием забрюшинной флегмоны) или в полые органы (чаще в просвет кишки).
Клиническая картина
• Начало заболевания — типичный приступ острого аппендицита.
• При наличии признаков острого аппендицита в течение 2–3 сут следует предполагать образование аппендикулярного инфильтрата, в течение 5–6 сут — его абсцедирование и развитие аппендикулярного абсцесса.
• Пальпация — болезненное неподвижное опухолевидное образование в правой подвздошной области, нижний его полюс может определяться при вагинальном или ректальном исследовании.
• Клинические признаки распространённого перитонита отсутствуют.
• Проводимое лечение аппендикулярного инфильтрата неэффективно ••• Повышение температуры тела до 39–40 °С с ознобами ••• Увеличение инфильтрата в размерах (приближается к передней брюшной стенке), усиление болезненности при пальпации ••• Нарастание интенсивности пульсирующей боли ••• Появление признаков раздражения брюшины ••• Увеличение разницы между температурой тела, измеренной в подмышечной впадине и прямой кишке • Гиперемия кожи и флюктуация — поздние признаки.
• В некоторых случаях — явления непроходимости кишечника, разлитого перитонита.
Лабораторные исследования • Постепенно нарастающий лейкоцитоз с ядерным сдвигом влево • Значительное (до 30–40 мм/ч) увеличение СОЭ.
Специальные методы исследования • Ректальное или вагинальное исследование — выраженная болезненность, иногда можно пропальпировать нижний полюс образования • Обзорная рентгенография органов брюшной полости — уровень жидкости в правой половине брюшной полости • УЗИ позволяет установить размер абсцесса и его точную локализацию.
Лечение — оперативное: вскрытие и дренирование полости абсцесса • Обезболивание — общее, при пункционном дренирование под УЗИ — местное • Доступ определяется локализацией абсцесса •• Типичен доступ по Пирогову — правосторонний боковой внебрюшинный •• При тазовой локализации — доступ через прямую кишку или задний свод влагалища •• Чрескожное дренирование под контролем УЗИ или компьютерной томографии (КТ) • Удаление червеобразного отростка не является целью операции, но при возможности — предпочтительно • Полость абсцесса промывают антисептиками • В качестве дренажей используют двухпросветные трубки для промывания и активной аспирации содержимого в послеоперационном периоде • В послеоперационном периоде — дезинтоксикационная и антибактериальная терапия.
Диета. В начальном периоде — диета №0.
Осложнения • Вскрытие абсцесса в свободную брюшную полость, просвет кишки, на коже правой подвздошной области • Сепсис • Пилефлебит • Абсцесс печени
Прогноз серьёзный, зависит от своевременности и адекватности оперативного вмешательства.
МКБ-10 • K35.1 Острый аппендицит с перитонеальным абсцессом
Читайте также:

