Инфекционно аллергический коксит у детей комаровский
Обновлено: 19.04.2024
Что такое коксартроз
Артроз тазобедренного сустава или коксартроз – это хроническое медленно прогрессирующее дегенеративно-дистрофическое заболевание, сопровождающееся деструкцией хрящевой и костной ткани сустава, разрастанием деформирующих сустав костных остеофитов, а также вовлечением в патологический процесс околосуставных тканей. Все это постепенно приводит к полной утрате функции ноги и инвалидности. Болеют артрозом такого типа чаще женщины.
Долгое время заболевание считалось возрастным, но сейчас уже доказано, что у многих людей такая патология ног начинает развиваться уже после 20 лет, а иногда и в детском возрасте, длительное время протекая бессимптомно, проявляясь после 40 – 50 лет. По частоте заболеваемости коксартроз уступает только артрозу коленного сустава. А вот по продолжительности периодов нетрудоспособности намного опережает его, так как протекает тяжелее. Одинаково часто развиваются, как коксартроз обоих суставов, так и одного.
В некоторых случаях заболевание выявляют на поздних стадиях, но это не является приговором: для любой стадии разработаны методы консервативного и хирургического лечения. Код коксартроза по 10 МКБ (Международной классификации болезней 10-го пересмотра) – М16.
Причины и особенности развития артроза тазобедренного сустава
Артроз тазобедренного сустава (ТБС) – это на самом деле группа заболеваний, имеющих разное происхождение, но сходных по механизму развития патологического процесса, изменениям в суставных тканях и основным симптомам. Заболевание может быть первичным (причины этого заболевания полностью не установлены) и вторичным.
Причины развития вторичного коксартроза:
- Экзогенные – факторы внешнего воздействия. Это тяжелый физический труд, занятия спортом, сопровождающиеся повышенной нагрузкой на ноги и микротравмами. Сюда же относятся последствия макротравм – переломы, вывихи, разрывы связок.
- Внутренние причины – различные общие заболевания, одним из проявлений которых является коксартроз. К таким заболеваниям относятся хронические инфекционно-воспалительные и аутоиммунные (ревматоидный, реактивный, псориатический артриты), а также обменные (подагра) патологические суставные процессы. Со временем наряду в воспалительными в суставах ног развиваются дегенеративно-дистрофические процессы – артрозо-артриты (остеоартрозы).
- Врожденные болезни – дисплазии (нарушение формирования сустава) и остеохондропатии (нарушение питания сустава с последующим некрозом кости) также могут заканчиваться коксартрозом, например, асептический некроз головки бедренной кости (болезнь Пертеса) – причины этих заболеваний точно не установлены.
- Генетическая предрасположенность – наследственные особенности строения ТБС и генетическая патология соединительной ткани.
- Возрастные физиологические процессы, сопровождающиеся гормональными изменениями, в том числе, снижением содержания женских половых гормонов (женщины болеют чаще мужчин), лишней массой тела, меньшей двигательной активностью.
Под воздействием перечисленных факторов (часто сразу нескольких) в суставной полости постепенно происходят изменения на клеточном уровне: изменяется обмен веществ в клетках хрящевой ткани, процессы разрушения в них начинают преобладать над процессами синтеза. Уменьшается объем суставной жидкости, питающей хрящевую ткань. Суставная щель суживается.
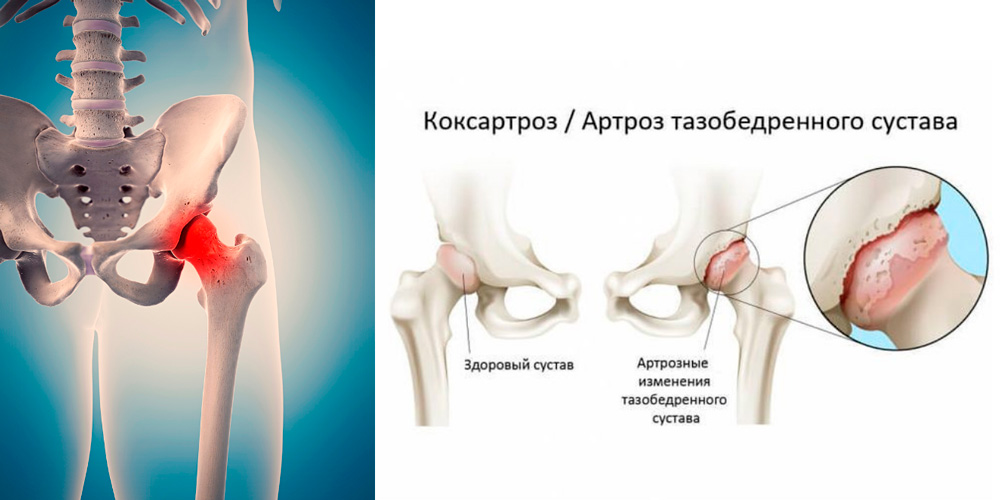
Поражение тазобедренного сустава при коксартрозе
Это приводит к постепенному истончению, а затем растрескиванию суставного гиалинового хряща и разрастанию в подхрящевой зоне кости соединительной ткани. Кости по краям суставных поверхностей начинают разрастаться (защитная реакция), образуя наросты (остеофиты) и деформируя ногу. В суставной полости идут дегенеративно-дистрофические процессы, периодически усиливающиеся асептическим (без наличия инфекции) воспалением. Со временем суставные поверхности частично срастаются за счет разрастания соединительной ткани, это мешает ноге сгибаться, разгибаться и поворачиваться внутрь. Окружающие мышцы постоянно находятся под напряжением, защищая сустав от дополнительного травмирования и одновременно усиливая болевые ощущения, что приводит со временем к их атрофии (уменьшению в объеме).
Ограничение и болезненность движений способствуют тому, что больной принимает вынужденное положение при ходьбе со смещением таза, головки бедренной кости и оси движения в ноге. Это приводит к изменениям в колене и голеностопе, развитию плоскостопия.
В группе риска лица:
- работа которых связана с поднятием тяжестей – грузчики, профессиональные спортсмены-тяжеловесы;
- страдающие хроническими инфекционно-воспалительными заболеваниями суставов или имеющие близких родственников, страдающих с такой патологией;
- страдающие заболеваниями позвоночника – остеохондрозом, сколиозом и др.;
- имеющие лишнюю массу тела и ведущие малоподвижный образ жизни;
- в возрасте после 50 лет и старше.
Симптомы коксартроза
Заболевание начинается постепенно, часто незаметно для больного. Очень важно уловить первые признаки болезни и не игнорировать их, а сразу же обращаться к врачу.
Но если этого сделать не удалось и в ноге уже произошли серьезные изменения, врач сумеет помочь. Он устранит боль и приостановит прогрессирование болезни.
Первые признаки артроза тазобедренного сустава
Начальные симптомы артроза тазобедренного сустава - это легкая утренняя скованность движений и появление болей после длительной прогулки или нахождения в положении стоя. Боли обычно локализуются в области тазобедренного сустава и отдают в пах или ягодицу. Но иногда первыми признаками коксартроза являются болезненные ощущения в ноге от колена и ниже. Они быстро проходят в состоянии покоя.
К сожалению, больные редко обращаются к врачу при появлении таких признаков, чаще они их просто игнорируют и пропускают возможность подавить развитие патологического процесса в самом начале, когда это сделать легче всего.
Явные симптомы артроза тазобедренного сустава
Болевой синдром усиливается, распространяются на паховую область, ягодицу, по наружной и внутренней поверхности бедра спускаются к колену, а затем по голени к стопе. Появляется ограничение движений ноги, особенно, при внутренних поворотах (ротации внутрь) и отведении кнаружи. Боли появляются и независимо от двигательной активности, в том числе ночью. Часто они связаны с переменой погодных условий. Появляется хромота, это заставляет больного ходить, опираясь на трость.
Больной начинает замечать, что больная нога становится короче и меньше в объеме, чем здоровая. Явные симптомы болезни не вызывают сомнения, что причиной является поражение ТБС. Именно в таком состоянии больные чаще всего обращаются к врачу.

Для коксартроза характерны боли в паху и по наружной стороне бедра
Опасные симптомы артроза тазобедренного сустава
При появлении следующих симптомов нужно немедленно обращаться к врачу:
- сильные суставные боли, невозможность наступить на ногу, ощущение неустойчивости – признак подвывиха ТБС;
- повышение температуры тела в сочетании с усилением болей в ноге – признак суставного воспалительного процесса; если температура высокая, то возможно, присоединилась инфекция;
- больная нога стала значительно короче здоровой, невозможны отведения в сторону и поворот внутрь – признак утраты значительной части функции сустава.
Чем опасен коксартроз
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Артроз ТБС опасен тем, что заболевание постоянно прогрессирует до полной утраты функции, когда нога просто перестает двигаться. Существует также опасность присоединения инфекции и распространения ее на прилегающие ткани.
Степени коксартроза тазобедренного сустава
Выделяют 4 клинико-диагностические стадии коксартроза (степени повреждения суставного хряща).
1 степень артроза тазобедренного сустава
Может протекать бессимптомно, иногда появляются умеренные боли после физических нагрузок, быстро исчезающие в покое. Рентгенография: изменения отсутствуют или имеется небольшое сужение суставной щели. МРТ на 1 стадии коксартроза: в хрящевой ткани появляются признаки неоднородности.
2 степень артроза тазобедренного сустава
Боли усиливаются, иррадиируют в колено, голень и голеностоп, в покое проходят не сразу. Рентген: явное сужение суставной щели и единичные разрастание костной ткани (остеофиты) по краю суставной впадины. МРТ на 2 стадии коксартроза: явные дефекты (эрозии, трещины) хряща с утратой менее половины объема хрящевой суставной ткани.
3 степень артроза тазобедренного сустава
Ногу трудно отводить в сторону и поворачивать внутрь, боли усиливаются, часто появляются в покое во сне. Болезненность в ноге при ходьбе заставляет принимать вынужденное положение тела и опираться на трость. Рентген: суставная щель еще более суживается, множество остеофитов приводит к деформации ТБС. МРТ на 3 стадии коксартроза: разрушено более половины объема хрящевой ткани. Третью стадию еще можно лечить консервативно.
4 степень артроза тазобедренного сустава
Значительная утрата суставной функции. Болит вся нога: область ТБС, пах, ягодичная область, бедро, колено, голеностоп. Развивается плоскостопие, нога укорачивается, мышцы атрофируются. Рентген: множественные крупные остеофиты, суставная щель сужена до минимума или отсутствует. МРТ на 4 стадии коксартроза: хряща нет, появляются изменения в костной подхрящевой ткани в виде уплотнения (склероза).
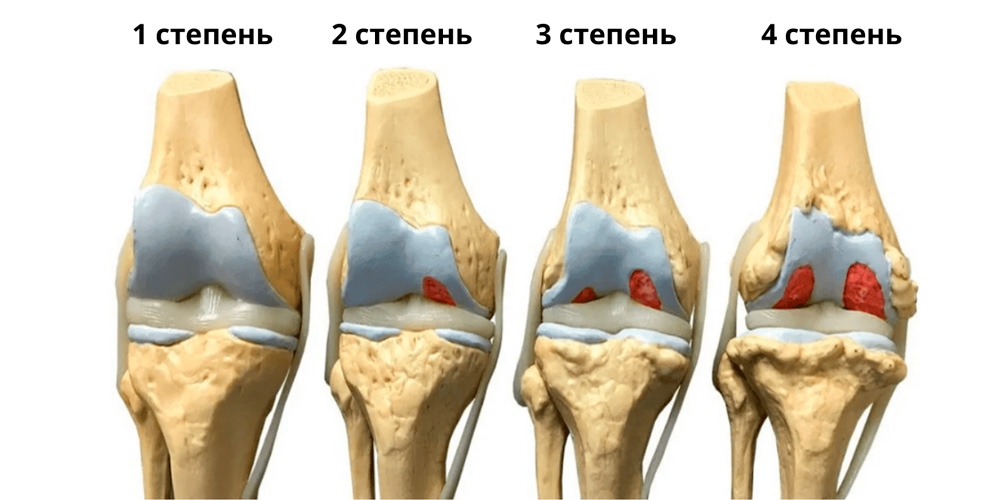
Степени коксартроза
Возможные осложнения артроза тазобедренного сустава
Независимо от степени коксартроза лечение его нужно начинать немедленно. Лучше, конечно, это делать на ранних стадиях, но и на запущенных врач всегда сможет помочь больному, избавив его от боли и предупредив следующие возможные осложнения:
В статье даны современные представления о ювенильном артрите, подробно изложены варианты течения, клиническая и инструментальная картина данного заболевания. Рассмотрены вопросы дифференциальной диагностики хронического синовита и полиартрита у детей.
The article contains current concepts about juvenile arthritis. Detailed description of the clinical course variants, clinical and instrumental picture of the disease was given. The issues of differential diagnosis of chronic synovitis and polyarthritis in children were also presented.
Хронический рецидивирующий мультифокальный остеомиелит (CRMO) характеризуется множественными асептическими очагами деструкции костной ткани рецидивирующего характера с эпизодами обострения и ремиссии. Характерными фокусами деструкции являются метафизы трубчатых костей, тела позвонков и плоские кости, не затрагивающие зоны роста. Некоторые исследователи относят данное заболевание к группе аутовоспалительных синдромов. Спектр заболевания включает такие моногенные синдромы, как SAPHO, PAPA, DIRA, Majeed и некоторые другие. Терапия основана на применении препаратов группы нестероидных противовоспалительных средств (НПВС) и цитостатических препаратов (сульфасалазин и метотрексат), бисфосфанатов, а также ингибиторов ФНО-α.
Пигментный виллезо-нодулярный синовит (ПВНС) — это редко встречаемое опухолеподобное заболевание сустава неизвестной этиологии, которое характеризуется хронической гиперплазией синовиальной оболочки с отложением пигмента гемосидерина. Распространенность заболевания составляет от 2 до 10 случаев на 1 000 000 населения и возникает преимущественно на 3–4 десятилетиях жизни, реже в подростковом возрасте. У детей до 10 лет — казуистические случаи.
Выделяют три формы пигментного виллезо-нодулярного синовита:
- изолированный вариант с поражением влагалища сухожилия (гигантоклеточная опухоль влагалища сухожилия);
- внутрисуставной узел (локализованный ПВНС);
- диффузный вариант ПВНС.
_575.jpg)
.jpg)
Остеобластома — это доброкачественная опухоль с клинико-инструментальной картиной и гистологической структурой, сходной с остеоид-остеомой, но большего размера (более 1,0 см). Остеобластома выявляется значительно реже, при этом локализация очага может быть разнообразной: как метафизы длинных трубчатых костей, так тела позвонков и другие плоские кости (рис. 4а, б).
Большинство доброкачественных и злокачественных опухолей хрящевого происхождения располагаются вблизи суставов и имеют специфическую инструментальную картину.
Хондрома — это доброкачественная опухоль, которая характеризуется образованием хорошо дифференцированной хрящевой ткани, нередко с очагами окостенения, и составляет 10–27% среди доброкачественных опухолей костей. До 80% случаев возникает на втором-третьем десятилетии жизни с поражением, как правило, коротких трубчатых костей и стоп; в длинных трубчатых костях очаг локализуется в области эпифиза. Остеохондрома — это костно-хрящевой экзостоз.
Но наибольшую трудность в диагностике хрящевых опухолей представляет хондробластома. Это опухоль наиболее характерна для лиц с незавершенным эпифизарным ростом и составляет до 1% всех новообразований скелета. Как правило, очаг хондробластомы располагается в области эпифиза длинных трубчатых костей и прилежит к эпифизарной хрящевой пластинке. Зачастую место локализации опухоли сопровождается развитием хронического синовита. Диагноз устанавливается с помощью рентгенографии посредством обнаружения округлого очага просветления до 5,0 см в диаметре, наиболее часто расположенного эксцентрично, с четко очерченными контурами и зоной склероза. Лечение заболевания хирургическое.
Туберкулезное поражение суставов у детей, как правило, носит вторичный характер, случаи истинно первичного суставного поражения довольно редки. Туберкулезный артрит может быть следствием непосредственного проникновения микобактерии в полость сустава из первичного очага, последствием БЦЖ-остита или протекать в виде асептического артрита при наличии экстраартикулярного очага (вариант Понсе). Специфический туберкулезный процесс развивается в костях, имеющих хорошее кровоснабжение, богатых губчатым веществом — это тела позвонков, метафизы и эпифизы длинных трубчатых костей. Старт туберкулезного поражения, как правило, происходит с формирования гранулемы в синовиальной оболочке или собственно костной ткани, при этом типичным для туберкулеза является первичное поражение метафиза в области ростковой зоны с образованием крупного очага деструкции, хорошо визуализируемого на рентгенографии. Прогрессирование процесса приводит к пенетрации патологического очага через хрящевой барьер с развитием септического артрита. При этом неспецифические клинические признаки туберкулезной патологии, проявляемые в виде интоксикации и лихорадки, равно как и изменения в пробах Манту с 2 ТЕ, могут отсутствовать. Поэтому туберкулезный процесс требует исключения в случае наличия клинико-инструментальной картины хронического моноартрита с деструктивными изменениями костной ткани (рис. 5а, б). Окончательная установка диагноза основана на микробиологическом методе диагностики. В редких случаях туберкулезный лимфаденит области крупного сустава с исходом в холодный абсцесс может симулировать картину синовиальной кисты, что затрудняет раннюю диагностику патологии.
Остеохондропатии — это большая группа заболеваний скелета, которая проявляется асептическим некрозом субхондрального участка костной ткани наиболее нагружаемых зон, протекающим постадийно. Компрессия, ишемия или недостаточность кровоснабжения, васкулит и микротромбоз сосудов — это наиболее частые причинные факторы, играющие роль в формировании очага асептического (аваскулярного) некроза костной ткани.
.jpg)
Болезнь Кенига — это нередкое заболевание коленного сустава, в основе которого лежит асептический некроз медиального мыщелка бедренной кости. Средний возраст возникновения патологии 15–35 лет. При ювенильном процессе заболевание в большинстве случаев имеет благоприятный прогноз и заканчивается полным выздоровлением. Заболевание протекает в четыре стадии, с постепенным формированием очага некроза, вплоть до полного отщепления фрагмента. Течение заболевания протекает с явлениями синовита, болевым синдромом. Лечение заболевания хирургическое. Аналогичные очаги некроза могут возникать в таранной, ладьевидной и плюсневых костях, мыщелках плечевой кости, телах позвонков и костях запястья (рис. 6а, б). Однако наибольшие трудности диагностики и неблагоприятные варианты исхода заболевания возникают в случае асептического некроза головки бедренной кости (болезнь Пертеса). Заболевание протекает в пять стадий. Сроки постановки диагноза и начала терапии в значительной степени определяют вариант исхода заболевания. Трудность и коварность патологии определяются неспецифической клинико-инструментальной картиной дебюта остеохондропатии. Формирующийся очаг асептического некроза костной ткани на ранней стадии заболевания может визуализироваться только на МРТ, в остальном клинико-рентгенологическая картина может не отличаться от острого коксита. Начиная со второй стадии заболевания (стадия компрессионного перелома) постановка диагноза при помощи рентгенографического метода, как правило, не вызывает затруднений. В других случаях дистрофические изменения головки бедра, возникающие при затяжных вариантах течения инфекционно-аллергического коксита, как правило, носят обратимый характер. Необратимые дистрофические изменения головки бедренной кости могут иметь место у лиц с ювенильной спондилоартропатией. Коварность данной патологии определяется риском возникновения истинных очагов асептического некроза костной ткани на фоне хронического воспалительного процесса, что требует безотлагательного изменения тактики терапии с полной осевой разгрузкой конечности.
Круг дифференциальной диагностики полиартрита составляет гораздо меньшее число заболеваний, течение которых сопровождается развитием контрактур (табл. 3), — это некоторые формы скелетных дисплазий, болезни накопления, синдром Фарбера, а также ретикулогистиоцитоз и ряд других заболеваний [13, 17–19].
Хондродисплазия — это объединенное название редких наследственных заболеваний скелета, которые характеризуются различного рода нарушениями хрящевой ткани. Известно, что рост и развитие скелета представляет собой длительный процесс, который начинается внутриутробно (превалирует прямой остеогенез), продолжается постнатально (превалирует непрямой остеогенез) и заканчивается к 20–25 годам. Хондродисплазии возникают вследствие мутаций в генах, кодирующих структурные и регуляторные белки хрящевого матрикса, включающие факторы роста и клеточные рецепторы, участвующие в непрямом остеогенезе, что приводит к нарушению именно энхондрального окостенения. Известно более 100 клинических форм хондродисплазий (ахондро- и гипохондроплазии, метафизарные хондродисплазии и др.), однако изолированное дегенеративное поражение суставов с формированием контрактур характерно для спондилоэпифизарных и эпифизарных дисплазий. Как правило, первые клинические проявления возникают с раннего детского возраста и характеризуются быстрым развитием множественного деформирующего артроза. При некоторых легких формах хондродисплазии может страдать исключительно суставной хрящ, что проявляется формированием болезненных контрактур, симулирующих артрит или артропатию в более позднем возрасте. Диагноз устанавливается при рентгенологическом обследовании, а именно при выявлении характерного уплощения и деформации тел позвонков, смежных эпифизов, образующих сустав, фрагментации надколенника. У подобного рода больных детей выявлена высокая склонность к формированию очагов асептического остеонекроза. Лечение заболевания хирургическое.
Синдром Фарбера (липогрануломатоз) — это очень редкое заболевание из группы лизосомных болезней накопления с аутосомно-рецессивным типом наследования. Нарушение метаболизма липидов связано с мутацией в гене фермента кислой церамидазы (ASAH1), что способствует внутриклеточному накоплению гликолипида церамида в органах и тканях организма (паренхиматозные органы, суставы, центральная нервная система, легкие). Выделяют несколько подтипов заболевания, тяжесть заболевания варьирует от легкой до тяжелой степени. Диссеминированный липогрануломатоз, как правило, дебютирует в возрасте 4–5 месяцев, первыми клиническими симптомами являются осиплость голоса из-за утолщения голосовых связок, припухлость и болезненность суставов. В последующем отмечается образование множества подкожных болезненных узелков вокруг суставов с быстрым развитием контрактур, множественного деформирующего артроза. При тяжелых формах отмечается накопление нерасщепленного субстрата в центральной нервной системе, печени и других внутренних органах. Носители одного или несколько мутантных аллелей в гетерозиготном состоянии могут страдать менее тяжелым вариантом заболевания, без поражения центральной нервной системы, что затрудняет диагностику на ранней стадии. Характер суставного поражения может в значительной степени походить на картину полиартикулярного варианта ЮРА с развитием эрозивных изменений. Лабораторная картина может варьировать, вплоть до воспалительной активности II–III степени. Фермент-замещающей терапии в настоящее время нет, проводится симптоматическое лечение. Эффективна трансплантация костного мозга у данной категории больных детей.
Пахидермодактилия — это редкий вариант фиброматоза кожи пальцев кистей неизвестной этиологии, невоспалительной природы, расцениваемый как бессимптомное утолщение кожи над областью проксимальных межфаланговых суставов кистей (рис. 7). Клинико-инструментальная картина характеризуется безболезненным, равномерным и симметричным валикообразным утолщением кожи и околосуставных мягких тканей области проксимальных межфаланговых суставов кистей, без признаков воспаления. На рентгенографии костная ткань области суставов не изменена, на МРТ признаков синовита нет; может быть выявлен отек области коллатеральных связок. Данная картина может сохраняться в течение нескольких лет с последующей инволюцией. Лечение не требуется.
Таким образом, принимая во внимание многообразие форм артритов и артропатий детского возраста, следует учитывать, что любой артрит, особенно не поддающийся стандартной противовоспалительной и антибактериальной терапии, имеющий хронический характер течения с нетипичной инструментальной картиной, должен быть подвергнут сомнению об истинности ревматической природы. Необходима более широкая информированность детских ревматологов и ортопедов о смежной суставной патологии, течение которой может протекать под маской ювенильного артрита. Проведение курсов повышения квалификации детских ревматологов с привлечением специалистов ортопедического профиля и наоборот будет способствовать снижению количества ошибок в работе врача и улучшению качества медицинской помощи.
Литература
А. Н. Кожевников* , 1 , кандидат медицинских наук
Н. А. Поздеева*, кандидат медицинских наук
М. А. Конев*
В. В. Селизов*
А. В. Москаленко*
К. А. Афоничев*, доктор медицинских наук
Г. А. Новик**, доктор медицинских наук, профессор
* ФГБУ НИДОИ им. Г. И. Турнера МЗ РФ, Санкт-Петербург
** ГБОУ ВПО СпбГМПУ МЗ РФ, Санкт-Петербург
Заболевания суставов могут быть не только у взрослых, но и у детей. Как правило, жалобы на боль в суставах родителями воспринимаются, как капризы, без предположений о том, что у малыша могут быть серьезные проблемы со здоровьем. Поэтому важно внимательно отнестись к лечению.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Первые симптомы проблемы со здоровьем – боли и опухоль в колене. Их причинами становятся бактерии, вирусы, генетические и аутоиммунные заболевания. При этом температура тела может не повышаться. Поэтому родители часто не обращают внимание на жалобы и не спешат отвести своего ребенка к врачу.
Однако, запущенные стадии болезни сложнее диагностировать, а прогнозы становятся менее благоприятными.
Разновидности артрита
Существует несколько разновидностей детского артрита:
Вызывается вирусами, бактериями, грибком, паразитами. В редких случаях причиной этого заболевания является болезнь Лайма. Инфекция попадает в полость сустава вместе с кровью и лимфой. Обычно это происходит после травмы. Лечение при этом нужно начинать незамедлительно. В противном случае состояние маленького пациента будет стремительно ухудшаться.
Или ювенильный анкилозирующий спондилоартрит. Это хроническое заболевание, поражающее крестцово-подвздошные сочленения, суставы позвоночника и паравертебральные мягкие ткани. Для это болезни характерны жалобы на боли в спине и пояснице, а также скованность движений. Однако, эта же болезнь может поражать и суставы. В основном локтевые, коленные и голеностопные.
Это хроническое заболевание, поражающее суставы. Развивается у детей до 16 лет. При появлении наблюдается воспалительный процесс, а сама болезнь быстро прогрессирует и в случае ее запускания может поражать не только суставы, но и перекинуться на внутренние органы. В итоге это заболевание приобретает системную форму.
Появляется после перенесенных внесуставных инфекционных заболеваний. Реактивный артрит – это воспаление, очаг которого расположен в костных сочленениях. Заболевание может быть как постэнтероколитическим, то есть возникнуть после перенесенной кишечной инфекции, так и урогенетальным, то есть переданным половым путем.
Развивается после перенесенной инфекции, например ангины или фарингита. В начале болезни отмечают высокую температуру, а также симптомы интоксикации – разбитость, головную боль, озноб. При первых же признаках заболевания ребенка следует немедленно отвести к врачу и приступить к лечению как можно скорее.
Причины артрита у детей
Существует несколько причин появления данной болезни у ребенка. Это:
Гнойно-некротический процесс, возникающий в костях, костном мозге и окружающих его мягких тканях. Остеомиелит вызывают пиогенные бактерии и микробактерии. Они проникают в организм двумя путями: через кровоток и после травмы.
Опухоль, образующаяся из костной ткани. Подобная патология крайне редка. Ей свойственны агрессивное течение и крайне быстрый рост. Ее клетки могут производить костную ткань, но при этом она не кальцируется, то есть не отвердевает. При этом заболевании происходит поражение костей нижней челюсти и таза, в редких случаях страдает позвоночник. Остеосаркома, как правило поражает людей старшего возраста, однако были зафиксированы случаи заболевания у детей.
Данное нарушение сопровождается болью во всех суставах.
Дегенеративные изменения опорно-двигательного аппарата (ОДА) появляются в следствии повышенных физических нагрузок и при занятиях тяжелыми видами спорта, например, тяжелой атлетикой.
Это наследственная болезнь крови, нарушающая фактор ее свертываемости. При этой патологии наблюдается кровоизлияние в суставную полость.
Возбудителями артрита являются стрептококки, стафилококки и туберкулез. Стрептококковая инфекция служит возбудителем ревматизма.
Вызывается нарушением работы клеток имунной системы. Этот вид возбудителя провоцирует заражение ювенильным ревматоидным артритом.
Вирусы провоцируют заболевание реактивным артритом. К ним относят все виды герпеса, краснухи, энтеровирусы, кори, гепатиты и грипп. Болезнь может перейти в острую фазу и осложниться уже после перенесенного болезни.
лечение артрита у детей
Для определения вида заболевания проводится ряд исследований. Диагностика включает в себя биохимические и серологические исследования. Помимо этого, врачи устанавливают переносимость тех или иных лекарственных средств.
Для лечения детского артрита проводится комплексная терапия, разделенная на несколько этапов. Она включается в себя, как современные, так и консервативные методы.
При рецидивах и острых фазах показан щадящий двигательный режим. Также рекомендовано ношение бондажей. В острых случаях – фиксация с помощью гипса или ортеза.
При медикаментозной терапии используется антибиотики и миорелаксанты, а также нестероидные противовоспалительные средства. Помимо них врачи также используют глюкокортикостероиды и имуноподавляющую терапию.
В качестве вспомогательных средств рекомендованы массаж и физиотерапия (магнитотерапия, лазеротерапия, ультрафиолетовое облучение, УВЧ-терапия, ультразвук). При острых состояниях используются обезболивающие крема и мази.
В случае ухудшения прибегают к хирургическим операциям.
Профилактика артрита у детей
Наиболее надежная профилактика артритов является полное и своевременное лечение инфекционных заболеваний. Нельзя оставлять ребенка недолеченным только потому, что его состояние улучшилось. Так же ревматологи рекомендуют укреплять иммунитет ребенка закаливанием и применять комплексы витаминов и микроэлементов.
Воспалительный процесс в тазобедренном суставе – не самое частое заболевание, но при этом оно в большинстве случаев является причиной инвалидности и значительного снижения качества жизни больных. Поэтому актуален вопрос раннего выявления таких заболеваний, как артрит тазобедренного сустава, позволяющего на начальных этапах подавить их прогрессирование и свести к минимуму возможный ущерб для здоровья.
Общие сведения о болезни
Артрит тазобедренного сустава (коксит)– полиэтиологическое заболевание, в развитии которого принимает участие множество факторов. Существует несколько клинических форм болезни, в течении которых имеются, как сходные, так и различные симптомы. Код по МКБ-10 М00 – М99.
Тазобедренный сустав (ТБС) образован вертлужной впадиной тазовой кости и головкой бедренной кости. Шаровидная форма делает его подвижным, от головки бедренной кости к вертлужной впадине подходит связка, удерживающая суставные части в нормальном положении. Снаружи ТБС также укреплен связками и мощным слоем мягких тканей. Это ведущий опорный сустав, расположенный глубоко в тканях, поэтому выявить в нем медленно протекающий воспалительный процесс с неяркими симптомами не так просто.
Артрит бедренного сустава развивается в любом возрасте, так как заболевание может иметь разное происхождение. Самыми актуальными клиническими формами являются поражения в детском и юношеском возрасте, а также туберкулезные артриты.
Причины
Еще одна причина развития артрита тазобедренного сустава – специфическая инфекция – туберкулез, гонорея, сифилис, бруцеллез. Инфекционной тазобедренный артрит у взрослых чаще всего развивается при гонорее, у детей и подростков – при туберкулезе.
Неспецифическая инфекция (в основном кокковая) также может быть причиной артрита тазобедренного сустава. Воспалительный процесс обычно развивается на фоне открытых травм при ранениях, оперативных вмешательствах и внутрисуставных манипуляциях. Процесс часто становится гнойным и требует хирургической помощи.
При ревматоидном артрите коксит развивается редко, но он часто является одним из симптомов болезни Бехтерева – аутоиммунного заболевания, поражающего позвоночник и крупные суставы.
Достаточно часто причиной развития тазобедренного артрита являются хронические заболевания кишечника и некоторые другие болезни внутренних органов. Реактивный тазобедренный артрит встречается достаточно редко.
Подробнее о том, какие суставы поражает реактивный артрит, читайте тут.
Очень часто больные кокситами имеют наследственную отягощенность – близких родственников, страдающих аналогичными заболеваниями. Пусковыми факторами для начала болезни являются: перенесенные инфекции, переохлаждения, стрессы, тяжелые физические нагрузки, вредные привычки.
Симптомы артрита тазобедренного сустава
Артрит тазобедренного сустава может протекать остро и хронически. Основные проявления болезни при этом будут разными. Эти проявления стоит знать, чтобы своевременно обратиться к врачу.

Суставные боли и невозможность стать на ногу - одни из первых симптомов артрита тазобедренного сустава
Первые признаки
Симптомы артрита тазобедренного сустава при остром течении болезни: высокая температура тела, озноб, недомогание, суставные боли, невозможность стать на ногу из-за болевого синдрома. Симптомы характерные, поэтому диагноз обычно не вызывает сомнений.
Признаки хронического тазобедренного артрита заметить трудно. Он начинается незаметно с небольшой болезненности при движении, утренней скованности движений, которая быстро проходит. Иногда боли появляются при определенном положении ноги, например, при разгибании. На такие неопределенные симптомы следует обратить особое внимание.
Явные симптомы
При остром тазобедренном артрите это нарастающая суставная боль и лихорадка, которая держится более 5 дней. Обычно это говорит о развитии нагноительного процесса.
Но гораздо чаще тазобедренный артрит развивается постепенно и явные симптомы – это медленное нарастание скованности и боли. Так как больной начинает щадить ногу, у него развивается атрофия мышц, больная нога становится тоньше здоровой, нарушаются походка и осанка. Сгибать ногу в бедре будет легче, чем разгибать.
Опасные симптомы
При появлении этих симптомов следует срочно обращаться к врачу:
- боли, сопровождающиеся высокой температурой, после травмы, операции или манипуляции на ТБС;
- появление суставных болей через 1 – 4 недели после перенесенной инфекции;
- боли в ТБС сопровождаются утренней скованностью движений.
Чем опасен тазобедренный артрит
ТБС – самый крупный сустав в организме. Он является опорой тела человека. При этом артрит тазобедренного сустава часто протекает незаметно и приводит к инвалидности. Стадии воспалительного процесса переходят одна в другую и вместе с ними постепенно теряется функция ТБС. Поэтому при обследовании и постановке диагноза выявляют стадию заболевания, возможные осложнения и склонность к рецидивированию.
Стадии тазобедренного артрита
По степени активности воспалительного процесса и его прогрессированию выделяют 3 стадии артрита тазобедренного сустава:
- Начальная – воспаление синовиальной оболочки, повышенное содержание воспалительного экссудата. На этой стадии ограничение движений незначительное и происходит в основном за счет боли и спазма мышц. На УЗИ можно увидеть увеличенный объем экссудата в суставной сумке.
- Развернутая. Степень активности воспаления высокая, появляются также первые признаки деструктивного процесса в ТБС. На рентгене можно увидеть сужение суставной щели и разрежение кости (остеопороз), а на МРТ – эрозивное поражение хрящевой ткани, покрывающей суставную поверхность. Боли постоянные, движения ограничены, в основном при разгибании ноги и ее поворотах (ротации) внутрь.
- Запущенная - формирование неподвижности (анкилоза). Разрастается костная ткань сустава и происходит его сращение в единый конгломерат. Часто это сращение происходит в неправильном положении, что серьезно ограничивает движения. Происходит полная инвалидизация.
Возможные осложнения
Артрит тазобедренного сустава может осложняться:
- абсцессами и свищами (прорывом гнойного экссудата на поверхность тела) – при гнойных и туберкулезных тазобедренных артритах;
- полной неподвижностью сустава;
- вывихами и подвывихами ТБС;
- деформацией всего скелета на фоне выраженных изменений в ТБС.
Чтобы этого не произошло, при первых признаках тазобедренного артрита нужно консультироваться со специалистом.
Что делать при рецидиве заболевания

Здоровый и пораженный артритом тазобедренный сустав
Некоторые клинические формы данной патологии протекают волнообразно, с обострениями и ремиссиями. Обострения редко бывают выраженными, но все же сопровождаются болями. Для устранения болей перед консультацией врача можно принять следующие меры:
- принять любое седативное (успокаивающее) средство – настойку валерианы или пустырника, Корвалол и др.;
- выпить таблетку лекарства из группы НПВС (нестероидных противовоспалительных средств) – Диклофенак, Найз, Индометацин и др.;
- нанести мазь, гель или крем с НПВС на кожу над больным местом (Вольтарен, Пенталгин);
- вызвать врача на дом;
- лечь и занять наименее болезненное положение.
Самые частые клинические формы кокситов
В зависимости от причины возникновения, тазобедренные артриты могут иметь разное течение. Симптомы заболевания также могут несколько различаться.
Острый гнойный коксит
Тазобедренный сустав защищен от внешних воздействий толстым слоем мягких тканей, поэтому инфекция попадает в него в основном при травмах и хирургических манипуляциях. Гораздо реже она попадает с кровью из других инфекционно-воспалительных очагов, например, при синуситах, отитах, тонзиллитах и т.д.
Признаком гнойного артрита является резкий подъем температуры тела, озноб, недомогание в сочетании с резкими суставными болями. Такому больному требуется экстренная хирургическая помощь. Если ее не оказать, гнойный процесс может распространиться на окружающие мягкие ткани с образованием абсцессов и флегмон или с током крови по всему организму (сепсис).
Юношеский идиопатический артрит (ЮИА)
Юношеский идиопатический артрит возникает в основном у детей до 16 лет
Это большая группа заболеваний, в которую входят все тазобедренные артриты у детей и подростков в возрасте до 16 лет. Выяснить происхождение (этиологию) этого заболевания удается не всегда. Заболевание опасно тем, что может быстро приводить к полной деструкции ТБС и ранней инвалидизации.
Возникает и протекает болезнь незаметно с постепенным наращиванием болевого синдрома и утраты с уставной функции. Достаточно быстро заинтересованная нога теряет объем и внешне начинает выглядеть более худой. Отстает также рост кости, одна конечность становится короче другой. Ребенку трудно разгибать ногу и особенно поворачивать колено внутрь. Выявление ЮИА на ранней стадии и проведение адекватной терапии, назначенной ревматологом, позволяет избежать инвалидности.
Туберкулезный коксит
Туберкулезный артрит ТБС – это тяжелое прогрессирующее заболевание. Очаг инфекции вначале формируется в костной ткани и только через некоторое время прорывается в суставную полость. Туберкулезный артрит тазобедренного сустав протекает в три стадии:
- Преартритическая – туберкулезный очаг расположен внутри суставообразующих костей, чаще всего в области вертлужной впадины тазовой кости. Протекает незаметно в виде незначительных болей и периодически развивающейся хромоты. На этой стадии коксит выявляется редко.
- Артритическую, связанную с прорывом туберкулезного очага в суставную полость:
- начало - боли усиливаются, ткани отекают, кожа краснеет; нарушение движений за счет мышечного спазма; субфебрильная температура, слабость, отсутствие аппетита;
- разгар – воспаление прогрессирует, разрушается хрящ; боли очень сильные, нарастает воспаление, нарушается походка, на ногу трудно вставать, она с трудом двигается; интоксикация нарастает;
- стихание процесса – воспаление постепенно стихает, в суставной полости разрастается соединительная ткань.
- Постартритическая – воспаление проходит, но остаются его последствия в виде укорочения конечности, атрофии мышц и неправильной установки конечности, в результате чего может изменяться конфигурация всего тела. Анкилоз чаще соединительнотканный, но встречается и костный. Инвалидизация.
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый - M00.0;
- пневмококковый - M00.1;
- стрептококковые - M00.2;
- вызванные другими уточненными бактериальными возбудителями - M00.8;
- пиогенный неуточненный - M00.9;
- туберкулезный – М01.1;
- гонококковый - M01.3;
- вирусный – М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция – гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
- неспецифическим – то есть, иметь общие симптомы, характерные для воспалительных процессов; вызываются такие процессы гноеродной патогенной и условно-патогенной микрофлорой – стафилококками, стрептококками, синегнойной и кишечной палочками и др.; вызываемые ими воспалительные процессы носят обычно острый гнойный характер и протекают остро, особенно, у детей;
- специфическим – при таком воспалении развиваются, как общие симптомы, характерные для всех артритов, так и симптомы, свойственные данной инфекции; к таким инфекциям относят туберкулезный, бруцеллезный, гонорейный, вирусный, грибковый, паразитарный воспалительные процессы.
Инфекционные артриты имеют два механизма развития:
- бактериально-метастатический – воспаление начинается из-за присутствия в суставе инфекции;
- токсико-аллергический – воспаление развивается за счет общей интоксикации и неадекватного иммунного ответа на внедрение в организм инфекции;
- смешанный – действуют оба механизма.
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
Боли и и отеки характерны для начальной стадии инфекционного токсико-аллергического артрита у детей и взрослых
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
- постоянных или регулярно повторяющихся болях в суставах;
- появлении лихорадки, недомогания в сочетании с болями в суставах;
- отека, гиперемии кожи над суставом в сочетании с лихорадкой у пациентов, уже страдающих хроническим артритом – возможно, к имеющемуся хроническому воспалению присоединилась инфекция;
- появление суставных болей при туберкулезе легких, гонорее, бруцеллезе и др. инфекционных заболеваниях.
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
- Начальная – гнойный процесс без деструкции внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с развитием гнойных процессов в прилегающих тканях.
- Развернутая – гнойный артрит с деструкцией внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с гнойным поражением окружающих мягких тканей.
- Запущенная – с поражением костной и хрящевой ткани:
- А. - без поражения окружающих тканей;
- В. – с гнойным поражением данных тканей;
- С. – с выходом гноя на поверхность тела (свищами).
- Завершающая:
- при отсутствии адекватного лечения – деструкция, неподвижность сустава, инвалидизация;
- при правильном лечении – полное или частичное восстановление функции конечности.
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
- нагноение околосуставных тканей;
- генерализация инфекции, сепсис.
Отдаленные последствия – это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
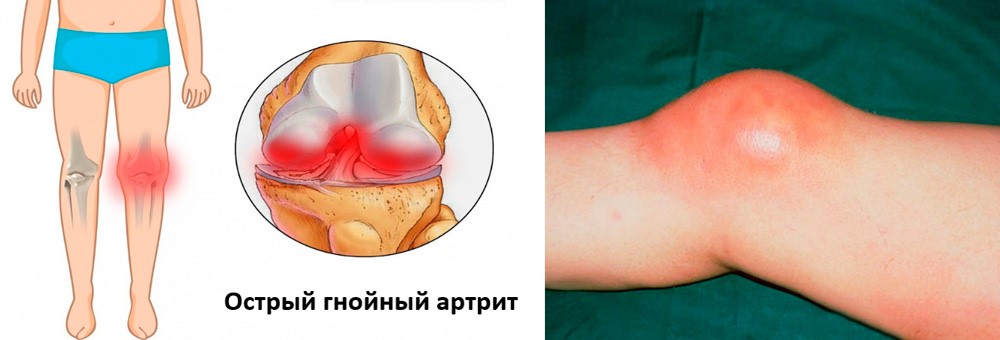
Острый гнойный артрит коленного сустава
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным – при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Без оказания своевременной помощи суставные поверхности быстро разрушаются с ограничением подвижности конечности. При назначении адекватного лечения наступает полное выздоровление.
Септический
Развивается на фоне уже существующего сепсиса – генерализованного инфекционного процесса. Инфекция попадает в суставную полость гематогенным путем - с током крови. Заболевание может протекать в виде:
- бактериально-метастатической формы с симптомами острого гнойного артрита – состояние пациента может быть крайне тяжелым; прогноз заболевания зависит от своевременного лечения;
- токсико-аллергической формы – течение не всегда имеет острый характер, часто протекает подостро с множественным поражением суставов мигрирующего (чередующегося) характера; процесс носит негнойный характер и заканчивается выздоровлением на фоне излечения сепсиса.
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма – это инфекция, вызываемая спиралевидными бактериями – спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
- Через 1-2 недели после укуса клеща появляются повышение температуры тела, интоксикация, скованность мышц и появление на теле в месте укуса клеща покраснения - эритемы, окруженной концентрическими кольцами, распространяющейся на большие участки тела. При своевременном назначении антибактериальной терапии заболевание может закончиться на этой стадии.
- Развивается через 1 – 3 месяца после начала заболевания и проявляется в виде поражений нервной системы (менингитов, невритов с острыми болями) и сердца (сердечных блокад, миокардитов и др.).
- Поражение суставов начинается через полгода (иногда через 2 года) после начала заболевания у генетически предрасположенных людей и протекает в виде сильных суставных болей, доброкачественного рецидивирующего воспалительного процесса, протекающего по типу инфекционно-аллергического артрита с асимметричным поражением 1 – 2 суставов (чаще всего коленного) и заканчивающегося через несколько лет выздоровлением у большинства больных. Но у некоторых пациентов заболевание может переходить в хроническую форму с постепенным нарушением функции конечностей.
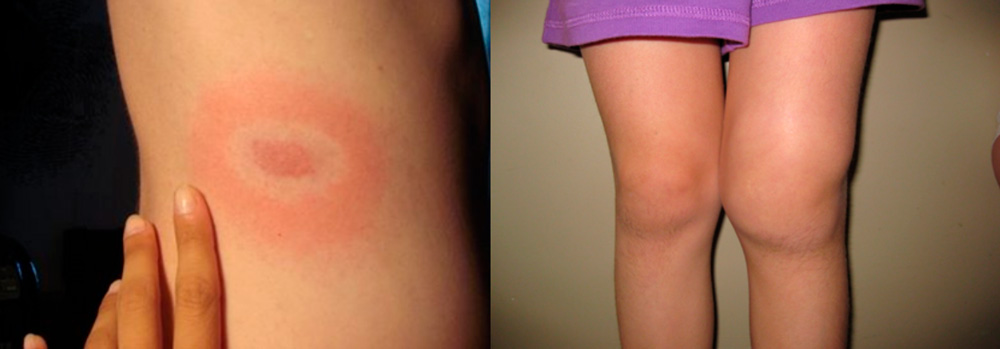
Начальная стадия боррелиоза – мигрирующая эритема и 3 стадия - хронический артрит колена
Вирусный
Развивается на фоне различных вирусных заболеваний:
- Парвовирусная инфекция, вызванная парвовирусом B19 – заболевание протекает с интоксикацией, лихорадкой, кожными проявлениями в виде красных пятен, возвышающихся над кожей папул и точечных подкожных кровоизлияний. Одновременно происходит симметричное поражение суставов. Могут вовлекаться мелкие суставчики кисти, лучезапястные, локтевые, коленные, голеностопные суставы. Симптомы похожи на ревматоидные поражения, но протекают от 3 месяцев до года и имеют благоприятный исход.
- Краснуха – артрит развивается чаще у взрослых женщин на фоне уже имеющихся симптомов краснухи или перед их появлением. У детей такие поражения встречаются редко. Околосуставные ткани отекают, краснеют, появляются сильные боли, нарушающие суставную функцию. Поражение асимметричное с вовлечением мелких суставов кисти, лучезапястных, коленных, локтевых суставов. Артрит продолжается две-три недели, после чего наступает полное выздоровление.
- Вирусные гепатиты В и С – артриты развиваются достаточно часто, но имеют доброкачественное течение и заканчиваются полным выздоровлением. Поражаются мелкие суставы кисти, локтевые, голеностопные и реже другие суставы. Воспаление в суставах обычно начинается до появления желтухи и заканчивается в период ее разгара.
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи – ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи – кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах – это в основном крупные суставы – коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.
Читайте также:

