Инфекционное осложнение после удаления полипов в носу
Обновлено: 18.04.2024
Полип в носу — вроде бы безобидное образование, с которым можно прожить без должного лечения долгие годы. Однако не стоит забывать, что полип — это прежде всего доброкачественная опухоль. Кроме того, за одним полипом могут появиться другие, потому что причина болезни остается.
Более подробно о полипозном риносинусите (разрастание слизистой оболочки носа) рассказывает оториноларинголог, врач высшей категории, кандидат медицинских наук Петр Александрович КОЧЕТКОВ (г. Москва).
Будьте начеку
К сожалению, обнаружить полип на ранних стадиях удается редко. Образование полипов — процесс, который-может растянуться на несколько лет. Между тем многих осложнений можно избежать, если внимательно относиться к любому нарушению носового дыхания.
Болезнь длительное время напоминает о себе постоянной заложенностью носа, слизистыми или гнойными выделениями, затруднением носового дыхания. Но если синусит не лечить, постепенно слизистая оболочка теряет свои силы.
Истощенная слизистая начинает разрастаться, тем самым пытаясь за счет увеличения своей площади бороться с воспалительным процессом. Для сравнения можно привести пример с кроной лиственного дерева, которая быстро растет, чтобы обеспечить приток солнечного света к листьям.
Если даже на этом лапе пациент не обращается к отоларингологу, то процесс разрастания слизистой оболочки прогрессирует. Но каждая пазуха носа имеет ограниченный объем, поэтому наступает момент, когда увеличенной слизистой оболочке становится тесно и она вы ходит за пределы пазухи, то есть в полость носа, Так и образуется полип.
Виновники болезни
Не только гайморит или фронтит могут привести к образованию полипов в носу. Факторов, провоцирующих полипозный риносинусит, очень много. Приведу некоторые из них:
1. Аллергические заболевания: аллергический ринит, бронхиальная астма, поллиноз. Пациентам, страдающим указанными расстройствами, стоит более внимательно относиться к состоянию носового дыхания и ежегодно обследоваться у отоларинголога.
2. Хронические воспалительные заболевания придаточных пазух носа: гайморит, фронтит, этмоидит, кисты.
3. Анатомические нарушения структуры полости носа: искривление носовой перегородки, гипертрофический ринит, узость носовых ходов.
Тревожные сигналы
При полипах в носу человек начинает обращать внимание на то, что носовое дыхание резко ухудшилось и сосудосуживающие капли как раньше уже не помогают. Если и на этом этапе не применяется лечение, то болезнь может привести к полной потере носового дыхания и обоняния.
При запущенных состояниях полипы разрастаются настолько, что, проходя всю полость носа и носоглотку, опускаются в горло. При этом возникают затруднения во время приема пищи.
Также больного могут беспокоить головная боль, дискомфорт в области околоносовых пазух, гнойные выделения из носа.
Чтобы установить диагноз полипозного риносинусита, необходимо провести компьютерную томографию (КТ) придаточных пазух носа в коронарной и аксиальной проекции.
Лекарства или операция?
Полины носа лечатся как консервативно, так и хирургически. Но, к сожалению, чаще всего люди обращаются к отоларингологу, когда разрастания имеют уже большие размеры. В этом случае лекарства бессильны, необходима операция.
Существует несколько способов избавления от полипов. Самым травматичным методом является удаление при помощи петли: полип захватывают специальной проволочной петлей и резко выдирают. Процедура эта болезненная, может Осложниться кровотечением, несколько дней после нее придется ходить с перебинтованным носом. При этом удаляются полипы, которые видны врачу только в полости носа, а в пазухах они остаются недоступными.
Более щадящим методом является лазерное сечение. Под действием лазера из полипа выпаривается жидкость, и он уменьшается в объеме, то есть высыхает.
Преимущества этого способа заключаются в следующем: возможность проведения операции в амбулаторных условиях, минимальная болезненность, быстрота выполнения, отсутствие кровотечения как во время операции, так и после нее.
Однако применять лазерную терапию можно только при единичных и небольших полипах. Кроме того, это лечение, к сожалению, не устраняет причину болезни, не удаляет полипозную ткань из пазух, поэтому в дальнейшем нередко случаются рецидивы.
Еще более современным и эффективным способом удаления полипов признана функциональная эндоскопическая эндоназальная хирургия. При таком методе врач, используя увеличительный прибор эндоскоп, видит все отделы полости носа и пазух и может максимально удалить разросшуюся ткань.
Эндоскопическая операция проводится через нос — эндоназально, без разрезов и швов, под местной анестезией. Удаляют полип при помощи шейвера, или микродебридера (инструмента с острой насадкой).
Восстановите дыхание
Важнейшим моментом послеоперационного лечения является уход за полостью носа. В течение первой недели лор-врач проводит туалет носа, удаляет корочки, слизь.
Такие процедуры можно проводить и в домашних условиях. Для этого нужно промывать нос при помощи шприца или резиновой груши специальными растворами (физиомер, аквамарис, раствор хлорида натрия 0,9-процентный).
Надолго избавиться от полипов после операции помогает местная кортикостероидная терапия. В течение полугода пациент орошает полость носа интраназальными глюкокортикостероидами. Это гормональные препараты, но не стоит их бояться применять их не надо. Они оказывают местное действие, не попадая в общий кровоток.
Если пациент страдает выраженным аллергическим ринитом, то дополнительно могут использоваться антигистаминные препараты (эриус, кларитин).
После оперативного лечения отечность слизистой полости носа и пазух может держаться около 1-3 месяцев. Вот почему очень важно, чтобы пациент регулярно наблюдался у отоларинголога и соблюдал все рекомендации.
Вся информация в статье носит рекомендательный характер. Перед применением лекарств проконсультируйтесь с врачом.
Как известно, воспаление, возникающее в слизистой оболочке дыхательных путей в результате воздействия различных повреждающих факторов, в том числе на фоне инфекционного процесса, хирургической травмы и т.д., является нормальной защитной реакцией, что обычно приводит к уничтожению инфекционного агента, активации процессов регенерации и восстановлению тканей. Однако в целом ряде случаев воспаление выходит за рамки физиологического процесса, возникает неконтролируемое повреждение. В таких ситуациях воспаление и инфекция усиливают друг друга, что приводит к порочному кругу, способствует развитию хронического процесса, суперинфекции [1].
Особое значение данные постулаты имеют в ситуациях, когда речь идет о различных операциях в полости носа и околоносовых пазухах. На фоне хронического воспаления существенно выражена функциональная несостоятельность мукоцилиарного транспорта. Хирургическая травма в значительной степени угнетает и без того нарушенный местный защитный барьер.
При этом на фоне повреждения слизистой оболочки полости носа и пазух происходит выброс огромного количества биологически активных веществ – медиаторов воспаления, в первую очередь так называемых эйкозаноидов – простагландинов и лейкотриенов. Как следствие, отек слизистого и подслизистого слоев, нарушение микроциркуляции, повышенная секреция вязкой слизи [1]. Все это приводит при повышенной кровоточивости, образовании кровяных сгустков к активации микробной флоры, усугублению воспаления, замедлению процессов регенерации.
Таким образом, воспаление, возникающее в слизистой оболочке полости носа и околоносовых пазухах после различных хирургических вмешательств на данных органах, в целом ряде случаев требует регулирования. Управление воспалительным процессом необходимо для уменьшения послеоперационных реактивных явлений, улучшения качества жизни больных в период реабилитации, снижения риска развития осложнений.
В связи с этим неоспоримым является использование различных препаратов, с одной стороны регулирующих течение воспалительного процесса после операций в полости носа и околоносовых пазухах, с другой – подавляющих инфекционный фактор.
Кафедра болезней уха, горла и носа ММА им. И.М. Сеченова уже многие годы является сторонником и активным проводником идей применения местного антибактериального, противовоспалительного и симптоматического лечения при различной патологии верхних дыхательных путей. В частности на кафедре выполнен целый ряд работ, показывающих целесообразность использования местных препаратов у больных после различных операций в полости носа и околоносовых пазухах.
Особенности течения послеоперационного периода у таких больных диктуют необходимость проведения именно местного лечения. Преимуществами местной терапии являются: непосредственное воздействие на послеоперационную область, возможность создания оптимальной концентрации препарата в очаге, отсутствие системного действия за счет крайне низкой их системной абсорбции.
Учитывая особенности конкретного заболевания и конкретную операцию, выбор того или иного препарата в послеоперационном периоде также конкретен и разнообразен. В частности, после операций требующих подавление микробного фактора и достижения выраженного противовоспалительного эффекта нами с успехом применялись такие препараты как полидекса с фенилэфрином и изофра.
Для уменьшения постхирургического отека слизистой оболочки целесообразно применение топических интраназальных стероидов в раннем послеоперационном периоде, особенно у больных с отягощенным аллергологическим фоном. С этой целью мы применяли такие препараты как фликсоназе, назонекс, насобек.
Муколититческий эффект при обильном вязком секрете возможен при использовании такого препарата как ринофлуимуцил.
С целью увлажнения слизистой оболочки, уменьшения тягостных для больных ощущений дискомфорта, размягчения корок применяли препараты салин, аква- марис, физиомер.
Естественным было сочетание и очередность использования различных препаратов на разных этапах послеоперационного периода.
По нашему мнению, заслуживают внимания препараты, обладающие комплексным действием, объединяющие свойства нескольких медикаментозных средств, влияющие на разные патогенетические звенья воспаления в послеоперационном периоде. Примером такого препарата является полидекса с фенилэфрином.
Назальный спрей ПОЛИДЕКСА с фенилэфрином оказывает влияние на все патогенетические звенья послеоперационного воспаления: сочетание двух антибиотиков вызывает бактериальную элиминацию целого ряда клинически значимых микроорганизмов, способных вызвать бактериальную агрессию в послеоперационном периоде; очень важен дексаметазон, который оказывается незаменимым как мощный противовоспалительный и гипосенсибилизирующий фактор. Мягкое сосудосуживающее действие фенилэфрина значительно снижает тягостные для больных симптомы послеоперационной обструкции и ринореи.
Такое сочетание представляется оптимальным и может быть использовано после практически любой операции в полости носа и околоносовых пазухах, что нами и осуществлялось на практике.
В частности, Полидекса с фелинэфрином назначалась после: радикальной операции на верхне- челюстной пазухе по поводу хронического гнойного или полипозно- гнойного гайморита, гайморотомии по поводу кист верхне- челюстных пазух, этмоидотомии, операций в полости носа и околоносовых пазухах по поводу переходно – клеточной и инвертированной папиллом, подслизистой резекции перегородки носа и септопластики сразу после удаления тампонов из полости носа, полипотомии носа при полипозном синусите, после операций на носовых раковинах (УЗД, подслизистой вазотомии, подслизистой частичной резекции раковин и т.д.) по поводу различных форм хронического ринита, после аденотомии, иссечения синехий полости носа. Наконец, данный препарат мы применяли после эндоскопических функциональных операций в полости носа и пазухах – полисинусотомии.
Нами был проанализирован результат применения препарата полидекса в послеоперационном периоде у 50 больных. Из них 15 больным выполнена подслизистая резекция перегородки носа и септопластика. У 15 пациентов проводились те тли иные оперативные вмешательства на носовых раковинах и у 20 человек выполнено хирургическое лечение различных форм синуситов. Под нашим наблюдением находилась также аналогичная по количественному и качественному составу контрольная группа, получавшая в послеоперационном периоде традиционное лечение, заключавшееся в ингаляциях с ротоканом и масляными аппликациями на слизистую оболочку полости носа.
Наряду с обычным оториноларингологическим осмотром всем больным проводили рентгенологическое исследование околоносовых пазух носа, ринопневмоманометрию (0 и 14 день), исследование мукоцилиарного клиренса посредством сахаринового теста (0 и 14 день), общеклиничекий анализ крови. Результаты исследования регистрировали в специально разработанной карте.
У большинства пациентов исследуемой группы наблюдалось более выраженное уменьшение ринореи и отёка слизистой оболочки в сравнении с традиционными методами лечения. Данная тенденция прослеживалась на продолжении всего периода лечения. Кроме того, на фоне приема препарата больные отмечали быстрое уменьшение затруднения носового дыхания, головной боли, нарушения обоняния. Динамика клинических проявлений оценивалась по специально разработанной системе балов.
Диаграмма № 1.
Динамика уменьшения клинических проявлений в исследуемой и в контрольной группах при традиционном хирургическом подходе.
Исторически сложилось, что клинике значительная часть научных исследований посвящена применению хирургических лазеров. В настоящее время в клинике успешно применяются 4 вида хирургических лазеров: старейшие наши лазеры - СО2 - и YAG-Nd лазер, YAG-Но лазер и самый последний и весьма перспективный хирургический полупроводниковый волоконный лазер – лазерный скальпель (ЛС-1,56) на эрбий активированном волокне (длина волны 1,56 мкм), разработанный отечественными инженерами. У каждого из этих лазеров имеются свои преимущества, показания и области применения. Например, волоконный лазер имеет ограниченную глубину проникновения, высокую точность воздействия, и как следствие, щадящее отношение к окружающим тканям.
Однако после лазерных воздействий в связи с выраженным воспалением также требуется медикаментозное лечение, преследующее различные цели. Оптимально, если препарат обладает комплексным действием, имеет протективный антибактериальный и противовоспалительный эффект, противоотечное действие, что способствует уменьшению тягостных для больного симптомов и улучшение качества жизни в раннем послеоперационном периоде,
Эффективно проводить послеоперационное лечение можно при помощи препарата, о котором речь шла выше - Полидекса с фенилэфрином.
Для подтверждения вышеизложенного нами проведено исследовании 2 х рандомизированных групп больных, подвергавшихся лазерной эндоназальной хирургии. В исследуемой группе (20 человек) в послеоперационном периоде использовали препарат полидекса с фенилэфрином, в контрольной группе применяли орошение препаратом Салин. Обследование больных, регистрация и анализ результатов лечения проводились по изложенной выше схеме.
Ниже приведены результаты исследования больных в послеоперационном периоде при лазерной и традиционной ринохирургии.
ТАБЛИЦА№ 1
Динамика клинических симптомов в послеоперационном периоде в исследуемой и в контрольной группах (оценка по сумме балов).
Полипы носа у детей – это доброкачественные выросты слизистой оболочки полости носа или околоносовых пазух. В детском возрасте полипы образуются редко, однако прогрессирование заболевания приводит к затруднению носового дыхания, гнусавости голоса, потере обоняния. Диагностика осуществляется на основании риноэндоскопического обследования, компьютерной томографии придаточных пазух носа, риноманометрии. Основным методом лечения назальных полипов у детей является хирургическое удаление образований. Противорецидивная терапия включает использование интраназальных глюкокортикоидов, антисептических средств.
МКБ-10


Общие сведения
Полипы носа у детей возникают нечасто: по статистике они составляют не более 2% от всех подобных образований в популяции. Тенденция к увеличению частоты их встречаемости вызвана неблагоприятной экологической обстановкой, влиянием пассивного курения на детский организм и сопутствующими заболеваниями. Возникновение патологии связано с гипертрофией назальной слизистой оболочки при длительно текущем воспалении, поэтому в современной детской отоларингологии полипы не расцениваются как истинные опухолевые образования.

Причины
Полипы носа у детей относятся к полиэтиологическим заболеваниям, достоверные причины их появления до конца не изучены. Эксперты рассматривают мультифакториальную природу возникновения полипов: сочетание генетической предрасположенности с врожденными или приобретенными заболеваниями. Отрицательно влияют на состояние слизистой носа агрессивные факторы окружающей среды: пыль, холодный воздух. Наиболее значимые причины возникновения назальных полипов:
- Воспаление полости и пазух носа. Длительный вялотекущий воспалительный процесс (хронический ринит, гайморит, этмоидит) негативно действует на слизистую: она истончается, теряет защитные свойства. На этом фоне легко образуются и разрастаются полипы.
- Аллергические заболевания. У детей с бронхиальной астмой, аллергическим ринитом определяется эозинофильное воспаление слизистой верхних отделов дыхательной системы. Длительный отек и повреждение внутренней выстилки способствует ее полипозной дегенерации.
- Анатомические особенности строения носа. Гипертрофии внутренней оболочки носа способствует узость носовых ходов, искривление перегородки. При этом нарушается процесс циркуляции воздуха, затрудняется отток выделений из пазух с последующим возникновением хронического воспаления и полипов.
- Наследственные заболевания. Полипы носа диагностируются у трети детей с муковисцидозом: при данном заболевании железы выделяют вязкий секрет, скопление которого ведет к воспалительным заболеваниям пазух. При синдроме Картагенера причиной образования полипов является двигательная дисфункция ресничек мерцательного эпителия.
Патогенез
Длительное повреждение слизистой оболочки носа под действием неблагоприятных факторов провоцирует ее истончение, недостаточное увлажнение и очищение от пыли, микроорганизмов. Развивается хронический отек, компенсаторно происходит гипертрофическое разрастание слизистой. Размеры полипозных образований постепенно увеличиваются, нарушая прохождение воздуха в нижние дыхательные пути.
При проведении гистологического исследования полипа носа определяется поврежденный гиперплазированный эпителий, не способный адекватно выполнять свои функции. Строма отечна, содержит небольшое число желез. Исследуемая ткань бедна сосудами, инфильтрирована нейтрофильными клетками. При наследственных патологиях слизистая носа вовлекается в процесс поэтапно: это связано с нарушениями местных иммунных механизмов и общей реактивности организма.
Симптомы полипов носа у детей
Клинические проявления развиваются постепенно. При увеличении размеров полипов определяется постоянная заложенность носа, невозможность носового дыхания. Отделяемое из носа обычно незначительное, слизистого или слизисто-гнойного характера. Заложенность носа не проходит после применения сосудосуживающих капель.
Из-за нарушения носового дыхания у детей постоянно открыт рот, ночью появляется храп, сон носит беспокойный характер. Вдыхаемый ртом воздух не согревается и не очищается, поэтому дети с полипами носа часто страдают ОРВИ, тонзиллитами и другими инфекциями верхних дыхательных путей. Полипозные разрастания приводят к развитию закрытой ринолалии, которая характеризуется искажением звуков, гнусавым тембром голоса.
При полипах носа у детей имеются жалобы на повышенную утомляемость, слабость, головные боли. Полипы больших размеров могут перекрывать вход в евстахиеву трубу, вследствие чего ухудшается слуховая функция. Возможно снижение обоняния вплоть до его полной утраты – аносмии.

Осложнения
Полипы носа способствуют развитию и поддерживают течение инфекций ЛОР-органов и дыхательных путей. У детей, страдающих данной патологией, статистически чаще возникают синуситы, ларинготрахеиты, бронхиты. Из-за снижения остроты слуха страдают речевые навыки. Если образование полипов совпадает с периодом активного формирования зубочелюстной системы, возникают аномалии прикуса, нарушается развитие лицевой части черепа. Осложнением полипов может стать обструктивное апноэ сна.
Диагностика
Диагностику полипов носа у детей проводит врач-педиатр или детский оториноларинголог. Заподозрить ЛОР-патологию можно на основании жалоб и осмотра: настораживает гнусавый голос, приоткрытый рот, шумное дыхание. Аденоиды, инфекции пазух, инородные тела носа имеют сходную клиническую картину, поэтому проводится дополнительное обследование. При подозрении на полипы специалист назначает:
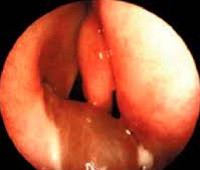
- Эндоскопию полости носа. Риноскопия позволяет визуализировать полость носа, обнаружить полипы, оценить их размеры, количество. Полипозное образование имеет серо-белый цвет и мягко-эластическую консистенцию, безболезненно при надавливании. Внешне полипы могут напоминать горошину, грибовидное разрастание или гроздь винограда.
- КТ носовых пазух. Компьютерная томография выполняется для определения распространенности образований, оценки анатомического строения пазух и обнаружения дефектов. Исследование проводится перед хирургическим вмешательством для определения объема операции.
- Риноманометрия. Исследование носового дыхания помогает определить проходимость носовых ходов, оценить давление воздуха и скорость воздушного потока. При полипозе регистрируется нарушение проходимости, повышенное сопротивление потоку воздуха.
- Дополнительные исследования. При хроническом воспалении выполняется общий анализ крови для определения активности процесса: важно оценить степень лейкоцитоза, повышение СОЭ, уровень эозинофилов. Аллергологические пробы показаны детям, страдающим бронхиальной астмой и другими атопическими заболеваниями.

Лечение полипов носа у детей
Первостепенные задачи лечения – купирование симптоматики, профилактика осложнений, вызванных нарушениями дыхания. Специалистами практикуется комплексный подход: хирургическое удаление гипертрофированных участков слизистой в сочетании с консервативными методиками для предупреждения рецидива.
Хирургические методы
Оперативное удаление полипозных образований у детей считается наиболее эффективным методом лечения. Полипотомию производят при наличии разрастаний, блокирующих поступление воздуха, вызывающих нарушение слуха и речи. Операция выполняется в период стойкой ремиссии любых хронических заболеваний.
Традиционным методом лечения является полипотомия с использованием отсекающей петли. Частота рецидивов после классической полипотомии достаточно высока, поскольку удается удалить образования, расположенные только в полости носа. Оставшаяся в околоносовых пазухах полипозная ткань начинает постепенно разрастаться, приводя к возвращению всех симптомов.
Актуальной хирургической методикой с убедительной эффективностью является эндоскопическая операция. В ходе манипуляции удается избавиться от разросшейся слизистой, произвести коррекцию сопутствующих аномалий (гипертрофии носовых раковин, искривления перегородки). Рецидивы после эндоскопического вмешательства возникают реже, так как измененные ткани удается иссечь полностью.
Лазерное лечение выполняется, если диагностированы единичные образования малого размера. Операция не требует госпитализации, проводится под местной анестезией. Достоинство лазерной хирургии заключается в бескровности манипуляции, минимальной болезненности и коротком послеоперационном периоде. Окончательное восстановление наблюдается через 3-4 дня.
Противорецидивная терапия
Успех проведенного вмешательства зависит от тщательного выполнения врачебных рекомендаций. Осмотр оториноларинголога после радикального лечения осуществляется один раз в 3 месяца. Для профилактики рецидивов полипов носа у детей назначается курс терапии назальными кортикостероидами, промывание носа антисептическими растворами для ускорения регенерации тканей. Из физиотерапевтических методик эффективны внутриносовой электрофорез, лазеротерапия, магнитотерапия.
Прогноз и профилактика
Ни один способ лечения не дает стопроцентной гарантии того, что полипы не образуются вновь. При своевременно проведенном хирургическом вмешательстве восстанавливается слух, восприятие запахов, риск осложнений сводится к нулю. При распространенном полипозе и отказе от хирургического лечения качество жизни снижается, развиваются осложнения.
Профилактика полипов носа у детей подразумевает рациональную коррекцию аллергических и воспалительных заболеваний, недопущение их хронизации. С раннего возраста рекомендуется укреплять иммунитет ребенка, прививать принципы здорового образа жизни (закаливание, физические нагрузки, сбалансированное питание).
3. Полипозный риносинусит у детей. Эпидемиология и вероятные причины/ Емельянова М.П., Карпова Е.П., Тулупов Д.А.// Аллергология и иммунология в педиатрии. - 2017. - №1 (48).
Хоанальный полип – это доброкачественное образование носоглотки. Основными симптомами являются одностороннее нарушение носового дыхания вплоть до его полного отсутствия, чувство сухости и заложенности, наличие выделений из носа, закрытая гнусавость, храп. В дальнейшем развиваются тубоотиты, кондуктивная тугоухость, нарушение акта глотания и хроническая гипоксия. В процессе диагностики используются анамнестические сведения, данные общего осмотра, риноскопии, мезофарингоскопии, рентгенографии и компьютерной томографии, при симптомах отита – отоскопии и аудиометрии. Основной метод лечения – хирургическое удаление.
МКБ-10
Общие сведения
Хоанальный полип, или фибромиксома носоглотки – относительное редкое заболевание, его распространенность колеблется в пределах 3-7% от всего количества полипозных риносинуситов. Самые часто встречающиеся формы – антрохоанальная и сфенохоанальная. Они составляют порядка 75% от общего числа случаев. Чаще всего болезнь диагностируется у лиц в возрасте от 15 до 35 лет. Патология с одинаковой частотой обнаруживается среди мужчин и женщин. Географических особенностей не прослеживается.
Осложнения развиваются у 25-30% больных, зачастую – в виде аносмии, хронических заболеваний верхних дыхательных путей, дисфункции слуховой трубы. Нарушение слуха наблюдается 15-20% пациентов. Частота рецидивов после полноценного лечения не превышает 1,5%.

Причины
Точная этиология неизвестна. Большинство отоларингологов отводят ведущую роль наследственной предрасположенности и аллергическим заболеваниям, реже – муковисцидозу и неврологическим нарушениям. Существуют также эндокринная и дисэмбриональная теории развития. Возникновение фибромиксомы связывают с одновременным воздействием нескольких факторов, к числу которых относятся:
- Врожденные аномалии носа. Склонность к образованию полипов характерна для лиц с деформированными, узкими носовыми ходами, искривленной носовой перегородкой, пороками развития слизистых оболочек носовой полости.
- Частые инфекционные заболевания. Включают все респираторные вирусные инфекции, которые сопровождаются устойчивым к терапии или рецидивирующим ринитом.
- Длительное употребление медикаментов. Спровоцировать развитие фибромиксомы может регулярный или постоянный прием антибактериальных препаратов, топических кортикостероидов.
- Иммунодефицит. Может быть обусловлен прохождением лучевой или химиотерапии, присутствующими онкогематологическими патологиями, ВИЧ-инфекцией, генетическими аномалиями, хроническим стрессом и переутомлением.
Патогенез
Хоанальный полип развивается из пораженных слизистых оболочек полости носа или придаточных пазух, зачастую – на фоне рецидивирующих или хронических воспалительных реакций. Гистологически подобные образования представляют собой пропитанную серозной жидкостью соединительную ткань со слабо выраженной мелкоклеточной инфильтрацией. Часто они содержат малые кистозные полости, небольшое число кровеносных сосудов, экзокринных желез.
Классификация
В зависимости от локализации выделяют следующие морфологические формы заболевания:
- Антрохоанальная. Полип берет свое начало из полости верхнечелюстной пазухи. Наиболее распространенный вариант.
- Сфенохоанальная. Зоной первичной локализации является клиновидный синус.
- Этмохоанальная. Характеризуется ростом полипа из решетчатой пазухи.
- Фронтохоанальная. Полип вырастает из тканей лобного синуса.
- Септохоанальная. Образование развивается из носовой перегородки.
- Конхохоанальная. Сопровождается формированием полипозной структуры из носовых раковин. Встречается крайне редко.
Симптомы хоанального полипа
Клинические симптомы развиваются постепенно. Первым проявлением зачастую становится одностороннее осложнение носового дыхания. По мере увеличения размеров полипа этот симптом усугубляется, к нему присоединяется сухость, дискомфорт, ощущение инородного тела в одной из половин носа, отечность носовых ходов, постоянное чихание. Постепенно ухудшается и полностью исчезает обоняние. Во время сна возникает выраженный храп.
Часто наблюдаются скудные слизистые или слизисто-гнойные выделения из носа, которые пациент не может удалить из-за наличия экспираторного клапана – обтурации носоглотки полипом. Позже дыхание через нос становится полностью невозможным, из-за чего больной постоянно держит рот несколько приоткрытым. Формируется изменение тембра голоса по типу закрытой гнусавости.
Со временем возникает хроническая гипоксия, которая проявляется нарушением сна, угнетенным состоянием и постоянными головными болями. Кожные покровы становятся бледными, появляются темные круги под глазами, отекает основание носа. Одновременно развивается поражение среднего уха, обусловленное закупоркой глоточного отверстия слуховой трубы. Клинически это сопровождается симптомами кондуктивной тугоухости: снижением остроты слуха, чувством заложенности, гулом или звоном в ушах, усиленным восприятием собственного голоса.
Полипы больших размеров начинают сдавливать окружающие ткани, в том числе и нервные стволы, что является причиной постоянной боли в области орбиты, верхней челюсти и переносицы. Ограничение подвижности мягкого неба провоцирует нарушения акта глотания, поперхивания.
Осложнения
Нарушение проходимости носоглотки приводит к постоянному скоплению слизистых выделений в носовой полости, развитию хронических гипертрофических ринитов и синуситов, потере обоняния. Дисфункция слуховой трубы, спровоцированная хоанальным полипом, становится причиной рецидивирующих и хронических гнойных средних отитов, на фоне которых в дальнейшем возникает стойкое ухудшение слуха. Необходимость дыхания через рот обуславливает склонность к частым ОРВИ, бронхитам, пневмониям, обострениям бронхиальной астмы. У детей хроническая гипоксия может стать причиной задержки физического и умственного развития.
Диагностика
Для постановки диагноза опытному отоларингологу достаточно физикального обследования и жалоб пациента. При опросе больного выясняется последовательность и скорость развития имеющихся клинических проявлений, наличие потенциальных этиологических факторов, сопутствующие патологии. Полное обследование больного с подозрением на хоанальный полип включает:
- Физикальный осмотр. При общем осмотре обращают внимание на характер носового дыхания или его полное отсутствие, выражение и цвет кожи лица. При разговоре с больным выслушивают гнусавость. Постоянные носовые выделения провидят к отечности и гиперемии крыльев носа.
- Риноскопия. При классической передней риноскопии определяется отечность и гиперемия слизистых оболочек, наличие слизистых или слизисто-гнойных масс. Выполнение риноэндоскопии позволяет визуализировать в общем носовом ходу плотное образование бледно-серого или красноватого цвета.
- Мезофарингоскопия. При осмотре ротовой полости у больных с полипами больших размеров позади свободного края мягкого неба определяется нижний полюс плотного образования розоватого цвета.
- Лабораторные тесты. Общий анализ крови информативен только при наличии инфекционных осложнений и длительной гипоксии. В первом случае в нем отображается нейтрофильный лейкоцитоз и повышение СОЭ, во втором повышается количество эритроцитов.
- Рентгенография лицевого скелета. На рентгенограмме видна структура с четкими контурами, которая прорастает из одного из околоносовых синусов, заполняет общий носовой ход, пространство между задней стенкой глотки и мягким небом. Деструкции костных тканей не наблюдается.
- КТ лицевого скелета. Показана при низкой информативности рентгенограммы и невозможности провести дифференциальную диагностику с раковыми опухолями. Выполняется с контрастным усилением. Томография более детально отображает аналогичные рентгенографии изменения, а также подтверждает отсутствие неоваскуляризации.
При наличии признаков дисфункции евстахиевой трубы и среднего отита используется отоскопия и тональная пороговая аудиометрия. Визуальный осмотр барабанной перепонки позволяет выявить ее втяжение и ограничение подвижности, исчезновение светового рефлекса, выпячивание короткого отростка молоточка. На аудиограмме у таких больных присутствует ухудшение проводимости на фоне нормального костного звуковосприятия.
Лечение хоанального полипа
Основной способ лечения – хирургический. Цель операции – иссечение тканей полипа, восстановление проходимости носоглотки. Параллельно при необходимости проводится вспомогательная медикаментозная терапия. Полная терапевтическая программа предусматривает:
- Полипотомию. Характер оперативного вмешательства зависит от размеров и локализации ножки образования. Полипы небольших размеров могут удаляться эндоназально под местной анестезией при помощи специальной петли или изогнутых носовых ножниц. В тяжелых случаях удаление хоанального полипа проводится с широким доступом к носоглотке и околоносовым синусам.
- Фармакотерапию. Применяется при развитии бактериальных осложнений, состоит из антибактериальных средств, обезболивающих, антигистаминных и противовоспалительных препаратов, местной обработки полости носа антисептическими растворами. В качестве предоперационной подготовки используются топические кортикостероиды.
Прогноз и профилактика
В целом прогноз при хоанальном полипе благоприятный. Ранняя диагностика и терапия позволяют избежать осложнений. Рецидивы практически не встречаются. При больших размерах фибромиксомы формируется стойкая аносмия и кондуктивная тугоухость. Специфическая профилактика в отношении этой патологии не разработана. Неспецифические мероприятия подразумевают борьбу с потенциальными этиологическими факторами: коррекцию иммунодефицитных состояний и врожденных аномалий развития области носоглотки, рациональный прием медикаментов, лечение способствующих патологий и т. д.
Полипы в носу — это доброкачественные новообразования слизистой оболочки носовой полости, которые со временем увеличиваются в размерах и приводят к затруднению носового дыхания. Полипы также могут образовываться в полостях пазух. Внешне они напоминают небольшие горошины или виноградную гроздь (в случае, если мы имеем дело с множественными полипами — полипозом).
Согласно медицинской статистике, этот диагноз ставят четырём процентам населения всего мира. Примечательно, что полипы в носу чаще всего образуются у мужчин.
Разрастающиеся полипы с течением времени приводят к сильной заложенности носа и способствуют образованию обильных выделений из носовых ходов. В свою очередь, проблемы с носовым дыханием провоцируют другие серьёзные проблемы со здоровьем вплоть до гипоксии головного мозга. Поэтому от полипов нужно избавляться.
Эффективность использования медикаментов при борьбе с полипами высока только на начальной стадии заболевания. Но, как правило, пациенты обращаются к ЛОР-врачу тогда, когда использование лекарств уже не оправдано, и требуется хирургическое вмешательство. Операция по удалению носовых полипов называется полипотомией.
Как проводится операция и с использованием какого оборудования? Какие показания и противопоказания есть у полипотомии? Какие виды полипотомии проводятся в настоящее время? Всё о носовой полипотомии в нашей новой статье.
Полипы в носу: причины, симптомы
Ничто в нашем организме не появляется просто так. И у возникновения полипов есть свои причины. Спровоцировать появление новообразований могут часто повторяющиеся простудные заболевания, различные формы ринита, хронические заболевания носовой полости (гайморит, синуситы), особенности строения перегородки носа, вредные привычки, переохлаждения, нервные перенапряжения, наследственный фактор.
Как понять, что у вас полипы? Разумеется, подтвердить диагноз может только врач-оториноларинголог, проведя полноценный осмотр пациента с использованием эндоскопического оборудования.
Эндоскопическое исследование — это современный способ диагностики, использование которого помогает рассмотреть всю полость носа, включая удалённые уголки, не видимые глазу.
Одной из современных разновидностей эндоскопического исследования является видеоэндоскопия. Это такое же эндоскопическое исследование, но с применением специального оборудования, оснащённого видеокамерой. Использование эндоскопического оборудования с камерой позволяет вывести изображение на монитор и записать ход исследования на электронный носитель.
Тревожными звоночками, на которые нужно обратить внимание, являются следующие симптомы:
- нарушенное носовое дыхание;
- проблемы с восприятием запаха;
- выделения из полости носа (иногда гнойные);
- частые головные боли;
- храп;
- повышенная утомляемость;
- снижение работоспособности.
Если вы заметили у себя один или сразу несколько выше указанных признаков, это веский повод посетить ЛОР-врача.
Полипотомия носа: зачем нужно удалять полипы?
Рано или поздно каждый человек, столкнувшийся с полипами (даже ярые противники проведения хирургических вмешательств), приходят к решению об операции. Зачем же проводится полипотомия?
Основная причина, при которой проводят операцию, и которая существенно снижает качество жизни пациента, - нарушение носового дыхания. Дыхание через нос — это естественный процесс нашего организма. Когда хронически не дышит нос, сосредоточиться на чём-то другом, особенно на работе, очень проблематично. Разрастаясь в полости носа и увеличиваясь в размерах, полипы перекрывают просвет носовых ходов и становятся препятствием для вдыхаемого воздуха. То есть воздух не может свободно циркулировать по носовой полости, и как следствие — появляется чувство заложенности. Использование капель для носа в этом случае не приносит должного эффекта.
Полипы носовой полости также являются причиной нарушения обоняния, а когда не можешь полноценно воспринимать и различать запахи — такое состояние комфортным не назовёшь.
И ещё одно опасное следствие разрастания полипов в полости носа — это недостаточное насыщение головного мозга кислородом, или гипоксия. Человек с гипоксией испытывает проблемы со сном, с памятью, его внимание рассеивается, он становится раздражительным и быстро утомляется.
Использование лекарств этих случаях проблему не решит. Для того, чтобы помочь пациенту обрести полноценное носовое дыхание, ему назначают эндоскопическую полипотомию, то есть полипотомию, которая проводится с использованием эндоскопического оборудования.
Виды полипотомии
Существует несколько методов проведения полипотомии, которые отличаются между собой тактикой проведения и использованием различного оборудования:
-
Использование полипной петли
Перед началом операции проводится местная анестезия. Применяемое оборудование — специальная металлическая петля, которая набрасывается на ножку полипа, затягивается на ней и срезает новообразование. Этот метод достаточно бюджетный, поэтому чаще такие манипуляции проводятся в районных поликлиниках. Полипотомия с использованием петли не всегда полностью удаляет полип, поэтому высока вероятность возникновения рецидива. Также в процессе проведения этого вида полипотомии велик риск развития кровотечения.
Такая операция проводится с помощью специального оборудования — радиоволновой петли. Суть метода схожа с удалением классической петлёй: ножка новообразования срезается радиоволной. Отличие в том, что использование радиоволновой петли сводит к минимуму риск развития кровотечений. Но этот вид полипотомии не гарантирует отсутствие рецидива.
Удаление новообразований проводится под эндоскопическим контролем с использованием местной анестезии. Оборудование, с помощью которого проводится операция, - специальный лазерный нож. В процессе эндоскопического вмешательства он подносится к новообразованию, и с помощью лазерного излучения происходит выпаривание полипа. Использование во время операции эндоскопического оборудования позволяет соблюсти точность выполняемых действий. Лазерная полипотомия с эндоскопическим контролем практически не имеет противопоказаний и хорошо переносится пациентами.
Это один из наиболее эффективных методов проведения эндоскопической полипотомии. В качестве оборудования для удаления новообразования используется специальный риношейвер (или иначе микродебридер). Этот прибор разрезает полипозную ткань и сразу всасывает её. Этот эндоскопический способ занимает гораздо меньше времени и легче переносится пациентами. Удаление с помощью такого оборудования сводит к минимуму риск повторного образования полипа. Единственным недостатком этого способа проведения операции является его относительная редкость: не все клиники могут похвастаться наличием у себя необходимого оборудования для проведения эндоскопической операции.
Рекомендации по выбору того или иного метода даст врач-оториноларинголог после того, как проведёт осмотр, изучит анамнез пациента и выяснит наличие противопоказаний к проведению удаления тем или иным способом.
После операции
Срок реабилитационного периода зависит от способа проведения операции. При классической полипотомии он длится около недели, при лазерной и удалении шейвером — до трёх дней.
В этот период запрещено посещать бани, сауны, принимать горячие ванны, заниматься тяжёлой физической активностью, резко высмаркиваться. Пациенту могут быть назначены гормональные мази, растворы для промывания носа на основе морской соли, противовоспалительные препараты и антибиотики.
Качество проведённой операции и вероятность развития рецидивов целиком и полностью зависят от профессионализма ЛОР-врача, проводящего удаление. Поэтому необходимо со всей ответственностью отнестись к выбору ЛОР-клиники и ЛОР-врача.
Читайте также:

