Инфекционное заболевание сыпь на голове
Обновлено: 25.04.2024
Одними из самых распространенных видов микоза являются грибковые заболевания кожи головы. Проявление этого заболевания люди часто путают с авитаминозом, перхотью. Но дерматолог его определяет моментально. И чем раньше посетить специалиста, тем быстрее можно избавиться от данной проблемы.
Симптомы микоза кожи головы
Существует множество тревожных симптомов, говорящих о наличии грибковой инфекции:
- Постоянный зуд;
- Высыпания;
- Пятна розового цвета;
- Перхоть;
- Язвы и гнойнички;
- Покраснение;
- Выделение из пятен гнойного экссудата;
- Серый налет на волосах;
- Выпадение волос в определенном месте.
Помимо этого существуют симптомы, которые не проявляются наружно. Заражение грибком сопровождается необоснованной усталостью, вялостью и снижением иммунной защиты организма. Микоз необходимо лечить незамедлительно, так как он легко передается через бытовые предметы, банные принадлежности и любые вещи. Поэтому противогрибковая терапия назначается не только больному, но и его окружению.
С симптомами микоза обращаются к дерматологу или трихологу. Последний – специалист узкого профиля. Только профессионал сможет констатировать наличие грибка и определить, на какой стадии находится микоз.
Варианты лечения микозов кожи головы
Лечение подбирает дерматолог. Медикаментозное лечение включает подбор местного и системного противогрибкового средства. Для наружного нанесения используют аэрозоли, порошки, спреи и лосьоны. Грибок быстро адаптируется к любому химическому веществу, поэтому в терапии используют несколько противогрибковых препаратов с разными активными веществами:
- Клотримазол;
- Леворин;
- Тербинафин;
- Амфотерицин;
- Флуконазол;
- Гризеофульвин;
- Трийодрезорцин.
Лечение грибковых заболеваний кожи головы можно проводить и народными методами. Чаще для этого используют сок лука, прополис, винный уксус, чеснок, кофе, чистотел, лимон и отвары различных трав. Травяные сборы (календула, хвощ, вербена, ежевика, дуб) назначают и специалисты. Дополнительно, рекомендуется 1-2 раза в неделю мыть голову дегтярным мылом, что обеспечит противогрибковую и противомикробную профилактику.
Рассмотрим несколько несложных рецептов профилактики и лечения поражений кожи головы грибковыми заболеваниями, которые можно чередовать для повышения эффективности, например, неделю – первый рецепт, а следующую неделю лечения – второй:
- Заварить в термосе пятьдесят грамм измельчённой коры дуба с 200 мл воды температурой 80-90 градусов. Через 2 часа освободить содержимое термоса и дать остудиться до температуры тела. Далее раствор процедить, добавить 15 грамм мёда и хорошо размешать. Предварительно необходимо нанести на голову содовый раствор (столовая ложка соды на 200 мл воды). Подержать 10 минут, промыть теплой водой и после этого втереть приготовленный раствор заваренной коры дуба с мёдом.
- Перемешать следующие ингредиенты: 10-15 мл шампуня, куриный желток и 10-15 мл касторового масла. Втереть полученный раствор в кожу головы, а также в волосы. Далее необходимо сделать компресс на 20-40 минут, обернув голову пакетом и полотенцем. После этого промыть волосы тёплой водой и сполоснуть подкисленной водой (50 мл яблочного уксуса или сок половины лимона на 2-3 литра воды).
Для предотвращения рецидива необходимо продезинфицировать все вещи, находящиеся в контакте с головой. По возможности их лучше вообще выбросить. Подушки необходимо заменить, так как это хорошая среда для развития грибка. Постельное белье обеззараживается путем длительного кипячения и паровой обработки.

Большинство пациентов жалуются дерматологам на заболевания кожи головы, чрезмерную жирность, зуд и перхоть. Но не всегда клинические симптомы указывают на наличие серьезных заболеваний. Зачастую причина кроется в психологическом состоянии человека, в котором он пребывает на протяжении долгого времени: постоянные переживания, стрессы, недосыпания, вредные привычки негативно влияют на здоровье, а появление заболеваний кожи головы и волос – своего рода звоночек о том, что пора менять образ жизни.
Заболевания кожи головы: названия и причины возникновения
Распространенными болезнями кожных покровов принято считать:
заболевания дерматологического характера (в том числе себорея, экзема и гиперкератоз);
аутоиммунные болезни кожных покровов головы (в том числе псориаз и склеродермия);
инфекционные (образование гнойничков, появление вшей и прочее);
Какой бы ни была причина недуга, его нужно вовремя устранить. Важно начать лечение как можно раньше, ведь упущенное время может повлечь за собой серьезные последствия.
Причины и признаки возникновения дерматологических заболеваний
Появление у пациента дерматологических болезней кожи головы возникает тогда, когда сальные железы работают ненормально. Например, известное заболевание себорея возникает у людей, постоянно проживающих в стрессовом состоянии, что приводит к сбою в работе системы ЖКТ, а постоянные перекусы фастфудом и сладостями лишь ухудшают клиническую картину.
Себорея может возникнуть, как следствие сбоя гормонального фона. Причем, наблюдается она в равной степени как у мужского, так и у женского населения в равной численности. К редким причинам заболевания относится наследственная предрасположенность. Это редкость, но такое случается. На данный момент врачи не могут с точностью ответить, какое звено в генетическом коде отвечает за передачу себореи в роду.
Самолечением заниматься не рекомендуется — можно только навредить. Для установления точного диагноза нужно обратиться к специалисту по кожным заболеваниям, который направит к андрологу/гинекологу для выявления патологических процессов органов половой системы. На основе полученных результатов вносятся корректировки в рацион, назначается физиотерапия, при необходимости диета и курс препаратов.
Грибковые заболевания: причины возникновения и симптоматическая картина
Грибковые заболевания кожи головы частично или полностью поражают волосяной покров. Передаются при тактильном контакте и пользовании общими средствами личной гигиены (полотенце, расческа), одеждой и головными уборами.
Распространенное грибковое заболевание — стригущий лишай. Поверхностной формой чаще болеют дети дошкольного и школьного возраста в виду любознательности и частых контактов с животными – рогатым скотом и грызунами. По статистике лишай чаще поражает жителей сел и деревень.
В большинстве случаев характеризуется появлением небольших пятен, розоватых с бледной окантовкой. Несмотря на частое распространение среди детей, трихофития может появляться у мужчин и женщин разной возрастной категории.
Лечение грибковых заболеваний кожи головы может занимать неопределенное время. Если болезнь носит хронический характер, лечение заболевания кожи головы в таком случае не гарантирует полного избавления.
Аутоиммунные заболевания: причины возникновения и способы лечения
Для здоровых людей, пациенты с псориазом или склеродермией не несут никакой угрозы, эти болезни связаны с дефицитом необходимых витаминов и минералов в организме. Больного необходимо оградить от ситуаций, вызывающих угнетенное состояние, переживания и стресс, после этого врачом назначается пероральное медикаментозное лечение, а именно:
пропить курс препаратов с высоким содержанием витаминов, аминокислот и минералов, необходимых для выздоровления организма;
седативные препараты (если самостоятельно избавиться от стресса пациент не в силах).
Инфекционные заболевания
Как в случае с грибковыми, инфекционные заболевания запрещают использование средств личной гигиены вместе с больным. От инфекционных болезней проще избавиться на начальной стадии, когда появляются первые признаки:
зуд кожи головы;
красные пятна- расчесы;
воспаления вокруг волосяных фолликул.
Важно помнить о том, что курс лечения назначает врач-дерматолог, самолечение может в лучшем случае не принести результата, а в худшем – усугубить проблему. Лечение на поздних стадиях длительное и дорогое, поэтому при малейшем подозрении на заболевание кожи головы, посетите трихолога или другого специалиста в этой области.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
Ветрянка (ветряная оспа) – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем и свойственное преимущественно детям. Типичное проявление ветрянки – обильная пузырьковая сыпь по всему телу.
Чаще всего ветрянкой болеют в возрасте от 6 месяцев до 7 лет. У ребёнка до 6 месяцев действует иммунитет, полученный от организма матери. После 10 лет заболевание встречается редко. Однако если человек не болел ветряной оспой в детстве, он может заболеть, будучи взрослым, и в этом случае, болезнь протекает, как правило, тяжело.
Причины ветряной оспы
Ветрянка у детей и взрослых
Возбудителем заболевания является один из типов вируса герпеса. Он переносится с мельчайшими частицами слизи, попадающими в воздух при кашле, чихании и даже при разговоре. Во внешней среде вирус быстро погибает (в течение 10 минут). В то же время болезнь очень заразна, и при контакте с больным человек, не имеющий иммунитета к ветрянке, заболеет практически наверняка.
Инкубационный период ветрянки составляет от 10-ти до 21-го дня (чаще 14-17 дней). Уже за сутки до появления сыпи больной может быть заразен, поэтому о том, что был контакт с инфекцией, часто можно узнать лишь постфактум. Угроза заражения сохраняется в течение всего периода высыпаний, и только по истечении пяти дней с момента появления последних элементов сыпи, контакт с больным перестаёт быть опасным.
Считается, что ветрянкой болеют только один раз в жизни. Поэтому ветрянка числится "детским" заболеванием: большинство из нас сталкиваются с возбудителем первый раз, еще будучи детьми. Однако если у человека сильно ослаблен иммунитет, он может быть инфицирован повторно.
После перенесенного заболевания вирус длительное время сохраняется в организме в неактивной форме. Это может привести к развитию другого заболевания – опоясывающего герпеса (опоясывающего лишая), вызываемого той же разновидностью вируса, что и ветряная оспа. Контакт ребёнка с больным опоясывающим герпесом может привести к заболеванию ветряной оспой.
Причины контагиозного моллюска
Контагиозным моллюском болеют и взрослые и дети. Для взрослых типично заражение половым путем.
Контагиозный моллюск у детей
Контагиозный моллюск у детей встречается чаще, чем у взрослых. До года дети практически не болеют контагиозным моллюском. Это связано с тем, что на первом году жизни круг контактов ребенка невелик: ребенок перемещается в ограниченном, часто специально подготовленном для него пространстве и под строгим контролем взрослых, не стремясь соприкасаться с другими детьми. Но как только ребенок начинает активно общаться и самостоятельно осваивать мир, угроза заразиться контагиозным моллюском резко возрастает.
Пик заболеваемости контагиозным моллюском у детей приходится на возраст от 2-х до 6-ти лет. Иммунитет в этом возрасте еще слабый. Дети заражаются через игрушки или грязные руки. Вирус проникает в кожу в том месте, где целостность кожных покровов оказалась нарушенной – через ранки, ссадины, трещины. Детская кожа – нежная и чувствительная, а активность ребенка-дошкольника велика. В результате возникают многочисленные микротравмы, открывающие дорогу инфекции. Также описаны случаи заражения контагиозным моллюском при купании в бассейне.
С 6-ти до 10-ти лет заболеваемость контагиозным моллюском снижается. Большое значение имеет привитие навыков бытовой гигиены. Чем раньше ребенок начнет заботиться о чистоте рук, тем лучше.
Симптомы контагиозного моллюска
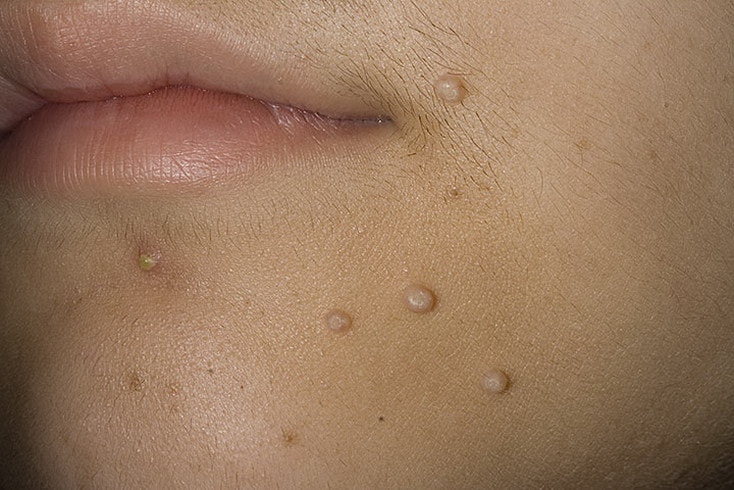
Инкубационный период заболевания составляет от двух недель до нескольких месяцев, но чаще всего высыпания появляются на 14-15-й день.
Вначале появляются единичные высыпания, потом их становится больше. Контагиозный моллюск может поражать любые участки кожи, кроме ладоней и стоп. У детей наиболее часто страдают открытые участки рук, ног, а также лицо и шея. У взрослых чаще всего поражается область половых органов, а также внутренняя сторона бедер.
При типичной форме заболевания высыпания располагаются только в одной анатомической области, при генерализированной форме распространяются по всему телу.
Элементы сыпи выглядят как выпячивания (папулы), на ощупь плотные и безболезненные, розового или телесного цвета, с перламутровым верхом. В центре папулы присутствует небольшое углубление, из которого при надавливании выдавливается белая кашицеобразная масса. Папулы имеют круглую или овальную форму, размер обычно варьируется в диапазоне 2-5 мм, но иногда узелки сливаются, и тогда подобные образования могут достигать в диаметре до 1 см и более.
В некоторых случаях высыпания сопровождаются зудом, который усиливается при расчесывании. Расчесывать папулы ни в коем случае нельзя, потому что в этом случае можно занести бактериальную инфекцию. О присоединении бактериальной инфекции говорит покраснение кожи вокруг папул, припухлость, нагноение.
Методы диагностики контагиозного моллюска
Контагиозный моллюск можно спутать с проявлениями других заболеваний, в том числе таких серьезных как сифилис или рак. Также активность вируса контагиозного моллюска повышается при снижении иммунитета, поэтому в 20% случаях контагиозный моллюск сопутствует ВИЧ-инфекции. А это означит, что при появлении высыпаний, соответствующих описанию контагиозного моллюска, требуется врачебное обследования, чтобы исключить подобные варианты.
При обращении к врачу-дерматологу доктор произведет осмотр больного, поставит диагноз и предложит метод лечения.
В большинстве случаев диагноз контагиозный моллюск ставится врачом-дерматологом по результатам осмотра пациента.
Так как ВИЧ часто сопутствует контагиозному моллюску может быть назначена ПЦР-диагностика на ВИЧ.
При обнаружении контагиозного моллюска у взрослых назначается серологический анализ крови для выявления инфекций, которые передаются половым путём (гепатиты B и C, ВИЧ, сифилис и т.д.).
Методы лечения контагиозного моллюска
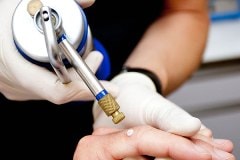
Лечение контагиозного моллюска должен проводить врач. Не следует самостоятельно пытаться удалить папулы – это может привести к проникновению бактериальной инфекции.
Лечение контагиозного моллюска зависит от ряда факторов, прежде всего, – от стадии развития заболевания, выраженности симптомов и состояния иммунитета больного. Могут использоваться следующие методы:
Удаление папул может проводиться инструментально, с последующей обработкой ранки антибактериальными средствами.
Криодеструкция – это удаление папул с помощью воздействия низких температур. Папулы обрабатываются жидким азотом. Обработанные таким образом ткани замораживаются и отмирают.
Папулы контагиозного моллюска могут быть удалены радиоволновым методом (с помощью аппарата Сургитрон) и с помощью лазера.
Электрокоагуляция – это воздействие на папулы высокочастотным током. В народе его описывают как "прижигание электричеством". В момент разряда возникает локальное сильное тепловое воздействие, ткани коагулируют, что практически исключает риск проникновение инфекции в месте обработки.
Курс лечения контагиозного моллюска может предусматривать консервативное лечение с помощью мазей и кремов, а также прием противовирусных препаратов (при значительной площади поражения).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Кожа человека самый большой орган, который, как лакмусовая бумажка, отображает то, что происходит внутри организма. Любое высыпание — это первый признак заболевания или инфекции, поэтому не стоит медлить, если на теле появилась сыпь. Обратиться с кожными высыпаниями нужно к дерматологу, а если сыпь проявилась в области половых органов — к гинекологу или урологу.
Виды сыпи и причины ее появления
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
- язвы (дефекты на поверхности эпидермиса, вызванные замедлением восстановительных процессов в верхних слоях кожи);
- эрозия (поверхностный дефект эпителия без образования рубца)
- папула (плотный узелок, расположенный над поверхностью кожи);
- везикула (наполненный жидкостью капсула, располагающаяся в верхних слоях эпидермиса);
- пустула (полостное образование на поверхности кожи, наполненное гноем);
- волдырь (элемент на поверхности кожи, вызванный воспалением и отёком сосочкового слоя дермы);
- узлы (плотные безболезненные узелки на коже);
- геморрагии (подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов);
- петехии (точечные подкожные кровоизлияния, вызванные травмой капилляров);
- гнойники (глубоко расположенные образования, наполненные гноем).
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
- Аллергические реакции дают сыпь на руках и лице;
- Для инфекций характерны высыпания на туловище (животе, спине);
- ИППП локализуются на половых органах, внутренней поверхности бёдер и коже вокруг анального отверстия;
- Стрессы ослабляют иммунитет, поэтому сыпь локализуется по всему телу (но, в отличие от аллергии или сыпи на почве инфекций, реакция на аллергены и иммуноглобулин будет отрицательной)%;
- Проблемы органов ЖКТ выражаются в виде серьёзных аномалий кожи (при язвенном колите — узловая эритема (воспаление подкожной клетчатки и сосудов в виде узлов), при проблемах с поджелудочной железой — атопический дерматит, кишечные инфекции провоцируют пиодермию — гнойники на коже);
- Высыпания при проблемах с кровью или сосудами возникает на животе, а затем распространяется по всему телу. Для неё характерно отсутствие зуда.
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику — на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол — точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь, вызванная болезнями крови и сосудов
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии — маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Сыпь, вызванная проблемами с органами пищеварения
Состояние кожи во многом зависит от работы внутренних органов. С помощью карты высыпаний на лице можно определить, в каких органах имеются неполадки.
- прыщи на лбу указывают на проблемы с кишечником;
- сыпь по линии роста волос говорит о проблемах с желчным пузырём;
- прыщи на переносице — неполадки с печенью;
- гнойники на висках — проблемы с селезёнкой;
- высыпания над губой — нарушение работы кишечника;
- прыщи на носу — болезни сердца или эндокринные нарушения;
- сыпь на подбородке — гинекологические проблемы.
Высыпания при заболеваниях печени
На ранних стадиях болезни печени практически никак себя не проявляют. Самым ранним симптомом являются специфические кожные высыпания. Они вызываются повышением в крови количества желчной кислоты, что вызывает общую интоксикацию организма. Кожа приобретает жёлтоватый оттенок.
При холестазе (закупорке желчных путей) сыпь локализуется на ступнях и ладонях, имеет вид следов словно от ожога. При циррозе погибают клетки печени, всё тело покрывается пятнами. Паразитные заболевания печени вызывают высыпания, напоминающие крапивницу. Они локализуются в поясничной области и на животе.
Также характерно сочетание сыпи и сосудистых звёздочек, которые вызывают сильный зуд, который усиливается по ночам. Приём антигистаминов (препаратов против аллергии) не вызывает облегчения. Повышение билирубина придаёт коже желтоватый оттенок.
Высыпания при заболеваниях кишечника
Если содержимое кишечника плохо удаляется из организма, то часть токсинов начнёт проникать в кровь. Организм начинает сам избавляться от ядов через систему выделения. Из-за этого состояние кожи ухудшается, для неё становится характерным:
После новогодних праздников многие отмечают ухудшение состояния кожи, наблюдают у себя незначительные высыпания, которые проходят сами собой. Они связаны с загрязнением организма токсинами, вызванными приёмом большого количества тяжёлой пищи.
Сыпь при заболеваниях поджелудочной железы
Сыпь на нервной почве
Стрессы, нервное перенапряжение нередко вызывают кожную сыпь. Под воздействием стрессовой ситуации угнетается иммунитет. Организм тратит свои ресурсы на поддержание нормального состояния внутренних органов. По этой причине обостряются ранее скрытые заболевания. Также ослабление иммунитета провоцирует крапивницу — мелкую сыпь, похожую на реакцию эпидермиса на прикосновение крапивы. По-другому эта патология называется нервной экземой. Она, в отличие от обычной аллергической реакции, сопровождается следующими симптомами:
- сильным зудом, который не снимается антигистаминными препаратами
- учащается пульс, ощущается тремор рук
- беспокойный сон, ночная потливость
- панические атаки, чувство тревоги и опасности
- отёчность лица и конечностей.
Обычно нервная экзема возникает после травмирующей ситуации либо сильного стресса. Лечение кожной сыпи кремами или лекарствами не помогает. Улучшение наступает только после нормализации жизненной ситуации. Зуд крапивницы на нервной почве успокаивают ванны с морской солью, которые также хорошо действуют на нервную систему.
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Читайте также:


