Инфекционные агенты способные поражать глаз
Обновлено: 18.04.2024
Вирусные заболевания глаз и их диагностика
Вирусные поражения глаз хорошо известны как офтальмологам, так и инфекционистам [Майчук Ю. Ф., Агеев В. Д.]. Аденовирусы и энтеровирусы вызывают заразные болезни, протекающие по типу эпидемических вспышек. Нередко эти больные получают лечение в инфекционных стационарах. Герпетическая инфекция относится к хроническим рецидивирующим заболеваниям, являющимся основной причиной понижения зрения и слепоты. Большинство вирусных заболеваний глаз имеют четко очерченную клиническую картину, позволяющую уже на основании анализа эпидемиологических данных и осмотра установить предварительный диагноз.
В клиническом плане условно выделяют три группы вирусных инфекций глаз:
• вирусные инфекции с преобладанием глазной симптоматики: герпесвирусная инфекция глаз, аденовирусные конъюнктивиты, кератоконъюнктивиты, эпидемический геморрагический конъюнктивит и др.;
• системные заболевания, при которых поражения глаз могут быть выражены: ветряная оспа, корь, краснуха, эпидемический паротит и др.;
• тяжелые системные заболевания вирусной природы, при которых изменения глаз легкие, не угрожающие зрению, исчезающие по мере улучшения общего состояния: заболевания, вызываемые вирусами ECHO, вирусами Коксаки, полиомиелита, тогавирусами и др.
Характер инфекционной патологии глаз за последние десятилетия существенно изменился. Благодаря разработке и применению новых антибиотиков и химиопрепаратов легче поддаются лечению бактериальные офтальмоинфекции, но при этом значительно и повсеместно участились вирусные поражения органа зрения [Агеев В. Д., Крумгольц В. Ф., Финогеев Ю. П.] . Среди вирусов центральное место в настоящее время принадлежит вирусам группы герпеса.
Возникновение офтальмологических симптомов при инфекционных заболеваниях происходит [Золотарева М. М. и др.]:
• в случае первичного заражения органа зрения (дифтерия, туберкулез конъюнктивы, твердый шанкр века, рожа, глазожелезистая форма туляремии, вирусные конъюнктивиты и др.);
• вследствие ослабления резистентности организма после перенесенных заболеваний (гриппа и др.) и активизации дремлющей инфекции (туберкулеза, малярии, бруцеллеза и др.);
• как результат уже развившейся в глазу инфекции, метастатическим путем, а также в случаях интоксикаций;
• в результате инвазионных поражений, приводящих к возникновению офтальмологических симптомов (офтальмогельминтозы, офтальмомикозы, офтальмомиазы);
• вследствие комбинации перечисленных факторов.
Дифференциальная диагностика инфекционных болезней на основании синдромального принципа с выделением очерченного признака является ведущей. Некоторые органные изменения, в том числе и поражение органа зрения, нередко входят в комплекс специфических признаков и синдромов. Однако диагностический алгоритм строится всегда на основании всех имеющихся признаков.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
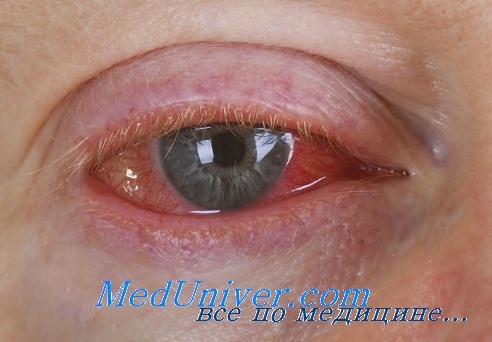
В офтальмологии эндофтальмитом называют воспаление внутренних структур глазного яблока, при котором в стекловидном теле образуется гнойное отделяемое. Заболевание протекает на фоне яркой симптоматики, по которой, однако, нельзя однозначно определить патологию. При отсутствии своевременной терапии возможно распространение гнойного воспаления на глазницу, гайморовы пазухи, оболочку головного мозга. Запущенные формы заболевания в большинстве случаев заканчиваются необратимыми изменениями: некрозом глазного яблока, полной слепотой при двустороннем процессе.
Что такое эндофтальмит, механизм развития
В офтальмологии гнойный эндофтальмит — это одно из грозных заболеваний, которое даже при своевременном обнаружении может привести к утрате функциональности пораженного глаза. Патология может развиваться достаточно быстро, даже стремительно. По статистике, в около 20% всех случаев болезни гнойный экссудат расплавляет структуры глаза в течение нескольких часов. В трети случаев за этот промежуток времени происходит разрушение наружной оболочки глаза с переходом воспалительно-гнойного процесса на зрительный нерв, глазницу и далее в головной мозг.
Важно знать: частота необратимой утраты зрения или энуклеации, то есть потери глаза, при эндофтальмите составляет от 30 до 89%.
Столь стремительный патогенез эндофтальмита — следствие наличия у внутриглазной среды наиболее благоприятных условий для размножения патогенной флоры. Попадая внутрь глазного яблока и в стекловидное тело разными путями, бактерии, грибки или вирусы начинают беспрепятственно размножаться. Суть происходящего объясняется тем, что глазное яблоко является органом в теле, в котором почти каждая иммунологическая реакция приобретает черты аутоиммунной агрессии. Именно поэтому воспаление развивается стремительно, а скопление гнойного экссудата происходит активнее, чем в других органах.
Образовавшийся внутриглазной абсцесс контактирует со структурами, играющими ведущую роль в распознавании оптических волн, — сетчаткой, зрительным нервом, сосудистой оболочкой глаза. Из-за отсутствия прочной капсулы гнойный очаг быстро приводит к разрывам и отслоениям сетчатки, а затем к атрофии глазного яблока. Полный путь развития эндофтальмита от занесения инфекции до гибели глаза может занимать 12 часов.
Причины эндофтальмита
В возникновении эндофтальмита ключевую роль играют инфекционные агенты, которые распространяются на глаз из внешней среды (при экзогенном эндофтальмите) или из других систем организма (при эндофтальмите эндогенного типа). Наиболее распространенными возбудителями инфекции при эндофтальмитах являются:
- пневмококки, стрептококки и стафилококки;
- гемофильная и синегнойная палочка;
- энтеробактерии;
- клебсиеллы;
- протей.
Инициировать грибковый эндофтальмит может кандида, цефалоспориумы, нейроспоридии, аспергиллы и акремониумы.
Экзогенные причины
Экзогенный эндофтальмит глаза может возникать по ряду причин. Наиболее распространенными путями для проникновения патогенной флоры внутрь глаза является:
- проникающее ранение глаза — на эту причину приходится до 97% всех случаев воспаления;
- гнойные изъязвления на роговице с последующим распространением процесса на внутренние оболочки глаза — регистрируется у 1-3% пациентов;
- хирургические вмешательства, чаще всего установка интраокулярной линзы — послеоперационный эндофтальмит диагностируется у 2-4% пациентов;
- химические, термические и лучевые ожоги глаза — в этом случае развитие эндофтальмита является осложнением при несоблюдении норм асептики.
По статистике, возникновение экзогенных форм эндофтальмита чаще встречается у детей (40% пациентов с такой формой болезни), сельскохозяйственных работников (до 50% от всех заболевших) и задействованных на опасных производствах людей (до 30% от общего количества диагнозов).
Экзогенные формы патологии делятся на первичные и вторичные. В первом случае процессу эндофтальмита способствует непосредственно инородное тело, которое служит источником инфекции. Для вторичных характерно занесение инфекции после получения травмы на этапе оказания первой помощи или лечения.
Эндогенные причины
Эндогенные факторы при эндофтальмите носят инфекционно-гнойный характер. Это может быть как системная инфекция, так и локальное нагноение — воспаление внутри глаза возникает на фоне попадания бактерий или грибков через кровоток.
Какие заболевания провоцируют эндогенные эндофтальмиты:
- фурункулез;
- флегмоны органов и тканей;
- абсцессы;
- острые и хронические синуситы и тонзиллиты;
- пневмония;
- инфекционный остеомиелит;
- инфекционный миокардит;
- менингит;
- сепсис.
Иногда течению эндофтальмита способствуют состояния иммунодефицита, при которых могут образовываться множественные гнойные очаги.
Симптомы заболевания
Клиническая картина при эндофтальмите зависит от типа нагноения в глазном яблоке и тяжести воспалительного процесса. Симптомы могут меняться — от интенсивно проявляющихся признаков острой инфекции до общих недомоганий с проявлениями нарушений зрения на пораженном глазу.
При легкой форме эндофтальмита пациент жалуется на следующие симптомы:
- общее недомогание с головной болью, слабостью, ознобом;
- умеренная боль в глубине глазного яблока;
- появление невнятного по форме, плавающего в поле зрения мутного пятна;
- прогрессирование снижения зрения вплоть до сохранения только светоощущений.
При тяжелой степени эндофтальмита потеря зрения нарастает стремительно, а боли в глазу быстро становятся невыносимыми. К ним присоединяется выраженная лихорадка, боль с глаза распространяется на всю половину головы, что может сопровождаться тошнотой, головокружением, рвотой.
Независимо от степени течения эндофтальмита, для него характерны следующие внешние признаки:
- умеренная отечность и гиперемия век;
- инъекция глаза (кровоизлияние в виде четкого яркого пятна);
- отечность и помутнение роговой оболочки.
Подтвердить подозрение на эндофтальмит можно по наличию желтого, просвечивающего изнутри глаза пятна, которое хорошо просматривается через зрачок, будто подсвечивая его. Однако такие симптомы эндофтальмита отсутствуют при диффузном гнойном поражении стекловидного тела. При отсутствии четкого очага (абсцесса) он распространяется равномерно и не виден в зрачке.
Осложнения
Неконтролируемое прогрессирование эндофтальмита часто приводит к осложнениям. Причем развиться они могут за несколько часов после начала воспалительного процесса. Наиболее грозным последствием заболевания считается панофтальмит — тотальное гнойное воспаление глазного яблока, когда орган становится обреченным на гибель.
Помимо этого, осложнениями патологии могут стать:
- хемоз — сильный отек конъюнктивы, который может приводить к сдавливанию глаза, вывороту век;
- гипопион — перемещение гноя в переднюю камеру глаза, при котором патологический экссудат хорошо визуализируется даже без инструмента;
- гноетечение из глаза.
При тяжелом течении патологии гнойное содержимое глаза может излиться внутрь черепа и вызвать воспаление оболочек головного мозга или менингит.
Диагностика
Несмотря на существенное отличие эндофтальмита от остальных офтальмологических патологий, при его диагностике врач должен исключить другие заболевания, такие как инфекционный хемоз или ретинобластома у детей.
Для подтверждения диагноза используют:
- визометрию, определяющую уровень снижения остроты зрения, которая наглядно показывает на степень распространения воспаления;
- измерение полей зрения — характерной особенностью эндофтальмита считается существенное их сужение или полное отсутствие;
- биомикроскопию глаза, в ходе которой выявляют нарушения прозрачности стекловидного тела, наличие в задней камере глаза синехий, а также отверстия на радужке;
- диафаноскопию, которая подтверждает наличие абсцесса в стекловидном теле и помогает определить стадию его формирования;
- УЗИ глаза, которое выявляет границы поражения внутриглазных структур;
- посев материала из передней камеры глаза и из стекловидного тела для определения возбудителей воспаления и их чувствительности к препаратам.
Офтальмоскопия в диагностике заболевания применяется только при легких формах воспаления, так как это исследование неинформативно при помутнении стекловидного тела. Дополнительно врач может назначить электрофизиологические тесты, показатели которых могут указать на форму гнойного процесса: они отличаются от нормы при диффузном распространении экссудата.
Лечение эндофтальмита
Несмотря на тяжесть заболевания, в большинстве случаев лечение эндофтальмита осуществляется в консервативном режиме. Пациента помещают в хирургическое отделение, где проводят комплекс мероприятий по купированию воспаления, очищению гнойного очага и подавлению инфекции.
Начинают терапию эндофтальмита с системного введения препаратов:
- антибиотиков, сульфаниламидов, антимикотических средств, которые подбираются с учетом выявленного патогена;
- нестероидных противовоспалительных средств для подавления неприятных симптомов;
- кортикостероидов для уменьшения воспалительной реакции;
- ферментных препаратов для рассасывания гнойного очага, его содержимого, синехий;
- витаминных комплексов для общего укрепления организма.
Для повышения концентрации противомикробных, антисептических и противовоспалительных активных веществ внутри глазного яблока используют инъекции растворов внутривенно, ретробульбарно (в крайние ткани глазницы), парабульбарно (в клетчатку, окружающую глазное яблоко), субконъюнктивально (в конъюнктиву), супрахориоидально (в пространство между склерой и сосудистой оболочкой глаза), интравитреально (непосредственно внутрь глазного яблока). Дополнительно используют локальное нанесение аппликаций и повязок с противовоспалительными и противомикробными мазями.
Полезно знать: при крупной гнойной полости с риском ее разрыва проводят пункцию стекловидного тела. Содержимое очага удаляют, заполняя пустоту раствором антибиотика.
При неэффективности консервативного лечения эндофтальмита проводят хирургическое вмешательство — удаляют часть стекловидного тела. При серьезном необратимом повреждении структур глаза проводят радикальное удаление глазного яблока — энуклеацию.
Прогноз и профилактика
При своевременном обнаружении и адекватной терапии, начатой на ранних стадиях, воспаление внутри глаза купируется в течение недели, а зрение удается сохранить. При стремительно развивающейся патологии, при осложнениях есть шанс сохранить глазное яблоко, но зрение в 90% случаев оказывается утраченным навсегда.
Для профилактики экзогенного инфекционного эндофтальмита необходимо строго соблюдать меры безопасности при работе с оборудованием, растениями и животными, любыми предметами, способными повредить внешние оболочки глаза. При уже имеющихся травмах, в том числе поверхностных, необходимо провести тщательную асептическую обработку ранки, после чего доставить пострадавшего в клинику с качественной повязкой на глазах. Для профилактики эндогенного воспаления глаза рекомендуется своевременное и качественное лечение любых воспалений и нагноений, даже если они располагаются вдали от органов зрения.
Глазные инфекции глаз – группа болезней, возникающих из-за попадания в орган зрения патогенных бактерий, грибов и вирусов. В статье рассмотрим, какими они бывают и почему возникают.
Распространенные инфекционные заболевания глаз, причины и лечение
Среди самых частых инфекционных офтальмологических болезней – конъюнктивиты, блефариты, дакриоцистит, воспаление нерва зрительного органа, кератит, ячмень, несколько различных видов гнойных глазных инфекций. Их развитие обусловлено проникновением вирусов, бактериальных и грибковых агентов в зрительный орган. Именно это и является главным провоцирующим фактором.
Естественный барьер, который защищает зрительные органы от попадания инфекций, – это веки. Когда человек моргает, конъюнктива увлажняется и очищается – слезная жидкость содержит вещества, нейтрализующие множество болезнетворных микроорганизмов. Несмотря на защиту, иногда возникают инфекционные заболевания глаз. Какие причины их вызывают?
Легкое проникновение инфекции в зрительные органы возникает из-за следующих явлений:
- недостаточные гигиенические процедуры (рук, лица, контактных линз);
- патологии, нарушающие состав и целостность слезной пленки;
- различные травмы зрительных органов;
- снижение иммунитета и болезни, которые ослабляют работу иммунной системы.
Признаки инфекционных заболеваний глаз
Известно множество видов инфекционных заболеваний зрительных органов, все они сопровождаются специфической симптоматикой, по которой можно поставить точный диагноз. Но есть некоторые общие клинические проявления, в большинстве случаев указывающие на инфекцию. Среди них:
- краснота зрительного органа;
- выделения гноя;
- образование засохших корочек в углах глаз после сна;
- чувство инородного тела в зрительном органе;
- отекшие веки и шелушение кожного покрова около глаз;
- дискомфорт и болевой синдром;
- сильная чувствительность к освещению, светобоязнь;
- слезоточивость;
- снижение остроты зрения.
Нужно отметить, что все это может быть признаками и иных патологий, вызванных не инфекцией. Поэтому не рекомендуется заниматься самодиагностикой и выбирать лечение без назначения врача. Если у вас возникли симптомы инфекционных глазных заболеваний, надо незамедлительно посетить офтальмолога, который и назначит терапию.
Виды глазных инфекционных заболеваний
Лечение инфекционных глазных заболеваний всегда выбирается с учетом провоцирующего фактора, который вызвал их развитие. При бактериальном происхождении врач подбирает местные антибиотики – капли, мази, гели.
Если болезнь вызвана вирусами, назначаются противовирусные средства и иммуномодуляторы. С учетом симптоматики в терапии используются медикаменты для снятия воспаления, заживления ран и т. д.
Лечение хронических инфекционных заболеваний глаз более сложное, чем при первичном их проявлении. Важно строго соблюдать предписания врача, не пользоваться в это время контактными линзами, особое внимание уделять гигиене. Результативность терапевтических мер почти всегда прямо связана со своевременным выявлением глазной инфекции.
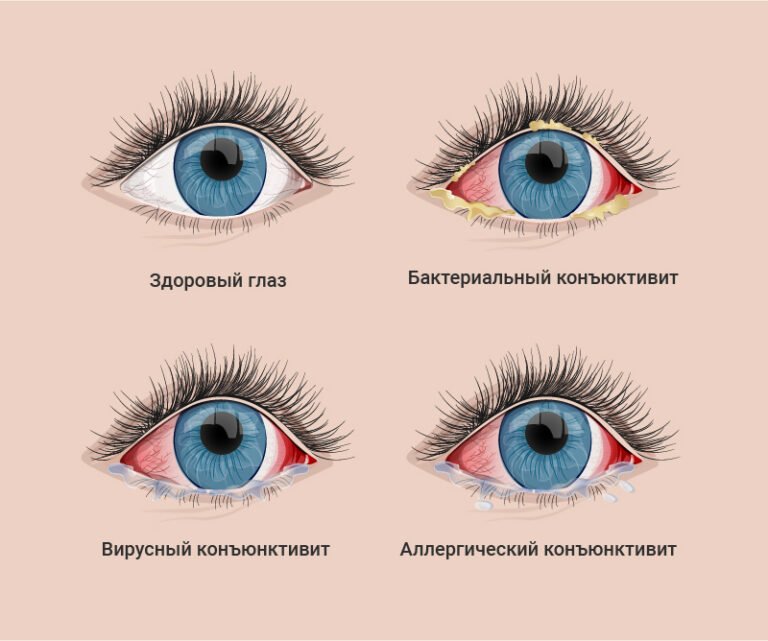
Конъюнктивит
Инфекционный конъюнктивит – это состояние, сопровождающееся воспалительным процессом из-за поражения наружной оболочки глазного яблока. Он является одним из самых распространенных болезней глаз и возникает у людей различных возрастных категорий – от младенцев до пожилых.
Виды инфекционных конъюнктивитов:
- Бактериальный. Причиной развития этой разновидности болезни являются стрептококки, стафилококки, гонококки и прочие бактерии. Заболевание сопровождается выделением из глаз серого или желтого гноя при пробуждении, из-за чего сложно поднять веки, сухостью глазного яблока и расположенных рядом тканей. Инфекционные болезни глаз в таком случае лечатся антибактериальными каплями или мазями, обязательно очищение глаза от накоплений гноя.
- Вирусный. Инфекционные конъюнктивиты глаз, вызванные вирусами, сопровождаются прозрачными и водянистыми выделениями, не содержащими гной. Иногда при заболевании увеличиваются лимфатические узлы в области ушей, появляется боль в этой зоне. Развитие вирусного конъюнктивита часто происходит на фоне инфекционных болезней носоглотки и общего снижения иммунитета. В терапии используются противовирусные капли, содержащие интерферон, средства от герпеса. Для предотвращения присоединения бактериальной инфекции офтальмолог может порекомендовать местные антибиотики в форме мази или капель.
Опасность появления инфекционного конъюнктивита заключается в том, что, если его не лечить, развиваются осложнения – появляются рубцы на конъюнктиве, нарушается слезная пленка. Также возможно поражение зрительного органа в области роговицы, из-за чего серьезно ухудшается зрение.
Блефарит
Воспалительный процесс при этой болезни поражает край века. Провоцирующими факторами могут быть продолжительные воздействия агрессивных веществ, дыма, летучих жидкостей. Также заболевание развивается на фоне хронической инфекции или заражении при травме век.
Блефарит бывает трех форм:
- Простой. Симптомы этой инфекции – покраснение части век с небольшим отеком, процесс не затрагивает прилегающие ткани. Человек при этом ощущает инородное тело в зрительном органе, что вызывает частое моргание. Иногда заболевание сопровождается пенистыми выделениями.
- Чешуйчатый. Край века сильно краснеет и заметно отекает. Характерным симптомом является образование серых или светло-желтых чешуек на веке. Если их отрывать, возникает небольшая кровоточивость. Человек чувствует зуд около глаз, иногда ощущает инородное тело, боль при моргании. Тяжелые формы сопровождаются болевым синдромом и светобоязнью. Часто ухудшается острота зрения.
- Язвенный. Блефариты этого типа – наиболее тяжелые инфекционные болезни глаз. Симптомы, которые ее сопровождают, – это засохший гной у корней ресниц, из-за чего они склеиваются. Если его удалять, появляются язвы, которые не заживают долгое время. Происходит выпадение ресниц, после чего они растут неправильно. Часто присоединяется конъюнктивит.
Гнойная инфекция глаз
Развитие этого заболевания вызывают стафилококки и стрептококки, которые проникают внутрь при повреждении зрительного органа острым предметом. Инфекция протекает в три стадии:
- Иридоциклит. Появляется через 2-3 дня после травмы и сопровождается интенсивной болью глазного яблока при пальпации. Меняется цвет радужки – из-за скопления гноя она становится серой или желтой. Кажется, что зрачок будто погружен в дымку.
- Эндофтальмит. Инфекция поражает поверхность сетчатки. Даже когда глаз закрыт, чувствуются болезненные ощущения. Острота зрения стремительно снижается. При врачебном осмотре обнаруживаются характерные клинические проявления – расширенные сосуды конъюнктивы, позеленевшее или пожелтевшее глазное дно.
- Панофтальмит. Это осложнение эндофтальмита, которое возникает редко при своевременно принятых терапевтических мерах. Гнойный процесс поражает все ткани зрительного органа. Ощущается интенсивный болевой синдром, появляется отечность век, покраснение и набухание слизистой. Через роговицу сочатся гнойные выделения, белок приобретает зеленоватый оттенок. Кожа около глаза становится красной и отечной. Может развиться абсцесс. При запущенных формах болезни необходимо хирургическое лечение. Даже при успешной антибактериальной терапии острота зрения существенно снижается.
Дакриоцистит
Инфекция, при которой развивается воспалительный процесс, поражающий слезной мешок. Причинами возникновения заболевания становится особенность слезного канала. Также такое происходит, когда в слезной железе застаивается жидкость.
Болезнь сопровождается выделением жидкого гноя и слезоточивостью. Слезная железа отекает, приводя к развитию опухоли во внутреннем углу зрительного органа. Если на нее нажать, начинает сочиться гной. В некоторых случаях образуется водянка слезной железы.
Если своевременно принять меры, заболевание легко лечится. Осложнением часто становится кератит и конъюнктивит с небольшим ухудшением зрения.
Кератит
Воспаление, локализованное в тканях роговицы. Как и некоторые другие инфекционные заболевания глаз, может быть в двух формах:
- Экзогенная. Развитие такого вида кератита происходит после химического ожога и проникновения вирусов, грибков, патогенных микроорганизмов.
- Эндогенная форма появляется при ползучей язве роговицы и инфекциях (герпес, грипп, сифилис). В некоторых случаях провоцирующими факторами становятся нарушения обмена веществ или генетическая предрасположенность. В начале болезни на тканях появляется нечеткое желтое пятно, после чего на них образуются язвы, и они отмирают. Площадь пораженной ткани может быть от микроскопической до очень большой, захватывающей всю роговицу. В результате снижается острота зрения, развивается светобоязнь, слезоточивость и мышечные спазмы век. Спустя некоторое время происходит образование язвы. Если не начать лечение, она поражает не только роговицу, но и внутренние структуры зрительного органа. Для лечения назначаются антибактериальные препараты. При небольшом распространении язвы зрение не ухудшается. При большой площади поражения возможно наступление слепоты.
Хориоидит
Это воспаление, которое локализовано сзади сосудистой оболочки. Провоцирующий фактор – проникновение патогенных микроорганизмов в капилляры. На первых стадиях болезнь протекает бессимптомно. Обычно она выявляется случайно на приеме у офтальмолога. При локализации воспалительного процесса в центральной части сосудистой оболочки могут возникать характерные симптомы: искажаются контуры предметов, перед глазами появляются мерцание и вспышки света. Если вовремя не начать лечение антибиотиками, происходит развитие отечности сетчатки с небольшими кровоизлияниями.
Ячмень
Это воспаление сальной железы и луковиц ресниц, которое вызывается стафилококком и стрептококком на фоне снижения функции иммунной системы. Признаки этой глазной инфекции – краснота части века, переходящая в инфильтрацию и отечность. Постепенно краснеют прилегающие ткани, отек конъюнктивы увеличивается. Через 2-3 суток наблюдается образование полости с гнойным содержимым, еще через 2 дня она прорывается, и гной выходит за пределы века, боль и отек уменьшаются.
Правила профилактики инфекционных глазных заболеваний
Снизить вероятность болезней помогут несложные меры:
- строгое соблюдение гигиенических процедур лица и рук;
- отказ от ношения контактных линз во время ОРВИ и других инфекций;
- тщательное очищение линз во избежание проникновения в зрительные органы болезнетворных микроорганизмов;
- избегание контакта с больными людьми;
- укрепление иммунитета путем закаливания, правильного питания, спорта.
Трудно вкратце упомянуть все инфекционные заболевания, поражающие глаз. Первое, что нужно запомнить, – при каждой инфекции обязательно требуются лечебные меры во избежание развития осложнений. Поэтому при возникновении симптомов, характерных для конъюнктивита, блефарита и других инфекционных болезней глаз, надо сразу обратиться к офтальмологу, не заниматься самолечением.

Инфекционные болезни глаз — группа заболеваний, которые вызваны проникновением патогенных (болезнетворных) микроорганизмов, вирусов и грибов.
Блефарит
Очаг воспаления при данном заболевании локализован по краю век. Причинами блефарита обычно становится длительное воздействие едких веществ, дыма, летучих жидкостей, наличие в организме хронической инфекции или инфицирование при травмировании век.
Принято различать 3 формы заболевания: простую, язвенную и чешуйчатую.
Простой блефарит сопровождается покраснением краев век с незначительной отечностью, без распространения процесса на окружающие ткани. Процесс сопровождается ощущением инородного тела в глазу, что заставляет больного часто моргать. Иногда наблюдаются пенистые выделения во внутренних уголках глаза.
Чешуйчатый блефарит сопровождается выраженным покраснением края век и заметной отечностью. Характерным признаком его являются сероватые или бледно-желтые чешуйки у краев век. Их механическое удаление приводит к легкой кровоточивости. Больной ощущает зуд в веках, иногда возникает чувство инородного тела, болезненность при моргании. Запущенные случаи протекают с болью и светобоязнью. Нередко снижается острота зрения.
Язвенный блефарит - наиболее тяжелая форма заболевания. Характерный его признак - засохший гной у корней ресниц, что вызывает их склеивание. После ликвидации корочек образуются медленно заживающие язвы. Ресницы выпадают и часто затем растут неправильно. Нередко сопровождается конъюнктивитом, вызванным распространением инфекционного агента.
Гнойная инфекция глаз
Как правило, ее возбудителем становятся стрептококки или стафилококки, проникающие внутрь при травмировании глаза острым предметом.
Течение заболевания проходит 3 стадии - иридоциклит, эндофтальмит, панофтальмит.
Иридоциклит возникает через пару дней после травмы глаза и сопровождается сильной болезненностью глазного яблока при пальпации. Радужка приобретает сероватый либо желтоватый оттенок из-за скопившегося гноя, зрачок кажется погруженным в некую дымку.

Эндофтальмит является более тяжелой формой гнойного воспаления. Инфекция переходит на сетчатку, даже при закрытом глазе ощущается боль. Острота зрения быстро падает до светоощущения. При обследовании, выявляются характерные признаки - расширение сосудов конъюнктивы, зеленоватый или желтоватый оттенок глазного дна.
Панофтальмит - редкое при своевременном лечении осложнение эндофтальмита. Гнойное воспаление переходит на все ткани глаза. Возникает нестерпимая боль, веки отекают, слизистая краснеет и набухает. Сквозь роговицу сочится гной, цвет белка становится зеленоватым. Кожа вокруг глаза краснеет и отекает. Возможно возникновение глазного абсцесса. Тяжелые случаи заболевания требуют хирургического вмешательства. Даже при успешности терапии антибиотиками, острота зрения заметно снижается.
Дакриоцистит
Воспаление слезного мешка инфекционной природы. Предрасполагающими факторами к заболеванию является особенность слезного канала и застой жидкости в слезной железе.
Заболевание проявляется жидкими гнойными выделениями и слезотечение. Во внутреннем углу глаза развивается опухоль - отекшая слезная железа. При нажатии из нее истекает гной. Иногда может развиться водянка слезной железы.
Дакриоцистит легко излечивается при своевременной терапии. Осложнением его нередко становятся кератит и конъюнктивит с незначительным снижением зрения.
Кератит
Это воспалительный процесс, с локализацией в тканях роговицы. Различают экзогенную и эндогенную формы заболевания и специфические его разновидности (ползучая язва роговой оболочки).
Экзогенный кератит развивается после химического ожога и заражения вирусами, микробами и грибками. Эндогенная форма возникает на фоне ползучей язвы роговицы или инфекционных заболеваний грибковой, бактериальной и вирусной природы (сифилис, герпес, грипп). Иногда причиной могут стать некоторые отклонения обмена веществ или наследственная предрасположенность.
Заболевание начинается инфильтрацией тканей, продолжается - их изъязвлением, а завершается регенерацией.
Инфильтрат является нечетким пятно желтоватого цвета. Площадь поражения варьируется от микроскопической до глобальной, по всей площади роговицы. Его образование приводит к снижению остроты зрения, развитию светобоязни, слезотечению и спазмам мышц век (роговичный синдром).
Через некоторое время образуется язва. При отсутствии терапии она распространяется на роговице и во внутренние структуры глаза.
Заживление ее возможно лишь при проведении антибактериальной терапии.
Если площадь язвы незначительна, острота зрения не снижается. При обширном поражении может наступить слепота.

Кератоконъюнктивит
Заболевание, вызываемое аденовирусом, с поражением конъюнктивы и роговицы.
Передается контактным путем.
С момента заражения до начала заболевания проходит 7-8 дней. Начинается с возникновения головной боли, озноба, слабости и апатии. Затем возникает боль в глазах и покраснение склеры, возникает ощущение инородного тела внутри и обильное слезотечение с выделением из слезного канала слизи.
Конъюнктива краснеет, на ней возникают мелкие пузырьки с жидкостью внутри - характерное проявление аденовирусной инфекции.
При своевременной терапии, через 5-7 дней признаки инфекции исчезают, за исключением светобоязни. В роговице формируются мутные очаги. Полное исцеление происходит спустя два месяца.
Конъюнктивит вирусный
Причина возникновения заболевания – внедрение вирусного агента. Различают несколько форм заболевания, с определенным характером патологического процесса.
Герпетический конъюнктивит характерен для маленьких детей. Воспалительный процесс распространяется за пределы слизистой в окружающие ткани. Может быть катаральной, фолликулярной и везикулярно-язвенной формы.
Самой тяжелой форма заболевания - везикулярно-язвенная. Она проявляется возникновением на слизистой глаза мелких прозрачных пузырьков с жидкостью. Им свойственно самопроизвольное вскрытие с образованием болезненных язв, что вызывает у больных слезотечение и фотофобию.
Через 5-7 дней симптомы заболевания проходят самопроизвольно без дополнительной терапии. Острота зрения не изменяется, на роговице следов не остается.
Конъюнктивит гонококковый
Другое название заболевания – гонобленнорея. Это интенсивный процесс воспаления слизистой оболочки глаза при проникновении гонококковой инфекции. Передается заболевание исключительно при контакте (половой акт, от матери к плоду при родах и пр.).
Первые симптомы гонобленнореи у новорожденных появляются на 3-4 сутки после рождения. Веки отекают, приобретают багрово-красный либо синеватый цвет. Из слезного канала появляются кровянистые выделения. Отдельные участки глаза изъязвляются и мутнеют. В запущенных случаях, развивается панофтальмит с потерей зрения и атрофией глазного яблока. После проведения терапии могут оставаться грубые рубцы на пораженных участках роговицы.
Гонококковый конъюнктивит у взрослых сопровождается общим недомоганием, лихорадочным состоянием, общими болями.
Склерит
Это острый воспалительный процесс в склере глаза. Чаще развивается на фоне вирусных, бактериальных или грибковых общих патологий, как восходящее инфицирование.
Эписклерит – поверхностный склерит, затрагивающий верхний слой склеры. Глаз становится красным, движения его приобретают болезненность. Слезотечение не наблюдается, что считается характерным признаком заболевания, редко развивается светобоязнь, острота зрения не изменяется. На склере появляется инфицированный участок фиолетового или красного цвета, слегка возвышающийся над поверхностью.
Глубокий склерит распространяется в глазные оболочки и в запущенных случаях переходит на окружающие ткани, с поражением ресничного тела и радужной оболочки. Иногда возможны множественные очаги инфицирования, которое нередко вызывает тяжелое гнойное осложнение.
Гнойный эписклерит вызывает стафилококк. Заболевание быстро прогрессирует, поражая оба глаза. При отсутствии терапии, может продолжаться годами, затихая и рецидивируя. В очагах инфицирования склера истончается, зрения заметно падает. При переходе воспалительного процесса на радужку, возможно развитие глаукомы.

Хориоидит (увеит задний)
Это воспалительный процесс позади сосудистой оболочки. Причина его возникновения - занесение микробов в капилляры.
Для заболевания характерно начальное отсутствие симптомов. Как правило, хориоидит обнаруживается случайно на офтальмологическом осмотре.
Если очаг воспаления локализован в центре сосудистой оболочки, иногда наблюдаются характерные признаки: искажение контуров предметов, мерцание и световые вспышки перед глазами.
При отсутствии своевременной антибактериальной терапии, развивается отек сетчатки с микроскопическими кровоизлияниями.
Ячмень
Заболевание является воспалительным процессом в сальной железе и ресничных луковицах, вызванным стафилококковой и стрептококковой инфекцией на фоне ослабления общего иммунитета.
Для него характерно покраснение участка века, которое переходит затем в инфильтрацию и отек. Постепенно покраснение распространяется на близлежащие ткани, отечность конъюнктивы нарастает. Спустя 2-3 дня внутри инфильтрации образуется полость с гноем. На 3-4 сутки от начала процесса, гнойный мешок прорывается с выходом гноя за пределы века, болезненность и отечность стихают. В тяжелых случаях, процесс может распространяться на окружающие ткани.

Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:

Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.

Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Уточнить стоимость той или иной процедуры, записаться на прием в "Московскую Глазную Клинику" Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Читайте также:

