Инфекционные заболевания легких у беременных
Обновлено: 17.04.2024
В связи с высоким уровнем инфицирования беременных в настоящее время, а также опасностью нарушения развития плода и рождения больного ребенка, проблема внутриутробной инфекции плода является одной из наиболее актуальных в акушерской практике. Хотя наличие инфекции у матери и является фактором риска внутриутробной инфекции плода, это не всегда приводит к его заболеванию.
Внутриутробной инфекцией следует считать распространение инфекционных возбудителей в организме плода, сопровождающееся морфо-функциональные нарушениями различных органов и систем, которые характерны для инфекционной болезни. Для подтверждения внутриутробной инфекции необходимо наличие соответствующей клинической картины инфекционного заболевания в сочетании с результатами лабораторных исследований.
Основные факторы риска внутриутробной инфекции плода
- Хронические очаги инфекции в организме матери (в том числе, наличие воспалительных заболеваний матки и придатков матки, мочеполовые инфекции, инфекции, передающиеся половым путем).
- Воспалительные заболевания и структурные нарушения в шейке матки.
- Первичное инфицирование во время беременности или активация инфекционного процесса.
- Патологическое снижение защитных сил организма (иммунитета).
- Уменьшение защитной активности плаценты.
- Неблагоприятные социально-бытовые факторы.
Провоцирующими факторами могут быть: стресс, переохлаждение, ОРВИ, травма, повышенная половая активность, интоксикация и др.
Возбудителями внутриутробной инфекции являются бактерии, грибы, простейшие, микоплазмы, хламидии, вирусы. В основном имеет место сочетание возбудителей.
Влияние и степень повреждающего действия инфекции зависит от
- Вида возбудителя, его активности и массивности обсеменения.
- Срока беременности, при котором происходит инфицирование (чем раньше, тем прогноз менее благоприятный).
- Первичным или вторичным является инфекционный процесс у беременной.
- Степени распространенности и интенсивности воспалительного процесса.
- Путей проникновения инфекции к плоду.
Наибольшую опасность представляют инфекции, с которыми женщина встретилась во время беременности впервые, к которым отсутствует специальный иммунитет.
Клинические проявления внутриутробной инфекции во время беременности не имеют каких-либо специфических характерных черт. В этой связи диагностика внутриутробной инфекции плода в большинстве случаев бывает затруднена. Объективная диагностика возможна только на основании получения сочетания результатов клинических, лабораторных и инструментальных методов исследования. Следовательно, по результатам какого-то одного метода диагностики невозможно судить ни о наличии внутриутробной инфекции, вообще, ни о характере течения заболевания.
В ранние сроки беременности до 12 недель клинически чаще всего будут иметь место явления угрозы самопроизвольного выкидыша, возможна локальная отслойка хориона, развитие и прогрессирование укорочения шейки матки и открытие внутреннего зева, прекращение развития беременности и ее самопроизвольное прерывание.
В более поздние сроки отмечаются явления фетоплацентарной недостаточности , угроза преждевременного прерывания беременности, задержка развития плода, гестоз , анемия , обострение хронических инфекционных процессов, нарушения свертывающей системы крови у беременной и у плода. На фоне инфицирования возможно также прекращение дальнейшего развития беременности ( неразвивающаяся беременность ), преждевременная отслойка плаценты , самопроизвольный поздний выкидыш или преждевременные роды .
Для достоверной оценки состояния фетоплацентарной системы применяют ультразвуковое исследование ( УЗИ ). С помощью допплерографии, которая также относится к методам ультразвуковой диагностики, оценивают интенсивность кровообращения в системе мать-плацента-плод . С помощью кардиотокографии определяют состояние реактивности сердечно-сосудистой системы плода.
По данным УЗИ в ранние сроки беременности (до 12 недель) к признакам, которые могут свидетельствовать о наличии инфекции, могут быть отнесены: недостаточное развитие хориона, запоздалая редукция желточного мешка, несоответствие размеров эмбриона размерам полости плодного яйца (увеличение, уменьшение), анэмбриония (отсутствие эмбриона), отсутствие редукции хорионической полости, повышение локального тонуса матки, сопровождающееся деформацией плодного яйца, отслойка хориона.
В более поздние сроки к эхографическим признакам инфекции могут быть отнесены: несоответствие размеров плода сроку беременности (задержка развития плода); отек подкожно-жировой клетчатки головы плода; многоводие или маловодие; утолщение или истончение плаценты; кальцификаты в печени, в почках, в селезенке, в головном мозге; поликистоз легких, почек плода; растяжение петель кишечника у плода; взвесь в околоплодных водах. На фоне распространения инфекции у плода могут возникать такие пороки развития как фиброэластоз эндокарда, поликистоз легких, микро- и гидроцефалия .
Однако, эти эхографические признаки нельзя считать специфичными только для инфекции. Они могут встречаться и при других осложнениях беременности. Следовательно диагноз внутриутробной инфекции не может быть подтвержден только данными УЗИ. С этой целью используются также микробиологические и серологические исследования. Так, в частности, при исследовании под микроскопом материала, взятого из половых путей (мазок), может быть выявлено повышенное содержание лейкоцитов и различные микроорганизмы. Для идентификации этих микроорганизмов используют бактериальный посев и ПЦР (полимеразная цепная реакция) - диагностику. При серологическом исследовании с помощью иммуноферментного анализа в сыворотке крови обнаруживают специфические антитела (IgM, IgG, IgA) к возбудителям инфекции. Для окончательного подтверждения диагноза при подозрении на инфекционный процесс могут быть использованы такие методы диагностики, как: морфологическое исследование плаценты и исследование крови из пуповины.
Важна также и клиническая оценка состояния новорожденного, включая определение признаков "незрелости" при доношенном сроке беременности, проявление инфекционного заболевания, врожденные пороки развития и т.д. У новорожденного может иметь место энцефалит, гепатит, пневмония, интерстициальный нефрит. Влияние вирусов чаще всего проявляется признаками незрелости, дисэмбриогенетическими стигмами, затяжным адаптационным периодом, значительной потерей массы тела в раннем периоде после родов .
В I триместре беременности (до12 недель) эмбрион (ранний плод) чаще всего не вступает во взаимодействие с возбудителем инфекции, так как он хорошо защищен материнскими факторами защиты от инфекции. Если это и происходит, то чаще всего имеет место неразвивающаяся или замершая беременность. Кроме того, весьма затруднительно оценить преобладающую пользу или, наоборот, вредное воздействие лекарственных препаратов в ранние сроки беременности. Даже при наличии факторов риска никогда нет полной уверенности, что инфекция проникла к плоду, и при этом эмбрион поврежден. Следовательно, более правильно проводить лечение внутриутробной инфекции начиная со II триместра после 14 – 16 недель. Повторные курсы проводят при прогрессировании инфекции и перед родоразрешением в случае манифестного течения заболевания.
Такое лечение может быть начато только после достоверного подтверждения признаков инфицирования плода на основании комплексной диагностики. В рамках специфической комплексной терапии, которая проводится только на основании назначений лечащего врача и под его контролем, в зависимости от вида возбудителя применяют различные антибиотики, противовирусные и противогрибковые препараты.
Несмотря на то, что необходимо устранение инфекции во влагалище и цервикальном канале, применение только одной местной антибактериальной терапии не дает стойкого лечебного эффекта, так как она не влияет на инфицированные околоплодные воды, экстрагенитальные очаги инфекции, а также ухудшает уже существующие нарушения микроэкологии влагалища. Наряду с антимикробным лечением применяют десенсибилизирующие, дезинтоксикационные и общеукрепляющие средства. Для повышения защитных сил организма применяют внутривенное капельное введение иммуноглобулинов. После курса антибактериальной терапии необходимо заняться восстановлением микробиоценоза влагалища, что осуществляется с помощью вагинальные свечей содержащих лакто- и бифидумбактерин.
Профилактические мероприятия для женщин с наличием факторов риска внутриутробного инфицирования плода
- Подготовка к планируемой беременности и устранением всех очагов возможной инфекции в организме.
- Строгое соблюдение личной гигиены.
- Ограничение половой жизни во время беременности при наличии подтвержденной инфекции.
- Ограничение контакта с животными.
- Своевременное лечение инфекционных заболеваний с соответствующим контролем эффективности проведенной терапии.
- Поддержанием активности защитных сил организма.
Для уменьшения осложнений беременности, родов и неблагоприятных исходов для новорожденных профилактика внутриутробной инфекции крайне важна.
Для цитирования: Орджоникидзе Н.В., Тютюнник В.Л. Алгоритм обследования беременных с высоким инфекционным риском. РМЖ. 2001;6:215.
Научный центр акушерства, гинекологии и перинатологии РАМН, Москва
В наступившем третьем тысячелетии у акушеров–гинекологов и неонатологов не вызывают сомнения приоритетность и значимость проблем, связанных с вирусной и/или бактериальной инфекциями, частота которых возрастает из года в год. Отмечено существенное увеличение доли оппортунистических инфекций (герпетической, цитомегаловирусной и др.), развитие которых возможно лишь в условиях иммунодефицита. Нарушения экологии, ускорение ритма жизни, рост стрессовых ситуаций и ятрогенных вмешательств в современных условиях неизбежно приводят к увеличению частоты иммунодефицитных состояний. Классической “моделью” физиологической иммуносупрессии является беременность. Поэтому сочетание инфекции и беременности представляется особо неблагоприятным.
Острые и хронические инфекции играют важную роль в развитии осложнений беременности (самопроизвольные выкидыши, неразвивающаяся беременность, пороки развития плода, преждевременные роды, аномалии прикрепления и предлежания плаценты, плацентарная недостаточность, синдром задержки развития плода и его гипоксия, внутриутробная инфекция и др.) и родов (несвоевременное излитие околоплодных вод, слабость родовой деятельности, острая гипоксия плода, аномалии отделения последа, гипотония матки, кровотечения и др.).
Современной медицинской науке известно до 2500 различных инфекций. Теоретически в период беременности и до ее наступления женщина может заболеть любой из них, и каждая инфекция может оказать негативное воздействие на рост и развитие эмбриона и плода. Спектр возбудителей перинатальных инфекций обширен. К безусловным возбудителям относят вирусы краснухи, цитомегалии, простого герпеса, Коксаки, гепатита В, аденовирус, вирус иммунодефицита человека (ВИЧ) и бактерии – листерии, трепонемы, микобактерии туберкулеза (редко), хламидии. К осложнениям у беременных могут привести и инфекционные заболевания, вызванные некоторыми видами условно–патогенной микрофлоры (стрепто– и стафилококками, Е. coli, клебсиеллой, уреа– и микоплазмами и др.), простейшими (токсоплазмой, плазмодиями – возбудителями малярии), а также грибами рода Candida. Причем известна акушерская аксиома: нет параллелизма между тяжестью инфекционного процесса у матери и у плода. Легкая, мало– или даже бессимптомная инфекция у беременной может привести к тяжелым поражениям плода, вплоть до его инвалидизации или даже гибели. Этот феномен в значительной степени обусловлен тропизмом возбудителей (особенно вирусных) к определенным эмбриональным тканям, а также тем, что клетки плода с их высочайшим уровнем метаболизма и энергетики являются идеальной средой для размножения (репликации) микробов. Именно этим и объясняется большое сходство эмбрио– и фетопатий, вызванных различными инфекционными агентами.
Все вышеотмеченное определяет важное значение алгоритма обследования беременных с высоким инфекционным риском, который включает:
I. Тщательный сбор анамнеза и выявление пациенток группы риска по развитию инфекции. Прежде всего выясняют возраст беременной и супруга (партнера), условия их труда и быта, особенности питания, наличие профессиональных вредностей и вредных привычек (курение, алкоголизм, наркомания, избыточное потребление кофе и др.), генетическую предрасположенность к заболеваниям, данные соматического, аллергологического, акушерско–гинекологического анамнеза. Особое внимание уделяют наличию хронических воспалительных заболеваний гениталий (часто рецидивирующие кольпиты, эктопии шейки матки, хронический эндометрит и сальпингоофорит и др.), дисфункции яичников, длительной внутриматочной контрацепции, бесплодия и т.д. Важное значение имеют и хронические воспалительные процессы в органах мочевыделительной, дыхательной, пищеварительной систем, другие экстрагенитальные заболевания. Необходимы данные о течении предыдущих беременностей (самопроизвольные выкидыши, неразвивающаяся беременность, пороки развития и антенатальная гибель плода, плацентарная недостаточность, хроническая гипоксия и/или задержка внутриутробного развития плода, преждевременные роды, внутриутробная инфекция, аномалии прикрепления плаценты и др.) и родов (несвоевременное излитие околоплодных вод, аномалии родовой деятельности и отделения последа, выраженный травматизм мягких тканей родовых путей и пр.).
Обращают внимание и на заболевания новорожденного (везикулез, конъюнктивит, пневмония, синдром дыхательных расстройств, воспалительные заболевания головного мозга, гипотрофия, тимо– и гепатоспленомегалия, сепсис и др.), наличие в семье детей–инвалидов с рождения, с детским церебральным параличом (ДЦП) или другими заболеваниями центральной нервной системы (ЦНС) различной степени тяжести, с отставанием в развитии.
II. Клинико–лабораторное обследование беременных с высоким инфекционным риском. Оно включает стандартные, специфические и дополнительные методы исследования.
Предварительно выявляют жалобы беременной, проводят общий и гинекологический осмотры.
К стандартным методам исследования относятся: определение группы крови, резус–фактора и титра антител к нему, серологические пробы на RW, ВИЧ, HBs– и HCV–антигены, клинические анализы крови и мочи, биохимические и реологические исследования крови беременной, микроскопия мазка влагалища. У всех беременных регулярно определяют вес, его прибавку, высоту стояния дна матки, окружность живота, измеряют пульс, артериальное давление. После 18–20 недель гестации обязательно выясняют данные о шевелении плода.
При неосложненной беременности до 28–й недели осмотры проводят 1 раз в месяц, с 28–й по 36–ю – 1 раз в 2 недели, а после 36–й недели – каждую неделю. При наличии вирусной и/или бактериальной инфекции наблюдения за беременной осуществляют чаще (как правило, по показаниям).
Весьма информативным является анализ показателей гемостаза. Так, например, при плацентарной недостаточности, которая встречается у беременных с инфекцией примерно в 60% случаев, характерными являются: тромбоцитопения, гиперфибриногенемия, увеличение агрегации тромбоцитов и эритроцитов, а также повышение структурной вязкости крови с развитием хронической формы ДВС–синдрома.
Необходимо также исследовать кровь беременной на титр антител к фосфолипидам, так как в данной группе пациенток именно антифосфолипидный синдром может быть непосредственной причиной самопроизвольных выкидышей и привычного невынашивания.
Назначают УЗ–исследование, в том числе плацентометрию и биометрию эмбриона и плода (в конце I триместра, во II триместре – при сроках гестации 16 и 22 недели и в III триместре – при 33 и 36–38 неделях беременности). Ультразвуковыми признаками внутриутробной инфекции (ВУИ) во II триместре гестации являются: структурные дефекты плода (петрификаты в легких и паренхиматозных органах, перивентрикулярный кальциноз и др.); синдром “инфекции околоплодных вод” (многоводие, утолщение оболочек и др.); плацентарная недостаточность (плацентит, кальциноз, инфаркты плаценты, другие воспалительные и деструктивные изменения). При необходимости УЗИ беременным проводят чаще.
С 19–20 недели гестации методом УЗ–допплерометрии определяют параметры кровотока в системе мать–плацента–плод. Данное исследование при нормативных показателях фето– и маточно–плацентарного кровотока повторяют каждые 3–4 недели, в случаях нарушения гемодинамики – в процессе и сразу после лечения.
С 32–33 недели беременности для оценки функционального состояния внутриутробного “пациента” назначают наружную кардиотокографию (КТГ) плода, определяют его биофизический профиль. КТГ обязательно повторяют перед родами. При наличии патологических значений кардиотокографии (показатель состояния плода (ПСП), вычисляемый по формуле, предложенной В.Н. Демидовым и соавт. [1977], – более 1.0), данный метод исследования повторяют в динамике и после курса терапии хронической гипоксии плода.
У беременных с высоким инфекционным риском обязательным является специфическое обследование на наличие бактериальной и/или вирусной инфекции. Для выявления первой необходим микробиологический анализ посева отделяемого из цервикального канала и заднего свода влагалища. При воспалительных заболеваниях органов мочевыделительной, дыхательной, пищеварительной систем проводят бактериологическое исследование биологических жидкостей (мочи, мокроты, крови, слюны, кала).
Для диагностики вирусной инфекции применяются следующие методы:
1. Вирусологический метод. Материалом для заражения культуры тканей могут служить кровь, цервикальное отделяемое, слюна, моча, амниотическая жидкость (при трансабдоминальном амниоцентезе). Наиболее сложным для интерпретации объектом исследования является моча, так как вирусурия часто наблюдается при бессимптомном течении заболевания. Достоверным признаком вирусной инфекции служит виремия, поэтому идентификация вирусов в крови является основным вирусологическим методом. Известны следующие его варианты: а) традиционное выявление способом культивирования считается достоверным и чувствительным методом диагностики. Но метод требует строгого соблюдения временных рамок доставки материала, занимает довольно много времени (до 2 месяцев), дорогостоящ и потому практического значения сегодня не имеет; б) “проба на оболочку” – экспресс–метод культивирования вируса с определением ранних вирусных антигенов с помощью моноклональных антител. Время выполнения анализа 24–48 часов, чувствительность – 85%; в) сенсибилизирование с предварительной обработкой культур тканей для увеличения чувствительности выделения вирусов.
2. Цитологический метод. Простой и доступный, его чувствительность равна примерно 50%. Возможен цитоскопический анализ осадков слюны и мочи, молока и других секретов после окраски по Папаниколау. Соскобы берутся у беременных со слизистой влагалища и канала шейки матки. Недостатками метода являются необходимость инвазивной процедуры, предварительного установления участка поражения органа, что не всегда возможно, в частности, при диссеминированном процессе.
3. Сероиммунологический метод. Из всех его вариантов для обнаружения специфических антител (проявления иммунного ответа) чаще всего применяется метод иммуноферментного анализа (ИФА). Его чувствительность – 99%, специфичность – 95%. В период беременности обязательным является сероиммунологическое обследование инфицированных женщин не реже 1 раза в 1,5–2 месяца для своевременного выявления IgM–антител или нарастания концентрации суммарных противоцитомегаловирусных антител (диагностически значимо 4–кратное повышение титров IgG в парных сыворотках). Обнаружение IgM–антител и увеличение титров суммарных антител у беременной являются показанием к обследованию крови плода с помощью ИФА, для чего проводят операцию кордоцентеза в сроки от 22 до 32 недель гестации. Серодиагностика дает ретроспективную информацию о наличии вирусов.
Из других сероиммунологических методов важное значение имеет метод прямого выявления вирусных антигенов, который является альтернативой обнаружения вируса в биологических жидкостях. При этом чаще всего используют иммунофлюоресцентный метод (чувствительность 88%).
4. Метод определения вирусного генома. Отличается высокой точностью и чувствительностью. Его разновидностью является метод полимеразной цепной реакции (ПЦР). Метод дает возможность качественного и количественного анализа ДНК вируса в биологических жидкостях и тканях. Достоинствами метода являются высокая специфичность (100%), чувствительность (90–97%), быстрота исследования (несколько часов), возможность определения концентрации вируса и активности инфекции, использования при скрининге сравнительно большого числа образцов. Метод позволяет выявить вирусы в любой клетке, если в ней есть хотя бы одна молекула вирусной ДНК, т.е. хотя бы один вирус. Концентрация ДНК вируса служит надежным прогностическим и диагностическим маркером развития явной вирусной инфекции.
С учетом возможной гипердиагностики вирусная инфекция должна быть верифицирована не менее чем двумя методами. Наиболее достоверная информация о наличии ВУИ и состоянии внутриутробного “пациента” при сроках беременности 16–18 до 32 недель может быть получена в высококвалифицированных акушерских стационарах при бактерио– и/или вирусологических исследованиях околоплодных вод (полученных при трансабдоминальном амниоцентезе) и фетальной крови (при кордоцентезе). В околоплодных водах определяют также уровень альфа–фетопротеина (АФП) (отклонения от его нормативных показателей со срока 17–18 недель гестации указывают на высокий риск перинатальной патологии), биохимические параметры (рН, рО2, pCO2, продукты свободно–радикальных реакций, уровни белка, глюкозы, лактата, креатинина, мочевины, электролитов, ферментов и др.).
Что касается фетальной крови, то в зависимости от полученного при кордоцентезе количества возможно также проведение ее клинического и биохимического анализов для диагностики анемии, гипоксии, гемолитической болезни, исследование кариотипа плода для выявления хромосомных аномалий.
При выявлении вирусной (герпетической, цитомегаловирусной, Коксаки, энтеро– и др.) инфекции обязательным является исследование параметров клеточного и гуморального иммунитета, интерферонового статуса. Известно, что у пациенток с вирусной инфекцией имеет место иммунодефицитное состояние, которое сопровождается нарушениями в клеточном звене иммунитета, с угнетением функциональной активности иммунокомпетентных клеток и клеток моноцитомакрофагального ряда, а также нарушением регуляторных взаимоотношений в иммунной системе. Так, при герпетической инфекции характерным является снижение абсолютного содержания Т–лимфоцитов (СД3 +), по–видимому, за счет значительного снижения Т–хелперов (СД4 +) и увеличения содержания В–лимфоцитов.
К дополнительным методам исследования у беременных с высоким инфекционным риском относятся следующие. При подозрении на порок развития эмбриона или плода возможно проведение биопсии трофобласта и хориона (при сроках от 5–6 до 9–11 недель гестации) с последующим анализом кариотипа. К недостаткам метода относятся: частота самопроизвольных выкидышей 1–3%; неинформативность при дефектах нервной трубки плода до 16 недель беременности; возможность развития аномалий пальцев у плода при проведении биопсии хориона до 9 недель гестации.
Беременным с высоким инфекционным риском показано проведение медико–генетического консультирования.
Перспективным для прогнозирования и диагностики ВУИ представляется определение уровней противовоспалительных цитокинов. Повышение содержания интерлейкина–6 в слизи цервикального канала во II и III триместрах гестации у пациенток со смешанной вирусной инфекцией служит маркером латентно протекающей ВУИ у плода. В то же время снижение уровня интерлейкина–6 в слизи и клетках цервикального канала ниже 250 нг/мл, отсутствие в сыворотке исследуемой крови противовоспалительных цитокинов является диагностическим тестом, дающим информацию об эффективности проводимой терапии.
Заключительный диагноз ставится после морфологического исследования последа и клинико–лабораторного обследования новорожденного.
Таким образом, риск перинатальной патологии у беременных с наличием вирусной и/или бактериальной инфекций оценивают на основании данных анамнеза, физикального и лабораторных исследований. Раннее обращение беременных группы высокого инфекционного риска в современные акушерские центры, соблюдение алгоритма обследования позволяют своевременно выявлять инфекционные заболевания, прогнозировать осложнения у матери и плода, проводить профилактические или лечебные меры, способствующие реальному снижению уровней материнской, перинатальной и детской заболеваемости и смертности.
Для цитирования: Игнатова Г.Л., Антонов В.Н. Бронхиальная астма у беременных. РМЖ. Медицинское обозрение. 2015;23(4):224.
Заболеваемость бронхиальной астмой (БА) в мире составляет от 4 до 10% населения [6, 14]; в Российской Федерации распространенность среди взрослых колеблется от 2,2 до 5–7% [15], в детской популяции этот показатель составляет около 10% [9]. У беременных БА является самым распространенным заболеванием легочной системы, частота диагностики которой в мире колеблется от 1 до 4% [3], в России – от 0,4 до 1% [8]. В последние годы были разработаны стандартные международные критерии диагностики и методы фармакотерапии, позволяющие в значительной степени повысить эффективность лечения больных БА и улучшить их качество жизни (Глобальная инициатива по профилактике и лечению бронхиальной астмы (GINA), 2014) [14]. Однако современная фармакотерапия и мониторинг БА у беременных являются более сложными задачами, поскольку имеют целью не только сохранение здоровья матери, но и предотвращение неблагоприятного влияния осложнений заболевания и побочных эффектов лечения на плод.
Беременность по-разному влияет на течение БА. Изменения течения заболевания колеблются в довольно широких пределах: улучшение – у 18–69% женщин, ухудшение – у 22–44%, отсутствие влияния беременности на течение БА выявлено в 27–43% случаев [7, 8]. Это объясняется, с одной стороны, разнонаправленной динамикой у больных с различной степенью тяжести БА (при легкой и средней степени тяжести ухудшение течения БА наблюдается у 15–22%, улучшение – у 12–22%), с другой стороны – недостаточной диагностикой и не всегда правильной терапией. На практике БА достаточно часто диагностируется лишь на поздних стадиях заболевания. Кроме того, если ее начало совпадает с гестационным периодом, то заболевание может остаться нераспознанным, поскольку наблюдающиеся при этом нарушения дыхания часто относят к изменениям, обусловленным беременностью.
В то же время при адекватной терапии БА риск неблагоприятного исхода беременности и родов не выше, чем у здоровых женщин [7, 10]. В связи с этим большинство авторов не рассматривают БА как противопоказание к беременности [13], а контроль за ее течением рекомендуют обеспечивать, используя современные принципы лечения [14].
Сочетание беременности и БА требует пристального внимания врачей ввиду возможного изменения течения БА на фоне беременности, а также влияния заболевания на плод. В связи с этим ведение беременности и родов у пациентки, страдающей БА, требует тщательного наблюдения и совместных усилий врачей многих специальностей, в частности терапевтов, пульмонологов, акушеров-гинекологов и неонатологов [7].
Изменения респираторной системы при БА в период беременности
В период беременности под влиянием гормональных и механических факторов дыхательная система претерпевает существенные изменения: происходит перестройка механики дыхания, изменяются вентиляционно-перфузионные отношения [2]. В первом триместре беременности возможно развитие гипервентиляции вследствие гиперпрогестеронемии, изменения газового состава крови – повышения содержания РаСО2 [1]. Появление одышки на поздних сроках беременности во многом обусловлено развитием механического фактора, который является следствием увеличения объема матки. В результате данных изменений усугубляются нарушения функции внешнего дыхания, снижаются жизненная емкость легких, форсированная жизненная емкость легких, объем форсированного выдоха за 1-ю с (ОФВ1) [11]. По мере увеличения срока гестации повышается сопротивление сосудов малого круга кровообращения, что также способствует развитию одышки [1]. В связи с этим одышка вызывает определенные трудности при проведении дифференциальной диагностики между физиологическими изменениями функции внешнего дыхания на фоне беременности и проявлениями бронхообструкции.
Нередко у беременных без соматической патологии развивается отек слизистых оболочек носоглотки, трахеи и крупных бронхов [7]. Данные проявления у беременных с БА также могут усугублять симптоматику заболевания.
Ухудшению течения БА способствует низкая комплаентность: многие пациентки пытаются отказаться от приема ингаляционных глюкокортикостероидов (ИГКС) из-за боязни их возможного побочного действия. В таких случаях врачу следует объяснить женщине необходимость проведения базисной противовоспалительной терапии в связи с отрицательным влиянием неконтролируемой БА на плод. Симптомы астмы могут впервые появиться во время беременности вследствие измененной реактивности организма и повышенной чувствительности к эндогенному простагландину F2α (PGF2α) [15]. Приступы удушья, впервые возникшие в период беременности, могут исчезать после родов, но могут и трансформироваться в истинную БА. Среди факторов, способствующих улучшению течения БА на фоне беременности, следует отметить физиологическое повышение концентрации прогестерона, обладающего бронходилатационными свойствами. Благоприятно влияют на течение заболевания увеличение концентрации свободного кортизола, циклического аминомонофосфата, повышение активности гистаминазы. Данные эффекты подтверждаются улучшением течения БА во второй половине беременности, когда в кровоток матери в большом количестве поступают глюкокортикоиды фетоплацентарного происхождения [7].
Течение беременности и развитие плода при БА
Актуальными вопросами являются изучение влияния БА на течение беременности и возможность рождения здорового потомства у пациенток, страдающих БА.
Беременные с астмой имеют повышенный риск развития раннего токсикоза (37%), гестоза (43%), угрозы прерывания беременности (26%), преждевременных родов (19%), фетоплацентарной недостаточности (29%) [1]. Акушерские осложнения, как правило, встречаются при тяжелом течении заболевания. Огромное значение имеет проведение адекватного медикаментозного контроля БА. Отсутствие адекватной терапии заболевания приводит к развитию дыхательной недостаточности, артериальной гипоксемии организма матери, констрикции сосудов плаценты, в результате чего формируется гипоксия плода. Высокая частота фетоплацентарной недостаточности, а также невынашиваемости наблюдается на фоне повреждения сосудов маточно-плацентарного комплекса циркулирующими иммунными комплексами, угнетения системы фибринолиза [1, 7].
Женщины, страдающие БА, имеют большую вероятность рождения детей с малой массой тела, неврологическими расстройствами, асфиксией, врожденными пороками [12]. Кроме того, взаимодействие плода с антигенами матери посредством плаценты влияет на формирование аллергической реактивности ребенка. Риск развития аллергического заболевания, в т. ч. БА, у ребенка составляет 45–58% [12]. Такие дети чаще страдают респираторно-вирусными заболеваниями, бронхитами, пневмониями. Низкая масса тела при рождении отмечается у 35% детей, рожденных от матерей с БА. Наибольший процент рождения маловесных детей наблюдается у женщин, страдающих стероидзависимой астмой. Причинами низкой массы новорожденных являются недостаточный контроль БА, что способствует развитию хронической гипоксии, а также длительный прием системных глюкокортикоидов. Доказано, что развитие тяжелых обострений БА на протяжении беременности достоверно повышает риск рождения детей с низкой массой тела [7, 12].
Ведение и лечение беременных, страдающих БА
Согласно положениям GINA-2014 [14], основными задачами контроля БА у беременных являются:
- клиническая оценка состояния матери и плода;
- устранение и контроль триггерных факторов;
- фармакотерапия БА в период беременности;
- образовательные программы;
- психологическая поддержка беременных.
С учетом важности достижения контроля над симптомами БА рекомендуются обязательные осмотры пульмонологом в период 18–20 нед. гестации, 28–30 нед. и перед родами, в случае нестабильного течения БА – по мере необходимости. При ведении беременных с БА следует стремиться к поддержанию функции легких близкой к нормальной. В качестве мониторинга дыхательной функции рекомендуется проведение пикфлоуметрии.

Принципиальные подходы к фармакотерапии БА у беременных те же, что и у небеременных (табл. 2). Для базисной терапии БА легкого течения возможно использование монтелукаста, для среднетяжелого и тяжелого течения предпочтительно использование ингаляционных ГКС. Среди имеющихся сегодня препаратов ингаляционных ГКС только будесонид в конце 2000 г. отнесен к категории В. При необходимости применения системных ГКС (в крайних случаях) у беременных не рекомендуют назначать препараты триамцинолона, а также длительно действующие препараты ГКС (дексаметазон). Предпочтительно назначение преднизолона.
Из ингаляционных форм бронхолитиков предпочтительно использование фенотерола (группа В). Следует учитывать, что β2-агонисты в акушерстве используются для профилактики преждевременных родов, их бесконтрольное применение может вызвать удлинение продолжительности родов. Категорически исключено назначение депо-форм препаратов ГКС.
Обострение БА у беременных
Основные мероприятия (табл. 3):
Оценка состояния: обследование, измерение пиковой скорости выдоха (ПСВ), сатурация кислорода, оценка состояния плода.
- β2-агонисты, предпочтительнее фенотерол, сальбутамол – 2,5 мг через небулайзер каждые 60–90 мин;
- кислород для поддержания сатурации на уровне 95%. Если сатурация
- продолжить введение селективных β2-агонистов (фенотерол, сальбутамол) через небулайзер каждый час.
При отсутствии эффекта:
- будесонид суспензия – 1000 мкг через небулайзер;
- добавить через небулайзер ипратропия бромид – 10–15 капель, т. к. он имеет категорию В.
При дальнейшем отсутствии эффекта:
- преднизолон – 60–90 мг в/в (данный препарат имеет самый низкий коэффициент прохождения через плаценту).
При неэффективности проводимой терапии и отсутствии в лечении до обострения заболевания пролонгированных теофиллинов:
- ввести теофиллин в/в в обычных терапевтических дозировках;
- вводить β2-агонисты и суспензию будесонида каждые 1–2 ч.
При выборе терапии необходимо учитывать категории риска назначения лекарственных средств для беременных, установленных Physicians Desk Reference:
- бронхолитики – все категории С, кроме ипратропия бромида, фенотерола, которые относятся к категории В;
- ИГКС – все категории С, кроме будесонида;
- антилейкотриеновые препараты – категории В;
- кромоны – категории В.
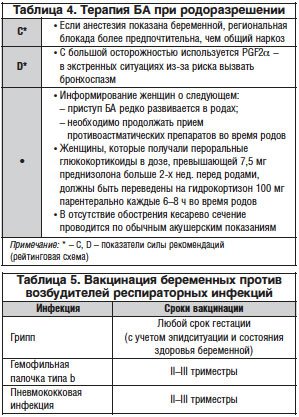
Лечение БА во время родов
Родоразрешение беременных при контролируемом течении БА и отсутствии акушерских осложнений проводится в срок доношенной беременности. Следует отдавать предпочтение родоразрешению через естественные родовые пути. Кесарево сечение выполняется при соответствующих акушерских показаниях. В родах женщина должна продолжать принимать стандартную базисную терапию (табл. 4). В случае необходимости стимуляции родовой деятельности предпочтение следует отдавать окситоцину и избегать применения PGF2α, который способен стимулировать бронхоконстрикцию [7].
Кормящим матерям рекомендованы грудное вскармливание и использование базисной противоастматической терапии как обычно (показатель силы рекомендаций по рейтинговой схеме – С).
Вакцинопрофилактика при ведении беременности [4]
При планировании беременности необходимо провести вакцинацию против:
- краснухи, кори, эпидемического паротита;
- гепатита В;
- дифтерии, столбняка;
- полиомиелита;
- возбудителей респираторных инфекций;
- вируса гриппа;
- пневмококка;
- гемофильной палочки типа b.
Сроки введения вакцин перед беременностью:
- краснуха, корь, эпидемический паротит – за 3 мес. и более;
- полиомиелит, гепатит В – за 1 мес. и более;
- грипп (субъединичные и сплит-вакцины) – за 2–4 нед.
Анатоксины и бактериальные вакцины:
- дифтерия, столбняк – за 1 мес. и более;
- пневмококковая и гемофильная инфекции – за 1 мес. и более.
Схема вакцинации перед беременностью:
Начало вакцинации – не менее чем за 3 мес. до зачатия.
I этап – введение вакцин против краснухи, кори (за 3 мес.), эпидемического паротита, гепатита В (1-я доза), гемофильной палочки типа b.
II этап – введение вакцин против полиомиелита (за 2 мес., однократно), гепатита В (2-я доза), пневмококка.
III этап – введение вакцин против дифтерии, столбняка (за 1 мес.), гепатита В (3-я доза), гриппа (табл. 5).
Сочетание вакцин может меняться в зависимости от состояния женщины и сезона.
Наиболее важна при подготовке к беременности вакцинация против пневмококковой, гемофильной инфекции типа b, гриппа для женщин, имеющих детей, поскольку именно они являются главным источником распространения респираторных инфекций.
БА и беременность – взаимоотягощающие состояния, поэтому ведение беременности, осложненной БА, требует тщательного наблюдения за состоянием женщины и плода. Достижение контроля БА является важным фактором, способствующим рождению здорового ребенка.
Наиболее частыми заболеваниями дыхательных путей у беременных являются острый ринит, ларингит и трахеит . Наибольшую потенциальную опасность для беременной и плода представляют, прежде всего, вирусные инфекции (вирус гриппа, респираторно-синцитиальный вирус). Заболевания, вызванные этими вирусами, приводят к интоксикации, активизации латентной инфекции, поражению внутренних органов.
Проникая через плаценту, вирус может привести к внутриутробному инфицированию, к преждевременному прерыванию беременности, к порокам развития и внутриутробной гибели плода. Кроме того, вирусная инфекция способствует повышенной кровопотери в родах или при прерывании беременности. У беременных чаще выявляются тяжелые и осложненные формы гриппа, пневмонии.
Показаниями для госпитализации в инфекционный стационар беременной с вирусной инфекцией являются: выраженные симптомы интоксикации или тяжелые осложнения (пневмония, миокардит, поражение центральной нервной системы). В остальных случаях возможно лечение дома. Больную следует изолировать. При отсутствии отеков рекомендуется обильное питье (молоко, щелочные минеральные воды). При болях в горле - полоскание отварами трав, обладающими противовоспалительным действием. При кашле следует назначить отхаркивающую микстуру, содержащую термопсис или алтейный корень. Аскорбиновая кислота в дозе 1 г в сутки способствует предотвращению кровоизлияний, профилактике осложнений. Антибиотики при вирусной инфекции не назначают. В большинстве случаев грипп не является показанием к прерыванию беременности. Однако пациенткам, перенесшим грипп в начале беременности, можно рекомендовать более углубленное обследование с использованием ультразвуковой диагностики, с определением уровня сывороточных маркеров (ХГЧ, РАРР-А, АФП) и в ряде случаев с применением инвазивных методов диагностики ( амниоцентез , кордоцентез ). При родоразрешении пациентки в остром периоде заболевания повышается опасность развития послеродовых гнойно-септических осложнений. В период эпидемии гриппа необходимо проведение профилактических мероприятий, направленных на ограничение контактов беременной с окружающими, ношение защитных масок, применение оксолиновой мази, полоскание носоглотки. Принимая во внимание, что иммунизация живой или инактивированной противогриппозной вакциной не влияет на течение беременности, во II и Ш триместрах беременности вакцинация от гриппа возможна. Профилактическое лечение ремантадином, амантадином, ингибиторами нейроаминида беременным и кормящим родильницам не проводят.
Острый бронхит. Физиологические изменения, происходящие во время беременности, в частности, набухание слизистой оболочки бронхов, высокое стояние и ограничение движения диафрагмы затрудняют отхождение мокроты. Эти обстоятельства создают благоприятные условия для затяжного течения острого бронхита у беременных. Бронхит чаще всего развивается вследствие инфекционного, и в частности, вирусного поражения и нередко сочетается с ларингитом и трахеитом.
Обычно на течение беременности острый бронхит не оказывает влияния, однако при его затяжном течении возможно развитие внутриутробного инфицирования плода. В этой связи необходимо лечение заболевания уже на ранних стадиях его развития. Лечение бронхита заключается в борьбе с интоксикацией и восстановлении нарушенной функции бронхов. В этом случае больным назначают питье: горячий чай с медом и лимоном, молоко с содой или со щелочной минеральной водой, липовый чай, отвары чабреца, термопсиса, мать-и-мачехи. Возможно применение отхаркивающих и муколитических средств (бромгексин, бисольвон), а также противокашлевых средств (либексин, глаувент). При осложненном и затяжном течении бронхита, которое сопровождается развитием гнойных процессов, необходимо проведение антибактериальной терапии: со II триместра могут применяться полусинтетические пенициллины, цефалоспорины. При выявлении признаков внутриутробной инфекции применяют максимальные терапевтические дозы препаратов с целью создания необходимой лечебной концентраций антибиотиков в крови плода и околоплодных водах.
Хронический бронхит - это воспалительное заболевание средних и крупных бронхов, имеющее рецидивирующее течение, когда периоды кашля с отделением мокроты, длящиеся по 2-3 месяца, беспокоят пациентку в течение более чем двух лет подряд. Осложнения и опасности хронического бронхита аналогичны таковым при острой форме данного заболевания. Лечение обострения простого хронического бронхита также носит аналогичный характер и направлено на улучшение дренажной функции бронхов и борьбу с интоксикацией. Антибиотики назначают при появлении гнойной мокроты и выраженных симптомах интоксикации. При длительном течении хронического бронхита и частых его обострениях часто отмечается рождение детей с низкой массой тела. При этом не исключается также внутриутробное инфицирование и более высокая частота послеродовых гнойно-воспалительных осложнений. Неосложненный хронический бронхит не является противопоказанием к беременности. В качестве профилактики обострения бронхита во время беременности необходимо обследование и лечении воспалительных заболеваний придаточных пазух носа, санация полости рта. Роды у больных бронхитом протекают, в основном, без осложнений.
Более неблагоприятное влияние на течение беременности, родов и состояние плода оказывает хронический обструктивный бронхит. При появлении признаков бронхообструкции, сопровождающейся латентной дыхательной недостаточностью, беременность переносится труднее. Терапия при данной форме заболевания должна быть направлена на лечение бронхообструктивного синдрома. Для подготовки к родам и выбора метода родоразрешения показана госпитализация в акушерский стационар за 2 недели до родов. Родоразрешение беременных с хроническим обструктивным бронхитом целесообразно проводить через естественные родовые пути. Показаниями к кесареву сечению являются: наличие тяжелых обструктивных нарушений, дыхательная недостаточность 3-4 ст., наличие спонтанных пневмотораксов в анамнезе и сопутствующих заболеваний и осложнений беременности . Прерывание беременности в I триместре показано только при наличии легочно-сердечной недостаточности. В более поздние сроки эти пациентки нуждаются в стационарном лечении, которое направлено на улучшение вентиляционной способности легких, лечение гипоксии. В зависимости от результатов лечения решается вопрос о продолжении беременности и ведении родов.
Пневмония - это инфекционное заболевание легких, преимущественно бактериальной природы. Заболеваемость пневмонией среди беременных составляет 0,12%. Чаще всего (92%) она встречается во II и Ш триместрах беременности. Пневмония у беременных протекает более тяжело, что обусловлено рядом особенностей, связанных с беременностью, а именно: с высоким стоянием диафрагмы, ограничивающим движение легких, с дополнительной нагрузкой на сердечно-сосудистую и дыхательную системы. Возбудителями пневмонии чаще всего являются ассоциации таких микроорганизмов как: пневмококк, гемофильная палочка, а также клебсиелла, золотистый стафилококк, нейссерия, грамотрицательные энтеробактерии. В целом ряде случаев возбудителями пневмонии бывают хламидии, микоплазма, легионелла, риккетсии.
Клинические проявления пневмонии у беременных могут носить стертый характер, напоминая острую респираторную вирусную инфекцию (ОРВИ), и характеризуются умеренным кашлем и незначительной одышкой. При отсутствии должного внимания и лечения это влечет за собой тяжелое и затяжное течение пневмонии. В ряде случаев в качестве осложнений в подобной ситуации может быть формирование абсцесса или пневмосклероза.
При лечении пневмонии у беременных применяют антибиотики - пенициллины или цефалоспорины I и II поколения. При пневмонии средней степени тяжести необходима госпитализация в стационар. При этом в рамках антибактериальной терапии назначают полусинтетические пенициллины или цефалоспорины второй генерации. Лечение тяжелой пневмонии проводят с применением цефалоспоринов III поколения в сочетании с макролидами. Назначение отхаркивающих средств, а также применение банок, горчичников, ингаляций проводят при наличии кашля, болях в горле. Целесообразно проведение жаропонижающей и дезинтоксикационной терапии. При тяжелом течении заболевания вопрос о пролонгировании беременности решается индивидуально. Тяжелое течение пневмонии с выраженной дыхательной недостаточностью при доношенной беременности может быть показанием к экстренному родоразрешению.
Бронхиальная астма представляет собой хроническое воспалительное заболевание дыхательных путей, чаще инфекционно-аллергического характера. Выделяют три стадии этого заболевания: предастма (хронический астмоидный бронхит, хроническая пневмония с проявлениями бронхоспазма), приступы удушья и астматическое состояние. У беременных может встречаться любая из этих стадий.
Характер лечения бронхиальной астмы обусловлен формой заболевания и сроком беременности. Необходимо также учитывать влияние лекарственных препаратов на плод.
Лечение осуществляется под контролем врача. Лечение астмоидного состояния необходимо проводить в стационаре.
Беременные, страдающие бронхиальной астмой, должны находиться на диспансерном учете у терапевта в женской консультации. В ранние сроки беременности показана госпитализация больной в терапевтический стационар для ее обследования и решения вопроса о сохранении беременности. Последующее наблюдение за беременной осуществляется совместно с терапевтом. При ухудшении состояния больной требуется срочная госпитализация при любых сроках беременности. Обязательна госпитализация в стационар за 2-3 недели до родов для обследования и подготовки к родоразрешению. Больные бронхиальной астмой рожают обычно через естественные родовые пути при доношенной беременности. В том случае, если состояние пациентки ухудшается, лечение неэффективно, появляются симптомы легочно-сердечной недостаточности, показано досрочное родоразрешение. Тяжелая дыхательная и легочно-сердечная недостаточность, аномальная родовая деятельность, гипоксия плода служат показаниями для родоразрешения путем кесарева сечения. В раннем послеродовом периоде у женщины, страдающей бронхиальной астмой, возможно развитие кровотечения. Послеродовой период нередко сопровождается гнойно-воспалительными осложнениями. У 15% родильниц наблюдается обострение бронхиальной астмы.
При наличии туберкулеза у беременной , особенно если он несвоевременно выявлен, возможно инфицирование и ребенка. Принимая во внимание наличие современных и эффективных антибактериальных препаратов расширились возможности вынашивания и пролонгирования беременности у женщин с туберкулезом легких.
Заболевание туберкулезом легких выявляется почти в 2 раза чаще в первой половине беременности, чем во второй. Патологический процесс во время беременности, как правило, начинается остро и протекает менее благоприятно по сравнению с таковым, выявленным вне беременности. В целом ряде случаев имеют место тяжелые формы заболевания с распадом легочной ткани и выделением туберкулезной палочки, что нередко сочетается с поражением структур, окружающих легкие, а также трахеи, гортани, бронхов. Однако в основном туберкулез у большинства женщин выявляется в виде ограниченных форм. Процесс с поражением одной доли легкого наблюдается у 70-75% больных.
Обострение туберкулезного процесса в легких во время беременности может происходить в результате нерационального лечения заболевания или вообще при его отсутствии. Определенное влияние на течение заболевания оказывают и изменения в организме, которые происходят во время беременности: снижение иммунологической защиты организма, изменения функции нервной, дыхательной, сердечно-сосудистой систем, почек, гормональная перестройка организма женщины в связи с функционированием фетоплацентарного комплекса. Кроме того, вследствие повышенных потребностей в кальции во время беременности этот элемент может выводиться из обизвествленных очагов туберкулеза, которые при этом размягчаются, что является причиной нового прогрессирования патологического процесса.
Обострение туберкулеза легких в послеродовом периоде часто бывает обусловлено как неэффективным лечением или его отсутствием во время беременности, так и тем, что роды вызывают быструю перестройку всех основных функций организма, а грудное вскармливание ребенка сопровождается повышением ежедневного расхода организмом женщины белков и жиров. Кроме того, после родов из-за опускания диафрагмы может происходить попадание инфекции из патологических очагов легких в их непораженные отделы. Течение беременности у женщин с туберкулезом легких также носит, соответственно, осложненный характер. Повышенная частота развития раннего токсикоза бывает связана с туберкулезной интоксикацией, ведущей к недостаточной функции коры надпочечников и к нарушению электролитного обмена. Более высокая частота анемии вызвана туберкулезной интоксикацией и расходом железа, необходимого для развития плода. Возникновение бывает обусловлено изменением равновесия между системой перекисного окисления липидов и системой антиоксидантной защиты, а также нарушениями центральной гемодинамики, которые имеют место у абсолютного большинства больных туберкулезом легких. При активной форме туберкулеза частота осложнений беременности выше, чем при неактивной.
Из-за недостаточного насыщения крови кислородом и гипоксии у беременных с туберкулезным процессом вследствие легочно-сердечной недостаточности возникает фетоплацентарная недостаточность , происходят преждевременные роды. Туберкулезная интоксикация усиливает эти процессы.
Одним из наиболее частых осложнений в родах является несвоевременное излитие околоплодных вод, что обусловлено инфицированием плодных оболочках и уменьшением их прочности. Общая продолжительность родов при туберкулезе легких меньше, чем у здоровых женщин.
В настоящее время клиническая картина течения обострений туберкулезного процесса легких и вновь возникших очагов инфекции при беременности имеет весьма стертый характер и может маскироваться токсикозами беременности или респираторными заболеваниями.
Наиболее часто туберкулез легких выявляется у беременных при их обращении к врачу с жалобами на слабость, кашель, повышение температуры тела.
Группа риска
- Пациентки с недавно перенесенным туберкулезом - менее 1 года после окончания лечения.
- Пациентки моложе 20 лет и старше 35 лет с туберкулезом любой локализации.
- Беременные с распространенным туберкулезным процессом независимо от его фазы.
- Беременные, имеющие контакты с лицами, у которых установлен туберкулез с выделением или без выделения туберкулезной палочки.
- Беременные с впервые установленным виражом, гиперэргической или нарастающей туберкулиновой чувствительностью (по пробе Манту с 2 ТЕ).
- Беременные, имеющие такие сопутствующие заболевания, как: сахарный диабет , хронические неспецифические заболевания органов дыхания, почек, язвенную болезнь желудка и двенадцатиперстной кишки; употребляющие алкоголь, никотин и наркотические вещества, ведущие асоциальный образ жизни.
Симптомы и диагностика туберкулеза легких у беременных
Подозрение на наличие туберкулеза легких при обследовании беременной обычно вызывают такие жалобы, как: кашель с мокротой или без нее, кровохарканье, боль в грудной клетке , одышка . Другими не менее важными симптомами заболевания являются слабость, потливость, потеря аппетита, отсутствие нарастания или снижение массы тела, длительное повышение температуры до субфебрильных цифр в вечернее время, раздражительность. В подобной ситуации следует уточнить данные о возможном перенесенном туберкулезе в прошлом или о возможном контакте с туберкулезными больными, случаях заболевания туберкулезом в семье, наличии сопутствующей патологии.
При подозрении на активный туберкулез легких необходимо проведение рентгенологического исследования независимо от срока беременности. Боязнь применения этого метода у беременных может привести к запоздалой диагностике далеко зашедшего туберкулезного процесса. В процессе рентгенологического исследования грудной клетки у беременных используются специальные методики и защитные средства, которые сводят к минимуму возможность рентгенологического повреждения плода.
У больных, выделяющих бактерии туберкулеза до начала терапии заболевания, в процессе лечения необходимо ежемесячно контролировать динамику их выделения путем микроскопического исследования мокроты и ее посева на питательные среды. Динамику состояния очагов инфекции в легких можно проследить по результатам рентгенологического исследования органов грудной клетки, проводимого всем женщинам в течение 1-3 суток после родоразрешения.
Лечение туберкулеза легких во время беременности
В настоящее время для лечения туберкулеза легких во время беременности применяют изониазид, рифампицин, пиразинамид этамбутол. Как показывают проведенные исследования, перечисленные препараты не относятся к группе субстанций, вызывающих уродства у плода. Тем не менее, их не следует применять в ранние сроки беременности в период органогенеза (с 3-й по 12-ю недели).
Продолжительность лечения туберкулеза легких может затрагивать не только весь период беременности и продолжаться во время лактации. Особенно это касается тех пациенток, у которых заболевание выявлено во время беременности. В том случае, если проведено соответствующее своевременно начатое рациональное лечение, то к сроку родов и в послеродовом периоде, как правило, наблюдается положительная клинико- рентгенологическая динамика течения заболевания. При этом отмечается прекращение бактериовыделения, закрытие патологических очагов в легких, рассасывание инфильтратов и исчезновение патологического скопления жидкости при плеврите.
Дети, которые рождены от матерей, больных туберкулезом легких, рождаются, как правило, с малой массой тела, что бывает обусловлено как фетоплацентарной недостаточностью во время беременности, которая сопровождается задержкой развития плода, так и большой частотой преждевременных родов .
У таких новорожденных наблюдаются нарушения периода адаптации в первые дни после рождения, что сопровождается изменениями со стороны центральной нервной системы, развитием дыхательных расстройств, большой первоначальной потерей массы тела и поздним ее восстановлением. Эти явления, в первую очередь, бывают обусловлены туберкулезной интоксикацией матери, дефицитом массы тела при рождении, недостаточным количеством высасываемого молока. В раннем периоде после рождения у этих детей чаще наблюдаются нарушения со стороны центральной нервной системы гипоксического происхождения, повышение уровня билирубина, аспирационный синдром, нарушение кровообращения, кровоизлияния и отечный синдром.
Новорожденные от матерей с активным туберкулезом должны быть изолированы сразу после первичной обработки. Грудное вскармливание новорожденных разрешается всем родильницам с неактивным туберкулезом. Вопрос о возможности вскармливания новорожденных родильницами, у которых имеется активный туберкулезный процесс, но прекратилось выделение возбудителей заболевания, решается индивидуально консилиумом врачей с обязательным участием фтизиатра, акушера-гинеколога и педиатра. В том случае, если принято положительное решение о кормлении новорожденного грудью, то на протяжении всего периода вскармливания проводится антибактериальная терапия одним или двумя препаратами. Соблюдаются все меры, направленные на предотвращение заражения ребенка: использование стерильной маски или марлевой повязки в 5-6 слоев и косынки на голову, тщательно мытье рук.
Внутриутробное заражение плода туберкулезом происходит редко. Однако такие случаи имеют место при заносе возбудителей заболевания от матери к плоду. Возникновение врожденного туберкулеза чаще происходит у новорожденных, матери которых заболели впервые во время беременности и не получали соответствующего лечения.
Женщины, больные туберкулезом легких, должны наблюдаться с ранних роков беременности совместно акушером-гинекологом и фтизиатром и должны быть госпитализированы при возникновении осложнений.
Читайте также:

