Инфекционные заболевания нижних конечностей
Обновлено: 19.04.2024
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый - M00.0;
- пневмококковый - M00.1;
- стрептококковые - M00.2;
- вызванные другими уточненными бактериальными возбудителями - M00.8;
- пиогенный неуточненный - M00.9;
- туберкулезный – М01.1;
- гонококковый - M01.3;
- вирусный – М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция – гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
- неспецифическим – то есть, иметь общие симптомы, характерные для воспалительных процессов; вызываются такие процессы гноеродной патогенной и условно-патогенной микрофлорой – стафилококками, стрептококками, синегнойной и кишечной палочками и др.; вызываемые ими воспалительные процессы носят обычно острый гнойный характер и протекают остро, особенно, у детей;
- специфическим – при таком воспалении развиваются, как общие симптомы, характерные для всех артритов, так и симптомы, свойственные данной инфекции; к таким инфекциям относят туберкулезный, бруцеллезный, гонорейный, вирусный, грибковый, паразитарный воспалительные процессы.
Инфекционные артриты имеют два механизма развития:
- бактериально-метастатический – воспаление начинается из-за присутствия в суставе инфекции;
- токсико-аллергический – воспаление развивается за счет общей интоксикации и неадекватного иммунного ответа на внедрение в организм инфекции;
- смешанный – действуют оба механизма.
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
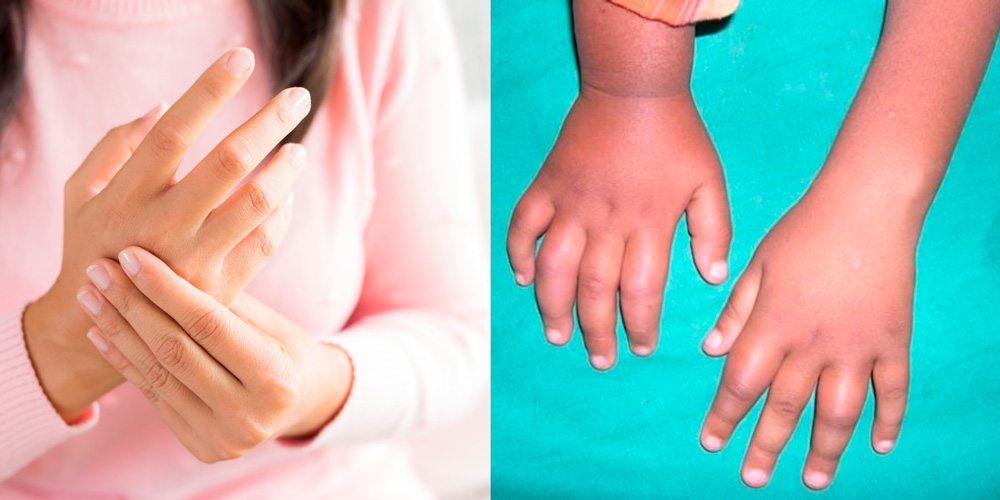
Боли и и отеки характерны для начальной стадии инфекционного токсико-аллергического артрита у детей и взрослых
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
- постоянных или регулярно повторяющихся болях в суставах;
- появлении лихорадки, недомогания в сочетании с болями в суставах;
- отека, гиперемии кожи над суставом в сочетании с лихорадкой у пациентов, уже страдающих хроническим артритом – возможно, к имеющемуся хроническому воспалению присоединилась инфекция;
- появление суставных болей при туберкулезе легких, гонорее, бруцеллезе и др. инфекционных заболеваниях.
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
- Начальная – гнойный процесс без деструкции внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с развитием гнойных процессов в прилегающих тканях.
- Развернутая – гнойный артрит с деструкцией внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с гнойным поражением окружающих мягких тканей.
- Запущенная – с поражением костной и хрящевой ткани:
- А. - без поражения окружающих тканей;
- В. – с гнойным поражением данных тканей;
- С. – с выходом гноя на поверхность тела (свищами).
- Завершающая:
- при отсутствии адекватного лечения – деструкция, неподвижность сустава, инвалидизация;
- при правильном лечении – полное или частичное восстановление функции конечности.
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
- нагноение околосуставных тканей;
- генерализация инфекции, сепсис.
Отдаленные последствия – это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
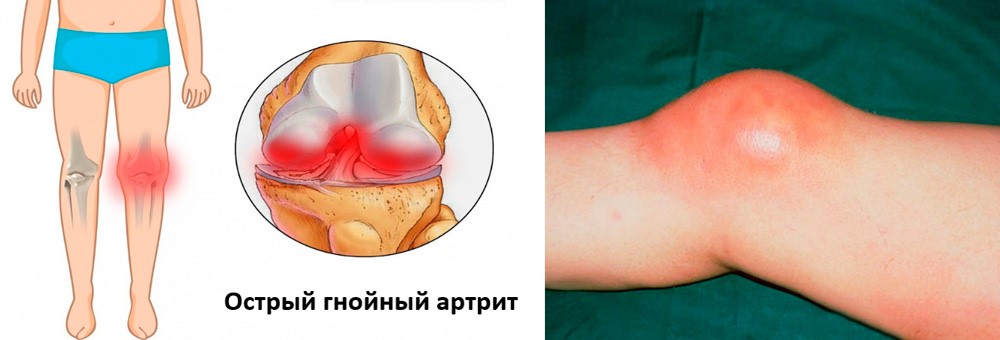
Острый гнойный артрит коленного сустава
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным – при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Без оказания своевременной помощи суставные поверхности быстро разрушаются с ограничением подвижности конечности. При назначении адекватного лечения наступает полное выздоровление.
Септический
Развивается на фоне уже существующего сепсиса – генерализованного инфекционного процесса. Инфекция попадает в суставную полость гематогенным путем - с током крови. Заболевание может протекать в виде:
- бактериально-метастатической формы с симптомами острого гнойного артрита – состояние пациента может быть крайне тяжелым; прогноз заболевания зависит от своевременного лечения;
- токсико-аллергической формы – течение не всегда имеет острый характер, часто протекает подостро с множественным поражением суставов мигрирующего (чередующегося) характера; процесс носит негнойный характер и заканчивается выздоровлением на фоне излечения сепсиса.
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма – это инфекция, вызываемая спиралевидными бактериями – спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
- Через 1-2 недели после укуса клеща появляются повышение температуры тела, интоксикация, скованность мышц и появление на теле в месте укуса клеща покраснения - эритемы, окруженной концентрическими кольцами, распространяющейся на большие участки тела. При своевременном назначении антибактериальной терапии заболевание может закончиться на этой стадии.
- Развивается через 1 – 3 месяца после начала заболевания и проявляется в виде поражений нервной системы (менингитов, невритов с острыми болями) и сердца (сердечных блокад, миокардитов и др.).
- Поражение суставов начинается через полгода (иногда через 2 года) после начала заболевания у генетически предрасположенных людей и протекает в виде сильных суставных болей, доброкачественного рецидивирующего воспалительного процесса, протекающего по типу инфекционно-аллергического артрита с асимметричным поражением 1 – 2 суставов (чаще всего коленного) и заканчивающегося через несколько лет выздоровлением у большинства больных. Но у некоторых пациентов заболевание может переходить в хроническую форму с постепенным нарушением функции конечностей.
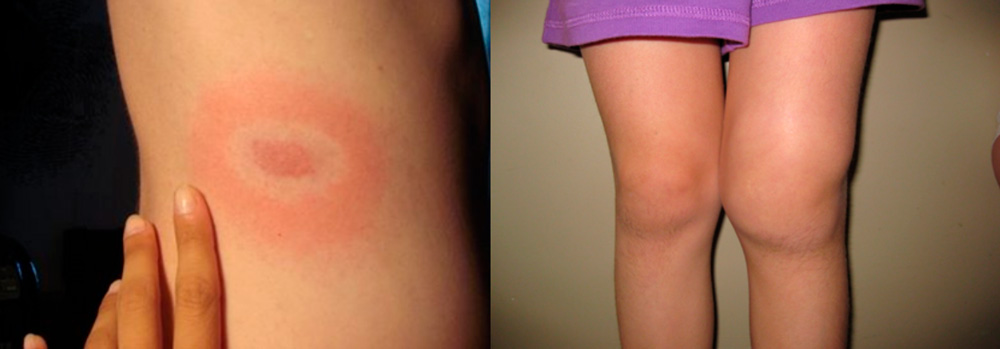
Начальная стадия боррелиоза – мигрирующая эритема и 3 стадия - хронический артрит колена
Вирусный
Развивается на фоне различных вирусных заболеваний:
- Парвовирусная инфекция, вызванная парвовирусом B19 – заболевание протекает с интоксикацией, лихорадкой, кожными проявлениями в виде красных пятен, возвышающихся над кожей папул и точечных подкожных кровоизлияний. Одновременно происходит симметричное поражение суставов. Могут вовлекаться мелкие суставчики кисти, лучезапястные, локтевые, коленные, голеностопные суставы. Симптомы похожи на ревматоидные поражения, но протекают от 3 месяцев до года и имеют благоприятный исход.
- Краснуха – артрит развивается чаще у взрослых женщин на фоне уже имеющихся симптомов краснухи или перед их появлением. У детей такие поражения встречаются редко. Околосуставные ткани отекают, краснеют, появляются сильные боли, нарушающие суставную функцию. Поражение асимметричное с вовлечением мелких суставов кисти, лучезапястных, коленных, локтевых суставов. Артрит продолжается две-три недели, после чего наступает полное выздоровление.
- Вирусные гепатиты В и С – артриты развиваются достаточно часто, но имеют доброкачественное течение и заканчиваются полным выздоровлением. Поражаются мелкие суставы кисти, локтевые, голеностопные и реже другие суставы. Воспаление в суставах обычно начинается до появления желтухи и заканчивается в период ее разгара.
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи – ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи – кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах – это в основном крупные суставы – коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.
Что такое трофическая язва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 17 лет.
Над статьей доктора Густелёва Юрия Александровича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Трофическая язва — это дефект кожных покровов или слизистых оболочек, который образуется из-за некроза мягких тканей. Трофическая язва не заживает продолжительное время (свыше 6 недель) и формируется на фоне различных заболеваний (чаще всего на фоне сосудистых нарушений). В патологическом механизме трофической язвы важную роль играет замедление процессов регенерации [4] [7] [8] . Чаще всего трофические язвы появляются на ногах из-за особенностей кровоснабжения в этой области.
Трофические язвы на ногах:
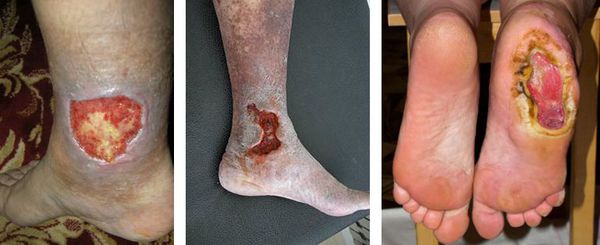
Причины развития трофических язв:
-
, которая развивается из-за варикозного расширения вен нижних конечностей, посттромботической болезни (образования тромбов в глубоких венах на ногах), некоторых врождённых аномалий венозной системы (синдром Клиппеля — Треноне), после операций или имплантации кава-фильтра (специального устройства для остановки тромбов);
- хроническая артериальная недостаточность на фоне заболеваний артерий нижних конечностей, сахарного диабета, гипертонической болезни;
- нейротрофические расстройства после травм позвоночника и/или периферических нервов;
- артериовенозные свищи, как врождённые (синдром Паркса — Вебера — Рубашова), так и приобретённые (после ранений сосудов);
- первичная и вторичная лимфатическая недостаточность (лимфедема);
- посттравматические изменения (после термических и электрических ожогов, отморожений, ранений, остеомиелита, радиационного воздействия, а также пролежней);
- инфекционные заболевания (туберкулёз, болезнь Лайма, герпетическая инфекция, гнойные заболевания, рожистое воспаление);
- злокачественные и доброкачественные опухоли;
- искусственное внешнее воздействие — внутривенное употребление психоактивных веществ, членовредительство;
- сочетание вышеперечисленных причин [2][4][7][8][9] .
Почему трофические язвы чаще появляются на ногах
Основная причина возникновения трофических язв — это варикозная болезнь, именно застой крови в ногах приводит к образованию язвы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трофической язвы
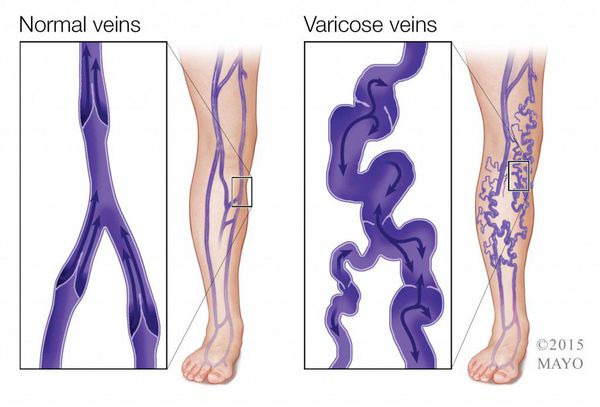
К первым симптомам трофической язвы можно отнести синюшность кожи, зуд и жжение, которые усиливаются со временем. Также для болезни характерен отёк мягких тканей, нарастающий к вечеру. Эти изменения происходят на фоне варикозной болезни, поэтому могут возникать тяжесть в ногах, ночные судороги, увеличение и расширение ретикулярных вен.
Симптомы трофических язв нижних конечностей могут быть разными в зависимости от причины возникновения заболевания [7] .
Венозные трофические язвы сопровождаются отёком нижних конечностей (чаще голеней), изменением цвета и уплотнением кожи на них, появлением зуда, наличием варикозно расширенных вен. Чаще всего язвы при хронической венозной недостаточности локализуются на внутренней стороне голени, чуть выше лодыжки [1] .
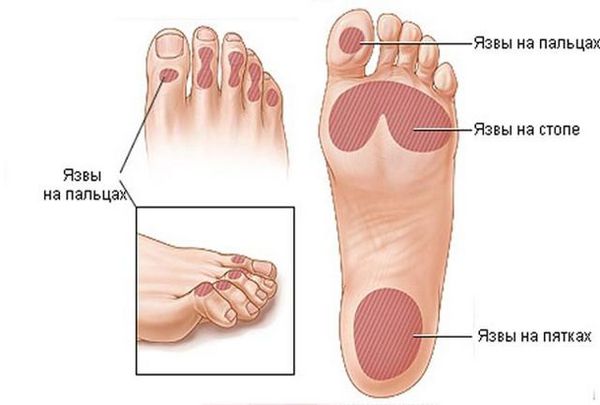
Артериальные язвы чаще образуются на стопе (пальцах, межпальцевых промежутках, на тыльной поверхности, пятке) и гораздо реже на голенях. Они сопровождаются выраженной ишемией (нарушением кровоснабжения, быстрой утомляемостью ног, в некоторых случаях ишемия доставляет неудобства при ходьбе). Нередко такие язвы возникают после незначительных травм: ушибов, потёртостей, порезов и сопровождаются значительным болевым синдромом. Симптоматика довольна специфична: зябкость и похолодание стоп, постепенно прогрессирующая боль ног при физической нагрузке (перемежающая хромота), а в запущенных случаях — и в покое [5] [7] .
Трофическая язва при сахарном диабете является следствием диабетической микроангиопатии (поражения мелких сосудов) и нейропатии (поражения артериол и нервов). Особенностью язв на фоне синдрома диабетической стопы является отсутствие боли из-за гибели нервных окончаний. Такие язвы более глубокие и обширные, чем при поражении крупных артерий, и чаще всего формируются в зоне больших пальцев стоп, нередко на месте натоптышей.
Три вышеперечисленные причины встречаются в 90 % всех трофических язв [2] .
Язва Марторелла, иногда сопровождающая тяжёлую форму артериальной гипертензии, обычно симметрична и чаще располагается сразу на обеих голенях по наружной поверхности. На месте будущей язвы появляются красноватые малоболезненные пятна, затем они медленно изъязвляются, приносят сильную боль и часто инфицируются [7] [8] .
Нейротрофические язвы нередко осложняют течение спинальной травмы, повреждения крупных нервных стволов и разнообразных полинейропатий (множественных поражений периферических нервов). Обычно локализуются в области пятки и часто безболезненны вследствие нарушенной чувствительности. Имеют большую глубину, достигая мышц, сухожилий и даже костей [7] [8] .
Инфекционные язвы могут появляться на местах фурункулов, карбункулов, гнойных экзем. Бывают одиночными и множественными, округлой формы и небольшой глубины, могут выделять гной [4] .
Патогенез трофической язвы
Патогенетические механизмы трофических язв имеют стадийный характер: происходит постепенное увеличение размеров зоны поражения с дальнейшим развитием осложнений. Первоначально на мягкие ткани воздействуют инициирующие факторы и запускают весь патологический процесс.
Например, при хронической венозной недостаточности развитие язв провоцирует формирование повышенного давления крови в венозной системе нижних конечностей. Это сопровождается лейкоцитарной инфильтрацией кожи и подкожной клетчатки, их отеком, и далее, нарушением микроциркуляции.
Основным пусковым фактором появления трофических язв нижних конечностей при заболеваниях артерий является атеросклероз, который провоцирует образование внутрипросветных сосудистых бляшек. Резкое уменьшение кровоснабжение из-за суженного просвета артерии приводит к нарушению капиллярного движения крови и гипоксии (кислородному голоданию).
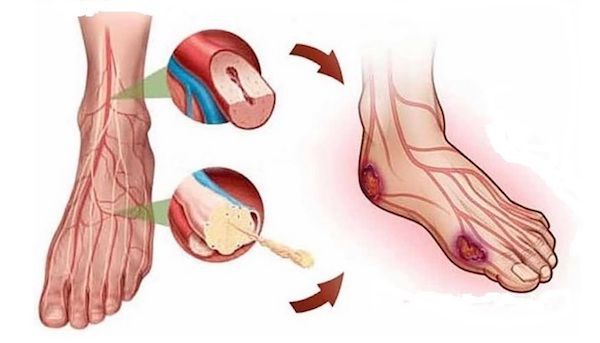
Также некрозы мягких тканей могут манифестировать после эмболии артерии (ее закупорки из-за разрыва бляшки). А при сахарном диабете происходит постепенное закрытие мелких артерий и отмирание нервов, что тоже вызывает ухудшение питания кожи и подкожной клетчатки [4] [5] [7] [8] [9] .
Общим результатом всех инициирующих факторов служит повреждение мягких тканей с постепенным их некрозом. Некроз прогрессирует на фоне замедленного заживления тканей вокруг очага язвы — из-за недостаточности поступления питательных веществ и кислорода. Образовавшийся дефект мягких тканей и есть трофическая язва. Через поврежденную поверхность тела идет потеря плазмы и белков, отмечаются расстройства местного метаболизма, а прогрессирование основного заболевания приводит к увеличению площади и глубины язвы.
Классификация и стадии развития трофической язвы
Классификация трофических язв тесно связана с классификациями основных заболеваний, служащих пусковыми факторами их развития.
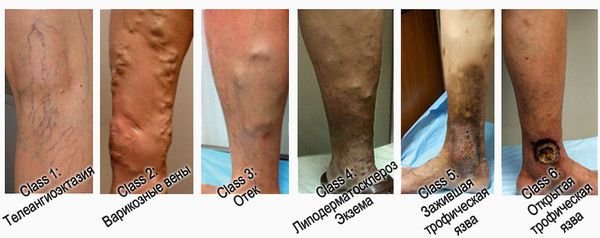
- С1 —присутствуют сосудистые звёздочки;
- С2 — в арикозное расширение подкожных вен диаметром 3 мм и более;
- С3 — отёк нижней конечности на уровне лодыжки;
- С4a — гиперпигментация и экзема;
- C4b — фиброз кожи в зоне хронического воспаления;
- С5 — зажившая язва, оставляющая после себя рубцовые изменения кожи.
- С6 — открытая язва.
Шкально-балльная оценка клинической тяжести VCSS включает в себя описание:
- количества открытых язв (0 баллов — отсутствие, 1 балл — единичная, 2 балла — множественная язва),
- размера (0 баллов — отсутствие, 1 балл — менее 2 см в диаметре, 2 балла — более 2 см),
- длительности существования (0 — отсутствие, 1 — менее 3 месяцев, 2 — более 3 месяцев)
- рецидивирования (0 — отсутствие, 1 — единичная, 2 — многократная [6] .
При артериальных язвах используется классификация облитерирующих (приводящих к закупорке сосудов) заболеваний периферических артерий по Фонтейну – Покровскому. Она отражает последовательные этапы в течении заболевания, которые характеризуются определенными патогенетическими нарушениями и клиническими проявлениями. В неё входят четыре основные стадии: I, IIa/IIb, III, IV. Последняя, IV стадия, описывает трофические нарушения, включая язвы [5] .

Классификаций синдрома диабетической стопы (осложнения сахарного диабета), который также проявляется язвами, несколько. Нейропатические, ишемические и нейроишемические формы диабетической стопы выделяет классификация, тверждённая Консенсусом по диабетической стопе .
Классификация язв по Вагнеру включает пять степеней:
- 0 — отсутствие;
- I — поверхностная язва;
- II — глубина до мышц;
- III — глубокая язва, инфекционные осложнения;
- IV — сухая или влажная гангрена отдельных участков стопы;
- V — сухая или влажная гангрена всей стопы) [2] .
Осложнения трофической язвы
Естественное течение трофических язв часто сопровождается увеличением площади и глубины поражения, что увеличивает риски осложнений. Чаще всего среди них встречается вторичное инфицирование, аррозивные кровотечения (кровотечения при "разъедании" сосудистой стенки) и малигнизация (язвы становятся злокачественными) [7] [8] .
Распространение некроза делает поражение более уязвимым для инфекций. Почти на всех трофических язвах при бактериологическом исследовании обнаруживается сапрофитная, условно-патогенная и патогенная флора. Нередко наблюдаются весьма разнообразные микробиологические сочетания, включающие бактериально-грибковые ассоциации. К самым распространенным инфекционным осложнениям относят:
- дерматиты;
- пиодермии;
- флегмоны;
- рожистое воспаление;
- периостит или остеомиелит;
- тромбофлебиты (сочетание воспаления вены с её тромбозом);
- лимфангиты и лимфадениты, артриты и артрозы.
Проникновение в язвенный очаг анаэробных микробов вызывает газовую гангрену, которая нуждается в безотлагательном хирургическом вмешательстве, вплоть до ампутации больной конечности. Из-за иммунодефицитных состояний может также возникнуть сепсис [4] .
Кровотечения из трофических язв часто развиваются из-за некроза стенки расположенных рядом артерий и вен, могут сопровождаться весьма массивной кровопотерей. Особенно характерно данной осложнение для пациентов с запущенной стадией варикозного расширения вен нижних конечностей [5] [6] .
Малигнизация или озлокачествление с развитием рака кожи как правило наблюдается на фоне длительно существующих, незаживающих трофических язв, которые лечили едкими и агрессивными компонентами (салициловая кислота, берёзовый дёготь) [7] [8] .
Диагностика трофической язвы
Основная задача диагностики — определить основное заболевание, к осложнениям которого и относят трофические язвы. Помимо стандартного сбора жалоб, анамнеза и физикального обследования используют дополнительные методы исследований: клинический анализ крови, биохимический анализ крови, различные гистологические, цитологические и бактериологические исследования, ревматические пробы, определение криоглобулинов, изучение показателей перекисного окисления липидов и антиоксидантной системы, оценка цитокинового профиля и иммунологические исследования [4] [5] [7] [8] .
Аппаратно-инструментальная диагностика проводится с помощью малоинвазивного ультразвукового дуплексное сканирование (УЗДС) артерий и вен [6] .
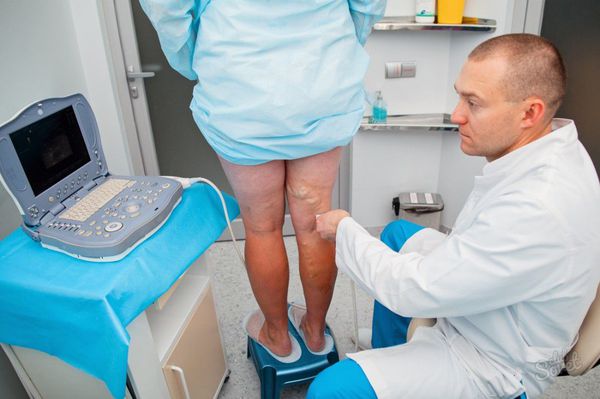
Одновременно с ультразвуковым ангиосканированием целесообразно определять лодыжечно-плечевой индекс систолического давления (отношение кровяного давления в нижней части ноги или лодыжке, к кровяному давлению в руке).
Несмотря на то, что рентгенконтрастная ангиография является наилучшим способом в отношении диагностики заболеваний артериальной системы, которую можно сопровождать современными рентгенохирургическими методами лечения (например, установкой внутрисосудистого стента в поражённую артерию), в последнее время появляются новые эффективные методики — мультиспиральная компьютерная томография-ангиография (МСКТ-ангиография), магнитно-резонансная ангиография [3] [4] [5] .
Нередко для диагностики причин трофических язв нижних конечностей назначаются плетизмография, измерение распределения плантарного давления, инфракрасный анализ мышечного кровотока, суточное холтеровское мониторирование, суточное мониторирование артериального давления, электромиография и радиоизотопные исследования [5] [10] .
Лечение трофической язвы
Как вылечить трофическую язву
Лечение трофических язв включает в себя два компонента: устранение причины их образования, т.е. лечение основного заболевания, и санацию инфекционного очага в зоне трофической язвы [9] [11] .
Воздействие на основное заболевание включает в себя:
- устранение рефлюкса (обратного тока крови) в варикозных венах с помощью современных малоинвазивных эндовенозных методик — лазерной или радиочастотной облитерации;
- восстановление проходимости магистральных артерий с помощью баллонной ангиопластики со стентированием или хирургическая реваскуляризацией;
- коррекцию гликемии при сахарном диабете [3][6][9] .
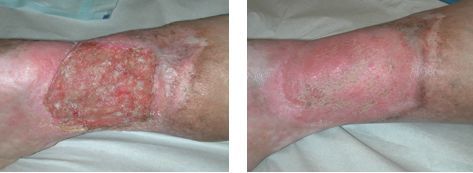
Хирургическое лечение
Лучший способ санации язвенного ложа — первичный хирургический дебридмент (радикальная хирургическая обработка язвы). Вмешательство проводится путем полного удаления мертвых тканей по границе со здоровыми с помощью лазера, ультразвука или гидрохирургических систем под местной анестезией. После хирургической обработки проводится комплекс мероприятий, направленных на стимуляцию грануляций. Если после очищения язвы и достаточном росте грануляций рана не будет зарастать, необходимо будет провести кожную пластику [3] [5] .
Консервативное лечение
Использование антисептиков, красителей (например, "зелёнки"), мазей с антибиотиками и различных подсушивающих паст отрицательно влияет на заживление трофических язв. Длительное применение мазей для лечения трофических язв может значительно замедлить процесс заживления, вызвать аллергические реакции и способствовать резистентности микроорганизмов. Если язва заражена золотистым стафилококком или синегнойной палочкой, то в данном случае может применяться системная антибиотикотерапия(только при неэффективности остального лечения трофических язв) [3] .
Для лечения венозных трофических язв эффективно многослойное бандажирование или ношение компрессионного трикотажа (противоязвенных комплектов). Также используются флеботропные препараты [3] [9] [11] .
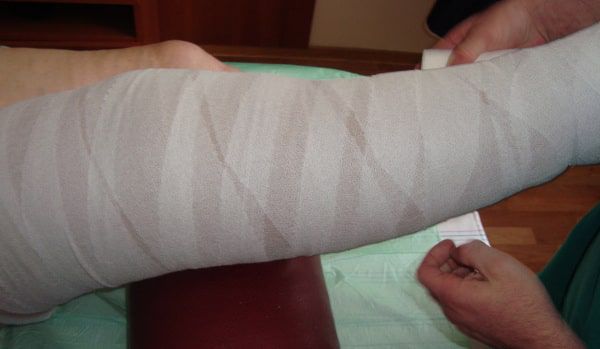
Физиотерапия
При лечении трофической язвы могут применяться физиотерапевтические процедуры, которые дополняют основное лечение. Однако доказать их эффективность крайне затруднительно.
Лечение трофической язвы народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Эти средства могут замедлить процесс заживления и вызвать аллергические реакции.
Лечение диабетической язвы
Лечение диабетической стопы помимо местного хирургического лечения и реваскуляризации конечности включает терапию диабетической остеоартропатии, коррекцию сахароснижающей терапии и использование факторов роста [2] .
Прогноз. Профилактика
Прогноз в отношении трофических язв следует рассматривать только в совокупности с основным заболеванием. Лучше всего поддаются лечению венозные трофические расстройства — при устранении венозного застоя язва быстро регрессирует и заживает. Длительность заживления трофической язвы зависит от тяжести заболевания. При правильном лечении большинство язв заживают за 3 – 4 месяца [12] .
Так как профилактики варикозного расширения вен не существует, при венозных язвах необходимо провести оценку риска ретромбозов и назначить по необходимости "разжижающую кровь" терапию (антикоагулянты) [1] [3] [5] [6] .
Сложнее дела обстоят с язвами артериальной этиологии. Как правило их наличие свидетельствует о далеко зашедшем поражении сосудов и их сильной закупорке. Распространённый атеросклероз артерий нижних конечностей с вовлечением артерий голени может стать противопоказанием к хирургическому вмешательству. В подобных случаях назначается консервативная терапия, а при дальнейшем обострении заболевания может потребоваться ампутация.
Профилактика трофических язв
Профилактика появления язв при заболеваниях артерий нижних конечностей сводится к устранению факторов риска: пациенту рекомендуется отказаться от курения, ежедневного заниматься физкультурой, контролировать липидный спектр крови и соблюдать низкожировую диету [4] [5] [7] [8] .
Профилактика рецидивов трофических язв при сахарном диабете — это комплексный подход: организация постоянного врачебного наблюдения, обучение пациентов правилам ухода за стопами, применение специальной ортопедической обуви и специализированные процедуры по уходу за ногами (лечебный педикюр), которые выполняет подиатр.
Существует ошибочное мнение, что боль в ногах — это проблема пожилых людей. Действительно, со временем нагрузка на опорно-двигательный аппарат ощущается сильнее, проявляются обострения хронических процессов. Однако, пациенты Клинического института мозга — это лица разных возрастных категорий. Они страдают от острых или хронических болевых ощущений в нижних конечностях, которые имеют свои нюансы у каждого. Для комплексного лечения проблемы необходимо пройти диагностику и определить ее причину.
Причины боли в ногах
Самое простое объяснение, почему болят ноги, — это мышечная усталость. Это явление может наблюдаться не только у профессиональных спортсменов, но и у обычного человека после активного дня. Такая боль проходит самостоятельно, если обеспечить ногам полноценный отдых. Другие причины более серьезные и требуют полноценного лечения.
Травмы ног
Повреждения ног при падении или ударе относятся к наиболее частым травмам. Стоит понимать, что локализация боли и ее интенсивность будет зависеть от места повреждения и его сложности. Среди травм нижних конечностей можно выделить ушибы, переломы и трещины костей, растяжения и разрывы мышц, связок и сухожилий. Они также могут быть комбинированными и сочетать несколько повреждений.
Ушибы тканей
Ушибы мягких тканей — это одна из самых неопасных причин боли в ногах. На месте удара образуется характерная припухлость с гематомой. Он будет более выражена на участках с меньшим количеством подкожной клетчатки (на передней части голени, над суставами). Пострадавший может опираться на конечность.
Повреждения костей
В строении нижней конечности человека участвуют крупные и мелкие кости. Так, бедро образовано бедренной костью, голень — большеберцовой и малоберцовой. Стопа состоит из большого количества мелких плоских и трубчатых костей. Чем крупнее кость, тем более опасным будет ее перелом и тем дольше она будет восстанавливаться.
Перелом кости — это полное нарушение ее анатомической целостности. Существует классификация, исходя из которой выделяют простые и сложные переломы, со смещением отломков или без него, а по локализации — диафизарные, проксимальные, дистальные и другие. Перелом костей можно определить по характерным симптомам:
- сильная боль в ноге в момент травмы;
- быстро нарастающая отечность тканей;
- при повреждении сосудов — гематомы;
- нарушение функции конечности;
- при переломах со смещением — деформации ноги.
При трещинах костей боль менее острая, в некоторых случаях пациент продолжает опираться на конечность. Однако, уже через несколько часов развивается сильная отечность, образуется подкожная гематома. Болезненные ощущения не исчезают. Кость становится более хрупкой, и при неосторожных движениях на месте трещины может образоваться перелом.
Травмы мышц, связок и сухожилий
Одна из наиболее распространенных травм — это растяжение мышц. Мышечная ткань состоит из эластичных волокон, которые могут растягиваться до определенного состояния. Если превысить нагрузку на них, некоторые волокна из пучка надрываются. Процесс сопровождается умеренной болью и отечностью, но проходит без последствий. Полный разрыв мускула лечат под гипсом, в некоторых случаях может понадобиться операция.
Связки и сухожилия — это прочные, но малоэластичные структуры. Связки представляют собой тяжи из соединительной ткани, которые удерживают кости сустава в анатомически правильном положении. Сухожилия — это участки крепления мышц к костям. Выделяют несколько степеней повреждения этих структур:
- первая — разрыв небольшого количества волокон из пучка;
- вторая — разрыв более половины волокон;
- третья — полный разрыв связки или сухожилия.
Растяжение связок или сухожилий представляет собой их частичный разрыв. Это сопровождается острой болью в момент травмы и отечностью. Функция конечности может быть частично нарушена. При полных разрывах пациент не может опираться на конечность, наблюдаются деформации или патологическая подвижность сустава.
Болезни суставов (артрит, артроз)
Артрит — это воспаление сустава. Оно может быть острым или хроническим, асептическим или гнойным, односторонним (отдельно возникает боль в правой ноге или левой) или развиваться на двух конечностях. Для каждого вида артрита выделяют комплекс характерных симптомов. Боль может усиливаться после нагрузок или после отдыха (для ревматического воспаления), быть острой, ноющей, стреляющей. Существует несколько разновидностей воспаления суставов:
- травматический артрит — сопровождает ушибы и травмы костей, может беспокоить пациента длительное время после заживления переломов;
- гнойный — развивается при попадании инфекции в полость сустава;
- реактивный — также возникает при воздействии инфекционной микрофлоры, но она проникает в сустав как следствие инфекционных заболеваний пищеварительного тракта или мочеполовой системы;
- ревматический — характеризуется хроническими ноющими болями и отечностью суставов;
- ревматоидный — аутоиммунное заболевание, при котором ткани суставов повреждаются собственной иммунной системой;
- подагрический — на начальных этапах проявляется утренней скованностью суставов, развивается при обменных нарушениях.
Артроз — это дегенеративные изменения в суставах, которые имеют невоспалительное происхождение. В первую очередь, происходит постепенное разрушение гиалинового хряща, который служит защитной прослойкой между костями и амортизирует при ходьбе. Эти процессы могут развиваться при нарушении кровообращения и недостаточном питании тканей. Болезнь проявляется постоянными болями в левой ноге, правой или двух конечностях одновременно и постепенной деформацией сустава.
Заболевания мышц
Самое простое объяснение, почему болят мышцы ног, — это их усталость после физического перенапряжения. Это явление связано с растяжением и микроразрывами мышечных волокон при выполнении упражнений. Существуют и более серьезные причины боли в мышцах нижних конечностей:
- миозиты — воспаление мышц, которое возникает после ударов, травм, инфицирования тканей и других повреждений;
- краш-синдром — размозжение мышц при длительном давлении на них;
- интоксикация с накоплением токсинов в мышечной ткани.
Боль в мышцах ног усиливается при их напряжении. Пассивные движения (во время сгибания и разгибания ноги с помощью рук) менее болезненны. При остром воспалении и повреждении волокон рекомендуется постельный режим, а при переходе процесса в хроническую форму полезно возвращать мышцам эластичность простой гимнастикой.
Болезни связок и сухожилий
При длительной нагрузке на ноги повреждаются в том числе связки и сухожилия. Воспалительные процессы в сухожилиях называются тендинитом, в связках — фасциитом, если воспаляется сухожилие вместе с оболочкой. Это может происходить по нескольким причинам:
- неправильное выполнение упражнений на тренировках;
- недостаток отдыха для ног между интенсивными занятиями спортом;
- избыточный вес;
- низкая скорость восстановительных процессов (в пожилом возрасте, при недостаточном поступлении питательных веществ, обменных нарушениях).
Отличительная особенность боли в связках и сухожилиях — она локализуется около суставов и остается одинаково интенсивной при активных и пассивных движениях. Самая крупная связка (фасция) расположена на нижней части стопы и называется подошвенной. Ее воспаление с последующим окостенением ее волокон — это основная причина появления пяточной шпоры.
Патологии сосудов как причина боли в ногах
Здоровье сосудов — это залог нормального кровоснабжения и питания тканей. В этих процессах участвуют крупные вены и артерии, а также мелкие капилляры. Причиной боли в ногах может быть снижение эластичности сосудистых стенок, их воспаление, а также нарушение свойств крови и появление тромбов. Различают несколько основных заболеваний кровеносной системы, которые могут приводить к боли в нижних конечностях:
- артериальная недостаточность — проявляется перемежающей хромотой (болью в ногах после прохождения небольшого расстояния);
- варикозное расширение вен — пациента беспокоят ноющие боли, отечность ног, на задней и боковых поверхностях можно наблюдать кровенаполненные воспаленные вены;
- тромбофлебит — воспаление вен из-за появления тромбов (сгустков крови).
Вернуть эластичность сосудов можно без операции, но для этого необходимо начать лечение на ранних стадиях. В запущенных случаях тромбы и венозные карманы удаляются хирургическим способом, после чего болезненные ощущения проходят. Однако, операция не дает гарантии, что болезнь не возникнет повторно на другом участке.
Нарушения работы нервной системы
Иннервация нижних конечностей осуществляется нервами поясничного сплетения. Эти структуры отвечают за проведение любых импульсов, в том числе болевых. При их заболеваниях боль будет острой, стреляющей, усиливаться в определенном положении. Выделяют несколько причин, которые могут вызывать болезненные ощущения в ногах:
- остеохондроз — постепенное разрушение позвонков со сдавливанием корешков нервов;
- защемление нерва на любом участке;
- неврит — воспалительный процесс после травмы, переохлаждения или действия инфекции.
Боль может быть спровоцирована повреждением нерва как в месте его отхождения от спинного мозга, так и в периферической части. Более полную картину можно получить после диагностики у врача и проведения тестов на нервную проводимость.
Другие причины
Боль — это результат любых патологий. К ним относятся воспалительные и дегенеративные процессы, хронические заболевания внутренних органов. Грамотный специалист учитывает не только самые распространенные причины появления боли, но и более редкие заболевания. Так, она может косвенно указывать на одну из патологий:
- плоскостопие — из-за неправильного распределения нагрузки на стопу мышцы и связки часто испытывают усталость;
- диабетическая полинейропатия — боль начинается в ступнях ног и связана с поражением нервных клеток при повышенном уровне глюкозы;
- панникулит — заболевание подкожной клетчатки, при котором клетки разрушаются и замещаются соединительнотканными рубцами;
- болезни костей (остеопороз, остомиелит);
- рожа — инфекционная патология, вызванная бактериями-стрептококками, и другие.
Для каждого заболевания существует комплекс характерных клинических признаков. Они могут быть общими для нескольких патологий, поэтому важно провести полную диагностику и определить причину боли.
Методы диагностики боли в ногах
Специалисты Клинического института мозга проведут комплексное обследование по индивидуальному алгоритму. Для каждого пациента подбирается собственная схема диагностики, которая может включать несколько этапов:
- рентгенография — одна из основных методик;
- УЗИ мягких тканей — при боли в мышцах и подкожной клетчатке;
- ангиография сосудов;
- МРТ, КТ — для получения более полной трехмерной картины;
- клинический и биохимический анализы крови;
- исследование суставной жидкости, ее микроскопия и бактериальный посев.
Способы диагностики боли в нижних конечностях назначаются после осмотра и опроса пациента. Грамотный специалист назначит только необходимые анализы, которые за короткое время укажут на причину боли.
Тактика лечения
Выбрать подходящий метод лечения помогут врачи Клинического института мозга. В зависимости от причины боли, терапия может проводиться консервативными или хирургическими методами. Операция необходима только в запущенных случаях и при сложных травмах, требующих сопоставления костных отломков или мягких тканей. В основном, достаточно консервативного лечения, которое включает:
- обезболивающие и противовоспалительные препараты в форме мазей, таблеток, инъекций;
- физиопроцедуры;
- лечебная физкультура и массаж;
- дополнительные медикаменты по необходимости.
Самолечение в домашних условиях может быть опасным. Кроме того, эффективность терапии зависит во многом от сознательности пациента. Со своей стороны, врачи Клинического института мозга уделят время и внимание каждому больному, помогут пройти все необходимые исследования и назначат самые эффективные методы лечения. В нашей клинике есть все условия для диагностики, работает команда специалистов узкого и широко профилей.
Мучительная боль в ногах знакома большинству взрослого населения, но лишь немногие решаются пойти на прием к врачу. Бытует мнение, что боль в ногах – это удел стариков, и ничего, мол, тут не поделаешь. Но практика показывает обратное: в подавляющем большинстве случаев своевременная диагностика и квалифицированное лечение имеют все шансы на успех.
В нашей клинике имеется отделение флебологии, где вам всегда предоставят высококвалифицированную помощь в борьбе с болью в ногах.

Нога (нижняя конечность) состоит из мышц, кожи, костей, суставов и других структур. Все они пронизаны нервными волокнами и содержат болевые рецепторы – любая структура может стать источником болевых ощущений.
У здорового человека боль в ногах может быть связана с физической нагрузкой либо неудобным положением тела – например, с длительным стоянием. У женщин, помимо этого, она случается при беременности и при употреблении некоторых пероральных контрацептивов. На этом останавливаться не будем – рассмотрим лишь случаи боли, обусловленной нарушениями в организме.
Боль в ногах, напрямую не связанная с поражением сосудов, бывает при многих заболеваниях:
- травмы;
- радикулит, ишиас, неврит, диабетическая полинейропатия, туннельные синдромы;
- воспалительные заболевания (миозит, артрит, остеомиелит, тендовагинит, флегмона, рожистое воспаление и др.);
- дегенеративно-дистрофические процессы (артроз, плоскостопие и др.);
- нарушение водно-солевого обмена.
Хирургу-ангиологу необходимо уметь отличать эти состояния от боли, связанной с сосудистыми изменениями в конечностях, так как большинство людей при появлении боли не знают, к какому врачу обратиться за помощью. Именно сосудистые изменения в нижних конечностях часто встречаются и приносят наибольшие страдания больным, именно они требуют особо тщательного подхода к диагностике и лечению.
В медицинской практике употребляются разнообразные названия одних и тех же сосудистых нарушений. Чтобы не запутать читателя, будем придерживаться обозначений, принятых Международной классификацией болезней МКБ-10
Заболевания сосудов ног подразделяются на болезни артерий, вен и лимфатических сосудов.
Заболевания артерий
К боли в ногах приводят:
- атеросклероз артерий нижних конечностей;
- облитерирующий эндартериит;
- облитерирующий тромбангит;
- эмболия и тромбоз артерий.
Атеросклероз артерий нижних конечностей
Среди заболеваний артерий нижних конечностей атеросклероз встречается наиболее часто – почти в 90% случаев. Он относится к облитерирующим болезням сосудов (облитерирующий – приводящий к закрытию, заращению). Раньше заболеванию были подвержены в основном пожилые мужчины. К сожалению, сейчас имеется тенденция к омоложению данного заболевания, и атеросклероз встречается уже и в среднем возрасте. Стали учащаться и случаи заболевания облитерирующим атеросклерозом и у женщин.
Факторы риска хорошо известны – это курение, малая физическая активность, изменение образа жизни, наследственный фактор, гипертоническая болезнь, ишемическая болезнь сердца, сахарный диабет, болезни печени и желчевыводящих путей, ожирение, повышенное содержание холестерина в крови.
В процессе заболевания на внутренних стенках артерий образуются бляшки, состоящие из холестерина, других жиров, кальция и соединительной ткани. Просвет артерий сужается. В состоянии покоя артериальное кровообращение в нижних конечностях может быть достаточным, но при физической нагрузке возросшую потребность мышц в кислороде уже удовлетворить не удается. Мышцы на это отвечают болью, так появляется перемежающаяся хромота. При ходьбе, особенно вверх, возникает боль в икроножных мышцах, вынуждающая больного периодически останавливаться, чтобы она прошла. Если боль возникает во всей ноге – значит, патологическим процессом затронуты артерии на уровне таза. В отличие от радикулита, боль не зависит от резких движений, поворотов туловища.
Вместо боли могут беспокоить судороги, слабость или ощущение тяжести в ногах.
Ноги становятся холодными и бледными, на них не прощупывается пульс. На последней стадии могут образовываться трофические язвы, очаги гангрены. При развитии гангрены для спасения жизни больному может потребоваться ампутация пораженной конечности. Часто, особенно при высоких окклюзиях, при развитии некроза на пальцах ампутацию проводят на уровне верхней трети бедра, так как при более низких ампутациях трудно добиться заживления послеоперационной раны.
Облитерирующий эндартериит
Заболеванию подвержены в основном мужчины среднего и даже молодого возраста. Точная причина болезни до сих пор не известна. Предполагают роль холодовой и механической травмы, а также аутоиммунных процессов.
Поражаются мелкие артерии ног. В отличие от атеросклероза, развивающегося постепенно, облитерирующий эндартериит характеризуется волнообразным течением – обострения чередуются с ремиссиями. Симптомы и осложнения и исходы практически те же – перемежающаяся хромота, возможная ампутация при гангрене и пр.
Облитерирующий тромбангит (болезнь Бергера)
Особенностью облитерирующего тромбангиита и эндартериита является симметричность поражения конечностей и возможное вовлечение в процесс не только нижних, но и верхних конечностей. В то же время атеросклеротическое поражение часто бывает односторонним и поражает почти исключительно ноги.
Эмболия и тромбоз артерий
При эмболии происходит закупорка артерии какой-либо субстанцией (при тромбозе – кровяным сгустком).
В зоне, которую питала закупоренная артерия, возникает разлитая боль. Конечность сначала бледнеет, потом синеет. На ней перестает прощупываться пульс. Появляется онемение, в тяжелых случаях может развиться паралич. В таких случаях, если своевременно не начато лечение, все заканчивается быстро развивающейся ишемией, влажной гангреной и ампутацией конечности.
Заболевания вен
Болью в ногах сопровождаются:
- варикозное расширение вен нижних конечностей;
- флебит и тромбофлебит;
- посттромбофлебитический синдром.
Варикозное расширение вен нижних конечностей
Это заболевание широко распространено и является очень актуальной проблемой медицины и косметологии.
Флебит и тромбофлебит
Флебит – это воспаление вены. Тромбофлебит является осложнением флебита либо варикозного расширения вен нижних конечностей. При тромбофлебите в воспаленной вене образуется тромб. Беспокоят боли, возможны отеки ног.
Тромбоз глубоких вен чреват осложнениями, самые опасные из которых – венозная гангрена конечности (при высокой закупорке и перекрытии всех путей оттока венозной крови) и тромбоэмболия легочной артерии. Риск тромбоэмболии наиболее высок при наличии не фиксированного – флотирующего тромба. Чем крупнее оторвавшийся фрагмент тромба, тем больше вероятность неблагоприятного исхода, вплоть до летального
Нередкое осложнение тромбофлебита глубоких вен – посттромбофлебитический синдром.

Заведующая отделением флебологии в клинике доктора Груздева. Сосудистый хирург, флеболог высшей категории. Стаж работы по специальности - более 19 лет. Член ассоциации флебологов России.
Венозные узлы, сосудистые звездочки, сеточки… Одни врачи все эти симптомы считают проявлениями одной болезни, другие полагают, что заболевания разные. Кто из них прав? И как легче избавиться от этой напасти?
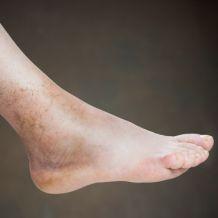
Облитерирующие заболевания периферических артерий характеризуются нарушением притока артериальной крови к ногам. Эти заболевания необходимо обязательно лечить.
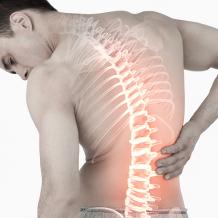
Периодические или постоянные боли в спине возникают почти у каждого современного человека. Почти никто не обращает внимания на дискомфорт или бесконтрольно употребляет обезболивающие препараты, если мучают интенсивные боли. Такой подход может стать причиной серьезных болезней и осложнений в будущем.
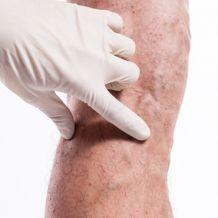
Трофические язвы – дефекты кожи или слизистой оболочки, возникающие после отторжения некротизированной ткани, отличающиеся малой тенденцией к заживлению.
Читайте также:

