Инфекционные заболевания в республике карелия
Обновлено: 19.04.2024
Во всем мире обсуждают распространяющийся по странам новый тип коронавируса: тысячи зараженных и погибших, но уже и более половины выздоровевших. Мы узнали, как в Карелии людей проверяют на заражение неизвестной инфекцией и действительно ли существует большая опасность, или же мир пугает массовая паника…
Агрессивные меры?
О вспышке нового типа коронавируса в городе Ухань в центре Китая сообщили 31 декабря 2019 года. Число заболевших во всем мире по состоянию на 5 марта превысило 95 тысяч, скончалось более 3280 человек, однако уже излечились свыше 53 тысяч. Вирус выбрался за пределы Китая: Италия, Белоруссия, Нидерланды, Иран и другие страны отмечают у себя случаи заражения. В связи с этим глава федерального Роспотребнадзора предложила гражданам РФ либо минимизировать поездки за границу, либо отказаться от них вовсе.
Пришел и в Россию
Несмотря на одобренный ВОЗ российский подход новый вирус уже появился и в России. Так, трое граждан РФ заразились на круизном лайнере Diamond Princess и теперь находятся в изоляции в Казани, а до этого в Тюмене и Чите прошли лечение два гражданина Китая.
Шестой случай произошел недавно — в начале марта стало известно, что у вернувшегося из Италии жителя РФ подтвердился коронавирус COVID-19. Заболевшего госпитализировали в одну из московских больниц, еще 11 человек из его окружения и 13 пассажиров рейса, которым летел мужчина, также доставили в медучреждение для обследования . Другие 83 пассажира были помещены на карантин. В итоге в изоляции оказалось сразу более 100 человек…
Других жителей РФ, возвращавшихся из зарубежных стран, также продолжают госпитализировать. Под наблюдение взяли и двух жителей карельского города Костомукша, которые приехали домой из Италии — одного госпитализировали, второго оставили дома. Первые анализы отправлены на исследование в Петрозаводск.


Любая угроза — изоляция?
Сейчас в Карелии не хотят допустить ни малейшей угрозы. Это показал случай с китайским студентом в Петрозаводске: в начале февраля он был госпитализирован с подозрением на коронавирус. Однако в середине месяца Республиканская инфекционная больница получила результаты исследований из Центра гигиены и эпидемиологии Санкт-Петербурга: нового заболевания у студента не было. Молодой человек пробыл в изоляции из-за ОРВИ.
Другой случай произошел 17 февраля: Петрозаводчанин и бригада скорой помощи попали в инфекционную больницу из-за неудачной шутки. В тот день полицейские подошли к нетрезвому мужчине, который пожаловался на плохое самочувствие. Прибывшим к месту сотрудникам скорой помощи он сообщил, что недавно вернулся из Китая и может быть болен новым коронавирусом. Горожанина и врачей сразу госпитализировали в инфекционную больницу, а на утро мужчина признался, что про Китай и заболевание пошутил. Однако после такого признания его и бригаду скорой помощи отпустили не сразу.


В Карелии коронавируса пока нет, но в республике готовы встретить его во всеоружии , рассказал главный инфекционист региона Михаил Тищенко. В министерстве здравоохранения постоянно проходят заседания, на которых обсуждают подготовку и план работы, сейчас готовятся рекомендации по маршрутизации больных, если они появятся в Карелии.
Сбор анализов в специальные пробирки и особую упаковку тоже уже отработан. При подозрении на коронавирус у человека берутся определенные анализы. Они отправляются в лабораторию в Центре гигиены и эпидемиологии на улице Пирогова в Петрозаводске, а после — в Санкт-Петербург и дальше по инстанции. При первом случае подозрения на коронавирусную инфекцию, когда госпитализировали студента консерватории из Китая, результаты ждали долго — порядка двух недель. Сейчас этот процесс ускорится, заявил главный инфекционист Карелии. По его словам, через какое-то время в России должны появиться экспресс-тесты, которые сразу будут определять заболевание.
Проверяют вернувшихся из Китая?
Как рассказала одна из уроженок Петрозаводска, приехавшая недавно из Китая в карельскую столицу, по возвращению ей позвонили из поликлиники и попросили сдать анализы. При этом сама девушка на состояние здоровья не жаловалась: ни повышенной температуры, ни кашля, ни насморка у нее не было.
По ее словам, из поликлиники девушке звонили на протяжении двух недель и вежливо спрашивали о ее самочувствии. В конце инкубационного периода горожанке позвонила заместитель главврача и спросила, может ли к ней приехать лаборант, чтобы взять анализы. Девушка согласилась.

Карельский Роспотребнадзор предупредил, что в 12 муниципальных образованиях (Сортавальский, Кемский, Кондопожский, Лахденпохский, Олонецкий, Питкярантский, Прионежский, Пряжинский, Пудожский, Сегежский, Суоярвский и г. Петрозаводск) есть риск заразиться туляремией.
Во всех случаях заболевшие отмечали укусы насекомых, которые в природе являются переносчиками данного заболевания.
Сложившаяся ситуация по туляремии обусловлена циркуляцией возбудителя туляремии среди мелких млекопитающих (грызунов). Грызуны являются источником инфекции.
Туляремия – это острое инфекционное заболевание токсико-аллергического, реже септического характера. Восприимчивость к ней людей 100%, без различия пола и возраста. Больной человек не заразен.
Инкубационный (скрытый) период, как правило, составляет 3-7 дней.
Без назначения специфического антибактериального лечения течение заболевания принимает затяжной характер.
Характерными симптомами являются — повышение температуры тела до 40 градусов, головная боль, слабость, боли в мышцах, отмечается воспаление лимфатических узлов и прилежащей к ним ткани (образование бубона), расположенных близко к месту укуса.
Как происходит заражение:
— при укусе инфицированными кровососущими членистоногими (комарами, слепнями, клещами),
— при соприкосновении с больными или павшими грызунами и зайцами через поврежденные и неповрежденные кожные и слизистые покровы,
— при употреблении продуктов питания, сельскохозяйственных продуктов и воды (колодезной, горных ручьев и других открытых водоемов), контаминированных возбудителем туляремии от больных грызунов,
— при вдыхании воздушно-пылевого аэрозоля, образующегося при переработке зерна, перекладке сена, соломы, контаминированных возбудителем туляремии от больных грызунов.

В частности, по словам чиновника, в Карелии созданы запасы лекарств, которые эффективны на первом этапе, медицинских масок, перчаток, костюмов и т.д. Вот аппаратов ИВЛ не хватает, но в ближайшие пару месяцев Минздрав собирается эту проблему решить.
По словам Охлопкова, на данный момент в Карелии развернуто больше двух сотен инфекционных коек: в Республиканской инфекционной больнице — 165 (из них 42 в 21 боксе), в центральных районных больницах – 42 койки (из них 32 боксированные). Работают по всей республике 28 врачей-инфекционистов. Подготовлен список врачей, которые в случае необходимости будут работать 24 часа в сутки, не покидая стен стационаров (чтобы они не заражали свое ближайшее окружение).
Кроме того, в Карелии собираются перепрофилировать 7 стационаров. По особому указанию, в случае массового поражения, их в течение двух суток готовы перевести на прием больных с инфекционным заболеванием.
Далее идет госпиталь для ветеранов войн.
Это будет своеобразный центр коронавируса, — пояснил Михаил Охлопков. — Мы закрываем госпиталь ветеранов. 6-й этаж будет полностью под реанимационные койки, 5-й этаж будет для палат с кислородной поддержкой, на 2-м этаже тоже будет реанимационное отделение для особо опасных терминальных больных с коронавирусной инфекцией. И 3-й этаж — для долечивания больных.
Детская городская больница перепрофилирована под банальные пневмонии и ОРВИ.
— Наше население всё равно продолжает болеть, и мы этот поток детей перенаправили детскую городскую больницу, — говорит министр.
Кроме этого, железнодорожная больница будет работать только на больных с коронавирусной инфекцией.
Хирургическая помощь больным с этой инфекцией будет оказываться только в больнице РЖД, — уточнил чиновник. — Есть там у нас еще дополнительные этажи и помещения. Туда будут переводиться больные с новой коронавирусной инфекцией для дальнейшего лечения, чтобы повысить оборот коек инфекционной больницы.
Далее: роддом имени Гуткина (филиал гинекологического отделения на улице Луначарского) будет работать для женщин с острой гинекологической патологией, у которых имеется коронавирусная инфекция.
— Беременные женщины с коронавирусной инфекцией будут переводиться в роддом Гуткина, — пояснил Михаил Охлопков.
Еще в списке есть Республиканская больница имени Баранова и госпиталь ветеранов.
Здесь у нас есть некоторые разночтения, — признался чиновник. — Но все-таки мы окончательно уже решили, что для больных с гемодиализом мы организуем дополнительные палаты в госпитале для ветеранов, на одном из этажей. Дело в том, что буквально вчера мы думали совершенно иначе, но поняли, что это должно быть с минимальным каким-то количеством транспортировок для таких больных.
На случай массового поражения определена резервная больница — Республиканский наркологический диспансер.
На данный же момент в республике больницами, которые будут обследовать здоровых людей, определены Республиканская инфекционная больница и Республиканский кожно-венерологический диспансер.
Мы проработали вопрос привлечения волонтеров и раздачи листовок, — пояснил министр. — Мы полностью переосмысли работу колл-центра. В первые дни туда невозможно было дозвониться. Мы поставили дополнительно четырех операторов. И еще поставим двоих. Они будут в электронном виде составлять анкеты и централизованно передавать их в медицинские организации. Это сократит обработку данных в два раза.
Определены также три организации, которые будут дистанционно выдавать листы нетрудоспособности по заявлениям граждан: кожно-венерологический, туберкулезный и наркологический диспансеры.
— Понимая, что у жителей не у всех есть электронно-цифровые подписи, наши медицинские работники будут приходить и очно, и оформлять дистанционно больничный лист, — пояснил министр.
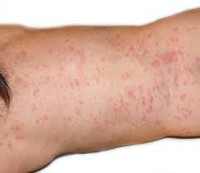
Карельская лихорадка - острая природно-очаговая вирусная инфекция (возбудитель - вирус Edsbyn 5/82) с трансмиссивным механизмом передачи. Клиническое течение карельской лихорадки характеризуется лихорадочно-интоксикационным синдромом, артралгиями, полиартритом, кожными высыпаниями. При диагностике карельской лихорадки опираются на данные эпиданамнеза и серологического исследования, демонстрирующего 4-кратное нарастание титров антител. С целью лечения карельской лихорадки применяются противовирусные препараты, иммуностимуляторы, антигистаминные средства, НПВС, глюкокортикостероиды.
Общие сведения

Причины карельской лихорадки
Карельская лихорадка вызывается РНК-геномным вирусом Edsbyn 5/82, принадлежащим к семейству Togaviridae (тогавирусов), роду Alphavirus (альфавирусов) группы А. Вирус слабоустойчив во внешней среде, быстро погибает при нагревании, изменении рН, воздействии дезинфектантов и детергентов, органических растворителей, УФ-излучения.
Отдельные клинические проявления карельской лихорадки могут сохраняться до 2-х лет, а антитела класса IgM выявляются на протяжении 4-х и более лет, что указывает на длительное персистирование вируса в организме. После перенесенной карельской лихорадки формируется стойкий иммунитет; повторные случаи заболевания не развиваются.
Симптомы карельской лихорадки
Длительность инкубационного периода составляет от 3 до 14 дней (в среднем одну неделю). Карельская лихорадка манифестирует остро, с субфебрилитета (примерно в 30% случаев с фебрильной температуры), артралгий и экзантематозных высыпаний. Лихорадочно-интоксикационный синдром (слабость, миалгии, головная боль) выражен умеренно или слабо, однако с первых дней заболевания больные жалуются на суставные боли. Нередко развивается клиническая картина мигрирующего полиартрита преимущественно крупных суставов (лучезапястных, локтевых, голеностопных, коленных, тазобедренных, реже плечевых, пальцев рук и ног). Артралгия и артрит носят пролонгированное течение, нередко сохраняясь от 3–4 месяцев до 2-х лет. В большинстве случаев болезненность, припухлость и ограничение подвижности суставов не сопровождаются их структурными изменениями.
На 2-3 сутки течения карельской лихорадки клиническая симптоматика дополняется розеолезно-папулезной экзантемой – обильной мелкой полиморфной сыпью. Вначале на коже образуются отдельные пятна диаметром около 1 см, из которых затем формируются папулы и частично везикулы. Зуда и слияния сыпи не отмечается. Экзантема локализуется на туловище и конечностях, щадя лицо. Кожные высыпания сохраняются в течение 5-10 дней; после их исчезновения видимых следов на коже не остается.
В типичных случаях карельская лихорадка протекает в легкой форме и заканчивается выздоровлением через 7-14 дней. Однако при переходе инфекции в хроническое течение возможны инвалидизирующие последствия и потеря трудоспособности из-за нарушения функции суставов.
Диагностика и лечение карельской лихорадки
При диагностике карельской лихорадки следует обращать внимание на эпидемиологические данные (нахождение больного в эндемичной местности, сезонность заболевания, укусы комаров), а также клинические критерии (поражение суставов, наличие экзантемы). Правомочность предполагаемого диагноза подтверждается после проведения серологического исследования (ИФА крови), при котором определяется 4-х кратное нарастание титра антител.
Вопрос о разработке специфического лечения карельской лихорадки остается актуальным. В качестве этиотропных средств возможно использование противовирусных препаратов (инозин пранобекса, умифеновира), иммуностимуляторов (альфа интерферона), иммуномодуляторов (интерферона). Кроме этого, проводится симптоматическая терапия, направленная на купирование ведущих симптомов, с применением жаропонижающих, антигистаминных, нестероидных противовоспалительных средств. При выраженных суставных и кожных проявлениях показан прием глюкокортикостероидов. Пациенты, перенесшие карельскую лихорадку, должны находиться на диспансерном наблюдении у терапевта или ревматолога.
В связи с неразработанностью специфической иммунопрофилактики карельской лихорадки, в целях предупреждения заболеваемости рекомендуется использовать средства индивидуальной защиты от комаров во время пребывания в эндемичных районах.
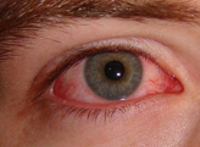
Крымская геморрагическая лихорадка – острая арбовирусная инфекция с характерной природной очаговостью, протекающая с явлениями токсикоза и тромбогеморрагическим синдромом различной степени выраженности. Для крымской геморрагической лихорадки типично острое начало с двумя волнами лихорадки, головные, мышечные и суставные боли, геморрагические высыпания на коже и слизистых, кровоизлияния и кровотечения. Диагноз крымской геморрагической лихорадки основан на клинико-эпидемиологических данных, результатах ИФА, РНГА, ПЦР. Лечение крымской геморрагической лихорадки включает проведение дезинтоксикационной терапии, введение специфического иммуноглобулина или иммунной сыворотки, противовирусных, гемостатических средств, препаратов крови и кровезаменителей.
Общие сведения
Крымская геморрагическая лихорадка (геморрагическая лихорадка Крым-Конго, среднеазиатская геморрагическая лихорадка, КГЛ) – зоонозное природно-очаговое заболевание, вирусный возбудитель которого передается человеку кровососущими клещами. Крымская геморрагическая лихорадка относится к группе клещевых геморрагических лихорадок; является опасным инфекционным заболеванием с коэффициентом летальности 10-40%. Характерна для теплого климата степной, лесостепной и полупустынной зон; встречается в Крыму, Центральном Предкавказье и на сопредельных территориях, в Китае, некоторых странах Европы и Африки. Уровень заболеваемости КГЛ выше у лиц, занятых сельскохозяйственным производством – уходом за животными, заготовкой сена, забоем скота. Крымская геморрагическая лихорадка чаще выявляется у мужчин от 20 до 40 лет. Крымской геморрагической лихорадке свойственна весенне-летняя сезонность, связанная с активностью клещей.

Причины
Возбудителем крымской геморрагической лихорадки служит РНК-геномный вирус рода Nairovirus, семейства Bunyaviridae, способный репродуцироваться при двух температурных интервалах – 36-40° и 22-25°C. Это позволяет вирусу размножаться как в организме человека и позвоночных животных, так и в организме кровососущих насекомых. Вирус крымской геморрагической лихорадки чувствителен к нагреванию (мгновенно инактивируется при кипячении), действию детергентов, дезинфектантов. Источником вируса крымской геморрагической лихорадки в природе выступают грызуны (ежи, зайцы, мыши), мелкий и крупный рогатый скот (овцы, козы, коровы), а также свиньи, лошади, собаки и птицы. Специфическими переносчиками являются паразиты млекопитающих – свыше 20 видов иксодовых клещей, в основном, пастбищные клещи рода Hyalomme.
Основной механизм передачи крымской геморрагической лихорадки – трансмиссивный, при присасывании и укусах инфицированных иксодовых клещей. Возможны также контактный (при раздавливании клеща, попадании на поврежденную кожу инфицированного материала больных животных и человека) и аэрогенный пути передачи (при содержании вируса в воздухе). Имеет место внутрибольничное инфицирование, происходящее при недостаточной обработке и стерилизации медицинских инструментов и оборудования, многоразовом использовании игл. Естественная восприимчивость людей к вирусу КГЛ высокая.
Вирусный возбудитель вызывает поражение эндотелия мелких кровеносных сосудов, повышение проницаемости сосудистой стенки, нарушение свертываемости крови, угнетение кроветворения, развитие ДВС-синдрома. Это проявляется многочисленными кровоизлияниями во внутренние органы (почки, печень), ЦНС, кожу и слизистые оболочки. Для заболевания характерна морфологическая картина инфекционного васкулита с развитием дистрофических изменений и очагов некроза.
Симптомы крымской лихорадки
Длительность инкубационного периода, в зависимости от способа заражения, составляет от 2 до 14 дней (после укуса клеща – 1-3 дня, при контактной передаче – 5-9 дней). Симптомы крымской геморрагической лихорадки могут варьировать от стертых до крайне тяжелых. Для начального периода инфекции (первые 3-5 дней) характерно острое состояние с внезапным скачком температуры до 39-40°С, ознобом, слабостью, головокружением. Больные предъявляют жалобы на сильную головную боль, миалгии и артралгии, болевые ощущения в области живота и поясницы. Часто появляется сухость во рту, тошнота и рвота, гиперемия лица, шеи, конъюнктивы и слизистой зева. Возникает фотофобия, возбуждение, иногда даже агрессивность, которые затем сменяются сонливостью, утомляемостью, депрессией. Перед манифестацией геморрагического синдрома наступает кратковременное снижение температуры до субфебрильной, затем возникает вторая волна лихорадки.
В период разгара крымской геморрагической лихорадки (с 3-6 дня заболевания) возникают геморрагические проявления различной выраженности – петехиальные высыпания на коже (экзантема) и слизистых полости рта (энантема), пурпура или крупные экхимозы, кровоизлияния в местах инъекций, носовые кровотечения, кровохарканье, в тяжелых случаях - обильные полостные кровотечения (желудочно-кишечные, легочные, маточные). Состояние больных резко ухудшается: отмечается вялость, подавленность, бледность, акроцианоз, тахикардия, артериальная гипотония. Выявляется лимфоаденопатия, гепатомегалия, может наблюдаться менингеальный синдром, судороги, спутанность сознания, кома. Исход крымской геморрагической лихорадки определяется степенью тяжести тромбогеморрагического синдрома.
При благоприятном течении крымской геморрагической лихорадки геморрагии исчезают через 5-7 дней без рецидивов. Реконвалесценция начинается с 9-10 дня заболевания и занимает длительное время (1-2 месяца и более); астенический синдром сохраняется еще в течение 1-2 лет. Постинфекционный иммунитет сохраняется 1-2 года после перенесенной инфекции. Осложнениями крымской геморрагической лихорадки могут выступать пневмонии, отек легких, печеночная и почечная недостаточность, тромбофлебиты, инфекционно-токсический шок. Летальность составляет от 4 до 30%; смертельный исход обычно наступает на второй неделе заболевания.
Диагностика
Диагностика крымской геморрагической лихорадки проводится с учетом эпидемиологических данных (возможное пребывание в эндемичных районах, сезонность), типичных клинических признаков (острое начало, двухволновая лихорадка, ранний тромбогеморрагический синдром), результатов лабораторных исследований (общего анализа крови и мочи, ИФА, РНИТ, РНГА, ПЦР). Обследование больных должно производиться с соблюдением максимальной степени инфекционной безопасности.
В гемограмме при крымской геморрагической лихорадке отмечается выраженная лейкопения, тромбоцитопения, повышение СОЭ и гематокрита; в общем анализе мочи - олигоурия, гипостенурия, микрогематурия. В первые несколько суток заболевания и в терминальной стадии диагноз возможно подтвердить путем выявления РНК вируса в образцах крови и тканей методом ПЦР. ИФА помогает определить титр специфических антител IgM к вирусу крымской геморрагической лихорадки на протяжении 4-х месяцев после перенесенной инфекции, IgG – в течение 5 лет. Дифференциальная диагностика крымской геморрагической лихорадки проводится с гриппом, менингококковой инфекцией, сыпным тифом, лептоспирозом, тромбоцитопенической пурпурой и болезнью Шенлейн-Геноха, другими видами геморрагических лихорадок.
Лечение крымской лихорадки
При подозрении на крымскую геморрагическую лихорадку обязательна госпитализация и изоляция больных. Лечение должно осуществляться в соответствии с принципами терапии вирусных геморрагических лихорадок. Показан постельный режим, диета, витаминотерапия. Возможно введение иммунной сыворотки реконвалесцентов или гипериммунного лошадиного γ-глобулина. Эффективным терапевтическим действием обладает применение противовирусных препаратов (рибавирина, альфа интерферона). В начальном периоде проводится дезинтоксикационная и кровоостанавливающая терапия; осуществляется переливание крови, эритроцитарной и тромбоцитарной массы в замещающих дозах. При развитии инфекционно-токсического шока назначаются глюкокортикостероиды.
Прогноз и профилактика
Прогноз при стремительном и тяжелом течении крымской геморрагической лихорадки серьезный: наблюдается раннее развитие осложнений, возможен летальный исход. При своевременно начатом лечении прогноз заболевания в большинстве случаев благоприятный. Основная профилактика крымской геморрагической лихорадки заключается в защите человека от нападения и укусов клещей-переносчиков вируса, применении средств индивидуальной защиты (ношении защитной одежды, использовании защитных сеток, репеллентов), регулярном проведении самоосмотров. В медицинских учреждениях обязательно соблюдение требований по профилактике нозокомиальных инфекций: осторожности при выполнении инвазивных процедур, работе с кровью и выделениями больных; проведение стерилизации инструментов, применение одноразовых шприцов и игл. Уничтожение источника и переносчиков вируса крымской геморрагической лихорадки в природе малоэффективно.
Читайте также:

