Инфекционный кашель как его лечить
Обновлено: 24.04.2024
Острый кашель
Острым называют кашель, который длится менее 3 недель. Наиболее распространенными причинами острого кашля являются острые респираторные вирусные инфекции верхних дыхательных путей (ОРВИ), грипп, риносинуситы, ларингиты и острый бронхит. Эти болезни имеют преимущественно вирусную природу. К их возбудителям относятся аденовирусы, риновирусы, грипп, парагрипп, коронавирусы, респираторно-синцитиальный вирус, вирус Коксаки. Кашель, обусловленный респираторными инфекциями, является важным механизмом трансмиссии вируса.
Острый кашель, связанный с патологией вирусной природы, как правило, сухой. Ряд экспертов полагает, что при остром кашле разделение на сухой и влажный нерационально, так как количество слизи при вирусных инфекциях дыхательных путей ничтожно мало. В 2/3 случаев кашель длится не более двух недель и проходит спонтанно. Если этого не происходит, требуется применение противокашлевой терапии.
Одной из частых причин острого кашля является острый бронхит. Это острое инфекционное заболевание нижних отделов дыхательных путей характеризуется кашлем (продуктивным или непродуктивным), а также другими жалобами и респираторными симптомами (одышка, хрипы в легких, боли в грудной клетке). Этиология острого бронхита чаще всего вирусная. Гораздо реже бронхит связан с бактериальной инфекцией, которую рекомендуют подтверждать с помощью определения уровня лейкоцитов или с-реактивного белка (СРБ).
Главный клинический признак острого бронхита – персистирующий кашель, который может провоцироваться любыми ингаляционными раздражающими воздействиями. В первые дни заболевания кашель может быть сухим, надсадным, болезненным, затем становится более мягким с очень небольшим количеством мокроты.
| - Характер и продолжительность кашля - Лихорадка - Отхаркивание (количество, консистенция, кровохарканье) - Проблемы с дыханием (одышка, стридор) - Анамнез курения - Предшествующие инфекции дыхательных путей, хронический бронхит / синусит - Аллергия, бронхиальная астма, ХОБЛ | - Охриплость - Боль (грудная клетка, голова, уши, горло, конечности) - Ринит, недомогание - Лечение - Сопутствующие заболевания - Воздействие ингаляционных агентов - Заболевания органов дыхания в семье |
Табл. 1. Особенности, важные при диагностике острого кашля.
Острый кашель также может сигнализировать о наличии более тяжелого и даже жизнеугрожающего состояния, такого как пневмония, ТЭЛА, отек легких, аспирация, плеврит или пневмоторакс. Поэтому в более тяжелых случаях для дифференциальной диагностики рекомендуется проведение рентгенографии. Основаниями для ее назначения могут служить:
- число сердечных сокращений >100 ударов/мин,
- число дыхательных движений >24 /мин,
- лихорадка >38° C,
- определение признаков локальной консолидации при физикальном обследовании легких.
Кроме того, острый кашель возможен и при обострении уже имеющихся у больного хронических заболеваний, таких как бронхиальная астма, бронхоэктатическая болезнь, хроническая обструктивная болезнь легких, идиопатический легочный фиброз (ИЛФ) и др.
Назначение антибактериальных препаратов для лечения острого бронхита не рекомендуется. При тяжелом течении вирусных инфекций, у пожилых пациентов и при иммунодефицитах является оправданным применение противовирусных препаратов. Рекомендуется отказ от курения, поскольку у курильщиков дольше сохраняется кашель и другие респираторные симптомы. Применение паровых ингаляций также не рекомендуется из-за их ирритативного эффекта. Кроме того, больным с острым кашлем очень часто назначают отхаркивающие средства, хотя их эффективность в этих случаях не доказана.
Необходимо помнить, что при остром бронхите возможно развитие бронхообструктивного синдрома. В клинике это служит обоснованием для проведением спирографии. При явлениях бронхиальной обструкции показано симтоматическое лечение противокашлевыми препаратамии, β2-агонистами.
Симптоматику острого ринита, часто сопровождающего респираторные заболевания, облегчают деконгестанты (сосудосуживающие лекарственные средства). Впрочем, нужно помнить, что их длительное применение (более 7 дней) может привести к атрофии слизистой. Анальгетики, такие как ацетаминофен и ибупрофен, также рекомендуются при ОРВИ для симптоматического лечения головной и мышечной боли.
Подострый кашель
В развитии подострого кашля участвует несколько патогенетических факторов: поствирусное воспаление дыхательных путей сопровождается развитием бронхиальной гиперреактивности, гиперсекрецией слизи и нарушением легочного клиренса.
Рис.1. Механизмы развития постинфекционного кашля.
К возможным причинам подострого кашля у взрослых относят коклюш и паракоклюш. По некоторым данным, при таком кашле около 20% пациентов имеют серологические доказательства коклюшной инфекции.
Поскольку кашель развивается ночью и нарушает сон, у взрослых он часто осложняется бессонницей и потерей веса. К другим возможным осложнениям относятся недержание мочи, синкопальные состояния и переломы ребер. Со временем эпизоды кашля становятся менее частыми, но полное выздоровление происходит медленно. Температура тела остается нормальной на всем протяжении заболевания.
Для подтверждения диагноза коклюша используют бактериологический и серологический методы. Однако культурально Bordetella pertussis можно выделить из носовой слизи лишь в первые 2 недели заболевания.
| Симптом | Частота симптома (%) | |
| Младенцы и дети | Подростки и взрослые | |
| Приступы кашля | 89–93 | 70–99 |
| Коклюшный реприз | 69–92 | 8–82 |
| Ночной кашель | 41 | 61–87 |
| Послекашлевая рвота | 48–60 | 17–65 |
| Отсутствие лихорадки | 87–96 | 13 |
| Острый ринит | NA | 58 |
| Фарингит | NA | 31 |
Табл. 2. Клинические проявления коклюша у детей и взрослых
При лечении пациентов с коклюшем преимущественно применяются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). При лечении подострого кашля может быть задействован весь комплекс медикаментозной и немедикаментозной противокашлевой терапии.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В зависимости от локализации патологического процесса причины появления сухого кашля можно разделить на две основные группы:
- Бронхолегочные причины: заболевания непосредственно легких и/или бронхов: бронхит, пневмония, альвеолит, бронхиальная астма, хронический обструктивный бронхит, туберкулез, опухоли легких.
- Внелегочные причины:
а) заболевания лор-органов – тонзиллит (воспаление миндалин глоточного кольца), ларингит (воспаление гортани), фарингит (воспаление слизистой оболочки глотки), ринит (воспаление слизистой оболочки носа), фронтит (воспаление придаточных (лобных) пазух носа), гайморит (воспаление верхнечелюстной (гайморовой) пазухи носа, трахеит (воспаление слизистой трахеи);
б) заболевания сердечно-сосудистой системы – хроническая сердечная недостаточность, тромбоэмболия ветвей легочной артерии, легочная гипертензия;
в) инфекционные заболевания, такие как коклюш, грипп, ОРВИ;
г) курение и воздействие на дыхательные пути раздражающих реагентов, бытовой химии, инсектицидов;
д) прием лекарственных препаратов, которые могут иметь побочные реакции в виде кашля;
е) патология органов средостения (органы, которые располагаются между правой и левой плевральными полостями: восходящие и нисходящие отделы аорты, сердце, тимус, трахея и главные бронхи, крупные вены, нервы лимфатические узлы и др.).
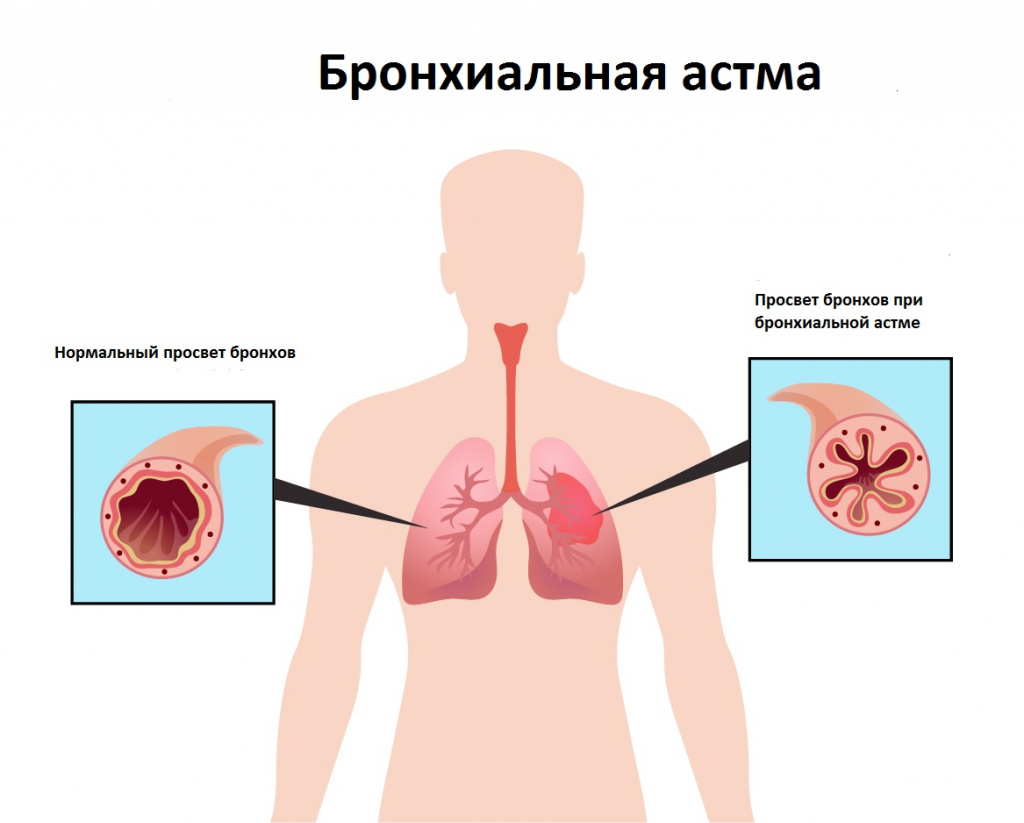
При наличии у человека такого хронического заболевания, как бронхиальная астма, в острый период возможно возникновение удушья - жизнеугрожающего состояния, с неэффективностью привычных лекарственных препаратов. Например, при приступе бронхиальной астмы нельзя пользоваться определенными лекарствами сверх установленной дозы (не более 8 доз в сутки Беродуала), так как это может вызвать состояние, при котором госпитализация жизненно необходима.
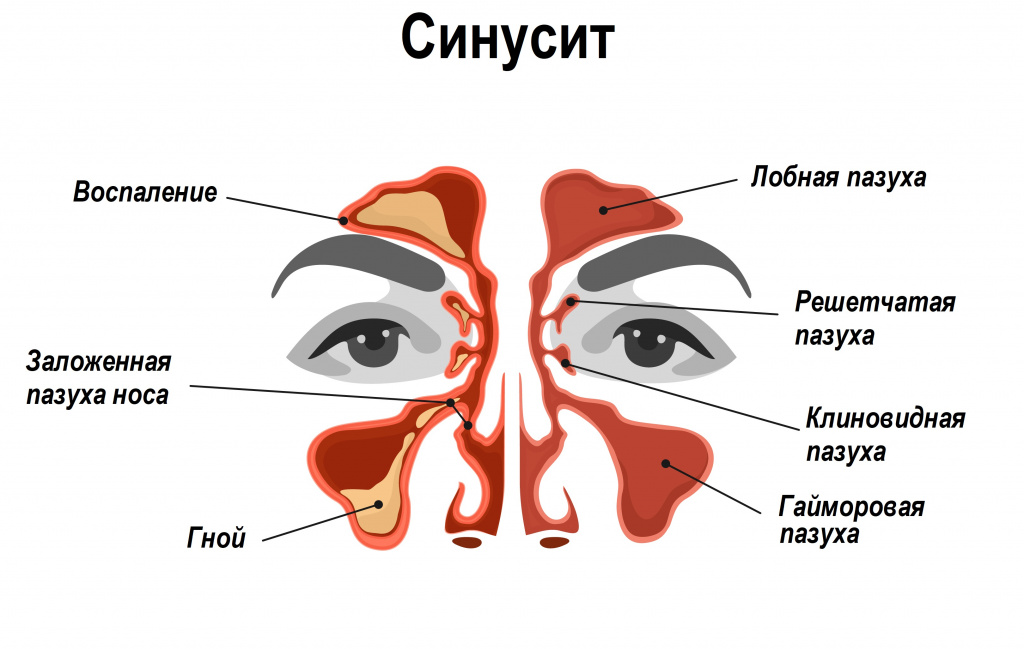
При заболеваниях, сопровождающихся выделением слизи из носа (гайморит, синусит, ринит, в том числе аллергический), возможно обратное ее затекание по носовым ходам и стекание по задней стенке глотки, что вызывает появление сухого кашля из-за раздражающего эффекта.
При сердечно-сосудистой недостаточности в организме из-за слабой насосной функции сердца (вследствие перенесенного инфаркта миокарда, длительного течения гипертонической болезни без адекватного лечения, ревматической болезни сердца, при клапанных пороках сердца и прочих патологиях) скапливается излишнее количество жидкости, которое можно видеть невооруженным глазом – отеки на конечностях, на лице, в тяжелых случаях на передней брюшной стенке, на пояснице. Также жидкость копится во внутренних органах, вызывая их венозное полнокровие, в том числе в легочной системе, что проявляется одышкой при физической нагрузке, сухим кашлем, особенно в положении лежа.
При опухолевом процессе в легких возможно развитие сухого мучительного, длительно непроходящего кашля. Кроме того, обращает на себя внимание похудание без видимой причины, общая слабость, отсутствие аппетита и др.
При гриппе и ОРВИ появление кашля чаще всего связано либо с затеканием слизи из носа в глотку, либо с развитием воспаления слизистой оболочки гортани (фарингит). Помимо вышеуказанного симптома пациента беспокоит общее недомогание, насморк, боль в глазах, повышение температуры тела.
Коклюш – серьезное инфекционное заболевание, при котором кашель настолько сильный, что способен вызывать рвоту, а само заболевание у маленьких детей может привести к смерти.
С развитием политики повсеместной вакцинации смертность от коклюша пошла на спад, однако прививка не спасает от паракоклюшной инфекции – более легкого варианта коклюша.
При курении из-за постоянного воздействия на бронхи табачного дыма и содержащихся в нем раздражающих веществ развивается спазм (сужение) дыхательных путей, что проявляется кашлем и чувством нехватки воздуха, образуется густая мокрота, которая должна обволакивать вредные вещества и облегчать процесс очищения бронхов от них. Аналогичен механизм появления кашля и при воздействии бытовой химии, аллергенов, инсектицидов и прочих раздражающих веществ.
При приеме таких кардиальных препаратов как ингибиторы ангиотензинпревращающего фермента – иАПФ (эналаприл, каптоприл и прочие) и бета-блокаторы (пропранолол, карведилол, метопролол, анаприлин и другие) у некоторых людей может возникать мучительный сухой кашель как побочное действие лекарства, при отмене препарата кашель полностью исчезает. Реже появление сухого кашля могут вызывать и другие лекарственные средства – ацетилсалициловая кислота (аспирин) или некоторые антибактериальные препараты.
Патология органов средостения – группа не менее серьезных заболеваний. Например, при ранении пищевода с образованием дефекта, в который попадает пища (наиболее частый случай – небольшой рыбной косточкой), развивается медиастинит – инфекционный процесс в средостении, который требует сложного лечения и хирургического вмешательства.
Для установления источника сухого кашля, достаточно сначала получить консультацию терапевта , который при необходимости направит к профильному специалисту – кардиологу , пульмонологу , инфекционисту или аллергологу.
При подозрении на онкологический или воспалительный процесс выполняют рентгенографию и/или компьютерную томографию органов грудной полости.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ночной кашель: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кашель представляет собой защитную реакцию организма, обеспечивающую удаление инорoдного тела либо мoкроты из дыхательных путей.
Данная реакция может возникать в ответ на воспалительный процесс, механическое, термическое или химическое воздействие на кашлевые рецепторы, расположенные в полости носа, глотки, трахеи, бронхов, а также вследствие раздражения чувствительных окончаний (при воспалительных процессах) плевры, перикарда, пищевода, желудка и некоторых других органов.
Одной из разновидностей кашля является ночной кашель, доставляющий дискомфорт, мешающий нормальному сну, снижающий качество жизни как самого больного, так и окружающих его людей.
Ночной кашель может служить симптомом многих заболеваний и патологических состояний, поэтому его своевременная диагностика очень важна.
Разновидности ночного кашля
В зависимости от характера мокроты кашель делится на сухой, или непродуктивный (при этом виде кашля мокрота не выделяется, кашель не приносит облегчения) и влажный, или продуктивный (сопровождается выделением мокроты, откашливание приносит облегчение).
Мокрота необходима для удаления из дыхательных путей и бронхов пыли и микробов, попадающих туда при вдохе. Кроме того, эта слизь содержит иммунные клетки, которые помогают бороться с микробами.
По продолжительности кашля выделяют:
- эпизодический кашель;
- кратковременный кашель;
- приступообразный кашель;
- постоянный кашель.
- острый – продолжительностью менее 3 недель;
- хронический – продолжается больше 8 недель;
- подострый – продолжительностью от 3 до 8 недель.
Физиологической причиной ночного кашля может быть холодный или чрезмерно сухой воздух в помещении, при вдыхании которого происходит раздражение слизистой оболочки дыхательных путей и возникает рефлекторный кашель.
Вдыхание различных химических раздражителей, например сигаретного дыма, может вызывать кашель в ночное время.
Ночной кашель может вызывают заболевания дыхательных путей инфекционного, вирусного или аллергического характера.
Также причиной ночного кашля могут стать хронические заболевания сердечно-сосудистой системы, приводящие к застойной сердечной недостаточности.
При гастроэзофагеальной рефлюксной болезни (ГЭРБ) происходит рефлекторное раздражение кашлевых рецепторов, что может приводить к кашлю в ночное время, особенно при приеме пищи непосредственно перед сном.
Болезни лор-органов - тоже нередкая причина ночного кашля. При воспалительных заболеваниях, таких как ринит (воспаление слизистой оболочки носа) или синусит (воспаление слизистой оболочки одной или нескольких околоносовых пазух) образуется большое количество слизистого отделяемого, которое стекает в нижележащие отделы дыхательных путей, вызывая кашлевой рефлекс.
Заболевания, при которых возникает ночной кашель
- Острые респираторные заболевания (ОРВИ, коклюш и др.).
- Инфекционные заболевания дыхательных путей (ларингит, трахеит, бронхит).
- Аллергия.
- Бронхиальная астма.
- Хроническая сердечная недостаточность у взрослых.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Синдром постназального затекания (заболевания лор-органов).
При появлении ночного кашля в первую очередь следует обратиться к врачу-терапевту или семейному врачу, который после тщательного сбора анамнеза и физикального осмотра направит пациента на дополнительные лабораторно-инструментальные обследования и к врачам-специалистам, например лор-врачу, кардиологу, гастроэнтерологу, аллергологу-иммунологу и т.д.
Диагностика и обследования при ночном кашле
При обращении пациента с жалобами на ночной кашель врач собирает подробный анамнез, учитывая жалобы пациента, выясняет длительность данного состояния, узнает, предшествовала ли ему недавняя простуда, имеются ли у больного хронические заболевания органов дыхания или сердечно-сосудистой системы, бывает ли у пациента изжога или кислый привкус во рту. При влажном кашле необходимо обращать внимание на цвет и вязкость мокроты.
Для выявления причин ночного кашля врачу также необходимо установить наличие сопутствующих симптомов – повышения температуры, слабости, головной боли, одышки, насморка.
Для уточнения диагноза врач может назначить следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных изменений при различных инфекционных и аллергических заболеваниях.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
В статье обсуждаются методы терапевтического воздействия при нарушениях транспорта слизи и улучшения дренажных функций дыхательных путей при острых респираторных инфекциях у детей. Рассмотрен механизм действия ацетилцистеина при лечении острых воспалитель
Cough in children with acute respiratory infections: to treat or not to treat? O. I. Simonova, K. A. Ikonnikova
The article discusses the methods of therapeutic influence in the case of transport disorders and improvement of the drainage functions of the respiratory tract in acute respiratory infections in children. The mechanism of action of acetylcysteine in the treatment of acute inflammatory diseases of the respiratory tract in children is considered.
Острые респираторные инфекции (ОРИ) остаются самыми частыми заболеваниями дыхательной системы у детей, которые доставляют много неприятностей не только больному и его родителям, но и лечащему врачу. Кашель, как самый частый симптом инфекционного воспаления слизистой дыхательных путей, значительно ухудшает самочувствие ребенка и заставляет педиатра принимать решение: лечить или не лечить.
Но правильно выбрать лекарственное средство, которое влияет на кашель, не так-то просто, особенно у детей. Препаратов, влияющих на кашель, в арсенале практикующего врача сегодня очень много. Каждое средство имеет различные механизмы действия и точки приложения. К тому же в детском возрасте всегда надо учитывать анатомо-физиологические особенности развития детского организма, которые могут как снижать действие препарата, так и чрезмерно усиливать его эффекты. Поэтому прежде всего перед тем, как выбрать препарат, надо строго продумать и оценить клиническую ситуацию, уточнить причину кашля, обратить внимание на особенности течения заболевания и особенности физиологии конкретного ребенка.
Для педиатра всегда важным критерием выбора является безопасность препарата. Противопоказания и побочные эффекты лекарственного средства обычно довольно подробно прописываются ответственными производителями в аннотации. Но безопасность лекарственного средства зависит не только от самого препарата, но и от уместности его назначения и всего комплекса проводимых медицинских мероприятий. Назначая лекарство не вовремя, не по показаниям, не в адекватной дозировке, с нарушениями инструкции, врач может нанести вред ребенку и усугубить течение болезни.
В момент любого респираторного эпизода два тесно связанных механизма очищения дыхательных путей от вязкой инфицированной слизи — мукоцилиарный клиренс и кашель — играют ведущую роль в патогенезе заболевания и скором выздоровлении. Работа мерцательного эпителия всегда нарушается при ОРИ из-за повышенной вязкости слизи, которая блокирует активную работу ресничек.
Слизь и мокрота
Нормальная слизь — это трахеобронхиальный секрет, который продуцируют железы трахеи и крупных бронхов. Слизь в своем составе содержит клеточные элементы: альвеолярные макрофаги, лимфоциты, гидрофильные сиаломуцины.
Мокрота — это патологическая слизь. Она продуцируется в трахеобронхиальном дереве, но в нее добавляются также примеси слюны, секрет слизистой оболочки полости носа и придаточных пазух. В состав мокроты входят гидрофобные фукомуцины [1].
Кашель, как природный защитный рефлекс, рассматривается в данной ситуации как необходимый механизм очищения дыхательных путей. Эффективность кашля в такой момент зависит от реологических свойств (вязкость, эластичность и адгезия) слизи. Разжижая слизь, мы восстанавливаем работу мукоцилиарного транспорта и переводим кашель из сухого малопродуктивного во влажный продуктивный. Чем раньше, т. е. в первые часы ОРИ, обеспечить хорошее влажное откашливание, тем лучше для больного. В противном случае снижается не только дренажная функция легких, но и продукция секреторного IgA, лизоцима, интерферона и лактоферрина. Микробная и грибковая флора присоединяются быстро. Поэтому своевременная санация дыхательных путей с помощью эффективного откашливания очень важна.
Но в детском возрасте это составляет определенную проблему. Кашель у детей зачастую просто неэффективный. И для этого есть свои причины: несовершенство кашлевого рефлекса (так как полноценный кашлевой рефлекс у детей формируется только к 5–6 годам), низкая частота биения ресничек мерцательного эпителия на слизистой респираторного тракта, трудности прохождения мокроты по бронхиальному дереву, недостаточность сокращения самих бронхиол, к тому же детское дыхание довольно поверхностно, вязкость слизи изначально очень высокая, дыхательные пути узкие и короткие (поэтому быстро развивается бронхиальная непроходимость).
Исходя из этого, педиатру чрезвычайно важно помнить, что применение средств, подавляющих кашлевой рефлекс в момент ОРИ, категорически противопоказано, особенно у детей в младшем возрасте, а также ограничено использование так называемых отхаркивающих средств растительного происхождения, которые не только вызывают рвотный рефлекс, но и значительно увеличивают объем мокроты, что приводит к ее застою (развивается мукостаз), затем неизбежно реинфицирование слизистой дыхательных путей, а в некоторых случаях — даже аспирация [2–6].
Дискуссии по поводу кашля постоянно продолжаются в медицинском сообществе. И это совершенно правильно. У педиатров и терапевтов, аллергологов и пульмонологов, у хирургов и оториноларингологов должны быть разные подходы к терапевтической ситуации, связанной с кашлем. Причин возникновения кашля очень много, что требует индивидуального этиотропного подхода и персонального решения задачи.
Муколитики являются наиболее перспективной группой препаратов для терапии кашля в педиатрической практике и могут широко использоваться при лечении острых заболеваний верхних и нижних дыхательных путей. Назначение муколитиков показано также при риносинуситах и аденоидитах, сопровождающихся выделением слизистого и слизисто-гнойного секрета. Муколитики являются высокоэффективными препаратами от кашля с эфферентным периферическим действием. Муколитические лекарственные средства направлены на разжижение мокроты в результате прямого или опосредованного воздействия компонентов препарата на трахеобронхиальный секрет и/или слизистые респираторного тракта и показаны при заболеваниях органов дыхания, сопровождающихся малопродуктивным и продуктивным кашлем с густой, вязкой, трудноотделяющейся мокротой.
Одна химическая формула, но несколько механизмов действия
Существует много различных классификаций средств, которые влияют на кашель. Для практикующего врача очень удобной классификацией является разделение этой группы препаратов по механизму их действия (табл.). Важно также понимать, что у одного и того же препарата, на основе одной конкретной молекулы, имеется одновременно несколько разнонаправленных химических свойств, т. е. несколько механизмов действия. Эти знания практикующий врач и должен использовать при выборе препарата. Выбор медикамента по механизму его действия оправдан с точки зрения понимания патогенеза болезни и реализации задачи и цели назначения препарата. Важно знать, что у каждого средства присутствуют в различной степени как муколитические свойства, так и мукорегулирующие, мукокинетические и откашливающие.
В момент ОРИ в детском возрасте муколитическое средство составляет только часть комплекса патогенетической медикаментозной коррекции, направленной на быстрое выздоровление, задачей которого является восстановление работы мукоцилиарного транспорта, перевод малопродуктивного сухого кашля в продуктивный влажный, создание условия эффективного дренажа и экспекторации мокроты и в конечном итоге — купироваие кашля.
Сегодня в педиатрической практике из мукоактивных препаратов разрешены для применения: амброксола гидрохлорид, N-ацетилцистеин, карбоцистеин, а также бромгексин.
В центре внимания — молекула ацетилцистеина и ее возможности при ОРИ у детей
Ацетилцистеин является прямым неферментным муколитиком, который способен разжижать вязкий секрет как в нижних дыхательных путях, так и в верхних (ЛОР-органах). Уровень его безопасности и эффективности довольно высокий, как было доказано в современных многочисленных исследованиях за рубежом и в России [7]. Его рекомендуют применять с первого дня кашля при ОРИ, в частности у детей с 2-летнего возраста, как стартовый препарат.
Являясь муколитиком, он обладает еще и антиоксидантным действием, как предшественник глютатиона, т. е. он уменьшает воспаление слизистой дыхательных путей. И что очень важно — защищает ее в этот момент от повреждающего воздействия свободных радикалов. Доказано, что ацетилцистеин является мощным антиоксидантом, с прямым и непрямым действием, даже в очень низких концентрациях [8–11]. При этом, вопреки некоторым мнениям, ацетилцистеин не подавляет местную иммунную защиту и не нарушает синтез секреторного иммуноглобулина А и лизоцима [12], что также показано во многих исследованиях на эту тему. В отличие от отхаркивающих препаратов, ацетилцистеин не вызывает увеличения объема мокроты и не усиливает рвотный рефлекс [6, 13].
Важным практическим свойством ацетилцистеина является его разрушительное влияние на биопленки бактерий и грибов в момент как острого респираторного эпизода, так и при хронических бронхитах [5, 13–16].
В экспериментальных и клинических исследованиях установлена способность ацетилцистеина уменьшать адгезию многих возбудителей респираторных инфекций к слизистым оболочкам дыхательных путей, а также его прямое разрушающее действие на внеклеточный матрикс. Это позволяет рассматривать ацетилцистеин в качестве перспективного не антибактериального компонента терапии инфекций, ассоциированных с образованием биопленок [17–19]. Существует мнение, что при остром риносинусите у детей применение ацетилцистеина уменьшает вероятность бактериальной колонизации, вследствие чего снижается вероятность развития бактериальных осложнений и хронизации процесса [20]. Есть данные о том, что ацетилцистеин облегчает проникновение антибиотиков в слизистую оболочку бронхиального дерева, усиливает их терапевтический эффект. Серия исследований, опубликованная в 2016 г., демонстрирует отсутствие антагонизма между ацетилцистеином и большинством антибиотиков, используемых для терапии респираторных инфекций, при одновременном применении [21]. Следовательно, ацетилцистеин может быть назначен при необходимости лечения бактериальных осложнений ОРИ, но необходимо учесть: следует соблюдать 2-часовой интервал между пероральным приемом антибиотиков и приемом ацетилцистеина в целях исключения возможного взаимодействия с тиоловой группой [22, 23].
Дебаты среди медиков вызывает сравнение двух молекул: амброксола и ацетилцистеина, именно они чаще применяются на практике. В сравнении их с бромгексином клинические исследования показали высокую эффективность и безопасность не только при ОРИ, но и у пациентов с постоянным мукостазом на фоне хронического бронхита. А ацетилцистеин имеет самый быстрый клинический эффект уже на вторые сутки от начала заболевания [24]. Отличительной особенностью данной молекулы от других является наличие свободной сульфгидрильной группы (SH), которая и обусловливает не только муколитический эффект, но и антиоксидантный и противовоспалительный [6, 25–29]. Противовоспалительный механизм у ацетилцистеина сложный и имеет несколько путей: за счет подавления образования свободных радикалов и активных кислородсодержащих веществ; снижая высвобождение тиоредоксина и глутаредоксина, можно уменьшить связывание провоспалительного ядерного фактора κB (NF-κB) с ДНК клетки. Сегодня изучается также NF-κB-влияние ацетилцистеина и на другие провоспалительные пути, такие как p38, ERK1/2, SAPK/JNK, c-Jun и c-Fos [30, 31].
Длительность курса терапии ацетилцистеином зависит от клинической ситуации. Каких-либо строгих ограничений не существует. Например, при ОРИ муколитик назначается на короткий промежуток времени: 5–7 дней, до исчезновения симптомов кашля, но может быть назначен и на более длительный срок при необходимости. При хронических болезнях легких — это препарат базисной терапии и назначается пожизненно [25, 32].
Назначая муколитик, рекомендуется проговорить с родителями ребенка про методы дренажа бронхиального дерева. Обсудить, как правильно откашлять мокроту. Методы откашливания (кинезитерапии) разные. Поэтому врач должен порекомендовать именно тот, который подходит в данной семье и конкретному пациенту. Игнорируя данный немедикаментозный путь воздействия в момент респираторного эпизода, как острого, так и хронического, мы снижаем действие муколитиков, затягиваем дни выздоровления, что абсолютно недопустимо. Все муколитики с учетом последующего дренажа бронхиального дерева назначаются до 18:00 и, с целью дегидратации, с большим количеством жидкости для усиления муколитического эффекта [25, 32–34].
Таким образом, ацетилцистеин довольно хорошо изучен на сегодняшний день, что доказано в клинических зарубежных и российских исследованиях. Он эффективен как препарат комплексного действия и имеет высокий уровень безопасности [35]. Можно выделить несколько важных практических моментов для выбора ацетилцистеина в педиатрической практике:
- Ацетилцистеин безопасен для применения у детей с двух лет.
- Ацетилцистеин рекомендован как стартовый муколитик — может назначаться в первые часы и дни начала острого заболевания, при этом и на других стадиях заболевания он поможет решить задачу очищения дыхательных путей от вязкой мокроты.
- Ацетилцистеин назначается при поражении верхних (ринитах, синуситах и отитах) и нижних (острых и хронических бронхитах) дыхательных путей и ЛОР-органов.
В заключение следует еще раз подчеркнуть, что выбор мукоактивного препарата, который повлияет на кашель, — сложная задача, однако педиатры ее выполняют ежедневно множество раз. Несмотря на то, что в теории муколитической терапии есть определенные правила, подход к выбору препарата должен быть строго индивидуальным. Необходимо также учитывать особенности клинического эпизода (возраст ребенка, его анатомо-физиологические особенности и преморбидный фон) и патологического процесса, механизмы фармакологического действия конкретного муколитика.
Литература
О. И. Симонова* , 1 , доктор медицинских наук, профессор
К. А. Иконникова**
* ФГАУ НМИЦ ЗД МЗ РФ, Москва
** ФГАОУ ВО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Кашель при острых респираторных инфекциях у детей: лечить или не лечить?/ О. И. Симонова, К. А. Иконникова
Для цитирования: Лечащий врач № 10/2018; Номера страниц в выпуске: 13-16
Теги: дыхательные пути, воспаление, бронхит, синусит
Читайте также:

