Инфекционный мастит у новорожденных
Обновлено: 19.04.2024
Физиологическое нагрубание грудных желез у новорожденных возникает на 3-4 день жизни, достигая максимума к 7-8 дню жизни. Связано с попаданием материнских гормонов в плацентарный кровоток. Встречается как у девочек, так и у мальчиков.
Проявляется в виде увеличения грудных желез, чаще симметричного. Кожа над увеличенной грудной железой не изменена. Из соска может выделятся жидкость бело-молочного цвета. Специального лечения это состояние не требует. По мере снижения уровня материнских гормонов в крови у новорожденного ребенка физиологическое нагрубание грудных желез исчезает.
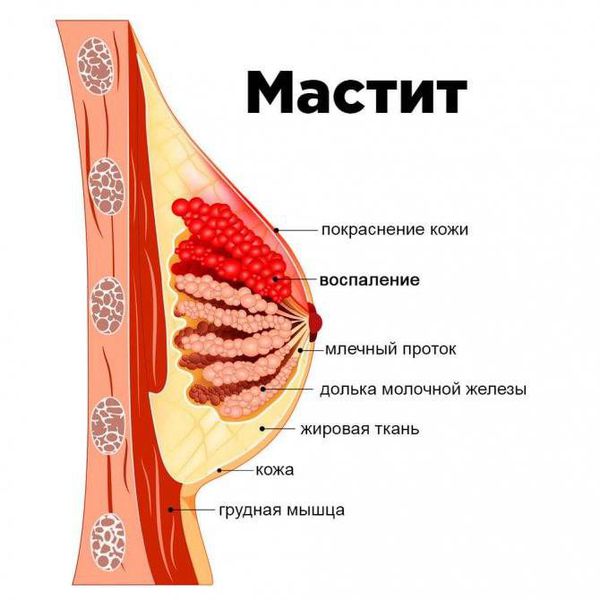
Мастит – гнойно-воспалительное заболевание грудной железы. Встречается как у девочек, так и у мальчиков в первые 2 недели жизни.
Причиной возникновения мастита являются бактерии, попадающие в протоки грудной железы в период физиологического нагрубания. Начинается внезапно и быстро прогрессирует. Проявляется в виде увеличения и покраснения одной грудной железы. Железа становится плотной, резко болезненной, из соска может выделятся гной. Общее состояние ребенка ухудшается. Малыш становится вялым, отказывается от груди, повышается температура тела. В дальнейшем кожа над грудной железой приобретает багрово-синюшный оттенок, из-за недоразвития капсулы, воспалительные изменения быстро распространяются за пределы грудной железы. При отсутствие необходимого лечения процесс может распространиться вширь и вглубь, вызывая некротические изменения самой грудной железы и окружающих тканей.
Лечение мастита зависит от своевременности обращения за медицинской помощью. На ранних этапах, в самом начале заболевания, возможно консервативное лечение. Применяют согревающие мазевые компрессы, антибактериальную терапию. В тех случаях, когда уже сформировался абсцесс в области грудной железы, производят хирургическое вмешательство, направленное на вскрытие и дренирование полости абсцесса. С первого дня назначают антибиотики широкого спектра действия до заживления послеоперационной раны и рассасывания уплотнения, что служит показанием для выписки больного.
Прогноз при мастите в неосложненных случаях благоприятный. В случае позднего обращения и выраженности воспалительного процесса, возможна гибель железистой ткани у девочек, что в будущем может проявится в виде косметического дефекта и снижения лактации на стороне поражения.
Версия для слабовидящих
Мастит новорожденных – острое инфекционно-воспалительное заболевание молочной железы у детей в первые недели жизни. Проявляется внешними изменениями области молочной железы в виде нагрубания, синюшно-багрового оттенка кожи над пораженной областью и местной гипертермии. Всегда отмечается общее повышение температуры до 39С° и более, возможно отделение гноя через центральный проток молочной железы. Мастит новорожденных диагностируется клинически и лабораторно. Проводится консервативное и хирургическое лечение, тактика определяется стадией формирования абсцесса.
Общие сведения
Мастит новорожденных встречается достаточно редко. К данному состоянию в ряде случаев ошибочно относят мастопатию новорожденных с отчасти похожими клиническими симптомами, однако причины последней являются гормональными и не связаны с инфекцией. Мастит новорожденных одинаково часто встречается у девочек и мальчиков. Актуальность заболевания в педиатрии связана с общими анатомическими особенностями детей данного возраста, тяжестью патологического процесса, его опасностью для жизни и здоровья больных. Возможна быстрая генерализация инфекции с развитием сепсиса, что значительно повышает риск для жизни малыша. Со стороны родителей часто имеет место гипердиагностика, связанная с физиологическим нагрубанием молочных желез (мастопатия новорожденного), и последующее самолечение, способное серьезно ухудшить состояние ребенка и негативно повлиять на его здоровье.

Причины и симптомы мастита новорожденных
Мастит новорожденных развивается вследствие инфицирования тканей передней грудной стенки. Основными возбудителями являются стафилококк и стрептококк. Предрасполагает к развитию инфекции, как правило, нарушение норм ухода за новорожденными, приводящее к появлению опрелостей, в области которых обнаруживается возбудитель. Определенную роль играют микротрещины и травмы в области молочных желез, где и происходит формирование первичного очага инфекции. Мастит новорожденных чаще всего развивается в период физиологического нагрубания молочных желез малыша, которое имеет место в первые две недели жизни.
Мастит новорожденных проявляется обычно на 7-10 день жизни ребенка. Характерно развитие типичных признаков воспалительного процесса. Сначала обращает на себя внимание уплотнение в области молочной железы, обычно одностороннее. Одновременно отмечается повышение температуры тела, чаще значительное, до 39С° и выше. Пальпация болезненна, при этом область над пораженной железой на начальных этапах не изменена. Позже кожа над очагом инфекции приобретает синюшно-багровый оттенок, зона инфильтрации сменяется очагом флюктуации. Это означает, что гнойник в данной области уже сформировался. Гипертермия продолжает нарастать, вследствие интоксикации страдает общее состояние ребенка. При пальпации возможно незначительное выделение гноя, иногда гной выделяется спонтанно.
Диагностика и лечение мастита новорожденных
Основа диагностики – физикальное обследование и сбор анамнеза. При осмотре педиатр обнаруживает инфильтрат либо зону флюктуации, местное и общее повышение температуры. При пальпации можно заметить гнойное отделяемое. В общем анализе крови выявляется лейкоцитоз со сдвигом влево и другие признаки инфекции. Возбудитель достоверно определяется после исследования содержимого абсцесса. Обязательно проведение дифференциальной диагностики мастита новорожденных с мастопатией, которая имеет место практически у всех детей после рождения. Данное состояние также проявляется нагрубанием молочных желез и гиперемией (присутствуют некоторые признаки воспаления). Главным отличием является отсутствие инфекции как таковой.
В фазу инфильтрации проводится консервативная терапия. Показано физиолечение методами УВЧ и УФО, лечение местными средствами. Уже на данном этапе начинается антибиотикотерапия, препарат подбирается эмпирически. После формирования очага инфекции осуществляется хирургическое лечение мастита новорожденных. Вскрытие мастита проводится радиальными разрезами, не затрагивающими ареолу. Чаще используется несколько разрезов. После вскрытия происходит отделение гноя. Разрезы дренируются на несколько дней, к лечению добавляются повязки с гипертоническим раствором для более быстрой санации очага инфекции. Продолжается антибиотикотерапия, при этом возможен подбор препарата с учетом чувствительности возбудителя, установленной при исследовании гнойного отделяемого.
Прогноз и профилактика мастита новорожденных
Прогноз мастита новорожденных благоприятный. Исходом обычно становится полное излечение. В отдельных случаях возможно распространение инфекции по мягким тканям с формированием флегмоны. Данное осложнение представляет угрозу для жизни ввиду быстрого развития сепсиса с полиорганной недостаточностью. Лечение только хирургическое, ребенок наблюдается в палате интенсивной терапии и реанимации. Осложнения мастита новорожденных встречаются редко и, как правило, становятся следствием несвоевременной диагностики, а значит, невнимательности или неопытности родителей, поскольку инфекция чаще развивается уже после выписки из роддома. Профилактическими мерами являются соблюдение правил ухода за новорожденным и регулярные осмотры тела ребенка.
Мастит – воспалительный процесс в тканях молочной железы. Проявляется сильными распирающими болями в груди, набуханием, уплотнением, покраснением кожи железы, резким подъемом температуры тела, ознобом. Диагностируется мастит при визуальном осмотре маммологом, дополнительно возможно проведение УЗИ молочной железы. Заболевание может привести к образованию гнойника, абсцесса, флегмоны, некроза в молочной железе, развитию сепсиса и даже летального исхода. В случае микробного обсеменения молока кормление грудью придется прекратить. В отдаленном периоде может возникнуть деформация молочной железы, повышается риск развития мастопатии и рака груди.



Общие сведения
Мастит — воспаление ткани молочной железы. Мастит возникает в результате инфицирования молочной железы бактериями. Проявляется набуханием железы, увеличением в размере, болезненности и повышении чувствительности, покраснением кожи и повышением температуры.
Заболеваемость маститом среди кормящих матерей колеблется в пределах от 1% до 16% в зависимости от региона. В среднем этот показатель равен 5% кормящих женщин, и меры по снижению заболеваемости на протяжении последних лет пока что малоэффективны. Подавляющее большинство (85%) женщин, заболевающих маститом – первородящие (или впервые осуществляющие грудное вскармливание). Это связано с более высокой частотой развития застоя молока в связи с неумелым сцеживанием. Женщины старше тридцати, которые не впервые кормят грудью, заболевают маститом, как правило, в результате пониженных защитных свойств организма в связи с тем или иным сопутствующим хроническим заболеванием. В таких случаях симптоматика мастита сопровождается клиническими проявлениями основного заболевания.

Причины мастита

Чаще всего мастит вызывается стафилококковой инфекцией. Но при имеющемся в организме женщины источнике бактериальной флоры (инфекции дыхательной системы, ротовой полости, мочевыводящих путей, половых органов) мастит может вызываться ей. Иногда молочная железа инфицируется кишечной палочкой. Бактерии попадают в молочную железу с током крови и по млечным протокам.
Чаще всего мастит развивается как результат продолжительного патологического лактостаза (застоя молока в железе). При длительном отсутствии оттока молока из какой-либо области молочной железы там формируется благоприятная среда для размножения бактерий, развивающаяся инфекция провоцирует воспалительную реакцию, лихорадку, нагноение.
Классификация мастита
Мастит различают по характеру имеющегося воспалительного процесса: серозный, инфильтративный, гнойный, абсцедирующий, гангренозный и флегмонозный мастит. Серозный, инфильтративный и гнойный маститы представляют собой последовательные стадии воспалительного процесса в ткани железы от образования набухшего участка серозного воспаления, до формирования инфильтрата и развития гнойного процесса.
При абсцедирующем мастите гнойный очаг локализован и ограничен, флегмонозный мастит характеризуется распространением гнойного воспаления по ткани железы. При продолжительном течении или ослабленных защитных силах организма воспаленные ткани железы некротизируются (гангренозный мастит). Выделяют клинические виды мастита: наиболее распространенный - острый послеродовой мастит, плазмоклеточный мастит и мастит новорожденных.
Симптомы мастита
Острый послеродовой мастит – это чаще всего воспалительное осложнение лактостаза у кормящих матерей. Иногда развивается без предшествования выраженных признаков застоя молока. Проявляется появлением болезненного уплотнения в молочной железе, покраснением и увеличением температуры кожи в области уплотнения, лихорадкой и общими симптомами интоксикации. При прогрессировании боль усиливается, грудь увеличивается, становится горячей на ощупь. Кормление и сцеживание резко болезненно, в молоке может обнаруживаться кровь и гной. Гнойный мастит часто прогрессирует с развитием абсцесса молочной железы.
Плазмоклеточный мастит представляет собой редкое заболевание, развивающееся у неоднократно рожавших женщин старшего возраста после прекращения лактации. Характеризуется инфильтрацией плазматическими клетками тканей под соском и гиперплазией эпителия выводящих протоков. Такой мастит не нагнаивается и имеет некоторые общие внешние черты с раком молочной железы.
Мастит новорожденных – довольно часто возникающее состояние у детей обоих полов, проявляется набуханием молочных желез, выделениями при надавливании на них (как правило, является результатом остаточного действия половых гормонов матери). При развитии острого гнойного воспаления и образовании абсцесса производят хирургическую санацию гнойного очага, но чаше всего симптоматика стихает через три-четыре дня.
Диагностика мастита
Очаг воспаления в молочной железе определяется пальпаторно. Также отмечается увеличение (иногда умеренная болезненность при пальпации) подмышечных лимфоузлов со стороны пораженной груди. Нагноение характеризуется определением симптома флюктуации.
Поскольку диагностика мастита, как правило, не вызывает сложностей, маммографию обычно не проводят. При сомнительной ультразвуковой картине для гистологического исследования берут аспират (тонкоигольная аспирационная биопсия молочной железы под контролем УЗИ). Для бактериологического исследования можно взять молоко из пораженной железы.
В случае вялого течения воспаления и в результате формирования вокруг него валика фиброзной ткани (сумкования очага) говорят о развитии хронического мастита. При этом клинические проявления обычно слабо выражены, но при пальпации определяется плотный малоподвижный, спаянный с кожей очаг.
Лечение мастита
При малейшем подозрении на развитие воспаления в молочной железе необходимо срочно обратиться к врачу маммологу, поскольку в лечении этого заболевания очень важно своевременное выявление и незамедлительное принятие мер к устранению причины мастита и подавлению инфекционного процесса. Самолечение или затягивание с обращением к специалисту недопустимо, поскольку воспаление молочной железы склонно к прогрессированию, формированию нагноения и абсцедированию. В случае развития гнойного мастита необходимо оперативное лечение.
При выявлении мастита на стадии серозного воспаления или инфильтрата проводят консервативное лечение мастита. Назначается антибиотикотерапия с применением сильно действующих средств широкого спектра действия. Серозный мастит при этом, как правило, проходит через 2-3 дня, для рассасывания инфильтрата может потребоваться до 7 дней. Если воспалению сопутствует выраженная общая интоксикация, проводят дезинтоксикационные мероприятия (инфузия растворов электролитов, глюкозы). При выраженной избыточной лактации назначают средства для ее подавления.
Гнойные формы мастита, как правило, требуют хирургического вмешательства. Развившийся абсцесс молочной железы является показанием к экстренной хирургической санации: вскрытию мастита и дренированию гнойного очага.
Прогрессирующий мастит вне зависимости от его стадии является противопоказанием к дальнейшему вскармливанию (в том числе и здоровой грудью), поскольку грудное молоко, как правило, инфицировано и содержит токсические продукты распада тканей. Для ребенка патологически измененное грудное молоко может стать причиной развития дисбактериоза и расстройства функционального состояния пищеварительной системы. Поскольку терапия мастита включает антибиотики, кормление в этот период так же не безопасно для младенца. Антибиотики могут заметно повредить нормальному развитию и росу органов и тканей. Во время лечения мастита можно сцеживать молоко, пастеризовать и только после этого давать ребенку.
Показания к подавлению лактации: отсутствие динамики при серозном и инфильтративном мастите не протяжении трех суток антибиотикотерапии, развитие гнойной формы, сосредоточение воспалительного очага непосредственно под соском, имеющийся гнойный мастит в анамнезе матери, сопутствующие патологии органов и систем, значительно ухудшающие общее самочувствие матери.
Профилактика мастита

Меры профилактики мастита совпадают с мерами профилактики лактостаза, поскольку это состояние является предшественником мастита в подавляющем большинстве случаев.
Для профилактики застоя молока необходимо полное тщательное опорожнение молочных желез: регулярное кормление и последующее сцеживание остатков молока. Если ребенок наедается молоком их одной груди, в следующее кормление его сначала прикладывают к нетронутой в прошлый раз железе.
Не стоит позволять ребенку просто посасывать грудь для успокоения, без высасывания молока. Способствуют развитию воспаления молочной железы трещины на сосках, поэтому необходимо готовить соски к кормлению, тщательно соблюдать гигиенические правила (чистые руки, грудь), правильно прикладывать младенца к груди (ребенок должен захватывать ртом сосок целиком, вместе с ареолой).
Одной из профилактических мер развития мастита можно назвать своевременное выявление и санацию очагов инфекции в организме, однако стоит помнить, что общая антибактериальная терапия при лактации противопоказана.
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 17 лет.
Над статьей доктора Кондратенко Юлии Николаевны работали литературный редактор Юлия Липовская , научный редактор Светлана Симанина и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Согласно Всемирной организации здравоохранения (ВОЗ), грудное вскармливание является самым лучшим способом обеспечить детей раннего возраста питательными веществами, которые необходимы для их здорового роста и развития [23] . Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
- до 25 лет рожают около 20,6 % женщин;
- от 25 до 29 лет — 31,4 %;
- от 30 до 34 лет — 30,1 %;
- от 35 до 39 лет — 14,4 %;
- от 40 лет и старше — 3,2 %.
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
Причин развития лактостаза множество. Нагрубание молочных желёз может происходить за счёт внутренних (эндогенных) или внешних (экзогенных) причин [22] .
1. Внутренние причины:
- Несоответствие физиологической активности железистой ткани и молочных ходов (особенно после первых родов).
- Переизбыток молока. Это может быть связано с периодом становления лактации, первым пребыванием молока, природной особенностью женщины, гормональными нарушениями, в том числе нестабильной выработкой окситоцина.
2. Внешние причины:
- Неправильное прикладывание к груди. Основное действие мамы с начала кормлений — научить ребёнка правильно брать грудь. Если ребёнок неправильно приложен к груди, он плохо отсасывает грудное молоко. Из-за этого молоко застаивается, молочные железы нагрубают и развивается лактостаз.
- Редкие опорожнения железы или редкие кормления (реже чем через 3-4 часа).
- Тесная, неудобная, сдавливающая молочные железы одежда.
- Грубое, агрессивное сцеживание молока (грубые усилия при сцеживании, неаккуратные болезненные нажатия на сосок).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое "переходное молоко" — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. "Зрелое" молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Симптомов лактостаза немного, но они весьма характерны . Сначала общее состояние женщины остаётся удовлетворительным, однако ситуация может быстро ухудшиться. Первое, на что обращает внимание женщина, это острое начало. Иногда мамы с точностью до минуты могут сказать, когда появились первые симптомы. Как правило, лактостаз проявляется на 3-4 сутки после родов и чаще у женщин, которые отказались от грудного вскармливания, или у тех, кто плохо сцеживает грудное молоко [14] .
Когда происходит прилив молока, женщина ощущает лёгкое распирание и покалывание в груди, небольшой дискомфорт, чувство тугой молочной железы. Когда начинается лактостаз, этот дискомфорт сменяется неприятными болезненными ощущениями, в какой-то области на коже груди может появиться покраснение. Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7] . Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14] . Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.

Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Может повышаться температура тела. Если она поднимается выше 38,5 °C , при этом женщина испытывает сильную боль в области молочных желёз, то не нужно заниматься самолечением, необходимо обратиться к специалисту, чтобы не допустить развития воспаления. Если лактостаз не купируется в течение 3-5 суток, в молочных протоках начинается воспалительный процесс, развивается лактационный мастит [6] [18] .
Патогенез лактостаза
Механизм лактации
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
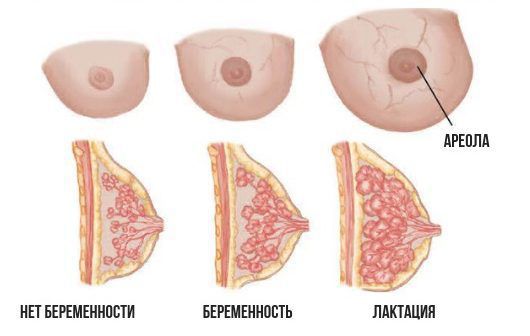
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
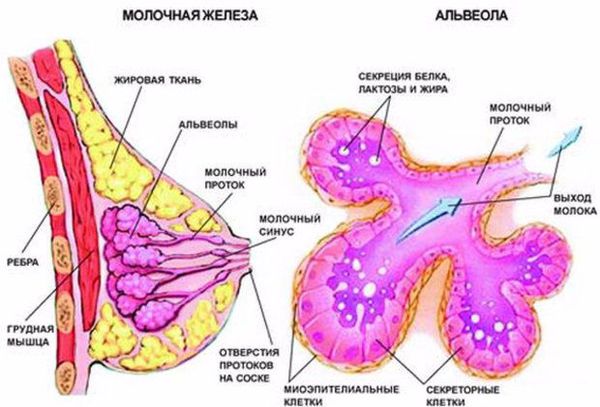
Механизм лактостаза
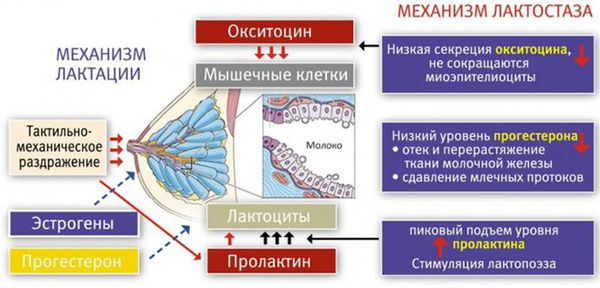
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Одновременно с пролактином в задней доле гипофиза синтезируется гормон окситоцин. Именно окситоцин влияет на мышечные клетки вокруг альвеол (миоэпителиоциты) и заставляет их сокращаться [2] . Таким образом, молоко секретируется, а мышечные клетки сокращаются и выделяют молоко наружу через выводные протоки.
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её "окаменения", распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Вторичный лактостаз является обязательным симптомом воспаления. У одних женщин он сильно выражен, у других никак не проявляется и диагностируется лишь при проведении ультразвукового исследования молочных желёз. Но всегда лактостаз способствует усилению и распространению инфекции .
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Вторичный лактостаз рассматривают как премастит. Заслуженный деятель науки, профессор Ванина Лидия Васильевна, заведующая кафедрой 1-го Московского медицинского института с соавторами еще в 1973 году предлагала рассматривать вторичный лактостаз как субклиническую стадию мастита [4] . Этот термин используется и сейчас. Субклинический мастит характеризуется невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий [12] .
Осложнения лактостаза
Самое частое осложнение лактостаза — неинфекционный мастит. Это более сложная форма лактостаза: симптомы похожи, но они выражены сильнее. Самочувствие женщины ухудшается, температура тела от 38 °C и выше, боль в области уплотнения усиливается, может ощущаться при ходьбе и при изменении положения тела. Границу между таким маститом и лактостазом иногда бывает сложно определить [10] . Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11] .
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
- Жалоб пациентки. В самом начале своего развития лактостаз не вызывает ни повышения температуры тела, ни ухудшения общего самочувствия женщины. В течение следующих 12‐24 часов возможно повышение температуры до 38‐38,5 °С, кратковременное преходящее покраснение кожи в области застоя молока, выраженный болевой синдром [8][16][20][21] .
- Данных анамнеза. Острое начало заболевания на 3-4 сутки после рождения ребёнка. Чаще развивается у некормящих женщин.
- Данных осмотра молочных желёз. При осмотре обращает на себя внимание увеличение молочных желёз. Они плотные, горячие, болезненные при пальпации. Как правило, происходит поражение обеих молочных желёз.
- Лабораторных исследований: показатели клинического анализа крови в пределах нормы.
- Инструментальных методов исследования:
- контактная термометрия: выявляет повышение локальной температуры в молочной железе;
- УЗИ молочных желёз: в случае мастита определяет наличие воспалительного отёка (повышенного содержания жидкости в молочной железе).
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока [19] . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов [13] . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- "Покой" молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз [15] .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко. Стоит обратить внимание на важный момент: при лактостазе сцеживание до "последней капли" не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9] .
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
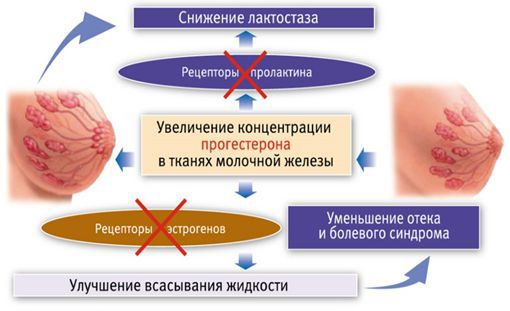
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов [9] .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.

Сразу после рождения организм ребенка старается адаптироваться к новому миру, все его системы перестраиваются к условиям внешней среды. Это момент стресса для новорожденного, в который все силы его организма включаются в работу и становятся активными. У некоторых детей процесс адаптации происходит физиологично, у других могут возникнуть проблемы. К примеру, при проникновении в организм инфекции возможно развитие мастита у новорожденных.
Чем отличается физиологическая мастопатия от мастита у новорожденных?
Что же происходит с грудными железами ребенка после его рождения? Эндокринная система активизируется, поэтому организм малыша все меньше нуждается в материнских гормонах.
Гипофиз маленького организма начинает вырабатывать эстрогены, в результате чего возникает выброс пролактина: это становится причиной нагрубания молочных желез у ребенка, из которых может выделяться молочнообразная жидкость.
В течение недели после рождения у ребенка возникает состояние, которое называется гормональным кризом. Природа устроена так, что именно гормональный криз заставляет организм адаптироваться к миру: пройдя через него, ребенок получает определенную защиту от проблем с иммунной и неврологической системой.
Что именно происходит в период гормонального криза?
- половые органы могут слегка краснеть и отекать;
- из половых путей могут появляться выделения кровянистого или гнойного состава;
- в грудных железах также происходят изменения: они слегка набухают из-за отека подкожной клетчатки, что может доставлять ребенку дискомфорт, а иногда — боль; этот процесс называется физиологическая мастопатия. Такое состояние является естественным и лечить его не следует — оно со временем проходит само.
Почему развивается мастит новорожденного?
Если во время развития физиологической мастопатии в организм ребенка попадает инфекция (как правило, стафилококковая или стрептококковая), возникает риск мастита новорожденного: причем, он может возникнуть и у новорожденных девочек, и у новорожденных мальчиков. Стафилококковые или стрептококковые бактерии могут жить в организме матери (к примеру, на поверхности ее кожи или на слизистой носоглотки), а также находиться на поверхности в туалетах и ванных комнатах.
Чаще всего мастит у новорожденного развивается уже после выписки из роддома — примерно на 10-м дне жизни малыша. К этому моменту молочные железы ребенка должны прийти в норму. И если мама видит, что этого не произошло — необходимо срочно проконсультироваться с педиатром.
Микроорганизмы проникают в организм при определенных условиях, как правило — когда родители неправильно ухаживают за ребенком, не учитывая особые свойства его кожи:
- в ней очень много микрососудов;
- она обладает большой проницаемостью, поэтому любые вещества с ее поверхности тут же попадают внутрь организма и в кровоток;
- жировая клетчатка под кожей очень толстая и рыхлая;
- потовые и сальные железы пока еще не могут нормально функционировать и создавать антибактериальную защиту; и если материнский иммунитет не смог защитить ребенка от бактерий (ведь кожа малыша не сразу принимает от матери все ее микроорганизмы — процесс этого заселения происходит постепенно), они тут же вызывают в организме инфекционную патологию;
- процесс терморегуляции еще не отлажен;
- кожа очень насыщена жидкостью.
- Как и почему может присоединиться инфекция?
- если ребенок одет без учета температуры воздуха, и на его коже возникают опрелости;
- если на одежде малыша присутствуют грубые швы или края, которые травмируют нежную кожу;
- если во время обработки кожи ребенка мама случайно царапает или повреждает покров (к примеру, маникюром).
Признаки мастита у новорожденных
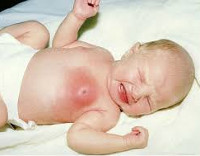
- во время прикосновения к грудным железам малыш плачет;
- как правило инфекция проникает в одну из желез (гораздо реже она поражает обе), из-за чего грудная железа становится более плотной, у малыша появляется сильная боль при прикосновении;
- в области заражения кожа краснеет;
- температура тела малыша поднимается до отметки 39 °С;
- ребенок плачет, когда его пеленают или переодевают;
- малыш отказывается от груди, становится вялым;
- позже в очаге инфекции скапливается гной, при надавливании на эту область ребенок очень сильно кричит, испытывая боль;
- при гнойном мастите из сосков новорожденного может самопроизвольно (без надавливания) выделяться гной.
Такое состояние является для ребенка чрезвычайно опасным. Поэтому уже при первых симптомах мастита следует обратиться к педиатру или вызвать скорую помощь. Если помощь не оказать вовремя — гной может расплавить находящиеся рядом с грудной железой ткани и проникнуть в другие ее отделы. Такое состояние способно привести к диагнозу флегмоны грудной стенки — гнойного воспаления жировой клетчатки. Более серьезные состояния, к которым может привести мастит новорожденного — сепсис и генерализованная инфекция (распространение инфекции по всему организму), что угрожает жизни ребенка.
Для новорожденной девочки мастит более опасен, чем для мальчика: если в процессе болезни гибнут ацинусы (составные части молочной железы), на их месте появляется соединительная ткань. В таком случае, когда девушка повзрослеет, ее грудь скорее всего будет развиваться асимметрично. А во время грудного вскармливания взрослая женщина рискует получить серьезный лактостаз (застой молока), вылечить который без операции будет сложно.
Как лечат мастит у новорожденных
В клинических рекомендациях по лечению мастита новорожденных говорится о том, что перед назначением терапии необходимо установить стадию развития болезни.
Если это начальная (инфильтративная) стадия, то лечение мастита у новорожденного рекомендуется проводить:
- специальными мазями, нанесенными на повязку;
- ультрафиолетовым облучением или УВЧ, которые губительно действуют на бактерии;
- компрессами с магнезией для снятия отека и боли;
- компрессами димексида с физраствором в качестве антисептика;
- спиртовыми компрессами;
- мазью Вишневского;
- суппозиториями или сиропом с парацетамолом для снятия боли и температуры;
- лечение мастита новорожденных может быть усилено антибиотиками широкого спектра действия.
Однако все вышеописанные действия могут быть эффективны, пока в железе не сформировался гнойный очаг. Если он возник — новорожденному скорее всего потребуется хирургическая операция, во время которой будет удален гной и промыта полость. После операции на рану будет наложена повязка с гипертоническим раствором. В дополнение врач назначит курс антибиотиков.
Читайте также:

