Инфекционный моноцитоз у взрослых
Обновлено: 25.04.2024
Моноциты – зрелые, крупные лейкоциты, содержащие всего одно ядро. Данные клетки являются одними из наиболее активных фагоцитов, находящихся в периферической крови. Если анализ крови показал, что моноциты повышены – у вас моноцитоз, пониженный уровень называется моноцитопенией.
Моноциты кроме крови содержатся также в больших объемах в костном мозге, селезенке, синусах печени, стенках альвеол и лимфатических узлах. В крови они находятся недолго – всего несколько дней, после чего они перемещаются в окружающие ткани, где и достигают своей зрелости. Там происходит превращение моноцитов в гистоциты – тканевые макрофаги.
Количество моноцитов является одним из самых важных показателей при расшифровке анализа крови. У взрослых повышение количества моноцитов в общем анализе крови наблюдается при самых разных недугах, отдельно рассматриваются: инфекционные, гранулематозные и кожные заболевания, а также коллагенозы, к которым относится ревматоидный артрит, системная красная волчанка, узелковый полиартрит.
Роль моноцитов в организме
Для чего нужны моноциты, что это значит? Моноциты — белые кровяные клетки, лейкоциты, которые также относятся к фагоцитам. Это означает, что они поедают проникающие в организм микробы и бактерии и таким образом избавляются от них. Но не только.
Важным показателем в крови является соотношение моноцитов и лейкоцитов. В норме процент моноцитов к всем лейкоцитам крови составляет от 4 до 12%. Изменение этого соотношения в сторону увеличения в медицине носит название относительного моноцитоза. В отличие от этого случая возможен и рост общего числа моноцитов в крови человека. Подобное патологическое состояние медики называют абсолютным моноцитозом.
Норма
Нормы моноцитов в крови немного отличаются для взрослых и детей.
- У ребенка норма моноцитов в анализе крови составляет примерно 2-7% от общего количества лейкоцитов. При этом необходимо учитывать, что абсолютное количество моноцитов у детей с возрастом изменяется, параллельно с изменением количества лейкоцитов.
- У взрослого нормальное количество моноцитов в крови составляет 1-8% от общего количества лейкоцитов. В абсолютных числах это 0,04-0,7*109/л.
Любые отклонения от нормы в количестве моноцитов в анализе крови может говорить про наличие в организме неполадок и заболеваний.
Причины повышенных моноцитов у взрослого
Если в крови повышены моноциты у взрослого, это значит наличие моноцитоза, который бывает относительным и абсолютным. При относительном характере моноцитоза в крови снижается уровень и других лейкоцитов, а при абсолютном — увеличивается лишь число моноцитов. Причиной повышения относительного содержания клеток крови может быть нейтропения или лимфоцитопения.
Повышенный уровень моноцитов в крови может говорить о наличии:
- Инфекционных процессов, вызванных бактериями (эндокардит, туберкулез, сифилис , малярия, бруцеллез, тиф), или вирусами (мононуклеоз, гепатит);
- Некоторых болезней кроветворной системы (в первую очередь – моноцитарный и миеломоноцитарный лейкоз);
- Некоторых вполне физиологических состояний (после еды, в конце месячных у женщин, у ребенка до 7 лет и т. д.);
- Попадания в организм (чаще в дыхательные пути) веществ неинфекционной (а часто и неорганической) природы;
- Злокачественных опухолевых заболеваний;
- Коллагенозов ( системная красная волчанка – СКВ, ревматизм);
- Стадии выздоровления после инфекций и других острых состояний:
- Перенесенных хирургических операций.
Повышение уровня моноцитов в крови – тревожный симптом. Он может говорить о наличии в организме воспалительного процесса, иных серьезных заболеваний. Если общий анализ крови показывает уровень моноцитов выше нормы, необходима консультация врача и дополнительное обследование, чтобы выявить причину изменений.
Повышенные моноциты у ребенка
Что это значит? Появление моноцитоза у детей также часто связано с инфекциями, особенно, с вирусными. Как известно, дети вирусными инфекциями болеют чаще взрослых, и моноцитоз при этом говорит о том, что организм берется с инфекцией.
Моноцитоз у ребенка может появляться и при глистных инвазиях ( аскаридозе , энтеробиозе и так далее), после того, как гельминты будут удалены из организма ребенка, моноцитоз проходит. Туберкулез у детей в настоящее время встречается редко, тем не менее, наличие моноцитоза должно настораживать и в этом отношении.
Также причиной могут быть онкологические заболевания у ребенка – лимфогранулематоз и лейкоз.
Что делать при повышенных моноцитах?
Когда моноциты в крови повышены, лечение зависит, в первую очередь, от причины этого явления. Конечно, легче вылечить моноцитоз, который возник из-за несерьезных заболеваний, например, грибка.
Однако когда речь идет о лейкозе или раковой опухоли, лечение будет повышенное содержание моноцитов в кровидлительным и тяжелым, прежде всего, направленным не на понижение уровня моноцитов, а на избавление от главных симптомов тяжелого заболевания.
Моноцитопения – это лабораторный синдром, при котором наблюдается снижение уровня моноцитов ниже 500 в 1 мкл крови. Изолированная моноцитопения встречается крайне редко. Чаще всего она сочетается с уменьшением числа нейтрофилов (нейтропения) либо с падением содержания всех форменных элементов крови (панцитопения). Причиной моноцитопении могут выступать тяжелые бактериальные инфекции, злокачественные миелопролиферативные заболевания, угнетение кроветворения и пр. Уровень моноцитов исследуется при подсчете лейкоцитарной формулы в клиническом анализе крови. Коррекция данного состояния осуществляется при лечении основного заболевания.
Причины
Физиологические причины
Снижение числа моноцитов в периферической крови не всегда свидетельствует о наличии заболевания или патологического состояния. В некоторых случаях у женщин в раннем послеродовом периоде может наблюдаться моноцитопения, не требующая никакого лечения. Уровень моноцитов нормализуется самостоятельно уже на 2-3 сутки после родоразрешения.
Бактериальные инфекции
Наиболее распространенной причиной моноцитопении являются бактериальные инфекции. Некоторые бактерии, например, пиогенные (стафилококки, стрептококки), способны выделять токсины, подавляющие процесс кроветворения в гемопоэтических клетках костного мозга. Сначала, как правило, происходит снижение уровня нейтрофилов (нейтропения), затем, при дальнейшем прогрессировании инфекции и ее генерализации уменьшается число моноцитов.
Развитие моноцитопении свидетельствует о тяжелом течении заболевания и является маркером неблагоприятного прогноза. После проведения антибиотикотерапии и устранения инфекционного очага уровень моноцитов постепенно возвращается к норме в течение нескольких дней. Инфекции, сопровождающиеся моноцитопенией:
- Гнойно-септические процессы: абсцессы, флегмоны, карбункулы.
- Специфические инфекции:брюшной тиф (гипертоксическая форма), риккетсиозы (сыпной тиф).
Ятрогенная моноцитопения
Иногда моноцитопения может возникать вследствие медицинского вмешательства. Например, у некоторых пациентов наблюдается уменьшение уровня моноцитов в первые сутки после хирургической операции, их количество восстанавливается до нормальных значений через 4-5 дней. Также моноцитопения, наряду со снижением содержания других лейкоцитов, нередко встречается после проведения курсов химиотерапии.
Наиболее часто моноцитопения развивается на фоне длительного приема глюкокортикостероидов. Эти гормональные препараты имеют довольно широкое применение, их назначают для лечения огромного числа заболеваний, прежде всего, аутоиммунных расстройств (болезнь Крона, системная красная волчанка, анкилозирующий спондилоартрит), дерматологических (экзема, псориаз), аллергических (бронхиальная астма) и т.д.

Злокачественные болезни крови
Несмотря на то, что многие миело- и лимфопролиферативные болезни сопровождаются моноцитозом (увеличением количества моноцитов), моноцитопения является очень характерным признаком волосатоклеточного лейкоза. Она наблюдается почти у 90% больных. Волосатоклеточный лейкоз представляет собой хроническое В-клеточное лимфопролиферативное заболевание с неизвестной этиологией, поражающее костный мозг и селезенку.
Основные клинические симптомы данной патологии включают увеличение размеров селезенки, периферических лимфатических узлов. В крови наблюдается тромбоцитопения, анемия, лейкопения за счет моноцитов и нейтрофилов. Моноцитопения начинает развиваться постепенно, стойко сохраняется до проведения специфического лечения. Нормализация числа моноцитов считается одним из критериев успешно выполненной химиотерапии.
Апластическая анемия
Это заболеванием может иметь как наследственную, так и приобретенную природу, и характеризуется замещением костного мозга жировой тканью. В результате происходит подавление образования всех клеток крови (панцитопения). Помимо этого клиническая картина включает гепатоспленомегалию, лимфаденопатию. На ранних стадиях апластической анемии может возникнуть моноцитопения, из-за чего нередко требуется дифференциальная диагностика с волосато-клеточным лейкозом (ВКЛ).
Генетические мутации
В редких случаях моноцитопения может быть обусловлена генетической мутацией. GATA 2 – это ген гемопоэтического фактора транскрипции, он экспрессируется в стволовых клетках в костном мозге. Дефицит GATA 2 представляет собой группу различных расстройств с высокой частотой летальности, вызванных общим генетическим дефектом. В результате мутации в организме человека резко снижается количество дендритных клеток, лимфоцитов, моноцитов.
Такие пациенты очень восприимчивы к вирусным и бактериальным инфекциям. У них повышен риск развития злокачественного новообразования, миелодиспластического синдрома, лейкозов и лимфом. Моноцитопения имеет постоянный характер, пока больному не будет проведена трансплантация костного мозга.
Диагностика
Ввиду широкого спектра этиологических факторов моноцитопении, ее обнаружение в анализе крови требует обращения к врачу-терапевту. На приеме проводится опрос больного, собираются анамнестические данные. Уточняется, состоит ли пациент на диспансерном учете и принимает ли он гормональные лекарственные препараты. Внимательно проводится физикальный осмотр для выявления симптомов, которые могут помочь сузить круг дифференциальной диагностики причин моноцитопении.
Измеряется температура тела, артериальное давление, пульс. Кожные покровы и слизистые осматриваются на предмет бледности, наличие кровоизлияний (петехий, экхимозов). Выполняется пальпация периферических лимфоузлов, печени, селезенки. Также назначаются дополнительные методы исследования:

Коррекция
Медикаментозная терапия
Сама по себе моноцитопения может не требовать никакого лечения, как например, в случае постоянного приема глюкокортикоидов. Нужно проводить терапию основной патологии, на фоне которой возникла моноцитопения. Так как этиологией снижения числа моноцитов выступают достаточно тяжелые заболевания, во время лечения больной должен находиться в условиях стационара под наблюдением врача. Применяются следующие методы консервативной терапии:
- Антибактериальная терапия. При гнойно-септических процессах назначают антибиотики из группы пенициллинов, цефалоспоринов или аминогликозидов. При риккетсиозах и брюшном тифе предпочтение отдается фторхинолонам, тетрациклинам или макролидам.
- Химиотерапия. С целью элиминации опухолевого клона и достижения ремиссии при ВКЛ используют аналоги нуклеозидов. Цитостатические ЛС применяют у больных с апластической анемией.
- Стимуляторы гемопоэза. Для активации процессов кроветворения пациентам АА назначают колониестимулирующие факторы, стимуляторы образования тромбоцитов, эритроцитов.
- Генно-инженерные биологические препараты. Также для лечения АА очень эффективны моноклональные антитела против антигена CD 52 лимфоцитов и антитимоцитарный глобулин, полученный путем иммунизации животных человеческими лимфоцитами.
- Гемотрансфузии. Больным гематологическими заболеваниями часто показаны переливания цельной крови или ее компонентов – эритроцитарной массы, тромбоконцентрата.
Хирургическое лечение
Больным с абсцессами, флегмонами проводится вскрытие и дренирование гнойного очага. При выраженной спленомегалии выполняется удаление селезенки. Так как после спленэктомии возрастает риск инфицирования некоторыми бактериальными инфекциями, людей, перенесших эту операцию, обязательно вакцинируют от пневомкокка, менингококка, гемофильной палочки.
Прогноз
Моноцитопения считается показателем глубокого угнетения лейкопоэза и нарушения функционирования ретикулоэндотелиальной системы. Поэтому зачастую она является маркером тяжелого течения болезни и предиктором неблагоприятного прогноза. Эти факторы определяют чрезвычайную важность своевременного выявления этиологии ее возникновения, постановки диагноза и назначения лечения.
1. Патофизиология системы крови. Часть II. Нарушения в системе лейкоцитов/ Николаева О.В., Кучерявченко М.А., Шутова Н.А. и др. – 2016.
4. Особенности течения и современная тактика терапии волосатоклеточного лейкоза/ Аль-Ради Л.С.; Пивник А.В.// Клиническая онкогематология. Фундаментальные исследования и клиническая практика. ‒ 2009. ‒ 2(2).
Лимфоцитоз – это увеличение содержания лимфоцитов выше 4000 (или 40%) в 1 мкл крови. Причиной выступают острые вирусные заболевания, некоторые хронические бактериальные инфекции, злокачественные гематологические болезни и т.д. Клинические проявления определяются нозологией, на фоне которой развился лимфоцитоз. Уровень лимфоцитов исследуется в венозной или капиллярной крови при подсчете лейкоцитарной формулы общего анализа крови. Для коррекции лимфоцитоза проводится борьба с причиной, т.е. лечение основного заболевания.
Классификация
Нет четких числовых критериев разделения лимфоцитоза по степени выраженности. Условно выделяется умеренный (до 60%) и высокий лимфоцитоз (больше 60%). Основной причиной высокого лимфоцитоза считаются злокачественные болезни кроветворной и лимфатической ткани. Лимфоцитоз, как и другие виды лейкоцитоза, подразделяется на:
- Абсолютный. Под абсолютным лимфоцитозом подразумевается увеличение количества лимфоцитов наряду с общим числом лейкоцитов (у взрослых более 4000, у детей до 5 лет более 6000).
- Относительный. Относительный лимфоцитоз встречается намного чаще и означает процентное возрастание лимфоцитов (больше 40%) на фоне нормального или даже пониженного общего числа лейкоцитов.
Причины лимфоцитоза
Физиологические состояния
Наиболее яркий пример - физиологический лимфоцитоз у детей в возрасте до 4-5 лет. Причина данного явления связана с возрастными изменениями в иммунной системе ребенка. С 7 дня жизни у детей начинается активный рост количества лимфоцитов (до 55-60%) и падение нейтрофилов (первый перекрест лейкоцитарной формулы). Затем к 4 годам лимфоциты возвращаются к показателям, как у взрослых (до 40%), а нейтрофилы, напротив, увеличиваются (второй перекрест). Патологическим лимфоцитозом у детей следует считать цифры больше 60%.
Отдельно выделяют кратковременные лимфоцитозы, не связанные ни с каким заболеванием. Среди таких причин лимфоцитоза:
- Стресс.
- Алиментарные факторы: голодание, следование вегетарианской диете.
- Использование лекарственных препаратов: фенитоина, пара-аминосалициловой кислоты, наркотических анальгетиков.
Вирусные инфекции
- Острые вирусные инфекции. Наиболее частой причиной лимфоцитоза у детей признаны такие инфекционные заболевания как корь, краснуха, ветряная оспа; у взрослых – грипп, ОРВИ. Обычно лимфоцитоз умеренный, он возникает резко, достигает максимума параллельно разгару заболевания, затем по мере разрешения симптомов быстро возвращается к нормальным значениям.
- Инфекционный мононуклеоз. Специфической вирусной инфекцией у детей является инфекционный мононуклеоз, вызываемый вирусом Эпштейн-Барра. При инфекционном мононуклеозе лимфоцитоз более стойкий, может сохраняться несколько недель или месяцев. Иногда вирус персистирует годами и может стать причиной синдрома хронической усталости.
Помимо количественных изменений, вирусные инфекции считаются причиной появления атипичных мононуклеаров (вироцитов) – лимфоцитов, имеющих разную форму, измененную структуру ядра, базофильную цитоплазму. В незначительных количествах (менее 10%) они присутствуют при любых вирусных инфекциях. Более высокая концентрация таких клеток (более 10%) свидетельствует об инфекционном мононуклеозе.
Бактериальные инфекции
У взрослых одна из частых причин лимфоцитоза – бактериальные инфекции с хроническим течением, сопровождающиеся образованием специфических эпителиоидных гранулем (туберкулез, бруцеллез, сифилис). Реже причиной лимфоцитоза у взрослых выступают тифозные заболевания (брюшной, сыпной тиф, паратифы). Единственной острой бактериальной инфекцией, вызывающей лимфоцитоз у детей, считается коклюш.
В основном наблюдается незначительный лимфоцитоз, причем практически всегда относительный, на фоне общей лейкопении. В виду хронического течения болезней лимфоцитоз может сохраняться неопределенно долго (месяцы, годы), увеличиваясь в периоды обострения. При туберкулезе лимфоцитоз свидетельствует о доброкачественном течении и считается предиктором благоприятного исхода.

Злокачественные болезни крови
Наиболее опасной причиной лифмоцитоза у взрослых и детей признаны миелопролиферативные и лимфопролиферативные заболевания. В таких случаях лимфоцитоз обусловлен пролиферацией опухолевых клонов лимфатической ткани или злокачественной трансформацией кроветворных клеток в костном мозге. У взрослых в основном наблюдаются хронический лейкоз, неходжкинские лимфомы (лимфосаркомы). У детей чаще встречается лимфогранулематоз (лимфома Ходжкина). Лимфоцитоз достигает очень высоких цифр (до 70-90%).
Нарастание лимфоцитоза происходит постепенно: максимальное значение достигается через несколько лет, уменьшается медленно, только под действием курсов химиотерапии. Быстрый возврат к нормальным показателям возможен только при пересадке костного мозга. Помимо лимфоцитоза, отмечаются такие признаки, как одновременное увеличение эозинофилов и базофилов (базофильно-эозинофильная ассоциация), присутствие большого количества бластов, промежуточных форм (пролимфоцитов).
Эндокринные расстройства
В некоторых случаях причиной лимфоцитоза становятся заболевания эндокринных органов. Точный механизм данного явления до сих пор окончательно не установлен. Умеренная степень лимфоцитоза часто развивается одновременно с увеличением концентрации эозинофилов. У взрослых такая картина наблюдается при акромегалии, тиреотоксикозе, недостаточности коры надпочечников. У детей частой причиной становятся врожденные дисфункции половых желез. Лимфоцитоз быстро регрессирует после назначения заместительной гормональной терапии.
Другие причины
- Ревматологические патологии: ревматоидный артрит, острая ревматическая лихорадка, системная красная волчанка.
- Болезни крови: апластическая анемия, В12-фолиево-дефицитная анемия, посттрансфузионный синдром.
- Паразитарные инвазии: малярия, болезнь Шагаса, шистосомоз.
- Аллергические реакции: бронхиальная астма.
Диагностика
Уровень лимфоцитов измеряется при клиническом анализе крови. В виду того, что лимфоцитоз имеет достаточно широкий этиологический спектр, при его обнаружении следует обратиться к специалисту широкого профиля (терапевту или педиатру), чтобы тот на основании жалоб пациента, анамнестических данных, физикального осмотра, назначил дополнительное обследование, которое может включать:
- Анализы крови. Проводится подсчет лейкоцитарной формулы для определения процентного соотношения всех форм лейкоцитов. Методом микроскопии изучается мазок крови для выявления атипичных мононуклеаров, теней Боткина-Гумпрехта (остатков разрушенных лимфоцитов). Определяются воспалительные маркеры – повышенные СОЭ, СРБ. Для обнаружения опухолевых антигенов выполняется иммунофенотипирование, иммуногистохимичекое исследование.
- Идентификация возбудителя. С целью выявления инфекционного агента выполняются тесты на наличие антител к патогенам, их ДНК (методом ИФА, ПЦР). Проводятся бактериологические исследования – посев, микроскопия мокроты (туберкулез, коклюш), серологическая диагностика – реакция Райта, Хеддельсона (бруцеллез), реакция микропреципитации (сифилис).
- Инструментальные исследования. При туберкулезе на рентгенограмме легких отмечается увеличение прикорневых, медиастинальных лимфатических узлов, инфильтрация верхних долей легких, иногда выпот в плевральную полость. При мононуклеозе и гемобластозах на УЗИ брюшной полости обнаруживается выраженная спленомегалия, реже гепатомегалия.
- Гистологические исследования. При хроническом лимфолейкозе в пунктате костного мозга находят большое количество лимфобластов. При лимфомах в биоптате лимфоузла, полученном путем тонкоигольной аспирации, выявляется диффузная пролиферация лимфоидных клеток с бластной морфологией. Специфический признак лимфогранулематоза – гигантские клетки Березовского-Штернберга.

Коррекция
Прямых способов нормализации концентрации лимфоцитов не существует. Для борьбы с лимфоцитозом необходимо лечить основную патологию, послужившую причиной повышения лимфоцитов. Незначительный кратковременный лимфоцитоз, возникший на фоне стресса, приема лекарственных препаратов или в период выздоровления от простудного заболевания, не требует терапии. В случае долговременного лимфоцитоза, как абсолютного, так и относительного, необходимо обратиться к врачу.
Для многих вирусных инфекций (ветряной оспы, краснухи, ОРВИ) на сегодняшний день не разработано этиотропной терапии. Для их лечения применяются патогенетические и симптоматические методы – обильное горячее питье, жаропонижающие, противовоспалительные лекарства. При катаральном синдроме назначаются полоскание и орошение горла антисептическими растворами, спреями. В первые дни гриппа эффективно использование противовирусных препаратов (осельтамивир, римантадин).
Имеются данные о снижении количества осложнений инфекционного мононуклеоза у взрослых путем назначения ацикловира, валцикловира. При бактериальных инфекциях прописывают антибиотики, при туберкулезе – комбинацию противотуберкулезных средств. Если причиной лимфоцитоза стало лимфопролиферативное заболевание, то требуется проведение длительных повторных курсов химиотерапии. При неэффективности консервативного лечения хронического миелолейкоза у взрослых прибегают к аллогенной трансплантации костного мозга.
Прогноз
В ряде случаев уровень лимфоцитов может быть ориентиром для прогнозирования развития заболевания. Например, лимфоцитоз при туберкулезе, как у детей, так и у взрослых, свидетельствует о благоприятном течении болезни и о скором выздоровлении. И наоборот, если причиной чрезмерного увеличения лимфоцитов выступают злокачественные гематологические заболевания, это косвенно может говорить о высокой вероятности летального исхода. Однако в первую очередь необходимо ориентироваться на основную патологию и ее тяжесть. Поэтому любая степень лимфоцитоза требует тщательного обследования для установления причины и своевременной терапии.
1. Патофизиология системы крови. Часть II. Нарушения в системе лейкоцитов/ Николаева О.В., Кучерявченко М.А., Шутова Н.А. и др. – 2016.
4. Синдромная диагностика и базисная фармакология заболеваний внутренних органов. Т. 2/ под ред. Федосеева Г.Б., Игнатова Ю.Д. – 2004.
Моноцитоз – это патологическое состояние, при котором наблюдается увеличение содержания моноцитов больше 1000 в 1 мкл крови. Причинами служат инфекционные, воспалительные, а также онкогематологические заболевания. У детей наиболее частой причиной выступает инфекционный мононуклеоз. Специфических симптомов нет. Клиническая картина определяется основной патологией. Уровень моноцитов исследуется в капиллярной или венозной крови при подсчете лейкоцитарной формулы. Для возврата моноцитов к референсным показателям (от 1 до 10%) проводится лечение болезни, послужившей фоном для возникновения моноцитоза.
Классификация
Четких цифровых разделений моноцитоза нет. Условно различают умеренный и выраженный моноцитоз. По патогенетическому механизму выделяют:
- Реактивный моноцитоз. Причиной данной разновидности являются воспалительные и инфекционные патологии.
- Неопластический (злокачественный) моноцитоз. Встречается у больных миелопролиферативными и лимфопролиферативными заболеваниями (у детей при лимфогранулематозе и остром монобластном лейкозе).
У детей с момента рождения наблюдается небольшое повышение моноцитов, оно достигает максимума к концу 1 недели жизни (до 15%), далее медленно снижается и к 12 месяцу становится как у взрослых.
Причины моноцитоза
Реконвалесценция
Несмотря на большое многообразие патологических причин, чаще всего моноцитоз свидетельствует о выздоровлении после острого инфекционного заболевания. Как правило, в основном это наблюдается у детей. Повышение уровня моноцитов после инфекции означает, что произошла полная элиминация инфекционного агента. Моноцитоз обычно незначительный, может сохраняться до 2-х недель, затем уровень моноцитов возвращается к нормальным показателям.
Вирусные инфекции
Моноциты являются первой линией противоинфекционной защиты. Мигрируя в ткани, они превращаются в мононуклеарные фагоциты (макрофаги). При проникновении микроорганизма (бактерии, вируса) макрофаги его поглощают (фагоцитируют), а также презентируют на своей поверхности чужеродные антигены патогена для распознавания их Т- и B-лимфоцитами. Кроме того, макрофаги выделяют широкий спектр различных медиаторов и цитокинов, вызывая хемотаксис нейтрофилов к очагу инфекционного воспаления. Нередко вирусные инфекции, кроме моноцитоза, становятся еще и причиной увеличения лимфоцитов (лимфомоноцитоз).
- Острые вирусные инфекции. Из всех заболеваний, самой распространенной причиной моноцитоза среди взрослых являются грипп, ОРВИ (парагрипп, аденовирусная, риновирусная инфекции). Обычно моноцитоз незначительный, он возникает резко наряду с симптоматикой, затем уменьшается до нормы примерно через 1-2 недели после стихания воспалительного процесса.
- Инфекционный мононуклеоз. Еще одной вирусной причиной моноцитоза, особенно часто встречающейся у детей, признан инфекционный мононуклеоз, вызванный вирусом Эпштейн-Барра. Ввиду длительного персистирования вируса в организме, моноцитоз может сохраняться несколько месяцев и даже лет. Также в острый период мононуклеоза в крови появляется большое количество лимфоцитов, приобретающих моноцитарные морфологические свойства (атипичных мононуклеаров) – увеличивается размер клетки и клеточного ядра, цитоплазма становится базофильной.
Бактериальные инфекции
Моноцитоз характерен для хронических бактериальных инфекций, сопровождающихся эпителиоидноклеточной пролиферацией с образованием гранулем. В первую очередь к ним относятся туберкулез, бруцеллез, сифилис. Также моноцитоз встречается при подостром бактериальном эндокардите, риккетсиозах. Патогенез повышения содержания моноцитов в крови при этих заболеваниях несколько отличается от такового от вирусных инфекций.
Таким образом поддерживается хроническое течение болезни. Повышение концентрации моноцитов умеренное, из-за хронического течения патологии может сохраняться месяцами, годами, опускается до нормальных цифр только после этиотропного лечения. Единственной острой бактериальной инфекцией, вызывающей моноцитоз у детей, признана скарлатина.

Системные гранулематозные процессы
Хронические неинфекционные системные воспалительные заболевания также сопровождаются моноцитозом, механизм развития которого заключается в следующем. По неизвестным причинам запускается клеточно-опосредованная иммунная реакция. Макрофаги (тканевые моноциты), наряду с лимфоцитами и тучными клетками начинают скапливаться в различных органах, постепенно образуя гигантоклеточные гранулемы. Секретируя интерлейкины, цитокины и другие медиаторы, макрофаги поддерживают хроническое воспаление.
У взрослых причиной становятся саркоидоз, гистиоцитоз из клеток Лангерганса, гранулематоз Вегенера. Из системных гранулематозных патологий у детей чаще встречаются воспалительные заболевания кишечника (неспецифический язвенный колит, болезнь Крона). Моноцитоз умеренной степени, но несколько выше, чем при бактериальных и вирусных инфекциях, снижается под влиянием патогенетического лечения.
Диффузные болезни соединительной ткани
Причины моноцитоза при коллагенозах точно неизвестны. Существует теория, что под влиянием аутоантител к различным компонентам соединительной ткани и цитокинов стимулируется костномозговое созревание моноцитов. Также изучена роль моноцитов в индукции и поддержании хронического воспаления. Причиной моноцитоза у взрослых выступают системная красная волчанка, системная склеродермия, у детей в основном наблюдается дермато- и полимиозит. Степень моноцитоза коррелирует с активностью заболевания, во время ремиссии находится в пределах референсных значений.
Злокачественные болезни крови
Довольно частой причиной моноцитоза являются онкогематологические заболевания. Механизм увеличения количества моноцитов заключается в опухолевой трансформации стволовых клеток костного мозга. Моноцитоз очень высокий, клетки могут составлять более 50% от общего числа лейкоцитов. Моноцитоз сохраняется длительное время, снижается только после лечения химиотерапевтическими препаратами или трансплантации костного мозга.
Для взрослых более характерен хронический миелолейкоз. У детей причинами моноцитоза чаще выступают лимфогранулематоз (лимфома Ходжкина), острый монобластный (моноцитарный) лейкоз. Помимо количественных изменений, при острых лейкозах встречается такой феномен как лейкемический провал, подразумевающий наличие только зрелых форм лейкоцитов и большого количества бластных клеток, отсутствие промежуточных форм.
Нейтропении
Еще одной причиной моноцитоза, часто наблюдаемой у детей, признаны заболевания, сопровождающиеся снижением (главным образом генетически детерминированным) выработки костным мозгом нейтрофильных гранулоцитов - нейтрофилов. К ним относят циклическую нейтропению, синдром Костмана (детский агранулоцитоз), хроническую нейтропению с нарушением выхода гранулоцитов из костного мозга (миелокахексию). Точный механизм моноцитоза при этих патологиях неизвестен. Обычно наблюдается умеренный моноцитоз в сочетании с эозинофилией.
Редкие причины
- Паразитарные инфекции: висцеральный, кожный лейшманиоз, малярия.
- Отравления: фосфором, тетрахлорэтаном.
- Прием ЛС: длительное введение глюкокортикостероидов.
- Восстановление костномозгового кроветворения: после миелосупрессии химиотерапевтическими препаратами.
Диагностика
Уровень моноцитов измеряется во время подсчета лейкоцитарной формулы в клиническом анализе крови. Обнаружение моноцитоза требует консультации медицинского специалиста, желательно терапевта. Врач должен провести опрос жалоб больного, собрать анамнестические данные, выполнить общий осмотр на предмет выявления признаков того или иного заболевания. Полученные данные служат подспорьем для назначения дополнительного обследования для выяснения причины моноцитоза:
- Анализы крови. В общем анализе крови проводится подсчет общего количества, процентного соотношения всех форм лейкоцитов (лейкоцитарная формула), определяется СОЭ. В мазке крови проверяется наличие атипичных мононуклеаров. Исследуется уровень аутоантител (к ДНК, мышечным клеткам, к топоизомеразе), антигранулоцитарных антител, СРБ. Проводится иммуногистохимический анализ и иммунофенотипирование клеток для выявления поверхностных специфических или опухолевых CD-маркеров.
- Микробиологические исследования. Для идентификации инфекционного возбудителя выполняется бактериологический посев и микроскопия мокроты. Методом иммуноферментного анализа и полимеразной цепной реакции определяются антитела к вирусам, бактериям, их ДНК. Проводятся серологические анализы (реакции непрямой гемагглютинации, микропреципитации).
- Рентгенография. При туберкулезе, саркоидозе на рентгенографии легких обнаруживается увеличение медиастинальных, прикорневых лимфатических узлов, при гистиоцитозе – двусторонние мелкоочаговые затемнения. Также для гистиоцитоза характерны участки остеолизиса и деструкции на рентгенограммах плоских костей черепа, длинных трубчатых костей.
- Сонография. Во время проведения УЗИ брюшной полости у пациентов с инфекционным мононуклеозом, бруцеллезом, онкогематологическими заболеваниями отмечается спленомегалия, реже гепатомегалия. На эхокардиографии у больных коллагенозами иногда удается выявить утолщение листков перикарда, выпот в перикардиальную сумку.
- Гистологические исследования. При злокачественных болезнях крови в мазке костного мозга, полученном путем стернальной пункции либо трепанобиопсии, обнаруживается большое количество бластных клеток. При микроскопическом исследовании бронхоальвеолярной жидкости у пациентов с гистиоцитозом отмечаются гигантские клетки Лангерганса, имеющие эозинофильную цитоплазму. В биоптате лимфоузла при лимфомах выявляются пролиферация лимфоидных клеток, клетки Березовского-Штернберга.

Коррекция
Консервативная терапия
Привести уровень моноцитов к нормальным значениям напрямую невозможно. Для этого необходимо бороться с причиной, т.е. лечить основную патологию, на фоне которой развился моноцитоз. Если моноцитоз обнаружен в крови у человека, недавно перенесшего острое инфекционное заболевание, то лечение не требуется. Это абсолютно нормальное явление, концентрация моноцитов самостоятельно нормализуется через несколько дней. В случае продолжительного и, тем более, высокого моноцитоза, необходимо медицинское вмешательство:
- Противоинфекционное лечение. Для лечения большинства вирусных инфекций достаточно лишь постельного режима, обильного горячего питья, использования нестероидных противовоспалительных препаратов (парацетамол, ибупрофен), а также симптоматической терапии (полоскание или орошение горла антисептическими, обезболивающими растворами, спреями, закапывание в нос сосудосуживающих капель). При бактериальных инфекциях назначаются антибиотики, при туберкулезе – комбинация противотуберкулезных средств.
- Противовоспалительное лечение. В качестве патогенетического лечения хронических гранулематозных заболеваний, коллагенозов используются лекарственные препараты, подавляющие воспаление – глюкокортикостероиды (преднизолон, метилпреднизолон). Для более мощного противовоспалительного действия эффективны иммуносупрессанты – метотрексат, циклофосфамид.
- Химиотерапия. Для лечения злокачественных болезней крови, гистиоцитоза необходимо проведение курсов химиотерапевтического лечения. Иногда приходится прибегать к интратекальному введению препаратов (введению в цереброспинальную жидкость).
Хирургическое лечение
Существует хирургический способ лечения онкогематологических заболеваний и некоторых видов врожденных нейтропений, позволяющий добиться полного исцеления от болезни, – это пересадка донорских гемопоэтических стволовых клеток. Для проведения этой операции необходимо выполнить HLA-типирования (генетический тест, определяющий антигены гистосовместимости) с целью подбора подходящего донора. Однако к данному методу лечения прибегают в крайнем случае при безуспешности консервативной терапии, так как он ассоциирован с высоким риском летального исхода.
Прогноз
Сам моноцитоз не является индикатором прогноза. Исход напрямую определяется причиной моноцитоза. Например, физиологический моноцитоз у детей никак не влияет на продолжительность жизни. Некоторые хронические гранулематозные заболевания, в частности, саркоидоз, иногда даже без всякого лечения заканчиваются самостоятельной ремиссией. Онкогематологические патологии и наследственные нейтропении у детей, напротив, характеризуются неблагоприятным прогнозом и большой вероятностью смерти.
3. Синдромная диагностика и базисная фармакология заболеваний внутренних органов. Том 2/ под рел. Федосеева Г.Б., Игнатова Ю.Д. – 2004.
4. Дифференциальный диагноз внутренних болезней: Алгоритмический подход/ Хили П.М., Джекобсон Э.Дж. - 2014.
Моноцитоз - это увеличение общего объёма моноцитов в периферической крови, чаще всего развивается на фоне инфекционной болезни, хотя может фиксироваться и при иных соматических патологиях. Состояние моноцитоза не может характеризоваться, как самостоятельное заболевание. Нарастание моноцитов — один из симптомов, выявляемый путем проведения лабораторной диагностики.
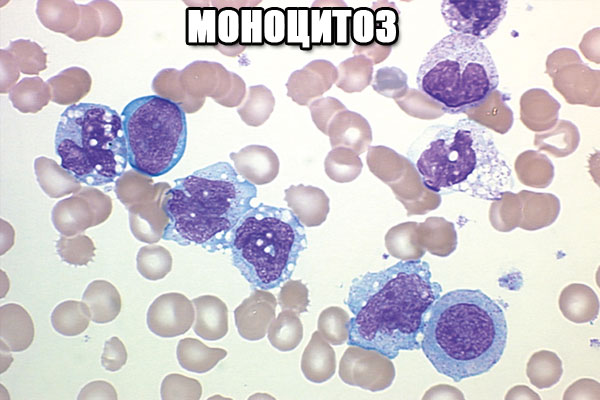
Моноцитоз
Коротко, что такое моноциты
Система мононуклеарных фагоцитов в медицинской области часто имеет другие определения: макрофагальная, система фагоцитирующих мононуклеаров, мононуклеарная фагоцитарная система. В более ранней специализированной литературе её упоминали, как ретикулоэндотелиальную систему — РЭС. Любое из перечисленных определений содержит упоминание о фагоцитозе, в связи с чем превышение нормальных показателей этих клеток — моноцитоз — характеризуют, как проявление защитных свойств организма, в ответ на влияние болезнетворных факторов, вирусов, бактерий. Моноциты — активные участники клеточного и гуморального иммунитета. В первом случае происходит активизация фагоцитарной функции, а во втором осуществляется сочетанное действие с лимфоцитами, также относящимися к незернистым клеткам лейкоцитарного ряда.
Моноцитоз, как норма

Физиологический показатель нормы моноцитов у взрослых может фиксироваться на уровне 2-9%. Некоторые источники указывают на 3-11%. Абсолютная величина моноцитов в анализе в этом случае составляет от 0,09 до 0,6*10 9 /л. Начиная с первых дней жизни и до года у младенцев фиксируется более высокий уровень клеток этого типа, также, как и в период 6-7 лет, связанный с фазой активного роста. Нормальный показатель абсолютной величины моноцитов в этом возрасте — 5-12%.
Развитие моноцитоза не всегда является признаком заболевания. В клинической медицине ряд физиологических состояний может сопровождаться увеличением количества фагоцитирующих мононуклеаров:
После плотного приема пищи.
Период прорезывания зубов у маленьких детей — ранее этот процесс воспринимался, как абсолютно не влияющий на самочувствие ребёнка и показатели крови.
В дошкольном возрасте, до второго перекрёста лейкоцитарной формулы.
В любом другом случае развитие моноцитоза происходит на фоне какого-либо заболевания. Патологические изменения в картине крови формируются из-за влияния инфекции или иных, неинфекционных факторов. Моноцитоз можно разделить на два типа — абсолютный и относительный.
Абсолютный моноцитоз формируется за счет увеличения абсолютного объема молодых макрофагов — более 1,0*10 9 /л. Одновременно с повышением уровня моноцитов происходит увеличение показателей и других клеток, которые входят в состав лейкоцитарной формулы, например, нейтрофилов, базофилов. Состояние абсолютного моноцитоза развивается, как защитная реакция клеточного иммунитета, на воздействие инфекционного фактора — бактерии, вируса, грибка. В этом случае быстро запускается механизм очищения организма.
Об относительном моноцитозе можно говорить в том случае, когда увеличивается процентный уровень моноцитов, при нормальном объёме других белых клеток крови. Это состояние развивается на фоне других групп лейкоцитарных клеток — нейтрофилов, эозинофилов.
Разница между двумя видами моноцитоза состоит и в том, что при абсолютном высокое содержание фагоцитирующих мононуклеаров наблюдается на протяжении всей болезни, вплоть до полного выздоровления, в то время как относительное повышение моноцитов фиксируется только в остром периоде.
Причины патологического моноцитоза
Показатели абсолютного моноцитоза свыше 1,0*10 9 /л могут быть симптомом серьёзного заболевания. Факторами, приводящими к повышению уровня моноцитов, чаще всего выступают:
Бактериальные инфекции, провоцирующие ряд тяжелых патологий, — сифилис, туберкулез, риккетсиоз, дифтерия, бруцеллез, эндокардит бактериального происхождения. В эту группу входят простейшие, приводящие к протозойной инфекции, малярии, лейшманиозе, а также и грибы.
Злокачественные патологические процессы системы кроветворения — лимфогранулематоз, лейкозы, парапротеинемические гемобластозы, моноцитарный и миеломоноцитарный лейкоз.
Патологии, сопровождающиеся активным воспалительным процессом в сочетании с образованием гранулематозных изменений — туберкулез, неспецифический язвенный колит, саркоидоз. Механизм образования гранулемы напрямую связан с действиями макрофагов.
Системные аутоиммунные заболевания, вызывающие изменения в соединительной ткани (коллагенозы) — ревматизм, ревматоидный артрит, системная красная волчанка, системная склеродермия.
Отравления химическими веществами, как органического, так и неорганического происхождения. Интоксикация возможна при попадании ядовитых соединений в организм, чаще всего посредством дыхательных путей или контактным способом. Отравляющие вещества, вызывающие моноцитоз, - тетрахлорэтан, фосфор и его соединения.
Восстановительный этап после перенесенных инфекций — кори, дифтерии, краснухи, респираторных заболеваний. В период, когда снижается проявление специфической симптоматики, наблюдается и понижение уровня моноцитов в анализах крови. Если на фоне кажущегося выздоровления определяется длительный моноцитоз, следует задуматься о том, что первопричина окончательно не устранена или основное заболевание может трансформироваться в хроническую форму
Состояние после хирургического лечения.
Первыми на появление воспалительного очага реагируют нейтрофилы — клетки зернистого типа. Следующими в битву вступают моноциты. Именно поэтому показатели этих элементов крови часто одновременно отмечаются на высоком уровне. В некоторых случаях моноцитоз сочетается с нейтропенией. Такое явление — результат иммунных расстройств, при которых недостаток нейтрофилов компенсируется высоким уровнем моноцитов.
Всегда ли моноцитоз требует вмешательства?
Все попытки самостоятельно устранить моноцитоз в крови будут безрезультатными. Для изменения анализа потребуется полностью устранить причину изменений. Если заболевание перешло в хроническое течение, организм может не реагировать на это какими-либо явными симптомами. В этом варианте человек с моноцитозом не предъявляет никаких жалоб. Длительно сохраняющийся моноцитоз должен насторожить лечащего врача. Для выяснения первопричины понадобится выполнить комплекс диагностических мероприятий, чтобы устранить изменения в периферической крови.
Если установлен инфекционный агент, понадобится назначение антибактериальных или противовирусных средств. В случае установления системного заболевания необходимо соблюдать длительный протокол лечения. Целесообразность комплексных мероприятий определяет лечащий врач.
Коррекция моноцитоза
В основе устранения моноцитоза лежит выяснение причины, которая послужила его развитию. После адекватной диагностики назначается специфическое лечение. В случае, когда моноцитоз сохраняется после перенесенного инфекционного заболевания, терапия не назначается. После окончания восстановительного периода изменения в крови пройдут самостоятельно.
Консервативное лечение
Специфическое лечение назначается для устранения длительного стойкого моноцитоза. Терапию можно разделить на виды:
Противоинфекционная — применяется в случае вирусных заболеваний. Обязательно соблюдение постельного режима. Больного обеспечивают обильным горячим питьем. Из медикаментозных средств назначают нестероидные противовоспалительные препараты (ибупрофен, парацетамол). Симптоматические меры предусматривают полоскание горла, промывание носовых ходов, закапывание в нос сосудосуживающих капель. При выявлении бактериального возбудителя назначают антибиотики, для лечения туберкулеза — специфические противотуберкулезные препараты.
Противовоспалительная — целесообразна при хронических коллагенозах, гранулематозах. Обязательные препараты — глюкокортикостероиды (преднизолон, метилпреднизолон). Иммуносупрессанты (метотрексат, циклофосфамид) дают необходимый мощный эффект в случае длительного, выраженного воспаления.
Химиотерапия — основной метод лечения злокачественных заболеваний кровеносной системы, гистиоцитоза. Для более выраженного лечебного действия химиопрепараты могут вводить интратекально — непосредственно в спинномозговую жидкость.
Полезные и вредные продукты
Текст предназначен исключительно для ознакомления. Мы настоятельно призываем не применять диеты, не прибегать к каким-либо лечебным меню и голоданию без присмотра врачей. Рекомендуем к прочтению: "Почему нельзя самостоятельно садиться на диету?".

Нормальный уровень лейкоцитов означает, что человек здоров. Когда их количество повышено, это указывает на борьбу организма с инфекцией. Низкий уровень моноцитов сигнализирует о слабой работе иммунной системы.
Известно, что качественный состав крови зависит от того, какие продукты потребляет человек.
В нее входят следующие продукты:
Зеленые овощи, листовые салаты.
Ягоды: клубника, черника, вишня.
Рыба жирных сортов: тунец, лосось, скумбрия, сардины.
Также существуют продукты, усиливающие воспаление. К ним относятся:
Красное мясо и продукты на его основе.
Любая выпечка, макароны не из твердых сортов пшеницы.
Сладкие газированные напитки.
Лучшим примером противовоспалительной системы питания является средиземноморская диета. Она базируется на свежих овощах и фруктах, в меню регулярно включают орехи, семечки, оливковое масло и цельно зерновые крупы.
Чтобы лейкоциты оставались в пределах нормы, нужно заниматься спортом. Регулярные физические нагрузки помогают нормализовать уровень моноцитов. Это особенно актуально для людей в возрасте.
Самостоятельно анализировать лейкоцитарную формулу не следует. Если у человека есть подозрения, что уровень моноцитов у него завышен, нужно проконсультироваться со специалистом.
Хирургическое лечение
Оперативное вмешательство возможно для лечения онкологических патологий крови, врожденных нейтропений. С этой целью осуществляется пересадка гемопоэтических стволовых клеток здорового донора. В основе метода лежит проведение HLA-типирования - генетического теста. Исследование определяет антигены гистологической совместимости потенциального донора с реципиентом. Методика отличается высоким процентом летальности, поэтому используется редко, в случае неэффективного консервативного лечения.
Вывод
Моноциты, как и другие лейкоциты, являются важными компонентами иммунной системы. Они призваны защищать человека от инфекций и болезней.
Если у человека наблюдается моноцитоз, то нужна врачебная консультация. Только доктор сможет выяснить причину повышения лейкоцитов и назначить процедуры, которые позволят устранить воспаление.

Автор статьи: Шутов Максим Евгеньевич | Гематолог
Читайте также:

