Инфекционный мононуклеоз и тошнота и рвота
Обновлено: 24.04.2024
Причины и возбудитель
Возбудитель ИМ — вирус Эпштейн-Барра — ВЭБ (Epstein-Barr virus — EBV) — крупный оболочечный ДНК-содержащий вирус 4-типа из семейства Herpesviridae, подсемейства у Herpesviridae, рода Lymphocryptovirus.
На основании различий в строении генома и способности вызывать реакцию бласттрансформации В-лимфоцитов выделяют 2 штамма ВЭБ: наиболее активный в реакции тип 1(A) и менее активный — тип 2(B). Тип 1(A) имеет повсеместное распространение, тип 2(B) встречается преимущественно на Африканском континенте и ряде стран Северной Америки.
ВЭБ имеет овальную форму с диаметром 150-200 нм. Геном вируса представлен двумя молекулами ДНК, заключенными в икосаэдрический капсид, состоящий из 162 капсомеров. Комплекс капсидных белков вируса (р150, р18, р23) представляют его капсидный антиген — VCA (Viral capsid anti- gen). Иммунодоминантными белками в этом комплексе являются р 18 и р23.
На самых ранних этапах репликации EBV в организме инфицированного человека появляется высокоиммуногенный комплекс вирусных белков (р54 и р138), названный ранним антигеном ЕА (early antigen).
Мишенями для ВЭБ являются клетки, имеющие на своей поверхности рецептор CD21. Это эпителиоциты слизистых оболочек носо- и ротоглотки, выводных протоков слюнных желез; В-лимфоциты (прежде всего, находящиеся в фолликуллярных структурах лимфоидного кольца Пирогова- Ланганса и периферической лимфоидной ткани); дендритные клетки; эпителий шейки матки.
Узнать больше
Иммуносупрессивное действие ВЭБ с одной стороны обуславливает длительную (пожизненную) персистенцию вируса в организме с возможностью периодических обострений заболевания, с другой — объясняет возможную роль вируса в развитии иммуно- и онкопатологии. Вирус неустойчив к факторам внешней среды, быстро погибает под действием дезинфектантов, при высыхании в режиме комнатной температуры.
Эпидемиология
Источник инфекции — человек с острой и хронической манифестной или латентной формой ЭБВИ. Инфицированные лица активно выделяют вирус с последних дней инкубации и на протяжении 6-18 месяцев после первичной инфекции. Более чем у 90% бессимптомных серопозитивных индивидуумов вирус содержится в орофарингеальном секрете.
Основной механизм передачи — воздушно-капельный, путь передачи — аэрозольный. В основном ВЭБ передается при прямом близком контакте через слюну (при поцелуях, через игрушки, на которых есть зараженная слюна), содержащую клетки орофарингеального эпителия. Заражение возможно при несоблюдении санитарно-гигиенических правил обработки посуды в системе общественного питания, а также при использовании "общих” стаканов, бутылок и т.п. Также возможен парентеральный (при трансплантации органов и гемотрансфузиях) и половой пути передачи. Установлена возможность вертикальной передачи возбудителя с развитием врожденной ЭБВИ. ВЭБ передается при переливании препаратов крови, а также при трансплантации. Восприимчивым к заражению является все неиммунное население независимо от возраста.
Патогенез
Поступление ВЭБ в фолликулярные лимфатические структуры слизистой ротоглотки, в регионарные лимфоузлы, внедрение его в В-лимфоциты, их трансформация в лимфобластоидные клетки. Презентация антигенов вируса макрофагами и ДК иммунокомпетентным клеткам - начало формирования гуморального и клеточного иммунитета. Лимфогенная и гематогенная диссеминация ВЭБ.
Начальный период (от нескольких часов до 1 недели). Основные проявления: боли в горле, тонзиллит, фарингит, аденоидит, увеличение регионарных лимфоузлов. Интоксикационный синдром проявляется лихорадкой, ознобами, потливостью, слабостью в теле.
Период разгара (от 1 до 3-х и более недель). Происходит нарастание специфического иммунитета, некротические изменения на слизистых в месте входных ворот. Может присоединиться или активизироваться бактериальная флора (фолликулярная, лакунарная, некротическая ангины). Происходит продолжение выделения вируса со слюной и отделяемым носо- и ротоглотки.
Период реконвалесценции (от 1 до 3-4 месяцев). Пик формирования специфического иммунитета. Пораженные органы и ткани восстанавливаются. В большинстве случаев наступает клиническое выздоровление. В организме большинства переболевших вирус будет пребывать всю их жизнь.
Патоморфология
В связи с низкой летальностью патоморфология ИМ представлена в основном по результатам исследований биопсийного материала.
При патологоанатомическом исследовании макроскопически констатируется увеличение всех групп лимфатических узлов, миндалин и других лимфоидных образований глотки, селезенки, печени. При гистологическом исследовании выявляют пролиферацию лимфоидных и ретикулярных клеток, в печени перипортальную инфильтрацию лимфоидными элементами. В тяжелых случаях возможны очаговые некрозы в лимфоидных органах, появление лимфоидных инфильтратов в легких, почках, ЦНС и других органах. Редкие смертельные исходы чаще всего обусловлены разрывом селезенки, гематологическими осложнениями (гемолиз, тромбоцитопеническая пурпура) или поражением ЦНС.
Симптомы и классификация
По типу инфекционный мононуклеоз бывает таких форм:
- типичная,
- атипичные (стертая, бессимптомная)
По тяжести выделяют такие формы болезни:
- легкая,
- среднетяжелая,
- тяжелая.
По течению ИМ бывает не осложненным или осложненным.
В МКБ-10 (1995) обозначается так: В27.0 "Мононуклеоз, вызванный гамма-герпетическим вирусом".
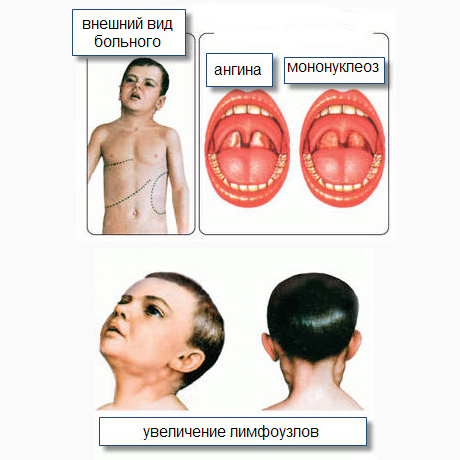
Ниже представлена наиболее типичная клиническая картина ИМ, наблюдаемая при среднетяжелом течении заболевания.
Инкубационный период — от 8 до 21 дней (максимально до 6-8 недель).
Начальный период (до 4-5 дней). Начало болезни может быть как острым, так и постепенным. Фебрильная лихорадка сопровождается прогрессирующей слабостью, головной болью, снижением аппетита и другими симптомами интоксикации. Гиперплазия третьей глоточной миндалины, расположенной на своде носоглотки, нарушение лимфооттока клинически реализуется появлением признаков аденоидита: заложенности носа, "гнусавости” голоса, ночного храпа (даже у маленьких детей), отека век, пастозности верхней половины лица.
Пациенты жалуются на умеренные боли в горле. Объективно — катаральные явления на миндалинах и слизистой ротоглотке. Обращает на себя внимание несоответствие умеренных катаральных явлений в ротоглотке с выраженностью интоксикационного синдрома. Уже сейчас могут изменяться контуры шеи за счет значительного увеличения шейных, затылочных, подчелюстных лимфоузлов. Лимфоузлы умеренно болезненны при пальпации, не спаяны между собой и с окружающими тканями, отчетливо контурированы, окружающая их подкожная клетчатка не отечна.
Период разгара (от 1 до 3-х и более недель) самочувствие больного ухудшается: лихорадка может достигать 40"С, сопровождается ознобом, усилением головной боли. Боли в горле при глотании усиливаются. Объективно выявляется симптоматика острого тонзиллофарингита, который может протекать в катаральной, фолликулярной, пленчатой или язвенно-некротической формах. Чаще всего наблюдается картина лакунарной ангины: гипертрофия миндалин до 2-3 степени, наличие на них рыхлых белесоватых налетов в виде островков, "столбов”. В некоторых случаях налеты могут напоминать дифтерийные - трудно снимаемые пленки, плотно связанные с подлежащей тканью.
На слизистой оболочке мягкого и твердого неба возможно появление множественных петехий, задняя стенка глотки резко гиперемированная, разрыхленная, зернистая, с множественными мелкими гиперплазированными фолликулами. Длительность ангины достигает 2-3 недель. Явления тонзиллита не имеют строгой корреляции с выраженностью интоксикационого синдрома.
Лимфоаденопатия приобретает генерализованный характер. Размеры лимфатических узлов варьируют от горошины до грецкого ореха (0,5-Зсм), пальпируются в виде единичных лимфоузлов или цепочки. Уже с 6-го дня болезни у большинства больных отмечается увеличение печени и селезенки. Стоит отметить, что селезенка увеличивается больше, чем печень.
Период реконвалесценции (от 1 до 3-4 месяцев).
Самочувствие больного постепенно улучшается, нормализуется температура тела, исчезают клинические симптомы острого тонзиллофарингита. Лимфоаденопатия регрессирует медленно — на протяжении 1,5 и более месяцев. Гепатолиенальный синдром может определяться в течение 3-6 месяцев. Длительность периода реконвалесценции индивидуальна, иногда субфебрильная температура тела сохраняются в течение нескольких недель. В периоде реконвалесценции выражен астенический синдром — слабость и недомогание могут сохраняться несколько месяцев. Если у больного нормальный иммунитет (защитные силы организма), он выздоравливает за 3-4 месяца.
Критериями тяжести течения ИМ служат:
- выраженность интоксикационного синдрома,
- выраженность изменений со стороны лимфоидной ткани,
- изменения гемограммы,
- наличие осложнений.
При легкой форме общее состояние пациента изменено незначительно, температура повышается до уровня 37-37,5˚ С, наблюдаются катаральные изменения носо- и ротоглотки воспалительного характера. Лимфатические узлы увеличены незначительно. Гепатоспленомегалия слабо выраженна. Обратное развитие симптомов происходит быстро (к концу 2-й нед).
При тяжелой форме фиксируется высокая лихорадка (температура тела свыше 39,5°С), выраженная интоксикация (вялость, адинамия, рвота, головная боль, анорексия) сохраняються свыше 3 недель. Гиперплазия лимфоидной ткани, расположенной на своде носоглотки проявляется в нарушении носового дыхания вплоть до его отсутствия, характерном внешнем виде больного (одутловатое "аденоидное лицо”). Поражение небных миндалин характеризуется тяжелым гнойно-некротическим, иногда фибринозным воспалением. Наблюдаются генерализованная лимфаденопатия, выраженная гепатоспленомегалия. Высокая вероятность осложнений. Обратное развитие симптомов происходит медленно, в течение 4-5 недель.
У больных инфекционным мононукпеозом отмечается параллелизм между тяжестью заболевания и количеством атипичных мононуклеаров в периферической крови.
Атипичные формы
Стертая — с неполным, со слабо выраженным, быстро проходящим симптомокомплексом.
Бессимптомная — клинические признаки болезни отсутствуют. Диагноз в этом случае возможен по лабораторным данным с учетом эпидемической ситуации.
Осложнения. Специфические:
-
(вследствие надгортанного стеноза, связанного со значительным увеличением лимфоидных образований глоточного кольца Пирогова-Вальдейера); , который может произойти спонтанно или от физических воздействий (например, при пальпации);
- поражения нервной системы (энцефалит, менингит, парезы черепных нервов, синдром Гийена-Барре); , тромбоцитопения, нейтропения.
- В редких случаях отмечают двустороннюю интерстициальную пневмонию с выраженной гипоксией.
Наиболее частое неспецифическое осложнение — присоединение бактериальных инфекций (отиты, синуситы, пневмонии и др.), вызванных золотистым стафилококком, стрептококками и др. Осложнения заболевания могут возникать в разные периоды, в том числе в периоде отдаленной реконвалесценции.
Исходы инфекционного мононуклеоза
1. Выздоровление. У большинства переболевших ИМ формируется стойкий противовирусный иммунитет, обеспечивающие полное клиническое выздоровление. Тем не менее, у них небольшое количество В-лимфоцитов (примерно от 1 до 50 на 1 млн. В-лимфоцитов), либо эпителиальных клеток содержат в ядре ДНК ЕВУ в виде циркулярной структуры (эписомы). При этом в непермиссивных (неразрешаюших) условиях репликация вируса столь низка, что не выявляется в ПЦР.
2. Переход в латентную инфекцию или бессимптомное вирусоносительство. При отсутствии у переболевшего клинических проявлений заболевания в 15-20% случаев методом ПЦР (при чувствительности метода 10 копий в пробе) в их эпителиоцитах (в слюне) или В-лимфоцитах выявляется репликация вируса. У таких пациентов спустя годы и даже десятилетия могут развиться ВЭБ-ассоциированные пролиферативные заболевания: развитие онкологического (лимфопролиферативного) процесса (множественные поликлональные лимфомы (лимфома Беркитта), назофарингеальная карцинома, лейкоплакии языка и слизистых ротовой полости, рак желудка и кишечника и др.).
3. Формирование хронической активной формы инфекции. У отдельных индивидуумов продолжающаяся активная репликация вируса сопровождается развитием клинической картины хронической формы ЭБВИ. У таких пациентов на протяжении от одного года до нескольких лет постоянно сохраняется или периодически возобновляется выраженная в различной степени мононуклеозоподобная симптоматика, нередко в сочетании с различными органными поражениями.
Поражение ЦНС, миокарда, почек, гемофагоцитрный синдром, длительный субфебрилитет неясного генеза, клинические признаки вторичного иммунодефицита (рецидивирующие бактериальные, грибковые и микст-инфекции респираторного, ЖКТ, кожи и слизистых) могут быть и единственными проявлениями хронической ЭБВИ. Критериями диагноза хронической EBV-инфекции у пациента являются: факт перенесения им не далее, чем за 6 месяцев до обращения ИМ и иммуно- гистологического подтверждения роли EBV в поражении органов по выявлению ядерного антигена вируса методом антикомплементарной иммунофлюоресценции.
4. Развитие аутоиммунных заболеваний — системной красной волчанки, ревматоидного артрита, синдрома Шегрена и др. Следует отметить, что две последние группы заболеваний могут развиваться через большой промежуток времени после инфицирования).
5. Развитие лимфопролиферативных процессов (лимфома, назофарингеальная карцинома, лейкоплакия языка и слизистых ротовой полости, рак желудка и кишечника и др.).
6. Обсуждается возможное участие ВЭБ в возникновении синдрома хронической усталости.

Пациентка жаловалась на боль в горле, заложенность носа, сильную потливость, слабость, тяжесть в правом подреберье, высокую температуру, сыпь на груди, увеличенные лимфоузлы на шее.
Анамнез
Пациентка заболела 4 дня назад, когда отметила днём резкий подъём температуры до 39 °C, затем присоединилась слабость, головная боль, небольшое першение в горле. Девушка расценила состояние как начало обычного ОРВИ. Стала принимать ибупрофен, температура снижалась на пару часов и повышалась снова.
На следующий день боль в горле усилилась появились налёты, температура была 38,5 °C. Пациентка вызвала врача на дом. После осмотра поставлен диагноз "лакунарная ангина", взят мазок на BL (возбудителя дифтерии). Назначено лечение:
- полоскание зева раствором фурацилина; ; ;
- ибупрофен.
На фоне данного лечения состояние не улучшалось, нарастали симптомы интоксикации, на приёме терапевт направил пациентку на общий анализ крови с пометкой "cito" (т. е. срочно) и на приём к инфекционисту.
Девушка учится на 3 курсе Рязанского государственного радиотехнического университета, вредные привычки отрицает, живёт в нормальных условиях с родителями и младшей сестрой.
Обследование
При физикальном осмотре: кожные покровы влажные, с мелкоточечной сыпью на груди. По ходу грудино-ключично-сосцевидной мышцы пальпируются два увеличенных лимфоузла диаметром 4 х 4 см, лимфоузлы мягкие, неспаянные с кожей, болезненные. При осмотре зева: миндалины отёчные, гиперемированные, рыхлые, увеличены, виден белый налёт в лакунах.
Дыхание в лёгких везикулярное (хрипов нет), частота дыхательных движений 22 в минуту. Тоны сердца ясные, ритм правильный, частота сердечных сокращений 96 ударов в минуту, артериальное давление 110/70 мм рт. ст. Живот мягкий, безболезненный. Печень + 2 см из под края рёберной дуги, край мягкий эластичный. Стул и диурез (объём мочи) в норме.
В анализе крови моноцитоз (увеличение числа моноцитов в крови) и лимфоцитоз (увеличение числа лимфоцитов в крови):
- лейкоциты — 18,9 x 10^9/л;
- СОЭ — 30 мм/ч;
- эритроциты — 3,9 х 10^12/л;
- гемоглобин — 128 г/л.
Инфекционистом пациентка была направлена на анализы: биохимический анализ крови (АЛТ, АСТ, билирубин общий, прямой, непрямой, глюкоза, холестерин, щелочная фосфатаза), ВИЧ, RW (сифилис), гепатиты В и С, антитела к вирусу Эпштейна — Барр (ВЭБ).
- гепатиты В и С, ВИЧ, RW — отрицательно;
- обнаружены антитела IgM (иммуноглобулин М) к вирусу Эпштейна — Барр.
- АЛТ — 425 ЕД/л;
- АСТ — 308 ЕД/л;
- билирубин общий — 26 мкмоль/л;
- непрямой — 6 мкмоль/л;
- прямой — 20 мкмоль/л;
- щелочная фосфатаза — 280 Ед/л;
- глюкоза — 5,4 ммоль/л;
- холестерин 4,2 — ммоль/л.
Диагноз
Лечение
- Полупостельный режим.
- Обильное питьё.
- Диета № 5 (рекомендована для людей с заболеваниями печени и желчного пузыря). — по 2 таблетке 3 раза в день в течение 10 дней. 500 мг — по 1 таблетке 2 раза в день в течение 10 дней 400 мг — по 1 таблетке 2 раза в день в течение 10 дней. — по 1 таблетке 4 раза в день рассасывать.
- Ибупрофен 400 мг — при температуре выше 38,5 °C.
- Полоскание зева раствором фурацилина.
На фоне лечения улучшилось общее самочувствие, нормализовалась температура тела, исчезли воспалительные изменения в горле, уменьшились лимфоузлы. Общий анализ крови практически нормализовался, оставались повышены моноциты, биохимический анализ крови нормализовался в течение двух месяцев.
Лечение длилось 21 день, закончилось выздоровлением. Далее пациентка в течение года находилась на диспансерном наблюдении.
Заключение
Данный клинический случай показывает типичное течение инфекционного мононуклеоза, вызванного ВЭБ. Этим заболеванием часто болеют молодые люди — студенты, которые постоянно контактируют с большим количеством людей, часто испытывают стресс и не имеют строгого режима дня и питания.
Коварный инфекционный мононуклеоз: разберемся, чем он опасен и как его обнаружить
Сейчас все чаще можно услышать сложное и несколько пугающее название болезни — инфекционный мононуклеоз (ИМ). Но даже если это название для вас ново, вероятность, что вы или ваш ребенок уже столкнулись с его возбудителем, достаточно велика. При том, что распространенность этой болезни весьма широка, она не всегда диагностируется правильно. Это связано с тем, что проявляться мононуклеоз может по-разному — как у детей, так и у взрослых. Он способен умело маскироваться и имеет тенденцию к хронитизации. Неудивительно, что мононуклеоз считается крайне коварным явлением.
Давайте разберемся с его причинами, симптомами и, что особенно важно, с его диагностикой!

Что вызывает мононуклеоз?
Мононуклеоз у детей: симптомы и течение
Чаще всего первые проявления инфекционного мононуклеоза возникают у детей раннего возраста и впоследствии у подростков в пубертатном периоде. В любом случае для детского возраста характерно острое начало инфекции.
Какие симптомы в этом случае можно заметить?
В целом острая фаза инфекционного мононуклеоза длится около двух-трех недель. Как и другие разновидности герпес-вирусов, вирус Эпштейна — Барр склонен к сохранению в организме в латентном состоянии на всю жизнь.

Проявления инфекционного мононуклеоза у взрослых
Каковы проявления инфекционного мононуклеоза у взрослых?
Чем хуже обстоят дела с иммунитетом, тем чаще и мощнее будут рецидивы инфекции.
Скрытые опасности вируса Эпштейна — Барр
Ученые выявили тесную связь вируса Эпштейна — Барр с развитием некоторых видов новообразований (назофарингеальной карциономы) и болезней крови (лимфомы Бёркитта). Своевременное лечение обострений инфекционного мононуклеоза может снизить риск подобных осложнений.
Зачем нужна проверка на вирус Эпштейна — Барр?
Частые ангины, признаки ухудшения работы печени и другие перечисленные выше проявления встречаются при многих заболеваниях, что вызывает трудности в постановке диагноза на основе клинических проявлений. Возможности современных лабораторных исследований позволяют быстро прояснить ситуацию и сделать дифференциальную диагностику намного проще и точней.
Заболевания, под которые может маскироваться инфекция, вызванная вирусом Эпштейна — Барр:
Лабораторные тесты — это единственный и надежный способ обеспечить такую реализацию диагностики инфекционного мононуклеоза, результат который будет точным и информативным.

Лабораторная диагностика инфекционного мононуклеоза
Существует три главных критерия для лабораторного подтверждения диагноза:
Первые два пункта оцениваются с помощью развернутого общего анализа крови с лейкоцитарной формулой. Такой анализ позволяет установить процентное соотношение разных видов белых кровяных телец, выявить мононуклеары — измененные на фоне активности вируса Эпштейна — Барр белые кровяные клетки.
Серологический тест включает определение иммуноглобулинов класса М и G к нескольким видам вирусных антигенов (в том числе к капсидному, раннему и ядерному антигену) и позволяет сделать вывод о давности заражения, переходе инфекции в хроническую форму и ее реактивации (новом обострении).
Существует еще один метод диагностики инфекционного мононуклеоза, вызванного вирусом Эпштейна — Барр, — метод полимеразной циклической реакции (ПЦР). Данный метод молекулярной биологии, основанный на выявлении ДНК возбудителей инфекции, является сегодня одним из самых точных и чувствительных методов диагностики инфекционных заболеваний. ПЦР позволяет определять не только наличие инфекции, признаки ее реактивации, но вирусную нагрузку, то есть количественное присутствие вирусной ДНК в крови. Применение метода ПЦР в настоящее время можно считать лучшим вариантом для выявления первичной инфекции ВЭБ у детей раннего возраста, а также у лиц с иммунодефицитными состояниями, когда серодиагностика малоэффективна.
Диагностика инфекционного мононуклеоза в LAB4U

В сухом остатке:
Для первичной диагностики вируса Эпштейна — Барр у детей раннего возраста (до 3-х лет) применяется метод ПЦР-диагностики. Это исследование и ряд других, которые могут потребоваться при комплексном обследовании при наличии инфекционного мононуклеоза, можно всегда найти в каталоге онлайн-лаборатории LAB4U.
Инфекционный мононуклеоз, вызываемый вирусом из семейства герпесвирусов, чуть больше половины людей переносят в детстве и юношестве. Статистика утверждает: у девяти из десяти взрослых в крови определяется ДНК вируса Эпштейна-Барр, по-видимому, многие люди болеют инфекционным мононуклеозом в скрытой форме.


Почему инфекционный мононуклеоз раньше называли болезнью Филатова?
Инфекционный мононуклеоз у взрослых
Переданный больным человеком или здоровым вирусоносителем, вирус Эпштейна-Барр поражает иммунные клетки – В-лимфоциты и лимфоидные органы: миндалины, лимфатические узлы, селезенку и печень. На поверхности их клеток есть специальные рецепторы, которые нужны вирусу для внедрения.
Заболевание сопровождается симптомами интоксикации, и в большинстве случаев завершается через месяц-два полным выздоровлением, которое, однако, удается почувствовать нескоро, так как длительное время продолжает беспокоить слабость и недомогание.
Если инфекционным мононуклеозом заражается взрослый, то заболевание протекает тяжелее, чем в детском возрасте, либо легче и даже практически без клинических проявлений. Часто возникают атипичные формы, особенно при возрастном снижении иммунитета, например, это характерно для ВИЧ-инфицированных.
Иммунные нарушения в результате инфекции могут накладываться на возрастное снижение защитных сил, что проявляется длительной лихорадкой и интоксикацией при отсутствии характерных симптомов.
В центре Международная клиника Медика24 к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Вирус повреждает лимфоциты, которые находятся в лимфатических узлах, миндалинах, селезенке и печени, поэтому все симптомы инфекционного мононуклеоза развиваются в этих органах, а температура отражает выраженность воспаления.
Заболевание с клиническими проявлениями не более 3 месяцев обозначают как острую инфекцию, если болезнь тянется до полугода – затяжной инфекционный мононуклеоз, более полугода - хронический. Если после ухода всех проявлений, практически при выздоровлении через месяц вновь возникают клинические признаки болезни, то это уже рецидив и заболевание, скорее всего, примет хроническое течение.
С каких симптомов начинается инфекционный мононуклеоз?
Инкубационный период от внедрения вируса Эпштейна-Барра до развития болезни составляет месяц-полтора, во время него никаких проявлений инфекции нет.
Инкубация завершается с началом продромального периода, когда пациент ощущает проявления вирусной интоксикации: слабость и быструю утомляемость, боли в мышцах. На этом этапе нет характерных признаков, все проявления присущи любой вирусной инфекции. Так продолжается одну-две недели.
Первые признаки инфекционного мононуклеоза возникают остро с повышением температуры, боли в горле и увеличения лимфатических узлов. Все проявления появляются постепенно в течение недели, удерживаются в общей сложности от двух недель до месяца и регрессируют. Недомогание после ухода всех проявлений инфекции может сохраняться несколько месяцев.
При возникновении заболевания необходимо сразу обратиться к доктору-инфекционисту, который ведёт приём без выходных и праздников международной клинике Медика24. Раннее начало терапии позволит избежать непоправимых последствий.
Какие симптомы появляются на первой неделе?
Воспаление миндалин развивается в первые дни и держится две недели, может быть разной выраженности - от катаральной до язвенно-некротической ангины. Характерный симптом – значительное увеличение миндалин, ярко-красная слизистая мягкого неба с язычком, на задней стенке глотки видны просовидные увеличенные фолликулы.
Второй характерный симптом - симметрично увеличиваются лимфоузлы на шее и затылке, но у ослабленных взрослых при инфекционном мононуклеозе могут увеличиться все периферические, при тяжелом течении – и внутренние лимфоузлы. Они плотные и болезненны при ощупывании.
У каждого десятого в конце первой недели возникает сыпь, признак этот не имеет каких-то особых отличий, высыпания могут держаться около недели, отцвести и отшелушиться. В половине случаев прослеживается связь возникновения кожных симптомов при инфекционном мононуклеозе с лечением некоторыми антибиотиками.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в диагностическом медицинском центре Международная клиника Медика24.
Клиническая картина на второй-третьей неделе инфекционного мононуклеоза
У половины пациентов увеличивается селезенка, как правило, со второй недели инфекции, и держится до конца заболевания. Одновременно увеличивается печень и страдают её функции. В биохимическом анализе в несколько раз повышаются печеночные ферменты. Нарушение обмена билирубина проявляется желтухой и зудом кожи, но это редкий и быстро проходящий симптом. Главным образом беспокоит слабость и нарушение пищеварения, с отсутствием аппетита. Увеличение селезенки и печени называется гепатоспленомегалией.
У ослабленных хроническими заболеваниями и пожилых пациентов возможно развитие висцеральной формы, когда вирус поражает внутренние органы, в том числе сердце и почки, а также нервную систему. При самом плохом варианте развивается полиорганная недостаточность.
Но всё-таки чаще возможна стертая форма, когда инфекционный мононуклеоз протекает под маской легкой вирусной респираторной инфекции или вообще при полном отсутствии проявлений – бессимптомный вариант, когда о заболевании говорят только анализы, а человек не имеет никаких клинических проявлений.
Причиной заболевания инфекционным мононуклеозом является вирус из немногочисленной, но зловредной группы герпесвирусов. Его номер 4 из восьми типов и имя собственное - вирус Эпштейна-Барра.
Во время размножения на своей поверхности вирусный агент умудряется синтезировать более 70 разных белков. В разные периоды жизни продуцируются разные белковые компоненты, сегодня по ним даже научились определять период жизни болезнетворного агента, а с ним и стадию заболевания. Все эти продукты синтезируются не просто так, а для облегчения внедрения, улучшения выживаемости и размножаемости, и конечно, для защиты от самого хозяина-носителя.
Инфекционный мононуклеоз — многопричинная болезнь, которую вызывают вирусы семейства Herpesviridae. Течение сопровождается ангиной, лихорадкой, увеличением печени и селезенки, полиадепитом. В периферической крови появляются аптипичные мононуклеары.
Согласно международной классификации, бывают такие виды инфекционного мононуклеоза:
- цитомегаловирусный мнононуклеоз;
- мононуклеоз, вызванный гамма-герпетическим вирусом (вирус Эпштейна—Барр);
- инфекционный мононуклеоз другой этиологии;
- инфекционный мононуклеоз неуточненный.
В 50% случаях заболевание вызывается вирусом Эпштейна—Барр, в 25% — цитомегаповирусом, в остальных случаях – герпес-вирусом IV типа. Проявления болезни имеют слабую зависимость от этиологии.
Эпидемиология
Источник инфекции – больные, у которых болезнь проявляется в манифестной или бессимптомной форме, а также вирусовыделители. 70—90% перенесших инфекционный мононуклеоз периодически выделяют вирусы с орофарингеальным секретом.
Инфекция передается быстро и широко благодаря скученности, пользованию общей посудой, постельным бельем. Передавая предметы изо рта в рот, также можно заразиться. Инфекция быстро поселяется в организме, когда снижен общий и шестой иммунитет.
Заболевание циклично, длительность каждой эпидемической волны составляет от 6 до 7 лет. Всплески наблюдаются весной, незначительный подъем уровня заболеваемости припадает на октябрь. Эпидемический процесс прогрессирует в основном за счет стертых и бессимптомных форм болезни. Инфекция поражает в основном мужчин и мальчиков. Самый высокий уровень заболеваемости наблюдается среди дошкольников в детсадах и яслях.
Чаще всего болезнь выражена несвязанными между собой случаями, но эпидемии, как уже было сказано выше, случаются. Стертыми и бессимптомными формами болеют до 40-45% заразившихся.
Классификация
Деление инфекционного мононуклеоза проводят по тяжести, типу и течению. Типичный мононуклеоз сопровождается основными симптомами, такими как увеличение лимфатических узлов, селезенки, печени, атипичные мононуклеары, ангина.
Атипичные формы объединяют стертыe, бессимптомные и висцеральные формы заболевания. По тяжести типичные формы классифицируют на легкие, среднетяжелые и тяжелые. Тяжесть определяют по выраженности интоксикации, увеличению лимфоузлов, характеру поражения ротоглотки и носоглотки, увеличению селезенки и печени. Также берут в учет количество атипичных мононуклеаров в периферической крови. Атипичные формы всегда относят к легким, а висцеральные — к тяжелым. Течение инфекционного мононуклеоза может быть гладким, неосложненным, осложненным и затяжным.
Что провоцирует / Причины Инфекционного мононуклеоза у детей:
Возбудителем болезни является вирус Эпштейна — Барр, содержащий ДНК. Он относится к роду Lymphocryptovirus. Вирус имеет способность к репликации, в том числе в В-лимфоцитах. Он активирует пролиферацию клеток, а не их гибель, в отличие от других вирусов. Данный вирус быстро гибнет во внешней среде, особенно при высыхании. Вирус Эпштейна-Барр может вызвать не только инфекционный мононуклеоз. Он также является причиной возникновения лимфомы Беркитта и носоглоточной карциномы.
Патогенез (что происходит?) во время Инфекционного мононуклеоза у детей:
Вирус проникает в организм через лимфоидные образования ротоглотки. Там же он начинает размножаться и накапливаться. Через кровь (возможно также – через лимфу) вирус перемещается в различные органы и периферические лимфатические узлы, в первую очередь также в печень и селезенку. В этих органах процесс поражения начинается практически одновременно.
Воспаление в ротоглотке приводит к гиперемии и отеку слизистой оболочки, гиперплазии всех лимфоидных образований. Вследствие этого резко увеличиваются небные и носоглоточные миндалины и лимфоидные скопления на задней стенке глотки. Аналогичные изменения происходят во всех органах, содержащих лимфоидно-ретикулярную ткань, но особенно характерно поражение лимфатических узлов, а также печени и селезенки.
Вирус содержится в В-лимфоцитах и репродуцируется в них. Под влиянием вируса они становятся крупными атипичными лимфоцитами. Но в бластные клетки они не трансформируются, поскольку активизируются механизмы антителозависимого клеточного цитолиза. Вследствие поликлональной активации В-лимфоцитов в остром периоде инфекционного мононуклеоза под действием вируса Эпштейна—Барр повышается образование гетерофильных антител против различных антигенов, нарушается антителообразование, не происходит переключения синтеза IgM на IgG, что приводит к повышению в периферической крови IgM. Большая часть образовавшихся иммунных комплексов циркулирует в кровяном русле, что поддерживает нахождение там возбудителя.
Патологический процесс при тяжелых формах заболевания развивается также в ЦНС, мышцах сердца, поджелудочной железе и проч. После перенесенной болезни формируется стойкий иммунитет. Повторные случаи заболевания случаются очень редко.
Патоморфология
Течение
Болезнь чаще всего протекает без осложнений. Длительность заболевания – от 2 до 4 недель в большинстве случаев. Не исключено сохранение остаточных явлений. Рецидивов практически не бывает. Ложные рецидивы и осложнения ожидаются при присоединении ОРВИ.
Осложнения (отит, синусит, бронхит, стоматит, пневмония) вызывает вторичная микробная флора, что случается лишь в 9% случаев, в основном таким процессам подвержены маленькие дети.
Летальные случаи при инфекционном мононуклеозе у детей крайне редки.
Симптомы Инфекционного мононуклеоза у детей:
Самые распространенные и типичные симптомы такие: увеличение всех периферических лимфатических узлов, лихорадка, увеличение печени и селезенки, поражение ротоглотки и носоглотки, изменения мононуклеаров в периферической крови. При этой болезни также случается одутловатость лица, экзантема и энантема, набухание век, диарея, насморк и т. д.
Заболевание чаще всего имеет острое начало. Температура сильно поднимается, но описанные выше симптомы развиваются не сразу, а примерно на 6-7 день болезни. Первыми появляются такие симптомы как повышенная температура тела, припухлость шейных лимфоузлов, обложенные миндалины, утруднение дыхания через нос.
При пальпации у больных детей на 6-7 день обнаруживаются увеличения печени и селезенки. Анализ крови показывает наличие атипичных мононуклеаров.

В некоторых случаях болезнь может начинаться не остро. На протяжении 2-5 суток в таких случаях развивается субфебрилитет, общее недомогание. Также есть вероятность небольших катаральных явлений в верхних дыхательных путях (насморк, кашель и пр.). У трети заболевших детей изначально температура не повышается или повышается до субфебрильной (незначительно). Значительное повышение ее фиксируют на 5-7 день. На высоте болезни температура уже достигает 39—40 ˚С. Только в очень редких случаях болезнь протекает при неповышенной температуре тела.
Температура обычно нормализируется вместе с улучшением общего состояния больного ребенка и исчезновением симптомов болезни.
Как уже было отмечено, самый распространенный (и проявляется зачастую первым) симптом – увеличение лимфоузлов – шейных и заднешейных. Изменения видны на глаз, при пальпации прощупывается плотноватая структура, болей практически нет. Кожа над припухлостями без изменений. Размеры лимфоузлов могут быть различны – от горошины до куриного яйца. Нагноения лимфоузлов при данной болезни у детей нет.
Увеличение заднешейных и тонзиллярных лимфатических узлов может сочетаться только со слабо выраженной ангиной (а не со значительным поражением ротоглотки). Если же миндалины сильно обложены, лимфоузлы увеличены незначительно.
Важнейшим симптомом инфекционного мононуклеоза у детей является полиадения. Это воспаление значительного числа лимфатических желез. В некоторых случаях рассматриваемая болезнь вызывает увеличение бронхиальных и мезентериальных лимфатических узлов.
Могут наблюдаться такие симптомы как увеличенные и отечные небные миндалины и язычок. Миндалины могут настолько увеличиться в размерах, что между ними не останется пространства. Из-за этого закладывает нос, утрудняется дыхание носом. Дыхание становится храпящим. В остром периоде болезни выделений из носа не бывает в большинстве случаев. После того, как восстановилось носовое дыхание, они возможны. Задняя стенка глотки отечная и красная, покрытая слизью. Горло болит не сильно.
На миндалинах в большинстве случаев (85/100) появляются наложения, имеющие беловато-желтоватый или грязно-серый оттенок. Наложения легко поддаются снятию. В некоторых случаях наложения могут быть плотными и частично фибринозными.
Задняя риноскопия показывает поражение носоглоточной миндалины. Она может быть по всей поверхности покрыта налетом. Данный налет (наложения) может свисать с миндалины. Они появляются как в первые дни, так и на 3-4 сутки болезни. Когда данное явление на миндалинах становится заметным, температура повышается еще больше. Это отражается и на общем состоянии больного.
В подавляющем большинстве случаев заболевания наблюдают увеличение печени и селезенки. Причем печень увеличивается в первые несколько дней после начала болезни. В разгар инфекционного мононуклеоза может появиться желтуха, этот симптом угасает вместе с остальными под конец болезни.
При инфекционном мононуклеозе незначительно выражены функциональные нарушения печени. Тяжелые гепатиты не развиваются.
Печень уменьшается более медленными темпами, чем угасают другие симптомы. Симптомы могут пропасть в конце первого месяца или в начале второго, а увеличение печени может наблюдаться на протяжении 3 месяцев после начала болезни.
Один из ранних симптомов инфекционного мононуклеоза – увеличение селезенки. В первые 3 суток после начала болезни пальпируется увеличенная селезенка. Максимально большой она становится на 4-10 сутки. В норму она приходит раньше, чем увеличенная печень. Под конец третьей недели пальпация показывает нормальные размеры селезенки.
При инфекционном мононуклеозе отмечается умеренный лейкоцитоз (до 15—30 10 9 /л), в некоторых случаях он более значительный. Но не исключено, что в некоторых ситуациях может быть норма лейкоцитов. Количество одноядерных элементов крови увеличено, СОЭ умеренно повышена (значение до 20—30 мм/ч).
Атипичные мононуклеары, которые обнаруживаются в крови больного при рассматриваемой болезни, имеют округлую или овальную форму. Их размер колеблется от размера среднего лимфоцита до большого моноцита. Их также называют монолимфоцитами.
Благодаря методу метод концентрации лейкоцитов можно обнаружить атипичные мононуклеары у всех больных. Их количество в крови ребенка составляет 5-50%, иногда больше.
При инфекционном мононуклеозе распространенными симптомами являются одуловатость (припухлость) лица и отечность век. Предположительно это связано с лимфостазом, который возникает при поражении вирусом носоглотки и лимфатических узлов.
На высоте проявления симптомов на коже появляются высыпания (но не в 100% случаев). Сыпь может быть подобной скарлатине, кори или же носить уртикарный или геморрагический характер.
Среди симптомов не часто, но все же распространены небольшое приглушение тонов и тахикардия, еще реже – систолический шум. ЭКГ не показывает серьезных изменений. Осложнений в легких также нет при инфекционном мононуклеозе у детей, но они могут появиться в случае осложнений, к которым приводит присоединение ОРВИ или микробной флоры.
Диагностика Инфекционного мононуклеоза у детей:
В типичных случаях (большинство) диагностика проходит без затруднений. Используют лабораторное подтверждение – поиск ДНК соответствующего вируса методом ПЦР в крови, моче, носоглоточных смывах, спинномозговой жидкости. Серологическая диагностика выявляет в сыворотке крови больных гетерофильных антител по отношению к эритроцитам различных животных. Гетерофильные антитела относятся к IgM. Их обнаруживают с помощью постановки реакции Пауля—Буннелля или Пауля—Буннеля—Давидсона, реакции Томчика или реакции Гофа—Баура и т. д. Для диагностики заболевания определяют также специфические антитела IgM и IgG к вирусам с помощью метода ИФА.
Лечение Инфекционного мононуклеоза у детей:
Меры специфического лечения не разработаны. Применяется симптоматическая и патогенетическая терапия. Больным нужно принимать жаропонижающие средства, например, на основе парацетамола. Также прописывают десенсибилизирующие средства; для купированная местного процесса применяют антисептики. Также детям дают витамины. При функциональных изменениях печени рекомендован прием желчегонных препаратов.
Если есть выраженные наложения в ротоглотке или осложнения, необходима антибактериальная терапия. При инфекционном мононуклеозе противопоказан ампициллин, т. к. приводит к аллергиям.
Зафиксированы случаи положительного влияния арбидола, анаферона детского, метронидазола. Кортикостероиды прописывают только в тяжелых случаях болезни. Рекомендован короткий курс, до 5-7 суток.
Профилактика Инфекционного мононуклеоза у детей:
Специфической профилактики инфекционного мононуклеоза не существует.
К каким докторам следует обращаться если у Вас Инфекционный мононуклеоз у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Инфекционного мононуклеоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

