Инфекционный полиартрит у детей лечение
Обновлено: 24.04.2024
Реактивный артрит у ребенка — это воспалительное негнойное суставное заболевание, которое развивается вследствие иммунных нарушений на фоне урогенитальной, респираторной, кишечной инфекций. Основные симптомы поражения суставов: боль в покое и при движениях, припухлость и деформация, покраснение и гиперестезия кожи. Клиника артрита дополняется проявлениями конъюнктивита, уретрита. Диагностический комплекс включает методы визуализации (ультразвуковое и рентгенологическое исследование суставов), лабораторные анализы для определения вида возбудителя. Проводится этиотропная терапия антибиотиками, дополняемая патогенетическими и симптоматическими препаратами.
МКБ-10

Общие сведения
Распространенность реактивного артрита у детей достигает 32,7 на 100 тыс. населения (56% от всех вариантов поражения суставов в этом возрасте). У подростков патология встречается чаще — 86,9 случая на 100 тысяч, а ее удельный вес в структуре суставных заболеваний составляет 32%. Мальчики болеют в 9-20 раз чаще девочек. Приведенные данные указывают на значимость реактивного артрита в современной педиатрии и необходимость подбора дифференцированных лечебных тактик для его устранения.

Причины
В последнее время изменились подходы к определению этиологической структуры реактивных артритов. Ранее считалось, что заболевание вызвано любой текущей или перенесенной инфекцией, независимо от возбудителя и локализации поражения. Сейчас же врачи выделяют 3 основных группы патогенных микроорганизмов, инфицирование которыми способно привести к негнойному воспалению суставов у ребенка. К ним относят:
- Кишечные инфекции. Такие причины более распространены среди детей младшего возраста. Основными возбудителями являются иерсиния, сальмонелла, кишечная палочка. Возрастает роль шигеллеза и кампилобактериоза. Артрит чаще ассоциируется с персистирующей или затяжной инфекцией, особенно когда ребенок не получает должное лечение.
- Урогенитальные инфекции. Основной возбудитель этой группы — Chlamydia trachomatis. В пубертатном периоде микроорганизм провоцирует до 80% реактивных поражений суставов. Это связано с пандемией хламидиоза в мире, особенностями путей передачи и цикла развития хламидий, затрудняющими лечение.
- Респираторные инфекции. Вызывать реактивный артрит у ребенка могут внутриклеточные паразиты Mycoplasma pneumoniae и Chlamydophila pneumonia, но их доля в общей структуре заболеваемости составляет не более 10%. Они регистрируются во всех возрастных группах.
Патогенез
Механизм развития реактивного артрита у ребенка довольно сложен, включает иммунные и генетические факторы. Некоторые бактерии кишечной и урогенитальной групп способны синтезировать артритогенные пептиды, которые связываются со специфическими Т-лимфоцитами. При этом собственные иммунные клетки активизируются, прикрепляются к синовиальной оболочке и оказывают повреждающее действие, вызывая воспаление сустава.
При персистирующей бактериальной инфекции в организме возрастает количество провоспалительных цитокинов (интерлейкинов и фактора некроза опухолей), что усугубляет поражение суставной сумки. Немаловажную роль играет генетический антиген HLA-B27, который ассоциирован со спондилоартропатиями. Он обнаруживается у 65-80% детей, больных реактивным артритом, и является предиктором тяжелого течения.
Симптомы
Классическим клиническим проявлением реактивного артрита у ребенка служит синдром Рейтера, который характеризуется триадой признаков — уретрит, конъюнктивит, артрит. Если к симптомам присоединяется кератодермия, говорят о тетраде Рейтера. Первые признаки патологии появляются спустя 2-4 недели после начала урогенитальной или кишечной инфекции, но при латентных или персистирующих формах четкий временной интервал не прослеживается.
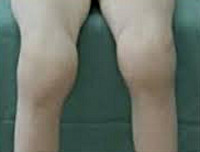
Суставной синдром при реактивном артрите имеет патогномоничные признаки. В основном возникает олигоартрит с вовлечением коленных, голеностопных и межфаланговых сочленений на ногах. Ребенок жалуется на резкую боль, суставы отекают и деформируются, кожа над ними красная и горячая на ощупь. Болевой синдром настолько сильный, что пациент не может опираться на ногу. У 50% детей отмечаются энтезопатии — болезненность при надавливании на кожу в местах прикрепления связок.
Осложнения
Если не проводить адекватное лечение артрита, он может перерасти в ювенильный спондилоартрит. Высокий риск наблюдается у мальчиков-подростков, в генотипе которых присутствует антиген HLA-B27. У 1/3 детей с тяжелым течением болезни Рейтера развивается иридоциклит, который опасен ухудшением зрения и даже слепотой. Длительное воспаление уретры у мальчиков осложняется орхитом, простатитом, а у девочек — циститом, вагинитом, цервицитом.
Диагностика
Обследованием занимается врач-педиатр совместно с детским ревматологом. В постановке диагноза помогает тщательный сбор анамнеза для выяснения связи текущих симптомов с перенесенным инфекционным заболеванием. При внешнем осмотре ребенка врач оценивает количество пораженных суставов, их конфигурацию, наличие местных проявлений воспаления. План диагностики при возможном реактивном артрите включает следующие методы:
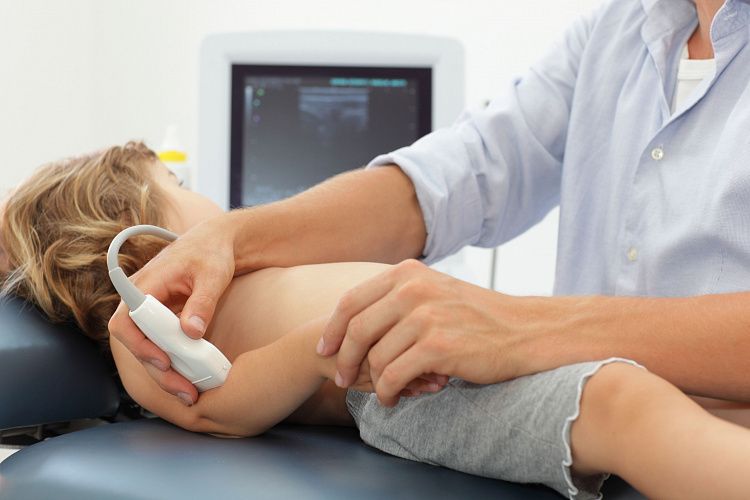
- УЗИ суставов. При ультразвуковой визуализации вовлеченных сочленений врач видит признаки воспалительного выпота в суставную полость. При длительном течении реактивного процесса обнаруживают утолщение и отечность околосуставных тканей, признаки синовита.
- Рентгенография суставов. На рентгенологическом снимке на начальных стадиях виден отек суставных тканей. По мере прогрессирования болезни визуализируется периостит, кистообразная деформация эпифизов костей. У пациентов подросткового возраста возможно появление остеофитов в месте прикрепления ахиллова сухожилия.
- ЭКГ. Артрит у ребенка требует дифференцировки с острой ревматической лихорадкой, для чего врач анализирует кардиограмму. При наличии отклонений выполняется ультразвуковое сканирование сердца для выявления признаков кардита и повреждений клапанного аппарата.
- Серологические реакции. Для идентификации триггерных инфекций в крови измеряют титры антител к хламидиям (методом РСК или РИФ), кишечным инфекциям (путем реакции непрямой гемагглютинации). При подозрении на хламидиоз ценную информацию дает антигенный анализ соскоба уретры и конъюнктивы.
- Микробиологическая диагностика. Бактерии урогенитальной группы определяются при микроскопии мазков из уретры после специальной окраски. У девочек дополнительно берут мазок из влагалища. Обязательно проводится бактериологический посев мочи и кала на питательные среды.
Общеклинические исследования имеют вспомогательное значение. На активность воспалительного процесса указывают лейкоцитоз, повышение СОЭ до 40-45 мм/час, возрастание уровня С-реактивного белка. Чтобы исключить другую этиологию суставного поражения, исследуют уровень мочевой кислоты, показатели функций почек и печени. Для дифференцировки ювенильного ревматоидного и реактивного артритов назначается анализ на ревматоидный фактор.
Лечение реактивного артрита у детей
Консервативная терапия
Лечение ребенка, страдающего реактивным артритом, проводится преимущественно амбулаторно, но тяжелые и распространенные формы поражения требуют госпитализации в профильный стационар. До стихания суставных болей показан охранительный режим с ограниченной двигательной активностью. Диета без особенностей. Терапия заболевания состоит из 3 компонентов:
- Этиотропное лечение. При хламидийной инфекции используются антибиотики макролиды, подросткам старше 12 лет рекомендуют фторхинолоны и тетрациклины. Если артрит вызван кишечной флорой, препаратом выбора являются аминогликозидные антибиотики, при неэффективности которых схему дополняют фторхинолонами.
- Патогенетическое лечение. При хроническом хламидийном артрите высокую эффективность показывает иммунотерапия. В педиатрической практике применяют ликопид в таблетированной форме, который принимают не менее 24 дней, до и после курса антибактериальных препаратов.
- Симптоматическое лечение. Для устранения болей при суставном синдроме назначаются нестероидные противовоспалительные средства в возрастных дозировках. При обострениях, интенсивных воспалительных проявлениях показаны кортикостероиды для внутрисуставного введения в течение 3-5 суток. При тяжелых формах артрита применяется иммуносупрессивное лечение.
Прогноз и профилактика
У большинства детей встречается единичный эпизод реактивного артрита, который после комплексной терапии исчезает без негативных последствий. Часть HLA-B27-позитивных пациентов сталкиваются с рецидивирующими формами реактивного воспаления в суставах или его трансформацией в спондилоатрит. Профилактика патологии включает предупреждение заражения хламидиями контактно-бытовым путем от взрослых членов семьи, своевременное выявление и лечение кишечных инфекций у ребенка.
1. Особенности современного течения реактивных артритов у детей/ В.А. Клименко, В.М. Савво, Е.А. Яновская // Мир биологии и медицины. — 2014.
2. Особенности дебюта и течения реактивных артритов у детей/ И.С. Лебедь, Н.О. Панько // Здоровье ребенка. Клиническая педиатрия. — 2013.
3. Реактивные артриты у детей — диагностика и лечение/ Е.С. Жолобова, Е.Г. Чистякова, Д.В. Дагбаева// Лечащий врач. — 2007.
Инфекционный артрит – воспалительное заболевание суставов бактериальной, вирусной, паразитарной или грибковой этиологии. Инфекционный артрит может поражать различные суставы и, кроме местных проявлений (опухания, гиперемии, болезненности, ограничения движения в суставе), сопровождается ярко выраженной общей симптоматикой (лихорадкой, ознобами, интоксикационным синдромом). Диагностика инфекционного артрита основана на данных рентгенографии, УЗИ, артроцентеза, исследования синовиальной жидкости, бакпосева крови. Лечение инфекционного артрита включает иммобилизацию и лаваж сустава, системное и внутрисуставное введение антибиотиков, при необходимости – выполнение артроскопической санации или артротомии.
Общие сведения
Инфекционный артрит – группа артритов, вызываемых инфекционными возбудителями (вирусами, бактериями, грибами, простейшими), проникающими непосредственно в ткани сустава. В ревматологии и травматологии артриты, ассоциированные с инфекцией, диагностируются в каждом третьем случае. Инфекционный артрит чаще поражает суставы нижних конечностей, испытывающие большую весовую нагрузку (коленные, тазобедренные, голеностопные), а также суставы кистей рук. Инфекционные артриты регистрируются у представителей различных возрастных групп: новорожденных, детей дошкольного и школьного возраста, взрослых.
Согласно этиологическому принципу, инфекционные артриты делятся на бактериальные, вирусные, грибковые, паразитарные. С учетом нозологической принадлежности различают септический (пиогенный, гнойный), гонорейный, туберкулезный, сифилитический, бруцеллезный и другие виды артритов. Ввиду особенностей возникновения в отдельную группу выделяются посттравматические артриты.
При попадании инфекции в суставные ткани извне говорят о первичном артрите. В случае распространения инфекционного процесса на сустав из окружающих тканей или отдаленных гнойных очагов развивается вторичный артрит. Течение инфекционных артритов может быть острым, подострым и хроническим. Поражение суставов может происходить по типу моно-, олиго- или полиартрита.

Причины
Чаще всего при инфекционных артритах имеет место метастатический путь поражения суставов, т. е. проникновение инфекции в полость сустава гематогенным или лимфогенным путем, в результате чего возбудитель заболевания может быть обнаружен в синовиальной жидкости. Также возможен прямой путь инфицирования, например, при открытых ранениях и травмах сустава, а также диссеминации микроорганизмов из близко расположенных очагов остеомиелита.
У новорожденных и детей младшего возраста бактериальные артриты чаще вызываются стафилококком, энтеробактериями, гемолитическим стрептококком, гемофильной палочкой. У взрослых пациентов, наряду с аэробами, частыми возбудителями инфекционного артрита являются анаэробные микроорганизмы: пептострептококки, фузобактерии, клостридии, бактероиды. Острые бактериальные артриты могут возникнуть на фоне ангины, синусита, пневмонии, фурункулеза, пиелонефрита, инфекционного эндокардита, сепсиса. Кроме этого, встречаются специфические инфекционные артриты, обусловленные туберкулезом, сифилисом, гонореей и др.
Грибковые артриты, как правило, ассоциированы с актиномикозом, аспергиллезом, бластомикозом, кандидозом. Паразитарные артриты обычно связаны с глистными и протозойными инвазиями. Вирусные артриты встречаются при краснухе, эпидемическом паротите, вирусном гепатите В и С, инфекционном мононуклеозе и др. Посттравматические инфекционные артриты в большинстве случаев развиваются вследствие перенесенных проникающих травм суставов. Не исключается ятрогенное инфицирование при проведении лечебно-диагностической пункции сустава, внутрисуставных инъекций, артроскопии или эндопротезирования.
К категории лиц, имеющих повышенный риск развития инфекционного артрита, относятся пациенты, страдающие ревматоидным артритом, остеоартрозом, ИППП, алкогольной или наркотической зависимостью, иммунодефицитными состояниями, сахарным диабетом, ожирением, авитаминозами; испытывающие значительные физические (в т. ч. спортивные) нагрузки и пр.
Симптомы инфекционного артрита
Инфекционные артриты, вызванные неспецифической микрофлорой (стафилококками, стрептококками, синегнойной палочкой и др.), имеют острое начало с выраженными локальными и общими проявлениями. Местные признаки гнойного артрита включают резкую боль в покое, при пальпации, активных и пассивных движениях; нарастающую припухлость, изменение контуров сустава; местное покраснение и повышение температуры кожи. Следствием гнойно-воспалительной реакции служит нарушение функции конечности, которая принимает вынужденное положение. В большинстве случаев при остром инфекционном артрите развивается общая симптоматика – лихорадка, озноб, миалгия, потливость, слабость; у детей – тошнота и рвота.
Септический артрит обычно протекает в форме моноартрита коленного, тазобедренного или голеностопного сустава. Полиартриты обычно развиваются у лиц, получающих иммуносупрессивную терапию или страдающих суставной патологией. У наркозависимых пациентов часто отмечается поражение суставов осевого скелета, главным образом, сакроилеит. Инфекционный артрит, вызванный золотистым стафилококком, может привести к разрушению суставных хрящей буквально за 1-2 дня. При тяжелом течении гнойного артрита возможно развитие остеоартрита, септического шока и летальный исход.
Для инфекционного артрита гонококковой этиологии характерен кожно-суставной синдром (периартрит-дерматит), характеризующийся множественными высыпаниями на коже и слизистых (петехиями, папулами, пустулами, геморрагическими везикулами и др.), мигрирующими артралгиями, теносиновитами. При этом симптомы первичной урогенитальной инфекции (уретрита, цервицита) могут быть стертыми или вовсе отсутствовать. При гонорейном артрите чаще поражаются суставы кистей рук, локтевой, голеностопный, коленный суставы. Характерными осложнениями служат плоскостопие, деформирующий остеоартроз. Сифилитический артрит протекает с развитием синовита коленных суставов, сифилитического остеохондрита и дактилита (артрита пальцев рук).
Артрит, ассоциированный с бруцеллезом, протекает на фоне симптомов общего инфекционного заболевания: волнообразной лихорадки, ознобов, проливных потов, лимфаденита, гепато- и спленомегалии. Характерны кратковременные миалгии и артралгии, развитие спондилита и сакроилеита.
Вирусные артриты обычно отличаются кратковременным течением и полной обратимостью происходящих изменений, без остаточных явлений. Отмечаются мигрирующие артралгии, припухлость суставов, болезненность движений. Длительность течения вирусного артрита может составлять от 2—3 недель до нескольких месяцев. Грибковый артрит часто сочетается с микотическим поражением кости. Заболевание характеризуется длительным течением, образованием свищей. В исходе инфекционного артрита грибковой этиологии может развиваться деформирующий остеоартроз или костный анкилоз сустава.
Диагностика
В зависимости от этиологии инфекционного артрита, пациенты могут нуждаться в консультации и наблюдении хирурга, травматолога, ревматолога, фтизиатра, инфекциониста, венеролога. В числе первоочередных мероприятий для установления диагноза выполняется УЗИ и рентгенография пораженных суставов. Рентгенологически при инфекционном артрите определяется остеопороз, сужение суставной щели, костный анкилоз, костные эрозии. Ультразвуковая диагностика выявляет изменения периартикулярных тканей, наличие внутрисуставного выпота. На ранних стадиях, когда рентгенографические признаки инфекционного артрита еще не обнаруживаются, могут использоваться более чувствительные методы – КТ сустава, МРТ, сцинтиграфия.
Важное значение для верификации этиологического фактора имеют данные диагностической пункции сустава, исследование синовиальной жидкости (микроскопия, цитология, посев на среды). Большую диагностическую ценность в определенных случаях представляют иммуноферментный анализ, бактериологическое исследование крови и отделяемого уретры, обзорное исследование мазков из половых путей. Установлению диагноза туберкулезного артрита способствует биопсия синовиальной оболочки сустава, обнаружение в организме других туберкулезных очагов, положительные туберкулиновые пробы. Инфекционный артрит дифференцируют с ревматоидным, подагрическим артритом, гнойным бурситом, остеомиелитом.
Лечение инфекционного артрита
В острой стадии лечение инфекционного артрита проводится стационарно. Осуществляется иммобилизация конечности на короткий срок с последующим постепенным расширением двигательного режима сначала за счет пассивных, затем – активных движений в суставе. В том случае, если произошло инфицирование протезированного сустава, проводится удаление эндопротеза. При гнойном артрите выполняется ежедневный артроцентез, лаваж сустава, по показаниям – артроскопическая санация сустава или артротомия с проточно-аспирационным промыванием.
Лекарственная терапия инфекционного артрита включает парентеральное назначение антибиотиков с учетом чувствительности выявленного возбудителя (цефалоспорины, синтетические пенициллины, аминогликозиды), дезинтоксикационные мероприятия. При вирусных артритах назначаются НВПС, при грибковой инфекции - антимикотические препараты, при туберкулезном артрите – специфические химиопрепараты. После купирования острых воспалительных явлений для восстановления функции сустава проводится комплекс ЛФК и физиотерапевтического лечения, бальнеотерапии, массажа.
Прогноз и профилактика
У трети больных, перенесших инфекционный артрит, отмечаются остаточные явления в виде ограничения подвижности суставов, контрактур, анкилозов. Септические артриты представляют серьезную угрозу: несмотря на возможности терапевтического и хирургического лечения, летальность при осложненном течении достигает 5-15%. К числу неблагоприятных прогностических факторов относятся ревматоидный артрит, септицемия, пожилой возраст, иммунодефицитные состояния. Профилактика артрита включает своевременную терапию общих инфекционных заболеваний, адекватные физические нагрузки, предупреждение травм суставов, защиту от ИППП, соблюдение требований асептики и антисептики при проведении хирургических манипуляций.
Полиартрит у детей — это множественное воспаление суставов, которое возникает под действием инфекционных факторов либо в асептических условиях. Синдром наблюдается при ювенильном ревматоидном артрите, реактивных поражениях опорно-двигательного аппарата, становится реакцией на травму. Патология проявляется покраснением, отечностью и повышением кожной температуры над суставами, болезненностью, ограничениями движений. Диагностика полиартрита у детей включает УЗИ и рентгенографию суставов, исследование синовиальной жидкости, анализы крови. Лечение состоит из медикаментозных (НПВС, гормоны, антибиотики) и физиотерапевтических методов (электрофорез, ультразвук, УВЧ).
МКБ-10

Общие сведения
Полиартриты — распространенная патология в детской ревматологии, которая встречается с частотой около 79 случаев на 100 тыс. детей до 14 лет. В подростковом возрасте происходит пик заболеваемости, поэтому распространенность в возрастной группе 14-18 лет составляет более 85 эпизодов на 100 тысяч подростков. Полиартриты значительно ухудшают качество жизни ребенка, могут вызывать тяжелые последствия вплоть до инвалидности, что обусловливает их актуальность в современной педиатрии.

Причины
В пубертатном возрасте основной причиной суставного воспаления служит ювенильный ревматоидный артрит (ЮРА), который признан мультифакториальным заболеванием с не до конца установленной этиологией. На его развитие влияют наследственные, аутоиммунные и экзогенные факторы. Помимо ЮРА, специалисты называют следующие причины множественного поражения суставов:
- Неправильный иммунный ответ. Асептические иммуноопосредованные реактивные артриты обычно бывают у детей дошкольного и младшего школьного возраста. Они провоцируются урогенитальными (хламидии, уреаплазмы) и кишечными патогенами (иерсинии, сальмонеллы, шигеллы).
- Инфекционные факторы. Намного реже полиартриты связаны с непосредственным проникновением микроорганизмов в суставную полость. Они выявляются при сифилисе, туберкулезе, гонорее, особенно если пациент не получает этиотропное лечение. Инфекционные артриты у детей изредка встречаются при дизентерии и бруцеллезе.
- Псориаз. У 15-20% пациентов суставное поражение является первым симптомом заболевания, но в большинстве случаев оно возникает после высыпания характерных бляшек на коже. Вероятность появления полиартрита повышается у детей с позитивным антигеном HLA-B27, отягощенным семейным анамнезом.
Патогенез
В происхождении полиартритов наблюдается тесное переплетение генетической предрасположенности, нарушений формирования иммунного ответа, влияния инфекционных агентов. Патогенез различается в зависимости от вида болезни. При реактивных артритах в механизме развития выделяют перекрестное реагирование антител с микроорганизмами и собственными клетками суставной сумки, в результате чего организм атакует собственные ткани, и начинается аутоиммунное воспаление.
При классическом инфекционном полиартрите симптомы вызваны попаданием возбудителей в полость сустава, формированием типичного воспалительного процесса. Псориатический артрит возникает как Т-клеточно-опосредованная болезнь. В этом случае усиливается клеточный иммунитет к тканям синовиальной сумки, активизируется синтез провоспалительных цитокинов (ФНО, интерлейкинов и хемокинов).
Симптомы полиартрита у детей
Независимо от этиологического фактора, полиартриты у детей имеют сходную клиническую картину. На первый план выходят местные симптомы: субъективные ощущения и объективные изменения суставной области. К первой группе относят болезненность и дискомфорт, утреннюю скованность движений, резкие волнообразные боли при прогрессировании воспалительного процесса. Иногда дети испытывают онемение, чувство жара и жжения вокруг пораженных суставов.
К объективным признакам полиартрита относят покраснение и припухлость кожи над суставами, повышение местной температуры. При длительном существовании заболевания, особенно при ЮРА, заметны деформация и увеличение объема суставных сочленений. Такие проявления длятся от нескольких недель при реактивном артрите, если ребенок вовремя получил лечение, до многих месяцев при ревматоидных патологиях.
Полиартриты сочетаются с общими нарушениями самочувствия, которые служат проявлением основной патологии или возникают как реакция на распространенное воспаление. У ребенка повышается температура тела, беспокоит сильная слабость, могут быть ознобы. Пациенты теряют аппетит, перестают участвовать в активных играх, постоянно жалуются на недомогание.
Осложнения
Полиартриты опасны системными последствиями, которые обусловлены нарушениями иммунного ответа и генерализацией воспаления. У детей возникают миокардиты и перикардиты, системные васкулиты, очаговый нефрит. Поражение дыхательной системы проявляется интерстициальным воспалением легочной ткани, реактивными плевритами. Зачастую поражается зрительный анализатор — развиваются конъюнктивиты, склериты, кератопатии.
Если заболевание имеет ревматическую природу и проявилось в младшем возрасте, существует высокий риск задержки роста и физического развития ребенка. Хронический прогрессирующий полиартрит на фоне ювенильного ревматоидного артрита сопровождается стойкой деформацией и нарушением подвижности в суставах, что со временем заканчивается инвалидностью.
Диагностика
Детский ревматолог тщательно собирает анамнез и осматривает ребенка, чтобы предположить этиологические факторы полиартрита. Врач обращает внимание на симметричность поражения, размер пораженных суставных сочленений, объем движений, скорость развития клинических признаков. Установить диагноз и назначить рациональное лечение невозможно без дополнительных методов обследования, к которым относятся:
- УЗИ суставов. Ультразвуковое исследование информативно для визуализации воспалительной жидкости в синовиальной сумке, определения отечности и утолщения тканей. При УЗИ врач обнаруживает даже начальные стадии полиартрита, которые пока имеют минимальную симптоматику.
- Рентгенография. Рентгенологические снимки суставных сочленений хорошо показывают деструкцию и деформацию костных и хрящевых структур, поэтому более информативны на поздних стадиях полиартрита. Для ранней и высокоточной диагностики используют КТ или МРТ суставов.
- Суставная пункция. Получение воспалительного экссудата и его детальное исследование — основной метод установления первопричины проблемы. Материал подвергают общеклинической, биохимической и микробиологической оценке, что помогает ревматологу подобрать правильное этиотропное лечение.
- Лабораторные анализы. В клиническом и биохимическом исследовании крови выявляют неспецифические маркеры воспаления. Специалиста интересует показатель ревматоидного фактора как основного доказательства ювенильного идиопатического артрита. По показаниям выполняют ПЦР, реакцию Вассермана и другие тесты для подтверждения инфекционной природы полиартрита.
Лечение полиартрита у детей
Консервативная терапия
Немедикаментозные методы включают ограничение физической активности детей на период обострения заболевания, соблюдение диеты с повышенным уровнем полиненасыщенных жирных кислот, которые благотворно влияют на регенерацию суставных тканей. Медикаментозное лечение подбирается с учетом этиологии полиартрита, чаще всего включает медикаменты следующих групп:
- Нестероидные противовоспалительные средства. Основные симптоматические препараты для устранения болевого синдрома и местных симптомов воспаления, которые назначаются детям любого возраста в остром периоде полиартрита.
- Кортикостероиды. Гормоны показаны при ЮРА, тяжелом течении других видов полиартритов. Они принимаются перорально в формате пульс-терапии либо вводятся внутрь сустава для целенаправленного эффекта.
- Антибиотики. Лечение противомикробными средствами проводится при инфекционных и реактивных артритах, чтобы устранить первопричину возникших нарушений в опорно-двигательной системе.
- Биологические препараты. Лекарства на основе моноклональных антител применяются в терапии тяжелых форм ревматоидного артрита, если другие базисные средства не дают эффекта.
В устранении симптоматики и ускорении выздоровления большую роль играет физиотерапевтическое лечение. Детям рекомендованы фонофорез и электрофорез на пораженные участки, ультразвуковые и УВЧ воздействия. Снять боль и воспаление помогают парафиновые и озокеритовые аппликации. Для восстановления суставных функций используют массаж и лечебную физкультуру.
Прогноз и профилактика
При реактивных и инфекционных полиартритах прогноз благоприятный, возможно полное восстановление движений в суставах. При ЮРА происходит прогрессирующая деформация костно-хрящевых структур, вследствие чего ребенку требует помощь ортопедов, коррекция двигательной активности, назначение реабилитационных мероприятий. Несмотря на комплексные меры, при ревматоидном артрите снижаются функциональные возможности опорно-двигательной системы.
Профилактика включает соблюдение гигиены для предотвращения инфекций, разъяснение подросткам необходимости предохранения при половых контактах. Необходимо ограждать ребенка от переохлаждения, вирусных инфекций, чрезмерных нагрузок на суставы, поскольку эти факторы повышают риск развития полиартрита. Детям с ювенильным идиопатическим артритом показано регулярное наблюдение у врача, лечение базисными препаратами.
3. Клиническая динамика ювенильного ревматоидного артрита у детей/ А.Б. Салмина, Е.Ю. Емельянчик, А.К. Михайлова, Е.П. Кириллова и др.// Лечащий врач. — 2011.
Инфекционный полиартрит — заболевание хронического или острого характера, которое поражает несколько суставных тканей. В пораженной области отмечается неподвижность. Развивается при попадании микроорганизмов в синовиальную оболочку. Болезнь требует консультации ревматолога.

Симптомы инфекционного полиартрита
Заболевание может развиваться резко или медленно. Реактивный артрит сопровождается следующими признаками:
- повышенная температура тела;
- усиленная работа потовых желез;
- быстрая утомляемость;
- хроническая усталость;
- отсутствие аппетита;
- резкое уменьшение массы;
- нарушения сна;
- раздражительность;
- повышенная местная температура;
- болезненные ощущения при движении, наиболее ярко выражены в утренние часы;
- покраснение кожных покровов;
- отёчность;
- плотные образования в пораженной области;
- разрастание костной ткани, сужение щели между суставами;
- ограниченная подвижность сустава;
- уменьшение мышц.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Причины
Болезнь возникает из-за хронической инфекции. Патогенные микроорганизмы проникают в тело больного, повреждают ткани. Чаще поражается коленный сустав. Выделяют несколько причин развития инфекционного артрита:
- воспалительный процесс предстательной железы;
- холецистит;
- высокая концентрация сахара в кровеносной системе;
- тонзиллит;
- повторное проникновение инфекционного возбудителя в организм;
- кариес;
- неправильный прием лекарств;
- холецистит;
- частые переохлаждения;
- гайморит;
- распитие алкогольных напитков, курение, прием наркотических препаратов;
- неправильно составленный рацион питания, нехватка витаминов;
- частые простудные заболевания;
- физические повреждения суставных тканей;
- частые стрессовые ситуации;
- интенсивные физические нагрузки.
Стадии развития инфекционного полиартрита
Выделяют несколько этапов прогрессирования болезни:
- начальная стадия характеризуется истончением хряща, уменьшением расстояния между костьми. Сопровождается воспалительным процессом синовиальной мембраны, припухлостью пораженной области, болезненными ощущениями при интенсивной физической нагрузке. На рентгене признаки инфекционного полиартрита отсутствуют. Врачи отмечают увеличение синовиальной жидкости, местное повышение температуры;
- вторая стадия протекает с выраженными болезненными ощущениями, образованиями язвенных очагов. Отмечают ограничение подвижности пораженных суставов, отсутствие деформаций. При изменении погоды развиваются болезненные ощущения. В утренние часы отмечают скованность, которая исчезает после выполнения гимнастики;
- третья стадия проявляется выраженными болезненными ощущениями и контрактурой, хрящ практически истончается, образуются остеофиты. На ретенгографии заметна отечность мягких тканей;
- заключительная стадия развития болезни подразумевает исчезновение смазочной жидкости, лечение требует оперативного вмешательства. Консервативные методы терапии неэффективны. Болезненные ощущения принимают хронический характер, беспокоят пациента во время покоя.
Разновидности
Выделяют острую и хроническую форму болезни. Первая характеризуется обратимостью изменений при своевременном обнаружении и лечении заболевания. Хроническая форма подразумевает развитие необратимых нарушений. В зависимости от причины возникновения патологии выделяют следующие виды:
Неспецифический инфекционный полиартрит
Самостоятельное заболевание, симптоматика развивается при инфицировании организма. Сопровождается поражением внутренних органов. Характеризуется распространением инфекции на митральный клапан. Развивается воспаление легких, нефрит очагового характера, недостаточность почек. Чаще прогрессирует из-за стафилококков или стрептококков.
Специфический инфекционный полиартрит
Данная форма — осложнение других инфекционных болезней, развивается при туберкулезе, гепатите, дизентерии и ангине. Симметричное поражение суставных тканей. Симптоматика развивается при острой стадии.
Ревматоидный инфекционный полиартрит
Серопозитивная форма ревматоидного полиартрита чаще диагностируется у пожилых пациентов, характеризуется высокой вероятностью дегенеративных изменений, нарушением функционирования суставных тканей. Серонегативная форма подразумевает распространением воспалительного процесса на мелкие суставы.
Инфекционно-аллергический полиартрит
Заболевание развивается при аллергической реакции на раздражитель. Одно из осложнений инфекции органов дыхания.
Диагностика
Перед составлением курса лечения требуется установить диагноз. Врач собирает анамнез, определяет причину возникновения воспаления. Осмотр выявляет степень нарушений функционирования суставной ткани, выраженность болезненных ощущений. Пациенту назначают анализы крови и мочи, направляют на рентгенографию. При необходимости используют компьютерную томографию и МРТ. В сети клиник ЦМРТ рекомендуют прохождение следующих процедур:
Артрит — воспалительное поражение костно-суставного аппарата. Это мультифакторное заболевание, может начаться самостоятельно или на фоне сопутствующих метаболических, аутоиммунных нарушений, инфекции. При выяснении причин возникновения болезни часто выявляют предшествующие артриту ОРВИ, грипп. В таком случае диагностируют реактивный артрит. Что это за болезнь, почему и при каких условиях развивается, можно ли предупредить проблему, особенности лечения у взрослых и детей, на эти вопросы ответим в статье ниже.
Артрит как осложнение острых инфекционных заболеваний
Под реактивным артритом понимают воспалительный процесс в суставе, возникший одновременно или вслед за перенесенной внесуставной инфекцией. Начало болезни связано с попаданием инфекционных агентов из органов дыхания в сустав по лимфатическим путям, и последующим развитием вторичного воспаления. Вероятность осложнений при ОРВИ в виде артрита возрастает, если ребенок/взрослый проживает в неблагоприятной бытовой обстановке, в условиях частого переохлаждения, постоянных стрессов, при отсутствии сбалансированного питания.
Симптомы обычно появляются спустя 2-4 недели после клиники ОРВИ. Начало болезни острое, с суставной болью высокой интенсивности, лихорадкой, отеком, припухлостью и покраснением кожи над пораженным суставом, локальной гипертермией, нарушением двигательных функций. Ребенок становится вялым, капризным, отказывается от еды, плохо спит. Наиболее часто страдают суставы нижних конечностей: межфаланговые, плюснефаланговые, голеностопные, коленные, реже — суставы рук. Симптомы сохраняются от трех месяцев до года, далее происходит обратное течение болезни.
При отказе от лечения существует высокая вероятность новых рецидивов болезни, хронизации воспаления с последующим поражением других суставов. У 13% больных развивается деформация стопы. В запущенных случаях возможна частичная тугоподвижность суставов и позвоночника, в худшем случае наступает инвалидность.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Как предупредить осложнение
Попадание инфекции в сустав из органов дыхания не всегда приводит к асептическому воспалению. Исход зависит от выраженности иммунной реакции на патогенные микроорганизмы. Из-за сходства антигенов суставных тканей и вирусных возбудителей, поражающих дыхательные пути, иммунная реакция обращена не только на инфекцию, но и аутоткани. Вследствие сложных иммунохимических процессов у лиц с гиперреакцией иммунной системы начинается вторичное негнойное воспаление в суставах.
Можно ли каким-то образом повлиять на течение ОРВИ, и не допустить возникновения осложнений в виде артрита? Наиболее эффективное средство профилактики острых респираторных заболеваний и их неблагоприятного развития — вакцинация. Если болезнь уже началась, для благоприятного исхода важно своевременно начатое лечение и грамотно подобранная терапия. Назначение антибиотиков или противовирусных препаратов с учетом степени чувствительности возбудителя в правильно подобранной дозировке и оптимальным курсом уменьшает риск развития нежелательных последствий.
Что делать при артрите после ОРВИ?
Категорически запрещено заниматься самолечением, так как запущенные формы болезни угрожают здоровью и жизни больного. При ухудшении общего самочувствия, изменении поведения ребенка, жалоб на боль, которая усиливается при движениях рукой или ногой, локальную и общую температуру тела необходимо обратиться к педиатру. Если болезнь развивается остро, вызывайте бригаду скорой помощи. При высокой температуре до приезда врача разрешается принять жаропонижающее.
К какому врачу обратиться
С жалобами на боль в суставах, утреннюю скованность, субфебрилитет, ограничение подвижности необходимо обращаться к ревматологу. В рамках физикального обследования врач проводит осмотр пораженных суставов, чаще это нижние конечности, оценивает положение и форму стопы, анализирует походку, определяет объем активных и пассивных движений. Из разговора с пациентом или его близкими уточняет время и условия возникновения симптомов, динамику развития, изучает историю болезни.
Диагноз реактивный артрит, как у взрослого, так и ребенка, может быть установлен при наличии антигена HLA 27 в крови, обнаружении повышенной скорости оседания эритроцитов, ревматоидного фактора, С-реактивного белка. Чтобы установить причину артрита и определить степень чувствительности инфекционных микроорганизмов назначают лабораторное исследование биоматериалов: крови, кала, мочи, суставной жидкости. В отношении реактивного артрита рентгенография сустава не имеет решающего значения в постановке диагноза, однако позволяет выявить наличие пяточных шпор, симптомы псориатической артропатии, воспаление надкостницы стопы.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович
Особенности лечения реактивного артрита после ОРВИ
У взрослых
Главная задача в терапии реактивного артрита — устранить первичных очаг инфекции. С учетом резистентности возбудителя назначают противомикробную терапию. Дозировку подбирает врач в случае конкретного пациента. Курс лечения в среднем составляет четыре недели. Наиболее часто используют фторхинолоны, макролиды, тетрациклины, обладающие выраженной противомикробной активностью. В случае отсутствия эффекта от проведенного антимикробного курса, назначают антибиотики другой группы.
Чтобы остановить воспалительный процесс, облегчить боль используют нестероидные противовоспалительные средства. Лечение начинают с пероральных форм в минимально эффективных дозах. Если действие НПВП в таблетках недостаточное или необходимо максимально быстро купировать боль выполняют внутримышечное введение. После облегчения состояния переходят на перроральную или местную терапию.
При тяжёлом течении артрита назначают внутрисуставные и периартикулярные инъекции с глюкокортикостероидами по типу, “Преднизолон”, “Метилпреднизолон”. При неэффективности препаратов и других методов лечения в состав комбинированной терапии при реактивном артрите включают иммунодепрессанты: “Инфликсимаб”, “Ремикейд”, “Хумиру”. Под их действием уменьшается воспаление, и вызванные им проявления — боль, скованность, припухлость.
При образовании выпота полость вскрывают, производят удаление воспалительной жидкости, обеззараживают. Местно используют мази и гели с противовоспалительным действием, компрессы с “Димексидом”. Из физиотерапевтических методов предпочтение получает фонофорез “Гидрокортизоном”, амплипульстерапия, лечебная физкультура. Для восстановления двигательных функций сустава после купирования острого воспаления рекомендуют минеральные, хвойные, травяные ванны, грязелечение, парафин.
У детей
При низкой активности артрит у детей лечат дома, в случае тяжёлого течения — направляют в стационар. Тактика терапии и назначение лекарственных препаратов зависит от тяжести симптомов. Ребенку с лихорадкой показан постельный режим, жаропонижающие, чтобы сбить температуру до нормальной, много жидкости, белковая пища, витамины.
В зависимости от клиники артрита детям назначают:
- нестероидные противовоспалительные препараты, чтобы избавиться от боли и воспаления;
- антибиотики: макролиды, тетрациклины, фторхинолоны — помогают уничтожить инфекцию, не допустить её распространение в организме;
- иммуномодулирующие средства — принимают участие в формировании механизмов противомикробного иммунитета, способствуют активной выработке специфических антител;
- глюкокортикостероиды — оказывают противовоспалительное, противоаллергическое и обезболивающее действие;
- болезнь-модифицирующие антиревматические лекарства — принимают при высокой активности артрита. Они уменьшают воспаление суставов, тормозят деструкцию кости, облегчают боль.
В восстановительном периоде показаны магнитотерапия, парафин, грязевые аппликации, лечебные ванны, диадинамические токи, ЛФК, массаж.
Читайте также:

