Инфекция это острое патологическое состояние
Обновлено: 07.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диарея: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Диарея определяется как неоформленный или жидкий стул три или более раз в день с выделением жидких каловых масс объемом более 200 мл. При этом частый оформленный стул не считается диареей. Неоформленный жидкий стул у новорожденных и детей, находящихся на грудном вскармливании, также является нормой.
Диарея, или понос, возникает вследствие нарушения всасывания воды в кишечнике. Значительная потеря жидкости может привести к обезвоживанию, а выведение большого количества электролитов (ионов калия, натрия, хлора) - к нарушению нормального протекания внутри- и межклеточных процессов. По данным Всемирной организации здравоохранения, острая диарея является причиной смерти свыше 2 млн человек в год.
Разновидности диареи
По клиническому течению:
- острая диарея - продолжается до 4 недель, вызвана бактериальными, паразитарными или вирусными инфекционными заболеваниями кишечника;
- хроническая диарея - длится более 4 недель, а ее причиной являются патологические состояния желудочно-кишечного тракта.
- секреторная диарея (обильный водянистый стул более 1 л/сут.);
- осмолярная диарея (обильный стул (полифекалия) с большим количеством остатков полупереваренной пищи (стеаторея));
- гипер- и гипокинетическая диарея (жидкий или кашицеобразный необильный стул);
- эксудативная диарея (жидкий необильный стул со слизью и/или кровью).
Диарея может быть спровоцирована пищевой токсикоинфекцией, приемом несвежих или несовместимых между собой продуктов, алкоголем, большим количеством кофе, слишком жирной или острой пищей.
Обычно диарея является симптомом инфекционного поражения желудочно-кишечного тракта, который может быть вызван различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты, питьевую воду или от человека человеку в результате несоблюдения гигиены. У больного наблюдаются симптомы интоксикации: жар, озноб, ломота в теле, общее недомогание, отсутствие аппетита, тошнота, рвота. Высокая лихорадка в большей степени свойственна инвазивным инфекциям, вызывающим воспалительную реакцию. При тяжелом воспалении в кишечнике развиваются эрозии и язвы и, как следствие, кровавая диарея.
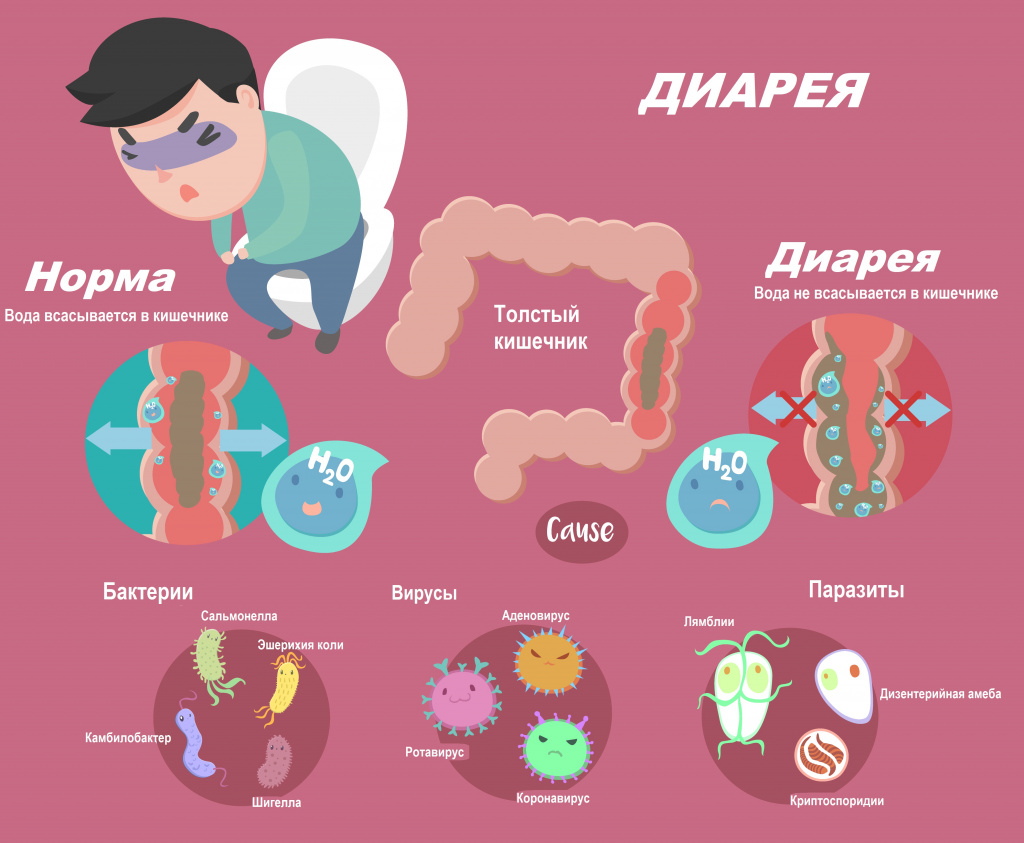
Помимо этого, диарею могут вызвать различные заболевания и патологические состояния:
- недостаток ферментов поджелудочной железы, хронический панкреатит;
- новообразования поджелудочной железы, надпочечников или кишечника;
- ишемия тонкой и толстой кишки;
- синдром раздраженного кишечника;
- дисбактериоз кишечника;
- резекция желудка или кишечника с формированием слепой петли либо короткой тонкой кишки;
- врожденные нарушения процесса всасывания;
- механическая желтуха любой природы;
- заболевания щитовидной железы (гипертиреоз, тиреотоксикоз);
- сахарный диабет;
- радиационное воздействие;
- прием некоторых лекарственных препаратов (слабительных, антибиотиков, антацидов и др.);
- неврогенные расстройства.
- синдромы острого гастрита и рита характерны для сальмонеллеза, бактериальных пищевых отравлений, кишечного иерсиниоза (псевдотуберкулеза);
- синдром острого энтерита типичен для холеры, вирусной диарей, коли-инфекции, вызванной кишечными палочками, кишечного иерсиниоза;
- синдром острого колита развивается при дизентерии, коли-инфекции, амебиазе (амебной дизентерии);
- синдром острого роколита характерен для сальмонеллеза, кишечного иерсиниоза, кампилобактериоза;
- обильная диарея со значительной примесью крови может свидетельствовать о начале развития язвенного колита, болезни Крона;
- острые инфекционные заболевания вирусной этиологии (ротавирус, норовирус, аденовирус, коронавирус) протекают с симптомами интоксикации и преимущественным поражением нескольких отделов желудочно-кишечного тракта (желудка, тонкой и толстой кишки) и с развитием синдромов энтероколита и роколита.
Особую опасность представляет диарея у ребенка, поскольку чревата очень быстрым развитием обезвоживания, тахикардией, падением артериального давления и шоком.
К каким врачам обращаться при диарее
При диарее следует обратиться к врачу-терапевту , врачу общей практики или гастроэнтерологу . Врач назначит необходимое обследование и установит причину болезни. Часто для постановки правильного диагноза требуются консультации инфекциониста.
Диагностика и обследования при диарее
Алгоритм диагностики острой диареи предусматривает определение ее причины, выявление воспалительного или другого этиологического фактора и верификацию заболевания.
Диагностические трудности возникают редко, только когда диарея становится первым проявлением системного заболевания или доминирует в клинической картине.
Наряду с физикальным обследованием (измерением веса, температуры, частоты сердечных сокращений и артериального давления), выполняют проктологический осмотр.
Характер стула определяется локализацией поражения кишечника (тонкая или толстая кишка). В зависимости от цвета и консистенции каловых масс можно предположить причину диареи:
- Желтый понос – возникает в результате усиления кишечной перистальтики (каловые массы продвигаются быстро и не сформированы полностью), может сопровождаться резью, тяжестью в животе.
- Жидкий кал зеленого цвета регистрируется при вирусных и бактериальных инфекционных болезнях. Цвет кала объясняется активным ростом количества возбудителей и скоплением лейкоцитов. Может сопровождаться частыми позывами к рвоте, болью в животе.
- Понос с кровью возникает при желудочно-кишечных кровотечениях. Если поражены верхние отделы пищеварительной системы, кал окрашивается в черный цвет. Кал с кровью алого цвета свидетельствует о кровотечении из прямой кишки.
- Белый жидкий стул возникает при наличии в организме новообразований или камней, сдавливающих желчный проток. Это состояние также сопровождается потемнением мочи и желтушностью кожных покровов.
- Понос водой встречается при холере. В этом случае испражнения очень частые, существует большой риск быстрого обезвоживания.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
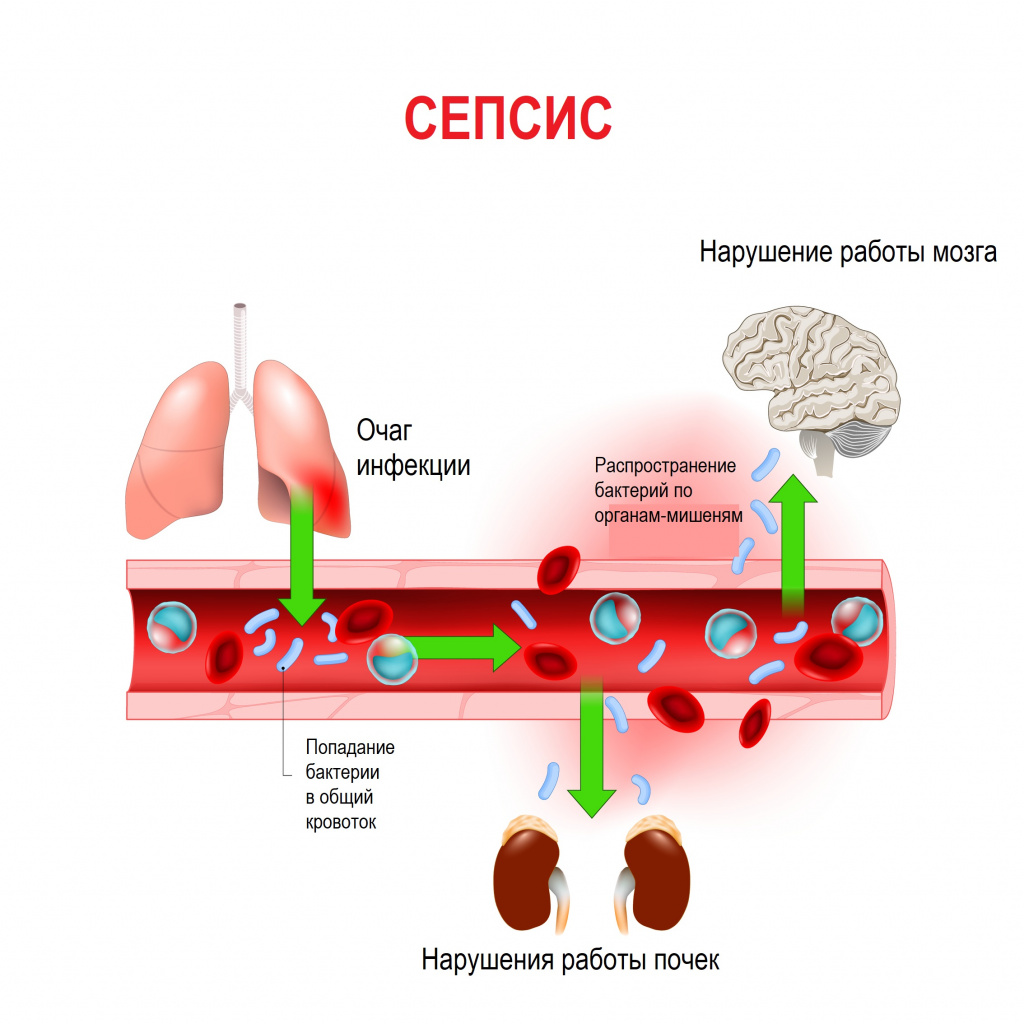
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
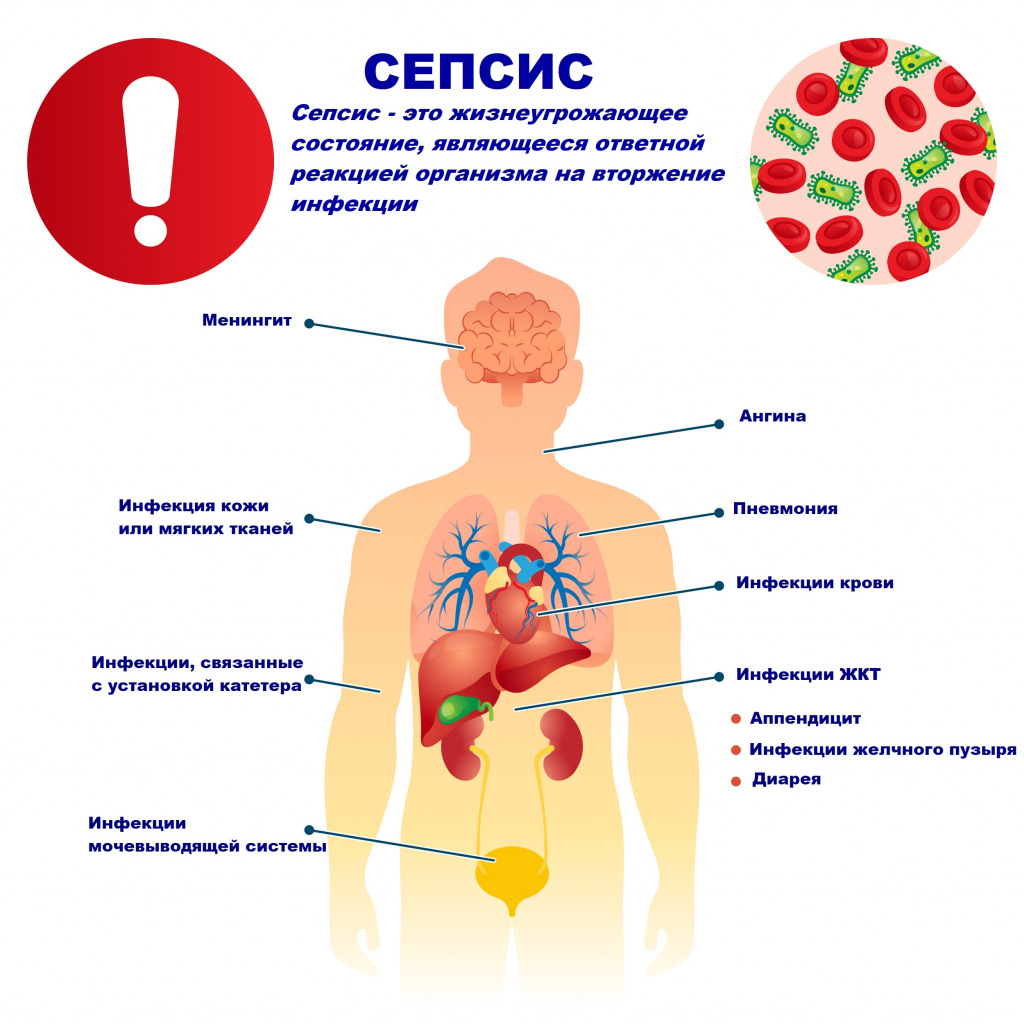
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение водного обмена: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
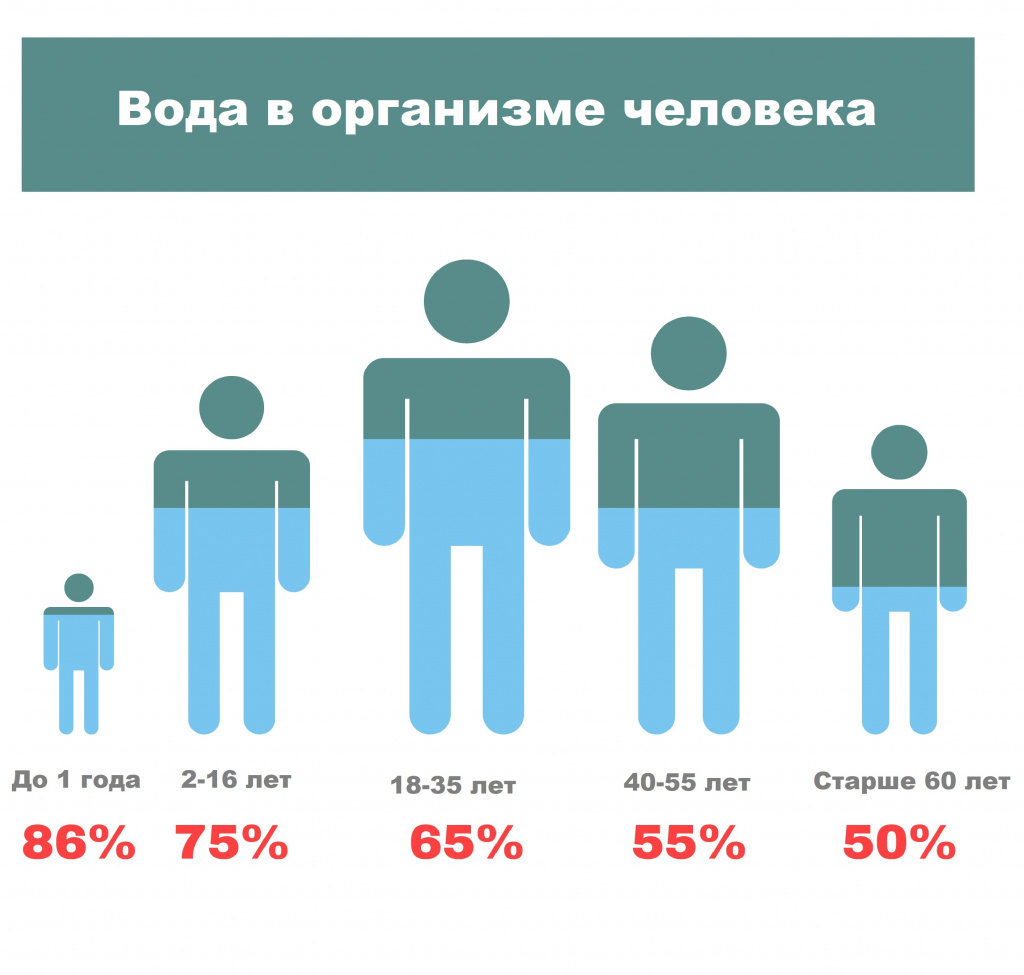
Больше всего воды содержится в организме младенцев – до 86%. Затем ее уровень постепенно начинает снижаться, достигая минимума у людей пожилого возраста.
Вода работает как растворитель, составляет основу биологических сред, является участником различных биохимических реакций, терморегуляции и выполняет множество других функций.
Каждую секунду наш организм теряет определенное количество воды с дыханием в виде паров. Другими путями элиминации жидкости из организма являются потоотделение, выработка ферментов в желудочно-кишечном тракте.
В процессе прохождения крови через почки в мочу поступает вода, минеральные и органические вещества, которые не требуются организму по причине своей вредности или избыточности.
Для компенсации потерь жидкости организму требуется ее поступление извне. Естественное восполнение воды происходит за счет питья и еды. Внутривенное введение используют при тяжелом обезвоживании для быстрого восполнения потерь жидкости или невозможности употребления воды и пищи через рот.
Жидкость в нашем организме условно подразделяется на внутриклеточную и внеклеточную. Внутриклеточная жидкость, как следует из названия, присутствует внутри клетки и отграничена полупроницаемой мембраной от окружающего клетку пространства. Вне клетки жидкость находится в межклеточном пространстве и внутри кровеносных и лимфатических сосудов.
Под водным балансом в организме следует понимать не просто общее количество воды, но и ее распределение между перечисленными структурами, что напрямую влияет на жизнедеятельность органов и тканей человека.
Разновидности нарушения водного обмена
В зависимости от общего содержания воды в организме человека нарушения водного обмена можно разделить на дегидратацию (уменьшение общего количества воды) и гипергидратацию (избыток воды).
Дегидратация проявляется уменьшением количества отделяемой мочи, сухостью слизистых оболочек, часто сопровождается выраженным чувством жажды, снижением эластичности кожи, в более тяжелых случаях развивается клиническая картина поражения тех или иных органов, в первую очередь – нервной системы в виде общей слабости, сонливости, нарушения или потери сознания.
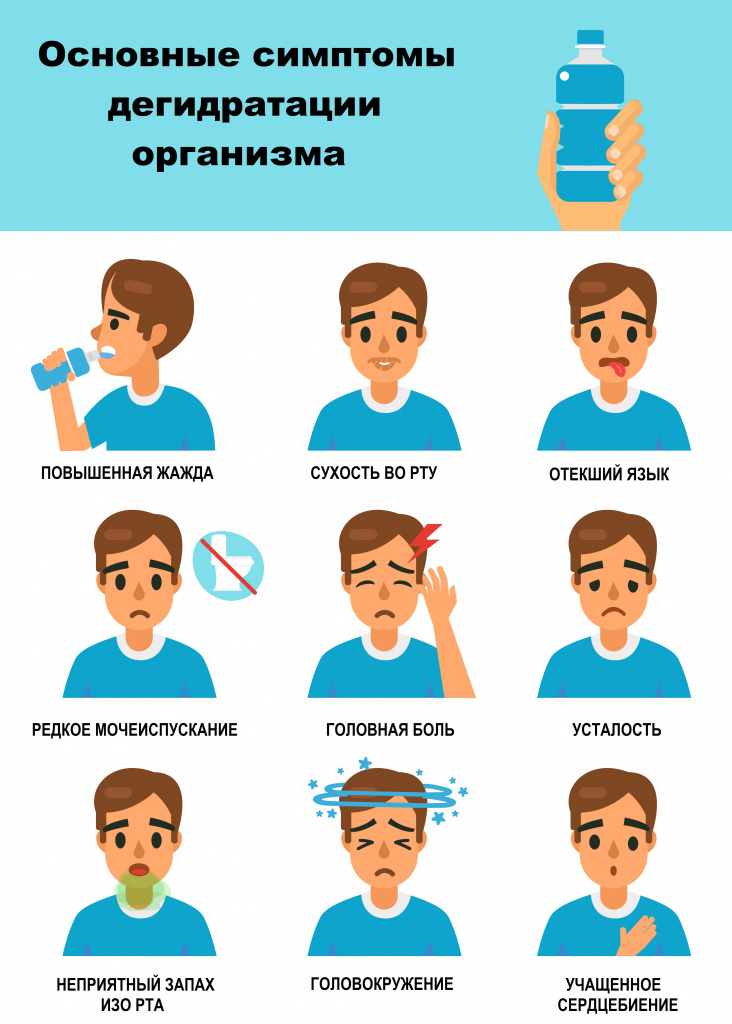
Избыток воды в организме, напротив, проявляется образованием периферических отеков, в первую очередь – отека подкожно-жировой клетчатки, а также накоплением жидкости в клетках, межклеточном пространстве и различных полостях организма: в плевральной полости, брюшной и т.д.
Отдельно выделяют изменение количества воды в сосудистом русле: состояния гиповолемии (недостаточного объема крови) и гиперволемии (избыточного объема крови).
Возможные причины нарушения водного обмена
Выше были рассмотрены основные пути поступления и выведения жидкости из организма. Исходя из этого, становится понятно, что заболевания почек, сопровождающиеся повышенным мочеотделением, приводят к дегидратации, а поражения почек с невозможностью выполнения ими функции фильтрации – к гипергидратации.
Поражения желудочно-кишечного тракта, которые протекают с выраженной многократной рвотой и диареей, могут стать причиной нарушения водного баланса из-за избыточной потери жидкости.
В регуляции водного обмена важную роль играет эндокринная система. Так, повышение концентрации антидиуретического гормона приводит к задержке жидкости в организме, а увеличение выработки предсердного натрийуретического гормона – к ее усиленному выведению. Помимо этого, опосредованно через изменение концентрации солей в организме на водный баланс влияют и другие гормоны, например альдостерон.
Важно помнить, что глюкоза является осмотически активным веществом, способным притягивать воду. В случае избыточного количества глюкозы в крови, например при сахарном диабете, она начинает выделяться с мочой и увлекает за собой воду, что также приводит к развитию выраженного обезвоживания.
При каких заболеваниях развиваются нарушения водного обмена
Нарушения водного обмена могут возникать при различных заболеваниях почек и, как правило, являются признаками почечной недостаточности. При остро развившемся нарушении функции почек, например, при шоке, отравлении химическими веществами, некоторых воспалительных заболеваниях происходит, как правило, задержка воды в организме (гипергидратация). В то время как хронически развивающиеся болезни почек могут сопровождаться как гипергидратацией, так и гипогидратацией (в зависимости от стадии процесса).
Одной из частых причин хронической болезни почек является артериальная гипертензия и сахарный диабет.
К другим эндокринным заболеваниям, приводящим к выраженной дегидратации, относится несахарный диабет – группа заболеваний, в основе которых лежит нарушение работы в системе антидиуретического гормона. Врожденная дисфункция коры надпочечников, или адреногенитальный синдром может сопровождаться выраженными нарушениями баланса солей в организме и нарушением обмена жидкостей.
Острые кишечные инфекции, хронические расстройства питания, сопровождающиеся диареей и рвотой, некоторые врожденные заболевания желудочно-кишечного тракта у детей, такие как пилоростеноз, часто приводят к обезвоживанию и нарушению водно-солевого баланса организма.
К каким врачам обращаться при появлении симптомов нарушения водного обмена
Среди заболеваний, приводящих к нарушению жидкостного обмена, присутствуют расстройства самых различных органов и систем, требующие конкретных видов обследования и лечения. Поэтому в случае появления симптомов нарушения водного обмена следует вначале обратиться к специалисту широкого профиля, такому как терапевт или педиатр. По мере проведения клинического и лабораторно-инструментального обследования определяется система органов, причастная к развитию водных нарушений, поэтому может потребоваться консультация эндокринолога, нефролога, гастроэнтеролога, инфекциониста и т.д.
Диагностика и обследования при нарушениях водного обмена
В основе первичной диагностики заболеваний, вызывающих нарушения водного обмена, лежит тщательно собранная история развития патологического состояния. Врач проводит опрос пациента, в ходе которого уточняет возможные причины, сроки, течение заболевания, проводившееся лечение и т.д.
После клинического обследования различных органов и систем, как правило, требуется лабораторно-инструментальное подтверждение диагноза. Пациенту назначают исследование концентрации глюкозы в крови с целью исключения сахарного диабета.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.

Инфекционные болезни ("infectio" - заражение) - это группа заболеваний, которые вызываются проникновением в организм болезнетворных (патогенных) микроорганизмов. Чтобы патогенный микроб, попавший в организм, мог вызвать инфекционные болезни, он должен быть способен преодолевать сопротивляемость человеческого организма и оказывать на него токсическое действие. Эти качества специалисты называют вирулентностью (ядовитостью). Некоторые патогенные микроорганизмы высвобождают токсины (эндотоксины), в процессе саморазрушения (брюшной тиф, холера). Другие возбудители инфекционных заболеваний выделяют токсины (экзотоксины) в процессе своей жизнедеятельности (дифтерия, столбняк).
На сегодняшний день число известных науке инфекционных заболеваний превышает 1200, и эта цифра постоянно увеличивается. Человек на протяжении всей своей жизни контактирует с несчетным количеством микроорганизмов. Тем не менее, лишь 1/30000 часть микробов является возбудителями инфекционных заболеваний. Это грибки, бактерии, риккетсии и вирусы, обладающие патогенными свойствами. Интенсивность распространения инфекционных болезней зависит, в основном, от социально-бытовых факторов: условий труда, питания, жилищных условий, культурного и экономического уровня населения.
Процесс протекания инфекционных заболеваний

Инфекционные заболевания отличаются от неинфекционных тем, что болезнетворный агент и организм при инфекционных болезнях обладают определённой биологической активностью. Патогенный микроорганизм является мощным раздражителем, в результате воздействия которого на организм возникает сложный процесс. С самого начала этого процесса в нем выделяется два основных звена - физиологическое состояние организма и возбудитель инфекционного заболевания. Соотношения между этими звеньями в каждом конкретном случае могут быть различными в зависимости от этапа, фазы, периода развития инфекционного процесса. Необходимо учитывать, что не только больные, но и выздоравливающие после инфекционных болезней люди могут служить источниками возбудителей (при кишечных инфекциях, дифтерии и некоторых других). Некоторые люди могут являться носителями инфекции, не заболевая сами.
В развитии патологического процесса выделяют несколько основных стадий:
- момент заражения - происходит проникновение болезнетворных микробов в организм;
- инкубационный (скрытый, латентный) период - длится с момента инфицирования до проявления первых симптомов заболевания;
- продромальный период (предвестник заболевания) - сопровождается небольшим повышением температуры, головной болью, чувством разбитости, общим недомоганием;
- период нарастания заболевания - происходит последовательное появление признаков, характерных для определенной болезни;
- разгар болезни - время ярко выраженного проявления всех специфических для заболевания симптомов;
- период угасания заболевания - сопровождается исчезновением клинических признаков заболевания с быстрым (кризис) или медленным (лизис) падением температуры;
- период выздоровления - продолжительность зависит от общего состояния организма, условий, в которых находится пациент, тяжести перенесенного заболевания.
Для многих инфекционных болезней человека (оспа, тиф, грипп, скарлатина, дифтерия и др.) характерно развитие осложнений в период болезни. После перенесенной инфекционной болезни человек на некоторое время или навсегда становится невосприимчивым к воздействию ее возбудителей (приобретает иммунитет).
Классификация инфекционных болезней
Инфекционные заболевания человека, в зависимости от определенного механизма передачи и места преимущественной локализации процесса делятся на следующие группы:
- кишечные - сальмонеллез, холера, дизентерия, паратифы А и В, пищевые токсикоинфекции, эшерихиоз, брюшной тиф;
- инфекции дыхательных путей - ветряная оспа, ОРВИ, корь, грипп, микоплазменная респираторная инфекция;
- трансмиссовые, или кровяные, инфекции - малярия, чума, возвратный и сыпной тиф, ВИЧ-инфекция;
- инфекционные заболевания наружных покровов - столбняк, сибирская язва;
- инфекции с множественными путями передачи - инфекционный мононуклеоз, энтеровирусные инфекции.
По природе возбудителей инфекционные заболевания подразделяются на:
- вирусные - корь, грипп, парагрипп, ВИЧ-инфекция, вирусные гепатиты, менингит, цитомегаловирусная инфекция;
- прионные - фатальная семейная бессонница, куру, болезнь Крейтцфельда-Якоба;
- протозойные - критоспоридиоз, амебиаз, изоспориаз, бабезиоз, токсоплазмоз, бластоцистоз, малярия, балантидиаз;
- бактериальные - холера, чума, дизентерия, стафилококковая и стрептококковая инфекции, сальмонеллез, менингит;
- микозы (грибковые инфекции) - эпидермофития, аспергиллёз, кандидоз, мукормикоз, криптококкоз, хромомикоз.
Инфекционные заболевания подразделяются также на зоонозные и антропонозные. К зоонозам относятся болезни животных, возбудители которых могут попадать в организм человека и заражать его (бешенство, сибирская язва, туляремия, ящур, бруцеллез, лептоспироз, листериоз). Антропонозы являются исключительно человеческими болезнями и передаются между людьми (корь, тиф, холера, дизентерия, натуральная оспа, брюшной тиф, дифтерия). Вызываемые паразитами (возбудителями животного происхождения - насекомыми, простейшими, клещами) заболевания называют паразитарными, или инвазионными.
Среди всех инфекционных болезней выделяют ряд особо опасных инфекций, называемых карантинными. Они характеризуются склонностью к быстрому распространению, высокой степенью заразности, тяжелым эпидемическим течением и большим риском быстрого летального исхода. Всемирной организацией здравоохранения к этой группе отнесены натуральная оспа (считается искорененной в мире с 1980 года), чума, желтая лихорадка (и сходные с ней по эпидемиологии лихорадки Марбург и Эбола), холера. В России особо опасными инфекционными заболеваниями считаются также сибирская язва и туляремия.
Способы инфицирования, лечения и профилактики инфекционных заболеваний

Лечение инфекционных заболеваний обычно проводится в специализированных отделениях стационаров, в легких случаях возможно лечение в домашних условиях. Строгое соблюдение противоэпидемического режима является обязательным условием. Современная медицина создала и успешно использует большое число эффективных лекарственных средств. Это антибиотики, вакцины (применяются для профилактики инфекционных заболеваний), иммуноглобулины различного рода, бактериофаги и т.д.
Профилактика инфекционных болезней не менее важна, чем лечение инфекционных заболеваний. Большое значение придается воспитанию чистоплотности у людей. Обыкновенное мытье рук после посещения уборной, выполнения грязной работы, перед едой уже может уберечь от многих кишечных инфекций. Кроме того, источником инфекции могут быть не только места общего пользования, но и деньги, поручни в транспорте, поверхность прилавков и многое другое. Купленные фрукты и овощи могут быть источником гельминтов и других опасных микробов, поэтому их обязательно нужно тщательно вымывать перед употреблением. Инфекционными носителями являются тараканы и грызуны, для борьбы с которыми промышленность производит разнообразные средства, которыми необходимо обрабатывать места их скопления и распространения. Нельзя сбрасывать со счетов комаров и клещей. Эти насекомые особенно опасны, так как переносят не только энцефалит и малярию, но и СПИД вместе с кровью инфицированного человека. Для защиты от клещей и комаров существует множество кремов и аэрозолей для нанесения на одежду, а также фумигаторов и отпугивателей.
Читайте также:

