Инфекция мочевыводящих путей у детей симптомы и лечение народные методы
Обновлено: 23.04.2024
Рассмотрены подходы к комплексной терапии инфекции мочевых путей с применением современных комбинированных фитопрепаратов, которые позволяют повышать эффективность антибактериальной терапии за счет преодоления резистентности возбудителя к антибиотикам, со
The article considers approaches to complex therapy of urinary tract infections, using modern combined phyto-preparations, which allow to enhance efficiency of antibacterial therapy due to overcoming the agent’s resistance to antibiotics, and reduce the course of antibiotic therapy.
Инфекция мочевых путей (ИМП; синонимы: инфекция мочевой системы, инфекция мочевыводящих путей) — собирательный термин, обозначающий инфекционно-воспалительный процесс в мочевыделительной системе без указания его локализации и характера течения. По локализации выделяют инфекцию нижних мочевых путей (цистит, уретрит) и верхних мочевых путей (пиелонефрит, абсцесс и карбункул почки, апостематозный пиелонефрит).
По характеру течения ИМП делятся на неосложненную и осложненную. Неосложненная ИМП развивается, как правило, у людей без обструктивных уропатий и структурных изменений в почках и мочевыводящих путях, в отсутствие фоновых заболеваний. Осложненные инфекции возникают у больных с обструктивными уропатиями, мочекаменной болезнью, поликистозом почек, доброкачественной гиперплазией предстательной железы (ДГПЖ), на фоне катетеризации мочевого пузыря и/или при инструментальных (инвазивных) методах исследования, а также у больных с сопутствующими заболеваниями, такими как сахарный диабет, подагра, другими метаболическими нарушениями.
По возникновению выделяют внебольничные (возникающие в амбулаторных условиях) и нозокомиальные (развивающиеся после 48 ч пребывания пациента в стационаре) ИМП. Не менее 40% всех нозокомиальных инфекций обусловлены ИМП, вызванной в большинстве случаев катетеризацией мочевого пузыря [1–3].
В зависимости от выраженности клинических проявлений ИМП часто подразделяют на афебрильную (преимущественно инфекция нижних мочевых путей), фебрильную (преимущественно инфекция верхних мочевых путей) и бессимптомную бактериурию (ББ). ББ — бактериологический диагноз, который устанавливается при исследовании мочи, собранной с максимальным соблюдением стерильности и доставленной в лабораторию в предельно короткие сроки. По определению Американского общества инфекционных болезней (Infectious Diseases Society of America, IDSA), ББ — это изолированная бактериурия в образце мочи, полученном в условиях, исключающих контаминацию, и при отсутствии симптомов мочевой инфекции [4]. Диагноз ББ может быть установлен:
- если в двух последовательных анализах мочи у женщин без клинических признаков ИМП выделен один и тот же штамм микроорганизмов в количестве ≥ 10 5 КОЕ/мл;
- если в анализе мочи у мужчин без симптомов ИМП однократно выделен бактериальный штамм в количестве ≥ 10 5 КОЕ/мл;
- если в анализе мочи, полученном при катетеризации, как у мужчин, так и женщин, выделен бактериальный штамм в количестве ≥ 10 2 КОЕ/мл.
В структуре инфекционной заболеваемости ИМП занимает второе место, уступая лишь респираторным инфекциям. Среди взрослой популяции женщины в 30–50 раз чаще, чем мужчины, страдают от ИМП, а в течение жизни до 60% женщин сталкиваются с эпизодом ИМП. У каждой четвертой пациентки этой возрастной группы в течение года ИМП рецидивирует [5]. В пожилом и старческом возрасте частота ИМП у женщин и мужчин постепенно сравнивается, что обусловлено развивающейся практически в 100% ДГПЖ, нарушающей уродинамику. В целом ИМП, включая пиелонефрит, регистрируется существенно чаще у женщин, чем у мужчин. Распространенность ИМП в детской популяции составляет 20–22 случая на 1000 детей и в возрасте старше одного года жизни у девочек встречается в десятки раз чаще, чем у мальчиков.
В структуре внутрибольничных инфекций доля ИМП может достигать 40%.
Этиология
Основными возбудителями ИМП являются грамотрицательные бактерии из семейства Enterobacteriacеae, а из них преимущественно Escherichia coli (E. сoli). При неосложненных ИМП на долю E. сoli и других представителей семейства Enterobacteriacеae приходится до 90–95% всех случаев, тогда как при осложненных ИМП доля кишечной палочки в этиологической структуре снижается до 30–50% и значительно чаще встречаются Proteus spp., Pseudomonas spp., Klebsiella spp., грибы (преимущественно Candida albicans). Особенностью осложненных ИМП является большая доля микробных ассоциаций в этиологической структуре (табл. 1).
Лечение ИМП
Основой терапии ИМП является антибиотикотерапия. Как и при других бактериальных инфекциях, чувствительность возбудителей к антибиотикам имеет решающее значение при выборе препарата для эмпирической терапии ИМП. Лучше всего поддается лечению неосложненная ИМП.
Одними из наиболее часто используемых препаратов для лечения ИМП являются фторхинолоны (левофлоксацин, норфлоксацин, офлоксацин, пефлоксацин и др.), которые во многих международных руководствах указываются как препараты выбора в терапии ИМП. Однако в настоящее время отмечается быстрый рост резистентности уропатогенной E. coli к препаратам этой группы. Считается, что при уровне резистентности в популяции более 10% на применение препаратов вводятся ограничения. В России уровень устойчивости уропатогенной E. coli к фторхинолонам, по данным различных исследований, колеблется от 4,3% до 12,9%, составляя в среднем около 7–8% [1, 2, 6, 7].
Для лечения ИМП у беременных женщин и детей, а также у других категорий пациентов при непереносимости фторхинолонов препаратами выбора являются амоксициллин/клавуланат, цефалоспорины II–III поколений, фосфомицина трометамол, нитрофурантоин [8]. Преимуществом применения амоксициллина/клавуланата является не только его высокая активность в отношении E. coli (уровень резистентности ниже, чем к фторхинолонам), но и отсутствие тератогенного воздействия, что делает возможным его применение в I триместре беременности [9, 10].
Доказана эффективность и безопасность применения цефалоспоринов III поколения у детей и беременных женщин при лечении неосложненной и осложненной ИМП [7]. Отличительной чертой цефалоспоринов III поколения является высокая активность в отношении микроорганизмов семейства Enterobacteriaceae, устойчивость к действию бета-лактамаз, длительный период полувыведения [11].
Использование налидиксовой кислоты и нитрофурантоинов имеет определенные недостатки в связи с необходимостью применения этих препаратов 3–4 раза в сутки, а также слабой активностью нитрофурантоина в отношении Proteus spp., а налидиксовой кислоты — в отношении S. saprophyticus [12].
Длительность антибактериальной терапии зависит от особенностей ИМП. Как правило, при отсутствии факторов риска антибактериальная терапия назначается на 3–5 дней при острой инфекции нижних мочевых путей, на 10–14 дней — при инфекции верхних мочевых путей. При острой осложненной ИМП или при наличии факторов риска применяются те же антимикробные препараты, что и при неосложненной ИМП, однако длительность терапии увеличивается до 7–14 или более дней [13].
Особенностью лечения ИМП в детском возрасте является более длительная, по сравнению со взрослыми, антибактериальная терапия с обязательным курсом противорецидивного лечения.
Поэтому, несмотря на успехи в создании новых антибактериальных препаратов, лечение ИМП, особенно осложненной и рецидивирующей, остается актуальной задачей, часто требующей в своем решении назначения комбинации препаратов или их последовательной смены, длительных противорецидивных курсов. Это неизбежно приводит к повышению частоты развития нежелательных лекарственных реакций терапии, а также формирует порочный круг, т. к. частое и длительное применение антибиотиков приводит к росту популяции резистентной к ним микрофлоры.
В последние десятилетия возрождается значительный интерес к фитотерапии как компоненту комплексной терапии ИМП. Лечебные свойства растений были хорошо известны врачам древности, народная медицина практически всех народов и стран использует их для лечения различных заболеваний. Действие фитопрепаратов в рамках современных исследований представляется нам в новом свете, прежде всего, с точки зрения преодоления антибиотикорезистентности и способности разрушать микробную биопленку на слизистой оболочке мочевых путей.
В комплексной терапии ИМП применяются фитопрепараты, обладающие противовоспалительным, мочегонным, а также кровоостанавливающим действием, что важно при развитии гематурии.
Растительные препараты можно применять в качестве отдельных настоев или травяных сборов. Компоненты различных растений входят также в состав фабричных лекарственных препаратов.
Наиболее широко применяемые при ИМП лекарственные растения представлены в табл. 2, а также описаны ниже [16, 17].
Золотарник (живительная трава, сердечник) — широко применяется в народной медицине различных стран. В Германии настой золотарника рекомендуют, прежде всего, при хронических воспалительных заболеваниях почек и мочевых путей, кристаллурии и мочекаменной болезни, как мочегонное средство. Препараты травы золотарника обладают гипоазотемическим действием. Трава золотарника содержит флавоноиды, сапонины, органические кислоты и эфирное масло, способствующие разрушению мембран бактериальной клетки, каротин, аскорбиновую и никотиновую кислоты.
Хвощ полевой — обладает противовоспалительным, мочегонным и кровоостанавливающим действием. Применяется при ИМП, кристаллуриях и мочекаменной болезни. Благодаря большому содержанию соединений кремния отвары, настои и экстракты хвоща полевого обладают выраженным заживляющим и сосудоукрепляющим действием, способствуют растворению кристаллов солей в моче, ускоряют выведение свинца из организма.
Листья брусники — обладают антимикробным и мочегонным действием. Последнее связано с наличием в листьях брусники гидрохинона. Применяется в виде отвара (2 столовые ложки на 1,5 стакана воды). Назначается по 2 столовые ложки 5–6 раз в день. Также, как и толокнянка, лучше действует в щелочной среде.
Горец птичий (спорыш) — содержит гликозид авикулярин, дубильные вещества, эфирное масло, каротин, аскорбиновую кислоту. Используется как мочегонное, кровоостанавливающее и вяжущее средство. Обладает спазмолитическим действием на мочевые пути. Широко применяется в народной медицине и входит в состав различных сборов.
Петрушка огородная — богата флавоноидами и эфирными маслами. Оказывает непосредственное действие на почечные канальцы, благодаря чему достигается диуретический эффект. Обладает спазмолитическим действием на гладкую мускулатуру мочевых путей и сосудов.
Любисток лекарственный (приворотное зелье) — с медицинской целью используются в основном корни растения. Содержит эфирные масла, органические кислоты, кумарин, дубильные вещества. Обладает выраженным мочегонным и антибактериальным действием. Используется при воспалениях мочевых путей, нарушениях желудочно-кишечного тракта. Как правило, входит в состав комбинированных препаратов и сборов.
Пырей ползучий — содержит эфирные масла, сапонины, инулин, аскорбиновую кислоту, каротин. Обладает диуретическим эффектом благодаря инулину, эфирное масло обеспечивает антисептическое и противовоспалительное действие.
Клюквенный сок, морс (содержит натрия бензоат) — обладает антисептическим действием (увеличивается синтез в печени из бензоата гиппуровой кислоты, которая, выделяясь с мочой, вызывает бактериостатический эффект). Принимают по 2–4 стакана в день.
Сосна лесная — эфирное (скипидарное) масло сосны обладает выраженным бактерицидным, противовоспалительным и мочегонным действием.
При хронических и рецидивирующих инфекциях мочевых путей применяются различные сборы лекарственных трав. Они назначаются, как правило, на долгий период, с чередованием преимущественно бактерицидных и мочегонных сборов. Однако самостоятельное лечение лекарственными растениями таит в себе некоторые опасности. Компоненты многих лекарственных растений в больших дозировках могут быть потенциально ядовиты, оказывать патологическое воздействие на функционирование отдельных органов. Поэтому с точки зрения безопасности в комплексном лечении ИМП предпочтение отдается лекарственным препаратам фабричного производства, правильная дозировка которых обеспечивает высокую эффективность при соблюдении полной безопасности.
Одним из наиболее широко применяемых фитопрепаратов для лечения ИМП является Фитолизин. Фитолизин содержит экстракт смеси растений (золотарника, хвоща полевого, пырея, горца птичьего, листьев березы, любистока, пырея, петрушки, масла шалфея, мяты, сосны и апельсина, семена пажитника), благодаря чему оказывает мочегонное, противовоспалительное, спазмолитическое действие, уменьшает кристаллообразование, способствует растворению кристаллов и конкрементов и выведению их с мочой.
Препарат имеет форму пасты для приготовления суспензии, что обеспечивает легкость его дозировки и применения. Взрослым назначают внутрь по 1 чайной ложке пасты, растворенной в 1/2 стакана теплой сладкой воды, 3–4 раза в день после еды. Фитолизин может применяться в комплексном лечении ИМП вместе с антибиотиками или после их применения на этапе противорецидивной терапии. Препарат широко применяется в качестве профилактического средства при хронических воспалениях мочевых путей. Курс терапии Фитолизином составляет 2–6 недель и при необходимости может быть продлен.
Эффективность лекарственных растений в терапии ИМП доказана многовековым опытом народов мира. Современные комбинированные фитопрепараты, такие как Фитолизин, занимают важное место в комплексной терапии ИМП и позволяют повышать эффективность антибактериальной терапии за счет преодоления резистентности возбудителя к антибиотикам, сокращают курсы антибиотикотерапии, снижают частоту нежелательных лекарственных реакций их применения.
Литература
А. В. Малкоч 1 , кандидат медицинских наук
Н. Н. Филатова, кандидат медицинских наук
Цистит у детей - это мочевая инфекция, вызывающая воспаление слизистой оболочки и подслизистого слоя мочевого пузыря. Цистит у детей протекает с болями и резью при мочеиспускании, частыми позывами на горшок с выделением малых порций мочи, недержанием мочи; в младшем возрасте нередко отмечается интоксикация и лихорадка. Диагностика цистита у детей предполагает исследование мочи (общего анализа, бакпосева, двухстаканной пробы), проведение УЗИ мочевого пузыря, при хроническом цистите - цистоскопии. В процессе лечения цистита у детей назначается диета и усиленный питьевой режим, медикаментозная терапия (уросептические, антибактериальные, спазмолитические средства), фитотерапия.
МКБ-10

Общие сведения
Цистит у детей – наиболее частая инфекция мочевыводящих путей, встречающаяся в практике педиатрии и детской урологии. Циститы распространены среди детей любого возраста и пола, однако в 3-5 раз чаще встречаются у девочек дошкольного и младшего школьного возраста (от 4 до 12 лет). Высокая заболеваемость девочек циститом объяснятся особенностями строения женской мочевыделительной системы: наличием широкой и короткой уретры, близостью анального отверстия, частыми инфекциями наружных половых органов и пр. Цистит у детей может протекать в форме изолированной или сочетанной инфекции (цистоуретрита, цистопиелонефрита).

Причины
Для развития цистита у ребенка необходимы следующие условия: бактериальная обсемененность мочевого пузыря, нарушение его анатомической структуры и функции. Возбудителями инфекционного цистита выступают следующие уропатогены:
- Бактерии. Чаще всего в бактериологических посевах мочи при цистите у детей высеваются уропатогенные штаммы кишечной палочки; в меньшем числе случаев – клебсиелла, протей, эпидермальный стафилококк, синегнойная палочка, микробные ассоциации. В четверти случаев при циститах у детей диагностически значимая бактериурия не определяется.
- Вирусы. Роль вирусов в этиологии цистита у детей остается до конца не изученной (за исключением геморрагического цистита). Тем не менее, общепризнанным в среде урологов является факт того, что возбудители парагриппозной, аденовирусной, герпетической и других вирусных инфекций предрасполагают к нарушению микроциркуляции в мочевом пузыре и создают благоприятный фон для последующего развития бактериального воспаления.
- Специфическая флора. У детей встречаются циститы, вызванные хламидией, микоплазмой, уреаплазмой. В этих случаях, как правило, заражение происходит при наличии хламидиоза у родителей, несоблюдении гигиенических норм, посещении саун, бассейнов и пр. Специфические гонорейные и трихомонадные циститы более характерны для взрослых или подростков, живущих половой жизнью. Циститы грибковой этиологии встречаются у детей с иммунодефицитом, аномалиями развития мочеполовой системы, длительно получающих антибиотикотерапию.
Проникновение возбудителей инфекции в мочевой пузырь может происходить нисходящим (из почек), восходящим (из уретры и аногенитальной зоны), лимфогенным (из других тазовых органов), гематогенным (из отдаленных септических очагов), контактным (через поврежденную стенку мочевого пузыря) путями.
Факторами риска развития неинфекцинного цистита у детей служат дисметаболические нефропатии, лечение нефротоксичными лекарственными средствами (цитостатиками, сульфаниламидами и др.), аллергические заболевания.
Предрасполагающие факторы
Нарушение естественного процесса самоочищения мочевого пузыря может развиваться при:
- редком или неполном мочеиспускании (чаще при нейрогенном мочевом пузыре у детей);
- пузырно-мочеточниковом рефлюксе;
- стриктурах уретры;
- фимозе у мальчиков;
- дивертикулах мочевого пузыря;
- мочекаменной болезни;
- инородных телах мочевого пузыря.
Определенная роль в этиопатогенезе цистита у детей отводится эндокринными дисфункциями (сахарному диабету), гиповитаминозам, изменению pH мочи, воздействию физических факторов (переохлаждения, радиации), нарушению правил личной гигиены. Бактериальной инвазии мочевого пузыря способствуют:
- дисбактериоз;
- кишечные инфекции;
- гинекологические заболевания у девочек (вульвиты, вульвовагиниты);
- гнойно-воспалительные процессы (омфалит у новорожденных, ангины, абсцедирующая пневмония, стафилодермии);
- инвазивные исследования в урологии (цистография, цистоскопия и др.).
Патогенез
В норме очищение мочевого пузыря от микрофлоры происходит при его регулярном опорожнении с помощью тока мочи. Слизистая оболочка мочевого пузыря обладает устойчивостью к инфекции благодаря активности периуретральных желез, вырабатывающих слизь, и местным факторам иммунологической защиты (секреторному иммуноглобулину А, интерферону, лизоциму и др.). Т. о., анатомическая целостность эпителия, функциональная полноценность детрузора, отсутствие морфологических изменений мочевого пузыря и его регулярное опорожнение обеспечивают высокую степень защиты от инфекции, а при слабости одного из звеньев легко развивается цистит у детей.
Классификация
Общепринято классифицировать циститы у детей по течению, форме, морфологическим изменениям, распространенности воспалительного процесса и наличию осложнений.
- По течению. У детей встречаются острые и хронические циститы. Острый цистит у ребенка протекает с воспалением слизистого и подслизистого слоев; может сопровождаться катаральными или геморрагическими изменениями стенки. При хроническом цистите у детей морфологические изменения затрагивают мышечный слой и могут носить буллезный, гранулярный, флегмонозный, гангренозный, некротический, интерстициальный, инкрустирующий, полипозный характер.
- По форме. Различают первичные (возникающие без структурно-функциональных изменений мочевого пузыря) и вторичные циститы у детей (возникающие на фоне неполного опорожнения мочевого пузыря вследствие его анатомической или функциональной неполноценности).
- С учетом распространенности. По локализации воспалительных изменений циститы у детей подразделяются на очаговые и диффузные (тотальные). При вовлечении шейки мочевого пузыря говорят о шеечном цистите, при локализации воспаления в области треугольника Льето – о развитии тригонита.
Циститы у детей могут протекать неосложненно или сопровождаться развитием уретрита, пузырно-мочеточникового рефлюкса, пиелонефрита, парацистита, склероза шейки мочевого пузыря и др.
Симптомы цистита у детей
Клиника острого цистита у детей характеризуется быстрым развитием и бурным течением. Главным проявлением острого воспаления служит мочевой синдром, сопровождающийся императивными позывами к мочеиспусканию, возникающими каждые 10-20 минут. Дизурические расстройства связаны с повышенной рефлекторной возбудимостью мочевого пузыря и раздражением нервных окончаний. Дети жалуются на боли в надлобковой области, которые иррадиируют в промежность, усиливаются при пальпации живота и незначительном наполнении мочевого пузыря.
Само мочеиспускание затруднено, моча выделяется небольшими порциями, вызывая резь и боль. Нередко при цистите у детей возникают ложные позывы к мочеиспусканию или недержание мочи; в конце акта мочеиспускания отмечается терминальная гематурия (выделение нескольких капель крови).
У детей грудного и раннего возраста цистит может проявляться общим беспокойством (усиливающимся при мочеиспускании), плачем, отказом от еды, возбуждением или вялостью, повышением температуры тела до фебрильных значений. У маленьких детей иногда возникает спазм наружного сфинктера уретры и рефлекторная задержка мочеиспускания.
Хронический цистит у детей, как правило, является вторичным по форме. Симптомы воспаления усиливаются во время обострения цистита и обычно представлены учащенным мочеиспусканием, дискомфортом внизу живота, ночным и дневным недержанием мочи.
Диагностика
Основу диагностики цистита у детей составляет комплекс лабораторных исследований, включающий:
- общий анализ мочи;
- бактериологический посев мочи на флору;
- определение pH мочи;
- проведение двухстаканной пробы.
Изменения мочи при цистите у детей характеризуются лейкоцитурией, гематурией различной степени выраженности, присутствием большого количества слизи и переходного эпителия, бактериурией. Чаще всего забор мочи для микробиологического исследования производится при свободном мочеиспускании (после туалета наружных половых органов и очистки препуциального мешка у мальчиков), однако при острой задержке мочи приходится прибегать к катетеризации мочевого пузыря.
При цистите у детей проводится УЗИ мочевого пузыря с оценкой состояния детрузора до и после микции. Эхоскопически обычно обнаруживается утолщение слизистой мочевого пузыря и большое количество эхонегативных включений.
Проведение цистографии и цистоскопии показано только при хроническом цистите у детей в период стихания воспаления; основной целью исследований служит выявление степени и характера изменения слизистой. В проведении диагностического поиска участвуют педиатр и детский уролог.
Острый цистит у детей следует дифференцировать с острым аппендицитом, парапроктитом, пиелонефритом, опухолями мочевого пузыря, гинекологической патологией. С этой целью план обследования может включать консультации детского хирурга и детского гинеколога.
Лечение цистита у детей
Медикаментозная терапия при цистите у детей включает прием антибактериальных средств спазмолитиков, уроантисептиков. Для этиотропной противомикробной терапии цистита у детей применяются защищенные пенициллины (амоксициллин), цефалоспорины (цефуроксим, цефаклор, цефтибутен), производные фосфоновой кислоты (фосфомицин), комбинированные сульфаниламиды курсом лечения 7 дней с последующим повторным бактериологическим контролем.
Для уменьшения болевого синдрома используется дротаверин, папаверина. В дополнение к основному лечению при цистите у детей назначается фитотерапия (настои ромашки, подорожника, зверобоя, хвоща полевого). После стихания воспаления по назначению физиотерапевта проводится электрофорез, СВЧ, магнитотерапия на надлобковую область и др.
Прогноз и профилактика
Острый цистит у детей обычно заканчивается полным выздоровлением. Хронические формы цистита развиваются у детей, имеющих анатомо-функциональные предпосылки для персистирования инфекции.
Профилактике цистита у детей способствует правильная гигиена половых органов, соблюдение режима мочеиспускания, лечение очагов инфекции, проведение дегельментизации, достаточный прием жидкости, коррекция обменных нарушений, исключение переохлаждений. Дети с хроническим циститом должны наблюдаться у детского уролога, периодически сдавать контрольные анализы мочи.
Категории МКБ: Интерстициальный цистит (хронический) (N30.1), Инфекция мочевыводящих путей без установленной локализации (N39.0), Острый тубулоинтерстициальный нефрит (N10), Острый цистит (N30.0), Пионефроз (N13.6), Хронический тубулоинтерстициальный нефрит (N11)
Общая информация
Краткое описание
Союз педиатров России
Клинические рекомендации: Инфекция мочевыводящих путей у детей
N10/ N11/ N13.6/ N30.0/ N30.1/ N39.0
Бактериурия – присутствие бактерий в моче (более 105 колоний-образующих единиц (КОЕ) в 1 мл мочи), выделенной из мочевого пузыря.
Асимптоматической бактериурией называют бактериурию, обнаруженную при диспансерном или целенаправленном обследовании у ребенка без каких- либо жалоб и клинических симптомов заболевания мочевой системы.
Острый пиелонефрит – воспалительное заболевание почечной паренхимы и лоханки, возникшее вследствие бактериальной инфекции.
Хронический пиелонефрит – повреждение почек, проявляющееся фиброзом и деформацией чашечно-лоханочной системы, в результате повторных атак инфекции МВП. Как правило, возникает на фоне анатомических аномалий мочевыводящего тракта или обструкции.
Рефлюкс-нефропатия - фокальный или диффузный склероз почечной паренхимы, первопричиной которого является пузырно-мочеточниковый рефлюкс, приводящий к внутрипочечному рефлюксу, повторным атакам пиелонефрита и склерозированию почечной ткани.
Уросепсис - генерализованное неспецифическое инфекционное заболевание, развивающееся в результате проникновения из органов мочевой системы в кровеносное русло различных микроорганизмов и их токсинов.
Классификация
Этиология и патогенез
Среди возбудителей инфекций мочевыводящих путей у детей преобладает грам-отрицательная флора, при этом около 90% приходится на инфицирование бактериями Escherichia coli. Грамположительные микроорганизмы представлены, в основном, энтерококками и стафилококками (5-7%). Кроме того, выделяют внутрибольничные инфекции штаммами Klebsiella, Serratia и Pseudomonas spp. У новорождённых детей относительно частой причиной инфекций мочевыводящих путей являются стрептококки групп А и В. В последнее время отмечен рост выявления Staphylococcus saprophyticus, хотя его роль остается спорной.
В настоящее время более половины штаммов E. coli при ИМВП у детей приобрели устойчивость к амоксициллину, однако сохраняют умеренную чувствительность к амоксициллину/клавуланату.
Среди многочисленных факторов, обуславливающих развитие инфекции МВП, приоритетное значение имеют биологические свойства микроорганизмов, колонизирующих почечную ткань, и нарушения уродинамики (пузырно-мочеточниковый рефлюкс, обструктивная уропатия, нейрогенная дисфункция мочевого пузыря).
Наиболее частым путем распространения инфекции считается восходящий. Резервуаром уропатогенных бактерий являются прямая кишка, промежность, нижние отделы мочевыводящих путей.
Анатомические особенности женских мочевыводящих путей (короткая широкая уретра, близость аноректальной области) обуславливают большую частоту встречаемости и рецидивирования ИМВП у девочек и девушек.
При восходящем пути распространения инфекции МВП после преодоления бактериями везикоуретерального барьера происходит их быстрое размножение с выделением эндотоксинов. В ответ происходит активация местного иммунитета макроорганизма: активация макрофагов, лимфоцитов, клеток эндотелия, приводящая к выработке воспалительных цитокинов (ИЛ 1, ИЛ 2, ИЛ 6, фактора некроза опухоли), лизосомальных ферментов, медиаторов воспаления; происходит активация перекисного окисления липидов, что приводит к повреждению почечной ткани, в первую очередь, канальцев.
Гематогенный путь развития инфекции мочевых путей встречается редко, характерен преимущественно для периода новорожденности при развитии септицемии и у детей грудного возраста, особенно при наличии иммунных дефектов. Этот путь также встречается при инфицировании Actinomyces species, Brucella spp., Mycobacterium tuberculosis.
Эпидемиология
Распространенность ИМВП в детском возрасте составляет около 18 случаев на 1000 детского населения. Частота развития ИМВП зависит от возраста и пола, при этом чаще страдают дети первого года жизни. У детей грудного и раннего возраста ИМВП – самая частая тяжелая бактериальная инфекция, она наблюдаются у 10-15% госпитализируемых лихорадящих больных этого возраста. До 3-х месячного возраста ИМВП чаще встречается у мальчиков, в более старшем возрасте – у девочек. В младшем школьном возрасте: 7.8% у девочек и 1.6% у мальчиков. С возрастом после первого перенесенного эпизода ИМВП возрастает относительный риск развития рецидива.
Первые проявления заболевания почек остаются часто незамеченными. Время от времени почти каждого человека может беспокоить поясница, наблюдаются скачки артериального давления или возникает головная боль. Обычно эти симптомы проходят самостоятельно. Люди не обращают на них должного внимания, в то время как патологический процесс в почках усугубляется. К врачу обращаются тогда, когда нормальная функциональность органа уже нарушена. Чтобы этого не произошло, нужно знать что такое воспаление почек, симптомы и лечение этого болезненного состояния.
Нефрит: что за болезнь и ее виды
В медицине все воспалительные процессы, которые возникают в почках и охватывают орган полностью или возникают отдельными очагами называют нефрит. Он может быть односторонним (охватывает одну почку) или двухсторонним.
В зависимости от локализации воспаления и его распространения выделяют несколько видов заболеваний:
- Пиелонефрит — наиболее распространенный диагноз. Наблюдается больше у молодых женщин. Причиной являются инфекционные возбудители. Чаще это бактерии и вирусы. Патологический процесс охватывает чашечки, лоханку и паренхиму органа.
- Гломерулонефрит — диагностируется редко. Это состояние опасно осложнениями, так как воспаление распространяется быстро. Поражаются в основном почечные клубочки, иногда — канальцы. Может стать причиной почечной недостаточности. Наблюдается чаще у мальчиков в возрасте до 10 лет.
- Интерстициальная форма — опасная разновидность. Воспаление возникает в промежуточной ткани органа, а также поражает канальцы. Значительно ухудшается работа почек. На начальной стадии легко поддается терапии, при запущенном течение возможна кома и летальный исход.
- Лучевой — причиной является негативное воздействие ионизирующего излучения. Первые симптомы проявляются только спустя 2-3 месяца. Редкая форма.
- Шунтовый — возникает на фоне других системных заболеваний. Это может быть ревматоидный артрит, красная волчанка или аутоиммунные патологии.
По клиническому течению заболевания выделяют острое воспаление почек и хроническое.
Если патология возникает на фоне общего здоровья, то она является первичной. В 80% случаев всех нефритов человек раньше с заболеваниями почек не сталкивался. Вторичное поражение органа происходит из-за уже существующего в организме воспаления в других близлежащих органах.
Проявления воспаления почек
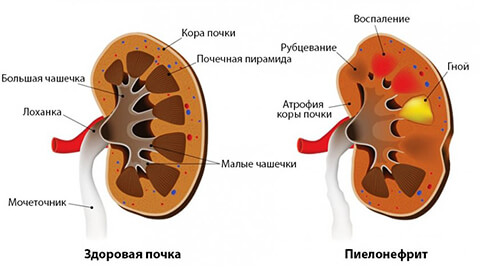
Начало заболевания часто протекает в острой форме. Для этого периода характерны следующие симптомы:
- опоясывающая боль в области поясницы;
- изменение цвета мочи;
- общая усталость и недомогание;
- редкие позывы к мочеиспусканию;
- гипертония;
- отеки лица и тела;
- редкие позывы к мочеиспусканию.
При усугублении состояния может беспокоить жажда, сухость во рту, рези при мочеиспускании. При возникновении воспаления правой почки боли будут ощущаться с правой стороны, чуть ниже поясницы.
Если в этот период не обратиться к специалисту и не начать лечение, то болезнь приобретает хроническое течение. Для него характерны периоды обострений и ремиссии. Симптоматика менее выражена, в период возвращения болезни проявления схожи с острой формой.
Длительное течение заболевания приводит к тому, что почка уменьшается в размере. Она не может работать в полную силу, что приводит к интоксикации. Частым осложнением является уремия. Это тяжелое состояние, при котором из-за почечной недостаточности в организме накапливаются шлаки и токсины.
Частые обострения оказывают негативное влияние на состояние сердечно-сосудистой системы. У женщин часто симптоматика болезни почек может напоминать гинекологические болезни. Здесь важно пройти тщательное обследование, чтобы выявить истинную причину недомогания.
При болезни почек воспаление нередко протекает в скрытой форме. Особенно у детей. Если ребенок стал бояться ходить в туалет, стало возникать самопроизвольное мочеиспускание или в моче появились непонятные примеси — обязательно нужна консультация детского уролога.
Причины воспаления почек
Провокатором воспалительного процесса являются патогенные микроорганизмы. Чаще всего энтерококк, стафилококк, а также кишечные бактерии. В 15-20% наблюдается смешанная инфекция.
Возбудитель в почку может попасть по мочевыводящим путям, через кровь или лимфогенным путем. Активизация патологического процесса запускается из-за общего переохлаждения, перенесенного инфекционного заболевания. Особенно если человек перенес болезнь на ногах.
В группе риска по заболеваниям почек входят люди, у которых имеется:
- Врожденное или приобретенное (в результате травмы) сужение мочевыводящих путей.
- Сахарный диабет, нарушения обмена веществ.
- Были проведены оперативные вмешательства или исследования связанные с проникновением в мочевыводящие каналы. Это установка катетера, введение диагностических инструментов.
Также увеличивает риск длительный прием некоторых медикаментов, действие которых направлено на подавление иммунитета. Например, при трансплантации органов. Чаще всего болезни почек поражают женщин. Это связано с особенностями строения женской мочевыделительной системы.
Причинами вторичного поражения почек являются:
- инфекционно-воспалительный процесс в других органах;
- злоупотребление алкоголем;
- отравление промышленными или бытовыми химикатами; наркомания;
- сильная доза облучения;
- туберкулез.
Диагностика и лечение воспаления почек
При возникновении симптомов нужно обращаться к урологу. Врач назначит обследование, которое включает:
- КТ органов малого таза. При необходимости проводится с контрастом. . и крови.
- Бак посев мочи, который направлен на определение типа возбудителя.
Для уточнения патологии женщине рекомендовано пройти осмотр у гинеколога, чтобы исключить воспаления органов малого таза.
Консервативная терапия
Острая форма или обострение хронического воспаления требуют госпитализации. Обязательно нужно обеспечить пациенту постельный режим и сухое тепло в поясничную область. Только в горизонтальном положении происходит улучшение кровоснабжения сосудов почки, что способствует скорейшему выздоровлению. Физическая активность в остром периоде строго противопоказана.
Врач назначает обезболивающие препараты, спазмолитики, диуретики и антибиотики (при необходимости). Важно при этом соблюдать бессолевую диету. Также следует временно исключить из рациона питания животный белок.
Водный режим устанавливается врачом, исходя из формы и течения заболевания.
Хирургические методы
Если лечение медикаментами не приводит к улучшению состояния больного, а также при тяжелых нарушениях со стороны мочевыделительной системы, целесообразно проведение нефрэктомии. Это операция, в ходе которой удаляется частично или полностью пораженная почка. Этот способ является единственным эффективным методом лечения при обнаружении злокачественных образований на органе или если есть риск развития абсцесса или сепсиса.
После операции пациенту назначается поддерживающая антибактериальная терапия.
В особо тяжелых случаях требуется пожизненное прохождение гемодиализа и последующая пересадка органа.
Народные средства лечения воспаления почек

Во время ремиссии можно поддерживать здоровье почек с помощью растительных препаратов. Это поможет закрепить эффект от лечения. Но выбор следует обязательно делать совместно с лечащим врачом.
При разных формах нефрита рекомендуются следующие травы:
- почки березы;
- шалфей и листья толокнянки;
- ромашка;
- кукурузные рыльца;
- полевой хвощ;
- листья брусники;
- можжевельник.
Фитотерапия не заменит медикаментозное лечение, и не поможет при запущенном течение заболевания. Она может использоваться только в комплексе с терапией, которая назначена урологом.
Профилактика воспаления почек
Чтобы сохранить здоровье почек, и предотвратить возможность развития в них воспаления рекомендуется придерживаться следующих рекомендаций:
- Своевременно пролечивать инфекции половых и мочевыводящих органов.
- Не злоупотреблять алкоголем, особенно пивными напитками.
- Ограничивать употребление соли.
- Не игнорировать боль в пояснице.
- Избегать переохлаждения.
- При ОРВи соблюдать постельный режим.
- Проходить ежегодные профилактические осмотры.
Если проблемы с почками уже есть, то из рациона исключаются пряности и жгучие приправы. Соблюдайте правильный питьевой режим. Следите за иммунной системой.
Читайте также:

