Инфекция мпс что это
Обновлено: 24.04.2024
В данной статье раскрыты современные представления об инфекции почек и мочевыводящих путей, освещены основные принципы антибактериальной терапии, представлены клинические рекомендации по ведению данной группы пациентов. Представлены альтернативные методы
In this article modern ideas of infection of kidneys and urinary tract are revealed, the basic principles of antibacterial therapy are covered, clinical guidelines on conducting this group of patients are presented. Alternative methods of treatment and prevention are presented.
Инфекционно-воспалительные заболевания почек и мочевыводящих путей в амбулаторной практике занимают второе место по обращаемости после острых респираторных вирусных инфекций, а нозокомиальные инфекции мочевыводящих путей (ИМП) — первое место среди всех видов данных инфекций, что делает эту проблему особенно актуальной [1].
Все ИМП в зависимости от уровня поражения можно классифицировать на следующие формы:
- пиелонефрит — инфекционно-воспалительное заболевание почек с преимущественным поражением слизистой лоханки и чашечек и/или интерстициальной ткани;
- уретрит — воспаление мочеточника;
- цистит — воспаление слизистой оболочки мочевого пузыря;
- простатит — воспаление предстательной железы;
- уретрит — воспаление мочеиспускательного канала;
- фуникулит — воспаление семенного канатика;
- эпидимит — воспаление придатка яичка;
- орхит — воспаление яичка.
В рекомендациях Европейской ассоциации урологов (European Association of Urology, EAU) 2015 [3] представлена новая классификация ИМП:
- неосложненная инфекция нижних мочевыводящих путей: цистит — острый, спорадический или рецидивирующий;
- неосложненная инфекция верхних мочевыводящих путей: пиелонефрит — острый, спорадический, факторы риска не идентифицированы;
- осложненная ИМП с и без пиелонефрита;
- уросепсис;
- уретрит;
- инфекции мужских половых органов: простатит, эпидимит, орхит.
Под неосложненной ИМП (НИМП) понимают эпизод острой ИМП у пациентов в отсутствие у них каких-либо нарушений оттока мочи из почек и мочевого пузыря, структурных изменений в органах мочевыводящей системы и серьезных сопутствующих заболеваний, которые могут утяжелить ее течение или привести к неэффективности проводимой терапии.
Бессимптомная бактериурия (ББ) — это наличие двух последовательных (с промежутком 24 часа) положительных результатов бактериологического исследования мочи (> 100000 КОЕ/мл) у женщин, при которых был выявлен один и тот же штамм возбудителя ИМП при отсутствии клинических проявлений заболевания [2]. ББ может защищать от суперинфекции вирулентными уропатогенами, поэтому ее лечение следует проводить только в случае доказанной пользы для пациента, чтобы избежать риска селекции резистентных микроорганизмов и эрадикации потенциально протективных при ББ штаммов микроорганизмов [4]. Определение и лечение ББ наиболее важно у беременных женщин, так как уменьшает риск развития пиелонефрита, а также перед эндоурологическим вмешательством, когда планируется разрез слизистой оболочки мочевыводящих путей.
Наиболее частым возбудителем НИМП является уропатогенная E. coli, которую выявляют у 75–90% пациентов. Реже возбудителя НИМП могут быть Staphylococcus saprophyticus, Proteus mirabilis, Enterococcus spp., Klebsiella spp. и другие представители семейства Enterobacteriaceae. Первичный уретрит часто вызывают возбудители, передаваемые половым путем: N. gonorrhoeae, C. trahomatis, Mycoplasma genitalium, T. vaginalis, Herpes simplex virus [5].
Вторичный уретрит вызывают госпитальные уропатогенные штаммы микроорганизмов, в связи с чем выбор антимикробных лекарственных средств при вторичном уретрите такой же, как при лечении госпитальной осложненной ИМП.
К преобладающим возбудителям простатита относятся микроорганизмы семейства Enterobacteriaceae, преимущественно E. coli, Enterococcus faecalis, Proteus mirabilis, а также P. aeruginosa. У пациентов с иммунодефицитом простатит может быть вызван Candida albicans, M. tuberculosis.
Осложненная ИМП характеризуется наличием широкого спектра полирезистентных возбудителей (особенно после длительного лечения антибиотиками. Наиболее частыми возбудителя осложненный ИМП являются E. coli, Klebsiella pneumoniae, Klebsiella oxytoca, Proteus mirabilis, Citrobacter spp., Enterobacter spp. и Morganella morganii. При осложенной ИМП часто наблюдается смешанная инфекция, а также смена одного возбудителя другим в процессе проведения антибактериальной терапии, что может быть следствием биопленочной инфекции, которая развивается на катетерах, дренажах, камнях и в слизистых оболочках нижних мочевыводящих путей [1].
Возбудителями катетер-ассоциированной ИМП в 40% случаях являются грамотрицательные микроорганизмы, реже энтерококки, стафилококки и грибы. Из госпитальных штаммов микроорганизмов следует выделить E. coli, P. aeruginosa, Enterobacter agglomerans, Klebsiella spp., Staphylococcus spp., Enterococcus faecalis, Proteus mirabilis.
Важнейшим фактором вирулентности уропатогенных штаммов E. coli и других микроорганизмов семейства Enterobacteriaceae следует считать их способность к адгезии к уротелию с помощью ворсинок 1-го типа (pili), S-ворсинок (pap).
В табл. 1 приведены критерии для диагностики ИМП, в зависимости от лабораторных данных [3].
Антибактериальная терапия (АБТ) — основной метод лечения НИМП. Эффективность данного вида лечения будет зависеть от чувствительности к нему патогенных микроорганизмов и от концентрации лекарственного препарата в очаге воспаления. При проведении АБТ следует учитывать тяжесть заболевания, возможные побочные влияния антибиотиков, а также функциональное состояние почек [1–6].
Терапия ИМП является эмпирической, у больных с НИМП начинается сразу же после постановки диагноза. У больных с наличием обструкции мочевыводящих путей начинается только после ее устранения, так как существует опасность развития бактериотоксического шока вследствие гибели патогенных микроорганизмов и выделения токсинов.
Выбор АБТ должен быть основан на результатах местного или регионального микробиологического наблюдения, в котором отражается перечень возбудителей ИМП и их степень чувствительности или резистентности к АБТ. Кроме того, должны учитываться последние российские рекомендации [1]. Перед началом АБТ необходимо произвести забор материала (мочи, крови) с целью проведения бактериологического исследования.
При тяжелом течении ИМП препаратами первой линии могут являться антибиотики широкого спектра действия, в дальнейшем АБТ должна быть скорригирована с учетом результатов бактериологического исследования мочи.
Оценка эффективности АБТ проводится через 48–72 часа после ее начала. При отсутствии положительной динамики необходимо пересмотреть режим АБТ.
При выборе стартового антибиотика для лечения осложненной ИМП препаратами выбора являются карбапенемы первой группы (эртапенем), в отношении синегнойной палочки — второй группы (имипенем + циластатин, меропенем, дорипенем).
В качестве АБТ при лечении псевдомонадной инфекции эффективны карбапенемы, фторхинолоны и аминогликозиды и их комбинации.
Для лечения ИМП, вызванных Enterobacter spp., Citrobacter freundii, Serratia marcescens, P. vulgaris, P. rettegeri, используется цефепим и карбапенемы.
Срок лечения острого пиелонефрита составляет 10–14 дней, с острым неосложненным пиелонефритом 7–10 дней. Короткий курс лечения АБТ используется для лечения НИМП у пожилых женщин.
В табл. 2 и 3 представлена АБТ при различных формах ИМП. Средствами выбора считаются те препараты, к которым имеется наименьшая резистентность микроорганизмов, вызывающих развитие ИМП. Альтернативная терапия назначается при невозможности использовать препарат выбора.
Для профилактики рецидивов бактериального цистита могут быть использованы эндовезикальные инстилляции гиалуроновой кислоты и хондроитин сульфата.
У женщин в постменопаузе вагинальное применение эстрагенов (эстриол) позволяет уменьшить частоту рецидивов ИМП.
В лечении ИМП используется бактериофаготерапия. Применяются следующие бактериофаги: стафилококковый, стрептококковый, протейный, синегнойный, пиобактериофаг комплексный, бактериофаг Klebsiella oxytoca. Лечение бактериофагами пациентов начинают после определения чувствительности возбудителя к препарату бактериофага: по 30 мл 3 раза в день 10–14 дней.
При лечении острого пиелонефрита у беременных при имеющемся расширении верхних мочевыводящих путей рекомендуется установка мочеточникового стента либо чрезкожная пункционная нефростомия.
Пациенты с тяжелым неосложненным пиелонефритом (табл. 3) подлежат госпитализации в стационар. Лечение начинают с внутривенного введения препаратов, при улучшении состояния пациента, после 72 часов от начала АБТ, возможно перевести больного на прием тех же препаратов внутрь.
Лечение рецидивирующей ИМП проводится так же, как и неосложненного бактериального цистита. Кроме того, используется иммуноактивная профилактика препаратом Уро-Ваксом, который назначают для профилактики рецидивов по 1 капсуле утром, натощак в течение 3 месяцев.
После улучшения состояния возможен перевод больного на прием препаратов per os: левофлоксацин 0,75 внутрь 1 раз в сутки или ципрофлоксацин 1 г внутрь 1 раз в сутки.
Из фитопрепаратов наиболее широкое применение получил препарат Канефрон Н, который назначают по 2 драже 3 раза в сутки, биодобавка Монурель — по 1 таблетке в день на протяжении 2 недель с повторным приемом на протяжении 3 месяцев.
Для лечения острого цистита у беременных используется фосфомицина трометамол, бета-лактамные антибиотики и нитрофураны, средняя длительность лечения — 7 дней начиная со II триместра беременности.
Фосфомицина трометамол внутрь 3,0 г однократно, или
- цефиксим внутрь 0,4 г 1 раз в сутки — 7 дней, или
- цефтибутен внутрь 0,4 г 1 раз в сутки — 7 дней, или
- нитрофурантоин внутрь 0,1 г 2 раза в сутки — 7 дней, или
- цефуроксим внутрь 0,25–0,5 г 2 раза в сутки — 7 дней, или
- амоксициллин/клавуланат внутрь 0,625 г 3 раза в сутки — 7 дней.
ББ у беременных подлежит лечению АБТ (табл. 4). При остром пиелонефрите беременных рекомендуемая длительность АБТ составляет 14 дней (табл. 5).
У женщин в постменопаузе лечение ИМП должно быть дополнено применением эстрогенсодержащих препаратов. Это необходимо с целью улучшения регенерации слизистой влагалища и мочевого пузыря и предотвращения рецидива ИМП.
При остром бактериальном простатите продолжительность лечения составляет 14–28 дней, в течение 7 дней препарат вводится внутривенно, а далее переходят на пероральный прием (табл. 6).
ИМП у молодых мужчин встречается крайне редко. Чаще всего она считается осложненной, так как она связана с аномалиями МВС, обструкцией, инструментальными вмешательствами, инфекциями, передающимися половым путем. При лечении ИМП у мужчин используют препараты группы фторхинолонов: левофлоксацин по 0,5 г внутрь 1 раз в сутки 7 дней, или офлоксацин 0,4 внутрь 2 раза в сутки, или ципрофлоксацин 0,5 внутрь 2 раза в сутки. При рецидиве ИМП требуется проведение урологического обследования.
Оценка эффективности лечения проводится по клиническим и лабораторным изменениям. Проведение бактериологических исследований мочи рекомендуется до и после лечения, через 5–9 дней после окончания АБТ и далее через 4–6 недель.
Прогноз лечения НИМП благоприятен, осложненной — индивидуален. Для вылечивания ИМП необходим комплексный подход к пациенту: коррекция всех анатомических и функциональных нарушений мочевыводящих путей, лечение сопутствующей патологии, удаление катетеров и дренажей. Ранняя диагностика ИМП, своевременно назначенное лечение позволят значительно улучшить отдаленные исходы заболевания.
Литература
- Перепанова Т. С., Козлов Р. С., Руднов В. А. Синяква Л. А. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов. Федеральные клинические рекомендации. М., 2015. 72 с.
- Stark R. P., Maki D. G. Bacteriuria in the catheterized patient // NEJM. 1984; 311: 560–564.
- Guidelines on urological, EUA, 2015, 88 s.
- Cai T., Mazzoli S., Mondaini N. et al. The role of asymptomatic bacteriuria in young women with recurrent urinary tract infections: to treat or not no treat? // Clin. Infect. Dis. 2012; 55 (6): 771–777.
- Нефрология: учебное пособие для послевузовского образования / Под ред. Е. М. Шилова. М.: ГЭОТАР-Медиа, 2007. 688 с.
- Лопаткин Н. А., Перепанова Т. С. Рациональная фармакотерапия в урологии: Compendium. М.: Литтера, 2015. 448 с.
О. Б. Поселюгина, доктор медицинских наук, профессор
Категории МКБ: Интерстициальный цистит (хронический) (N30.1), Инфекция мочевыводящих путей без установленной локализации (N39.0), Острый тубулоинтерстициальный нефрит (N10), Острый цистит (N30.0), Пионефроз (N13.6), Хронический тубулоинтерстициальный нефрит (N11)
Общая информация
Краткое описание
Союз педиатров России
Клинические рекомендации: Инфекция мочевыводящих путей у детей
N10/ N11/ N13.6/ N30.0/ N30.1/ N39.0
Бактериурия – присутствие бактерий в моче (более 105 колоний-образующих единиц (КОЕ) в 1 мл мочи), выделенной из мочевого пузыря.
Асимптоматической бактериурией называют бактериурию, обнаруженную при диспансерном или целенаправленном обследовании у ребенка без каких- либо жалоб и клинических симптомов заболевания мочевой системы.
Острый пиелонефрит – воспалительное заболевание почечной паренхимы и лоханки, возникшее вследствие бактериальной инфекции.
Хронический пиелонефрит – повреждение почек, проявляющееся фиброзом и деформацией чашечно-лоханочной системы, в результате повторных атак инфекции МВП. Как правило, возникает на фоне анатомических аномалий мочевыводящего тракта или обструкции.
Рефлюкс-нефропатия - фокальный или диффузный склероз почечной паренхимы, первопричиной которого является пузырно-мочеточниковый рефлюкс, приводящий к внутрипочечному рефлюксу, повторным атакам пиелонефрита и склерозированию почечной ткани.
Уросепсис - генерализованное неспецифическое инфекционное заболевание, развивающееся в результате проникновения из органов мочевой системы в кровеносное русло различных микроорганизмов и их токсинов.
Классификация
Этиология и патогенез
Среди возбудителей инфекций мочевыводящих путей у детей преобладает грам-отрицательная флора, при этом около 90% приходится на инфицирование бактериями Escherichia coli. Грамположительные микроорганизмы представлены, в основном, энтерококками и стафилококками (5-7%). Кроме того, выделяют внутрибольничные инфекции штаммами Klebsiella, Serratia и Pseudomonas spp. У новорождённых детей относительно частой причиной инфекций мочевыводящих путей являются стрептококки групп А и В. В последнее время отмечен рост выявления Staphylococcus saprophyticus, хотя его роль остается спорной.
В настоящее время более половины штаммов E. coli при ИМВП у детей приобрели устойчивость к амоксициллину, однако сохраняют умеренную чувствительность к амоксициллину/клавуланату.
Среди многочисленных факторов, обуславливающих развитие инфекции МВП, приоритетное значение имеют биологические свойства микроорганизмов, колонизирующих почечную ткань, и нарушения уродинамики (пузырно-мочеточниковый рефлюкс, обструктивная уропатия, нейрогенная дисфункция мочевого пузыря).
Наиболее частым путем распространения инфекции считается восходящий. Резервуаром уропатогенных бактерий являются прямая кишка, промежность, нижние отделы мочевыводящих путей.
Анатомические особенности женских мочевыводящих путей (короткая широкая уретра, близость аноректальной области) обуславливают большую частоту встречаемости и рецидивирования ИМВП у девочек и девушек.
При восходящем пути распространения инфекции МВП после преодоления бактериями везикоуретерального барьера происходит их быстрое размножение с выделением эндотоксинов. В ответ происходит активация местного иммунитета макроорганизма: активация макрофагов, лимфоцитов, клеток эндотелия, приводящая к выработке воспалительных цитокинов (ИЛ 1, ИЛ 2, ИЛ 6, фактора некроза опухоли), лизосомальных ферментов, медиаторов воспаления; происходит активация перекисного окисления липидов, что приводит к повреждению почечной ткани, в первую очередь, канальцев.
Гематогенный путь развития инфекции мочевых путей встречается редко, характерен преимущественно для периода новорожденности при развитии септицемии и у детей грудного возраста, особенно при наличии иммунных дефектов. Этот путь также встречается при инфицировании Actinomyces species, Brucella spp., Mycobacterium tuberculosis.
Эпидемиология
Распространенность ИМВП в детском возрасте составляет около 18 случаев на 1000 детского населения. Частота развития ИМВП зависит от возраста и пола, при этом чаще страдают дети первого года жизни. У детей грудного и раннего возраста ИМВП – самая частая тяжелая бактериальная инфекция, она наблюдаются у 10-15% госпитализируемых лихорадящих больных этого возраста. До 3-х месячного возраста ИМВП чаще встречается у мальчиков, в более старшем возрасте – у девочек. В младшем школьном возрасте: 7.8% у девочек и 1.6% у мальчиков. С возрастом после первого перенесенного эпизода ИМВП возрастает относительный риск развития рецидива.
Инфекции мочевыводящих путей — одни из самых распространенных в урологии. Они представляют собой бактериальное поражение почек, мочеточников, мочевого пузыря и уретры. Более подвержены инфекциям нижние мочевыводящие пути. Проходя через них, микробы могут подниматься выше, поражая также верхние пути. Предлагаем подробнее изучить виды подобных заболеваний и принципы их лечения.
Какие инфекции мочевыделительных путей существуют
Сразу стоит отметить, что с подобными инфекциями чаще сталкиваются женщины. Это связано с физиологическими особенностями. Женская уретра имеет меньшую длину, из-за чего бактериям проще попасть в мочевой пузырь, а оттуда проникнуть выше. Риск еще больше повышается при использовании вагинальных колпачков (средства контрацепции) и в период менопаузы, когда из-за изменений в гормональном фоне повышается общая восприимчивость организма к бактериям.
В целом подобным инфекциям более подвержены:
- те, у кого есть аномалии развития мочевыделительных органов;
- нарушения нормального оттока мочи (из-за аденомы простаты, камней в почках и пр.);
- ослабленный иммунитет (на фоне других заболеваний);
- мочевой катетер (устанавливается после операции).
В зависимости от того, где начинают размножаться бактерии, выделяют разные виды инфекций мочевыводящих путей:
-
. Бактерии поражают слизистую уретры. Воспаление может быть вызвано переносом бактерий из анального отверстия или заболеваниями, которые передаются при половом акте (герпес, хламидиоз, гонорея и пр.). . Представляет собой воспаление слизистой мочевого пузыря. Заболевание наиболее характерно для женщин, но может встречаться и у мужчин. Острый цистит возникает внезапно, характеризуется повышенной температурой и болью при мочеиспускании. . Развивается при воспалении почечных лоханок (части почек). Это происходит, когда бактерии поднимают в почки из мочевого пузыря. Самые яркие симптомы — повышенная температура и сильная боль в пояснице.
Какие симптомы указывают на инфекции
Для инфекций мочевыводящих органов характерны проблемы с мочеиспусканием. Человека могут мучить частые и сильные позывы, неполное опорожнение мочевого пузыря, подтекание и недержание мочи, боли и жжение в процессе. Как еще проявляется инфекция мочевыводящих путей:
- изменяется цвет мочи, в ней могут появиться примеси, кровь;
- в пояснице, внизу животу и в промежности ощущается тупая боль;
- повышается температура и давление;
- могут быть проблемы с аппетитом;
- отмечаются тошнота и рвота.

Основные принципы лечения
Если рассматривать, чем лечить инфекцию мочевыводящих путей, то ввиду бактериальной природы заболевания основную роль в терапии играют антибиотики. Конкретный препарат подбирают на основании результатов бактериального посева. Анализ помогает определить, какие бактерии привели к воспалительному процессу и к каким антибиотикам они чувствительны.
Послеоперационные инфекции мочевыводящих путей тоже лечатся антибактериальными препаратами. Иногда приходится использовать несколько антибиотиков. Их могут назначить внутрь, внутримышечно или внутривенно.
Кроме антибиотиков показаны:
- постельный режим;
- обильное питье;
- регулярное мочеиспускание;
- прием спазмолитиков и обезболивающих при сильной боли.
Что делать, если появились симптомы инфекции мочевыводящих путей
Необходимо сразу обратиться к врачу. Принимать антибиотики самостоятельно не безопасно и в большинстве случаев неэффективно. Все потому, что только анализ позволяет определить чувствительность бактерий к антибиотикам. Тянуть с обращением к врачу нельзя и по той причине, что заболевание может стать хроническим, и вылечить его будет гораздо сложнее. Еще существует риск развития почечной недостаточности и распространения инфекции из первоначального очага по организму.
Официальный сайт клиники урологии им. Р. М. Фронштейна Первого МГМУ им. И.М. Сеченова предлагает квалифицированную помощь в лечении инфекций мочевыводящих путей. Мы работаем по системе ОМС, поэтому диагностические процедуры и лечение будут для вас бесплатными. Для начала вам необходимо записаться на консультацию к урологу. Для этого напишите нам в онлайн-чате, позвоните по контактному номеру или заполните специальную форму для записи.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Важно! Тест показывает нарушение деятельности железы, а не обязательное наличие рака или аденомы. В исследованиях рак простаты был обнаружен у 30% мужчин с повышенным ПСА. В остальных случаях наблюдались другие заболевания: простатит, инфекции мочеполовой системы и т. д.
Причины изменения уровня простатспецифического антигена
В зависимости от болезни могут изменяться причины, почему повышается ПСА у мужчин:
-
вызывает аномальную продукцию маркера опухолевыми клетками, а также повреждает базальные клетки;
- инфекция или воспалительный процесс могут вызывать повышение ПСА каждые три месяца или чаще, если их не лечить. Причина — повреждение эпителия и увеличение сосудистой проницаемости тканей;
- при аденоме простаты пса повышается из-за изменения объема органа и одновременной его компрессии разросшимися тканями;
- ишемия и инфаркт простаты, а также острые проблемы с мочеиспусканием, которые могут их вызывать, тоже приводят к плохим анализам. При них нарушается процесс кровообразования.
Как видите, причины, почему повышается ПСА, у каждого заболевания свои. Наличие перечисленных симптомов позволяет сделать более точный вывод о наличии или отсутствии рака у мужчины.
Что может резко повысить ПСА?
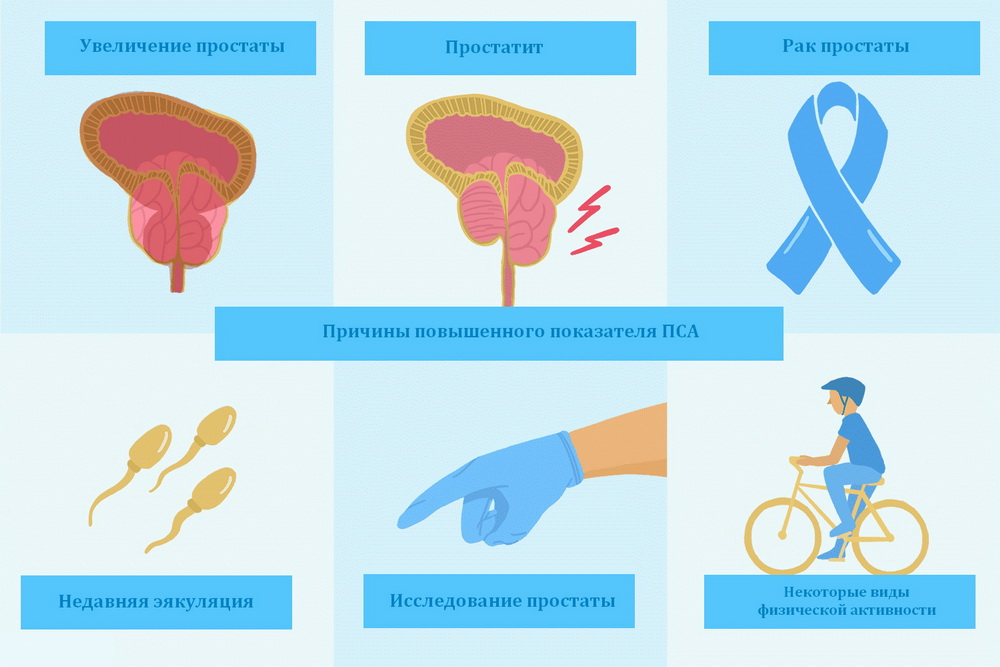
Нередко неуверенные в словах уролога мужчины сдают анализ несколько раз. Что делать, если на одном из тестов резко повысился ПСА? Волноваться не стоит, скорее всего, это связано с неправильной подготовкой к анализу. Суточные колебания маркера в сыворотке крови не значительны, но есть другие факторы, оказывающие влияние на результат. В каких случаях повышается ПСА у мужчин:
- недавняя эякуляция. Чтобы избежать ложного анализа, необходимо избегать ее примерно 48 часов до теста;
- массаж предстательной железы. Если он запланирован, то сдавать сыворотку крови нужно не ранее чем через три дня;
- трансректальное УЗИ. Между этой процедурой и тестом желательно выждать неделю;
- биопсия предстательной железы. Во время нее нарушается естественная работа органа. На восстановление нужно примерно 6 недель;
- трансуретральная резекция простаты. Она может сильно изменить показатель ПСА на полгода;
- после некоторых видов физической активности, например, активная велосипедная прогулка.
Правильная подготовка и учет всех сопутствующих факторов, будь то операции или исследования органа, позволяют врачу понять, что означает повышение ПСА в данном конкретном случае, корректно интерпретировать результаты.
Волнуетесь за свое здоровье? Есть неприятные симптомы? Клиника урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова (Государственный центр урологии) приглашает на прием к урологу. Врач тщательно вас обследует, направит на анализы, ответит на все вопросы. Звоните!
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Читайте также:

