Инфекция рвота у всей семьи
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Частая рвота: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Рвота – это сложный рефлекторный акт, при котором происходит непроизвольный выброс содержимого желудочно-кишечного тракта. Частая рвота всегда является симптомом заболевания и требует своевременного оказания медицинской помощи в связи с риском развития тяжелых осложнений - обезвоживания, нарушения ритма сердца вследствие потери электролитов (солей) с рвотными массами, тромбоза, острого почечного повреждения.
Разновидности рвоты
В зависимости от происхождения рвота бывает:
- желудочно-кишечного происхождения (пищеводная, желудочная, кишечная);
- симптоматическая рвота (рефлекторная, центрального генеза, рвота беременных, рвота при инфекционных и неинфекционных интоксикациях).
Во взрослом возрасте пищеводная рвота может наблюдаться при опухолях пищевода.
Желудочная рвота становится следствием раздражения слизистой желудка бактериальными токсинами при отравлении пищей или различными химическими веществами.
Желудочная рвота случается до 10–15 раз в сутки и сопровождается тошнотой, болью в области желудка, слабостью.
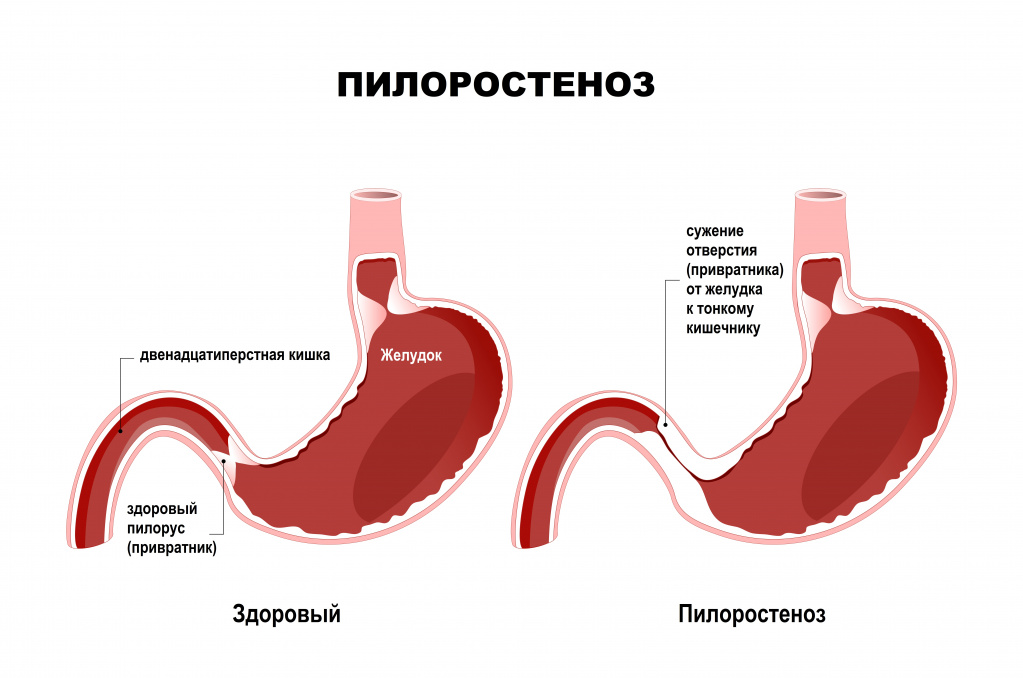
Рефлекторная повторная рвота возникает в ответ на интенсивную боль при различных острых заболеваниях и состояниях, требующих хирургического вмешательства. При остром аппендиците (воспалении червеобразного отростка слепой кишки) рвота может быть как однократной, так и многократной (в среднем до 5 раз). Она сопровождается болями в животе, которые часто локализуются в его правой нижней части, а при остром холецистите – в правой подреберной области. Среди других симптомов – повышение температуры, нарушения стула, сухость во рту и слабость.
У детей младшего возраста боль в животе, сопровождаемая рвотой даже после выпитого глотка воды, может являться симптомом инвагинации кишечника. Эта патология требует незамедлительного обращения за медицинской помощью.
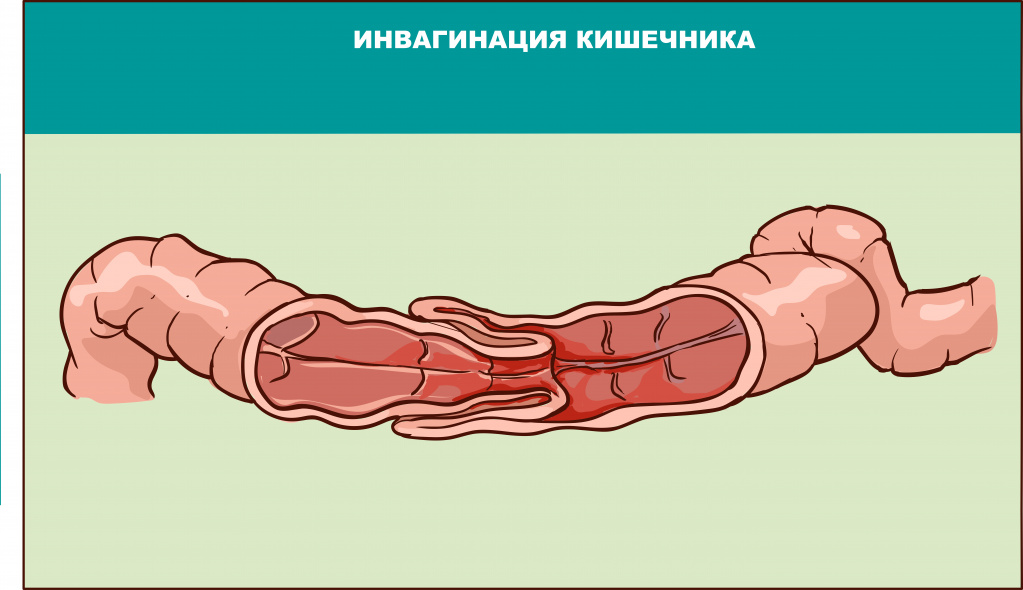
Кишечная рвота или рвота каловыми массами характерна для кишечной непроходимости – таким пациентам необходимо экстренное хирургическое вмешательство.
Если частая рвота (до 10 раз в сутки и более) сочетается с выраженной головной болью, повышением тонуса мышц, светобоязнью, повышенной чувствительностью к звукам и высокой температурой, то она может быть симптомом менингита.
Центральный тип рвоты характерен для гипертонического криза (внезапного повышения артериального давления), опухолей мозга, поражений лабиринтного аппарата внутреннего уха, морской болезни.
Частота рвоты зависит от степени выраженности процесса, при гипертоническом кризе рвота обычно однократная, при опухолях головного мозга может быть многократной.
Рвота, ставшая следствием черепно-мозговой травмы, также носит центральный характер, сопровождается потерей сознания, головокружением, головной болью. Она возникает внезапно, случается до 10–15 раз в сутки, обычно без тошноты.
При повышении температуры во время простудных заболеваний возможна рефлекторная рвота, особенно у детей раннего возраста. Многие кишечные инфекции проявляются частой рвотой и диареей, при этом подъем температуры не обязателен. У детей до 3 лет ротавирусная инфекция в 80% случаев сопровождается рвотой.
Некоторые хронические заболевания, например хроническая болезнь почек, декомпенсированный сахарный диабет (плохо контролируемый, с очень высокими значениями глюкозы крови и появлением глюкозы в моче), могут быть причиной возникновения частой рвоты (до 5–6 раз в сутки). При этих заболеваниях происходят значительные нарушения обмена веществ и замедление выведения токсических продуктов метаболизма из организма.
У некоторых женщин повторная рвота возможна при менструациях (2–3 раза в сутки). Возникает она рефлекторно в ответ на болезненные сокращения мышц матки.
Рвота беременных (токсикоз) возникает, как правило, в I триместре. У некоторых женщин она бывает однократно утром, другие же мучаются рвотой и тошнотой в течение всего дня. Точные причины рвоты у беременных пока до конца не выяснены - существует несколько теорий, объясняющих такое состояние женского организма изменением гормонального фона, психологическими факторами, влиянием процессов, происходящих в плаценте. На поздних сроках беременности рвота может быть обусловлена сдавливанием органов желудочно-кишечного тракта увеличенной в размерах маткой и нарушением прохождения пищи.
К каким врачам обращаться при частой рвоте
Частая, повторяющаяся рвота опасна обезвоживанием и потерей электролитов (солей), поэтому независимо от ее причины следует обратиться за медицинской помощью. Если рвота сопровождается болью в животе, температурой и нарушением стула, необходим осмотр хирурга и инфекциониста. После исключения хирургической и инфекционной патологии может потребоваться консультация терапевта , эндокринолога , кардиолога , нефролога.
Беременные наблюдаются в первую очередь у акушера-гинеколога .
Диагностика и обследования при частой рвоте
Комплекс обследований назначается в зависимости от предположений врача относительно причины, вызвавшей рвоту. Среди них могут быть:
-
клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Ротавирусная инфекция - инфекционное заболевание, причиной которого является ротавирус, имеются также и другие названия - ротавироз, ротавирусный гастроэнтерит, кишечный грипп, желудочный грипп. Возбудитель ротавирусной инфекции - вирус из отряда ротавирусов (лат. Rotavirus). Инкубационный период инфекции - 1-5 дней. Ротавирус поражает как детей, так и взрослых, но у взрослого человека, в отличие от ребенка, заболевание протекает в более легкой форме. Больной становится заразным с первыми симптомами ротавироза и остается заразным до конца проявления признаков заболевания (5-7 дней). Через 5-7 дней наступает выздоровление, организм вырабатывает стойкий иммунитет к ротавирусу и повторное заражение происходит очень редко. У взрослых с низким уровнем антител симптомы заболевания могут повториться.
Пути передачи ротавирусной инфекции
Путь передачи ротавируса в основном пищевой (через немытые продукты, грязные руки). Заразиться ротавирусной инфекцией можно самыми разными путями, например, через инфицированные продукты питания, прежде всего молочные (из-за специфики их производства). Ротавирусы прекрасно себя чувствуют в холодильнике и могут жить там много дней, хлорирование воды их не убивает. У детей в возрасте от 1 года и старше ротавироз может появиться при посещении яслей, детских садов и школ, так как в новой обстановке иные вирусы и микробы, чем в домашней обстановке или в коллективе, где ребенок находился долгое время.
Вирус проникает в слизистую оболочку желудочно-кишечного тракта. В основном поражается слизистая тонкой кишки. Ротавирусная инфекция поражает желудочно-кишечный тракт, вызывая энтерит (воспаление слизистой оболочки кишечника), отсюда и характерные симптомы ротавироза.
Симптомы ротавирусной инфекции у детей
Выделяется инкубационный период (1-5 суток), острый период (3-7 суток, при тяжёлом течении болезни - более 7 суток) и период восстановления после болезни (4-5 суток).
Часто ротавирусная инфекция у ребенка проявляет себя следующими симптомами и признаками по порядку: ребенок просыпается вялым, капризным, его тошнит уже с утра, возможна рвота даже на голодный желудок. Возможна рвота со слизью. Аппетит снижен, после еды неоднократно рвет с кусочками непереваренной пищи, рвота начинается и после питья жидкости в количестве более 50 мл. Начинает повышаться температура и к вечеру термометр может показать уже более 39 0 С. При заражении ротавирусной инфекцией температура стойко повышена и "сбить" ее трудно, держаться повышенная температура может до 5 дней. К симптомам присоединяется жидкий стул, чаще желтого цвета с неприятным запахом, при этом может болеть живот. У малышей, которые еще не могут объяснить, что у них что-то болит, признаком болей является плач и урчание в животе. Ребенок становится плаксивым и раздражительным, худеет "на глазах", со второго дня заболевания появляется сонливость. При правильном лечении все симптомы ротавирусной инфекции проходят через 5-7 дней и наступает полное выздоровление, жидкий стул может держаться немного дольше.
Интенсивность проявления симптомов ротавирусной инфекции, тяжесть и длительность заболевания различны. Симптомы ротавироза очень похожи на признаки других, более тяжелых заболеваний, например отравления, холеры или сальмонеллеза, поэтому в случае повышения температуры у ребенка, появления тошноты и/или жидкого стула немедленно вызовите на дом врача. При болях в животе вызовите скорую помощь, до прихода врача обезболивающие препараты ребенку не давать!
Симптомы ротавирусной инфекции у взрослых
Взрослые также болеют ротавирозом, но некоторые могут принять его симптомы за обычное временное расстройство пищеварения (говорят, "что-то не то съел"). Тошнота и рвота обычно не беспокоят, может быть общая слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Ротавирусная инфекция у взрослых часто протекает бессимптомно. Несмотря на стертость симптомов, больной остается заразным все это время. Более легкое протекание ротавирусной инфекции у взрослых объясняется не только более сильным иммунитетом, но и большей приспособленностью желудочно-кишечного тракта к такого рода встряскам. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы.
Лечение ротавирусной инфекции у детей
Препаратов, убивающих ротавирус не существует, поэтому лечение ротавирусной инфекции симптоматическое и направлено на нормализацию водно-солевого баланса, нарушенного при рвоте и поносе и на предотвращение развития вторичной бактериальной инфекции. Основной целью лечения является борьба с результатами воздействия инфекции на организм: дегидратацией, токсикозом и связанными с ними нарушениями сердечно-сосудистой и мочевыделительной систем.
При появлении симптомов желудочно-кишечного расстройства ни в коем случае не давать ребенку молоко и молочные, даже кисло-молочные продукты, в том числе кефир и творог - это отличная среда для роста бактерий.
Аппетит у ребенка снижен или отсутствует, заставлять ребенка кушать не следует, дайте ему выпить немного киселя (домашнего, сваренного из воды, крахмала и варенья), можно попоить куриным бульоном. Если ребенок не отказывается от еды, можно покормить его жидкой рисовой кашей на воде без масла (немного подсластить). Главное правило - давать еду или питье маленькими порциями с перерывом, чтобы предотвратить рвотный рефлекс. В дни с сильной рвотой или поносом нужно восполнить объем жидкости и солей, вымытых с жидким стулом и рвотными массами.
Температуру ниже 38 0 С сбивать не следует, если больной ее переносит удовлетворительно. Сбить температуру выше 38 0 С помогают влажные обтирания слабым водочным раствором - обтирать нужно все тело ребенка целиком, не допуская перепада температуры между участками тела, после обтирания надеть на ноги тонкие носочки. Ребенка с высокой температурой не кутать.
Лечение ротавирусной инфекции у взрослых
Особого лечения не требуется. При выраженных симптомах лечение симптоматическое. Не допускайте контакта с детьми во время заболевания ротавирозом, чтобы не заразить их.
Осложнения ротавирусной инфекции
При правильном лечении ротавирусная инфекция протекает без осложнений. Если не поить ребенка с рвотой и поносом часто, особенно это касается детей до года, возможно обезвоживание организма вплоть до летального исхода. Если не принять меры, возможно присоединение бактериальной кишечной инфекции и болезнь будет протекать еще более тяжело. Обязательно следите за температурой тела ребенка, длительное повышение температуры выше 39 0 С ведет к отмиранию клеток, в первую очередь, клеток головного мозга.
Летальный исход наблюдается в 2-3 % случаев, в основном среди детей с ослабленным здоровьем. После выздоровления перенесенная ротавирусная инфекция не влечет никаких долговременных последствий и прогноз благоприятный.
Профилактика ротавирусной инфекции
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации.
Для специфической профилактики ротавироза на настоящий момент существует две вакцины, прошедшие клинические испытания. Обе принимаются орально и содержат ослабленный живой вирус. Ротавирусные вакцины в настоящее время доступны только в Европе и США.
Неспецифическая профилактика заключается в соблюдении санитарно-гигиенических норм (мытьё рук, использование для питья только кипячёной воды).

Как передаётся инфекция
Под электронным микроскопом этот вирус похож на колесо — отсюда и его название, от латинского rota (колесо). Передаётся он фекально-оральным путём — то есть это типичная болезнь грязных рук. В странах, где водопроводная вода недостаточно хорошо очищается, ротавирусная инфекция может распространяться через воду. Кроме того, ещё в 1993 году было проведено исследование в детских садах, в котором вирус обнаруживали на поверхности телефонов, питьевых фонтанчиков, столов для игры с водой.
Ротавирус легко распространяется среди детей младшего возраста, которые, в свою очередь, передают его членам семьи и другим людям, с которыми общаются. После начала симптомов вирус продолжает выделяться с фекалиями до десяти дней (а у людей с иммунодефицитом — до месяца). Хорошая гигиена — мытьё рук и поддержание чистоты — важны, но их недостаточно.
Почему это опасно
По данным Всемирной организации здравоохранения, ротавирусная инфекция — причина четверти всех заболеваний, связанных с острой диареей, у детей до пяти лет. В европейском регионе она приводит к гибели более десяти тысяч детей каждый год.
После одного-трёх дней инкубационного периода (когда заражение произошло, но симптомы ещё не появились) возникают рвота и диарея, повышается температура, может появиться слабость и боль в животе. Эти симптомы могут продолжаться от трёх до восьми дней и приводить к серьёзным осложнениям, в том числе обезвоживанию. При этом человек теряет больше жидкости, чем поступает в организм.
У маленьких детей при обезвоживании заметны сухость кожи, языка, рта, плач без слёз, сухой подгузник в течение трёх часов, запавшие глаза и щёки, вялость и раздражительность. У взрослых появляется очень сильная жажда, мочеиспускание становится редким, а моча — тёмной, появляются усталость, головокружение, спутанность сознания. Такое состояние угрожает жизни, а значит, лечить его нужно в больнице под наблюдением врачей. При подозрении на обезвоживание за медицинской помощью нужно обратиться немедленно.
Как лечиться
Как и в случае большинства вирусных инфекций, специфических лекарств против ротавируса не существует, а антибиотики по понятным причинам бесполезны. Это не значит, что ничего делать не надо — поддерживающая терапия поможет легче перенести болезнь и избежать серьёзных осложнений. В первую очередь нужно заняться восполнением потерь жидкости — пить воду, изотонические напитки или специальные аптечные солевые препараты. Детям нужно почаще давать маленькие порции жидкости. В тяжёлых случаях жидкость вводят внутривенно в больнице.
Важно избегать алкоголя, никотина, кофеина и жирной пищи — это приведёт к раздражению кишечника и ухудшению состояния. И для взрослых, и для детей важно пить много жидкости и есть мягкую еду, чтобы не раздражать пищеварительную систему. Американская академия педиатров при тяжёлой диарее рекомендует следить за температурой тела, обращать внимание на такие опасные признаки, как кровь в стуле, не поить детей кипячёным молоком, солёным бульоном или супом и не пытаться сделать смесь для восполнения потерянных минеральных веществ самостоятельно.


В последнее время взрослые и дети все чаще страдают кишечными инфекциями.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные - в теплое время года. Частой причиной развития кишечных инфекций являются вирусы, которые подразделяются на несколько видов. Один из них — норовирусы.
Ежегодно в мире норовирусы являются причиной 64 тыс. эпизодов диареи, требующих госпитализации, 900 тыс. посещений поликлиник с детьми в развитых странах и до 200 иыс. Смертельных случаев детей в возрасте до 5 лет. В России на долю норовирусных кишечных инфекций среди всех кишечных инфекций приходится 5-27%.
Норовирусная инфекция – это острая кишечная инфекция, возбудителем которой является норовирус – один из разновидностей энтеровирусов.
Возбудитель инфекции – норовирус, вирус семейства Calviviridae.
Источник инфекции – больные клинически выраженными (70%) и бессимптомными (30%) формами. Вирус присутствует в фекалиях, рвотных массах человека.
При исследовании норовирусной инфекции на волонтерах, проведенном более 30 лет назад, было установлено существование двух групп людей, различающихся восприимчивостью к инфекции вирусом Narwolk. Одни лица неоднократно подвергались инфекции, тогда как другие были устойчивы к ней. В связи с этим, была выдвинута гипотеза о существовании генетического фактора, опеделяющего индивидуальную резистентность к данному заболеванию. Тем не менее, норовирусная инфекция крайне заразна. Заражаются люди всех возрастов.
Как происходит заражение?
Механизм передачи инфекции - фекально-оральный.
Основные пути передачи инфекции:
· пищевой —употребление немытых овощей или фруктов;
· водный — употребление жидкостей, зараженных вирусом;
· контактно-бытовой - использование обсемененной посуды, предметов обихода; немытые руки.
Человек, инфицированный вирусом, заразен для окружающих во время острой фазы заболевания и в последующие 48 часов (инкубационный период).
Наиболее восприимчивы к кишечным инфекциям:
• Люди преклонного возраста
• Лица с заболеваниями желудка и кишечника
• Люди, страдающие алкоголизмом
• Имеющие ослабленный иммунитет
Первые признаки заболевания возникают спустя 15-48 часов после заражения. В клинической картине норовирусной инфекции как у детей, так и у взрослых основной является триада симптомов: острая диарея, рвота, лихорадка. При норовирусной инфекции у заболевших наблюдаются следующие симптомы: тошнота (79%), рвота (69%), диарея (66%), головная боль (22%), лихорадка (37%), озноб (32%), симптомы ОРЗ (30%). Среднетяжелая форма норовирусной инфекции встречается в 20-40% случаев, легкое течение заболевания отмечается у 60-80% больных. Заболевание начинается остро с подъема температуры, эпизоды лихорадки могут продолжаться 1-2 дня. При развитии заболевания присоединяется рвота, которая продолжается не более 5 раз, далее присоединяется основной симптом заболевания – диарея.
Признаки заболевания обычно проходят самостоятельно через 12-72 часа. После выздоровления организм вырабатывает нестойкий иммунитет к вирусу — до восьми недель. По истечении этого периода времени у человека снова может развиться норовирусная инфекция.
Основную опасность при норовирусной инфекции, представляет обезвоживание от потери жидкостей и солей при рвоте и поносе. Жажда — первый признак обезвоживания.
Другие симптомы обезвоживания: головокружение, головная боль, усталость, сухость во рту, пересыхание губ и глаз, редкое мочеиспускание (менее 3-4 раз в сутки).
Если не восполнять запасы потерянной жидкости, обезвоживание усилится и может вызвать осложнения, такие как, падение кровяного давления и отказ почек. Это может привести к летальному исходу.
Госпитализации подлежат больные с выраженными признаками обезвоживания. Основная масса больных лечится на дому. Проводится регидратационная терапия. Восполнение жидкости в объемах, соответствующих потерям. Назначается щадящая диета до восстановления стула.
Несмотря на то, что норовирусы обладают высокой заразностью, устойчивостью и длительным сохранением жизнеспособности во внешней среде, вакцины от этого заболевания на сегодняшний день нет.
В очаге инфекции проводится активное выявление больных путем опроса, осмотра врачом-инфекционистом, при утренних осмотрах медицинским персоналом (для организованных детских групп); за лицами, подвергшимися риску заражения, устанавливается медицинское наблюдение сроком на 2 дня; в случае выявления лиц с подозрениями на данное заболевание, проводится их немедленная изоляция. Изоляция проводится до клинического выздоровления (отсутствие рвоты, диареи) или до выписки из стационара (в случае госпитализации).
При уходе за больным или контакте с предметами, окружающими больного, руки необходимо защищать перчатками, тщательно мыть их с мылом и обрабатывать спиртсодержащими антисептиками. Влажная обработка всех поверхностей, с которыми контактировал заболевший, должна проводиться не реже одного раза в день, обязательно с добавлением хлорсодержащих дезинфицирующих средств. Посуду, которую использовал больной, а также все моющиеся предметы необходимо кипятить. Вещи, запачканные рвотными массами, должны сразу стираться при температуре не менее 60 º.

Основные принципы профилактики инфекции:
• Соблюдение правил личной гигиены: тщательно мыть руки перед приемом, раздачей пищи, после посещения туалета, улицы.
• Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
• Употребление кипяченой или бутилированной воды
• Мытье овощей, фруктов перед употреблением под проточной водой, а для детей - кипяченой.
• Тщательная термическая обработка необходимых продуктов
• Употребление продуктов желательно сразу после приготовления
• Рекомендовано использовать индивидуальное полотенце или белье.
• Выезжая на отдых необходимо брать с собой запас чистой питьевой воды, не употреблять воду из откры
• Купаться только в отведенных для этих целей местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Главная защита от норовирусной и других кишечных инфекций – это соблюдение правил личной гигиены, а также своевременное обращение за медицинской помощью.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ротавирусная инфекция: причины появления, симптомы, диагностика и способы лечения.
Определение
Ротавирусная инфекция (ротавирус) – это острое инфекционное заболевание, вызываемое ротавирусом и характеризующееся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации (обезвоживания).
Причины появления ротавирусной инфекции
Возбудителем заболевания выступает вирус семейства Reoviridae, рода Rotavirus. Ротавирусы устойчивы к воздействию факторов окружающей среды, в питьевой воде, открытых водоемах и сточных водах они сохраняют жизнеспособность до нескольких месяцев, на овощах и фруктах – до 30 дней.
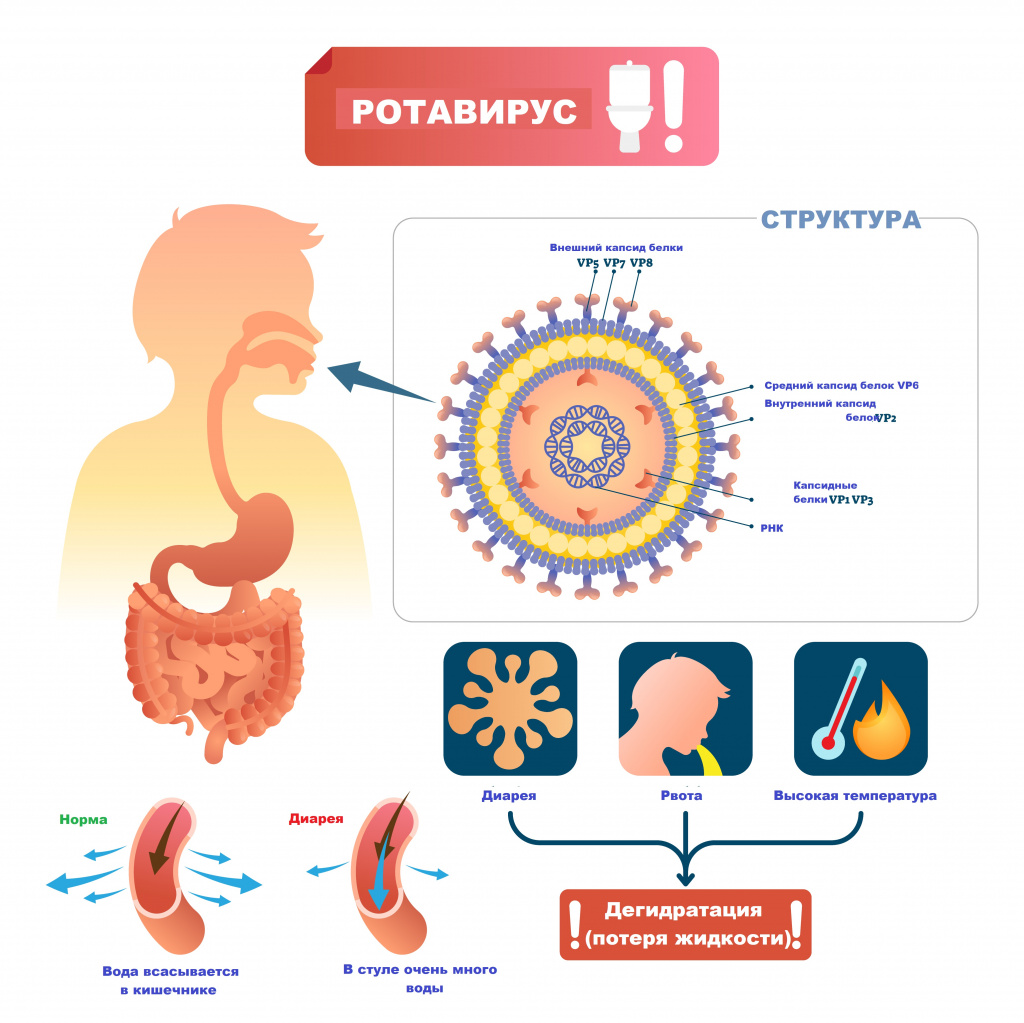
Основной источник и резервуар ротавирусной инфекции – больной человек в конце инкубационного периода и в первые дни болезни, выделяющий с фекалиями вирус, а также вирусоносители. Механизм передачи возбудителя – фекально-оральный.
- контактно-бытовой (через грязные руки и предметы обихода);
- водный (при употреблении воды, в которой присутствуют вирусы);
- пищевой (чаще всего при употреблении молока, молочных продуктов);
- реже – воздушно-капельный путь.
Ротавирусным гастроэнтеритом болеют люди любого возраста, но максимальная заболеваемость отмечается у детей первых двух лет жизни, людей пожилого возраста и лиц с нарушением функционирования иммунной системы.
Наблюдается зимне-весенняя сезонность, спорадические случаи заболевания регистрируются в течение всего года.
Ротавирусы проникают внутрь эпителия слизистой оболочки двенадцатиперстной кишки и верхних отделов тощей кишки. Размножение и накопление вируса приводит к гибели зрелых эпителиоцитов кишки и их отторжению. В результате нарушается абсорбция углеводов и простых сахаров, и они накапливаются в избыточном количестве. В просвете кишечника повышается осмотическое давление, нарушается всасывание воды и электролитов. Возникает водянистая диарея. Образование большого количество органических кислот, водорода, углекислого газа в процессе ферментации нерасщепленных дисахаридов кишечной микрофлорой ведет к повышению газообразования в кишечнике.
У детей с иммунными нарушениями ротавирус может стать причиной развития гепатита, нефрита, пневмонии, экзантемы, энцефалита с высоким риском летального исхода.
Классификация заболевания
Формы ротавирусной инфекции:
- типичная (гастрит, гастроэнтерит, энтерит);
- атипичная (стертая, бессимптомная);
- вирусоносительство.
- легкое;
- среднетяжелое;
- тяжелое.
- гладкое;
- негладкое (с обострениями и рецидивами).
- острое (до 1 месяца);
- затяжное (до 3 месяцев);
- хроническое (более 3 месяцев).
Инкубационный период ротавирусной инфекции составляет от 14 часов до 7 дней (в среднем 1-4 дня). Заболевание чаще всего начинается остро с повышения температуры тела от субфебрильных до фебрильных значений, появляются симптомы интоксикации (вялость, слабость, снижение аппетита), диарея и повторная рвота.
Кишечная дисфункция характеризуется жидким, водянистым, пенистым стулом желтого цвета без патологических примесей. При обильном жидком стуле развивается обезвоживание.
В тяжелых случаях возможно уменьшение количества мочи вплоть до полного ее отсутствия, снижение артериального давления.
В течение 3–6 дней могут присутствовать умеренные или сильные схваткообразные или постоянные боли в верхней половине живота. У детей младшего возраста в начале заболевания могут наблюдаться катаральные явления, которые предшествуют дисфункции кишечника: покашливание, насморк или заложенность носа, редко – конъюнктивит, катаральный отит. У детей раннего возраста на фоне высокой температуры могут развиться генерализованные судороги, сопровождающиеся потерей сознания.
Для легких форм ротавирусной инфекции характерны следующие симптомы:
- температура тела 37,1-38,0°C;
- умеренная интоксикация в течение 1–2 дней;
- нечастая рвота;
- стул жидкой кашицей до 5-10 раз в сутки.
- температура тела 38,0-39,0°C;
- выраженная интоксикация;
- повторная рвота в течение 1,5-2 дней;
- обильный водянистый стул от 10 до 20 раз в сутки;
- обезвоживание I–II степени.
- бурным началом;
- значительными потерями жидкости (обезвоживание II–III степени),
- многократной рвотой;
- водянистым стулом более 20 раз в сутки;
- снижением артериального давления.
Типичный ротавирусный гастроэнтерит характеризуется доброкачественным циклическим течением, наличием специфических признаков заболевания, а также обнаружением возбудителя в фекалиях.
К атипичным формам ротавирусного гастроэнтерита относятся:
- стертая и субклиническая формы со слабо выраженными и быстро проходящими симптомами;
- бессимптомная форма с отсутствием клинических признаков болезни, но с нарастанием титров специфических антител в крови;
- носительство ротавирусов после перенесенного острого ротавирусного гастроэнтерита, у здоровых лиц в очагах с инфекционной диареей;
- хроническая форма, сохраняющаяся более 3 месяцев.
Сочетание поражения желудочно-кишечного тракта и симптомов интоксикации, развитие обезвоживания, наличие ротавирусной инфекцией у лиц, контактирующих с больным, имеют большое значение в диагностике заболевания.
Окончательный диагноз ротавирусной инфекции ставится только на основании лабораторного подтверждения. Используют:
- методы, основанные на обнаружении ротавируса и его антигенов в фекалиях (электронная и иммуноэлектронная микроскопия, РЛА, ИФА);
- методы обнаружения вирусной РНК в копрофильтратах (метод молекулярных зондов – ПЦР и гибридизации, электрофорез РНК в полиакриламидном геле или агарозе);
- методы обнаружения специфических антител к ротавирусам в сыворотке крови (ИФА, РСК, РТГА, РНГА).
Читайте также:

