Инфекция у детей фотографии
Обновлено: 26.04.2024
Что такое клубничный язык и синдром нашлепанных щек? Почему корь называют первой болезнью, а скарлатину – второй? Почему банальная розеола так пугает родителей? В честь Дня защиты детей говорим про детские инфекции.
Любой студент-медик знает про шесть первичных экзантем. Это инфекционные болезни с похожими проявлениями: они всегда начинаются с лихорадки и сопровождаются кожными высыпаниями, которые и называются иначе экзантемами. Болеют ими в основном дети – обычно легко, но некоторые инфекции из этого списка могут быть опасными, а другие хоть и безобидны, однако часто заставляют родителей понервничать. Вот эта знаменитая классическая шестерка.
Первая: корь
Корь, с которой практикующие педиатры долгое время не сталкивались, сейчас у всех на слуху – вспышка первой болезни распространилась на полтора десятка европейских стран, растет заболеваемость и в России. Корь не такое легкое заболевание, как принято считать. Болеть ею неприятно даже в детском возрасте, а взрослые из-за особенностей работы иммунной системы переносят ее тяжело. Кроме того, она опасна осложнениями, которые могут развиться у любого: коревой пневмонией, гнойным отитом, стенозом гортани, бронхитом, поражениями почек, печени и головного мозга. Последствием кори могут быть глухота или слепота, от нее до сих пор умирают.
Типичный симптом: пятна Бельского – Филатов – Коплика – похожая на манную крупу белая сыпь, окруженная красной каймой. Они появляются на слизистой щек примерно за сутки до коревой сыпи.
Профилактика и лечение: лекарств от кори нет, самая надежная профилактика заражения – двукратная вакцинация.
Вторая: скарлатина
Скарлатину вызывает гемолитический стрептококк группы А. Она похожа на ангину, но проявляется не только высокой температурой, общим недомоганием и болью в горле, но и мелкой сыпью, которая обычно через сутки после начала болезни выступает на щеках, на сгибах рук и ног, под мышками, по бокам тела. Скарлатина – очень заразная болезнь, по санитарным нормам она подлежит контролю: поставив такой диагноз, врач должен сообщить в орган эпидемического надзора. После выздоровления устанавливается карантин до 12 дней.
Типичный симптом:клубничный язык – поверхность языка алого цвета, усеяна белыми точками.
Профилактика и лечение:гемолитический стрептококк передается воздушно-капельным путем, риск заражения снижает личная гигиена — мытье рук, влажная уборка и пр. Лечат скарлатину антибиотиками.

Третья: краснуха
Учитывая высокую заразность краснухи и тот факт, что выделять вирус больной начинает задолго до появления первых симптомов, заболеть ею легко, если нет прививки. Часто краснуха протекает очень легко, порой только с сыпью, а то и вообще бессимптомно. Иногда, когда высыпаний нет, ее принимают за легкое ОРВИ. При этом больной все равно заразен.
Главную опасность краснуха представляет для беременных женщин: заражение во время беременности может привести к прерыванию или тяжелым патологиям у плода. Риск тем выше, чем меньше срок беременности, именно поэтому анализ крови на антитела к краснухе и, если он отрицательный, последующая прививка, входят в план подготовки к зачатию. Детей от краснухи прививают одновременно с корью – в 12 месяцев и 6 лет.
Типичный симптом: увеличение шейных лимфоузлов перед появлением сыпи, красные точки на небе – так называемые пятна Форксгеймера. Сама сыпь на ощупь гладкая, похожа на капли краски. Она выступает сначала на лице и за ушами, потом на остальных участках кожи.
Профилактика и лечение: от краснухи есть вакцина, а специфического лечения нет.
Четвертая: мононуклеоз
Раньше четвертой была болезнь Филатова-Дьюкса – скарлатинозная краснуха. Ее описывали как легкую форму скарлатины – с невысокой температурой, увеличением лимфоузлов и похожей сыпью, которая проходила сама и не давала осложнений. Впоследствии она перестала считаться самостоятельным заболеванием.
Типичные симптомы: длительная лихорадка, воспаление миндалин, значительное увеличение лимфоузлов, ампициллиновая сыпь.
Профилактика и лечение:личная гигиена – вирус Эпштейна-Барра очень распространен и легко передается воздушно-капельным путем и при бытовом контакте (мононуклеоз еще называют болезнью поцелуев). Лечат заболевание противовирусными и симптоматическими препаратами.
Пятая: инфекционная эритема
Пятая болезнь, парвовирусная инфекция, болезнь пощечины — все это инфекционная эритема, очень распространенная среди детей. Начинается она с лихорадки, головной боли и насморка, но от ОРЗ отличается высыпаниями на щеках, а потом и на теле. Сыпь медленно проходит, иногда зудит, становится ярче, например, на жаре. Пятая болезнь, которую вызывает парвовирус B19, протекает легко и без последствий. Однако есть две категории людей, для которых эта инфекция может быть опасна – беременные, особенно на ранних сроках, и больные анемией, в частности серповидноклеточной. Им при заражении парвовирусом нужно обратиться к врачу.
Типичный симптом:у детей – синдром нашлепанных щек (ярко-красная кожа на щеках), у взрослых – боль в суставах. Сыпь на теле похожа на кружева.
Профилактика и лечение:личная гигиена, лечение обычно не требуется.
Шестая: розеола
Эта болезнь очень пугает родителей, а врачи не всегда ее узнают, что приводит к ненужному назначению антибиотиков. У ребенка внезапно поднимается высокая температура, которая плохо поддается снижению с помощью жаропонижающих средств. Никаких других симптомов нет — ни кашля, ни насморка, ни каких-либо болей.
На самом деле в розеоле нет ничего опасного. Она развивается, когда ребенок заражается вирусом герпеса 6 типа. Происходит это настолько часто, что до 5 лет розеолой успевают переболеть практически все дети. Перенести ее можно только один раз в жизни.
Типичный симптом: ровно через 3 суток температура резко нормализуется (отсюда другое название розеолы – детская трехдневная лихорадка) и еще через сутки появляется сыпь.
Профилактика и лечение: не требуются — розеола не опасна и проходит самостоятельно.
Конечно, этими шестью болезнями список инфекций, которые могут сопровождаться высыпаниями, не исчерпывается. Он довольно большой – это и ветрянка, и энтеровирусная инфекция, и иерсиниоз, и опоясывающий лишай, и многие другие. К сожалению, среди таких инфекций есть и очень опасные, при которых промедление может привести к тяжелым последствиям и гибели человека. Как не пропустить подобные ситуации, на что обращать особое внимание, когда сыпь – тревожный симптом, в каких случаях нужны лабораторные исследования рассказывает врач-педиатр Елена Никифорова, медицинский эксперт лаборатории персонифицированной медицины ЛабКвест.

В каких случаях нужно сдавать анализы?
– Как правило эти заболевания диагностируются клинически, потому что есть типичная картина болезни. Это касается кори, краснухи, розеолы, инфекционной эритемы, при которых сыпь появляется в определенный момент и поэтапно. При кори диагноз в дальнейшем подтверждается в инфекционном отделении – эту болезнь не лечат на дому. При краснухе врач может назначить общие анализы крови и мочи, если есть подозрения, что присоединилась бактериальная инфекция.
При скарлатине диагностикой является тест на стрептококк группы А. Есть домашние тесты, которые помогают на месте дифференцировать возбудителя, в лаборатории берется мазок из зева. Сдать анализ нужно оперативно, при первых симптомах, до начала лечения и даже использования симптоматических средств – спрея для горла, таблеток для рассасывания и пр. Если результат положительный, а у ребенка температура, красное горло, налеты на миндалинах, назначается антибиотик.
Сейчас массово назначают анализ крови на антитела к вирусу Эпштейна-Барр, который вызывает мононуклеоз. И зачастую лечение назначается даже в том случае, если выявляются антитела типа IgG, которые говорят о перенесенной ранее инфекции и сформировавшемся иммунитете. Мононуклеоз же лечится только в острый период – определить это можно с помощью исследования крови на антитела типа М (IgM).
Когда лихорадка и сыпь – повод вызвать скорую помощь?
Геморрагическая сыпь может появиться и при таком заболевании, как идиопатическая тромбоцитопения. Это аутоиммунная болезнь, которое может развиться на фоне любого инфекционного процесса. У больного падает уровень тромбоцитов в крови и может появиться характерная сыпь – обычно на ногах, на животе. Идиопатическая тромбоцитопения может быть жизнеугрожающей, поэтому при обнаружении на коже пурпурной сыпи, пятен, мелких синяков нужно обратиться к врачу.
Сыпь при вирусной инфекции у ребенка
Ряд вирусных инфекций проявляется высыпаниями на коже, которые дают ключ к диагнозу. В некоторых случаях кожная сыпь является основным признаком. Раннее распознание характерных экзантем также помогает отличить вирусные инфекции от лекарственных реакций, бактериальных и риккетсиозных высыпаний, а также других реактивных эритем.
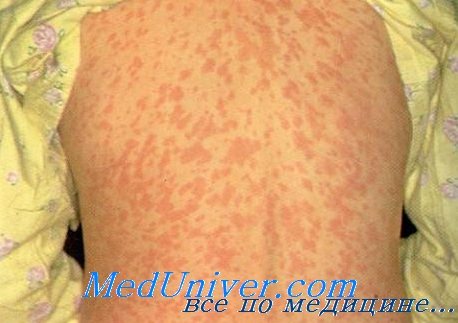
Сыпь у ребенка при кори
Многие другие вирусы вызывают характерную реакцию в коже. Инфекции герпесвирусов и поксвирусов диагностируются по характерным для них везикуло-буллезным высыпаниям, в то время как инфекции пикорнавирусов (к которым относятся энтеровирусы) идентифицируются по кореподобным экзантемам.
Вирусы вызывают появление экзантем посредством различных механизмов. Прямое инфицирование кожи происходит при ветряной оспе, энтеровирусах и герпетической инфекции. Другие высыпания, например, при кори и краснухе, вероятно, следствие сочетанных процессов распространения вируса на кожу и иммунологического ответа организма.
Некоторые взаимодействия между организмом и вирусом активируются воздействием определенных лекарств, примером служит генерализованная экзантема, которая развивается более чем у 95% пациентов с инфекцией вируса Эпштейна-Барр, которые получают ампициллин.
Экзантемы, вызванные энтеровирусами, очень вариабельны и обычно развиваются после более короткого по сравнению с классическими вирусными экзантемами инкубационного периода. Хотя они наблюдаются круглый год, пик заболеваемости приходится на конец лета и начало осени. Кореподобные, везикулезные, петехиальные и уртикарные высыпания проявляются вариабельно, обычно в сопровождении лихорадки.
Другие симптомы могут включать менингит, конъюнктивит, кашель, острый ринит, фарингит и пневмонию. Вирусная пузырчатка полости рта, кистей и стоп является специфическим заболеванием с характерными папулезно-везикулезными очагами на ладонях, подошвах, твердом нёбе и (нередко) на туловище, особенно на ягодицах. У пациентов с этим синдромом идентифицированы вирусы Коксаки А5, А10 и А16 и энтеровирус 71.
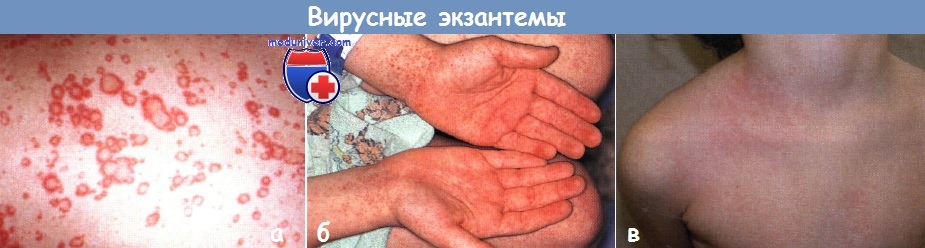
а - уртикарная вирусная экзантема распространилась с туловища на лицо и конечности у грудного ребенка. Очаги исчезли через несколько дней
б - у 6-летнего мальчика появились красные пятна и петехии диаметром 1-2 мм на дистальных участках конечностей с поражением ладоней и подошв
в - у этого здорового 4-летнего мальчика на левой стороне груди развились односторонние дискретные и сливающиеся папулезные высыпания, через несколько дней произошла генерализация высыпаний.
Односторонняя латероторакальная экзантема (асимметричная перифлексоральная экзантема детского возраста) - еще одно состояние с характерной клинической картиной, причиной которого могут быть различные возбудители, в том числе энтеровирусы. Бессимптомная или с минимальным зудом кореподобная или скарлатиноподобная сыпь обычно начинается около одной подмышечной впадины, часто остается на стороне первоначального поражения, распространяется по туловищу у детей грудного и дошкольного возраста.
Средний возраст начала заболевания 2 года. Девочки болеют в два раза чаще мальчиков. Очаги обычно заживают без рубцевания в течение 5 нед. Диагностические тесты отсутствуют, но в биопсиях кожи обнаруживают присущий только этой экзантеме эккринный лимфоцитарный инфильтрат.
Папулезно-везикулезные высыпания дифференцируют с вирусом varicella-zoster и инфекцией ВПГ с помощью теста Тцанка. Клиническое течение и, при необходимости, культуральный анализ и серологические исследования помогают установить специфический диагноз. Хотя пик менингококковой инфекции приходится на зиму и весну, отдельные случаи могут регистрироваться летом и осенью, в сезон энтеровирусов. Следовательно, ребенка с петехиальной экзантемой и предполагаемым энтеровирусным менингитом необходимо внимательно обследовать, чтобы исключить бактериальную инфекцию.
Инфекции цитомегаловируса, вируса Эпштейна-Барр и респираторных вирусов могут сопровождаться пятнистыми, кореподобными или уртикарными экзантемами, которые трудно отличить от лекарственных высыпаний. Дети, получающие лекарства и периодически болеющие вирусными инфекциями, должны продолжать курс лечения под внимательным наблюдением врача. Такие минимальные вирусные экзантемы обычно проходят за несколько дней, в то время как лекарственные реакции имеют тенденцию персистировать или усиливаться.
Однако прием лекарства необходимо прекратить у любого пациента, если развиваются крапивница, ангиоотек, ССД/ТЭН или другие признаки прогрессирующих аллергических реакций.
Сыпь при пятой болезни (инфекционной эритеме) у ребенка
В 1983 г. была установлена связь инфекционной эритемы с парвовирусом человека В19. С этого времени определены клинические признаки и эпидемиология инфекции у пациентов с нормальным иммунитетом и у пациентов с состояниями иммунодефицита.
Хотя экзантема обычно бледнеет в течение 2-3 нед., очаги могут рецидивировать в период до 3 мес, особенно при усилении кровотока в коже и после повышения температуры или активной физической нагрузки.
Распространенность антител к В19 составляет 5-10% у детей младше 5 лет и возрастает до 50% у взрослых. Исследования на добровольцах показывают, что вирус распространяется воздушно-капельным путем. После инкубационного периода длительностью 5-7 дней наступает острозаразный период с пиком виремии, который также равен 5-7 дням.
Окончание виремии отмечается увеличением концентрации IgM-и IgG-антител, а через 2-5 дней появляются высыпания. Следовательно, риск инфицирования при появлении экзантемы низкий, и дети могут посещать школу.
Сопутствующие симптомы, которые включают лихорадку и артралгии, у маленьких детей обычно легкие или отсутствуют. Однако у подростков и взрослых артралгии или манифестный артрит могут быть тяжелыми. Как минимум у четверти пациентов с серологически подтвержденным заболеванием экзантема не развивается, а артропатия может проявляться перед высыпаниями, а также во время или в отсутствие высыпаний.
В ранней стадии инфекции у большинства пациентов отмечается транзиторная ретикулоцитопения в течение 7-10 дней и клинически незначительное падение уровня гемоглобина. Это явление, однако, может спровоцировать апластическии криз у пациентов с тяжелыми гемоглобинопатиями. Данный вирус подозревается также в качестве причины водянки плода у беременных женщин без других признаков клинического заболевания.
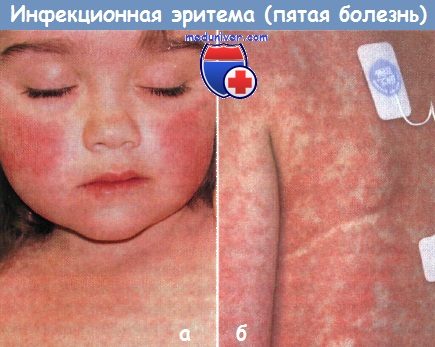
Пятая болезнь (инфекционная эритема):
а - эритема «нашлепанных щек и
б - диффузные, сетчатые, кореподобные высыпания сопровождались у 4-летней девочки высокой температурой, артралгиями и миалгиями
Сетчатую экзантему инфекционной эритемы можно принять за сетчатое ливедо -стойкую кружевную, бледнеющую при нажатии фиолетовую эритему, которая может быть первичной и вторичной. В первичном идиопатическом варианте очаги симметричные и распространенные, с расплывчатыми границами. В отличие от мраморной кожи у новорожденных они не разрешаются при обогревании. Эта картина нередко наблюдается у молодых, в остальном здоровых женщин.
Вторичный вариант чаще встречается у мужчин, о нем сообщалось в связи с узелковым периартериитом, гепатитом, сифилисом и рядом других инфекций, а также в связи с заболеваниями соединительной ткани и злокачественными опухолями.
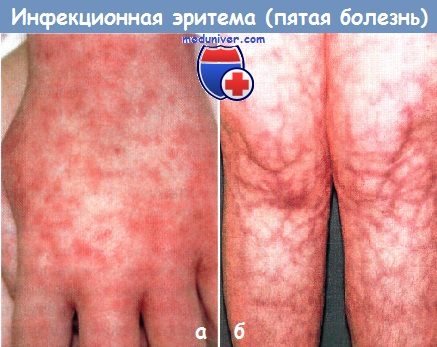
Пятая болезнь (инфекционная эритема):
а - через 4 дня болезни у девочки появились разрозненные, а затем сливающиеся пурпурозные пятна и папулы на кистях и стопах.
Серология на парвовирус В19 показала стадию острой инфекции.
б - распространенное сетчатое ливедо стало особенно заметным на конечностях у этой девочки-подростка после того, как она начала принимать нейролептик по поводу гиперактивности с дефицитом внимания.
Видео этиология, патогенез сыпи у детей - экзантем (кори, краснухи, инфекционной эритемы, розеоле, ветряной оспе)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

В разделе собраны ссылки на статьи по болезням кожи новорожденного ребенка, их диагностике, лечению. Отдельно собраны статьи по уходу за неонатальной кожей.
3. Папулосквамозные поражения кожи у детей (образования кожи с шелушением)
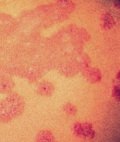
а) Псориаз
б) Красный волосяной лишай (КВЛ)
в) Фолликулярный кератоз (болезнь Дарье)
г) Ладонно-подошвенная кератодермия
д) Порокератозы
е) Аллергический контактный дерматит
ж) Атопический дерматит
з) Себорейный дерматит
з) Ладонно-подошвенный дерматоз
и) Периоральный дерматит
й) Розовый лишай
к) Парапсориаз
л) Красный плоский лишай
м) Блестящий лишай
н) Полосовидный лишай
о) Грибковые болезни - дерматофитии
4. Везикуло-буллезная сыпь у детей (образования кожи с пузырями)
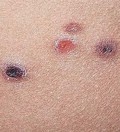
а) Вирусные инфекции кожи
б) Бактериальные инфекции кожи
в) Иммуннные дерматозы
г) Механические пузыри
д) Поражение паразитами: чесотка и педикулез
5. Узлы и опухоли кожи у детей
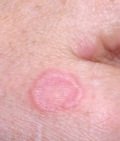
а) Поверхностные узлы и опухоли кожи
Дополнительно рекомендуем раздел сайта по дерматоонкологии (опухолям кожи)
В разделе собраны статьи по эпидемиологии, этиологии, диагностике, лечению рака кожи.
Перейти в раздел опухоли кожи
Перейти в раздел лимфомы кожи
б) Глубокие узлы и опухоли дермы
6. Нарушения пигментации кожи у детей
а) Гиперпигментации - темные пятна на коже
б) Гипопигментации - светлые пятна на коже
в) Дополнительно рекомендуем посетить раздел статей по невусам - родинкам
В разделе собраны ссылки на статьи по невусам всех видов. Невусы в народе также называются родинками.
г) Дополнительно рекомендуем посетить раздел статей по пигментным пятнам кожи - меланозам
В разделе собраны ссылки на статьи по невусам всех видов. Невусы в народе также называются родинками.
Если ребенок часто переживает заболевания верхних дыхательных путей, это свидетельствует о сниженном иммунитете. Иммунная система препятствует проникновению вирусных и бактериальных инфекций, а ее ослабление – открытая дорога патогенам в организм. В статье мы расскажем про инфекционный мононуклеоз у детей, что это такое за болезнь, какие симптомы проявляются, как назначают лечение, а также покажем фото горла на начальной стадии.

Для взрослых вирус не так опасен, так как, согласно статистическим данным Минздрава, около 90% населения имеют устойчивость к возбудителю, потому что они переболели в детстве.
Инфекционный мононуклеоз у ребенка – что это
Воспалительный процесс также называют:
В медицинской литературе недугу присвоен код по МКБ 10: B27.

Это острое инфекционное воспаление, вызванное вирусом Эпштейна-Барра. Патоген проникает в организм через дыхательные пути или слизистые оболочки. Может непродолжительное время дремать в латентной стадии, а затем проявиться, затрагивая глотку, гортань, носовые полости, нарушая работу селезенки и почек, меняя состав крови. Появление в кровоснабжении атипичных мононуклеаров приводит к повсеместному распространению в организме и возможных проявлениях на коже в виде гнойничков или нарывов.
Признаки могут проявляться как сильная простуда или ангина, а если очень хороший уровень иммунного ответа, то и вовсе проходит практически незамеченным. Но в возрасте от 13 до 16 лет, когда происходит гормональный скачок и все соответствующие изменения в организме, обычно ослабляются защитные функции, тогда пациент будет чувствовать сильную симптоматику.
Вирус Эпштейн-Барр считается одним из подтипов герпетической инфекции, поэтому инф. мононуклеоз у детей может, как и герпес, передаться в организм через мать, а также любые другие близкие контакты. Основное влияние, которое оказывает патоген, сосредоточено на:
- лимфоидную ткань – поэтому значительно воспаляются лимфоузлы, сначала шейные, а затем все остальные;
- кровоток – кроме появления атипичных мононуклеаров, выражается изменение лейкоцитов и лимфаденопатия.
Пути передачи инфекции
Способ проникновения возбудителя в организм – воздушно-капельный. Патоген попадает на слизистую (носа, если произошло заражение через вдох, или ротовой полости, если был контакт через слюну), создает воспалительный процесс в носоглотке, а затем всасывается в кровь. Вместе с кровеносными элементами он попадает сначала к местным лимфоузлам, а затем спускается к жизненно важным органам. При атаке Эпштейн-Барра на печень и селезенку те, в свою очередь, увеличиваются в размере, что опытный врач легко заметит на УЗИ или даже при пальпации в процессе диагностики.

Заболевание вирусный мононуклеоз у детей можно получить, если ребенок будет:
- не соблюдать правила личной гигиены;
- находиться в одном помещении с зараженным человеком;
- иметь близкий контакт с переносчиком инфекции;
- выходить в общественные места в период эпидемий;
- пользоваться личными вещами больного – посудой, столовыми приборами, полотенцем.
Можно ли второй раз заболеть
Формально пациент остается болен всегда после первого контакта, потому что вирус не уходит, а лишь купируется с помощью выработки собственного специфического иммунитета к возбудителю. Можно почувствовать схожую симптоматику, только если патоген мутирует.
Зафиксированы случаи рецидива у взрослых людей с диагнозом ВИЧ-инфекция. Их защитные функции организма в целом очень ослаблены, поэтому для них перенесенная в юношестве болезнь при повторном появлении может стать значительной.
Причины появления инфекции мононуклеоз у детей
Мы уже сказали о внешнем воздействии. Эпштейн-Барр передается по воздуху. Но в открытых условиях, особенно зимой при минусовых температурах, он долго не живет. Для него приемлема теплая среда и недолгое нахождение в атмосфере. Таким образом, заразиться можно только в помещении при довольно тесном контакте – тактильном или при общении.

Самой большой рассадник инфекции – это детский сад. Именно здесь малыши постоянно подхватывают недуг, что вполне объяснимо. Если малыш не переболел в детсадовском возрасте, то его поджидает угроза в школе. Сильно этого опасаться не стоит, но нужно дать одноразовую медицинскую маску, если разыгралась эпидемия, а то и вовсе дать пару дней отдыха.
Способ передачи – различные контакты:
- чихание и кашель;
- поцелуи;
- еда одной ложкой или питье из одного стакана.
Для девочек меньше характерно проявление симптомов, по статистике мальчики болеют в 2 раза чаще, но представительницы слабого пола могут являться переносчиками.
При заражении первые признаки мононуклеоза у детей появляются через 7-10 дней. За этот срок в кровоток просачивается инфекция, возбуждая воспалительный процесс и увеличение внутренних органов.
Длительность заболевания в некоторых случаях может достигать одного или полутора месяцев. Это связано с несвоевременным обращением к врачу и с низким уровнем иммунной защиты.

Различают следующие формы:
- атипичная – она же яркая, острая – может проявиться быстро, но и проходит обычно за непродолжительный промежуток времени;
- хроническая – клиническая картина смазана, болезнь течет вяло, как и симптоматика, но плохое самочувствие может быть у малыша долго.
Симптомы инфекционного мононуклеоза у ребенка
Но если инфекция уже поселилась в организме, то будут следующие симптомы атипичного мононуклеоза у детей:
- повышение температуры тела – жар при острой форме или при осложнениях может достигать 39,5 градусов;
- лихорадка и озноб;
- активное потоотделение, пот холодный и липкий;
- сыпь, покраснение кожи, появление небольших очагов на руках, спине, животе;
- общая слабость, сонливость;
- увеличение и болезненность шейных лимфоузлов;
- першение в горле, красная слизистая гортани, ее отек;
- заложенность носа из-за расширения сосудов и отечности носовых протоков;
- воспаление и увеличение в размере гланд;
- головная боль и головокружения;
- потеря аппетита.
Глотка выглядит так же как и при катаральной ангине, появляется гиперемия слизистых оболочек, то есть скопление в сосудах крови с последующим зернистым покраснением.
При лечении мононуклеоза у ребенка не стоит уделять повышенного внимания высыпаниям на кожном покрове – они не чешутся, и с выздоровлением пройду сами. Но если появился зуд, то это может стать симптомом развития аллергической реакции, тогда понадобятся антигистаминные.

Основной симптом – это воспаление лимфатических узлов, которое называется полиаденит. Сначала воспаление касается только шейных лимфоузлов, это можно прощупать и выявить самостоятельно, так как при повороте головы появится ощущение дискомфорта. Затем начнется воспалительный процесс в брюшных лимфатических узлах, они, в свою, очередь надавливают на брюшину могу вызывать острые боли в животе.
На миндалинах может образоваться небольшой желтоватый налет. Он также не требует особенного ухода и пройдет вместе с основными проявлениями.
Диагностика заболевания
Для врача важны не только внешние симптомы, но и состояние внутренних органов – печени и селезенки, которые увеличиваются в размере, что видно при УЗИ. После планового осмотра ротовой полости, пальпации живота и лимфоузлов, специалист назначает следующие процедуры:
- Анализ крови – в составе могут быть антитела, которые свидетельствуют о наличии вируса Эпштейн-Барр.
- Биохимия.
- Ультразвук внутренних органов.
Затем врач назначит медикаментозное лечение.
Как и чем лечить инфекционный мононуклеоз у детей
Терапия в основном проходит в домашних условиях, стационар назначают редко, только при тяжелых случаях, например, если малыш очень маленький. Госпитализируют в следующих случаях:
- когда появились осложнения;
- жар более 39,5 градусов;
- затрудненное дыхание;
- серьезное обезвоживание или другие проявления повышенной интоксикации.
Лечение в целом назначается симптоматическое, так как нет противовирусного препарата, который бы убил возбудитель – вирус Эпштейна-Барра. В комплексе с лекарствами также применяют домашние средства, но только после назначения специалиста.

Как лечить мононуклеоз у ребенка медикаментами
Профилактика мононуклеоза у детей
Чтобы не заразиться, нужно следовать простым правилам:

Диета №5
Юным пациентам следует придерживаться определенного меню. Оно разработано специально для тех, кому нужно восстановить функции печени и селезенки, а также укрепить свои силы после заболевания.
- меньше жирной пищи;
- жареное, соленое, копченое;
- охлажденная еда;
- продукты, в состав которых входит грубая клетчатка – она провоцирует вздутие живота.
- малое употребление соли;
- чистая вода натощак;
- 4-5 разовое питание.
Читайте также:

