Инфекция у ребенка орз
Обновлено: 22.04.2024

О заболевании

Среди всех детских инфекций на долю вирусных приходится до 90% обращений. Чаще других болеют дети в возрасте от 3 до 14 лет, посещающие детские коллективы. Дети в процессе общения со сверстниками обмениваются микрофлорой, и это становится причиной вирусных поражений. Однако его следует принять как неизбежный этап становления иммунитета.
Дети переносят респираторные инфекции гораздо тяжелее взрослых. Если ОРЗ повторяется слишком часто, ослабевает иммунитет, может задерживаться физическое и психическое развитие. На фоне частых респираторных заболеваний нарастает аллергизация организма.
Классификация: виды ОРЗ у детей
Выделяют две основные разновидности детских ОРЗ.
- Вирусные (ОРВИ). Наиболее частыми возбудителями являются вирусы гриппа, парагриппа, РС-вирусы и т.д. В симптоматике на первый план выступают интоксикационные проявления (высокая температура, слабость, ломота в теле).
- Бактериальные. Обычно возбудителями выступают условно-патогенные микроорганизмы, обитающие на слизистых дыхательных путей, которые активизируются при снижении иммунитета (стрептококки, стафилококки, пневмококки, коринебактерии). Зачастую фактором-провокатором являются первичные вирусные инфекции (ОРВИ), после которых следом могут присоединяться бактериальные. В клинической картине доминируют локальные проявления поражения респираторного тракта (першение в горле, насморк, кашель), при этом интоксикационные жалобы минимальны.
Наиболее часто встречаются следующие разновидности ОРВИ:
- парагрипп;
- риновирусная инфекция – вирусное поражение носа и носоглотки;
- аденовирусная – поражаются дыхательная система, глаза, лимфоидная ткань и органы пищеварения;
- респираторно-синтициальная – поражение нижних дыхательных путей в виде бронхита, бронхиолита, пневмонии.
У многих детей вирусные частицы длительно находятся в неактивном состоянии (персистируют) в ткани лимфатических узлов. Активизируются они после переохлаждения или при обострении сопутствующих хронических заболеваний.
Врачи выделяют 3 степени тяжести (легкая, средняя и тяжелая), типичное и атипичное течение, осложненную и неосложненную форму.
Симптомы ОРЗ у детей
Признаки различных ОРЗ у детей во многом схожи, но нюансы течения зависят от причины патологии.
Парагрипп
От момента заражения проходит 2-4 суток (инкубационный период). Начало острое, температура повышается умеренно, интоксикация выражена слабо. Беспокоит боль в горле и за грудиной, становится осиплым голос, присоединяется сухой кашель, обильный насморк.
Самое тяжелое проявления парагриппа – ложный круп или острый отек гортани. Резко сужается ее просвет, что проявляется шумным дыханием, хрипящим голосом и кашлем по типу лая собаки. Медицинская помощь оказывается зачастую в стационаре. Выздоровление наступает в течение полутора недель.
Риновирусная инфекция
Беспокоит сильный насморк с серозным отделяемым в большом количестве, из носа буквально течет (ринорея). Присоединяется недомогание, неинтенсивный сухой кашель, першение задней стенки глотки. Повреждается кожа вокруг носа (мацерация), на несколько дней теряются обонятельные и вкусовые ощущения, из глаз текут слезы. На губах и крыльях носа возможна герпетическая сыпь. Это самая легкая форма ОРВИ, при которой, как правило, не бывает осложнений.
Аденовирусная инфекция
Начало острое – озноб, высокая температура тела, слабость, вялость, боли в голове. Сразу начинается ринит с обильным прозрачным отделяемым, кашель. Течение волнообразное, с затиханием и обострением, длительное. Аденовирусная инфекция может принимать следующие формы:
- фарингит (поражение глотки);
- тонзиллит (поражение миндалин);
- конъюнктивит (воспаление слизистой глаз);
- воспаление регионарных лимфатических узлов;
- отит (воспаление уха);
- воспаление легочной ткани (пневмония).
Эта респираторная инфекция часто осложняется бактериальной, выздоровление медленное.
Респираторно-синтициальная инфекция
Инкубация – от 3 суток до недели, тяжесть течения напрямую определяется возрастом пациента. Дети старшего возраста переносят заболевание достаточно легко. Насморк и кашель умеренные, немного болит за грудиной, температурные показатели невысокие, интоксикационные проявления мало выражены.
Дети до 3-х лет болеют тяжело, поскольку поражаются нижние дыхательные пути, часто развивается обструктивный синдром. У ребенка появляются приступы кашля, выделяется небольшое количество густой и вязкой мокроты. Дыхание шумное и частое, затруднен выдох. Малыш плохо спит, видна синюшность носогубного треугольника, кожа бледная, снижается аппетит, выраженная слабость. Осложнения в виде синусита, отита или пневмонии развивается у недоношенных и новорожденных детей.
Бактериальные ОРЗ
Температура обычно не поднимается выше 38°С, при этом подъем нерезкий. Общее состояние не так сильно страдает, как при вирусных инфекциях. Преобладают локальные симптомы:
- слизисто-гнойные и гнойные выделения из носа;
- кашель влажный, мокрота зачастую трудно отделяется;
- налет на миндалинах.
При отсутствии лечения воспалительный процесс часто спускается вниз по дыхательной системе, вызывая трахеит, бронхит, бронхиолит, пневмонию.
Осложнения ОРЗ у детей
ОРЗ опасна не столько сама по себе, сколько своими осложнениями. Наиболее тяжелые осложнения включают:
- фебрильные судороги (появляются на высоте лихорадки);
- менингоэнцефалит;
- пневмония с быстро нарастающим легочным отеком;
- отит среднего отдела;
- абсцесс заглоточного пространства;
- острый гломерулонефрит;
- гемолитико-уремический синдром.
Своевременное обращение к врачу при первых признаках ОРЗ у ребенка и соблюдение всех рекомендаций специалиста поможет избежать развития осложнений и сократить сроки лечения и восстановления.
Причины ОРЗ у детей

Первичная причина ОРЗ – вирусы. Передаются вирусы воздушно-капельным путем от больного к здоровому ребенку. Детей раннего возраста защищает материнский иммунитет, далее он истощается, и частота заболеваний растет. После болезни иммунитет очень кратковременный. До половины детей болеют ОРВИ ежемесячно, чаще в период с октября по апрель. Провоцирующие факторы воздействующие неблагоприятные факторы, аллергия, плохая экология, хронические болезни внутренних органов.
Если лечение вовремя начато, то на этапе вирусной инфекции все заканчивается. Однако случается так, что местный иммунитет настолько сильно ослабевает, что активируются условно-патогенные бактерии. Пневмококки, стрепто- и стафилококки становятся причиной бактериального ОРЗ, которое в большинстве случаев вторично по отношению к ОРВИ.
Диагностика ОРЗ
Диагностирует заболевание педиатр в соответствии с жалобами ребенка и объективными симптомами, выявленными при осмотре. Иногда требуется точная лабораторная идентификация причинного вируса.
Для уточнения реакции организма на воспалительный процесс и своевременного выявления осложнений назначаются следующие исследования:
- общий анализ крови и мочи;
- рентген органов грудной клетки;
- рентген придаточных пазух носа;
- консультация ЛОРа, пульмонолога и других специалистов.
Список обследований дополняется по мере необходимости.
Лечение ОРЗ у детей
Лечением неосложненных форм ОРЗ у детей занимается педиатр в домашних условиях. Родители обеспечивают чистоту помещения и свежий воздух, щадящее питание и обильное питье. Врач по ситуации назначает следующие средства:
- жаропонижающие;
- десенсибилизирующие;
- дезинтоксикационные;
- противовирусные;
- сосудосуживающие капли в нос;
- полоскание для горла;
- отхаркивающие.
Лечение тяжелых и осложненных форм острых респираторных заболеваний у детей проводится в условиях стационара. При ложном крупе, гемолитическом синдроме необходимы условия реанимационного отделения.
Профилактика ОРЗ
Мнение врача
При легких формах ОРЗ прием противовирусных препаратов и, тем более, антибиотиков, не требуется. Если речь идет о исходно здоровом ребенке, который не страдает хроническими заболеваниями, достаточно симптоматической терапии: жаропонижающих, промывания носа, антисептиков для полости рта. Однако, если температура сохраняется более 3 дней или у ребенка появились подозрительные симптомы (сильная слабость, невыносимая головная боль, боли в животе, одышка, лающий кашель и т.п.), необходимо срочно обратиться к врачу. В случае, если возраст малыша не превышает 1 год, врачебный осмотр необходим в любом случае.
Вопрос-ответ
Можно ли использовать народные средства для лечения ОРЗ у детей
Если имеется в виду витаминизированное питье, например, чай с лимоном или отвар шиповника – то да. Фитотерапия и другие народные методики допустимы только с разрешения врача и только в дополнение к классической терапии.
К какому врачу надо записаться при ОРЗ у ребенка?
Требуется запись к педиатру. При необходимости врач направит малыша на консультацию к специалистам более узкого профиля (ЛОР и инфекционист).
Список литературы
- Учайкин В.Ф., Баликин В. Ф., Шамшева О. В. Инфекционные болезни у детей. Учебник. М. ГЭОТАР-Медиа 2021.
- Детские болезни: учебник / под ред. А. А. Баранова. - Москва: ГЭОТАР-Медиа, 2007.
Врачи:

Детская клиника м.Улица 1905 года

Острая респираторная вирусная инфекция – группа заболеваний преимущественно верхних дыхательных путей. Диагностикой и лечением указанных патологий занимается семейный врач, педиатр.
О заболевании

Острая респираторная вирусная инфекция (ОРВИ) – большая группа патологий верхних и средних отделов дыхательных путей, которые провоцируются патогенными микроорганизмами (вирусами). Ученые выделяют примерно 200 возбудителей, которые могут вызывать типичные клинические признаки. Это создает трудности при необходимости точной верификации штамма вируса, ставшего причиной болезни у ребенка.
Симптомы ОРВИ
ОРВИ относится к числу наиболее распространенных патологий, с которыми сталкиваются как дети, так и взрослые. Каждый человек в мире хотя бы раз в жизни сталкивался с этой инфекцией.
Наиболее типичными клиническими признаками ОРВИ у детей являются:
- усиленное выделение слизи из носа (иногда она может приобретать желтоватый или даже зеленоватый оттенок);
- покраснение склер;
- слезоточивость;
- кашель (на ранних этапах заболевание он сухой, но потом переходит в продуктивный с откашливанием мокроты);
- повышение температуры тела (обычные сезонные ОРВИ редко сопровождаются лихорадкой больше 38,5оС, однако даже такое повышение температуры тела может быть опасным для грудничков и новорожденных);
- заложенность носа;
- осиплость голоса.
Большинство из указанных симптомов на ранних этапах не являются критически опасными. Но при их выявлении стоит показать ребенка педиатру или семейному врачу для назначения адекватного лечения и предотвращения развития серьезных осложнений (синусит, отит, пневмония).
Причины ОРВИ

Причиной развития ОРВИ являются вирусы. При попадании на слизистую оболочку верхних дыхательных путей возбудители проникают внутрь клеток и нарушают их нормальную функцию. Этот процесс сопровождается локальным воспалением с гиперпродукцией слизи, что приводит к появлению насморка или кашля.
Факторами, которые повышают риск заражения, являются:
- переохлаждение ребенка;
- слишком сухой воздух (в условиях гипертермии снижается защитная функция слизистой оболочки верхних дыхательных путей и, соответственно повышается агрессивность возбудителей);
- врожденный или приобретенный иммунодефицит;
- неполноценное питание, недоношенность;
- аномалии развития верхних дыхательных путей;
- обострения хронических соматических заболеваний.
Диагностика ОРВИ
Постановка диагноза базируется преимущественно на оценке клинического состояния пациента. Врач анализирует жалобы ребенка и его родителей, уточняет анамнез, проводит физикальный осмотр с аускультацией легких.
Для подтверждения диагноза педиатр может также воспользоваться следующими обследованиями:
Лечение ОРВИ
ОРВИ, которая протекает без развития осложнений, не является серьезной проблемой для опытного врача. Согласно современным рекомендациям, в терапии сезонных простудных заболеваний можно выделить следующие ключевые аспекты:
- Постельный режим. Покой для ребенка – зало быстрого восстановления утерянных сил.
- Обильное питье. Преимущество стоит отдавать грудному молоку (дети до 1-2 лет), теплому чаю, морсам. Жидкость способствует выведению из организма ребенка токсинов.
- Полноценное питание. Достаточное поступление белка, витаминов и минералов способствует быстрому выздоровлению и полноценному восстановлению тканей.
- Прием жаропонижающих медикаментов (парацетамол, ибупрофен) при повышении температуры тела выше 38,5оС.
Врачи-отоларингологи:

Детская клиника м.Улица 1905 года
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
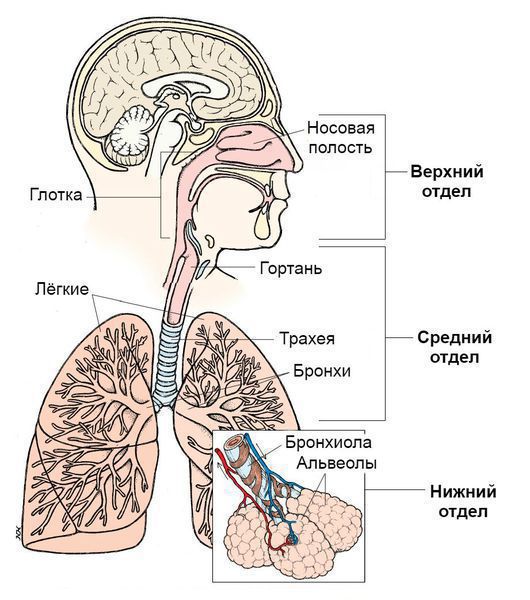
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
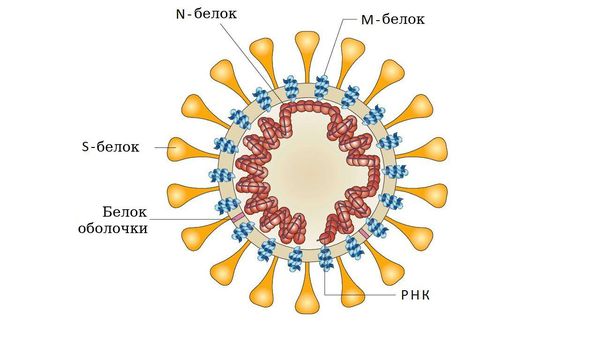
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:

Антибиотики. Что касается антибиотиков, то в настоящее время их применение ограничено очень четкими показаниями, противопоказаниями, возрастом больного и т.д. Кроме того, антибиотики, особенно при бесконтрольном, частом применении, способствуют образованию новых, трудно поддающихся лечению штаммов вредных бактерий. Обычно на фоне лечения антибиотиками принято назначать биопрепараты – живые микробы, составляющие кишечной микрофлоры человека. Но существует мнение, что антибиотик губительно действует и на эти бактерии и такая терапия не приносит желаемого результата.
Вспомогательные средства. В лечении простуды любого происхождения используются средства симптоматической терапии, действие которых направлено против симптомов болезни. Они называются вспомогательными, так как именно помогают облегчить течение простуды. Они не избавляют от причины ОРВИ, а против вирусов работают собственные антитела ребенка.
Чем лечить насморк? При насморке проводят туалет носа с солевыми растворами. Процедура простая, но требует определенных навыков и осторожности. Для этого следует усадить ребенка к себе спиной, предварительно очистить ему нос. У малышей это можно сделать при помощи ватных палочек (у детей до полугода только обычными ватными турундочками), а в старшем возрасте дети уже могут сами высмаркиваться. После этого нужно приподнять подбородок, удерживая лицо ребенка своей ладонью в приподнятом состоянии. С помощью пипетки закапать в оба носовые хода солевой раствор, опустить голову ребенка вперед. Из носа может вылиться часть лекарства, но результат такой процедуры все равно будет достигнут. Если особых рекомендаций педиатра заболевшего ребенка нет, можно пользоваться пипеткой и обычным физиологическим раствором. Но предпочтительнее стерильным раствором на основе морской воды. Заблуждение думать, что промывание носа ребенка вызовет привыкание или сопли сами вытекут. Часть, конечно, может вытечь наружу, но если не очищать нос, высок риск распространения инфекции в ниже лежащие дыхательные пути, развития таких осложнений, как воспаление трахеи, бронхов, легких.
Если насморк обильный, водянистый, мучительный, сопровождается заложенностью носа, применяют сосудосуживающие препараты (на основе оксиметазолина, ксилометазолина) в виде капель перед сном, перед прогулкой с ребенком. Это помогает малышу хорошо отдохнуть во сне, не просыпаясь, а на прогулке нормально дышать носом, не захватывая ртом холодный воздух. Не следует проводить закапывания в нос ребенку в лежачем состоянии, поскольку высока вероятность изменения давления при такой манипуляции и есть риск возникновения отита. Все закапывания необходимо проводить сидя. Использование специальных препаратов в виде софта (спрей с ограниченным давлением струи) следует проводить с большой осторожностью, поскольку тоже есть риск под давлением способствовать распространению инфекции.
Жаропонижающие средства. Зачастую возникают вопросы по поводу применения жаропонижающих средств, для детей – это препараты на основе парацетамола или ибупрофена, для малышей - в сиропе, свечах. Следует отметить, что если нет особых рекомендаций на этот счет, снижать необходимо температуру выше 38,3 – 38,5°С. Если ребенок чувствует себя неплохо, играет, сохранен аппетит, и, вообще, температуру переносит хорошо, жаропонижающее препараты можно не применять. Если родители видят, что состояние ребенка плохое, он отказывается от еды и питья, становится вялым, возникает рвота, головная боль, температура повышается дальше, можно начать давать жаропонижающие и при невысокой температуре.
Как лечить кашель? Вопросы про кашель являются самыми частыми и порой самыми сложными на педиатрическом приеме по поводу ОРВИ. Лучше всего, если врач динамически наблюдает кашляющего ребенка. При этом специалист может отличить изменения оттенка голоса, лающий компонент, сухой или влажный кашель, хрипы, локализацию хрипов. Если педиатр рекомендует сделать рентгеновский снимок, не следует отказываться от такого обследования, это поможет поставить правильный диагноз и назначить адекватное лечение. В настоящее время при лечении кашля широко применяются ингаляционные препараты – через специальный прибор – ингалятор. Такая тактика снижает системное воздействие лекарства на организм ребенка, где препарат достигает точки своего приложения - крупных и средних бронхов, и даже альвеол. Ингаляторы можно использовать с самого рождения ребенка, но необходимо обратить внимание на тип прибора, рекомендованные для него лекарственные вещества, их дозировки и кратность применения.
Действия до прихода врача
Иногда, особенно в сезон высокой заболеваемости гриппом и простудой, возникают затруднения с визитом врача, приходится ждать приема, врач не успевает прийти так быстро, как хотелось бы родителям. Есть такие меры, которые можно предпринять до прихода специалиста. Нужно померить температуру ребенку и данные о проведенной термометрии записать в дневничок, который затем показать доктору. Если температура высокая, не следует кутать или даже тепло одевать ребенка. Дома вообще можно раздеть до нижнего белья. Одноразовый подгузник с младенцев тоже рекомендовано снять. Не стоит забывать про физические методы охлаждения - можно обтирать прохладной водой, на голову, живот, места магистральных сосудов можно положить смоченную водой ткань. Следует обильно дробно поить заболевшего ребенка, даже если отказывается пить, необходимо постоянно предлагать из чайной ложечки, смачивать губы.
Не бывает ребятишек, которые не болеют. Болеют все, только одни часто, а другие не очень. Главное помнить, что любые лекарственные средства должны назначаться врачом на очном приеме, после осмотра.
Читайте также:

