Инфекция жидкость за маткой
Обновлено: 24.04.2024
Свободная жидкость в брюшной полости женщины, за маткой, часто обнаруживается на УЗИ. Если жидкости немного, ее наличие не считается патологией. Часто жидкость скапливается после месячных либо при овуляции. Но в некоторых случаях жидкость за маткой на данных УЗИ должна стать причиной беспокойства.
Причины скопления жидкости за маткой
Жидкость может оказаться в полости за маткой и визуализироваться на УЗИ по целому ряду причин. Некоторые из них носят естественный характер и не представляют опасности для здоровья. Но в норме жидкости за маткой и в ее шейке быть не должно, поэтому, если она появляется на УЗИ, нужно обязательно проконсультироваться со специалистом.
Что означает жидкость за маткой на УЗИ?
Наличие жидкости за маткой в достаточном для отображения на УЗИ количестве может говорить о внутреннем кровотечении либо о воспалительных процессах. В первом случае в брюшной полости будет скапливаться кровь, во втором – экссудативная жидкость. Нормальным считается небольшое количество жидкости за маткой, если УЗИ показало значительный объем, это может говорить о серьезных заболеваниях матки или других органов малого таза.
Причины скопления жидкости
Иногда жидкость за маткой появляется вследствие внематочной беременности, в этом случае на УЗИ не обнаруживается в полости матки плодное яйцо. Однако тест пациентки на беременность покажет положительный результат.
Также жидкость в полости за маткой на УЗИ диагностируют из-за эндометриоза. Заболевание характеризуется разрастанием ткани эндометрия за пределы матки. Клетки эндометрия кровоточат в дни менструации, что становится причиной появления крови в брюшной полости.
Кроме того, жидкость за маткой обнаруживается на УЗИ при гнойном сальпингите, эндометрите, разрыве яичника или его кисты. Большой объем жидкости говорит о более серьезных заболеваниях, таких как злокачественные опухоли яичников и ряд других патологий (сердечная или почечная недостаточность, цирроз печени), а также об обильных внутренних кровотечениях при травмах в области живота.
Жидкость за маткой при овуляции
При разрыве доминантного фолликула его содержимое попадает в забрюшинное пространство. При этом специалист может обнаружить немного жидкости вокруг матки на изображении УЗИ. Вскоре после овуляции она рассосется без лечения и последствий для здоровья .
Жидкость за маткой при воспалении
Иногда воспалительные процессы вызывают появление экссудативной жидкости в брюшной полости и за маткой, УЗИ позволяет надежно диагностировать ее. Как правило, это происходит из-за разрыва пиосальпинкса – скопления гноя в просвете фаллопиевых труб. Если УЗИ показало жидкость в матке, возможно воспаление мочеполовых органов.
Воспалительный процесс сопровождается повышением температуры и болями внизу живота. Если диагноз подтвердится, специалист может назначить лечение лекарствами (антибиотиками) либо рекомендовать провести операцию.
Как проходит процедура УЗИ?
Процедура проходит трансабдоминально или трансвагинально. Пациентка занимает горизонтальное положение на кушетке, специалист наносит на живот гель и начинает водить по нему датчиком, затем возможно трансвагинальное исследование. Процедура длится не более 15 минут.
Расшифровка результата
Определить точный объем жидкости за маткой по данным УЗИ бывает сложно из-за двухмерности изображения. Кроме того, жидкость растекается между органами, что также затрудняет определение ее точного объема. В современной медицине принято выделять высоту образования, соотнося с ним объем жидкости. При высоте до 10 мм объем жидкости считается незначительными, от 10 до 50 мм – умеренным. При высоте свыше 50 мм объем жидкости за маткой, диагностированный с помощью УЗИ, считается значительным.

Воспалительные заболевания в малом тазе – это инфекция женских репродуктивных органов. Как правило, патология вызывается бактериями, передающимися половым путем, которые перемещаются из влагалища в сторону матки и верхних органов репродуктивной системы. Заболевание также известно как воспаление таза или воспалительное заболевание тазовых органов.
Что такое воспаление органов малого таза?
Воспаление тазовых органов – это инфекция женских репродуктивных органов. Многие женщины сначала не наблюдают никаких симптомов воспалительного заболевания или не хотят начинать лечение, думая, что все пройдет само. Из-за этого болезнь переходит в хроническое состояние, после чего проблема всплывает, когда женщина испытывает трудности с беременностью или чувствует хроническую боль в области таза.
Симптомы воспаления органов малого таза у женщин
Воспаление органов малого таза в большинстве случаев не вызывает никаких симптомов. Бессимптомное воспаление органов малого таза норма, когда инфекция была вызвана хламидиозом.
В остальных случаях наиболее распространенные симптомы:
- боль внизу живота и тазовой области;
- обильные выделения из влагалища с неприятным запахом;
- нерегулярные менструальные кровотечения;
- боль, ощущаемая во время полового акта;
- боли в пояснице;
- лихорадка, усталость, диарея, рвота;
- боль, ощущаемая при мочеиспускании;
- проблемы с мочеиспусканием.
Воспаление органов малого таза – причины
- Незащищенный половой акт . Повышает риск развития венерических заболеваний и, следовательно, развития воспалительных заболеваний органов малого таза.
- Некоторые методы контрацепции. Могут влиять на вероятность развития воспалительного заболевания органов малого таза. Внутриматочная спираль может увеличить риск заболеть, в то время как использование презервативов снижает такую опасность. Использование противозачаточных таблеток без других форм защиты не гарантирует никакой защиты от заболеваний, передаваемых половым путем, но повышают защиту от развития воспалительных заболеваний органов малого таза, делая цервикальную слизь плотнее и тем самым препятствуя попаданию бактерий в верхние половые пути.
- Гинекологические манипуляции. Бактерии также могут проникать в половые пути во время процедуры введения внутриматочной спирали, родов, выкидыша, аборта, биопсии слизистой оболочки матки, включающей взятие небольшого кусочка ткани, выстилающей матку, для лабораторного анализа.
Малый таз – факторы риска
Факторы, повышающие риск развития воспалительных заболеваний органов малого таза:
Осложнения воспалительных заболеваний органов малого таза
Нелеченное воспаление органов малого таза может вызвать рубцевание и накопление инфицированной жидкости и образование абсцессов в фаллопиевых трубах, тем самым повреждая репродуктивные органы.
Воспаление органов малого таза и внематочная беременность
Воспаление органов малого таза — одна из основных причин внематочной беременности. При воспалении оплодотворенная яйцеклетка часто не способна проникнуть в матку через фаллопиевую трубу. Внематочная беременность может спровоцировать массивное и опасное для жизни кровотечение и поэтому требует немедленного хирургического вмешательства.
Воспаление органов малого таза и бесплодие
Воспаление органов малого таза может повредить репродуктивные органы и стать причиной бесплодия, то есть невозможности забеременеть. Чем чаще женщине приходилось сталкиваться с воспалением таза, тем больше риск бесплодия. Отсрочка лечения инфекции также резко повышает опасность бесплодия.
Воспаление органов малого таза и хроническая боль в области таза
Многие женщины, страдающие бессимптомным воспалением органов малого таза, испытывают хроническую тазовую боль. Эта боль может длиться в течение многих месяцев или даже лет. Спайки у фаллопиевой трубы и других органов таза могут вызвать боль во время полового акта, физических упражнений или овуляции.
Диагностика воспалений у женщин
Диагностика воспалительного заболевания органов малого таза проводится на основании симптомов (при их наличии), а также посредством тазового обследования, анализа выделений из влагалища и влагалищного посева или анализа мочи.
Во время тазового осмотра гинеколог использует ватные тампоны для взятия образцов из влагалища и шейки матки. Затем образцы отправляются в лабораторию, где определяется тип микробов, вызывающих инфекцию.
Чтобы подтвердить диагноз или определить размер воспаления, гинеколог может также назначить другие анализы:
- УЗИ органов малого таза – позволяет визуализировать репродуктивные органы;
- биопсия слизистой оболочки матки – во время которой врач берет небольшой фрагмент ткани, выстилающей матку;
- лапароскопия – через небольшой разрез в брюшной полости врач вводит внутрь камеру, позволяющую рассмотреть все органы матки.
Лечение воспаления органов малого таза
Необходимо обратиться к гинекологу в момент появления симптомов воспалительного заболевания органов малого таза:
- значительные боли внизу живота;
- рвота;
- признаки шока, в том числе обмороки;
- лихорадка (температура тела выше 38,3°C).
В момент наблюдения за симптомами воспалительного заболевания органов малого таза обязательно необходимо обратиться к врачу. Визит в кабинет гинеколога также показан, если симптомы не слишком выражены, но сохраняются в течение длительного времени.
Неприятный запах, боль при мочеиспускании или кровотечение между менструальными циклами могут быть связаны с инфекцией, передающейся половым путем. При появлении этих симптомов необходимо обязательно прекратить половую жизнь и немедленно обратиться к врачу. Своевременное начало правильного лечения венерических заболеваний затормозит развитие воспалительных заболеваний органов малого таза.
Стандартный метод лечения воспалительных заболеваний органов малого таза — антибиотикотерапия. Гинеколог может принять решение о назначении антибиотиков до получения результатов лабораторных анализов. При необходимости антибактериальная терапия будет модифицирована после подтверждения диагноза и определения конкретного вида бактерий, вызывающих заболевание.
Гинеколог может также назначить обезболивающие и рекомендовать постельный режим. Половых контактов следует избегать до окончания лечения и подтверждения полного выздоровления.
Как предотвратить?
Чтобы снизить риск развития воспалительного заболевания органов малого таза, следует следовать следующим советам.
Займитесь безопасным сексом – используйте презервативы каждый раз и ограничьте количество партнеров.
Сдать анализы – если вы подверглись венерической инфекции, запишитесь на прием в офис и выполните необходимые анализы. При необходимости согласуйте с врачом график регулярного скрининга. Раннее выявление и лечение венерических заболеваний дает гораздо больше шансов избежать воспалительных заболеваний органов малого таза.
Попросите своего партнера пройти тестирование — если у вас есть воспаление таза или другое венерические заболевания, попросите своего партнера пройти тестирование и, возможно, лечить их. Таким образом, вы ограничиваете распространение венерических заболеваний, а также снижаете риск рецидива воспалительных заболеваний органов малого таза.
Прекратите промывание влагалища – полоскание нарушает очень тонкий бактериальный баланс во влагалищной среде.
Что такое эндометрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Делеске И. А., гинеколога со стажем в 9 лет.
Над статьей доктора Делеске И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Эндометрит — это воспаление внутреннего слоя матки (эндометрия), которое приводит к изменению его функций. Возникает в результате заражения этой области микробами, вирусами и грибковыми инфекциями.
Эндометрит — одно из наиболее распространенных гинекологических заболеваний. По данным зарубежных источников, распространенность эндометрита составляет 20% в популяции, отечественные авторы указывают до 60-70%, чаще всего болеют женщины репродуктивного возраста [9] [11] . Стабильный рост заболеваемости отмечается последние 20-30 лет [1] [10] . Часто встречается в сочетании с ранним началом половой жизни, отсутствием контрацепции, абортами, наличием хронических воспалительных заболеваний нижнего отдела репродуктивного тракта. [7] [8] .
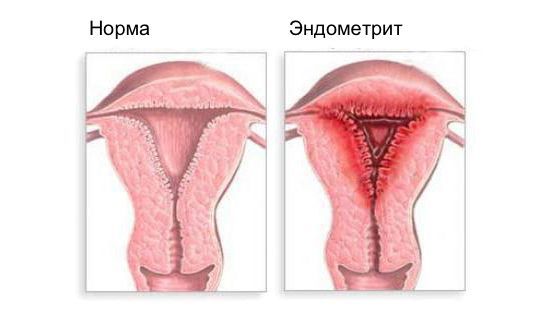
Эндометрит часто является причиной бесплодия, привычного невынашивания (два и более выкидыша в анамнезе), нарушения менструального цикла, осложнений беременности, родов и послеродового периода, неудачных попыток ЭКО, гиперпластических заболеваний эндометрия и сексуальных проблем [1] .
Чем эндометрит отличается от эндометриоза
Эндометриоз — это разрастание эндометриоидной ткани. Эндометриоз может поражать полость матки, её оболочки, маточные трубы, яичники, брюшину и области вне половых органов. Эндометритом же называют воспаление внутреннего слоя матки.
Причины эндометрита
В женском репродуктивном тракте присутствуют различные микроорганизмы, среди которых преобладают Lactobacillus spp. Эндометрит чаще ассоциирован с чрезмерным размножением бактерий Enterobacter, Enterococcus, Streptococcus, Staphylococcus, Ureaplasma, Mycoplasma.
Эндометрит вызывают также вирусные инфекционные агенты: вирус герпеса, цитомегаловирус, вирус папилломы человека, энтеровирусы и аденовирусы.
Возможен эндометрит специфической этиологии: гонорейный, туберкулезный, актиномикотический (грибковая инфекция) и неспецифический. [8] [7] [10] .
Риск развития эндометрита увеличивают:
- манипуляции в полости матки — аборты, выскабливания, метросальпингография (контрастное рентгенологическое исследование полости матки и проходимости фаллопиевых труб), введение внутриматочного контрацептива, инсеминация (введение спермы), ЭКО;
- заболевания мочевыделительной системы;
- операции на органах малого таза;
- послеродовые гнойно-воспалительные осложнения;
- другие гинекологические заболевания (хронический сальпингоофорит, цервицит, гиперплазия эндометрия, полип эндометрия);
- частая смена половых партнеров;
- незащищенные половые связи;
- предшествующие прерывания беременности;
- кесарево сечение до 28 недель гестации;
- длительный безводный период в родах;
- ручное отделение плаценты;
- инвазивные исследования для пренатальной диагностики;
- длительное ношение внутриматочного контрацептива.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эндометрита
Воспаление может протекать в острой и хронической форме. Чаще всего симптомы эндометрита появляются на четвёртый день после инфицирования. При острой форме эндометрита отмечаются общие симптомы воспаления, такие как слабость, быстрая утомляемость, повышение температуры тела, изменения в общем анализе крови (сдвиг лейкоцитарной формулы влево и повышение СОЭ).
К локальным симптомам острого эндометрита можно отнести:
- периодические умеренные или острые тянущие боли внизу живота, иногда отдающие вниз спины и в пах;
- жидкие гноевидные выделения из половых путей с неприятным запахом (возможно с примесью крови);
- диспареуния (боль при половом акте).
При отсутствии правильного и своевременного лечения эндометрита в течении 10 дней возможен переход в хронический воспалительный процесс. При этом держится повышенная температура, появляются новые симптомы:
- нарушение менструального цикла, мажущие кровянистые выделения в середине цикла;
- привычное невынашивание беременности;
- серозно-гнойные выделения из половых путей;
- ноющие боли внизу живота;
- боль во время секса [3][5][8] .
Течение острого послеродового эндометрита более тяжёлое, проявляется в следующих симптомах:
Эндометрит при беременности
Эндометрит препятствует имплантации плодного яйца, из-за чего оно может отторгнуться полностью или возникнет нарушение процессов имплантации. В дальнейшем это может привести к выкидышу или замершей беременности.
Если воспалительный процесс усиливается, может развиться хориоамнионит — воспаление плаценты, которое приводит к разрыву плодных оболочек, излитию околоплодных вод и преждевременным родам.
Чтобы избежать возможных осложнений, женщинам с хроническим эндометритом при планировании беременности необходимо пройти комплексное лечение.
Патогенез эндометрита
На начальном этапе воспаления инфекционный агент (бактерии, вирусы или грибки) внедряется в слизистую оболочку матки. Начинается выработка медиаторов воспаления, которая приводит к нарушению микроциркуляции крови в его очаге. Миграция лейкоцитов в зону повреждения, активация нейтрафилов и макрофагов ведёт к активной выработке цитокинов и перекиси водорода, запуску перекисного окисления липидов с повреждением мембран клеток. В это время на фоне повышенной выработки цитокинов и факторов роста происходит деградация матрикса клеток. Нарушение микроциркуляции крови приводит к развитию локальной ишемии и гипоксии ткани, которые затем активируют процессы склерозирования. При длительной стимуляции иммунной системы происходит её истощение и появление аутоиммунных реакций.
В 95% случаев эндометрит является первичным — патогенные микроорганизмы попадают в полость матки восходящим путём, при половом контакте или гинекологических манипуляциях . В 5% случае эндометрит носит вторичный характер: инфекция попадает в эндометрий гематогенным путем, либо же лимфогенным или нисходящим путём (с верхних отделов репродуктивного тракта).
При длительности воспалительного процесса более 2 месяцев можно расценивать его как хронический процесс. Развиваются изменения в структуре и функции ткани, происходит нарушение пролиферации (деления клеток) и физиологической циклической трансформации эндометрия. В связи с этим возможно нарушение нормальной имплантации эмбриона при беременности.
Существует аутоиммунная теория патогенезе хронического эндометрита. Она говорит о том, что при длительном воздействии инфекционного агента на иммунную систему происходит вторичное повреждение эндометрия. При этом нарушается процесс апоптоза (запрограммированной гибели клетки) [11] .
Классификация и стадии развития эндометрита
Эндометрит можно разделить на острую и хроническую форму.
Острый эндометрит возникает при абортах, диагностических манипуляциях, выскабливании, развивается быстро, воспаление сопровождается острыми или ноющими болями и повышением температуры. Наиболее частый путь инфекции при нём — восходящий. Распространение инфекции из влагалища в верхние отделы репродуктивного тракта происходит при несостоятельности барьера шейки матки. Воспаление может локализоваться в эндометрии, а также переходить на миометрий. При несвоевременном и неполноценном лечении возможно развитие пельвиоперитонита (воспаление оболочки брюшины в области малого таза).
Отдельно выделяется острый послеродовый эндометрит — начинается на 2-4 сутки после родов, ему может предшествовать хориоамнионит (инфицирование оболочек плода и жидкости).
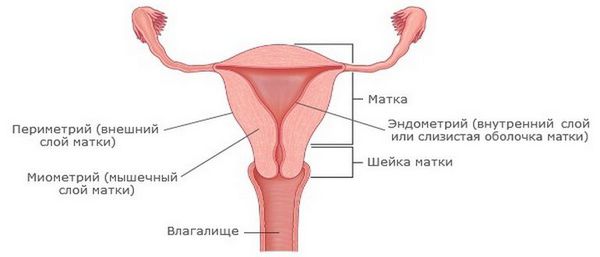
При хроническом эндометрите симптоматика сглажена. Характерны периодические обострения и рецидивы после переохлаждения и воспаления другой локализации урогенитального тракта.
По клиническим проявлениям эндометрит подразделяется на клиничеcки выраженную и субклиническую форму.
По характеру воспалительного процесса эндометрит можно разделить на:
- Катаральную форму (поражение поверхностных слоев слизистой оболочки матки и выделение слизистого экссудата).
- Катарально-гнойную форму.
- Гнойную форму.
- Некротическую форму.
- Гангренозную форму.
По морфологическим признакам:
- Атрофический эндометрит — наблюдается атрофия желез эндометрия, фиброз стромы, инфильтрация лимфоидными элементами;
- Кистозный эндометрит — сдавление протоков желез фиброзной тканью, образование кистозных элементов в эндометрии;
- Гипертрофический эндометрит — характеризуется гипертрофией желез эндометрия в результате хронического воспаления [5] .
Осложнения эндометрита
Осложнения у эндометрита могут быть достаточно серьёзными.
Метротромбофлебит (тромбоз тазовых вен) развивается через 2-3 недели от начала заболевания эндометритом. Пациентки отмечают общие симптомы воспаления, сохраняющуюся повышенную температуру тела, тянущие или острые боли внизу живота, выделения из половых путей [1] [2] .
Параметрит — воспаление околоматочной клетчатки. После внедрения инфекционного возбудителя в параметрий возможно образование диффузного воспалительного инфильтрата. При отсутствии лечения происходит нагноение и переход в хроническое течение. При переходе на всю клетчатку развивается пельвиоцеллюлит (воспаление клетчатчки малого таза) [2] [9] [10] .
Пельвиоперитонит — воспаление выходит за пределы матки, в процесс вовлекаются листки брюшины. Пациентки отмечают резкое повышение температуры, симптомы интоксикации, тошноту, рвоту, интенсивные боли внизу живота (основная локализация ниже пупка), симптом раздражения брюшины ( резкое усиление боли в животе при быстром надавливании и снятии руки).
Сальпингоофорит — воспалительный процесс в маточных трубах и яичнике. Наиболее частые осложнения при несвоевременном лечении: пиовар (гнойное воспаление яичника) и туюоовар (формирование единого гнойного конгламерата из воспаленного яичника и маточной трубы). Все вышеперечисленные осложнения требуют оперативного лечения [2] [9] [10] .
Другими осложнениями могут быть бесплодие, нарушение менструального цикла, выкидыши, внематочная беременность, спаечный процесс в малом тазу [1] [2] [3] .
В некоторых случаях возникает септический шок — угрожающее жизни осложнение, в условиях которого критически нарушается кровоснабжение тканей и клеточный метаболизм. Главные симптомы сепсиса — высокие показатели температуры тела, симптомы интоксикации, снижение давления и тахикардия, изменения в общих анализах крови, обильное потоотделение, спутанность сознания [8] [9] .
Диагностика эндометрита
Диагностика хронического эндометрита должна быть основана на комплексном подходе анализа жалоб пациентки, анамнеза, симптомов, результатов эхографических исследований, лабораторной диагностики, данных морфологического исследования эндометрия и иммунного статуса.
Пайпель-биопсия эндометрия
Хронический эндометрит диагностируют прежде всего с помощью морфологического исследования [8] .
Гистологический материал получают при выскабливании стенок полости матки под контролем гистероскопа или пайпель-биопсии. Пайпель-биопсия — это получение гистологического материала с помощью тонких канюль при аспирации (удалении) эндометрия. Данный метод имеет большую диагностическую ценность в амбулаторных условиях.
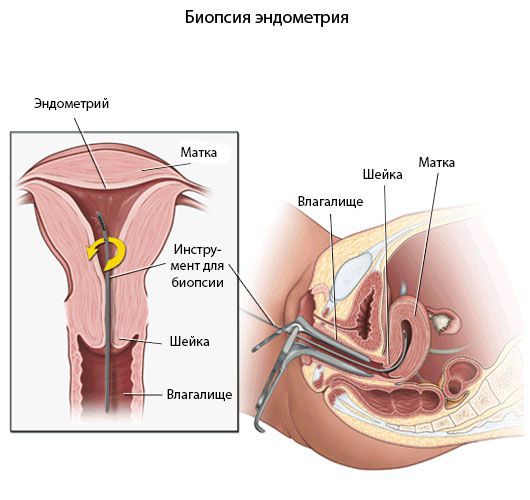
Критериями хронического эндометрита является наличие очаговых или диффузных лимфоидных инфильтратов, склероз стенок спиральных артерий, фиброз стромы и наличие плазматических клеток. При этом к абсолютным признакам хронического эндометрита относят плазматические клетки.
Микробиологическое исследование
Микробиологические посевы используются для выявления возбудителя воспалительного процесса.
Иммуногистохимическое исследование
Иммуногистохимическое исследование при эндометрите заключается в исследовании биоптата слизистой оболочки матки с целью определения мембранного белка, который является маркером плазматических клеток. Информативность гистологического исследования при этом возрастает до 85-90%, можно установить и иммунный характер повреждения эндометрия [5] [7] [8] .
УЗИ при эндометрите
При эхографии (УЗИ) хронический эндометрит определяют по:
- изменениям в структуре эндометрия;
- участкам повышенной эхогенности различной формы и величины в зоне М-Эхо;
- наличию сниженной эхогенности в эндометрии;
- наличию жидкости в полости матки;
- присутствию мелких кальцинатов 1-3 мм в эндометрии;
- участкам фиброза в эндометрии разной степени;
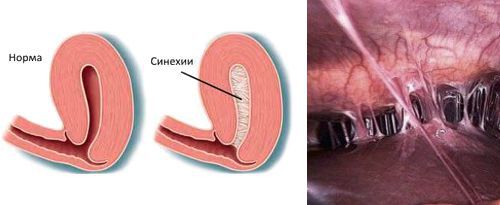
- наличию внутриматочных синехий.
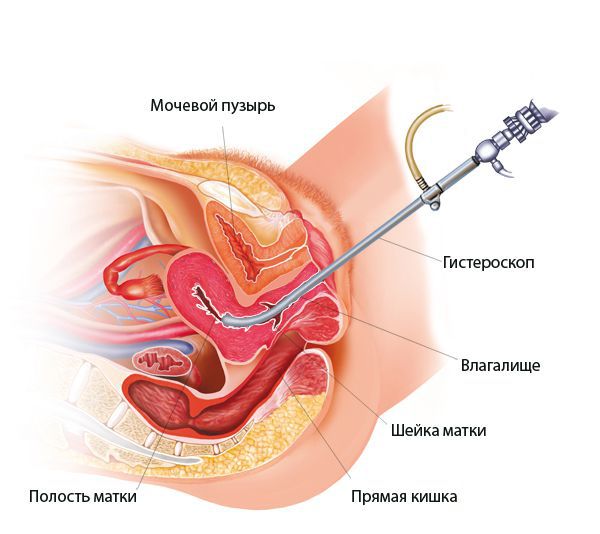
Гистероскопия при эндометрите
При гистероскопии определяются следующие признаки хронического эндометрита: гиперемия слизистой оболочки матки, неровномерная толщина эндометрия, полипообразные образования, кровоизлияния, очаговая гиперплазия эндометрия.
Лечение эндометрита
Лечение эндометрита на первом этапе заключается в устранении бактериального или грибкового возбудителя, а для эндометрита вирусной этиологии — снижении вирусной нагрузки [7] . Для этого проводят комплексное лечение, включающее в себя антибактериальную терапию, анаэробные средства, противовоспалительные и противовирусные лекарственные средства [5] [6] [8] .
Второй этап заключается в восстановлении рецептивности эндометрия и его функциональности. Успешное восстановление рецепторного аппарата эндометрия должно происходить без снижения пролиферации (размножения, разрастания) клеток. Устраняются последствия ишемии, склеротические процессы, восстановливается отток крови. Длительность и объёмы терапии зависят от тяжести воспалительного процесса и сопутствующей гинекологической патологии. После проведения основных этапов лечения необходим курс реабилитации (физио-терапевтическое лечение) [7] [8] [10] .
Иммуностимулирующую терапию применяют при комплексном лечении хронического эндометрита, если выявлена вирусная инфекция: вирус папилломы человека, герпеса, Эпштейна — Барр, цитомегаловирус.
Гормональную терапию используют для подготовки эндометрия, чаще всего перед ЭКО. Для применения гормональных препаратов необходимо гистологическое подтверждение патологии эндометрия.
Контрольные критерии эффективности терапии хронического эндометрита:
- допплерометрическое исследование сосудов матки с ЦДК во 2 фазу менструального цикла;
- определение ангиогенных факторов;
- клиническое улучшение.
Рекомендации по диагностике и лечении эффективны лишь у половины больных, а частота рецидивов остается на уровне 25 % [13] .
Прогноз. Профилактика
При своевременном и полноценном лечении прогноз благоприятный. Пациентки отмечают улучшение состояния в течении двух суток. При запоздалом лечении эндометрита возможно развитие септического шока.
Что такое киста параовариальная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Т. С., гинеколога со стажем в 9 лет.
Над статьей доктора Соловьевой Т. С. работали литературный редактор Юлия Липовская , научный редактор Антон Ильин и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Параовариальная киста (paraovarian cyst) — это доброкачественное полостное образование рядом с яичником, заполненное жидкостью.
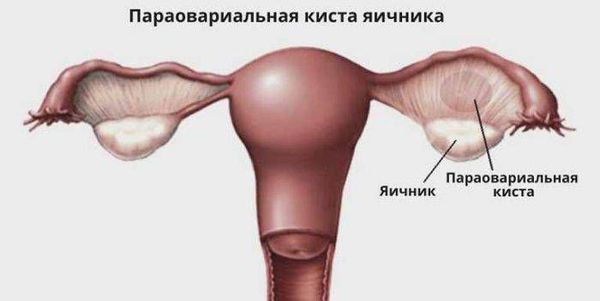
Параовариальная киста образуется из надъяичникового придатка, который расположен между яичником и трубой в широкой маточной связке. А натомически он не связан с яичником.
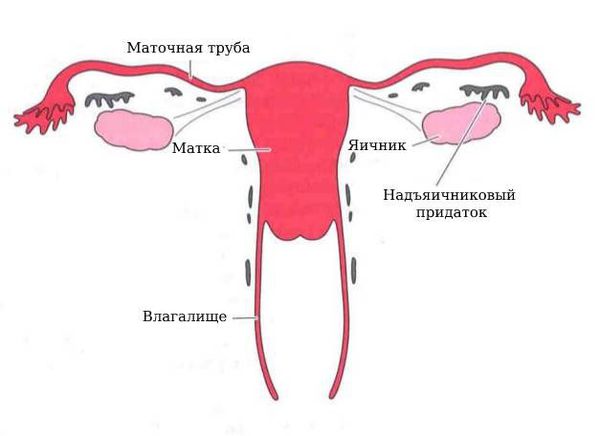
Параовариальная киста — это тугоэластическое гладкостенное округлое однокамерное образование. Стенки кисты тонкие, в среднем 1 мм. Внутри киста выстлана однорядным эпителием: плоским, кубическим или цилиндрическим. Полость заполнена серозной (прозрачной) жидкостью, которая содержит большое количеством белка и немного муцина.
Размеры кисты могут быть разными: от небольших (5–10 мм) до гигантских, занимающих всю брюшную полость [4] . При размере кисты 4–5 см и более сверху на ней распластана маточная труба. Снизу и сзади, как правило, находится яичник. Обычно киста кровоснабжается сосудами маточной трубы.
Такое образование малоподвижно, растёт медленно за счёт накопления жидкости, которая вырабатывается стенками кисты.
Чаще всего заболевание протекает бессимптомно и выявляется при ультразвуковом исследовании (УЗИ) органов малого таза или в ходе операции. Если киста большая, гинеколог может обнаружить её во время планового осмотра. При образованиях более 5 см женщины жалуются на ноющую боль в животе (в 62 % случаев), при осложнениях (перекруте ножки кисты, надрыве капсулы, нагноении и др.) боль становится резкой [11] .
Параовариальные кисты очень редко перерождаются в рак, в истории описано всего несколько таких случаев [7] .
Распространённость
Кисты выявляются у женщин всех возрастов, но чаще обнаруживаются в 30–40 лет. Среди образований придатков такие кисты составляют около 5–20 % [11] . Ч астота параовариальных кист среди детей и подростков, согласно одному из исследований, составляет 7,3 % [3] . Точная заболеваемость неизвестна из-за частого бессимптомного течения.
Причины параовариальных кист
Причины возникновения этих кист неизвестны. Они формируются на этапе эмбриогенеза, т. е. внутриутробно. В течение жизни в них постепенно накапливается жидкость и они медленно растут.
Факторы, способствующие росту параовариальных кист, продолжают изучаться. Установлено, что кисты растут быстрее при ожирении [5] . Прямая связь с гормональным влиянием не доказана. Однако наблюдения показывают более активный рост параовариальных кист в постпубертатном периоде и во время беременности, что косвенно указывает на чувствительность к половым гормонам [6] .
Другие факторы, при которых киста может увеличиваться:
- воспаление придатков матки (оофориты, аднекситы);
- инфекции, передающиеся половым путём;
- эндокринные заболевания (например, гипотиреоз);
- раннее половое созревание (начало менструаций в 11 лет и ранее);
- бесконтрольная гормональная контрацепция: приём препаратов без консультации и контроля врача; злоупотребление препаратами для экстренной контрацепции [1] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы параовариальной кисты
Большинство параовариальных кист небольшие и бессимптомные. Жалобы появляются, когда киста увеличивается до 4–5 см в диаметре и больше. Она начинает давить на соседние органы и менять их нормальное анатомическое соотношение.
Большая киста может вызывать периодические ноющие или распирающие боли внизу живота, в боку, крестце или пояснице. Такая боль не связана с менструацией или переовуляторным периодом в середине цикла (2 – 3 дня до и после овуляции). Она иногда усиливается при физической активности и нагрузке, проходит самостоятельно.

Если киста давит на мочевой пузырь или кишечник, нарушается мочеиспускание, появляются запоры или частые позывы к дефекации. Иногда женщины чувствуют боль при половом контакте [1] .
Патогенез параовариальной кисты
Закладка параовариальных кист происходит внутриутробно. При нормальном развитии эмбриона на втором месяце внутриутробной жизни в тазовой его части образуется Вольфов проток (эмбриональный орган — проток первичной почки). У мужчин он преобразуется в каналец придатка яичка и семявыносящий проток. У женщин редуцируется и остаётся в виде надъяичникового придатка, который состоит из сети поперечных канальцев и продольного протока придатка.
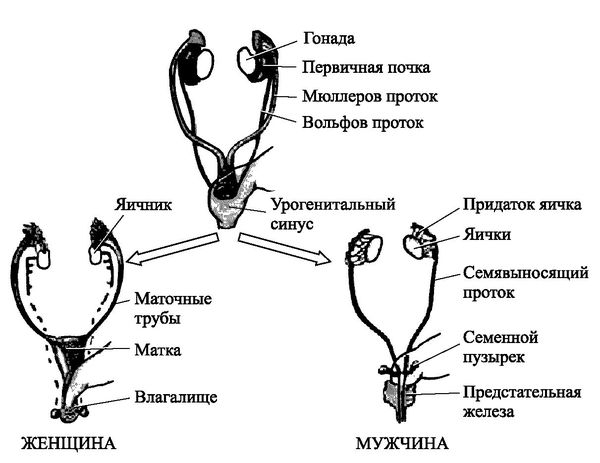
Из-за нарушений внутриутробного развития (что их вызывает, пока неизвестно) канальцы надъяичникового придатка остаются недоразвитыми, а выводящие протоки вовсе могут отсутствовать. Из-за этого жидкость, которую вырабатывают канальцы, не выводится. Накапливаясь, она растягивает стенки канальцев или протока, так формируется параовариальная киста [8] .
Классификация и стадии развития параовариальной кисты
По локализации:
- Правосторонняя параовариальная киста. Такие кисты в большей степени склонны к росту и осложнениям, поскольку с этой стороны более активное кровоснабжение.
- Левосторонняя параовариальная киста.
- Двусторонние кисты. Встречаются крайне редко.
В зависимости от размеров:
- Малого размера — менее 2,5 мм.
- Средних размеров — от 2,5 до 5 см.
- Крупная — более 5 см. Чаще всего имеет ножку, поэтому риск перекрута у крупной кисты выше.
По степени подвижности:
- Подвижные. Почти все параовариальные кисты подвижны: они смещаются вместе с маткой.
- Неподвижные. К ним относятся очень большие образования и опухоли с инфильтративным ростом.
По течению:
Осложнения параовариальной кисты
При интенсивной физической нагрузке, подъёмах тяжестей, резких изменениях положения тела параовариальная киста может осложняться перекрутом ножки или разрывом капсулы.
Перекрут ножки кисты. При этом осложнении пережимаются сосуды, питающие ткани кисты и маточной трубы, которая находится рядом. Нарушается кровообращение, ткани не получают достаточно кислорода и питательных веществ и начинают отмирать.
Когда ножка кисты не выражена, возможен перекрут параовариальной кисты вместе с маточной трубой и яичником. В этом случае также нарушается приток крови, что грозит некрозом (омертвением) этих органов.
Нагноение параовариальной кисты. Причина этого осложнения — болезнетворная микрофлора, которая может попасть в кисту из какого-либо очага воспаления в организме лимфогенным или гематогенным путём (с током лимфы или крови). Нагноение проявляется повышением температуры тела до 38–39 °C , интоксикацией, резкой разлитой болезненностью в животе, иногда с учащённым стулом или рвотой.
Все эти осложнения требуют экстренной госпитализации и оперативного лечения в объёмах, диктуемых клинической ситуацией.
Внематочная беременность и бесплодие. Большая параовариальная киста (более 5–6 см) может быть причиной внематочной беременности и бесплодия из-за трубного фактора. Киста находится рядом с маточной трубой. Увеличиваясь, киста сдавливает трубу, что нарушает её кровоснабжение. Со временем ишемия (обеднение кровоснабжения) нарастает, и ткани постепенно атрофируются. Из-за этого маточная труба перестаёт нормально функционировать и становится непроходимой [4] .
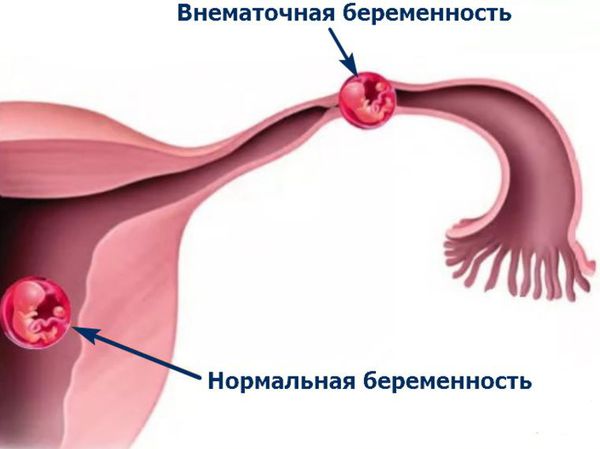
Диагностика параовариальной кисты
Чаще всего параовариальные кисты выявляются случайно при плановых УЗИ, во время операций, в том числе диагностической лапароскопии, или на осмотре у гинеколога, если киста большая.
Осмотр
При бимануальном исследовании на гинекологическом кресле врач может обнаружить над маткой или сбоку от неё округлое безболезненное образование с гладкими контурами, эластической консистенцией и ограниченной подвижностью. Так выявляются кисты размером около 5 см и более.
Инструментальная диагностика
При ультразвуковом исследовании влагалищным или абдоминальным датчиком определяется округлое тонкостенное образование с однородным содержимым, которое выглядит тёмным пятном. Иногда внутри определяется мелкодисперсная взвесь.
Важным критерием, указывающим на параовариальную кисту, является незатронутый яичник, который видно при УЗИ.
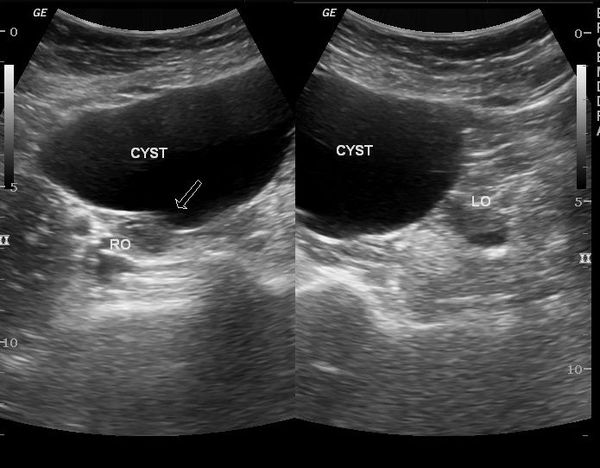
Перегородки в кисте, сосочкообразные выросты и пристеночные включения — неблагоприятные признаки, которые могут указывать на неоплазию (онкопатологию).
Как правило, ультразвукового исследования, проведённого грамотным специалистом, достаточно, чтобы поставить правильный диагноз.
Если по результатам УЗИ не получается точно определить патологию, целесообразно провести магнитно-резонансную томографию (МРТ) малого таза.
Дифференциальная диагностика
Параовариальную кисту нужно отличить от яичниковых образований (истинных опухолей и кист). Они отличаются по биологическому происхождению, клиническому течению и прогнозу.
Также важно отличать такие кисты от внематочной беременности, поскольку она требует срочного оперативного лечения [10] .
Лечение параовариальной кисты
В отличие от функциональных ретенционных кист яичника (фолликулярной кисты или кисты жёлтого тела) параовариальные кисты не исчезают самостоятельно. Поэтому их не лечат терапевтическими методами, т. е. лекарственными препаратами.
Бессимптомные кисты размером до 4 см можно оставить под динамическим наблюдением с УЗИ контролем через 3 месяца, затем через полгода.
Крупные образования, быстро увеличивающиеся или симптомные кисты, а также образования с признаками неоплазии (перегородками, папиллярными выростами, чередованием жидкого и плотного компонента) удаляют хирургическим путём.
Также плановое удаление параовариальной кисты требуется перед планированием беременности путём ЭКО. Это необходимо, чтобы во время беременности избежать таких осложнений, как перекрут ножки кисты, надрыв капсулы и др. При беременности параовариальные кисты могут увеличиваться. К тому же, в циклах ЭКО используется массивная гормональная поддержка, что тоже может повлиять на рост кисты.
Хирургическое лечение подразумевает энуклиацию (вылущивание) кисты, т. е. киста удаляется с сохранением окружающих тканей. Операцию можно провести двумя способами:
- Лапароскопически — через небольшие отверстия (обычно 0,5–1,5 см) в брюшной полости. Этот метод используется чаще.
- Лапаротомически (полостная операция) — через большой разрез брюшной полости.
При неосложнённой параовариальной кисте в ходе плановой операции рассекается передний листок широкой маточной связки и киста вылущивается из межсвязочного пространства. При этом яичник и маточную трубу не затрагивают.
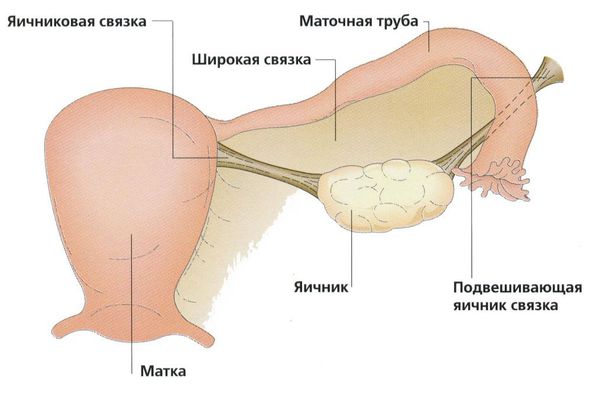
После удаления кисты деформированная маточная труба сокращается и принимает прежнюю форму, если она ещё не атрофировалась.
Иссечённые ткани кисты обязательно направляются на гистологическое исследование. Это необходимо, чтобы подтвердить поставленный диагноз и исключить онкопатологию.
Прогноз. Профилактика
В большинстве случаев при своевременном лечении целостность яичников и маточных труб сохраняется и репродуктивная функция не нарушается.
После хирургического лечения параовариальной кисты рецидивов не отмечается, так как рудиментные ткани, из которых формируется киста, полностью удаляются.
В зависимости от объёма операции и размера кисты период восстановления организма может быть разным, но в большинстве случаев почти сразу можно планировать беременность.
Параовариальная киста и беременность
Небольшая неосложнённая параовариальная киста обычно не препятствует беременности. На ранних сроках такая киста тоже не несёт дополнительных рисков. Но по мере роста плода, кровоснабжение матки усиливается, и киста может увеличиться. Когда матка выходит за пределы малого раза, возрастает риск перекрута ножки кисты. Поэтому ведение беременных пациенток с параовариальной кистой требует динамического контроля за образованием.
Если во время беременности нет экстренных показаний для операции, кисту удаляют после родов.
Способ родоразрешения выбирается в каждом случае индивидуально. Женщина может родить через естественные родовые пути, но в этом случае нужен усиленный контроль, чтобы избежать разрыва капсулы кисты или перекрута её ножки [6] .
Профилактика
Доказанных причин формирования параовариальной кисты пока не выявлено, поэтому для профилактики рекомендуется вести здоровый образ жизни и исключать или сводить к минимуму воздействие вредных факторов.
Так как киста развивается бессимптомно и незаметно для женщины, необходимо проходить профилактические обследования у гинеколога один раз в год. При возникновении болезненных ощущений внизу живота — обращаться к специалисту внепланово.
Предотвратить рост уже существующей кисты сложно. Чтобы уменьшить риск осложнений, следует:
Читайте также:

