Интоксикация от укуса мошки
Обновлено: 24.04.2024
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Наибольшую опасность представляет ужаление перепончатокрылых насекомых, которые могут вызвать серьезные аллергические реакции вплоть до анафилактического шока. Самым частым аллергеном, вызывающим развитие аллергии, является яд ос и пчел, шмели жалят очень редко [2]. Причем шмели и пчелы жалят только в тех случаях, когда бывают спровоцированы.
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
- оказывает прямое стимулирующее влияние на β- и α-адренорецепторы. Преобладание эффекта возбуждения тех или иных адренорецепторов зависит от дозы препарата и уровня регионарного кровотока;
- способен вызвать сильный спазм периферических сосудов, особенно при заболеваниях почек и других внутренних органов;
- при аллергии немедленного типа препятствует высвобождению из тучных клеток и базофилов гистамина, серотонина, брадикинина и других медиаторов воспаления;
- стимулирует метаболизм, повышая потребление кислорода, вызывает развитие ацидоза вследствие накопления молочной кислоты, усиливает липолиз и способствует возникновению гипергликемии в результате стимуляции гликогенолиза;
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Ульяновская область, г. Барыш, ул. Аптечная, д.7
РЕГИСТРАТУРА:
8 (84253) 26-3-54, 26-2-99
Инсульт - это острое нарушение мозгового кровообращения, симптомы которого сохраняются.
Независимая оценка качества:
Полезные сайты












Что делать, если укусила мошка: первая помощь, устранение симптомов.
При поражении языка возникает потребность в срочной госпитализации, в частности, это касается лиц, склонных к аллергической реакции, и маленьких детей.
Укус мошки в ногу, руку, голову вызывает болезненные ощущения, которые усиливаются при расчёсывании. Если под ногтями были остатки загрязнений, то возможно сильное инфицирование с образованием гнойного нарыва.
После укуса мошки возникает большое количество симптомов разной степени выраженности:
- Отёчность пострадавшей зоны и распространение на ближайшие ткани.
- Болевые ощущения в месте укуса.
- Зуд и покраснение.
- Повышение температуры кожного покрова в зоне поражения.
- Озноб и лихорадка.
- Общее плохое самочувствие.
- Появление сыпи, затем волдырей и пузырьков, как характерных признаков острой аллергической реакции.
- Увеличение регионарных лимфоузлов.
- Возникновение инфильтрата (уплотнения) в месте укуса.
- Увеличение размеров шишки и нагноение.
- Онемение пострадавшей зоны.
Признаки укуса мошки могут сохраняться на протяжении недели. При адекватной реакции со стороны организма опухоль постепенно спадает, начиная со второго дня. Конечно же, скорость исчезновения симптоматики зависит от качества проводимого лечения.
Когда укусила мошка, нужно срочно принять меры, которые помогут предотвратить тяжёлые последствия, а именно:
- Поражённую область нужно промыть холодной водой. За исключением области глаз и слизистых оболочек, следует воспользоваться при этом хозяйственным мылом.
- Дождаться, пока кожа высохнет, но не вытирать полотенцем.
- Слегка надавить пальцами на место, куда укусила мошка. Через несколько секунд отпустить.
- С помощью ватного диска и хлоргексидина обработать поражённую область.
- Принять антигистаминный препарат: Супрастин, Кларитин, Цетрин и другие.
- Сделать примочку из слабого содового раствора и ватного диска
Медикаментозное лечение поражённой области после укуса мошки заключается в следующем:
- Приём обезболивающих средств и таблеток от аллергии. Можно использовать Нурофен, который снизит неприятную симптоматику, избавляя от болевых ощущений. Кроме того, показан приём Супрастина, Фенистила, Кларитина, Зодака и Цетрина. Данные антигистаминные препараты способны снизить проявления зуда и жжения, устранить отёк. Их применение необходимо в первые 3 дня после инцидента.
- Нанесение на кожу Судокрема или Левомеколя, которые способствуют быстрому заживлению и снимают воспаление. Процедуру повторять 2 раза в день в течение 5 суток.
- Использование глюкокортикостероидных средств. Через несколько часов после укуса можно нанести Гидрокортизон или Дексаметазон. Подобные составы быстро снимают отёк в зоне локализации воспаления, устраняют симптомы аллергии. Пользоваться такими кремами рекомендуется также не менее 2 раз в день в течение 3 суток.
Любители народных средств могут воспользоваться следующими рецептами:
- Помыть и почистить свежий картофель. Натереть клубень на тёрке и приложить полученную кашицу на поражённую зону, оставив на 20 минут. Затем можно обработать укус любым антигистаминным кремом. Повторять процедуру нужно каждый день, пока воспаление не уменьшится.
- Развести 1:1 воду и 6% уксус. Накладывать примочки 2 раза в день на 15 минут, используя марлю, сложенную в несколько раз. Курс лечения 3–4 дня в зависимости от характера отёка.
- Добавить в 1 ст. л. растительного масла 3 капли эфирного масла мяты. Обильно смочить в составе ватный диск и наложить на поражённую зону на 10 минут. Повторить процедуру через 2 часа. Данный способ особенно эффективен в первые 2 дня.
Ни в коем случае нельзя греть место укуса вплоть до заживления. И в течение первых 3–5 дней ограничиться душем, избегая горячих ванн. Ни в коем случае нельзя расчёсывать место укуса. Если занести инфекцию, то рана может сильно опухнуть и будет гноиться.
Если отёк стремительно нарастает, и общее самочувствие ухудшается, то рекомендуется обратиться к участковому терапевту. Когда возникают характерные признаки анафилактического шока, нужно вызвать скорую помощь.
Советы для отдыхающих на природе: как не дать гнусу себя покусать, чем помазать кожу, чтобы защититься от мошкары.
Чтобы избежать укуса мошки, следует придерживаться некоторых правил:
- Избегать прогулок возле речек и других водоёмов в зной, особенно утром или вечером.
- В период активации мошкары, а именно в жаркие дни, лучше не бывать в местах с длинной травой. Если этого не избежать, то рекомендуется надеть одежду, которая прикроет руки и ноги.
- Отправляясь на рыбалку, нужно запасаться антимоскитными сетками, которые будут защищать палатку.
- Если планируется длительный отдых на природе, то следует воспользоваться специальными спиралями от комаров и мошек. А можно применять обычные ароматические свечи.
- Заранее приобрести аэрозоли от насекомых.
- Запастись ванильным порошком и рассыпать его по одежде. Такой запах отпугнёт назойливых насекомых.
- Нанести точечно на руки и ноги эфирное масло мяты или лаванды. Мошки подобных ароматов будут избегать.
По вопросам диагностики и лечения, а также назначения медицинских препаратов и определения схемы их приёма рекомендуем обращаться к участковому врачу и ВОП.

В обе группы входят виды, которые способны пить кровь и кусать людей и домашних животных. Плотоядные мошки и насекомые, похожие на них внешне и по образу жизни, являются частью гнуса – группы кровососущих летающих вредителей. В зависимости от местности видовой состав гнуса может различаться, но укус любой мошки при этом выглядит практически одинаково. На симптомы и интенсивность реакции куда больше влияют индивидуальные особенности организма и иммунитета укушенного человека.
Описанные ниже рекомендации по оказанию первой помощи и лечению укусов мошек представлены в ознакомительных целях, ставить диагноз и назначать лечение, особенно при острых реакциях, должен только врач.
Укус мошки: фото
Укус мошки на вид может быть двух типов:
- Тёмно-бордовая, маленькая точка, если насекомое имеет ротовой аппарат способный прокалывать кожу и пить кровь через специальный хоботок, аналогично тому как это делают комары.
- Маленькая, красная, округлая микроссадина с рваными краями, если насекомое не имеет сосущего хоботка и вынуждено буквально вырывать кусок кожи при укусе.
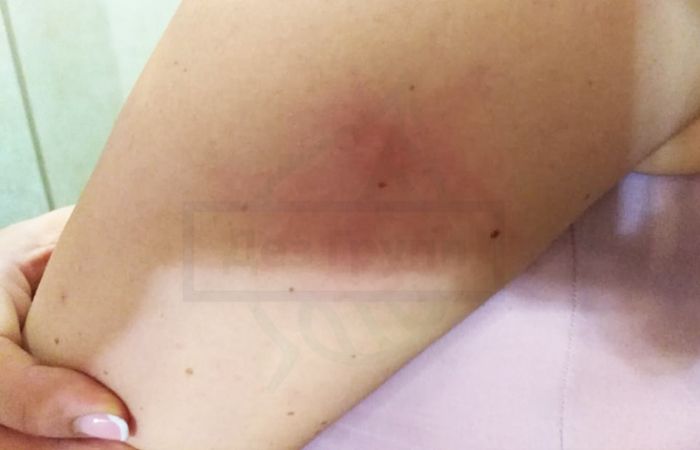
Первое время укус мошки на человеке, особенно если это укус 2 типа, может кровоточить, из-за чего на нём образовывается засохшая корочка. Если в рану при укусе попало много слюны мошки, кровь может наоборот долго не сворачиваться и рану будет постоянно жечь, как будто она появилась всего пару секунд назад. На этом этапе важно продезинфицировать укус и предотвратить попадание в рану инфекции.
Укус мошки может сопровождаться одним или несколькими кожными проявлениями, такими как:
- Уплотнение в месте повреждения кожи
- Покраснение кожи вокруг укуса
- Опухание и затвердение тканей
Укус мошки: фото и симптомы
Укус мошки, если он выглядит примерно как на фото, могут сопровождать следующие симптомы:
- Зуд
- Жжение
- Монотонная тупая боль
- Острая пульсирующая боль
- Чрезмерная чувствительность кожи в области укуса
- Исчезновение чувствительности кожи в области укуса
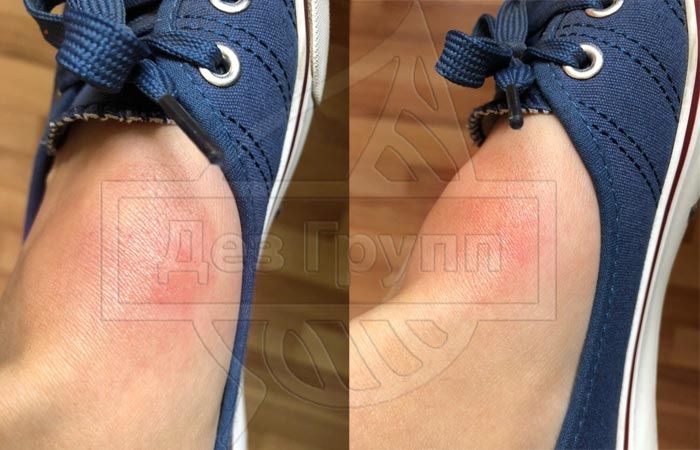
Если на укус мошки возникает аллергия, она может выражаться через:
- Кожный зуд за пределами укуса
- Красные пятна на коже, не относящихся к укусу
- Отек слизистых оболочек гортани, рта и носа
- Слезоточивость глаз
- Заложенность носа
При большом количестве укусов и интенсивной аллергии может наблюдаться общее ухудшение самочувствия:
- Слабость
- Головокружение
- Тошнота
- Одышка
- Скачки давления
- Повышение температуры тела
- Чрезмерная светочувствительность глаз
Как выглядит укус мошки вы можете увидеть на фото, но помните, что интенсивность в каждом отдельном случае может быть разной и зависит ещё и от места, куда укусили человека. На нежных и тонких участках кожи – веках, губах, лице, внутренней поверхности бёдер, между пальцами рук и ног реакция может быть более выраженной и заметной.
Сколько заживает укус мошки
Сколько держится отёк от укуса зависит от состояния здоровья. В среднем это:
- При слабовыраженной кожной реакции – от 1 до 4 дней.
- При местной аллергии – от 4 дней до 1,5 недель.
- При изначально сильной аллергической реакции – от 1 до 2 недель.

Помимо аллергии, на длительность присутствия отёка может влиять также место, где он находится и скорость обменных процессов в организме. При правильном лечении и поддерживающей терапии интенсивный отёк в большинстве случаев снимается за 1–3 дня, дальнейшее восстановление постепенно сводит оставшиеся симптомы на нет за 10–14 дней. Как долго проходит укус и за какое время он заживёт полностью так, что от него не остаётся и следа, зависит от скорости регенерации клеток кожи, что тоже сугубо индивидуально и может занимать от недели до 1 месяца и более.
Укусила мошка: что делать
Если вас укусила мошка, первое, что нужно делать – это обеззаразить рану. В зависимости от того, что есть у вас под рукой, для этой цели могут подойти:
- Мирамистин
- Хлоргексидин
- Перекись водорода
- Йод
- Борный спирт
- Водка
Для того, чтобы успокоить зуд и жжение на некоторое время, пока к вам в руки не попадёт специальная мазь от укусов насекомых, вы можете:
- Протирать место вокруг укуса льдом, завёрнутым в кусочек ткани.
- Приложить к укусу, закрытому марлей или кусочком ватного диска, замороженный продукт или что-то холодное.
- Нанести на влажную кожу вокруг укуса соду.
- Помазать кожу вокруг укуса кремом для рук без отдушек или гигиенической помадой.
После того как вы продезинфицируете рану тем или иным способом, наблюдайте за течением реакции и предпринимайте соответствующие меры по необходимости. Дальнейшие действия уже относятся к лечению укуса и описаны в разделе ниже.
Укус мошки: лечение
Для лечения укусов мошек без осложнений подойдут средства:
- Ирикар
- Кутерид
- Эплан
- Белодерм
- Белогент
- Эксальб
- Афлодерм
- Цикадерма
- Фенистил
- Бутадион
При наличии аллергии можно принять антигистаминные таблетки, которые снизят выраженность симптомов или вовсе купируют их:
- Кларотадин
- Кларидол
- Веро-Лоратадин
- Кларифер
- Диазолин
- Ломилан
- Кларготил
- Эролин
- Супрастин
К какому врачу обращаться при укусе мошки
Куда обращаться при укусе мошки зависит от ситуации:
- Если вас укусили и реакция бурно проистекает прямо сейчас, вы можете обратиться в ближайший травматологический пункт.
- При развитии аллергии и угрозе анафилактического шока вы можете вызвать скорую помощь.
- Когда с момента укуса уже прошло какое-то время и ваше самочувствие это позволяет, обратитесь к терапевту в поликлинику, к которой вы прикреплены, он даст направление к нужному специалисту.
Если вы уже знаете, что у вас аллергия на укусы насекомых, подготовьтесь к летнему сезону заранее.
- Всегда имейте под рукой аптечку со стандартным набором средств.
- Посетите аллерголога и на основе проб и анализов разработайте с врачом индивидуальный подход к купированию ваших симптомов.
- Добавьте необходимые средства в аптечку и берите их с собой, когда отправляетесь на природу.
- На всякий случай запишите в смартфон все необходимые адреса и телефоны медицинских учреждений поблизости от дачи или места, где вы планируете провести время на природе и можете быть укушены.
Несмотря на пугающие перспективы укусов мошек, они могут проходить и вообще без какого-либо лечения за несколько дней, практически никак не проявляясь, за исключением лёгкого зуда и покраснения. Любые реакции индивидуальны, поэтому подход к лечению необходимо определять по ситуации и, желательно, совместно с врачом.

Кровососущие насекомые, обитающие во влажной среде – один из серьезных факторов, препятствующий спокойному отдыху на природе. Укусы черных мошек и других паразитов доставляют массу неудобств. Спастись от гнуса практически невозможно.
В естественных условиях можно встретить более тысячи видов кровососущих мошек, которые питаются кровью человека и млекопитающих. Они представляют из себя мелких насекомых черного цвета с парой округлых или овальных коротких крыльев. Следует отметить, что питаются кровью людей и животных только самки. Это необходимое условие для созревания яиц.
Обратите внимание
Массовые нападения черных мошек продолжаются большую часть летнего сезона. Кровососущие паразиты предпочитают выходить на охоту ранним утром и поздним вечером, когда дневная жара уже спала. Около водоемов встретить их можно круглосуточно. Повышенная влажность – идеальные условиях для их обитания и размножения. Современные репелленты имеют крайне ограниченное по времени действие, а иногда и вовсе не помогают против гнуса.
Нападение кровососущих паразитов вызывает зуд, воспаление и покраснение кожных покровов. Симптомы сохраняются несколько часов, а иногда дней. Укусы черных мошек доставляют не только дискомфорт, но и несут потенциальную опасность для жизни и здоровья. Насекомые могут переносить возбудителей инвазионных и инфекционных заболеваний. Кроме того, черные мошки негативно влияют на продуктивность сельскохозяйственных животных, мешая их спокойному выгулу на пастбищах. Слюна кровососущих паразитов снижает уровень гемоглобина и объем эритроцитов, ухудшает общее состояние и увеличивает количество лимфоцитов у крупного рогатого скота.
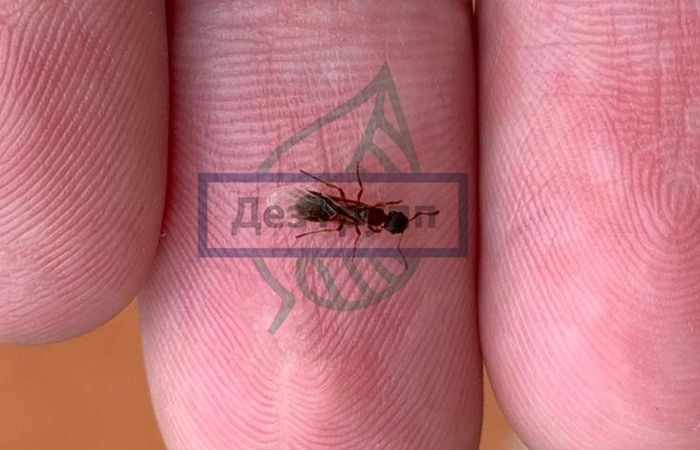
Симптомы укуса черных мошек
Массовые нападение гнуса серьезно ограничивают нормальную жизнедеятельность человека в естественных условиях. Встречаются кровососущие паразиты практически во всех регионах России.
Во время укуса черная мошка прокалывает кожные покровы и погружают в них хоботок. По нему кровь поступает в организм маленьких паразитов. Одновременно с этим в ранку проникает слюна мошки. В ее составе присутствует вещество, которое не позволяет крови жертвы быстро сворачиваться и облегчает насекомому питание. В слюне черных мошек антикоагулятивной активностью и сильным гемолитическим эффектом обладает фермент апираза.
Неутихающий продолжительное время зуд, общая интоксикация, воспаление, покраснение участка кожи – первые симптомы укуса черных мошек. У особо чувствительных людей может возникнуть сильная аллергическая реакция. Отек и неприятные ощущения в местах поражения возникают из-за раздражающего вещества в слюне. Конкретное действие на ткани организма зависит от состава жидкости, которая проникла в ранку. Набор раздражающих веществ определяется видовой принадлежностью черных мошек.
Припухлость и отек, возникающий около ранки, болит и сильно чешется на протяжении нескольких часов. Это один из местных симптомов. Выделяют также общую реакцию организма на нападение черных мошек.
Характерные особенности местных проявлений укусов:
- лицо, руки и ноги – основные участки тела, которые подвержены нападению гнуса;
- в центре укуса появляется точечное кровоизлияние, вокруг него – покраснение кожных покровов;
- болезненные ощущения, сильный зуд и жжение возникают через несколько часов после нападения и могут продолжаться несколько дней;
- одно из последствий укуса – отекание близлежащих тканей организма;
- в зависимости от чувствительности человека на кожных покровах возникают высыпания разного размера и характера: пузырьки, волдыри, уплотнения, шишки, нагноения;
- онемение кожных покровов в местах укуса;
- увеличение регионарных лимфатических узлов;
- образование инфильтрата в пораженной зоне.
Реакция организма на укус двукрылого насекомого зависит от количества нападений, возраста и иммунитета жертвы, склонности человека к аллергическим реакциям, наличие индивидуальной непереносимости к раздражающим компонентам слюны. Значительно усиливает вероятность проявления симптомов вторичное попадание слюны в ранку. Сильное инфицирование и гнойный нарыв может образоваться, если расчесывать место укуса пальцем, под ногтями которого скопились загрязнения.
Укусила черная мошка: что делать?
Яд в слюне черных мошек отличается стойкостью. Он не теряет свойств даже при нагревании до +100 градусов в течение двух часов. Нейтрализовать его поможет смесь нашатырного спирта и щелочи.
Токсичное действие фермента апиразы – главная составляющая дискомфортных ощущений, возникающих после укуса кровососущих паразитов. Серьезная интоксикация организма человека и животных проявляется при высокой численности гнуса. Она проявляется в виде местной воспалительной реакции на кожных покровах и изменения физиологических показателей (температура, частота сердцебиения, формула крови, артериальное давление). Чем интенсивнее воздействие, тем более мощная и выраженная симптоматика наблюдается. У некоторых людей температура тела повышается на 2-5 градусов. На юго-востоке Украины отмечены случаи, когда после укусов черных мошек пришлось госпитализировать людей. Такая необходимость возникает при поражении языка у маленьких детей и лиц, склонных к аллергическим реакциям.
- промыть ранку холодной водой;
- дождаться, когда кожные покровы самостоятельно высохнут;
- надавить на несколько секунд на место укуса, отпустить;
- нанести на ватный диск хлоргексидин, обработать рану;
- при склонности к аллергическим реакциям можно принять антигистаминный препарат;
- смочить ватный тампон слабым раствором соды, приложить к месту укуса.При продолжительной выраженной симптоматике и острых реакциях организма следует обратиться за профессиональной помощью в медицинское учреждение.
Как выглядит укус черной мошки на фото
Люди обладают разной чувствительностью к действию фермента, который содержится в слюне кровососущих паразитов. От индивидуальной реакции человека будет зависеть, как выглядит укус черной мошки на фото. Это может быть небольшое покраснение или серьезная воспалительная реакция, волдырь диаметром более 10 мм. Реакция кожных покровов и отеки усиливаются во время массового нападения кровососущих особей. После укусов черных мошек на теле появляются точечные кровоизлияния с сильной опухолью и зудом.
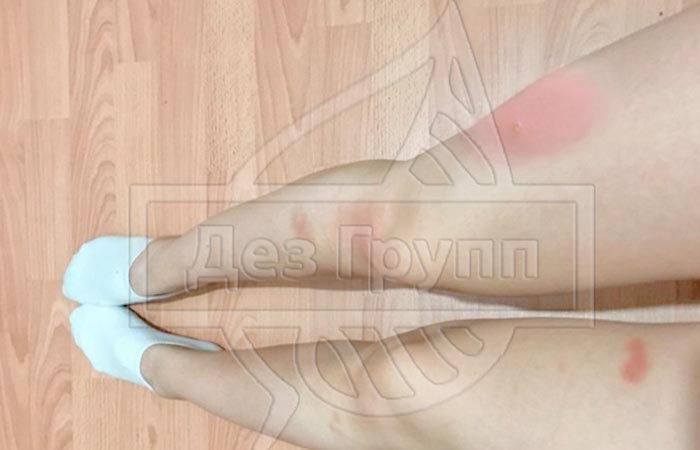
Состояние кожных покровов значительно ухудшается, если вовремя не применить средство, ослабляющее зуд. Постоянное расчесывание ранки может стать причиной проникновения вторичной инфекции. Наиболее острая симптоматика наблюдается после укуса мошек в нос, щеки, язык, губы и веки. Участки кожи сильно опухают, могут воспалиться и инфицироваться.
Укус черной мошки: лечение
Для большинства людей все проблемы, возникающие после нападения кровососущих паразитов, сводятся к сильному неутихающему зуду. Ранка постоянно чешется, что не может положительно повлиять на состояние кожных покровов.
Главная цель лечения после укуса черной мошки – снизить проявление зуда, степень отечности и воспаления. Для этого необходимо:
- приложить холодный предмет к поврежденному участку кожи;
- сделать давящую повязку;
- смочить ватный тампон в растворе из воды и спирта (смешать в равных пропорциях), из воды и соли, из воды и соды или из воды и уксуса и приложить его к ранке;
- обработать отек борным спиртом;
- для защиты от проникновения вторичной инфекции смазать место укуса йодом или зеленкой;
- обработать ранку мазью, которая снимает зуд и отек.
Распространенность мошек по всему земному шару настолько широка, что данный вид насекомых не обитает только в Антарктиде. Поэтому так много людей ежедневно подвергаются их атакам. Казалось бы, что плохого может сделать миллиметровое насекомое массивному человеку. Но вся сложность заключается в ядовитости их слюны по отношению к тканям человеческого организма. Каждый из подвидов мошек обладает разной токсичностью, вызывая разносторонние патологические отклонения.
Общее научное название реакций организма на укусы мошек называют симулидотоксикозами.
Проявления атаки мошек не заставляют себя долго ждать. Хотя в некоторых ситуациях человек может даже не понять, что с ним случилось, не видя и не ощущая того, чему он подвергся. Это связанно с исключительной агрессивностью большинства представителей мошек. Они настолько быстро нападают, что рецепторы кожи не успевают зафиксировать раздражение. При попадании на поверхность кожи мошка мгновенно выгрызает часть поверхностных её слоев, смазывая раневую поверхность слюной (главное отличие от комаров). Она, выполняя роль анестетика, позволяет насекомому определенное время оставаться незамеченным. Если момент укуса не был ощущен, мошка высасывает кровь и лимфу из раневой поверхности, что необходимо для её жизненного цикла и воспроизведения потомства.
В основе аллергии на укус лежит содержимое слюнных желез насекомого, которое представлено гемолизирующими и аллергенными веществами. Существует закономерность – чем более болезненный укус, тем сильнее реакция на него. Она состоит из проявлений, которые очень наглядно отображены в таблице.
- Преимущественное поражение верхних и нижних конечностей, реже туловища и лица
- Покраснение кожи в местах множественных укусов
- Точечная ранка в центре покрасневшего очага
- Боль и жжение в местах укусов
- Отек и зуд пораженных участков и прилежащих к ним тканей
- Различного рода высыпания от пятен до пузырей или плотных узелков (папул)
- Раны под черным струпом в местах расчесов
- Гипертермия с повышением температуры тела от 37,1С до 39,3С
- Увеличение в размерах регионарных лимфатических узлов и их болезненность
- Ускоренное сердцебиение (тахикардия)
- Снижение артериального давления
Степень выраженности аллергии зависит от нескольких факторов:
Вида мошек и количества укусов
Иммунного статуса организма и возраста человека
Склонности к аллергическим реакциям
Индивидуальной непереносимости компонентов слюны мошек
Заражения укушенных ран инфекцией при их расчесывании
От степени этих условий или их сочетания зависят клинические проявления, длительность и симптомы укусов, а также их исходы. Самым критическим проявлением может быть развитие анафилактического шока, что требует незамедлительных реанимационных мероприятий. Но к счастью, это встречается редко.
Зуд от укуса мошки
Зуд - самая основная жалоба большинства людей. Зуд очень стойкий и заставляет расчесывать пораженные места, что ещё больше усугубляет состояние кожи. Но зафиксирована закономерность – чем больше зуд и местные проявления, тем меньше степень общетоксических реакций. Организм таким образом ограничивает процесс лишь местом локализации очага интоксикации.
Сам по себе зуд, как защитная реакция, носит двоякий характер. С одной стороны он сигнализирует об опасности, с другой – становится причиной дальнейших изменений. Поэтому данный симптом по праву можно назвать центральным в развитии местных изменений при укусах мошки. Все связано с тем, что люди постоянно расчесывают места укусов, занося патогенные гноеродные микроорганизмы в толщу поврежденной кожи. Это становится причиной прогрессирования местных изменений со стороны мягких тканей, их нагноения и длительного течения раневого процесса.
Как снять отек от укуса мошки?
Отечность кожи в зоне укусов – это ещё один из основных симптомов множественных укусов мошки. Стоит отметить, что она носит стойкий характер, длительное время принося дискомфорт вместе с зудом. Причинами отечности становится массивный выброс веществ, вызывающих воспаление в мягких тканях. Иногда она носит настолько обширный и выраженный характер, что распространяется на отдаленные от укуса участки (голова, шея, лицо). Устраняются такие проявления при помощи методов приведенных в таблице.
- Обкладывание укушенных зон холодом
- Придавливание отечных областей. Может быть точечным (только места укусов) или при помощи эластического бинта при распространенном отеке
- Примочки с полуспиртовым (спирт с водой 1:1) или гипертоническим (солевым) растворами
- Натирания борным спиртом
- Локальное нанесение гормональных мазей, обладающих противоотечным эффектом (гидрокортизон, синафлан, тримистин, тридерм)
- Местные противоаллергические препараты – фенистилгель, циновит крем
- Системное (внутривенное, внутримышечное, таблетированное) введение антигистаминных средств – тавегил, лоратадин, кларитин, диазолин
- Терапия глюкокортикоидами: метилпреднизолон, гидрокортизон, дексаметазон
- Противоотечные препараты (L-лизина эсцинат, манит, фуросемид
Объем мероприятий, направленных на уменьшение отека, зависит от интенсивности и скорости его нарастания. В большинстве случаев приходится иметь дело с локальной отечностью, которая неплохо поддается устранению под действием приведенных местных мероприятий. Но в случае молниеносного его нарастания по типу анафилактической аллергической реакции с распространением на шею и органы дыхания возникает непосредственная угроза жизни человека. Реагирование должно быть незамедлительным. Таким пациентам обеспечивают свободный доступ воздуха и как можно быстрее транспортируют в ближайшее лечебное учреждение. К счастью, при укусах мошки такое случается редко.
Что делать, чем лечить укус мошки?
Очень часто множественные укусы мошки становятся настоящей проблемой не только в отношении неприятной симптоматики, но и устойчивости на пути к её устранению. В большинстве случаев следы от укусов беспокоят больных ещё на протяжении длительного времени (2-3 недели). Особенно это актуально, если не предпринимать по этому поводу никаких мероприятий или ограничиваться лишь некоторыми из необходимых. Подход должен быть комплексным, направленным на блокирование всех звеньев патогенеза болезни. Только так можно предотвратить возможные осложнения.
При типичном течении раневого процесса на укус мошки последовательность изменений выглядит так: укус – высыпания – зуд – расчесы – инфицирование кожи – образование раны с воспалением окружающего покрова. Такая же четкая последовательность мероприятий должна подключаться к лечебному процессу, соответствуя патологическим изменениям. Объем необходимых действий в зависимости от стадийности процесса представлен в виде таблицы.
Укус в момент получения, сопровождающийся болью, жжением
- Промыть поверхность кожи чистой холодной водой, лучше с простым серым хозяйственным мылом
- Просушить промокательными движениями. Нельзя растирать
- Придавливание мест укусов пальцами или предметами на несколько минут
- Обработка растворами антисептиков на водной или спиртовой основе (фурацилин, хлоргексидин, декасан)
- Приём обезболивающих и противоаллергийных препаратов (парацетамол, имет, диазолин, кларитин)
Высыпания, возникающие через несколько минут или часов после получения укуса.
- Примочки из содового раствора (1 чайная ложка на стакан воды)
- Если не были приняты антигистаминные препараты, их обязательно вводят
- Натирания нашатырным спиртом
Зуд, сопровождающий укусы на всех стадиях раневого процесса
- Локальное нанесение противозудных мазей и гелей (фенистил, циновит крем)
- Категорически запрещено расчесывать места укусов
- Легкое поглаживание кожи и закрытие влажно-высыхающей повязкой с новокаином (0,5%), фурацилином, полуспиртовым раствором
Расчесы, представленые поверхностными слоями дермы
- Мази глюкокортикоидного ряда (преднизолон, гиоксизон)
- Антисептические мази (тетрациклиновая, офлокаин)
- Препараты на основе йода (бетадин)
- Примочки с борной кислотой
Инфицирование кожи с образованием ран
- Ежедневный туалет ран с мыльным раствором
- Промывание 3% перекисью водорода
- Примочки или промывание водными антисептиками (хлоргексидин, декасан). Спиртовые растворы можно использовать лишь на неповрежденную кожу, так как они вызывают жжение
- Закрытие ран мазевыми антисептическими повязками (левосин, левомеколь, офлокаин)
- В случае выраженной температурной или местной воспалительной реакции назначаются антибиотики (аугментин, азитромицин, ципрофлоксацин)
Покрытие ран черным струпом
- Подлежат хирургической обработке с удалением струпа под которым может скапливаться гной
- Обработка ран по вышеописанной схеме
- Местное применение гормональных мазей на покрасневшую кожу для уменьшения воспаления
- Антибактериальная терапия
- Ежедневные перевязки с водными антисептиками
- Ранозаживляющие мази и гели (метилурацил, актовегин, солкосерил, бепантен, пантенол, циновит крем)
Чего никогда не стоит делать:
Обрабатывать места укусов гигиеническими средствами из разряда бытовой химии. Это может спровоцировать усугубление аллергических проявлений
Расчесывать пораженные области
Наносить гормональные мази непосредственно на раны. Это вызовет жжение и замедлит их заживление. Они наносятся строго вокруг ран в зоне покрасневшей кожи
Пренебрегать применением антибиотиков или противоаллергических средств при наличии показаний
Самостоятельно назначать себе перечисленные группы препаратов.
Обращение за помощью и врачебный контроль обязательны.
Читайте также:

