Интоксикация почки печень поджелудочная
Обновлено: 16.04.2024
Признаки болезни печени. Сигналы организма о нарушении работы печени
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени "отец медицины" был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения "желчный человек".
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
Печень выполняет огромное количество функций, среди которых главные - очищение организма от шлаков, токсинов и излишков гормонов, синтез холестерина и участие в обмене веществ. Поэтому крайне важно своевременно выявить признаки развития заболеваний печени и начать ее лечить, пока болезнь не успела нанести непоправимый вред здоровью. Вот характерные сигналы организма о нарушении работы печени:
- Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
- Пожелтение склер глаз и кожи, тремор рук;
- Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
- "Печеночные ладони". Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
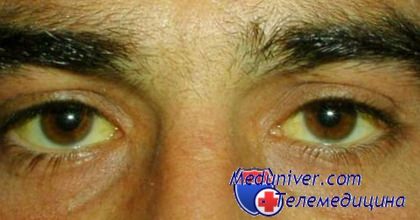
Желтуха при болезни печени - гепатите от воды
- Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
- Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
- Запах - сладковатый, напоминающий запах свежего мяса или печени, чувствуется при дыхании и от тела больного;
- Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
- Поражение волос и ногтей. У мужчин волосы редеют на голове, у женщин - чаще под мышками и в лобковой области;
- Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
- Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
- Головокружение, головная боль, тахикардия;
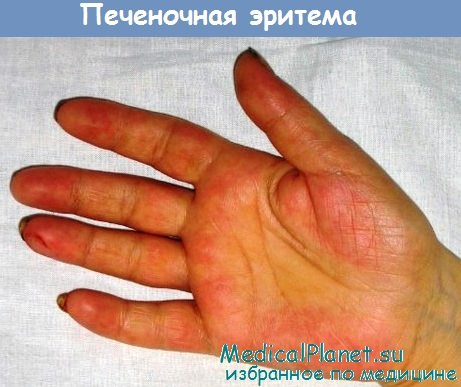
Пальмарная эритема - печеночные ладони
- Нарушение зрения, особенно в вечернее время;
- Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
- Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
- Появление натоптышей на мизинцах ног.
- Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
Чтобы избежать проблем в работе печени, не злитесь, не раздражайтесь по пустякам. А если обнаружили у себя признаки нарушения, не игнорируйте SOS-сигналы организма - пройдите обследование. Одним из самых опасных заболеваний является рак печени, которому характерно постепенное нарастание симптомов. Среди онкологических заболеваний он находится на 7-м месте по распространённости. Выявить рак печени можно по беспричинному резкому похудению и чувству тяжести под правым подреберьем. Мучают тупые боли в этой области, изжога и жажда.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Есть больше фруктов, особенно полезны для печени авокадо, свежие и запеченные яблоки, сырая и вареная свекла, зелень и мед. Пить свежевыжатые соки. Самая полезная для печени пряность - куркума. Добавляйте его по щепотке в каждое блюдо. Это поможет облегчить пищеварение, снизить уровень холестерина в крови, защитить от воздействия на печень токсичных веществ. Откажитесь от употребления сладостей, сахар тоже разрушает печень.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Токсический гепатит – это острое или хроническое заболевание печени, развивающееся вследствие воздействия вредных веществ, так называемых печеночных ядов. Они приводят к нарушениям в системе кровообращения, воспалению и гибели гепатоцитов – важных клеток печени.
Причины токсического гепатита
Существует несколько причин, вызывающих токсическое поражение печени:
- промышленные яды – фосфорорганические пестициды, инсектициды, трихлорэтилен, металлы и металлоиды, мышьяк, альдегиды, фенолы и пр.;
- растительные алкалоиды – стрихнин, хинин, аконит, кокаин, колхицин, гиосцин и др.;
- токсины ядовитых грибов;
- алкогольные напитки;
- лекарственные гепатотоксины – противосудорожные, противотуберкулезные, психотропные средства, антибиотики, цитостатики и не только.
К факторам риска, увеличивающим вероятность возникновения токсического гепатита, относят:
- неблагоприятную экологическую ситуацию;
- частые стрессы;
- нерациональное питание;
- длительный бесконтрольный прием лекарственных препаратов;
- злоупотребление алкогольными напитками;
- сопутствующие заболевания гепатобилиарной системы (связанные с нарушением вывода желчи из организма).
Клинические признаки токсического гепатита
Признаки острой формы заболевания
Симптомы токсического гепатита весьма вариативны и в большинстве случаев зависят от степени отравления и от того, какое именно ядовитое вещество спровоцировало развитие патологического процесса.
Однако существуют и характерные признаки, являющиеся общими для всех видов токсических гепатитов:
- быстрая утомляемость;
- потеря аппетита;
- горечь во рту;
- отрыжка;
- вздутие;
- боли в правом подреберье;
- пожелтение склер, кожных покровов и слизистых оболочек;
- повышение температуры тела до 37–38 °C.
У многих пациентов с токсическим гепатитом на коже появляется сыпь, сопровождающаяся различным по интенсивности зудом, моча приобретает цвет темного пива, кал становится светлым, глиняной консистенции. Нередко поражение печени сопровождается увеличением размеров органа, появлением мелких кровоизлияний на коже, кровоточивостью десен и носовыми кровотечениями (следствие разрушающего действия токсических веществ на стенки сосудов). В отдельных случаях наблюдается заторможенность или чрезмерная возбужденность, тремор рук, нарушение ориентации в пространстве.
Признаки хронической формы заболевания
При переходе заболевания в хроническую форму симптомы токсического поражения печени становятся менее выраженными. Обычно больные жалуются на следующие проявления:
- периодические боли в правом подреберье, усиливающиеся после приема пищи;
- горечь во рту;
- снижение работоспособности;
- быструю утомляемость;
- метеоризм;
- тошноту;
- эпизодические приступы рвоты;
- нарушения стула;
- гепатоспленомегалию (выраженное увеличение печени и селезенки).
В период ремиссии симптомы могут утихать, а во время обострения проявляются вновь.
Осложнения токсического гепатита
При легкой степени отравления своевременное лечение токсического гепатита приводит к полному избавлению от заболевания. В более тяжелых случаях массивное поражение печени может привести к развитию серьезных осложнений.
Печеночная недостаточность – комплекс симптомов, включающий в себя потерю массы тела, отеки лица и ног, желтуху, скопление асцитической жидкости, подкожные кровоизлияния, психические и нервно-мышечные нарушения.
Цирроз печени – замещение гепатоцитов фиброзной соединительной тканью.
Печеночная кома – прогрессирующее нарушение работы органа и центральной нервной системы, которое может привести к летальному исходу.
Диагностика
Диагностика токсического гепатита включает в себя инструментальные и лабораторные методы, которые применяются и при выявлении других острых и хронических поражений печени. Во время первой врачебной консультации проводится физикальный осмотр и сбор анамнеза. В большинстве случаев это позволяет получить ориентировочное представление о причинах, спровоцировавших развитие токсического гепатита.
Лабораторные методы диагностики поражений печени:
- биохимический анализ крови – определение уровня прямого, непрямого и общего билирубина, щелочной фосфатазы, АлТ и АсТ и γ-ГТП;
- коагулограмма – назначается для оценки состояния системы гемостаза;
- общие анализы крови и мочи;
- анализы, исключающие наличие других форм гепатитов.
Инструментальные диагностические методики:
- УЗИ органов брюшной полости;
- сцинтиграфия печени;
- МРТ;
- лапароскопическое исследование с прицельной пункционной биопсией печени.
Лечение токсического гепатита
В первую очередь лечение токсического гепатита предусматривает максимально полное устранение контакта с отравляющим веществом. Пациентам назначается строгий постельный режим. При проникновении токсинов через пищеварительный тракт перед началом медикаментозной терапии проводится промывание желудка. Далее, чтобы вывести яд из организма, больным токсическим гепатитом может быть показан прием адсорбентов, капельная инфузия растворов электролитов, а при тяжелых поражениях печени – очищение крови (плазмаферез или гемосорбция).
Для активизации процесса выведения токсических веществ в ходе лечения гепатита могут применяться желчегонные препараты, при отравлении грибами – антидоты. В целях поддержания работы печени проводится витаминотерапия с использованием витаминов группы В и аскорбиновой кислоты.
Фосфоглив* при лечении токсического гепатита
Обязательным условием успешного лечения токсического гепатита является прием гепатопротекторов. Эти препараты усиливают детоксикационную функцию печени, способствуют восстановлению поврежденных печеночных клеток и предупреждают развитие фиброплазии. Одним из современных гепатопротекторов, способствующих нормализации работы гепатобилиарной системы при токсическом гепатите, является Фосфоглив*. Это препарат комплексного (этиотропного и патогенетического) действия, содержащий в своем составе фосфолипиды и глицирризиновую кислоту.
Эссенциальные фосфолипиды при токсическом гепатите обладают следующими свойствами:
- реконструируют структуру поврежденных печеночных клеток;
- восстанавливают обезвреживающую функцию печени.
Глицирризиновая кислота при токсическом гепатите оказывает следующие действия:
- антиоксидантное,
- противовоспалительное,
- антифибротическое.
Фосфоглив* может быть рекомендован при проведении комплексного лечения гепатитов, вызванных воздействием ядов и токсинов, и других поражений печени. Также он может использоваться в качестве профилактического средства при необходимости приема лекарственных гепатотоксичных препаратов или при вынужденном длительном контакте с отравляющими веществами.

Печень – один из самых важных многофункциональных органов организма человека. Эта крупнейшая пищеварительная железа, выполняющая внешне- и внутрисекреторные функции, принимает активное участие во многих жизненных процессах, выдерживает достаточно серьезные нагрузки и обладает способностью к активной регенерации. Однако в определенных ситуациях могут произойти серьезные функциональные сбои в ее работе, влекущие за собой развитие заболеваний, имеющих весьма серьезные последствия для функционирования всего организма.
Роль печени в организме человека
Печень – это крупный железистый орган, составляющий 1/50 массы тела взрослого человека. Он располагается в брюшной полости, под диафрагмой, в области правого подреберья. Орган выполняет следующие функции:
- метаболическую – играет ключевую роль в обмене жиров, белков, углеводов и других веществ;
- пищеварительную – вырабатывает желчь, которая выполняет важную функцию в пищеварении: обеспечивает смену желудочного пищеварения на кишечное;
- депонирующую – в печени происходит накопление энергетических резервов гликогена, минеральных веществ и витаминов;
- секреторную – печень секретирует желчь, которая активирует поджелудочные ферменты трипсин и липазу;
- экскреторную – выведение вместе с желчью продуктов метаболического обмена;
- гемостатическую – участие в поддержании постоянства внутренней среды организма;
- детоксикационную – в печени происходит биотрансформация гормонов, билирубина, алкоголя, нейтрализация ядовитых продуктов жизнедеятельности болезнетворных микроорганизмов, метаболитов, токсинов, лекарственных препаратов и пр.;
- барьерную – звездчатые ретикулоэндотелиоциты печени (клетки Купфера), обладающие фагоцитарными свойствами, поглощают бактерии, чужеродные частицы, мертвые клетки и т. д.
В силу своей многофункциональности и морфофизиологических особенностей печень становится основным объектом поражения (органом-мишенью) при различных инфекционных и соматических заболеваниях.
Самые распространенные болезни печени
Заболевания печени – это достаточно обширная группа, включающая в себя поражения различных структур, не выходящих за пределы данного органа.
В эту группу патологий входят:
- гепатиты (вирусные, токсические, аутоиммунные, лучевые);
- жировой гепатоз;
- алкогольная и неалкогольная болезни печени;
- абсцессы;
- туберкулезные и сифилитические поражения печени;
- травматические повреждения;
- патологии внутрипеченочных протоков;
- сосудистые заболевания;
- доброкачественные и злокачественные опухоли;
- структурно-функциональные перестройки печени;
- паразитарные инфекции;
- генетические заболевания и наследственные аномалии;
- аутоиммунные патологии;
- печеночные нарушения, связанные с болезнями других органов и систем.
Симптомы заболеваний печени
Наиболее характерные симптомы заболеваний печени:
- тяжесть в правом подреберье,
- увеличение размеров органа,
- горечь во рту,
- общая слабость,
- желтушность кожи и склер,
- кожный зуд,
- выраженная потливость,
- повышение температуры тела до субфебрильных отметок.
У некоторых пациентов выявляются кожные высыпания, отмечается рвота, нестабильность стула, тошнота, изменение цвета кала и мочи, развиваются симптомы гиповитаминоза.
Признаки поражения печени, свидетельствующие о необратимых изменениях в организме:
- повышенная ломкость сосудов,
- потеря массы тела,
- склонность к кровотечениям,
- увеличение размеров живота,
- отечность подкожной клетчатки,
- нарушение умственно-мыслительных способностей,
- дезориентация в пространстве.
Нередко из-за полного отсутствия болезненности симптомы заболеваний печени долго остаются незамеченными. В таких случаях признаки патологий дают о себе знать только на стадии печеночной недостаточности, фиброза или цирроза.
Нехарактерные признаки заболевания печени:
- ухудшение зрения,
- возникновение угревой сыпи,
- частая жажда или постоянное чувство голода,
- сердечно-сосудистые симптомы,
- ухудшение сна,
- выпадение волос,
- судороги в конечностях.
Лечение заболеваний печени
Лечение заболеваний печени проводится в комплексе, предусматривающем применение лекарственных препаратов и немедикаментозных методик. Больным, у которых выявляются объективные и субъективные признаки заболевания печени, могут быть противопоказаны вакцинации, физиотерапевтические процедуры и солнечные ванны. В данной ситуации очень важным условием является своевременное лечение сопутствующих патологий.
Немедикаментозное лечение. Как правило, универсально и не зависит от признаков и симптомов заболевания. Оно включает:
- устранение воздействия причинного фактора;
- строгое соблюдение диеты в рамках стола № 5;
- полный отказ от спиртного;
- снятие токсической нагрузки;
- ограничение физической активности;
- соблюдение рационального режима труда и отдыха;
- постельный режим (назначается при тяжелом течении болезни).
Медикаментозная терапия. При вирусных гепатитах может назначаться этиотропная терапия, направленная на уничтожение возбудителя, в остальных случаях проводится коррекция нарушенных функций органа. Симптоматическое лечение заболеваний печени обычно включает в себя применение средств, способствующих регенерации печеночной ткани, пищеварительных ферментов, пробиотиков, желчегонных, противовоспалительных ЛС, витаминов, антидотов, препаратов антифиброзного действия.
Среди многообразия лекарственных средств, использующихся для профилактики и в комплексном лечении болезней печени, отдельное место занимают гепатопротекторы. Данные препараты, оказывающие избирательное влияние на печень, повышают ее устойчивость к действию патогенных факторов, стимулируют репаративно-регенеративные процессы, нормализуют функциональную активность органа.
В том случае, если лечение печени лекарственными препаратами не дало желаемого эффекта, при развитии цирроза или карциномы печени пациенту может быть назначена операция (сегментарная резекция, гепатэктомия, трансплантация).
Фосфоглив* – препарат для восстановления и поддержания функции печени
Фосфоглив* – гепатопротектор комплексного действия. Препарат содержит в своем составе 2 активных компонента: эссенциальные фосфолипиды и глицирризиновую кислоту.
Эссенциальные фосфолипиды. Представляют собой природные жировые соединения, реконструирующие поврежденные мембраны гепатоцитов. Данные вещества не позволяют ферментам и другим биологически активным субстанциям покидать клетки печени, нормализуют липидный и белковый обмен, улучшают микроциркуляцию и способствуют восстановлению запасов энергии.
Глицирризиновая кислота. Обладает выраженными антиоксидантными, противовоспалительными и антифибротическими свойствами.
Действуя в комплексе, эти два компонента препарата взаимно усиливают и дополняют друг друга, повышая эффективность лечения заболеваний печени.
Принимать Фосфоглив* следует в целях профилактики и лечения заболеваний печени.
Профилактика заболеваний печени
Профилактика заболеваний печени включает в себя целый комплекс мероприятий:
- здоровое рациональное питание;
- ограничение потребления или отказ от спиртных напитков;
- предохранение от заражения вирусами гепатитов и воздействия токсических веществ;
- применение медикаментозных препаратов только по рекомендации специалиста.
Пациентам, имеющим факторы риска, в качестве профилактики целесообразно проходить плановые диагностические обследования, позволяющие выявить серьезные гепатопатологии на самых ранних стадиях их развития и своевременно начать лечение. Людям, находящимися на диете, пациентам, нуждающимся в лечении препаратами, обладающими гепатотоксичными свойствами, а также лицам, вынужденным по роду своей профессиональной деятельности длительно контактировать с отравляющими веществами, рекомендуется профилактика заболеваний печени с применением гепатопротективных препаратов, например Фосфоглива*.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 27.06.2019
- Reading time: 2 минут чтения
Интоксикация — это отравление организма, вызванное воздействием какого-либо вещества.
Стадии отравления
В зависимости от тяжести интоксикации принято выделять три стадии течения патологического процесса.
- Первая стадия (легкая степень). Симптоматика в этом случае ограничивается изменением дыхания: оно становится частым и неритмичным. Характерно появление преходящих хрипов при дыхании. Наблюдается появление немотивированной эйфории, апатии и их чередование. Такие изменения психоэмоционального фона провоцируются отёком головного мозга. Для этой стадии характерны сердечно-сосудистые нарушения в виде тахикардии и/или незначительная артериальная гипотензия.
- Вторая стадия. Такое состояние характеризуется головными болями, ознобом, мышечными спазмами и судорогами. Больной жалуется на бессонницу на фоне слабости и усталости, снижение аппетита вплоть до его отсутствия, тошноту.
- Третья стадия. Это тяжёлая лихорадка, способная привести к летальному исходу. Человека беспокоят мышечные боли, озноб, выраженная тахикардия и снижение артериального давления. Галлюцинации и бредовые состояния на этой стадии не редкость. При отсутствии адекватной терапии возможна кома.
Клиническая картина острой интоксикации
Характерная черта этого расстройства — появляется оно сразу, незамедлительно. В этом случае важно оказать помощь на ранней стадии.
Возникновение острой интоксикации связано с проникновением в организм большого количества веществ, обладающих токсическим действием, употреблением пищи или воды ненадлежащего качества или выраженной передозировкой лекарственных препаратов. Характер течения и степень тяжести интоксикации определяется разновидностью токсического вещества, попавшего в организм.
Проявления острой интоксикации
Наиболее характерные проявления острой интоксикации:
- выраженная резкая боль в области желудка;
- неудержимая рвота;
- остро появившийся жидкий стул.
Рвота и понос в этой ситуации — реакция организма на отравление, с помощью которой он старается очиститься от токсического вещества. Поэтому первое время после появления такой симптоматики нет смысла стараться ее заблокировать.
Особенности клинической картины в зависимости от происхождения интоксикации могут варьироваться. Это помогает при диагностике, когда необходимо отличить экзогенную интоксикацию от эндогенной.
Экзогенная интоксикация
Токсические вещества, вызывающие расстройства, могут проникать в организм различными способами: через пищеварительный тракт, слизистые оболочки, кожный покров, через дыхательные пути.
Заподозрить экзогенную интоксикацию помогут следующие симптомы:
- Выраженная гипертермия.
- Лихорадочное состояние.
- Острая реакция со стороны пищеварительного тракта: рвота, диарея, выраженная изжога. При отравлении растворами, имеющими щелочную или кислую реакцию, в рвоте могут присутствовать сгустки крови.
- Судорожные сокращения мышц конечностей.
- Ухудшение картины рефлексов.
В случае трансдермального проникновения яда в организм или попадания его через слизистую оболочку, в большинстве случаев наблюдается местная реакция в виде выраженных аллергических проявлений: покраснений, очагов высыпаний, напоминающих ожоги.
Важным признаком экзогенной интоксикации синдрома является острое кислородное голодание всех тканей организма. Оно обусловлено способностью токсинов блокировать возможность эритроцитов переносить кислород. Гипоксия приводит к расстройству всех систем жизнеобеспечения организма человека:
- снижается частота пульса;
- развивается распространённый отёчный синдром, наиболее опасны отёк лёгких и головного мозга.
Эндогенная интоксикация
Интоксикационный синдром эндогенного происхождения — не самостоятельное заболевание. Он сопровождает многие заболевания и является частью их патогенеза.
Эндотоксинами или аутоядами называются вещества, которые вырабатываются внутри организма в результате распада молекул или клеточных структур. Обладая токсическими свойствами, эти вещества вызывают развитие недостаточности работы жизненно важных органов: почек, печени, сердца.
Проявления эндогенной интоксикации:
- головная боль;
- нарушение сна;
- исчезновение аппетита.
Такой симптомокомплекс часто наблюдается при интоксикационном синдроме, сопровождающем инфекционно-воспалительные заболевания.
В случае более выраженной степени интоксикации добавляются следующие симптомы:
- снижение суточного объёма мочи;
- головокружение;
- ощущение прогрессирующей накопившейся хронической усталости;
- нарушение ритма работы сердца;
- галлюцинации — признак тяжёлого интоксикационного синдрома, который сопровождается лихорадкой, в частности, этот симптом характерен для ожоговых травм при поражении большой площади тела с глубиной ожогов 3–4 степени.
В некоторых случаях к указанной симптоматике общего характера добавляются специфические признаки, которые могут помочь при диагностике. Например, желтушное окрашивание склер и кожных покровов при поражении печени билирубином.
Медицинская помощь при отравлении с разными типами интоксикации
Остановить прогрессирование патологических изменений при интоксикации независимо от её характера можно, если прекратить воздействие отравляющего вещества на организм и максимально быстро провести комплекс мероприятий по выведению его из организма больного. В зависимости от механизма отравления для этого применяются следующие методы:
- промывание желудка;
- приём сорбентов;
- форсированный диурез;
- гемодиализ.
В некоторых случаях эти методы дополняют друг друга.
Одновременно необходимо принимать меры по восстановлению жизненно важных функций организма больного. Особенно это важно при тяжёлой степени отравления. Нарушение водно-электролитного баланса и обезвоживание, возникшие в результате рвоты и диареи, корректируется при помощи обильного питья и/или инфузионной терапии.
При этом существует опасность усугубления отёка головного мозга и лёгких, поэтому за больным необходимо постоянное наблюдение с целью своевременной коррекции нарушений.
На фоне адекватной инфузионной терапии сердечно-сосудистые нарушения могут начать регрессировать самостоятельно. В противном случае приходится брать под контроль давление и удерживать его с помощью соответствующих медикаментов.
При лечении интоксикации на любой стадии может понадобиться и симптоматическая терапия:
Токсическое поражение (син. - токсическая гепатопатия) - воспаление и/или изменение печени в ответ на действие определенных химических веществ.
Примечание
Классификация
Общие положения
Общепризнанная классификация отсутствует.
Для описания процесса используются стандартные параметры (тип, тяжесть, форма, течение, осложнения). В случае достоверного установления той или иной морфологической формы заболевания, она выходит на первый план при классификации, поскольку определяет прогноз. Тяжесть процесса может определяться индексами и шкалами, принятыми для других форм заболеваний печени, или комплексными шкалами.
Классификация МКБ-10
- K71.0 Токсическое поражение печени с холестазом:
- холестаз с повреждением гепатоцитов;
- "чистый" холестаз (без повреждения гепатоцитов или без дополнительных уточнений).
- K71.1 Токсическое поражение печени с печеночным некрозом:
- острое;
- хроническое.
- K71.2 Токсическое поражение печени, протекающее по типу острого гепатита.
- K71.3 Токсическое поражение печени, протекающее по типу хронического персистирующего гепатита.
- K71.4 Токсическое поражение печени, протекающее по типу хронического лобулярного гепатита.
- K71.5 Токсическое поражение печени, протекающее по типу хронического активного гепатита - токсическое поражение печени с так называемым "волчаночным" гепатитом.
- K71.6 Токсическое поражение печени с картиной гепатита, не классифицированное в других рубриках.
- K71.7 Токсическое поражение печени с фиброзом и циррозом печени.
- K71.8 Токсические поражение печени с картиной других нарушений печени:
- узловая гиперплазия;
- гранулёмы печени;
- пелиоз;
- облитерирующие заболевания печени.
- K71.9 Токсическое поражение печени неуточненное.
Этиология и патогенез
Токсическое поражение печени возникает вследствие различных патологических процессов (воспаления, некроза, дистрофии, патологической регенерации) печени из-за воздействия токсичного вещества, а также при превышении дозы воздействующего вещества.
I. Основные группы токсических агентов (в зависимости от вида гепатотоксического действия)
2.1 Лекарства, которые были связаны со своеобразными реакциями гиперчувствительности:
- антибактериальные препараты (ампициллин-клавуланат, ципрофлоксацин, доксициклин, эритромицин, изониазид, нитрофурантоин, тетрациклин);
2.2 Наркотики, которые были связаны со своеобразными реакциями гиперчувствительности:
2.3.Травяные препараты или средства альтернативной (народной) медицины, с которыми были связаны своеобразные реакции гиперчувствительности:
- teucrium polium (дубровник белый/беловойлочный или седач), другие виды дубровника и чаи из различных трав буша.
II. Также этиологические причины могут быть классифицированы следующим образом (при необходимости детальной кодировки используются коды класса ХХ МКБ-10 - "Внешние причины заболеваемости и смертности")
1. Яды биологического происхождения (токсины). Поражение развивается в основном при лечении травами, приеме биологически активных добавок или при контакте с ядовитыми животными и растениями в дикой природе. Наиболее часто описываются случаи отравления бледной поганкой и травяными препаратами, используемыми в народной медицине.
2. Промышленные и бытовые химикаты:
- растворители, используемые в химчистке (производные четыреххлористого углерода);
- вещества, используемые в производстве пластмасс (винилхлорида);
- гербициды и группа промышленных химических веществ, называемых "полихлорированные бифенилы".
3. Лекарства: обезболивающие и жаропонижающие лекарственные средства, продающиеся без рецепта (аспирин, парацетамол, ибупрофен, антибиотики, противотуберкулезные средства, стероиды, эстрогены, ингаляционные анестетики и прочие). В настоящий момент описано более сотни препаратов, которые могут вызывать лекарственное поражение печени.
III. Формы повреждения.
Степени гиперферментемии отражает степень повреждения мембран гепатоцитов:
- при токсической гепатопатии I степени уровень индикаторных энзимов в сыворотке возрастает в 2-5 раз;
- при среднетяжелых поражениях - в 5-10 раз;
- при гепатопатии III степени - в десятки раз на высоте гиперферментемии.
Холестатический синдром. Редко встречается при острых токсических гепатопатиях и менее выражен в сравнении с цитолитическим синдромом. В качестве исключения выступают отравления лекарственными препаратами, для которых типичен холестатический гепатоз (фенотиазины, противотуберкулезные и антитиреоидные препараты; андрогены и анаболические стероиды, сульфаниламиды и другие).
Гранулёма. Медикаментозные печеночные гранулёмы обычно связаны с образованием гранулём в других тканях и пациенты с токсическим гранулематозным поражением печени, как правило, имеют признаки системного васкулита и гиперчувствительности. Более 50 препаратов были описаны как средства, вызывающие токсический гранулематоз печени (включая аллопуринол, фенитоин, изониазид, хинин, пенициллин, хинидин).
Сосудистые поражения. Являются результатом повреждения эндотелия сосудов. Список агентов включает в себя:
- окклюзивное поражение вен: химиотерапевтические средства, чай из трав буша;
- пелиоз: анаболические стероиды, оральные эстрогены;
- тромбоз печеночных вен: оральные контрацептивы.
Новообразования. Новообразования были описаны при длительном воздействии некоторых лекарств или токсинов. Гепатоцеллюлярная карцинома, ангиосаркома и аденомы печени наиболее часто были ассоциированы с винилхлоридом, комбинированными оральными контрацептивами, анаболическими стероидами, мышьяком, диоксидом тория (рентгеноконтрастным веществом).
Эпидемиология
Признак распространенности: Крайне редко
Данные значительно по распространенности заболевания разнятся.
В целом распространенность в популяции оценивается как 1-2 случая на 100 000 человек. В развитых странах частота составляет 0,7-1,2% пациентов с заболеваниями печени.
По некоторым источникам, в России острые медикаментозные поражения печени выявляют у приблизительно 2,7% госпитализированных больных.
Пациенты с печеночной недостаточностью, вызванной токсическим поражением печени занимают второе место по частоте после алкогольных поражений печени.
Наиболее распространенным лекарственным средством, вызывающим токсическое поражение печени, считается ацетаминофен (парацетамол). Связанная с ним заболевемость значительно выше у детей, но неблагоприятные исходы встречаются в основном у взрослых.
В азиатских странах (Корея, Китай) наиболее распространены токсические поражения печени, связанные с использованием средств народной медицины; статистика распространенности в популяции в этих странах несколько выше.
Факторы и группы риска
Факторы, влияющие на восприимчивость человека к токсическим поражениям печени:
- возраст (менее 10 или старше 40 лет);
Факторы риска:
- контакты с токсическими веществами;
- самолечение;
- использование методов народной (традиционной медицины);
- употребление в пищу сомнительных продуктов;
- отравления.
Клиническая картина
Клинические критерии диагностики
тошнота; рвота; боль в области печени; изменение размеров печени; желтуха; метеоризм; потеря веса; энцефалопатия; диспепсия; прием лекарств; применение средств народной медицины; контакт с ядами; анорексия; асцит
Cимптомы, течение
Общие положения
1. Анамнез. Факт приема длительное время или в больших дозах потенциально гепатотоксичных агентов, при исключении других этиологических факторов (включая алкоголь, наследственные заболевания печени, аутоиммунные заболевания, онкологию, вирусные и иные инфекционные поражения печени, прочие заболевания с проявлениями дисфункции печени).
2. Клиника. Легкие формы токсического поражения печени могут не проявляться характерными симптомами, вследствие чего они выявляются только с помощью анализов и, иногда, методов визуализации. Токсическое поражение печени практически невозможно диагностировать только клинически.
Для тяжелых форм характерны следующие симптомы:
- тошнота;
- рвота;
- усталость;
- желтуха;
- боль в верхнем отделе живота;
- сыпь;
- потеря веса;
- моча темного цвета;
- нарушения сознания вплоть до комы.
Поскольку токсическое поражение печени обычно сочетается с поражениями других органов и систем возникают сложности при трактовке отдельных симптомов в каждом конкретном случае.
Диагностика
1. Анамнез: получение информации о приеме чего-либо (контакте с чем-либо), в том числе о дозировке и длительности приема (контакта). Сопоставление имеющегося поражения с описанием возможной реакции на вещество в литературных данных.
2. Оценка реакции на отмену (прерывание контакта) с подозреваемым веществом.
4. УЗИ печени, сосудов, эластометрия.
5. КТ и МРТ печени.
6. Биопсия печени.
7. Радиоизотопное исследование печени (hepatocyte mass scintigraphy 99mTc-GSA).
8. Аминопириновый дыхательный тест (13C или 14C-methyl).
Лабораторная диагностика
Общие положения
1. Лабораторная диагностика направлена на выявление маркеров повреждения печени и дифференциальную диагностику с другими заболеваниями печени. Лабораторные тесты могут быть изменены у 1-4% здорового населения, у 6% населения изменения печеночных тестов не связаны с поражением печени. 11-13% пациентов с вирусным гепатитом С и стеатозом печени могут иметь нормальные показатели рутинных лабораторных печеночных тестов.
2. Факт лабораторной диагностики повреждения печени традиционно устанавливается на основании исследования уровней следующих показателей:
- билирубин;
- трансаминазы (АСТ, АЛТ);
- щелочная фосфатаза (ЩФ);
- гамма-глутамилтранспептидаза (ГГТП);
- лактадегидрогеназа (ЛДГ).
Функциональные возможности печени оцениваются на основании определения значений:
- альбумина;
- МНО (протромбина).
Более точно в количественном отношении функциональные возможности печени могут быть определены следующими методиками:
- клиренс кофеина и антипирина, синтез альбумина;
- радиоизотопные методы (см. выше).
3. Специфические биохимические тесты на определение токсического (лекарственного) вещества и/или его метаболитов в крови и/или моче. Применяются для ограниченного круга агентов.
Лабораторная диагностика типа поражения печени
Традиционно нарушения печеночных проб были сгруппированы по следующим моделям (см. раздел "Этиология и патогенез"):
- гепатоцеллюлярное повреждение (преобладают повышение АЛТ и АСТ);
- холестатическая форма (преобладает повышение ЩФ на высоте приступа);
- инфильтративный или смешанный тип.
Билирубин может быть повышен при любой форме заболевания печени, и это не помогает в определении типа поражения. Выявление повышения ГГТП настолько распространено и так часто бесполезно, что многие учреждения решили удалить этот тест на своей тестовой панели диагностики повреждений печени.
| Показатель | Гепатоцеллюлярный | Холестатический | Смешанный |
| АЛТ | ≥ 200% | норма | ≥ 200% |
| ЩФ | Норма | ≥ 200% | ≥ 200% |
| Соотношение АЛТ/ЩФ | ≥ 5 | ≤2 | 2-5 |
| Вероятные повреждающие лекарственные агенты | - Парацетамол - Аллопуринол - Амиодарон - НПВС - Препараты для лечения СПИД | - Анаболические стероиды - Клопидогрел - Хлорпромазин - Эритромицин - Гормональные контрацептивы | - Амитриптилин - Эланоприл - Кармазепин - Сульфонамид - Фенитоин |
Рекомендуемые анализы:
- общий анализ крови (лейкоцитарная формула, СОЭ, тромбоциты);
- биохимический анализ: АЛТ, АСТ, ГГТП, ЩФ, КФ, общий белок, медь, железо, витамины, содержание натрия, калия, хлоридов, бикарбонатов, кальция, глюкозы, билирубина, креатинина, мочевины, магния, фосфата;
- коагулограмма, протромбиновое время, МНО;
- гистологическое исследование биоптата печени;
- иммунологические тесты (сифилис, ЦМВ, герпес, амёбиаз, туберкулез) и ПЦР (для исключения вирусного гепатита и прочих инфекций);
- определение уровня токсического агента в крови/моче (доступно не для всех агентов);
- группа крови;
- выявление инфекционных причин - серологическое исследование на анти-HAV, анти-HBc IgM, анти-HEV HBsAg, анти-HCV;
- выявление болезни Вильсона-Коновалова - церулоплазмин;
- тест на беременность;
- выявление аутоиммунного гепатита - аутоантитела ANA, ASMA, LKMA, определение иммуноглобулинов;
- содержание аммиака (в артериальной крови, если это возможно) плохо коррелирует с клинической стадией печеночной энцефалопатии;
- ВИЧ-статус (имеет последствия для трансплантации).
Дифференциальный диагноз
- алкогольные поражения печени;
- инфекционные и паразитарные поражения печени;
- желчекаменная болезнь;
- опухоли печени, желчевыводящих путей, поджелудочной железы;
- аутоиммунные поражения печени;
- врожденная патология печени и желчевыводящих путей, включая болезни обмена;
- панкреатит;
- поражение печени при других заболеваниях (эндокринных, сердечно-сосудистых, гематологических и прочих).
Осложнения
Лечение
Общие положения
1. Отмена препарата (прерывание контакта с веществом, вызвавшим поражение печени) - главный и основой принцип.
2. На ранних сроках: удаление яда из организма (промывание желудка, применение энтеросорбентов, экстракорпоральная детоксикация, применение специфических антидотов). Поддержание жизнедеятельности организма. Выявление и коррекция осложнений.
3. Патогенетическая и симптоматическая терапия в зависимости от характера поражения. Вопрос об эффективности гепатопротекторов обсуждается.
Прогноз
Возможно использование шкал, при остром течении, например, MELD, CK-18 modified MELD, PELD (для детей), Bilirubin-Lactate-Etiology Score (BILE score) и других.
Госпитализация
В зависимости от тяжести состояния. В экстренном порядке, как правило, в отделение терапии/гастроэнтерологии или отделение реанимации и интенсивной терапии.
Читайте также:

