Интоксикация при анестезии в стоматологии
Обновлено: 19.04.2024
Отравление ингаляционными анестетиками и его лечение
Ингаляционные анестетики широко применяются из-за своей способности быстро индуцировать анестезию, относительной простоты контроля за их действием, а также быстрого и безопасного возвращения пациента к норме. Наиболее популярны закись азота (N2O), галотан, энфлуран, севофлуран и изофлуран. Их анестезирующее действие зависит от парциального давления в головном мозге (Рм), которое коррелирует с парциальным давлением в альвеолах (Рд).
Периодически измеряя (с помощью масс-спектрометрии) и корректируя РА, анестезиолог способен регулировать глубину анестезии, т. е. Рм. Поступление в организм и распределение этих средств зависят от их концентрации во вдыхаемой смеси, от легочной вентиляции, растворимости в крови, сердечного выброса и тканевого поглощения. Во время наркоза формируется нисходящий градиент их концентрации: подаваемый газ — альвеолы — артерии — головной мозг
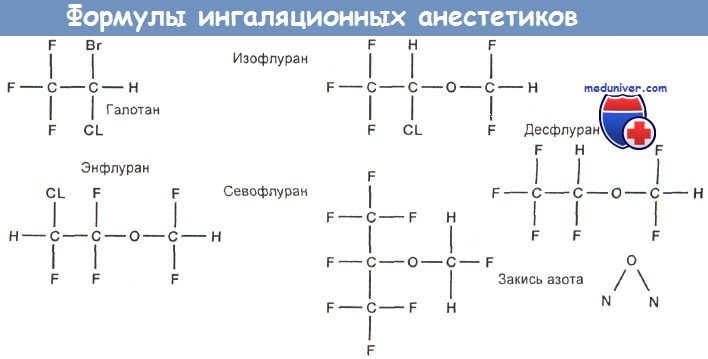
Структурные формулы ингаляционных анестетиков приведены на рисунке ниже.
Их токсичность скорее всего обусловлена фармакологически активными метаболитами. К другим ее механизмам относятся взаимодействие анестетика с белками и тканями (см. в статье "Закись азота" о витамине В12). Галотан, энфлуран и изофлуран приводили к серьезным и часто летальным передозировкам.
а) Токсичные дозы ингаляционных анестетиков:
- Галотан. Доза галотана 2,5 мл была по ошибке введена внутривенно. Пациент выжил. Прием внутрь 150—200 мл галотана взрослым привел к коме. Пациент выжил. После приема внутрь 250 мл галотана пострадавший в возрасте 48 лет выжил, пробыв в коме 36 ч.
- Изофлуран. Ингаляция 10,2 % изофлурана привела к цианозу и шоку. Пациент выздоровел. Прием внутрь 80 мл изофлурана мужчиной в возрасте 37 лет привел к его смерти.
б) Летальные дозы ингаляционных анестетиков:
- Энфлуран. Ингаляция 250 мл энфлурана привела к смерти женщины в возрасте 29 лет.
- Галотан. Внутривенное введение 3 мл смеси галотана с метогек-ситалом вызвало смерть женщины в возрасте 20 лет от острого отека легких. Прием внутрь 35 мл галотана взрослым завершился летальным исходом.
- Закись азота. Экспозиция к 50—70 % закиси азота в течение 3 ч может снизить активность печеночной метионин-синтазы, приведя к апластической анемии и смерти.
в) Профессиональная ингаляция анесетиков. Опасность энфлурана, галотана и изофлурана для медперсонала, работающего в хорошо вентилируемой операционной, невелика. Сильная профессиональная экспозиция чревата индукцией печеночных микросомных ферментов, метабол изирующих лекарственные средства.
г) Токсикокинетика ингаляционных анестетиков:
- Кардиотоксичность. У взрослых, получивших галотановый наркоз, после введения адреналина (2,0—4,0 мкг/кг в солевом растворе) или 0,5 % лидокаина наблюдалась электрическая нестабильность желудочков. Галотан, вводимый путем инфильтрации детям с уровнем адреналина до 10 мкг/мл, по-видимому, относительно безопасен, если пациент нормо- или гипокапнический и не страдает от врожденного кардиологического заболевания. Похоже, дети менее чувствительны к серьезному аритмогенному действию адреналина на желудочки.
Однако у них возможны предсердные экстрасистолы и тахикардия, что подчеркивает необходимость непрерывного электрокардиографического мониторинга и осторожности при галотановой анестезии с инъекцией адреналина. Закись азота, добавляемая во время стационарной анестезии галотаново-кислородной смесью, может повысить среднее артериальное давление, давление в правом предсердии и системное сосудистое сопротивление. Остановка сердца наблюдалась при использовании галотана с верапамилом и фенфлурамином. Галотан может потенцировать действие нервно-мышечных блокаторов. Экспозиция к трихлорэтану после галотановой анестезии чревата кардиотоксичностью.
- Изофлуран. Изофлуран существенно потенцировал действие атракурия и векурония. Налбуфин снижает потребность в изофлуране. Последний, похоже, ингибирует у человека метаболизацию энфлурана.
- Закись азота. Закись азота может ослабить терапевтическую эффективность и усилить побочные эффекты метотрексата. При введении адреналина с лидокаином пациенту, получающему закись азота, у больного наблюдалась предсердно-желудочковая диссоциация.
д) Ингаляционные анестетики при беременности и лактации:
- Энфлуран. Энфлуран расслабляет мускулатуру матки. Ее реакция на окситоцин сохраняется, если не применять высоких (более 2,5 — 3,0 %) концентраций этого анестетика.
- Галотан. Галотан вызывает зависимое от дозы расслабление маточной мускулатуры как у беременных, так и у небеременных женщин. Во время родов он может привести к атонии матки, сопровождающейся повышенной кро-вопотерей.
- Изофлуран. Изофлуран индуцирует расслабление матки.
- Закись азота. Введение закиси азота во II триместре беременности не оказало отрицательного влияния на плод.
е) Механизм действия ингаляционных анестетиков. Непосредственное действие на дыхательные центры продолговатого мозга на участвующие в дыхании мышцы грудной клетки и диафрагму приводит к зависимому от дозы угнетению дыхания.
ж) Клиника отравления ингаляционными анестетиками:
- Циклопропан. Взрослый человек обнаружен в 1989 г. мертвым после приема внутрь циклопропана. Это первый летальный исход такого рода со времени внедрения циклопропана в клиническую анестезиологическую практику в 1933 г..
- Десфлуран. Как и в случае с изофлураном, применение десфлурана чревато увеличением объема головного мозга или внутричерепного давления. Его использование при нейрохирургии требует особой осторожности.
- Энфлуран. Сердечно-сосудистая система. Энфлуран удлиняет интервал Q—Тс, не влияя на интервалы QRS, P-R и Q-T.
- Печень. Повторная анестезия энфлураном изредка приводит к летальному некрозу печени. Клинические, биохимические и гистологические особенности связанного с этой анестезией гепатита сходны с наблюдаемыми при аналогичной патологии, вызываемой галотаном.
Экспозиция к изофлурану чревата молниеносной гепатотоксической реакцией.
- Галотановый гепатит. Elliott и Strum описали связанный с галотаном гепатит, проявляющийся одним из двух клинических синдромов, чаще всего наблюдаемых у взрослых пациентов. Они развиваются после гладко прошедших анестезии и операции и не демонстрируют явной корреляции со временем применения или дозой вещества. Один из синдромов характеризуется умеренным повышением концентраций аминотрансфераз и в ряде случаев транзиторной желтухой. Ухудшение клинического состояния наблюдается редко. Такой гепатит возможен и во время экспозиции к галотану, а его распространенность достигает 20%.
Второй синдром наблюдается с частотой 1:35 000 пациентов, связан с частым повторным введением вещества через короткие интервалы времени и характеризуется молниеносным развитием печеночной недостаточности с высокой смертностью.
- Нервная система. Продолжительное применение галотана и энфлурана в качестве бронхолитиков при стойком астматическом статусе, по-видимому, индуцировало тетраплегию и сенсорные нарушения у одного взрослого, состояние которого улучшилось после отмены обоих средств. Применение энфлурана чревато припадками без потери сознания.
- Сердечно-сосудистая система. Введение галотана взрослым, вероятно, не оказывает существенного влияния на интервалы P—R и QRS, но увеличивает интервалы Q—Т и Q—Tc.
- Острое отравление. Сильная токсичность галотана при его внутривенном введении (отек легких, припадки) резко контрастирует с почти полным ее отсутствием при ингаляционном использовании данного вещества.
- Десфлуран. Десфлуран, применяемый с искусственной вентиляцией и постоянным РаСО2, вызывает угнетение сердечно-сосудистой функции. Сердечный выброс почти не меняется.
- Изофлуран. Анестезия изофлураном, по-видимому, не ведет к значительному изменению интервалов QRS, P—R и Q—T, но существенно удлиняет интервал Q—Tc. Изредка при этой процедуре наблюдается злокачественная гипертермия.
- Закись азота. Проблемы. Закись азота можно эффективно использовать, только снижая концентрацию подаваемого кислорода. Ее кинетические свойства чреваты раздуванием внутренних газоносных пространств, растяжением кишечника, нарушением условий проведения операции и удлинением госпитализации. Она может угнетать дыхание и кровообращение, а также повышать мышечный тонус, что ведет к увеличению необходимой дозы миорелаксанта. Этот газ поддерживает горение. Он может инактивировать производную В12 составляющую фермента метионин-синтазы. Закись азота участвует в разрушении озонового экрана в верхних слоях атмосферы и формировании парникового эффекта в ее нижних слоях.
- Регулярное применение. Продолжительное использование закиси азота (в течение нескольких суток) чревато апластической анемией, нейронной дегенерацией, мегалобластическими изменениями и летальным исходом.
- Острая экспозиция. Закись азота с минимальной альвеолярной концентрацией 104 %, или 1,04 атм., применяется как вспомогательный анестетик при большинстве операций под наркозом. Анестезия с использованием только N2О в течение 2—4 ч индуцировала у нормальных людей тахипноэ, тахикардию, повышение системного кровяного давления, предсердно-желудочковый узловой ритм, острую сердечнососудистую недостаточность, мидриаз, профузное потоотделение, изредка клонус и опистотонус.
з) Лабораторные исследования при отравлении ингаляционными анестетиками:
- Энфлуран. Высокие уровни неорганического фторида не были токсичными.
- Изофлуран. При анестезии изофлураном гепатотоксичность обычно наблюдается только в условиях тяжелой гипоксии.
- Злоупотребление закисью азота. Неоднократное злоупотребление "веселящим газом" часто индуцирует угнетение костного мозга. Может потребоваться детальное гематологическое обследование, включая определение уровней в крови фолата и витамина В12. Признаки тяжелой недостаточности этих двух веществ после однократного операционного наркоза закисью азота наблюдаются редко.
и) Лечение отравления ингаляционными анестетиками:
- Стабилизация состояния. При обнаружении передозировки ингаляционного анестетика нужно немедленно прекратить его применение, приступить по показаниям к сердечно-легочной реанимации и продуть аппарат для наркоза 100 % кислородом. Необходимы непрерывный кардиомониторинг, кислородотерапия и катетеризация вены. Если пациент не был интубирован, немедленно вводят эндотрахеальную трубку. По показаниям назначают аппаратное дыхание. Проводят анализ газового состава артериальной крови, определяют в крови уровни печеночных ферментов, витамина В12, креатинина и электролитов.
- Неадекватность испарителя. Неправильно подобранный испаритель конкретного вещества, а также последовательное, а не параллельное соединение испарителей создают риск передозировки. Она может произойти случайно при путанице с направлением поворота рукоятки дозирующего устройства ("больше—меньше") или при неадекватной замене одного оборудования другим. Работник операционной, нелегально злоупотребляющий галотаном, иногда сознательно оставляет испаритель включенным, когда в этом нет необходимости. Осведомленность о такого рода необычных причинах неадекватного действия аппаратуры позволяет снизить риск тяжелой передозировки.
- Антидоты. Антидоты для рассмотренных ингаляционных средств не известны.
- Поддерживающая терапия при отравлении ингаляционными анестетиками:
1. При бронхоспазме по показаниям назначают антагонисты b2-адренергических рецепторов (например, сальбутамол), кислород и аппаратное дыхание.
2. Припадки можно купировать внутривенным введением диазепама и фенитоина.
3. Гипоксию облегчают кислородотерапией и искусственной вентиляцией легких с положительным давлением в конце выдоха.
4. Отек легких лечат кислородотерапией, препаратами наперстянки и фуросемидом.
5. Показаны непрерывный кардиомониторинг и серийный анализ газового состава артериальной крови.
6. Средства, угнетающие центральную нервную систему или дыхание, не рекомендуются.
7. Часто бывает необходимо прервать операцию. По соглашению между анестезиологом и хирургом ее можно продолжить после замены данного анестетика на другой. При этом следует тщательно взвесить риск усиления гемодинамической стабильности у пациента, состояние которого уже ухудшилось.
8. Могут потребоваться детальные периодические оценки гематологических параметров, включая исследование костного мозга, клинический анализ крови, определение эритроцитарных индексов, уровней фолата и витамина В12 в крови.
Ретроспективное изучение женщин, работающих ассистентками стоматологов и регулярно контактирующих с высокими уровнями закиси азота, наводит на мысль об удлинении у них времени до зачатия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравления анестетиками. Клиника интоксикации анестетиками
Д. Я. Богатин (1961) наблюдал три летальных исхода во время анестезии 1—5% раствором дикаина при бронхографии и связывает их с быстрым введением всей дозы анестетика.
Д. Ф. Скрипниченко (1953) приводит 9 летальных исходов при бронхографии с использованием растворов кокаина для анестезии (данные литературы).
О. С. Шкроб и В. С. Помелов (1963) из 350 исследований сообщили о смерти двадцатидвухлетней больной при бронхографии с применением 3 мл. 3% раствора дикаина.
Adriani, Campbell (1956) описали 10 летальных исходов за 15 лет после анестезии 2% раствором тетракаина (дикаин) при эндоскопиях.
MacRae, Hiltz, Quinlan (1950) на 522 бронхоскопии под местной анестезией 2% раствором понтокаина выявили 8 тяжелых токсических реакций; 2 больных умерли.
Schoen (1939) приводит 21 токсическое осложнение при анестезии дикаином, из которого 18 имели летальный исход.
Клиническая картина при интоксикации анестетиками в наиболее легких случаях проявляется психомоторным возбуждением, тахикардией, при относительно устойчивом артериальном давлении и отсутствии дыхательных нарушений. Подобная интоксикация разрешается в течение нескольких минут без специальной терапии. Однако психомоторное возбуждение может быть ранним симптомом более тяжелого отравления, и поэтому при первых признаках интоксикации следует приготовиться к активной терапии.
Интоксикация анестетиками тяжелой степени проявляется слабостью, головокружением, бледностью. Нередко имеют место клонические судороги. Пульс становится частым, мягким. Снижается артериальное давление. Дыхание становится частым, поверхностным. Бледность сменяется цианозом.
Если не предпринимаются соответствующие меры, может наступить остановка сердечной деятельности и дыхания. Клинические явления тяжелой интоксикации развиваются очень быстро, и успех терапии определяется прежде всего ее своевременностью.
Практически важно дифференцировать интоксикацию анестетиками с ларинго- и бронхоспазмом. Последний при исследовании под местной анестезией встречается редко и лишь в ответ на эндобронхиальные манипуляции, тогда как токсические реакции обычно проявляются прежде, чем начато исследование. Ларингоспазм может возникнуть при введении катетера или простой инстилляции раствора анестетика на голосовые связки. Проявляется ларингоспазм характерным затрудненным вдохом и быстро появляющимся цианозом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Отравление местными анестетиками и его лечение
Передозировка местноанестезирующих средств возможна в результате избыточного введения внутривенного анестетика, случайной спинномозговой, внутриартериальнои или эпидуральной инъекции. К токсическим реакциям относятся сердечно-сосудистый коллапс, угнетение или остановка дыхания, припадки, аритмии и смерть.
Лечение в основном поддерживающее и симптоматическое. Метгемоглобинемию можно лечить метиленовым синим.
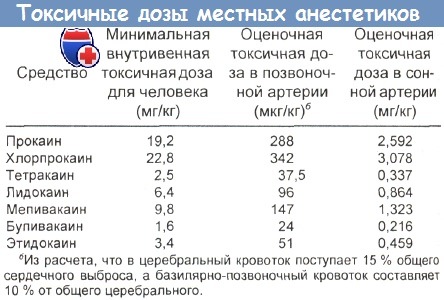
Токсичные дозы местноанестезирующих средств приведены в таблице ниже.
а) Токсикокинетика местных анестетиков:
- Беременность и роженица. При родах все чаще применяется регионарная анестезия. Возможно, роженицы составляют группу повышенного риска с точки зрения интоксикации местноанестезирующими средствами.
К физиологическим изменениям при беременности относятся увеличение сердечного выброса и объема крови, сдавление аорты и полых вен, снижение функциональной остаточной емкости легких, усиление потребления кислорода и уменьшение уровня плазменных белков. Эти факторы могут повысить объем распределения, повлиять на метаболизацию медикаментов и сократить сердечно-легочный "запас прочности" пациентки.
Венозная гиперемия повышает риск случайной внутривенной инъекции, особенно при эпидуральной анестезии. Гипогликемия и относительный плазменный дефицит холинэстеразы, наблюдаемые у беременных, могут предрасполагать к интоксикации в случае применения сложноэфирных медикаментов. Гипомагниемия беременных чревата разобщением калий-натриевого насоса.
- Плод. Местноанестезирующие средства могут понизить симпатический тонус, уменьшить кровяное давление и сердечный выброс у матери, а в результате и перфузию плаценты. Не исключено и их прямое сосудосуживающее действие на нее. Наконец, они могут проникать через плаценту и непосредственно влиять на сердечные и нервные ткани плода.
б) Механизм действия местных анестетиков. Местноанестезирующие средства обратимо блокируют генерирование и проведение импульсов в сенсорных, двигательных и вегетативных нервных волокнах. Блокада периферических нервов обычно прогрессирует в такой последовательности: расширение периферических сосудов и повышение температуры кожи, утрата болевой и температурной чувствительности, утрата проприоцепции, утрата чувствительности к давлению и прикосновению, двигательный паралич.
в) Клиника отравления местными анестетиками:
- Интоксикация местными анестетиками: обычные осложнения. Общими осложнениями при использовании многих местноанестезирующих средств являются интоксикация, неврологические расстройства, неадекватная блокада, полная спинномозговая анестезия и врачебные ошибки.
При рассмотрении проблемы токсичности местных анестетиков полезно воспользоваться мнемонической формулой АИМС: аллергия, идиосинкразия, местно, системно.
Аллергические реакции на местноанестезирующие средства редки и обычно связаны со сложноэфирными соединениями. Идиосинкразия, например вазовагальный криз или истерические реакции, нетипичны и непредсказуемы. Местные эффекты ограничены прилегающими к участку введения тканями, например нервной и мышечной. 2-Хлорпрокаин вызывает венозный тромбоз, когда используется для внутривенной регионарной анестезии.
Случайную субарахноидальную инъекцию больших количеств этого вещества связывали с адгезивным арахноидитом и синдромом конского хвоста. Состав препарата впоследствии изменили. Большинство токсических эффектов местных анестетиков — системные. Чаще всего они возникают из-за случайной внутрисосудистой инъекции медикамента.
Клиническая картина. Наблюдались околоротовое онемение, покалывание, расстройства слуха и зрения, подергивания, большие эпилептические припадки, кома и летальный исход.
- Неврологические осложнения. Стойкое неврологическое расстройство при регионарной анестезии может быть обусловлено травмой, химическим веществом, инфекцией, ишемией или сдавлением, а также быть по происхождению идиопатическим. Снизить частоту токсических реакций помогают предварительная разметка ориентиров карандашом на теле, предупреждение пациента о готовящейся инъекции, беседа с ним и использование игл малого калибра.
- Полная спинномозговая анестезия. Полная спинномозговая анестезия возможна, если большое количество местноанестезирующего средства, предназначенного для эпидурального пространства, достигнет субарахноидального пространства или при использовании избыточных количеств медикамента во время спи-нальной анестезии. Она наблюдается после ретробуль-барной, симпатической блокады и анестезии плечевого сплетения.
Клиническая картина. Быстро развиваются мышечная вялость, апноэ, потеря сознания и сосудистый коллапс.
Врачебные ошибки. К этой категории относятся передозировки, инъекции не того препарата, который нужен, и инъекции в не предназначенные для них места.

г) Системная интоксикация местными анестетиками:
- Сердечно-сосудистая система. Высокие сывороточные уровни местноанестезирующих средств могут ослабить генерирование импульсов в узловой пейсмекерной ткани, нарушить их проведение и уменьшить сократимость миокарда. Некоторые средства способны также вызывать желудочковые аритмии.
Еще большее повышение сывороточного уровня анестетиков чревато сильным расширением сосудов. Угнетение миокарда и расширение периферических сосудов могут привести к сердечно-сосудистому коллапсу.
Многие из пострадавших от таких осложнений — роженицы. Смертность высока. Сердечно-сосудистый коллапс резистентен к традиционным методам реанимации.
Бупивакаин является сильным блокатором натриевых каналов. Он вызывает удлинение интервала QRS в гораздо меньших дозах, чем лидокаин, и медленнее выводится из миокарда. Лидокаин в дозе 1 г внутривенно приводил к апноэ и асистолии.
- Периферические сосуды. Большинство местноанестезирующих средств при токсичных уровнях в сыворотке вызывает расширение сосудов, снижая системное сосудистое сопротивление и венозный возврат.
- Метгемоглобинемия. Прилокаин является производным анилина. Один из его метаболитов, ортотолуидин, способен окислять гемоглобин до метгемоглобина. К этой же химической группе относится лидокаин, также известный как индуктор метгемоглобинемии.
- Сравнительная токсичность. Самые сильные жирорастворимые долгодействующие местные анестетики (бупивакаин и этидокаин), вероятно, более кардиотоксичны, чем менее мощные средства, в частности лидокаин.
- Центральная нервная система: отрицательные эффекты после случайной внутривенной инъекции. Когда местноанестезирующие средства вводят путем внутривенного вливания, возникает довольно типичная картина прогрессирующей симптоматики со стороны центральной нервной системы. В порядке возрастания тяжести проявления интоксикации следующие.
1. Онемение языка и рта. Медикамент покидает сосуды и действует на окончания сенсорных нервов во внесосудистом пространстве.
2. Головокружение.
3. Шум в ушах.
4. Расстройства зрения. Видимые объекты кажутся колеблющимися из стороны в сторону и/или вверх и вниз.
5. Невнятная речь.
6. Мышечные подергивания.
7. Иррациональная беседа.
8. Потеря сознания.
9. Большой эпилептический припадок.
10. Кома.
11. Апноэ.
д) Лабораторные данные отравления местными анестетиками:
- Аналитические методы. Бупивикаин, хлорпрокаин, этидокаин, лидокаин, мепивакаин, прилокаин и прокаин выявляют с помощью газовой хроматографии.
- Уровни в крови:
Бупивакаин. Высокие уровни в крови могут сочетаться с головокружением, звоном в ушах, гипотензией, припадками и желудочковой тахикардией. Токсические реакции на это средство обычно не возникают, если его плазменная концентрация ниже 4 мкг/мл. Однако у женщины в возрасте 28 лет появились судороги при уровне всего 1,1 мкг/мл.
Хлорпрокаин. Через 10 мин после случайной внутривенной инъекции хлорпрокаина мужчине в возрасте 23 лет с массой тела 60 кг плазменная концентрация этого средства составила 17 мкг/мл. Отрицательных реакций не отмечено.
Мепивакаин. Плазменные концентрации мепивакаина 4,4—8,6 мкг/мл после каудального введения в перинатальный период его доз 5,5—9,4 мг/кг сочетались с состоянием тревоги, спутанностью сознания, мышечными подергиваниями, тошнотой и рвотой. Новорожденному с уровнем этого анестетика в крови до 75 мкг/мл потребовались искусственное дыхание и обменное переливание крови.
Симптомы интоксикации исчезли, когда концентрация упала примерно до 8 мкг/мл. Ее токсичный порог в крови для этого средства близок к 6,3 мкг/мл.
Прилокаин. После введения дозы прилокаина 864 мг вскрытие показало его концентрацию в крови 13 мкг/мл, в моче — 69 мкг/мл, а в печени — 49 мг/кг. Этот пациент скончался в кресле дантиста в течение 1 ч.
Прокаин. После внутривенного вливания прокаина в дозах 18— 55 мг/кг отмечались его пиковые плазменные концентрации 21 — 86 мкг/мл. Через 17 — 44 мин эти уровни упали до 1 — 13 мкг/мл. Один взрослый пациент по ошибке получил 4000 мг прокаина. У него наблюдались мидриаз, отсутствие зрачковой реакции на свет, артериальная гипертензия, синусовая тахикардия, расширение и углубление зубца S на электрокардиограмме. Уровень прокаина в крови достигал 96 мкг/мл.
Получив поддерживающее лечение, этот пациент выздоровел. Плазменные концентрации прокаина после внутримышечного введения 4,8 млн ЕД прокаинпенициллина G составляли от 3,6 до 11 мкг/мл.

е) Лечение отравления местными анестетиками:
- Стабилизация состояния. Подготовка к местной анестезии. Должно быть наготове реанимационное оборудование на случай опасных изменений вентиляции и сердечной функции. Непрерывный мониторинг неврологических и кардиологических параметров позволяет быстро выявить случайную внутривенную инъекцию местного анестетика или его повышенный уровень в крови.
При любой анестезии у рожениц рекомендуется мониторинг частоты сердечных сокращений плода. Необходимо проследить, чтобы пациент ничего не получал перед анестезией перорально: это сведет к минимуму риск аспирации, а также обеспечить подачу кислорода через маску. Если ожидается значительное расширение сосудов, следует держать под рукой сосудосуживающие средства.
Нужно проверить, достаточен ли внутрисосудистый объем для адаптации к любому снижению тонуса сосудов. Следует использовать адекватную тест-дозу и минимальные общую дозу и ее концентрацию. С пациентом в сознании нужно постоянно общаться.
- Мнемоническое правило. Для лечения интоксикации местноанестезирующими средствами удобно использовать мнемоническую формулу SAVED:
Slop injection (отмена инъекции);
Airway (дыхательные пути);
Kentilation (вентиляция);
evaluation of circulation (оценка кровообращения);
Drugs (медикаменты).
- Усиление выведения. При передозировке местноанестезирующих средств форсированный диурез, гемодиализ и гемоперфузия не рекомендуются.
- Антидоты. Антидоты для местных анестетиков не известны. Метгемоглобинемию лечат метиленовым синим.
- Поддерживающая терапия при отравлении местными анестетиками:
1. Припадки: большинство припадков, вызываемых местноанестезирующими средствами, излечивается самопроизвольно, если только не было массивной внутривенной передозировки. Поддерживают проходимость дыхательных путей.
Обеспечивают вентиляцию 100 % кислородом. Поддерживают нормальный кислотно-щелочной баланс. Ацидоз снижает связывание анестетика с белками, повышая уровень свободного агента и тем самым его токсичность. Если припадки стойкие, можно использовать тиопентал (50-100 мг), диазепам (10 мг) или мидазолам (2 мг). Если во время припадков необходимо эффективно проводить ручную вентиляцию, может потребоваться введение сукцинилхолина.
2. Гипотензия: сосудосуживающие средства (например, дофамин); инфузионная терапия; адекватное положение тела пациента.
3. Брадикардия: атропин.
4. Желудочковая тахикардия или фибрилляция: электрокардиоверсия; бретилий (5 — 10 мг/кг внутривенно) при индуцированных бупивакаином желудочковых экстрасистолах или тахикардии.
5. Гемодинамическая нестабильность: поднятие ног пациенту; левое смещение матки у роженицы; сердечная реанимация; возможно, прямой массаж сердца или АИК.
6. При полной спинномозговой анестезии требуется поддерживать вентиляцию и кровообращение.
7. При эпидермальном применении бупивакаина его надо вводить медленно, поскольку существует высокий риск случайной инъекции анестетика в вену. Наготове должны быть оборудование, медикаменты и персонал для реанимации.
8. Одному пациенту с индуцированной бупивакаином остановкой сердца помог АИК.
9. Экстракорпоральный насос, экспериментальный метод, опробованный на собаках, возможно, будет полезен при передозировках лидокаина.
10. Предсердно-желудочковая кардиостимуляция оказалась успешной при лечении остановки сердца после случайного введения 2000 мг лидокаина в АИК. Эту процедуру проводили после безрезультатного применения хлорида кальция и изопреналина.
11. Лидокаин: острую лидокаиновую интоксикацию лучше всего лечить неспецифической поддерживающей терапией.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Применение местной инъекционной анестезии может вызвать осложнения общего и локального характера. Самые распространенные местные осложнения – это возникновение гематомы и ограниченности в движении сустава, повреждение сосуда, поломка иглы для инъекции, травма нервного ствола, разрывы в тканях мышц, отеки и боли после проведения инъекции, парез мимической мускулатуры, некроз тканей, диплопия. Вероятные осложнения общего характера – это отравление обезболивающим раствором, анафилаксия и анафилактический шок.
Осложнения местного характера и ошибки во время процедуры анестезии
Перед любым оперативным вмешательством в челюстно-лицевом отделе необходимо провести полноценную аналгезию тканей, так как анестезия в стоматологии – это не только гуманное отношение к пациенту, но и способ патогенетической терапии, который применяют при лечении любого воспалительного процесса и болезней травматического характера, которые развиваются в шокогенной зоне.
Врач не может рассчитывать на то, что заболевание будет протекать без осложнений, в случае, если он проводил вмешательство, не сделав полной анестезии в области травмы или воспаления.
Неполноценное обезболивание – это одна из самых часто допускаемых ошибок среди врачей поликлиники во время лечения пациентов во всех разделах специальности.
Другой распространенной ошибкой, допускаемой врачами является слишком быстрый ввод анестезирующего средства. Его ни в коем случае нельзя допускать при инфильтрационной анестезии мягких тканей. Обезболивающее средство впрыскивается под высоким давлением, поэтому депо обезболивающего раствора, которое необходимо для инфильтрации тканей около острия иглы не формируется. Вместо этого раствор выстреливается вглубь в виде струи и расходится. Нужный обезболивающий эффект не достигается.
При введении анестезирующего средства внутрь кости, например при проведении интралигаментарной анестезии, нужный эффект достигается именно при введении препарата под высоким давлением. Однако даже в этом случае нужно учитывать, что слишком быстрый ввод препарата может вызвать разрыв связок периодонта зуба и его вытеснение из лунки.
Для того чтобы не допустить возникновение гематомы при проведении обезболивания у нижнеглазничного отверстия нужно продвигать иглу в направлении распространения раствора. Не стоит вводить иглу в канал, так как современные анестетики имеют диффузионные возможности, позволяющие быстро распространиться введенному лекарству и осуществить блокаду нервного ствола. Если возникает подозрение на развитие гематомы, то необходимо в течение нескольких минут зажимать участок тканей тампоном. После того, как обезболивающий эффект будет достигнут, можно начинать планируемое вмешательство. Можно также применять гипотермию, а через три дня – рассасывающую терапию.
Редким, но более тяжким осложнением является отлом инъекционной иглы. Чаще всего это случается, если анестезиолог допускает слишком резкое движение, когда иголка шприца находится уже в мышечных тканях. Риск развития осложнений возрастает, если иголку полностью погружают в ткани. Для того чтобы избежать осложнений, необходимо контролировать качество используемых игл для проведения инъекций, а также то, насколько врач придерживается правил проведения анестезии. Не допускать полного погружения иглы в ткани и резких движений инъектором. Если отлом иглы все же произошел, то удалить ее в амбулаторных условиях можно только в том случае, если конец виднеется над поверхностью. Если для изъятия поломанной иглы необходимо провести рассечение тканей, то пациента нужно госпитализировать. Перед оперативным вмешательством должно быть сделано рентгеновское исследование. Рентген также должен проводиться на этапе проведения операции, объем которой может быть значительным.
Относительно часто встречается повреждение нервного ствола инъекционной иглой, в результате этого развивается травматический неврит, который сопровождают парестезия или сильные боли. Чтобы этого не произошло иглу нужно продвигать в направлении тока анестетика. Если появилась парестезия или боли, то они могут продлиться от 3 дней до недели и даже до нескольких месяцев. При этом показаны прием витаминов группы В и анальгетиков, а также проведение физиотерапевтических процедур.
При повреждении инъекционной иглой волокон внутренней крыловидной мышцы может развиться ее контрактура и нарушиться функция нижней челюсти. Чтобы не дать развиться осложнениям во время анестезии нижнего луночкового нерва, нужно тщательно соблюдать технику продвижения иглы до кости внутренней поверхности ветви челюсти к нижнечелюстному отверстию. Чаще всего устранить контрактуру удается уже через несколько дней, при использовании методов физиотерапии и обезболивающих препаратов. Если ее течение затягивается, то нужно провести механотерапию. Еще более тяжелое повреждение нервного ствола или мышечных волокон может возникнуть при сгибании кончика иглы для инъекции, по этой причине не следует применять шприцы с деформированной иглой.
Послеинъекционныеболи и отек могут возникнуть вследствие травмы надкостницы, либо как результат слишком интенсивного ввода анестетика в мягкие ткани. Другая причина осложнений кроется в применении просроченных обезболивающих растворов. Профилактика возникновения таких осложнений сводится к соблюдению правил проведения анестезии. Нужно исключить поднадкостное и слишком интенсивное введение обезболивающего раствора в ткани, а также применение анестетиков, которые прошли сертификацию, и у которых не истек срок годности.
Лечение осложнений сводится к физиотерапевтическим процедурам. Рекомендуется также применять обезболивающие и противоаллергические средства, такие как димедрол и супрастин.
Парез мимической мускулатуры развивается, как результат блокировки обезболивающим препаратом веточек лицевого нерва. Это может наблюдаться при проведении внеротовой анестезии на бугре верхней челюсти и при анестезии нижнего луночкового нерва. Парез отдельных мимических мышц лица, который развился в результате, проходит после того, как обезболивающее средство перестанет действовать и не требует лечения.
Развитие диплопии (двоения) возможно при распространении раствора анестетика в подглазничный канал при соответствующей анестезии, в результате чего развивается парез глазодвигательных мышц. Такое осложнение проходит само по себе, после, того как действие анестетика прекратиться.
Самым тяжким осложнением, которое угрожает здоровью, и даже жизни пациента, является некроз тканей, развивается оно как результат введения неизотонического раствора по ошибке. Это может быть спирт, хлорид кальция, бензин или какой-либо другой препарат. Первым признаком некроза является сильная боль, возникающая в начале введения раствора. Нужно сразу же прекратить введение препарата, инфильтрировать ткани разбавленным анестетиком и, если возможно, широко рассечь ткани для осуществления интенсивного дренирования. В случае если неизотонический раствор был введен в глубокие ткани, то после оказания первой помощи больного нужно сразу госпитализировать. Это необходимо, потому что вскоре может развиться сильный отек тканей, который возможно распространиться на шею, что вызовет трудности в дыхании, и понадобится провести неотложную реанимацию.
При наблюдении за больными, которым во время анестезии ошибочно ввели агрессивные жидкости, у одного из пациентов из-за введения неизотоничного раствора около нижнечелюстного отверстия начал быстро развиваться некроз крылочелюстного, околочелюстного пространства и боковой поверхности шеи. На одиннадцатый день появилось кровотечение, из-за чего пришлось перевязать наружную сонную артерию. Другому пациенту в крылочелюстное пространство ошибочно ввели спирт, из-за чего развилась стойкая контрактура нижней челюсти и произошло обширное рубцевание тканей. Это потребовало оперативного вмешательства в большом объеме. Ошибочное введение 2 мл сосудосуживающего препарата подростку закончилось трагически.
С профилактической целью во избежание подобных осложнений применяют карпульную технологию. Это исключает ошибку при подборе анестезирующего препарата.
Общие осложнения при местной анестезии
При местной анестезии часто возникают осложнения в виде развития аллергической реакции. Артикаиновые препараты вызывают осложнения гораздо реже других. Однако в состав раствора входит стабилизатор вазоконстриктора, бисульфат натрия, который может вызвать аллергию у пациентов с повышенной чувствительностью к сере. Это очень опасно для пациентов с бронхиальной астмой.
Метилпарабен, используемый для консервации анестетиков, также может вызвать аллергию. Чтобы избежать подобных осложнений не стоит использовать корпулированные растворы с парабенами для анестезии.
Еще одно осложнение при проведении местной анестезии – это токсикоз. Осложнение может появиться вследствие передозировки или введения препарата прямо в ток крови. За короткое время в крови создается слишком высокая концентрация обезболивающего средства.
Если произошло отправление новокаином, то скорее всего будет наблюдаться общая слабость, тошнота, одышка, учащенный пульс, нарастающее возбуждение. В особенно тяжелых случаях могут развиться клонические и тонические судороги, которые вскоре сменяться депрессией сердечной деятельности, а также ухудшением дыхания до полной его остановки. Если произошло отравление тримекаином, то может наблюдаться пониженное артериального давления и далее развиться коллапс, остановка дыхания и прекращение сердцебиения.
При использовании препаратов артикаинового ряда развитие токсикоза менее вероятно. Для детей в возрасте 4-12 лет максимально допустимо использовать 5 мг/кг артикаина с вазоконстрпктором, а для взрослых – 7 мг/кг. Это соответствует 3 и 7 карпулам по 1,8 мл 4% раствора, поэтому в этом случае передозировка маловероятна. При этом развивается реакция со стороны центральной нервной системы, может произойти потеря сознания, судороги, ухудшение дыхания.
Водорастворимые аппликационные препараты, такие как тетракаин или пиромекаин обладают выраженным токсическим действием, это обусловлено высокой концентрацией обезболивающего средства и скоростью всасывания его в кровь.
Профилактика осложнений возможна при соблюдении дозировки обезболивающих средств и правил выполнения анестезин инъекционным способом. До того как ввести раствор обезболивающего нужно немного потянуть на себя поршень шприца, убедившись, таким образом, в том, что игла не проникла в кровеносный сосуд. Если в шприце появилась кровь, нужно изменить угол ввода иглы.
Если отравление имеет легкую степень, то больного укладывают горизонтально и дают вдохнуть нашатырный спирт, если токсикоз выявлен в тяжелой степени, то неотложная помощь начинается с ввода внутривенно 1-2 мл 1% раствора тиопентала натрия и проведении искусственной вентиляции легких. Если имеются показания к применению, то вводят сердечно-сосудистые препараты и выполняют комплекс мер по безотлагательной госпитализации больного.
Самым тяжелым осложнением при проведении местной анестезии инъекционным методом является анафилактический шок. Развивается он под влиянием соединения аллергических антител с антигеном, как результат этого, образуются биологически активные вещества, такие как гистамин, гепарин, ацетилхолин, серотонин, брадикардин и прочие. Они вызывают нарушения в микроциркуляции, повышают проницаемость сосудов, вызывают спазмы гладкой мускулатуры и, как следствие, происходит перемещение крови на периферию. Признаками анафилактического шока являются возбуждение и последующее быстрое торможение функций центральной нервной системы, резкое снижение артериального давления, бронхоспазм. Чаще всего анафилактический шок развивается у пациентов, у которых наблюдались аллергические реакции на пищевые продукты, либо лекарственные препараты. Период, во время которого развивается шок, колеблется от нескольких секунд до получаса. При этом, чем быстрее развивается шок, тем хуже прогноз.
При возникновении первых признаков анафилактического шока, таких как беспокойство, пульсирующие головные боли, появление холодного пота, чувство страха, шум в ушах, кожный зуд, увеличивающийся отек Квинке, бледность кожных покровов и слизистых, нужно безотлагательно ввести раствор анестетика. Также нужно ввести 0,5 мл 0,1% раствора адреналина в место инъекции и такую же дозу в любое другое место подкожно. Больному вводят кордиамин, кофеин, дают кислород, вводят камфору, 10 мл 2,4% раствора эуфиллина с 20 мл 40% раствора глюкозы внутривенно. Дополнительно вводят противоаллергические средства – 1 мл 2,5% раствора пипольфена внутримышечно, глюкокортикоидные гормоны – 1-2 мл 3% раствора преднизолона и 5% раствор глюкозы внутривенно. Кроме того, обязательно нужно немедленно госпитализировать больного, в случае возможности его транспортировки на машине скорой помощи.
Предугадать, разовьется ли анафилактический шок практически невозможно. Но это не отменяет предварительный и тщательный сбор анамнеза. При этом особое внимание нужно обратить на появление у больного даже легких аллергических реакций и не применять более препарат их вызвавший.
Осложнения наркоза – это непредусмотренные негативные эффекты, возникающие в ходе общего обезболивания или вскоре после пробуждения. Проявляются в форме дыхательной недостаточности, нарушений кровообращения, чрезмерного угнетения ЦНС, рвоты, регургитации. После пробуждения возможно развитие психозов, галлюцинаторного синдрома, парезов и параличей. В некоторых случаях выявляется динамическая непроходимость кишечника. Диагноз устанавливается на основании клинических признаков, данных аппаратного мониторирования жизненных функций, лабораторного исследования биологических сред организма.
МКБ-10
Общие сведения
Осложнения наркоза относятся к категории ятрогенных состояний, возникающих в результате действий медицинского работника. Чаще всего являются предотвратимыми при достаточном объеме профилактических мероприятий и тщательной подготовке врача-анестезиолога к оперативному вмешательству. Число непредусмотренных проблем с каждым годом снижается. По данным за 1956 год, летальность по причинам, связанным с общим обезболиванием, достигала 15%. Сегодня этот показатель не превышает 0,02% при использовании эндотрахеального метода подачи смеси, современных анестетиков, непрерывного мониторирования состояния пациента. Количество нелетальных проблем, по статистике за 2014 год, достигает 2,5%.

Причины
Абсолютное большинство проблем, возникающих в ходе анестезии, вызвано неправильными действиями анестезиолога или медсестры-анестезиста. Осложнения наркоза также могут быть обусловлены нарушением рекомендаций врача со стороны больного. Манифестация аллергических реакций, которые невозможно предусмотреть, встречается лишь в 1% случаев от общего числа жизнеугрожающей патологии. Еще реже диагностируется злокачественная гипертермия – состояние мышечного гиперметаболизма, развивающееся как реакция на введение миорелаксантов деполяризующего действия. Причины патологии удобнее рассматривать по системам организма:
Патогенез
Механизм развития зависит от типа осложнения наркоза. При гиповентиляции наблюдается гипоксия и гиперкапния, нарушаются метаболические процессы в тканях организма, имеет место респираторный ацидоз. Отмечается расстройство жизненно важных реакций. При критическом снижении АД развивается шоковое состояние, централизация кровообращения, уменьшается тканевая перфузия, снабжение органов и систем кислородом, питательными веществами. На фоне недостаточности кровообращения наступают обратимые, а потом необратимые изменения в структуре тканей центральной нервной системы.
При чрезмерном угнетении ЦНС происходят сбои в регуляции работы внутренних органов, в том числе сердца, легких, печени, почек. Рвота – результат раздражения соответствующего центра. При эндотрахеальном методе подачи наркозного средства не представляет значительной опасности. Если пациент находится на самостоятельном дыхании, существует риск аспирации рвотных масс. Осложнениями аспирации становятся пневмонии, повреждение трахеи и бронхов кислым желудочным содержимым.
Классификация
Деление всех возможных осложнений производится по признакам поражения той или иной системы. Принято разграничивать 5 основных групп, каждая из которых включает в себя несколько разновидностей патологических состояний. Наиболее опасно поражение дыхательной системы и системы кровообращения. Выделяют следующие типы негативных реакций, встречающихся во время общей анестезии или после нее:
- Поражение органов дыхания. Возникает чаще всего. Проявляется в форме механической асфиксии при западении языка, ларингоспазме, обструкции дыхательных путей рвотными массами, мокротой, кровью. При внутривенной анестезии без интубации возможна блокировка дыхательного центра на фоне превышения допустимой дозы медикаментов или индивидуальной реакции.
- Поражение системы кровообращения. Основные проявления – тахикардия, экстрасистолия, фибрилляция предсердий или желудочков. Возможно развитие острой сердечной недостаточности, при которой сердце перестает справляться с нагрузкой. Изменения сосудистого тонуса приводят к гипотонии или гипертонии, могут осложняться компенсаторными реакциями, в частности – тахиаритмией, инфарктом миокарда.
- Поражение ЦНС. Глубокие повреждения головного мозга сопровождаются угнетением самостоятельного дыхания, чрезмерным погружением в наркоз, что осложняет выход из него. При нейрогенном нарушении кровообращения мозг подвергается гипоксии, что впоследствии провоцирует постгипоксическую энцефалопатию. Специфические эффекты некоторых препаратов – бред, галлюцинации, психомоторное возбуждение на стадии погружения в наркоз или выхода из него, мышечная гиперреактивность. Встречаются при использовании кетамина, пропофола, ингаляционных анестетиков.
- Поражение ЖКТ. Симптомами являются рвота, послеоперационный парез кишечника. Рвота легко купируется введением противорвотных средств. При парезе развиваются запоры, требуются комплексные лечебные мероприятия. Парезы чаще всего наблюдаются после операций на кишечнике, при которых сочетается механическое и медикаментозное негативное воздействие на пищеварительную систему.
- Аллергические реакции. Осложнения такого типа не считаются ятрогенными, относятся к группе непредугадываемых происшествий. Могут проявляться в форме крапивницы (сыпь красного цвета, приподнятая над уровнем кожи), ангионевротического отека дыхательных путей или других участков тела больного, анафилактического шока. Последний является самой тяжелой реакцией на контакт с триггерным фактором, при отсутствии своевременной диагностики часто приводит к гибели пациента.
Симптомы осложнений наркоза
Дыхательные нарушения проявляются в виде классических признаков гипоксии. Обнаруживается диффузный цианоз, компенсаторная тахикардия, возможно повышение уровня артериального давления. Снижается SpO2, нарастает гиперкапния. При накоплении мокроты слышны хрипы, бульканье. Аппаратура сигнализирует о недостаточной проходимости дыхательных путей. Объем вдоха уменьшается. Осложнения наркоза, вызванные поражением сердечно-сосудистой системы, приводят к увеличению или снижению частоты пульса выше 90 или ниже 60 ударов в минуту соответственно. При падении АД кожа бледная, покрыта холодным липким потом, слизистые синеватого цвета. Повышение давления в сосудах может сопровождаться как гиперемией, так и бледностью кожи, возникает при рефлекторном спазме капилляров.
Поражение ГМ при операции включают нарушения гемодинамики, сердечного ритма. Пробуждение затягивается. Сознание восстанавливается долго, часто не полностью. Менее тяжелые обратимые сбои диагностируются по наличию галлюциноза, неадекватного поведения. Больной не понимает, где находится, что с ним произошло, нецензурно бранится. Отсутствует критическая оценка действий. Нормальное состояние восстанавливается в течение нескольких часов. К числу симптомов поражения ЖКТ относят рвоту, тошноту, запоры или диарею, отсутствие шумов кишечника при аускультации.
Диагностика
Осложнения наркоза выявляет анестезиолог, ведущий пациента. Для этого проводится предоперационный и постоперационный осмотр. В процессе вмешательства врач неотлучно находится в изголовье больного, наблюдая за его состоянием и предпринимая меры по коррекции возникающих нарушений. Диагноз выставляется по клиническим признакам и результатам мониторирования. Степень тяжести имеющихся сбоев и особенности их течения определяют по информации, полученной лабораторными методами. Перечень диагностических мероприятий включает:
Лечение осложнений наркоза
Терапия проводится с учетом причин, вызвавших патологическое состояние. При респираторных нарушениях осуществляется корректировка состава и объема газовоздушной смеси, санация эндотрахеальной трубки с помощью электроотсоса. Если полностью очистить дыхательные пути не представляется возможным, вызывают дежурную эндоскопическую бригаду для проведения экстренной бронхоскопии. Для купирования ларингоспазма применяют наркотические анальгетики, атропин, спазмолитики, адреномиметики. Для насыщения крови O2 аппарат выставляют в режим усиленной оксигенации (100%). Поддержание сонного состояния обеспечивают за счет внутривенных анестетиков.
Нарушения со стороны ССС лечат посимптомно. При брадикардии требуется введение атропина, адреналина. Снижение АД на фоне ослабления сердечной деятельности – показание для перевода больного на введение прессорных аминов через шприц-насос. Может потребоваться снижение дозы анестезирующего средства. Аритмии купируют с использованием кордарона, амиодарона, новокаинамида, лидокаина. Фибрилляция, не поддающаяся химическому воздействию, требует проведения электрической дефибрилляции. При повышении АД вводятся антигипертонические средства, при снижении – гипотонические препараты, инфузионные растворы для восполнения ОЦК, стероидные гормоны.
Купирование кратковременных послеоперационных психозов медикаментозными средствами не выполняется. При выраженном психомоторном возбуждении допускается назначение нейролептиков, наркотических анальгетиков. Долговременные нарушения работы ЦНС требуют терапии с применением ноотропов, антиоксидантов, общеукрепляющих средств (поливитаминные комплексы, адаптогены). Тонус кишечника обычно восстанавливается самостоятельно за 1-2 дня. При затяжном течении пареза вводится прозерин.
Злокачественная гипертермия является показанием для введения датролена – миорелаксанта, способного блокировать рианодиновые рецепторы. Кроме того, назначают препараты симптоматического лечения, физические способы снижения температуры (лед на крупные сосуды, смачивание простыни и тела пациента холодной водой, вентилят ор). При аллергических реакциях вливают антигистаминные препараты, глюкокортикостероиды, симптоматические лекарственные средства. Тяжелые проявления требуют обязательной интубации трахеи, перевода на ИВЛ, если это не было сделано ранее.
Прогноз и профилактика
Прогноз по большинству осложнений благоприятный при их своевременном обнаружении. Лечебные мероприятия позволяют купировать явления дыхательной и сердечно-сосудистой недостаточности без отсроченных последствий. К необратимым изменениям приводит длительная гипоксия (постгипоксическая энцефалопатия или смерть мозга), ишемия миокарда (ОИМ). Тяжелые последствия в виде аспирационной пневмонии может иметь вдыхание рвотных масс. При отсутствии помощи прогноз неблагоприятный. Смерть пациента наступает от удушья, фибрилляции предсердий, шока.
Предотвратить осложнения наркоза можно при тщательном сборе анамнеза. Специалист выясняет, отмечались ли у больного или его родственников аллергические реакции на наркозные средства, эпизоды злокачественной гипертермии. Пациента информируют о запрете на употребление любой пищи за 10 часов до поступления в операционную. В ходе обезболивания анестезиолог поддерживает адекватную вентиляцию легких больного, глубину сна, отслеживает основные показатели жизнедеятельности и работу аппаратуры.
Читайте также:

