Интоксикация при кисте яичника
Обновлено: 24.04.2024
Фолликулярные кисты относятся к ретенционным, обычно приобретенным новообразованиям, возникающим в железисто-секреторных органах, которыми являются яичники женщины. Это половые железы, состоящие из наружного слоя (кора) и внутреннего слоя (мозговое вещество).
Стаж работы 8 лет.
Статья проверена заместителем генерального директора, врачом акушер-гинекологом Дмитриевым Дмитрием Викторовичем.
- Признаки заболевания
- Диагностика
- Как лечат заболевание
- Осложнения
- Профилактика
- Нет времени читать?
Функция яичников эндокринная, они синтезируют стероиды – половые гормоны женщины (эстрогены) и мужчины (слабые андрогены), а также прогестины (гормональные вещества, вырабатываемые в гестационный период). Под воздействием гормонов в половых железах развиваются и созревают яйцеклетки (половые женские клетки).
Под воздействием различных факторов в яичнике развивается фолликулярная киста яичника, являющаяся функциональным образованием, которое способно регрессировать самостоятельно без специального лечения и в большинстве случаев не дает характерных симптомов. Функциональные кисты относятся к опухолевидным процессам доброкачественного течения, классифицируются они по локализации, формируются преимущественно, с одной стороны.
Поэтому может возникнуть:
- фолликулярная киста левого яичника;
- фолликулярная киста правого яичника.
Двусторонние кистозные образования встречаются крайне редко. Условно по течению патологического процесса кистозные образования можно разделить на осложненные и не осложненные.

Гормональная регуляция менструального цикла
Почему и как образуется
Обозначены факторы, влияющие на возникновение фолликулярной кисты яичника:
- гормональный сбой, обусловленный эндокринно-метаболическими нарушениями, приводящий к расстройству менструального цикла (ановуляторный цикл);
- бесконтрольный прием оральных контрацептивов, неправильный подбор препаратов, прием не по инструкции;
- воспалительные процессы в органах репродукции;
- ЗППП;
- частые хирургические вмешательства на половых органах; (гиперэстрогения) яичников гормонами матери у новорожденных девочек, а также при ЭКО;
- психоэмоциональные перегрузки;
- чрезмерные физические нагрузки;
- наследственность;
- быстрая программируемая гибель клеток (апоптоз) в процессе стероидогенеза, апоптоз является причиной гибели большинства фолликулов.
Ежемесячно у женщины вызревает доминантный фолликул, несущий в себе яйцеклетку. Примерно в середине цикла фолликул, представляющий собой пузырь (оболочку), должен лопнуть, чтобы выпустить яйцеклетку. Так происходит овуляция. Если же цикл ановуляторный (без выхода яйцеклетки), то доминантный фолликул становится персистирующим, то есть продолжает развиваться, но не лопается. В процессе развития фолликул заполняется жидкостью по причине накопления секрета, вырабатываемого клетками и выпота из кровяного русла. В результате формируется фолликулярное новообразование.

Фазы цикла
Признаки заболевания
При фолликулярной кисте яичника обычно симптомы отсутствуют. При значительном увеличении новообразования в размерах (более 6–8 см), появляются симптомы, обусловленные сдавлением близлежащих тканей:
- нарушение цикла, нерегулярность месячных;
- болезненность при менструации;
- дисфункциональные метроррагии обусловленные гиперэстрогенией;
- тянущая боль со стороны поврежденного органа, усиливающиеся при физической нагрузке, занятии спортом;
- дискомфорт во время интимных отношений;
- у 10-летних и старше девочек – раннее половое развитие за счет гиперэстрогении.
Осложненное течение фолликулярной кисты яичника характеризуется острым состоянием пациентки, требующее немедленного хирургического вмешательства.
Диагностика
Обнаруживают фолликулярную кисту яичника, как правило, случайно, при гинекологических профосмотрах или обращении женщины к гинекологу по поводу другого заболевания. Постановка диагноза основывается на диагностических данных:
| Метод обследования | Результаты |
| Сбор анамнеза | Врач выясняет, какие гинекологические болезни были или имеются у пациентки, не было ли фолликулярных кист у ее ближайших кровных родственниц, сколько было беременностей, родов, абортов, были ли операции на репродуктивных органах и по какому поводу |
| Осмотр бимануальный и с помощью гинекологического зеркала | Осматривается слизистая оболочка и поверхность половых органов. Могут быть обнаружены опухолевидные образования, подозрение на онкологический процесс |
| Мазок на микрофлору из влагалища | Оценка состояния микрофлоры с помощью лабораторного теста, выявление патогенных микроорганизмов при воспалении мочеполовой сферы |
| ПЦР-тестирование | Для исключения или выявления неспецифических возбудителей |
| Тест на беременность | Для исключения беременности у женщин репродуктивного возраста |
| Трансвагинальная ультрасонография | На УЗИ фолликулярная киста яичника – это не разорвавшийся граафов пузырек, содержащий жидкостную среду. Его поверхность гладкая, капсула тонкостенная, камера единственная со светлым содержимым, средние размеры 1,5–8 см, но бывают гораздо крупнее – до 20 и более см |
| Гормональная панель | Для оценки гормонального фона (при необходимости) |
| Онкоцитология | Мазок для исключения гиперпластических процессов |
Дополнительно при неясной клинической картине может назначаться МРТ, компьютерная томография, биопсия. Либо могут осуществляться лечебно-диагностические мероприятия такие, как гистероскопия, лапароскопия. В этом случае при отсутствии противопоказаний патология сразу же удаляется.

Трансвагинальная ультрасонография
Как лечат заболевание
При выборе тактики лечения учитываются причины возникновения фолликулярной кисты яичника. Если фолликулярная киста яичника диаметром не более 6 см и отсутствуют какие-либо симптомы, то лечение не проводится, а предпочитается выжидательная тактика, подразумевающая динамическое наблюдение с помощью ультрасонографии. Главное, чтобы новообразования не росло, и женщину ничего не беспокоило, а на УЗИ наблюдалось ее обратное развитие.
Медикаментозное лечение
Обычно регресс фолликулярной кисты происходит на протяжении 2–3-месячного периода. Для скорейшего рассасывания может назначаться непродолжительный курс (2–3 цикла) гормональных средств в виде оральных контрацептивов. Если причиной фолликулярной кисты стало воспаление придатков или других структур репродуктивной сферы женщины, то прописываются антибактериальные, противовоспалительные, антигистаминные, общеукрепляющие лекарственные средства.
Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Хирургическая операция
Если регресс фолликулярной кисты не произошел на протяжении трех менструальных циклов или не наметилась тенденция к обратному развитию, у пациентки появились жалобы, возникло давление образования на соседние органы из-за быстрого роста и увеличения размеров, появились риски к осложненному течению, то проводится хирургическое лечение.
Наиболее распространенная безопасная методика хирургического лечения – тонкоигольное аспирационное удаление содержимого кистозного образования под ультразвуковым контролем.
Процедуру выполняют в операционной. Перед вмешательством пациентка сдает необходимые анализы, проходит ФЛГ, ЭКГ, получает консультацию гинеколога, анестезиолога, терапевта. Женщине делают местную лидокаиновую анестезию, во влагалище вводят ультразвуковой датчик с пункционным адаптером. Иглу вводят в полость кисты, аспирацию жидкости выполняют шприцом, полость заполняют склерозирующим раствором. Полученный аспират отправляют в лабораторию на цитологическое исследование. Лечение имеет благоприятный прогноз, но не исключен рецидив, поэтому в определенное время пациентка проходит ультразвуковое обследование для контроля. Если аспирационным методом удалить фолликулярную кисту яичника невозможно, то используют малоинвазивную лапароскопическую технологию.
Лечение гинекологических патологий с помощью лапароскопии отлично зарекомендовало себя благодаря таким преимуществам:
- непродолжительность операции;
- хорошая переносимость процедуры;
- быстрое восстановление;
- минимальное повреждение тканей яичника и внутренних органов;
- не утрачивается трудоспособность.
Цистэктомию лапароскопическим способом выполняют под анестезией. Хирург-гинеколог производит на брюшной стенке 2–4 маленьких отверстия для введения через них эндоскопического инструментария и миниатюрной видеокамеры, с помощью которой хирург контролирует операционный процесс.

Лапароскопия кисты яичника
Абдоминальную полость наполняют углекислым газом для улучшения обзора операционного поля. Врач разрезает капсулу образования, микроинструментами удаляет образование. Если оно объемное, то вначале аспирируют содержимое часть которого отправляют для морфологического исследования. Микроразрезы ушиваются, на их месте остаются практически незаметные следы. Оперативное лечение длится до 50 минут, женщину переводят в палату, через 2–3 дня она может идти домой при благополучном исходе вмешательства.
Если кистозное образование невозможно отделить от яичника, то приходится осуществлять овариэктомию. К сожалению, данное лечение приводит к резкому уменьшению фолликулярного резерва. Нередко в таких случаях пациентке чтобы родить, придется прибегать к репродуктивным технологиям с использованием яйцеклеток донора. Поэтому при функциональных кистах у молодых женщин лечение направлено, прежде всего, на недопущение резекции для сохранения органа и репродуктивной функции. Реабилитация после лапароскопической процедуры занимает всего 2–3-недельный период. Все это время пациентку наблюдает лечащий врач, проводится контрольная ультрасонография, противовоспалительная и симптоматическая терапия. Может применяться физиотерапия, ускоряющая заживление, снимающая отечность тканей, оказывающая обезболивающий эффект.
Пациентка во время реабилитации выполняет врачебные рекомендации, заключающиеся в:
- исключении физической активности;
- отказе от горячих ванн, других тепловых процедур;
- исключении на некоторое время сексуальных отношений;
- следовании рекомендованному питанию.
Контрольная УЗ-диагностика показана через 2 месяца после хирургического лечения.
Осложнения
Фолликулярные кисты составляют 80% от кистозных образований половых желез женщины. Яичники могут подвергаться изменениям в любом возрасте. Большинство кистозных образований способны регрессировать, но иногда при значительных размерах возможны осложнения:
- перекрут ножки (частичный или полный) характеризуется: острой болью внизу живота, отдающей в пах, тошнотой, рвотой, тахикардией, гипотонией, головокружением, чувством страха;
- разрыв капсулы характеризуется: кинжальной болью в паху, резкой слабостью и головокружением, обморочным состоянием;
- истечение содержимого в брюшину может вызвать перитонит, как и при абдоминальном кровоизлиянии возможно шоковое состояние;
- кровоизлияние;
- менструальные расстройства.
Все состояния требуют срочной помощи.
Профилактика
Специфической профилактики фолликулярной кисты яичника нет. Рекомендации даются врачом исходя из причины, наиболее повлиявшей на появление или возможное появление образования. Женщина должна рационально питаться, вести активный образ жизни, лечить гинекологические и инфекционные заболевания, регулярно проходить медосмотры у гинеколога.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Что такое фолликулярная киста яичника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попенко Е. В., гинеколога-эндокринолога со стажем в 35 лет.
Над статьей доктора Попенко Е. В. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Фолликулярная киста яичника (не лопнувший фолликул) — это ретенционное функциональное опухолевидное образование яичника, представленное полостью, которая заполнена жидкостью.
Доброкачественные новообразования яичников составляют 12-25% опухолей женской репродуктивной системы, снижают возможности женщины забеременеть и часто являются показанием для хирургического вмешательства. [1] Кисты яичников составляют в среднем 17% всех овариальных образований, значительная часть которых представлена ретенционными — 70,9% случаев. [2] Фолликулярные кисты яичников представляют собой наиболее распространенную патологию у женщин репродуктивного возраста. Среди доброкачественных новообразований яичников на их долю, по данным отечественных и зарубежных авторов, приходится до 80% случаев. Эти образования возникают у женщин в любом возрасте.
Фолликулярная киста развивается из зрелых преовуляторных фолликулов или антральных фолликулов и представляет собой однокамерное тонкостенное образование, наполненное прозрачным и светлым содержимым. Чаще всего бывает односторонней. Размеры варьируют от 2 до 20 см.
Репродуктивные органы женщины:
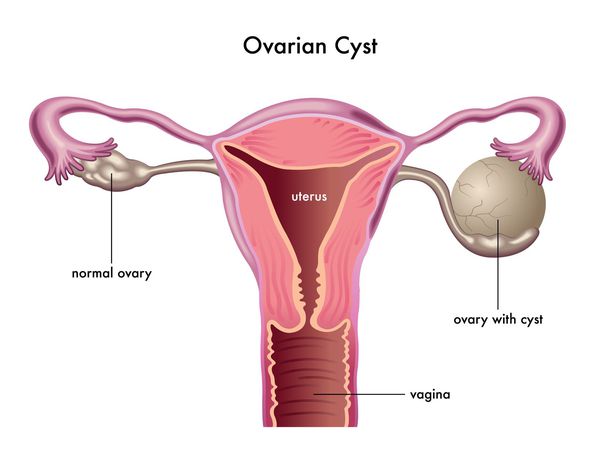
Данная патология с высокой частотой встречается у женщин с бесплодием. Известно, что у женщин с фолликулярными кистами повышается содержание эстрадиола в крови, который, по данным литературы, является одним из факторов, участвующих в образовании фолликулярных кист. [3]
Опухолевидные процессы развиваются чаще всего на фоне длительно текущих воспалительных заболеваний, неадекватного применения антибиотиков, гормональных препаратов. Все это приводит к стойкой дестабилизации иммунного гомеостаза, который является тем фоном, на котором возникают кистозные образования яичников. [4]
В начале ХХ в. были выдвинуты еще две теории возникновения кист яичников, основанных на нарушениях функционирования гормональной системы и воспалительных процессах инфекционного характера в придатках.
На сегодняшний день точная этиология образования фолликулярной кисты доподлинно не известна. Основной причиной считается отсутствие овуляции. В свою очередь, отсутствие овуляции, чаще всего, связано с гормональными нарушениями. Дисбаланс гормонов проявляется в виде гиперэстрогении, повышения уровня фолликулстимулирующего и недостатке лютеинезирующего гормона.
Факторы риска
Наиболее значимыми факторами риска развития фолликулярных кист яичника сегодня считаются:
- нарушение менструального цикла;
- оперативные вмешательства на органах малого таза;
- низкий уровень использования гормональных контрацептивов;
- высокая частота искусственных и самопроизвольных абортов;
- высокая частота инфекционных и вирусных заболеваний верхних дыхательных путей;
- воспалительные заболевания мочеполовой сферы;
- хронические заболевания желудочно-кишечного тракта;
- эндокринная патология. [5]
При разработке терапевтического и профилактического направления врачи сегодня стараются учитывать все три теории возникновения фолликулярных кист яичников.
Наиболее изученные причины возникновения фолликулярных кист яичников:
- естественные нарушения гормонального фона, связанные с периодом пубертата и менопаузы;
- нарушения регуляции нейроэндокринной системы, провоцирующие выработку избыточного количества эстрогенов (гиперэстрогению);
- воспалительные заболевания придатков;
- дисфункция яичников, связанная с абортом;
- заболевания, передающиеся половым путем;
- курение;
- лечение бесплодия с применением стимулирующих препаратов (гиперстимуляция овуляции). [5]
Также на развитие фолликулярной кисты может оказывать влияние психологический фактор.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы фолликулярной кисты яичника
При формировании гормонально неактивной фолликулярной кисты яичника симптомы, как правило, отсутствуют. Такие кисты определяются только при проведении ультразвукового исследования и самостоятельно исчезают в последующих менструальных циклах.
Задержка месячных при фолликулярной кисте
При формировании гормонально активных фолликулярных кист женщину могут беспокоить нарушения менструального цикла с задержкой менструации или кровянистыми выделениями в межменструальный период.
Также женщину может беспокоить тяжесть внизу живота и боли со стороны расположения кисты яичника.
Патогенез фолликулярной кисты яичника
У каждой женщины овариальный запас яичников заложен генетически. При рождении каждая девочка имеет около 1 миллиона яйцеклеток. На момент полового созревания их остается около 300 тысяч. С началом менструации ежемесячно начинает расти несколько фолликулов с яйцеклетками и только один доходит до овуляторного состояния. Это обеспечивается атрезией (обратным развитием) остальных фолликулов, начавших свой рост в данном менструальном цикле.
Как формируется фолликулярная киста
Если разрыв фолликула во время овуляции не происходит и он не атрезируется, то при наполнении жидкостью в результате выпота из кровеносного русла и секреции фолликулярных клеток, образуется киста.
Классификация и стадии развития фолликулярной кисты яичника
Выделяют фолликулярные кисты правого и левого яичников. Однако различаются они только по локализации, других отличий между ними нет.
Осложнения фолликулярной кисты яичника
Чем опасно это заболевание
Фолликулярная киста яичника опасна тем, что существует риск перекрута её ножки и разрыва кисты (апоплексия яичника).
Признаки перекрута ножки фолликулярной кисты яичника:
- резкая боль внизу живота со стороны нахождения кисты;
- учащённое сердцебиение;
- слабость;
- тошнота;
- рвота;
- падение артериального давления вплоть до потери сознания;
- синюшность кожных покровов.
Разрыв фолликулярной кисты яичника проявляется кинжальной болью со стороны локализации, обморочным состоянием, тошнотой и рвотой, температура тела при этом остается в норме.
Если при этом возникает кровоизлияние в брюшную полость, то развивается учащённое сердцебиение (тахикардия), падение артериального давления, кожные покровы становятся бледно-синюшными, появляется слабость, сонливость, развивается шоковое состояние.
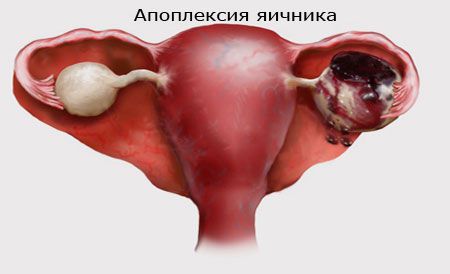
Перекрут фолликулярной кисты яичника и разрыв яичника являются острыми состояниями, требующими экстренной оперативной помощи. Спаечный процесс после проведённой операции может привести к непроходимости маточных труб и, соответственно, к трубному бесплодию. Кроме того, само наличие фолликулярной кисты будет препятствовать созреванию нового фолликула до овуляторной стадии, и бесплодие в данном случае будет связано с отсутствием овуляции.
Диагностика фолликулярной кисты яичника
К кому обратиться: диагностикой и лечением фолликулярной кисты яичника занимаются врач ультразвуковой диагностики и гинеколог. В некоторых случаях эти две специальности совмещает один доктор.
Как обследовать:
- врач соберёт анамнез;
- проведёт двуручное обследование (бимануальное) и ультразвуковое исследование органов малого таза.
Кроме ультразвука используются методы компьютерной томографии, магниторезонансной томографии органов малого таза и лапароскопии, при которой возможна одновременно и диагностика, и лечение.
Что нужно обследовать:
При выявлении фолликулярной кисты яичника на УЗИ исследуется уровень СА 125 в сыворотке крови. В план обследования входят:
- исследования гормонов крови: ФСГ, ЛГ, АМГ, эстрадиол, прогестерон;
- общий анализ крови и мочи;
- биохимия крови;
- мазок на флору и онкоцитологию;
- УЗИ молочных желез;
- кольпоскопия.
Обусловлен данный перечень обследования необходимостью применения гормональной терапии во время наличия кисты, реабилитации и профилактики рецидивов после лечения.
Диагностика и удаление кисты яичника во время беременности
При беременности фолликулярная киста не образуется.
Лечение фолликулярной кисты яичника
Тактику лечения фолликулярной кисты яичника выбирают в зависимости от размеров и динамики роста этого образования, возраста пациентки и необходимости реализации репродуктивной функции.
Дискуссионными являются вопросы о необходимости активного медицинского вмешательства при впервые выявленных бессимптомных кистах, оперативного лечения при отсутствии осложнений, выбора объёма операции и метода гемостаза.
Если киста менее 5 см, имеет бессимптомное развитие и не вызывает функциональных нарушений, практикуют выжидательную тактику. На протяжении трех менструальных циклов без применения препаратов проводится ультразвуковое наблюдение за кистой.
Консервативная терапия. Медикаментозное лечение
При использовании медикаментозных средств для лечения кисты яичника возможно применение оральных контрацептивов. Для этих целей назначаются однофазные низкодозированные оральные контрацептивы. Они своим действием блокируют работу яичников, тем самым предотвращая образование новых фолликулярных кист. Действие оральных контрацептивов способно снизить рост фолликулярной кисты, вплоть до полного рассасывания. Происходит нормализация менструального цикла в целом, снижается риск возникновения рака яичника.
Почему лечение фолликулярной кисты яичника необходимо
Вопрос об оперативном лечении возникает при экстренных ситуациях, угрожающих жизни пациентки: перекрут ножки кисты яичника, апоплексия яичника. Также удаление фолликулярной кисты яичника показано при персистирующей форме кисты, быстром росте образования, больших размерах.
Лапароскопические операции при кисте яичника
Лапароскопическая цистэктомия с соблюдением принципа функциональной хирургии — "золотой" стандарт оперативного лечения кист. Несмотря на то, что эта операция позволяет сохранить орган, пока до конца не удалось установить, как хирургическое лечения кист отражается на репродуктивной функции. [6]
Чаще всего удаление фолликулярной кисты яичника проводится лапароскопическим доступом с вылущиванием кисты, иногда с резекцией яичника. При этом оперативное лечение с применением резекции части яичников резко снижают фолликулярный резерв, что приводит к необходимости использования донорских ооцитов в программе ЭКО даже у молодых пациенток.
Учитывая тот факт, что наиболее часто встречаются фолликулярные ретенционные кисты (по данным гистологического исследования), наиболее актуальным является для сохранения фолликулярного резерва недопущение проведения резекции яичников. В настоящее время для лечения кист яичников широко применяется метод тонкоигольной аспирации с последующим цитологическим исследованием аспирата. Данный метод позволяет полностью сохранить существующий фолликулярный резерв, удалить кисту яичника, исследовать ее содержимое без операции, без наркоза, без потери трудоспособности.
Удаление кисты яичника методом тонкоигольной аспирации под контролем ультразвукового исследования проводится в условиях операционной.

Под местной аппликационной анестезией 10% раствором Лидокаина (спрей 6 доз), используется аппарат для УЗИ с влагалищным датчиком и стерильным пункционным адаптером. Ультразвуковым датчиком в боковой свод влагалища выводится яичник с кистой на пункционную линию, и через влагалище иголкой 16G проводится пункция кисты.
После введения иглы в полость кисты яичника шприцом проводится аспирация ее содержимого. Проводится визуальный осмотр полученного аспирата, измеряется количество и оценивается его характер (цвет, наличие примесей). Аспират обязательно должен направляться на цитологическое исследование в онкологический диспансер.
Послеоперационный период
Время восстановления после операции у всех пациенток разное. После удаления кисты яичника пациентка может чувствовать боль, но через несколько дней она должна исчезнуть. После лапароскопии может пройти до 12 недель, прежде чем женщина сможет вернуться к активной деятельности [10] .
Физиотерапия
Методы физиотерапии для лечения фолликулярной кисты яичника не используются.
Прогноз. Профилактика
Прогноз фолликулярных кист яичников благоприятный. Данная патология хорошо поддается лечению. Но нужно помнить о том, что возможен рецидив кисты. По этой причине необходимо динамическое наблюдение за пациенткой с использованием ультразвукового исследования.
Что такое киста параовариальная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Т. С., гинеколога со стажем в 9 лет.
Над статьей доктора Соловьевой Т. С. работали литературный редактор Юлия Липовская , научный редактор Антон Ильин и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Параовариальная киста (paraovarian cyst) — это доброкачественное полостное образование рядом с яичником, заполненное жидкостью.
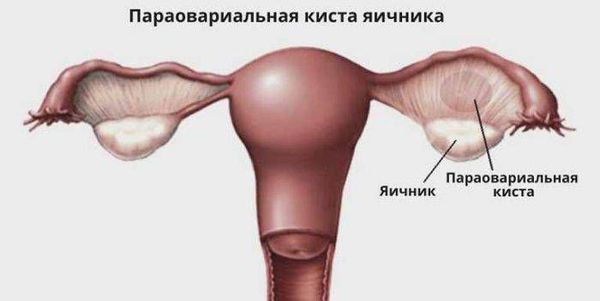
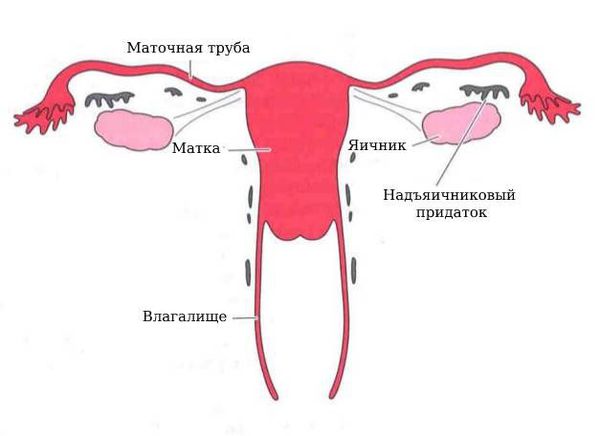
Параовариальная киста образуется из надъяичникового придатка, который расположен между яичником и трубой в широкой маточной связке. А натомически он не связан с яичником.
Параовариальная киста — это тугоэластическое гладкостенное округлое однокамерное образование. Стенки кисты тонкие, в среднем 1 мм. Внутри киста выстлана однорядным эпителием: плоским, кубическим или цилиндрическим. Полость заполнена серозной (прозрачной) жидкостью, которая содержит большое количеством белка и немного муцина.
Размеры кисты могут быть разными: от небольших (5–10 мм) до гигантских, занимающих всю брюшную полость [4] . При размере кисты 4–5 см и более сверху на ней распластана маточная труба. Снизу и сзади, как правило, находится яичник. Обычно киста кровоснабжается сосудами маточной трубы.
Такое образование малоподвижно, растёт медленно за счёт накопления жидкости, которая вырабатывается стенками кисты.
Чаще всего заболевание протекает бессимптомно и выявляется при ультразвуковом исследовании (УЗИ) органов малого таза или в ходе операции. Если киста большая, гинеколог может обнаружить её во время планового осмотра. При образованиях более 5 см женщины жалуются на ноющую боль в животе (в 62 % случаев), при осложнениях (перекруте ножки кисты, надрыве капсулы, нагноении и др.) боль становится резкой [11] .
Параовариальные кисты очень редко перерождаются в рак, в истории описано всего несколько таких случаев [7] .
Распространённость
Кисты выявляются у женщин всех возрастов, но чаще обнаруживаются в 30–40 лет. Среди образований придатков такие кисты составляют около 5–20 % [11] . Ч астота параовариальных кист среди детей и подростков, согласно одному из исследований, составляет 7,3 % [3] . Точная заболеваемость неизвестна из-за частого бессимптомного течения.
Причины параовариальных кист
Причины возникновения этих кист неизвестны. Они формируются на этапе эмбриогенеза, т. е. внутриутробно. В течение жизни в них постепенно накапливается жидкость и они медленно растут.
Факторы, способствующие росту параовариальных кист, продолжают изучаться. Установлено, что кисты растут быстрее при ожирении [5] . Прямая связь с гормональным влиянием не доказана. Однако наблюдения показывают более активный рост параовариальных кист в постпубертатном периоде и во время беременности, что косвенно указывает на чувствительность к половым гормонам [6] .
Другие факторы, при которых киста может увеличиваться:
- воспаление придатков матки (оофориты, аднекситы);
- инфекции, передающиеся половым путём;
- эндокринные заболевания (например, гипотиреоз);
- раннее половое созревание (начало менструаций в 11 лет и ранее);
- бесконтрольная гормональная контрацепция: приём препаратов без консультации и контроля врача; злоупотребление препаратами для экстренной контрацепции [1] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы параовариальной кисты
Большинство параовариальных кист небольшие и бессимптомные. Жалобы появляются, когда киста увеличивается до 4–5 см в диаметре и больше. Она начинает давить на соседние органы и менять их нормальное анатомическое соотношение.
Большая киста может вызывать периодические ноющие или распирающие боли внизу живота, в боку, крестце или пояснице. Такая боль не связана с менструацией или переовуляторным периодом в середине цикла (2 – 3 дня до и после овуляции). Она иногда усиливается при физической активности и нагрузке, проходит самостоятельно.

Если киста давит на мочевой пузырь или кишечник, нарушается мочеиспускание, появляются запоры или частые позывы к дефекации. Иногда женщины чувствуют боль при половом контакте [1] .
Патогенез параовариальной кисты
Закладка параовариальных кист происходит внутриутробно. При нормальном развитии эмбриона на втором месяце внутриутробной жизни в тазовой его части образуется Вольфов проток (эмбриональный орган — проток первичной почки). У мужчин он преобразуется в каналец придатка яичка и семявыносящий проток. У женщин редуцируется и остаётся в виде надъяичникового придатка, который состоит из сети поперечных канальцев и продольного протока придатка.
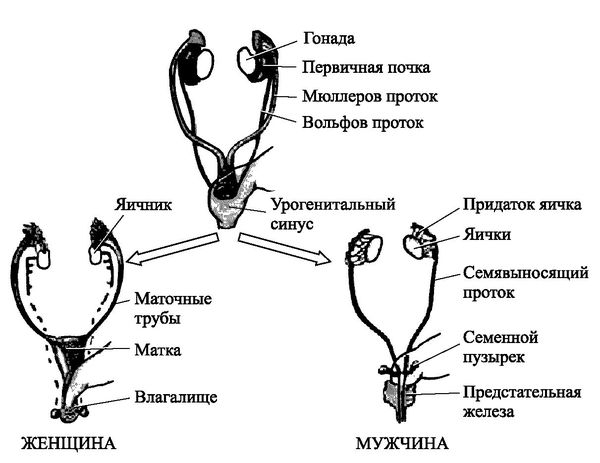
Из-за нарушений внутриутробного развития (что их вызывает, пока неизвестно) канальцы надъяичникового придатка остаются недоразвитыми, а выводящие протоки вовсе могут отсутствовать. Из-за этого жидкость, которую вырабатывают канальцы, не выводится. Накапливаясь, она растягивает стенки канальцев или протока, так формируется параовариальная киста [8] .
Классификация и стадии развития параовариальной кисты
По локализации:
- Правосторонняя параовариальная киста. Такие кисты в большей степени склонны к росту и осложнениям, поскольку с этой стороны более активное кровоснабжение.
- Левосторонняя параовариальная киста.
- Двусторонние кисты. Встречаются крайне редко.
В зависимости от размеров:
- Малого размера — менее 2,5 мм.
- Средних размеров — от 2,5 до 5 см.
- Крупная — более 5 см. Чаще всего имеет ножку, поэтому риск перекрута у крупной кисты выше.
По степени подвижности:
- Подвижные. Почти все параовариальные кисты подвижны: они смещаются вместе с маткой.
- Неподвижные. К ним относятся очень большие образования и опухоли с инфильтративным ростом.
По течению:
Осложнения параовариальной кисты
При интенсивной физической нагрузке, подъёмах тяжестей, резких изменениях положения тела параовариальная киста может осложняться перекрутом ножки или разрывом капсулы.
Перекрут ножки кисты. При этом осложнении пережимаются сосуды, питающие ткани кисты и маточной трубы, которая находится рядом. Нарушается кровообращение, ткани не получают достаточно кислорода и питательных веществ и начинают отмирать.
Когда ножка кисты не выражена, возможен перекрут параовариальной кисты вместе с маточной трубой и яичником. В этом случае также нарушается приток крови, что грозит некрозом (омертвением) этих органов.
Нагноение параовариальной кисты. Причина этого осложнения — болезнетворная микрофлора, которая может попасть в кисту из какого-либо очага воспаления в организме лимфогенным или гематогенным путём (с током лимфы или крови). Нагноение проявляется повышением температуры тела до 38–39 °C , интоксикацией, резкой разлитой болезненностью в животе, иногда с учащённым стулом или рвотой.
Все эти осложнения требуют экстренной госпитализации и оперативного лечения в объёмах, диктуемых клинической ситуацией.
Внематочная беременность и бесплодие. Большая параовариальная киста (более 5–6 см) может быть причиной внематочной беременности и бесплодия из-за трубного фактора. Киста находится рядом с маточной трубой. Увеличиваясь, киста сдавливает трубу, что нарушает её кровоснабжение. Со временем ишемия (обеднение кровоснабжения) нарастает, и ткани постепенно атрофируются. Из-за этого маточная труба перестаёт нормально функционировать и становится непроходимой [4] .
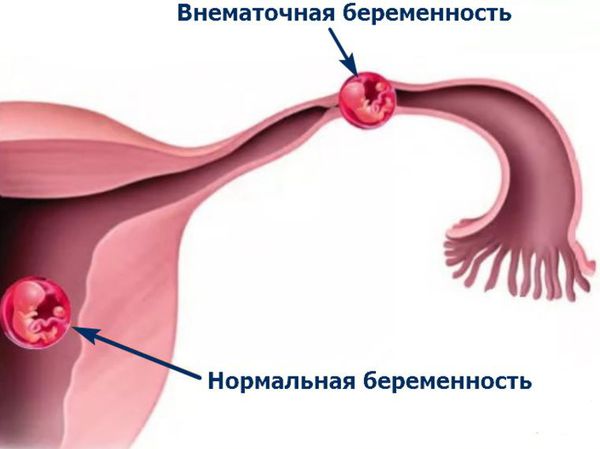
Диагностика параовариальной кисты
Чаще всего параовариальные кисты выявляются случайно при плановых УЗИ, во время операций, в том числе диагностической лапароскопии, или на осмотре у гинеколога, если киста большая.
Осмотр
При бимануальном исследовании на гинекологическом кресле врач может обнаружить над маткой или сбоку от неё округлое безболезненное образование с гладкими контурами, эластической консистенцией и ограниченной подвижностью. Так выявляются кисты размером около 5 см и более.
Инструментальная диагностика
При ультразвуковом исследовании влагалищным или абдоминальным датчиком определяется округлое тонкостенное образование с однородным содержимым, которое выглядит тёмным пятном. Иногда внутри определяется мелкодисперсная взвесь.
Важным критерием, указывающим на параовариальную кисту, является незатронутый яичник, который видно при УЗИ.
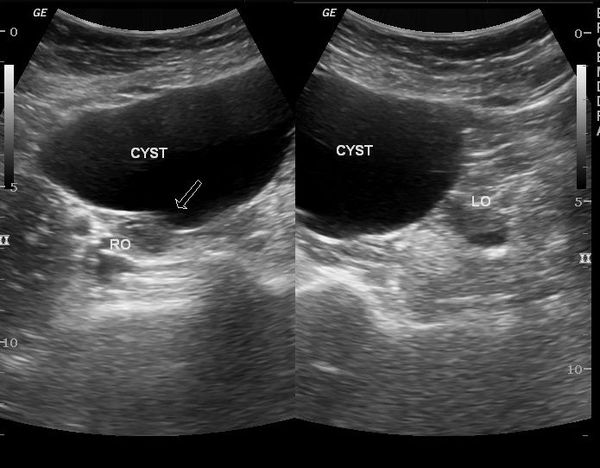
Перегородки в кисте, сосочкообразные выросты и пристеночные включения — неблагоприятные признаки, которые могут указывать на неоплазию (онкопатологию).
Как правило, ультразвукового исследования, проведённого грамотным специалистом, достаточно, чтобы поставить правильный диагноз.
Если по результатам УЗИ не получается точно определить патологию, целесообразно провести магнитно-резонансную томографию (МРТ) малого таза.
Дифференциальная диагностика
Параовариальную кисту нужно отличить от яичниковых образований (истинных опухолей и кист). Они отличаются по биологическому происхождению, клиническому течению и прогнозу.
Также важно отличать такие кисты от внематочной беременности, поскольку она требует срочного оперативного лечения [10] .
Лечение параовариальной кисты
В отличие от функциональных ретенционных кист яичника (фолликулярной кисты или кисты жёлтого тела) параовариальные кисты не исчезают самостоятельно. Поэтому их не лечат терапевтическими методами, т. е. лекарственными препаратами.
Бессимптомные кисты размером до 4 см можно оставить под динамическим наблюдением с УЗИ контролем через 3 месяца, затем через полгода.
Крупные образования, быстро увеличивающиеся или симптомные кисты, а также образования с признаками неоплазии (перегородками, папиллярными выростами, чередованием жидкого и плотного компонента) удаляют хирургическим путём.
Также плановое удаление параовариальной кисты требуется перед планированием беременности путём ЭКО. Это необходимо, чтобы во время беременности избежать таких осложнений, как перекрут ножки кисты, надрыв капсулы и др. При беременности параовариальные кисты могут увеличиваться. К тому же, в циклах ЭКО используется массивная гормональная поддержка, что тоже может повлиять на рост кисты.
Хирургическое лечение подразумевает энуклиацию (вылущивание) кисты, т. е. киста удаляется с сохранением окружающих тканей. Операцию можно провести двумя способами:
- Лапароскопически — через небольшие отверстия (обычно 0,5–1,5 см) в брюшной полости. Этот метод используется чаще.
- Лапаротомически (полостная операция) — через большой разрез брюшной полости.
При неосложнённой параовариальной кисте в ходе плановой операции рассекается передний листок широкой маточной связки и киста вылущивается из межсвязочного пространства. При этом яичник и маточную трубу не затрагивают.
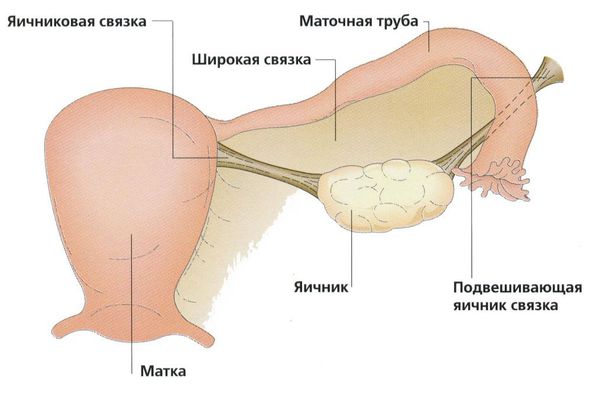
После удаления кисты деформированная маточная труба сокращается и принимает прежнюю форму, если она ещё не атрофировалась.
Иссечённые ткани кисты обязательно направляются на гистологическое исследование. Это необходимо, чтобы подтвердить поставленный диагноз и исключить онкопатологию.
Прогноз. Профилактика
В большинстве случаев при своевременном лечении целостность яичников и маточных труб сохраняется и репродуктивная функция не нарушается.
После хирургического лечения параовариальной кисты рецидивов не отмечается, так как рудиментные ткани, из которых формируется киста, полностью удаляются.
В зависимости от объёма операции и размера кисты период восстановления организма может быть разным, но в большинстве случаев почти сразу можно планировать беременность.
Параовариальная киста и беременность
Небольшая неосложнённая параовариальная киста обычно не препятствует беременности. На ранних сроках такая киста тоже не несёт дополнительных рисков. Но по мере роста плода, кровоснабжение матки усиливается, и киста может увеличиться. Когда матка выходит за пределы малого раза, возрастает риск перекрута ножки кисты. Поэтому ведение беременных пациенток с параовариальной кистой требует динамического контроля за образованием.
Если во время беременности нет экстренных показаний для операции, кисту удаляют после родов.
Способ родоразрешения выбирается в каждом случае индивидуально. Женщина может родить через естественные родовые пути, но в этом случае нужен усиленный контроль, чтобы избежать разрыва капсулы кисты или перекрута её ножки [6] .
Профилактика
Доказанных причин формирования параовариальной кисты пока не выявлено, поэтому для профилактики рекомендуется вести здоровый образ жизни и исключать или сводить к минимуму воздействие вредных факторов.
Так как киста развивается бессимптомно и незаметно для женщины, необходимо проходить профилактические обследования у гинеколога один раз в год. При возникновении болезненных ощущений внизу живота — обращаться к специалисту внепланово.
Предотвратить рост уже существующей кисты сложно. Чтобы уменьшить риск осложнений, следует:
Что такое киста яичника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климанов А. Ю., гинеколога со стажем в 20 лет.
Над статьей доктора Климанов А. Ю. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Киста может возникать в левом и правом яичниках, локализация на течение заболевания не влияет.
По данным различных авторов, каждая третья женщина репродуктивного возраста сталкивалась с подобной проблемой. Часто встречаются кисты яичников и у девочек в возрасте 12-15 лет (55,8% случаев). [1]
Условно можно выделить две группы: функциональные кисты (фолликулярные, текалютеиновые, кисты желтого тела) и истинные (кистомы — серозные, муцинозные, эндометриодные, тератомы и редкие).
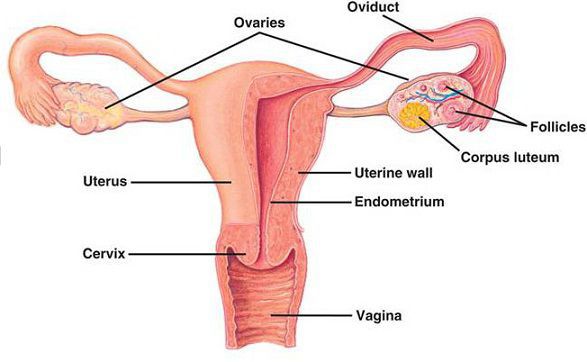
Чем отличается киста от кистомы
Кистома — устаревший термин. Сейчас применяют термин цистаденома — доброкачественная опухоль яичника кистозного строения. Рост кист яичника обусловлен увеличением и накоплением жидкостного содержимого в полости, что и отличает их от кистом.
Причины кисты яичника
Факторы риска:
- гормональные дисфункции;
- ранний возраст менархе;
- нарушение менструального цикла;
- стимуляция овуляции при подготовке к программе ЭКО, заболевания яичников воспалительного характера (сальпингоофориты и офориты);
- гипотериоз;
- метаболический синдром;
- хирургические вмешательства (операции и аборты).
Также к факторам риска возникновения кист яичников можно отнести наследственную предрасположенность, тяжелые и вредные условия труда, психоэмоциональное перенапряжение, нарушение питания (строгие монодиеты). Однако в большинстве случаев причины появления кист яичников неизвестны.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кисты яичника
Зачастую пациентки даже не догадываются о наличии кист из-за их слабой симптоматики. Нередко женщины узнают о своем диагнозе на плановом профилактическом осмотре или при обследовании по поводу другого заболевания. Но все же можно выделить ряд симптомов, указывающих на развитие кисты яичника:
- сбой менструального цикла;
- болевые ощущения при половом акте;
- лабильность настроения (предменструальный синдром) [2] .
Тошнота, увеличение окружности живота, боли при мочеиспускании для кисты яичника не характерны.
Фолликулярные кисты носят, как правило, односторонний характер появления и имеют бессимптомное течение. В размерах такие кисты могут быть от трёх до восьми см, хорошо пальпируются при влагалищном исследовании. В большинстве случаев через два месяца наступает спонтанное разрешение кисты.
Несмотря на достаточно благополучное течение заболевания, могут наблюдаться осложнения, сопровождающиеся картиной острого живота: сильной и резкой болью, симптомами раздражения брюшины, повышением температуры, тошнотой.
Патогенез кисты яичника
На данный момент патогенетические аспекты кист яичников вызывают много споров. Функциональные кисты яичника — это гормонозависимые образования, которые развиваются из граафовых пузырьков под воздействием на яичники стимуляции гонадотропина (также при ранней активации гипоталамо-гипофизарной системы) или на фоне воспалительных заболеваний, в кистозно-атрезирующем фолликуле происходит накопление жидкости.
Механизм появления лютеиновых кист сопряжен и с увеличением выработки гонадотропного гормона, однако это не является основным фактором; воспалительные процессы в яичниках затрудняют отток жидкости в связи с тем, что нарушаются функции лимфатической и кровеносной систем. Помимо этого, наличие у пациенток в анамнезе заболеваний, передаваемых половым путем, также увеличивает вероятность возникновения кист яичников. [3] [4]
Классификация и стадии развития кисты яичника
Функциональные кисты
К ним относятся:
- Фолликулярная киста возникает в первую фазу цикла из доминантного фолликула. Полость таких кист имеет гладкую поверхность и тонкие стенки, нередко возможно образование сразу нескольких фолликулярных кист, однако они всегда состоят из одной камеры, не имеющей перегородок.
- Киста жёлтого тела образуется из не подвергшегося инволюции жёлтого тела, в котором может происходить скопление серозной или геморрагической жидкости. КЖТ имеет утолщённые стенки.
Геморрагические кисты
Геморрагические кисты образуются вследствие разрыва фолликулярной кисты или кисты жёлтого тела и кровоизлиянием внутрь их.
Геморрагические кисты подразделяют на следующие виды:
- Эндометриоидные кисты формируются в результате разрастания эндометрия в яичнике. Стенки таких кист имеют неравномерную васкуляризацию, а также очаги кровоизлияний, [5] содержимое эндометриоидных кист имеет характерный "шоколадный" оттенок.
- Дермоидные кисты — полости с полужидким содержимым, в составе которой заключены компоненты эмбриональных зародышевых листов, соединительнотканные производные: волосы, кожа, в некоторых случаях зачатки зубов. Такие кисты не склонны к быстрому росту.
Истинные кисты
Истинные кисты — эпителиальные опухоли, развивающиеся из эпителиальных компонентов яичника. Встречаются доброкачественные, пограничные и злокачественные
- Муцинозная — относится к доброкачественным эпителиальным опухолям. Такие кисты могут достигать значительных размеров и иметь не одну камеру. Содержимое кисты представлено секретом эпителия — муцином. Полости муцинозных кист имеют неровную поверхность.
- Серозная — также относится к группе доброкачественных эпителиальных опухолей; капсульная поверхность выстлана серозным эпителием.
- Герминогенная опухоль происходит из первичных половых клеток, часто достигает довольно крупных размеров, в 5 % случаев является злокачественной [6] .
Классификация на гормональные и не гормональные кисты яичника не используется.
Поликистоз яичников
Поликистоз яичников — это генетически детерминированное заболевание, не имеющее отношения к теме кист и цистаденом.
Осложнения кисты яичника
Наиболее частыми последствиями заболевания являются разрывы кист яичников, апоплексия, перекруты ножки кисты, кровоизлияния в полость кисты, а также их предперфорация. [7] Все осложнения кисты яичников необходимо дифференцировать с патологиями, имеющими картину острого живота: острый аппендицит, перфорация полого органа, внематочная беременность.
Чем опасна киста яичника
Апоплексия яичника — состояние, сопровождающееся нарушением целостности тканей яичника, в результате которого происходит кровоизлияние жидкости в брюшную полость. Причинами может послужить интенсивная физическая нагрузка, половой акт, беременность. [8] При апоплексии яичника основными жалобами пациенток являются боли внизу живота, иногда с иррадиацией в прямую кишку, кровянистые выделения из половых путей, общая слабость, повышение температуры, сухость во рту, тошнота, учащенное мочеиспускание. [9] В зависимости от формы апоплексии проводят консервативное или оперативное лечение. При развитии данного состояния необходима консультация специалиста.
Ножка, на которой располагается киста, соединяет её с тканью яичника. Если ножка несколько удлиненная, может случится ее перекрут, вследствие чего развиваются ишемические явления, обусловленные сдавлением сосудов и нервов. Пропустить такое состояние сложно, так как оно сопровождается продолжительной острой болью и требует незамедлительной госпитализации в стационар для хирургического вмешательства, иначе может развиться перитонит.
Если лопнула киста
Развитие воспаления в брюшной полости в результате разрыва кисты может привести к сепсису и нарушению нормального функционирования внутренних органов. Иногда разрывы кист больших размеров приводят к удалению яичника. Это последствие кисты яичника требует незамедлительного оперативного вмешательства, так как помимо опасности возникновения перитонита существует риск развития кровотечения.
Диагностика кисты яичника
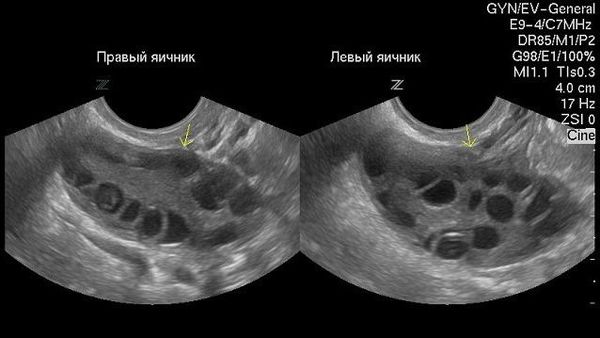
Ультразвуковое исследование органов малого таза является наиболее простым и высокоинформативным методом диагностики различных кист яичников.
Как выглядят при ультразвуковом обследовании нормальные яичники:
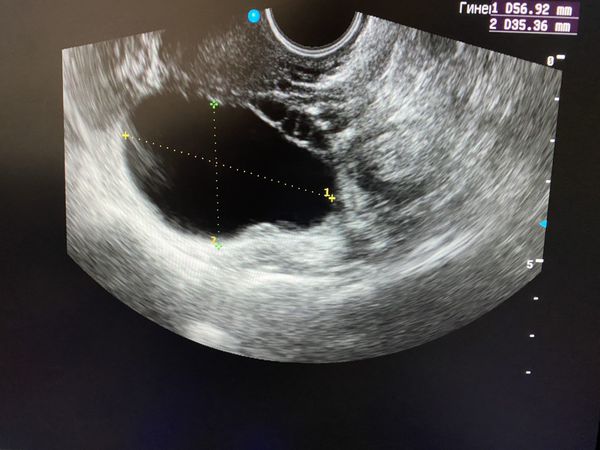
Как выглядят яичники при наличии кист:
При диагностике кист яичников не стоит полагаться только на инструментальные методы исследования, необходимо провести подробный сбор анамнестических данных, жалоб, особенностей менструального цикла пациентки, установление дня цикла, а также проведения теста на беременность в случае задержки, для исключения внематочной локализации плодного яйца. При бимануальном исследовании стоит обратить внимание на наличие, а также подвижность и болезненность патологических образований в проекции яичников.
Безусловно, проведение ультразвуковой диагностики трансабдоминальным и трансвагинальным датчиками позволит не только выявить локализацию кисты, но и определить ее структуру, размеры, характер жидкостного содержимого, определить тактику лечения пациентки. Особенностью фолликулярных кист при ультразвуковом исследовании является тонкостенная капсула с отсутствием сосочков внутренней стороны капсулы. [10] Диагностировать кистозные образования у беременных женщин значительно труднее, ввиду увеличения размеров матки на соответствующих сроках беременности, поэтому ультразвуковое исследование стоит проводить с ЦДК и доплерометрией [11] .
При выявлении кист у пациенток пожилого возраста, имеющих тяжелые соматические заболевания, с целью лечения применяется пункционная биопсия [12] .
Диагностическая лапароскопия позволяет не только провести визуальную оценку состояния органов малого таза, но и при необходимости расширить объем операции и удалить кисту, отправив ее содержимое на дальнейшее гистологическое исследование.
Дифференциальная диагностика
Дифференциальную диагностику проводят с другими образованиями придатков и матки: гидросальпинксом, тубовариальным воспалительным образованием, миомой на ножке. В сложных случаях дифференциальной диагностики кист яичников с злокачественными образованиями имеет смысл проведение магнитно-резонансной томографии [13] . Все осложнения кисты яичников необходимо дифференцировать с патологиями, имеющими картину острого живота: острый аппендицит, перфорация полого органа, внематочная беременность.
Анализы
Методы лабораторной диагностики для выявления кист не требуются. При подозрении на злокачественный процесс может быть назначен анализ крови на онкомаркеры СА125 и НЕ-4.
Лечение кисты яичника
Что делать при обнаружении кисты в яичнике
Консервативное лечение. В большом проценте случаев в отношении пациенток с функциональными кистами яичников стоит использовать выжидательную тактику, учитывая при этом размер кисты, ее локализацию, возможные осложнения, а также возраст пациентки и необходимость сохранения репродуктивной способности. Пациентам рекомендуется диетотерапия, лечебная гимнастика, рефлексотерапия. [15]
Медикаментозное лечение. При неосложнённом характере кист препаратами выбора являются двухфазные контрацептивы, витамины группы В и аскорбиновая кислота. [14]
Оперативное вмешательство. Абсолютными показаниями к оперативному лечению функциональных кист яичников являются их осложнения: разрывы кисты и перекрут ножки кисты яичника, относительным — апоплексия яичника (геморрагическая форма). В целях предупреждения развития онкопатологии истинные кисты всегда подвергаются хирургическому лечению.
Как лечить кисту яичника — это во многом будут предопределяться возрастом пациентки, репродуктивным статусом, а также типом кисты, ее размерами и локализацией. Передовые лапароскопические технологии позволяют провести операции с минимальной травматизацией даже пациенткам с кистами яичников больших размеров, а также во время беременности на различных сроках. [16]
У пациенток репродуктивного возраста предпочтение отдается органосохраняющим операциям, основным методом остается энуклеация кисты яичника, то есть рассечение тканей яичника без повреждения самого органа. Капсула кисты удаляется без ее вскрытия, что предотвращает обсеменение брюшной полости содержимым кисты. В случае, если технически данную процедуру провести не представляется возможным, проводится иссечение кисты яичника в пределах здоровых тканей. У пациенток в постменопаузальном периоде одинаково часто встречаются как доброкачественные, так и злокачественные образования яичников, поэтому рационально проведение аднексэктомии — радикального удаления яичника вместе с трубой. После проведенной операции все полученные материалы обязательно отправляются на исследование для установления гистотипа образования яичника.
Лечение лапароскопией. Основным методом лечения цистаденом является лапароскопия при которой через проколы передней брюшной стенки под контролем видеокамеры выполняется удаление образований в яичниках.
Киста яичника при беременности
Если киста во время беременности не вызывает болевых ощущений, то её не лечат.
Удаление кисты яичника при беременности
При быстром росте, подозрении на злокачественный процесс или не устраняемом болевом синдроме выполняется хирургическое лечение с сохранением беременности. На ранних сроках беременности возможно применение лапароскопии.
Реабилитация
После удаления цистаденом реабилитация не требуется. При лапароскопии пациентку выписывают на следующий день после операции.
Можно ли забеременеть при кисте яичника
Функциональна киста может стать препятствием для половой жизни. При цистаденоме трудности с зачатием возможны за счёт смещения и механического сдавления ткани яичника и нарушения анатомии малого таза.
Лечение народными методами
Эффективность и безопасность популярных народных средств для лечения кисты яичника, например корня лопуха, мумие, сока алоэ и прочих, не доказана.
Прогноз. Профилактика
Раз в год каждая женщина должна проходить профилактический осмотр у врача-гинеколога, ведь многие заболевания зачастую имеют бессимптомное течение или же сопровождаются незначительными клиническими проявлениями. Именно к таким патологиям относится киста яичника.
При функциональных кистах яичника достаточно благоприятный прогноз при их своевременном выявлении, динамическом наблюдении и правильно подобранной терапии. В ряде случаев кисты имеют склонность к рецидивам. [17]
Надежных профилактических мероприятий не существует, однако имеется ряд исследований, доказывающих снижение развития функциональных кист на фоне непрерывного приема монофазных комбинированных оральных контрацептивов. [18]
Читайте также:

