Интоксикация при остром аппендиците
Обновлено: 18.04.2024
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка - придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
МКБ-10
Общие сведения
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
Причины острого аппендицита
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. - 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Классификация острого аппендицита
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
Симптомы острого аппендицита
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Диагностика острого аппендицита
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х10 9 /л при катаральном воспалении до 14-18х10 9 /л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
Лечение острого аппендицита
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Прогноз при остром аппендиците
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости - тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и др.) прогноз серьезный.
Анатомия и функция отростка. Лимфоидная ткань появляется в червеобразном отростке (аппендиксе) спустя 2 нед после рождения. Количество фолликулов между 12 и 20 годами нарастает до 200. Продукция секреторных иммуноглобулинов осуществляется частью ассоциируемой с кишечником лимфоидной ткани и возникает для защиты внутренней среды организма. Аппендэктомия не предрасполагает к развитию рака кишечника или изменению иммунной системы.
Червеобразный отросток полезен, но не обязателен. Его основание расположено в заднемедиальном участке слепой кишки, где сливаются три мышечных пучка толстой кишки. Длина и локализация свободного конца вариабельны: тазовый, ретроцекальный или другой нижний квадрант. Врожденные дефекты отмечаются редко и не представляют клинического значения. Кровоснабжение осуществляется с помощью аппендикулярной артерии.
Эпидемиология острого аппендицита.
Аппендицит — самое распространенное хирургическое заболевание брюшной полости. Наиболее частая заболеваемость отмечается во второй и третьей декадах жизни, параллельно количеству лимфоидной ткани в червеобразном отростке. Соотношение мужчин и женщин составляет 2: 1 в возрастном интервале между 15 и 25 годами, но в другом возрастном периоде — 1 : 1. В последние несколько десятилетий заболеваемость уменьшилась.
Этиология и патогенез острого аппендицита.
Обструкцию просвета вызывают каловые конкременты, лимфоидная гипертрофия, сгущение бария, диссеминация или кишечные глисты. Симптоматическая обструкция сопровождается закрытием петли ввиду того, что продолжается секреция кишечного сока слизистой оболочкой в просвет, имеющий емкость 0,1 мл, и потому, что обитающие в червеобразном отростке бактерии быстро размножаются.
Растяжение стимулирует висцеральные афферентные болевые волокна, опосредуя через блуждающий нерв появление тупой диффузной боли, локализованной в средней или нижней части живота. Внезапное растяжение может вызвать перистальтику, сопровождающуюся спастической болью. Венозное давление является чрезмерным, приток в артериолы обусловливает васкулярный застой в червеобразном отростке с появлением рефлекторной тошноты. Гиперемия серозной оболочки приводит к воспалению париетального листка брюшины, вызывая преходящую или более сильную боль в правом нижнем квадранте живота.
Повреждение слизистой оболочки способствует бактериальному распространению, в результате которого развиваются лихорадка, тахикардия и лейкоцитоз. При растяжении червеобразного отростка возникают антимезентериальный инфаркт и перфорация. Иногда эпизоды острого аппендицита разрешаются при уменьшении обструкции; последующее патологическое обследование выявляет утолщенную зарубцевавшуюся стенку червеобразного отростка.
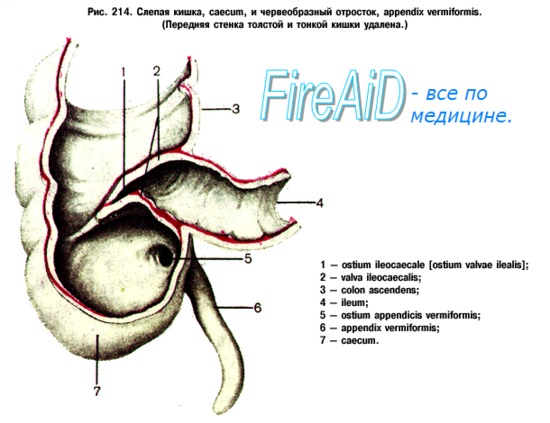
Классификация острого аппендицита
В зависимости от стадии воспалительного процесса в отростке различают следующие формы аппендицита:
1. Катаральный (поверхностный).
2. Флегмонозный.
3. Гангренозный.
4. Прободной.
Выделяют следующие осложнения острого аппендицит:
а) аппендикулярный инфильтрат (отграниченный, прогрессирующий),
б) аппендикулярный абсцесс,
в) ограни-ченный, разлитой гнойный перитонит,
г) пилефлебит,
д) сепсис и др.
Тактика врача при остром аппендиците
Тактика врача поликлиники при остром аппендиците. Больные с подозрением на острый аппендицит подлежат немедленной госпитализации в ургентное хирургическое отделение. Этим больным нельзя вводить наркотики, ставить клизмы и прикладывать к животу грелку.
Тактика дежурного хирурга при остром аппендиците. Хирург обязан госпитализировать больного не только с ясным диагнозом острого аппендицита, но и в случаях, когда имеется лишь подозрение на острый аппендицит, при нали-чии отдельных его признаков.
План обследования при остром аппендиците
1. Анамнез.
Характерны постоянные, постоянно нарастающие боли в правой подвздошной области, нередко им предшествуют боли в эпигастрии или по всему животу (симптом Кохера). Часто тошнота, рвота, задержка стула.
2. Объективные данные.
Температура субфебрильная (37-38 С). Пульс учащен, язык обложен, при нарастании перитонита становится сухим. При пальпации - болезнен-ность и напряжение мышц в правой подвздошной области, положительный симптом Щетки-на -Блюмберга, Раздольского, Воскресенского, Ситковского, Образцова.
При развитии перитонита симптомы раздражения брюшины определяются ив других отделах живота. Трудности в диагностике острого аппендицита возникают при атипичном расположении червеобразного отростка (тазовом, ретроперитониальном, подпочечном и т.д.). Так, при расположении воспаленного аппендикса в подпеченочной области болезненность определяется в пра-вом подреберье. При ретроцекальном аппендиците боли могут иррадиировать в поясницу, а признаки раздражения брюшины отсутствовать.
У беременных вследствие смещения слепой кишки болезненность обычно локализуется выше правой подвздошной области. В распознавании острого аппендицита и его осложнений должно быть обязательным вагинальное и ректальное исследование.
Итак, выделим основные симтомы и признаки аппендицита:
1. Симптомы острого аппендицита.
Классическое прогрессирование симптомов включает: анорексию (присутствует почти всегда) вследствие постоянной боли, локализующейся в периумбиликальной области и имеющей умеренную интенсивность, которая в течение 4-6 ч смещается в правый нижний квадрант и носит острый характер.
Изменчивая позиция верхушки червеобразного отростка или неправильная ротация обусловливают вариабельность в локализации боли. Впоследствии могут появиться эпизоды рвоты одновременно с диареей или стойким запором, особенно у детей.
2. Острый аппендицит: Признаки
Появление признаков аппендицита определяет позиция червеобразного отростка или наличие разрыва.
Витальные признаки указывают на умеренную тахикардию или повышение температуры на ГС.
Положение комфорта -представляет собой позу эмбриона или положение лежа на спине с подогнутыми ногами, особенно правой. Изменение позиции вызывает боль.
Передняя поверхность червеобразного отростка обеспечивает максимальную болезненность и положительный признак Мак Барни (McBurney), заключающийся в защитной фиксации и усилении боли при быстром снятии пальпирующей руки после легкого надавливания в точке, расположенной на '/3 расстояния от передней верхней подвздошной ости до пупка.
Ранним признаком служит кожная гиперестезия в зоне, иннервируемой спинномозговыми нервами Т10, Т11, Т12. Признак Ровзинга (Rovsing) (появление боли в правом нижнем квадранте при пальпации левого нижнего квадранта) указывает на раздражение брюшины.
Поясничный признак (боль при медленном выпрямлении правого бедра больного, когда он лежит на левом боку) демонстрирует вовлечение в воспалительный процесс соседнего региона при натягивании подвздошно-поясничной мышцы.
При тазовом аппендиците могут отмечаться боль при исследовании прямой кишки и повышение давления в дугласовом пространстве.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик "Симптом Бартомье-Мехельсона при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Образцова при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Раздольского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Ровзинга при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом рубашки при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Сидковского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Щеткина-Блюмберга при аппендиците" в ОНЛАЙН режиме.
3. Лабораторные данные.
Анализ крови - лейкоцитоз со сдвигом лейкоформулы влево.
4. Рентгенологическое исследование при остром аппендиците проводится при: подозрении на плевропневмонию, прободную язву желудка и 12-перстной кишки, мочекаменную болезнь.
5. В отдельных случаях диагностические и тактические затруднения могут быть разрешены лапароскопией.
Продолжение. Острый аппендицит: Диагностика, лечение, реабилитация
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника острого аппендицита. Диагностика острого аппендицита
Значительная вариабельность и своеобразие клинических проявлений при остром аппендиците обусловлены наличием многочисленных вариантов и форм болезни, которые зависят от стадии и продолжительности воспалительного процесса, топографии червеобразного отростка, его морфологических изменении, а также осложнений. Основным симптомом острого аппендицита является боль. Она возникает внезапно, носит постоянный характер и может локализоваться в различных отделах живота. Чаще всего она начинается в правой подвздошной области без характерной иррадиации. Приблизительно у 50% больных боль вначале появляется в подложечной (симптом Кохера) или околопупочиой (симптом Кюммеля) области и через 3—8 ч перемешается в прапую подвздошную ямку. Значительно реже боль распространяется по всему животу, что чаше всего свидетельствует о бурно текущей форме острого аппендицита. Иногда боли могут носить атипичный характер, что связано с анатомическими вариантами червеобразного отростка. При тазовой локализации боли отмечаются над лоном и в глубине таза, при ретроцекальной — в правом боковом фланке живота или пояснице, нередко с иррадиацией в правое бедро. Подпеченочному расположению свойственны боли в правом подреберье. При ретроилеальной локализации они распространяются по ходу правого мочеточника и отдают в яичко у мужчин и половые губы у женщин. Иногда на фоне развивающейся клинической картины абдоминальные боли могут стихать, что чаше наблюдается при гангренозных формах и связано с гибелью нервных рецепторов. Внезапное быстрое усиление болей нередко говорит о прободении отростка. Вторым по частоте симптомом, который наблюдается почти у 3/4 больных, является рвота. Она, как тень, следует за болью, чаше бывает однократной, реже повторной н почти всегда сопровождается тошнотой.
Считается, что рвота носит рефлекторный характер и вызывается локальным воспалением брюшины. К числу второстепенных признаков острого аппендицита относятся потеря аппетита и расстройство функции кишечника. При объективном исследовании в начальной стадии заболевания нарушения общего состояния больного выражены незначительно или отсутствуют, но обычно нарастают при прогрессировать воспаления или развитии осложнении. Температура тела может быть нормальной, но чаще повышена до 37—38°С. Озноб бывает редко и свидетельствует о тяжести процесса. Пульс слегка учащен. Появление тахикардии наблюдается при нарастании интоксикации и температуры, что, как правило, связано с деструкцией отростка или началом перитонита. При остром аппендиците частота пульса зависит от температуры. Возникающая диссоциация между ними (тахикардия при невысокой температуре или брадикардия при высокой) является показателем тяжести патологического процесса. Кожные покровы в большинстве случаев обычной окраски. Язык обложен белым налетом, влажный, становится сухим при местном или разлитом перитоните. Больные острым аппендицитом обычно не принимают вынужденного положения, не мечутся, а спокойно лежат на спине или правом боку. При осмотре живота можно выявить ограниченную подвижность брюшной стенки в правой подвздошной области, что чаще имеет место при флегмонозном н гангренозном аппендиците.

Из лабораторных исследований наибольшее значение имеют общие анализы крови и мочи. У большинства больных наблюдается лейкоцитоз, степень которого зависит от патологических изменений в червеобразном отростке. Простые формы характеризуются чаше умеренными цифрами — 8*109—10*109/л (8000—10000); при деструктивных аппендицитах или осложнениях лейкоцитоз достигает 14-109—20-109/л (14000— 20000). Сдвиг лейкоцитарной формулы влево отражает глубину воспалительного процесса. Приблизительно у 4% больных острым аппендицитом лейкоцитоз и сдвиг влево остаются в нормальных границах. Невысокий лейкоцитоз в сочетании со значительным сдвигом влево указывает на тяжелый воспалительный процесс. Отклонения состава мочи от нормы (легкая альбуминурия, микрогематурия и пиурия) наблюдаются относительно редко. Они могут возникать при талоном или ретроцекальном расположении аппендикса за счет перехода воспаления на органы мочевой системы, а также токсического происхождения. Для исключения урологической патологии в этом случае показаны срочные дополнительные исследования (обзорная рентгенография моченой системы, хромоинстоскопия и др.). Рентгенологическое исследование при остром аппендиците мало способствует диагностике особенно в начальных стадиях.
Острый аппендицит у детей встречается в любом возрасте, но новорожденные и дети до 2 лет болеют редко. В последующие годы жизни частота острого аппендицита возрастает и достигает максимума в период от 9 до 12 лет. Особенности течения острого аппендицита у детей обусловлены пониженной устойчивостью брюшины к инфекции, небольшими размерами сальника, а также повышенной реактивностью детского организма. В связи с этим острый аппендицит протекает более тяжело, болезнь развивается быстрее, чем у взрослых, с большим процентом деструктивных и перфоративных форм. У грудных детей часто отмечается атипичное течение с появлением внезапных болей в животе, высокой температуры, рвоты, иногда поноса. Быстро нарастают интоксикации, тахикардия, расхождение пульса с температурой, нарушение водно-электролитного баланса. В тяжелых случаях иногда отмечаются явления менингизма. Пальпация живота болезненна (особенно в правой половине); ребенок бурно реагирует, ведет себя беспокойно, плачет, иногда сгибает правую йогу. Следует отметить, что обследование маленьких детей усложняется тем, что они плохо локализуют боль и этим нередко затрудняют топическую диагностику. При ретроискалмюм расположении аппендикса боли определяются при ощупывании поясничной области. Пели удастся исследовать живот, то нередко определяется мышечная зашита в правой подвздошной области, которая имеет большое диагностическое значение. Во многих случаях определяются положительные симптомы Блюмберга — Щеткина. Раздольского, Краспобаева, напряжение прямой мышцы живота и др. Клиническая картина острого аппендицита у детей старшего возраста мало чем отличается от течения этого заболевания у взрослых.
Видео ролики по хирургическим симптомам острого аппендицита
- Просмотреть видео ролик "Симптом Бартомье-Мехельсона при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Образцова при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Раздольского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Ровзинга при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом рубашки при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Сидковского при аппендиците" в ОНЛАЙН режиме.
- Просмотреть видео ролик "Симптом Щеткина-Блюмберга при аппендиците" в ОНЛАЙН режиме.
Клиническая картина острого аппендицита у лиц пожилого и старческого возраста имеет ряд особенностей. Они обусловлены уменьшенными физиологическими резервами, пониженной реактивностью организма и наличием различных сопутствующих заболеваний. Болезнь начинается ко так остро, как у молодых, боли носят менее выраженный, часто разлитой характер, даже при деструктивных формах. Нередко отмечаются рвота, вздутие живота с затрудненным отхождением стула и газов. Напряжение брюшных мышц и ряде случаев выражено минимально или отсутствует. Болевые симптомы, свойственные острому аппендициту, выражены нерезко, а иногда могут не определяться. Общая реакция на воспаление ослаблена. Подъем температуры до 38°С и выше наблюдается у небольшого числа больных. Со стороны белой крови отмечается умеренный лейкоцитоз, но нередко имеется сдвиг лейкоцитарной формулы влево. Только целенаправленное и внимательное обследование пожилых больных с учетом своеобразия и большой вариабельности течения острого аппендицита является залогом своевременного и правильного распознавания этой патологии.
Острый аппендицит у беременных. В первые 1—6 мес беременности клиническая картина острого аппендицита имеет обычное течение, и его диагностика не вызывает особых трудностей. Однако с 4— 6 мес увеличенная матка поднимается и смешает вверх слепую кишку и червеобразный отросток, ухудшает их питание и нормальную функцию. Заболевание чаще начинается внезапно с появления острых болей в животе, носящих постоянный характер, тошноты, рвоты. В связи с изменением локализации аппендикса болн и животе могут определяться не только в правой подвздошной области, но и в правом боковом фланке живота, правом подреберье и даже в эпигастральной области. Мышечное напряжение удается обнаружить не всегда, особенно в последнюю треть беременности, из-за выраженного перерастяжения передней брюшной стенки. В этих случаях полезно исследование больной в положении на леном боку (В. И. Колосов). Из всех болевых приемов наибольшую диагностическую ценность предстапляют симптомы Блюмберга — Щеткина, Воскресенского и Раздольского. У части больных можно определить болезненность при поколачннанни по правому реберно-позвоночному углу. Лейкоцитоз при остром аппендиците у беременных в большинстве случаен 8*109— 12*109/л (8000—12000 в 1 мкл), часто со сдвигом влево.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Интоксикация при остром аппендиците. Кишечные инфекции как причина аппендицита
Среди симптомов интоксикации, наблюдаемых при остром аппендиците, на одном из первых мест находится повышение температуры тела. У половины больных она колеблется от 38 до 40 °С. При пищевых токсикоинфекциях сведения о лихорадке идентичны. При остром аппендиците тошнота и рвота наблюдаются у 26—42 % больных. При пищевых токсикоинфекциях тошнота и рвота — ведущие симптомы, которые выявляются с той же или большей частотой.
Частота диареи при остром аппендиците колеблется от 28 до 43,4 %. При пищевых токсикоинфекциях диарея возникает у 95 % больных. Тахикардия свойственна 57—90 % больных с острым аппендицитом и пищевыми токсикоинфекциями. Лейкоцитоз отмечается У подавляющего большинства больных с аппендицитом и только у 4 % отсутствует. Число леикоцитов, как правило, составляет 12,0—15,0109/л. Лейкоцитоз более 20,0-109/л не характерен для неосложненного аппендицита и более характерен для пищевой токсикоинфекции. Наши наблюдения подтверждают изложенное выше.
В течение 5 лет из числа лиц, направленных для госпитализации с диагнозом пищевой токсикоинфекции, у 1902 был диагностирован острый аппендицит. Простая форма аппендицита была у 21,7 %, деструктивная — у 78, 3 % больных, в том числе аппендицит флегмонозный — 55,8%, гангренозный — у 12,8%, перфоративный — у 9,7 % больных. Типичное расположение червеобразного отростка отмечалось у 70,1% больных, атипичное —у 29,9 %, в том числе тазовое — у 10,9 %, ретроцекальное — у 18,4 % и ретроперитонеальное — у 0,6 % больных. У 194 больных (10,2 %) острый аппендицит осложнился перитонитом, из них у 29 был разлитым и у 165 — ограниченным.
У значительного большинства наблюдавшихся больных отмечено повышение температуры тела. Более чем у '/з из них наблюдались озноб и головная боль. Все пациенты жаловались на боль в области живота, которая чаще локализовалась в правой подвздошной области и лишь в единичных случаях — в левой и нередко (40 %) носила разлитой характер.
Симптом Кохера отмечался у 15,5 % больных, симптом Кюммеля (боль в околопупочной области в начале заболевания) — у 9,5 % больных. Боль носила постоянный (88,7 %) или схваткообразный (11,3 %) характер. "Период затишья" отчетливо выявлялся у 9 % больных, и у 3/4 из них острый аппендицит осложнился перитонитом. Значение симптомов, свойственных острому аппендициту, было различным.
Симптом Образцова был положительным у 33,6 % больных, симптом Ситковского — у 26,8 %, симптом Ровзинга — у 30,9 %, симптом Бартомье—Михельсона — у 17,9 % больных; симптом Щеткина—Блюмберга был положительным у 29 % больных, а в тех случаях, когда операции по поводу аппендицита по каким-либо причинам в 1-е сутки не проводились, он становился положительным у 91,7% пациентов. У 207 больных с острым аппендицитом с тазовым расположением червеобразного отростка отмечались признаки "тазовой" симптоматики: болезненность при пальпации над лонным сочленением (у 56 %), чувство давления на прямую кишку и позывы на дефекацию (у 46,3 %). У большинства больных стул был жидким или кашицеобразным, а у 2/3 - более 10 раз в сутки. Иногда отмечалась примесь слизи в кале.
Учащенное мочеиспускание беспокоило 45,9% больных, рвота и тошнота — всех больных, а у 5,4 % - более 10 раз в сутки.
Нами наблюдались 114 больных с острым аппендицитом в возрасте старше 70 лет. Выраженность интоксикации у них была незначительной. Лихорадочная реакция отмечалась лишь у 9,6 % пациентов, а у большинства — локальная симптоматика была выражена слабо: сильная боль в правой подвздошной области беспокоила 36,8 % из них, напряжение мышц передней брюшной стенки отмечалось у 33,3 %, положительный симптом Щеткина у 43 % больных. Число лейкоцитов в периферической крови в большинстве случаев (81,5%) было не более 10,0*10 9 /л.
Значительные диагностические трудности возникали у беременных (особенно во второй половине), направленных в стационар с диагнозом пищевой токсикоинфекции. Всего наблюдалось 56 женщин, у 29 из них беременность была более 20 нед. Диагностика аппендицита в этих случаях — довольно трудная задача.
По нашим наблюдениям, у 896 больных (2,7 % общего числа) пищевыми токсикоинфекциями и сальмонеллезами развился острый аппендицит. БЛ.Осповат, А.И. Копылков (1971) рассматривали все острые хирургические заболевания органов брюшной полости как осложнение острых кишечных инфекций. Б.С.Розанов и А. И. Копылков(1968) сообщили о 16 случаях возникновения острого аппендииита у лиц с лабораторно подтвержденным сальмонеллезом. Н.Д.Ющук (1980), изучая течение экспериментальной сальмонеллезной инфекции у кроликов, отметил резко выраженные морфологические изменения в червеобразном отростке, а при бактериологических исследованиях последних определял наибольшую концентрацию в них сальмонелл.
Развитие острого аппендицита у наблюдаемых нами больных происходило в разные сроки в 1-е сутки пишевой токсикоинфекции у 3,2 %, на 2-е сутки - У 19,7 %, на 3-й - у 56,9 %, на 4-е — у 18,4 %, на 5-е — у 1,8 % больных. В первые 2 сут локальная симптоматика (прежде всего диарея), как правило, развивалась в разгар пишевой токсикоинфекции. На 3-й день болезни локальная симптоматика протекала на фоне отсутствия диареи у половины больных, а на 4—5-й день — у большинства (83,8 %). Деструктивные формы аппендицита во время операций были выявлены у 668 больных (74,5 %). Помощь в диагностике острого аппендицита может оказать сонография, позволяющая визуально определить червеобразный отросток, который в норме не выявляется при УЗИ.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аппендицит – это одно из самых распространенных и, пожалуй, самых опасных заболеваний органов пищеварительной системы. Опасность аппендицита заключается в его скоротечности и в появлении серьезных осложнений. Если вовремя не провести хирургическую операцию, это может привести к летальному исходу. Согласно статистике, примерно каждому десятому человеку на планете приходилось сталкиваться с этим заболеванием. Чтобы вовремя его распознать, нужно знать первые симптомы аппендицита.

Причины возникновения
Несмотря на стремительное развитие современной медицины, врачи, к сожалению, не могут установить точную причину развития заболевания. Известно лишь то, что для появления аппендицита нужны два условия. Во-первых, в кишечника больного обязательно должны присутствовать болезнетворные бактерии. Во-вторых, просвет червеобразного отростка должен быть закупорен. Спровоцировать закупорку могут, например, каловые массы (может развиться механическая кишечная непроходимость), различные кисточки или семечки, поэтому если вы любитель семечек, то шансы закупорки червеобразного отростка и, как результат, воспаления аппендикса повышаются.

На заметку! Проглатывание мелких предметов, например, деталей от игрушек, тоже нередко приводит к развитию аппендицита. Это частая причина появления патологии у детей.
Существует еще инфекционная теория развития, но ее так и не подтвердили. Согласно этой теории, спровоцировать развитие аппендицита могут некоторые заболевания инфекционного характера. К ним относится брюшной тиф, сальмонеллез, дизентерия, ботулизм и так далее.
Виды заболевания
В медицине различают следующие виды аппендицита:
- катаральный. Сопровождается инфильтрацией слизистой оболочки аппендикса. Как правило, данный вид аппендицита не сопровождается сильными симптомами, поэтому врачи редко прибегают к хирургическому вмешательству;
- поверхностный. Возникает при нарушении кровообращении в органе, из-за чего страдает нервная система пациента. Поверхностный вид аппендицита сопровождается интоксикацией организма больного и сильными болевыми ощущениями;
- флегмонозный. В отличие от катаральной формы заболевания, где поражаются только верхние слои органа, при развитии флегмонозного аппендицита возникает инфильтрация всех слоев оболочки, а в полости аппендикса начинает скапливаться гной. Неправильное или несвоевременное лечение патологии может привести к развитию язвенного аппендицита, при котором на поверхности воспаленного органа возникают небольшие язвочки. В процессе развития недуга воспаление распространяется и на другие внутренние органы пациента;
- гангренозный. Это самый тяжелый вид аппендицита, который может обернуться для больного перитонитом. На раннем этапе развития происходит отмирание всех клеток пораженного органа, пациент страдает от вздутия живота, общей слабости организма и тахикардии. При подозрении на развитие данной формы заболевания необходимо как можно быстрее провести операцию.
Развитие любой формы аппендицита – это всегда большой риск и опасность для здоровья, поэтому болезнь необходимо лечить вовремя и до конца. Только так можно избежать неприятных последствия патологии, а также гарантировать быстрое восстановление после хирургического вмешательства.
Первые симптомы
Один из основных симптомов аппендицита – это резкая боль в области живота. Но, кроме болей, пациент может столкнуться с дисперсией, повышенной температурой, приступами тошноты и рвоты. Рассмотрим каждый из этих симптомов отдельно.
Боль в области живота
Это характерный симптом для данного заболевания, но боль может возникать не только в районе солнечного сплетения, но и в любой другой точке на животе больного. Может возникать боль разного характера и разной интенсивности. Через несколько часов она смещается немного вправо, то есть в район проекции воспаленного аппендикса. При смене положения тела или во время кашля болевые ощущения могут усиливаться.

Приступы тошноты
При аппендиците у пациента одновременно с болью бывают приступы тошноты с рвотой и без неё. Это своего рода рефлекс организма на возникающую боль в животе. Вместе с тошнотой у больного пропадает аппетит, появляется общая слабость организма. Даже на голодный желудок может возникать рвота, а сама рвотная масса – это желтая слизь.

Лихорадка
Повышенная температура тела – это обычное состояние больного при аппендиците. Как правило, температура не поднимается выше 37,5-38 градусов, хотя в редких случаях она может быть и выше. Появляется после возникновения боли в животе.

Диспепсия
Интоксикация организма нередко сопровождается диспепсией или расстройством акта дефекации. У пациента появляется понос или запор. Параллельно с этим, в патогенез вовлекается и мочевой пузырь, из-за чего возникают частые позывы к мочеиспусканию. Моча окрашена в характерный темный цвет.

На что нужно обращать внимание
В большинстве случаев после диагностирования аппендицита врач назначает больному операцию, во время которой удаляется воспаленный аппендикс. Данная процедура является частью экстренной медицинской помощи больному, поэтому нужно быть знакомым со всеми признаками патологии, а не только с самыми распространенными. При их появлении сразу обращайтесь к врачу. Ниже представлены дополнительные симптомы заболевания.
Таблица. Как определить развитие аппендицита.
При подозрении на развитие аппендицита медлить с лечением нельзя, нужно сразу же обращаться к врачу за помощью. Он, проведя диагностическое обследование, назначит операцию. Самолечением заниматься категорически не рекомендуется.

Если вы уверены в диагнозе
Что делать, если у вас воспалился аппендикс? В таких случаях необходимо соблюдать четкую инструкцию.
Шаг 1. До того момента, как приедет врач, нельзя устранять симптомы аппендицита самостоятельно. Даже если боль в животе невыносимая, принимать обезболивающие препараты или слабительное крайне не рекомендуется. Нельзя также ничего есть до обследования у врача, иначе хирурги вынуждены будут проводить аспирацию, во время которой удаляется все содержимое желудка. Использовать горячую грелку тоже нельзя, так как это может спровоцировать разрыв аппендикса, что чревато серьезными последствиями.

Шаг 2. При возможности посетите больницу самостоятельно, не дожидаясь, когда лечащий врач к вам приедет. Это позволит сэкономить драгоценное время. По приходу в больницу опишите все симптомы, которые у вас возникли. Сразу сообщите, что у вас, скорее всего, аппендицит. Дело в том, что прием больных в клиниках осуществляется по степени экстренности и если никто не будет знать о вашем заболевании, то лечение начнется не так скоро.

Шаг 3. Для подтверждения диагноза могут понадобится дополнительные процедуры. К ним относится компьютерная томография, ультразвуковое исследование, анализ мочи и общий анализ крови. Это не значит, что нужно проходить все эти анализы и процедуры. Как правило, для точного установления диагноза достаточно нескольких из них, поэтому пациент должен быть готов к этому.

Шаг 4. После того как врач, основываясь на результатах проведенных анализов, поставит диагноз, он назначит больному проведение хирургической операции. Она проводится под общим наркозом, во время процедуры врачи удаляют аппендикс. В зависимости от способа удаления, на коже пациента может остаться маленький или большой шрам, напоминающий об этом болезненном опыте.

Шаг 5. Для восстановления после перенесенной операции необходимо соблюдать режим, который назначит врач. В первую очередь, нужно пересмотреть свой рацион на период восстановления. От употребления тяжелой и слишком твердой пищи желательно на какое-то время отказаться. Пить воду или кушать вообще не рекомендуется на протяжении 24 часов с момента процедуры. Постарайтесь максимально отдохнуть в первое время после операции, избегайте сильных нагрузок и стрессов. Делайте все для того, чтобы накопить энергию – она вам еще пригодится.

На заметку! При возникновении каких-либо проблем обязательно обратитесь к врачу. Иногда после операции может возникнуть головокружение, тошнота или головная боль. Проявление любых симптомов, которые хоть как-то связаны с аппендицитом, особенно после хирургического удаления аппендикса, должны стать поводом посетить кабинет лечащего врача.
В качестве заключения
Игнорирование симптомов аппендицита или несвоевременное обращение в больницу может обернуться для пациента необходимостью пользоваться специальным средством по уходу за стомой (калоприемником) на протяжении нескольких месяцев или даже лет. Разрыв аппендикса нередко приводит к летальному исходу, поэтому медлить с обращением к врачу при появлении характерных симптомов аппендицита нельзя.

Если врач после обследования отправил вас домой, а после этого симптомы усилились, тогда сразу же вернитесь для повторного обследования. Иногда боль может постоянно усиливаться, не стихая до самой операции.
Видео – Как распознать первые признаки аппендицита
Читайте также:

