Интоксикация при раке толстой кишки
Обновлено: 24.04.2024
Рак сигмовидной кишки часто в течение продолжительного времени не проявляется клиническими симптомами. По этой причине зачастую диагноз устанавливают на поздней стадии опухолевого процесса. Врачи Юсуповской больницы рекомендуют даже при незначительных проявлениях кишечного дискомфорта незамедлительно обращаться за помощью.
В Юсуповской больнице онкологи применяют новейшие методы диагностики заболеваний сигмовидной кишки. Обследование пациентов проводят с помощью новейшей аппаратуры ведущих мировых производителей. Лаборанты выполняют исследование крови, кала и других биологических материалов, используя качественные реагенты, что позволяет получить точные результаты анализов.
Хирурги клиники онкологии виртуозно выполняют традиционные и инновационные оперативные вмешательства. Химиотерапевты назначают пациентам эффективнейшие противоопухолевые препараты, которые оказывают минимальное побочное действие. Радиологи проводят лучевую терапию современными аппаратами, позволяющими прицельно воздействовать на патологический очаг, не повреждая окружающие опухоль ткани.

Причины опухолей
Рак сигмовидной кишки происходит из клеток железистого эпителия. Составляет 34% от общего количества случаев колоректального рака. В 60% случаев злокачественную опухоль выявляют у пациентов в возрасте 40-60 лет. Мужчины страдают в 1,5 раза чаще женщин.
Высокая вероятность развития рака сигмовидной кишки обусловлена особенностями органа. Сигмовидная кишка располагается в левой части живота, над прямой кишкой. Она имеет S-образную форму. Если замедляется продвижение содержимого по кишечнику, оно продолжительное время остается в сигмовидной кишке. Это увеличивает время контакта токсических продуктов переработки пищи со слизистой органа.
Рак сигмовидной кишки может развиться под воздействием следующих неблагоприятных факторов:
Несбалансированного питания – употребление в пищу большого количества жирной и мясной пищи, недостаточного потребления фруктов и овощей, продуктов, богатых клетчаткой;
Отягощённой наследственности – риск развития злокачественного новообразования увеличивается, если близкие родственники болели раком сигмовидной кишки;
Хронических воспалительных процессов в кишечнике – неспецифического язвенного колита, дивертикулеза, болезни Крона;
Малоподвижного образа жизни, вследствие чего замедляется эвакуация содержимого кишечника;
Возрастной атонии кишечника.
К развитию рака сигмовидной кишки приводит курение, злоупотребление спиртными напитками, употребление продуктов, содержащих канцерогенные пищевые добавки.
Классификация
С учётом особенностей роста опухоли онкологи выделяют два типа рака сигмовидной кишки: экзофитный и эндофитный. Экзофитные опухоли растут в просвет кишечника. Они представляют собой выступающие узлы на толстой ножке. При прогрессировании патологического процесса рак сигмовидной кишки часто изъязвляется. Возникает кровотечение и инфицирование.
Эндофитный рак сигмовидной кишки растёт преимущественно вглубь кишечника. Опухоль распространяется по кишечной стенке и может циркулярно охватывать кишку. В её центре возникают участки изъязвления. Вследствие циркулярного роста рака сигмовидной кишки происходит сужение просвета кишечника, затрудняется движение каловых масс. Этот тип роста наиболее характерен для рака сигмовидной кишки.
Гистологи различают три вида рака сигмовидной кишки:
- Аденокарцинома происходит из клеток железистого эпителия. Бывает высокодифференцированной, умеренно дифференцированной и низкодифференцированной;
- Слизистая (мукозная) аденокарцинома является разновидностью низкодифференцированной аденокарциномы, представлена муцинозными клетками, которые выделяют большое количество слизи. Опухоль быстро растёт и рано даёт метастазы;
- Перстневидно-клеточный рак сигмовидной кишки представлен атипичными клетками перстневидной формы, которые образуются вследствие внутриклеточного скопления муцина, отодвигающего ядра клеток к периферии. Оухоль агрессивна, протекает неблагоприятно.
Рак ректо-сигмоидного отдела толстой кишки представлен двумя формами: скирром и аденокарциномой.
Стадии
Онкологи различают 4 стадии рака сигмовидной кишки:
При первой стадии опухоли размер новообразования не превышает двух сантиметров. Опухоль располагается в пределах подслизистого слоя или слизистой оболочки. Регионарные лимфатические узлы не поражены атипичными клетками.
Опухоль в случае второй А стадии рака занимает размер менее половины окружности кишки, не прорастает стенку. Метастазы в лимфатических узлах и внутренних органах отсутствуют. Раковая опухоль при 2В стадии располагается в стенке кишечника, но не выходит за его пределы. Онкологи выявляют метастазы в лимфатических узлах. Отдалённые метастазы отсутствуют.
При 3А стадии рака сигмовидной кишки размер опухоли превышает половину длины окружности кишки. Атипичные клетки в регионарных лимфатических узлах отсутствуют. При 3В стадии опухоли метастазами поражаются регионарные лимфатические узлы.
Опухоль при 4 стадии рака перекрывает просвет сигмовидной кишки. Выявляются гематогенные метастазы в других органах. При 4 стадии рака сигмовидной кишки поражаются близлежащие органы, образуются кишечно-пузырные свищи и конгломераты.

Симптомы
Вначале рак сигмовидной кишки нередко протекает бессимптомно либо малосимптомно, что усложняет своевременную диагностику. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы).
В нижнем отделе кишечника – сигмовидной кишке – окончательно формируются каловые массы, всасывается вода и питательные вещества. При неправильном питании каловые массы задерживаются в этом сегменте толстого кишечника. Скопившийся кал давит на стенки кишки, в результате чего нарушается кровообращение, через стенки сигмовидной кишки в организм поступают токсические вещества. Постоянные запоры отрицательно воздействуют на весь организм. В результате застоя кишечного содержимого развиваются предраковые заболевания, злокачественные опухоли сигмовидной кишки.
Довольно долго опухоль сигмовидной кишки не проявляется клиническими симптомами, что усложняет своевременную диагностику. Первый симптом рака сигмовидной кишки – кишечный дискомфорт. Вначале он возникает периодически, а с ростом новообразования приобретает выраженный характер. Более поздние стадии рака сигмовидной кишки проявляются следующими симптомами:
Метеоризмом, отрыжкой, тошнотой, запором или поносом, болью;
Появлением прожилок слизи и крови в кале;
Интенсивными, тупыми или схваткообразными болями, не зависящими от приёма пищи;
Развитием кишечной непроходимости;
У пациентов поносы чередуются с запорами. Нередко в левой половине живота врачам удаётся прощупать опухолевидное образование. Иногда первым проявлением опухолевого процесса становится развитие кишечной непроходимости. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы).
У больных раком сигмовидной кишки врачи выявляют следующие симптомы:
- Слабость;
- Утомляемость;
- Бледность или сероватый оттенок кожи;
- Гипертермию;
- Потерю веса и аппетита, обусловленные раковой интоксикацией.
При развитии кишечной непроходимости возникают приступообразные схваткообразные боли, которые повторяются через каждые 10-15 минут, отмечается вздутие живота, задержка газов и стула. Возможна рвота. В случае разрушения стенки кишки развивается перитонит. Рак сигмовидной кишки 4 степени с метастазами в печени проявляется кахексией (раковым истощением), анемией (малокровием), желтухой и увеличением печени. При появлении гематогенных метастазов присоединяются симптомы, которые свидетельствуют о нарушении функций поражённых органов.
Диагностика
Диагноз опухоли сигмовидной кишки онкологи Юсуповской больницы устанавливают с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Наиболее информативными при раке сигмовидной кишки являются эндоскопические методы (ректороманоскопия и колоноскопия). Они позволяют визуально оценить объём и локализацию новообразования, взять материал для последующего гистологического исследования.
В процессе обследования пациентов с подозрением на рак сигмовидной кишки врачи Юсуповской больницы используют ирригоскопию (рентгеновское исследование с применением бариевой взвеси) и анализ кала на скрытую кровь. Чтобы детализировать стадию опухолевого процесса проводят магнитно-резонансную и компьютерную томографию. Все инструментальные методы исследования выполняются с помощью новейшей аппаратуры ведущих фирм-производителей США, Японии и европейских стран.
Для выявления метастазов применяют другие диагностические методики:
- Ультразвуковое исследование органов брюшной полости;
- Рентгенографию позвоночника;
- Рентгенографию грудной клетки.
Онкологи Юсуповской больницы выставляют окончательный диагноз на основании результатов гистологического исследования. Проводят дифференциальную диагностику злокачественных новообразований сигмовидной кишки с предраковыми и воспалительными болезнями кишечника, неподвижными опухолями забрюшинного пространства и подвижными новообразованиями брыжейки.
Комплексная терапия
Онкологи Юсуповской больницы проводят комбинированное лечение злокачественных опухолей сигмовидной кишки. Оно включает оперативное вмешательство, радиотерапию и химиотерапию. Ведущая роль отводится хирургическому лечению, которое направленно на радикальное удаление опухоли. Объём оперативного вмешательства зависит от распространённости рака сигмовидной кишки. На ранних стадиях заболевания в отдельных случаях применяют эндоскопические методики. Для этого применяется резекция сигмовидной кишки.
При распространённых опухолевых процессах хирурги выполняют резекцию сигмовидной кишки с участком брыжейки и близлежащими лимфатическими узлами. Поражённый участок сигмовидной кишки удаляют с пятью сантиметрами неизменённого отдела кишечника, расположенного выше и ниже опухоли. Хирургическое вмешательство при раке сигмовидной кишки бывает одноэтапным или двухэтапным. При проведении одноэтапных операций после удаления опухоли хирург восстанавливая непрерывность кишечника путём накладывания анастомоза. В запущенных случаях кишку резецируют и формируют колостому. Целостность кишечника восстанавливают через несколько месяцев с момента первой операции.
Оперативное вмешательство может быть типичным, комбинированным, расширенным или сочетанным. Типичная операция представляет собой резекцию участка кишечника с опухолью. Комбинированный метод лечения применяют в случае необходимости провести операцию на поражённом раком сегменте кишечника и других органах, в которые проросла опухоль. Расширенную операцию проводят при разрастании опухоли или наличии синхронных новообразований. Сочетанная операция подразумевает удаление пораженного сегмента кишечника вместе с другими органами из-за сопутствующих заболеваний.
При наличии метастазов рака врачи клиники онкологии проводят химиотерапию. Лечение противоопухолевыми препаратами при раке сигмовидной кишки после операции применяют с осторожностью – в некоторых случаях она может вызвать отрицательные результаты. Чаще всего применение химиотерапии целесообразно при неоперабельных опухолях – она помогает уменьшить размер новообразования. Рак сигмовидной кишки плохо поддаётся лучевому лечению. Радиоактивные лучи могут повредить нормальные ткани, поэтому этот метод не применяют в лечении рака сигмовидной кишки.
В запущенных случаях рака проводят паллиативную терапию для уменьшения болевого синдрома и обеспечения проходимости кишечника. Иногда при раке сигмовидной кишки выполняют экстренные оперативные вмешательства. Они направлены на санацию брюшной полости при перитоните, устранение кишечной непроходимости.

Питание после операции
После операции на сигмовидной кишке пациентов Юсуповской больницы обеспечивают диетическим питанием. Повара готовят блюда из качественных продуктов. В них достаточное количество витаминов и минералов. В меню вводят кефир, йогурт, бифидопродукты, свежие овощи и фрукты. Все блюда готовят с применением щадящих технологий: на пару, отваривают, запекают в духовке или на гриле. При наличии показаний пищу измельчают. Пациенты питаются регулярно, дробно, малыми порциями.
- употреблять в пищу только свежие продукты;
- продукты должны содержать достаточный комплекс витаминов и минералов;
- сократить до минимума потребление мяса;
- чаще употреблять кефир, йогурт, бифидопродукты;
- больше употреблять свежих овощей и фруктов;
- включать в меню злаковые каши, изделия из муки грубого помола с отрубями;
- периодически включать в меню отварную или приготовленную на пару морскую рыбу;
- пищу принимать в измельченном виде, тщательно пережевывать;
- не переедать, питаться дробно и регулярно.
Прогноз
Прогноз выживаемости больных раком сигмовидной кишки зависит от гистологического типа новообразования, уровня дифференцировки клеток, распространённости злокачественного процесса, наличия сопутствующих заболеваний и возраста пациента.
Средняя пятилетняя выживаемость – 65,2%. Боле оптимистичный прогноз после операции по поводу аденокарциномы сигмовидной кишки, поскольку опухоль растёт медленно и практически не метастазирует. При выявлении рака сигмовидной кишки первой стадии пятилетний рубеж преодолевает 93,2% пациентов, второй – 82,5%, третьей – 59,5%. До пяти лет доживает 8,1% больных раком сигмовидной кишки 4 стадии. Поэтому обращайтесь к врачу при появлении первых признаков дисфункции кишечника.
Чтобы установить точный диагноз на ранних стадиях рака сигмовидной кишки, при появлении первых признаков кишечных расстройств, звоните по телефону Юсуповской больницы. После комплексного обследования в случае подтверждения диагноза онкологи проведут адекватную терапию. После проведенного лечения врачи клиники онкологии проводят диспансерное наблюдение, цель которого – своевременное выявление и лечение ранних метастазов. Это позволяет улучшить качество и увеличить продолжительность жизни пациентов, у которых выявлен рак сигмовидной кишки.
Колоректальный рак – это злокачественная опухоль толстого кишечника. На начальном этапе протекает бессимптомно. В последующем проявляется слабостью, недомоганием, потерей аппетита, болями в животе, диспепсией, метеоризмом и кишечными расстройствами. Возможны явления кишечной непроходимости. Изъязвление новообразования сопровождается кровотечениями, однако примесь крови в кале при колоректальном раке верхних отделов кишечника может визуально не определяться. Диагноз устанавливают с учетом жалоб, анамнеза, данных осмотра, анализа кала на скрытую кровь, колоноскопии, ирригоскопии, УЗИ и других исследований. Лечение – операции, химиотерапия, радиотерапия.
МКБ-10

Общие сведения
Колоректальный рак – группа злокачественных новообразований эпителиального происхождения, расположенных в области толстой кишки и анального канала. Является одной из самых часто встречающихся форм рака. Составляет почти 10% от общего количества диагностированных случаев злокачественных эпителиальных опухолей во всем мире. Распространенность колоректального рака в различных географических зонах сильно различается. Самая высокая заболеваемость выявляется в США, Австралии и странах Западной Европы.

Причины колоректального рака
Этиология колоректального рака точно не установлена. Большинство исследователей считают, что патология относится к числу полиэтиологических заболеваний, возникающих под влиянием различных внешних и внутренних факторов, основными из которых являются генетическая предрасположенность, наличие хронических болезней толстого кишечника, особенности диеты и образа жизни.
- Погрешности в питании. Современные специалисты все больше акцентируются на роли питания в развитии злокачественных опухолей толстой кишки. Установлено, что колоректальный рак чаще диагностируется у людей, которые употребляют много мяса и мало клетчатки. В процессе переваривания мясных продуктов в кишечнике образуется большое количество жирных кислот, превращающихся в канцерогенные вещества.
- Нарушение эвакуаторной функции кишечника. Малое количество клетчатки и недостаточная физическая активность приводят к замедлению кишечной перистальтики. В результате большое количество канцерогенных агентов в течение длительного времени контактирует со стенкой кишечника, провоцируя развитие колоректального рака. Фактором, усугубляющим данное обстоятельство, является неправильная обработка мяса, еще больше увеличивающая количество канцерогенов в пище. Определенную роль играют курение и употребление алкоголя.
- Воспалительная патология кишечника. По статистике, пациенты с хроническими воспалительными заболеваниями толстого кишечника страдают колоректальным раком чаще людей, не имеющих подобной патологии. Самый высокий риск отмечается у больных неспецифическим язвенным колитом и болезнью Крона. Вероятность возникновения колоректального рака напрямую коррелирует с продолжительностью воспалительного процесса. При длительности болезни менее 5 лет вероятность малигнизации составляет примерно 5%, при длительности более 20 лет – около 50%.
- Полипы кишечника. У больных полипозом толстого кишечника колоректальный рак выявляется чаще, чем в среднем по популяции. Одиночные полипы перерождаются в 2-4% случаев, множественные – в 20% случаев, ворсинчатые – в 40% случаев. Вероятность перерождения в колоректальный рак зависит не только от количества полипов, но и от их размеров. Полипы размером менее 0,5 см практически никогда не подвергаются малигнизации. Чем крупнее полип – тем выше риск озлокачествления.
Рак толстой кишки нередко развивается при наличии колоректального рака и других злокачественных новообразований у ближайших родственников. Такой рак часто диагностируется у больных семейным диффузным полипозом, синдромом Тюрко и синдромом Гарднера. В числе других предрасполагающих факторов указывают:
- возраст старше 50 лет
- недостаточную физическую активность
- недостаток кальция
- иммунодефицитные состояния, обусловленные различными хроническими болезнями, ослаблением организма и приемом некоторых лекарственных средств.
Классификация
Для определения тяжести колоректального рака используют стандартную четырехстадийную классификацию и международную систематизацию по NNM, отражающую распространенность первичного процесса, наличие регионарных и отдаленных метастазов. В зависимости от преобладающей симптоматики различают четыре клинических формы патологии:
Симптомы колоректального рака
На I-II стадиях заболевание может протекать бессимптомно. В последующем проявления зависят от локализации и особенностей роста новообразования. Наблюдаются слабость, недомогание, утомляемость, потеря аппетита, неприятный привкус во рту, отрыжка, тошнота, рвота, метеоризм и чувство тяжести в эпигастрии. Одним из первых признаков колоректального рака часто становятся боли в животе, более выраженные при опухолях левой половины кишечника (особенно – ободочной кишки).
Для таких новообразований характерен стенозирующий или инфильтративный рост, быстро приводящий к хронической, а потом и к острой кишечной непроходимости. Боли при кишечной непроходимости резкие, внезапные, схваткообразные, повторяющиеся через 10-15 минут. Еще одним проявлением колоректального рака, ярче выраженным при поражении ободочной кишки, становятся нарушения деятельности кишечника, которые могут проявляться в виде запоров, диареи либо чередования запоров и поносов, метеоризма.
Колоректальный рак, расположенный в правом отделе толстого кишечника, чаще растет экзофитно и не создает серьезных препятствий продвижению химуса. Постоянный контакт с кишечным содержимым и недостаточное кровоснабжение, обусловленное неполноценностью сосудов новообразования, провоцируют частые некрозы с последующим изъязвлением и воспалением. При таких опухолях особенно часто выявляются скрытая кровь и гной в кале. Наблюдаются признаки интоксикации, связанные с всасыванием продуктов распада новообразования во время их прохождения по кишечнику.
Колоректальный рак ампулярного отдела прямой кишки тоже часто изъязвляется и воспаляется, однако в подобных случаях примеси крови и гноя в кале легко определяются визуально, а симптомы интоксикации выражены менее ярко, поскольку некротические массы не успевают всасываться через стенку кишечника. В отличие от геморроя, кровь при колоректальном раке появляется в начале, а не в конце дефекации. Типичным проявлением злокачественного поражения прямой кишки является чувство неполного опорожнения кишечника. При новообразованиях анального отдела наблюдаются боли при дефекации и лентообразный стул.
Из-за повторяющихся кровотечений может развиваться анемия. При локализации колоректального рака в правой половине толстого кишечника признаки анемии нередко появляются уже на начальном этапе болезни. Данные внешнего осмотра зависят от расположения и размеров опухоли. Новообразования достаточно большого размера, расположенные в верхних отделах кишечника, удается прощупать при пальпации живота. Колоректальный рак прямой кишки выявляется в ходе ректального осмотра.
Осложнения
Самым распространенным осложнением колоректального рака является кровотечение, возникающее у 65-90% пациентов. Частота кровотечений и объем кровопотери сильно варьируют. В большинстве случаев наблюдаются небольшие повторяющиеся потери крови, постепенно приводящие к развитию железодефицитной анемии. Реже при колоректальном раке возникают профузные кровотечения, представляющие угрозу для жизни больного. При поражении левых отделов сигмовидной кишки нередко развивается обтурационная кишечная непроходимость. Еще одним тяжелым осложнением колоректального рака является перфорация стенки кишечника.
Новообразования нижних отделов толстого кишечника могут прорастать соседние органы (влагалище, мочевой пузырь). Локальное воспаление в области низко расположенной опухоли может провоцировать гнойные поражения окружающей клетчатки. Прободение кишки при колоректальном раке верхних отделов кишечника влечет за собой развитие перитонита. В запущенных случаях может наблюдаться сочетание нескольких осложнений, что существенно увеличивает риск оперативного вмешательства.
Диагностика
Диагноз колоректального рака устанавливает специалист-онколог на основании жалоб, анамнеза, данных общего и ректального осмотра и результатов дополнительных исследований. Наиболее доступными скрининговыми исследованиями при колоректальном раке являются анализ кала на скрытую кровь, ректороманоскопия (при низком расположении опухоли) либо колоноскопия (при высоком расположении новообразования). При недоступности эндоскопических методик пациентов с подозрением на колоректальный рак направляют на ирригоскопию. Учитывая более низкую информативность рентгенконтрастных исследований, особенно при наличии небольших одиночных опухолей, в сомнительных случаях ирригоскопию повторяют.
Для оценки агрессивности местного роста колоректального рака и выявления отдаленных метастазов проводят рентгенографию грудной клетки, УЗИ органов брюшной полости, УЗИ органов малого таза, цистоскопию, урографию и т. д. В сложных случаях при прорастании близлежащих органов больного с колоректальным раком направляют на КТ и МРТ внутренних органов. Назначают общий анализ крови для определения тяжести анемии и биохимический анализ крови для оценки нарушений функций печени.

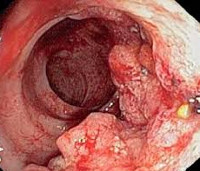
КТ ОБП/ЗП. Циркулярная мягкотканная опухоль (красная стрелка) стенки поперечной ободочной кишки, значительно суживающая ее просвет.
Лечение колоректального рака
Основной метод лечения злокачественной опухоли данной локализации – хирургический. Объем операции определяется стадией и локализацией новообразования, степенью нарушения кишечной проходимости, тяжестью осложнений, общим состоянием и возрастом больного. Обычно выполняют резекцию сегмента кишки, одновременно удаляя близлежащие лимфоузлы и околокишечную клетчатку. При колоректальном раке нижних отделов кишечника в зависимости от локализации новообразования осуществляют брюшноанальную экстирпацию (удаление кишки вместе с замыкательным аппаратом и наложение сигмостомы) или сфинктеросохраняющую резекцию (удаление пораженного отдела кишечника с низведением сигмовидной кишки при сохранении замыкательного аппарата).
При распространении колоректального рака на другие отделы кишечника, желудок и брюшную стенку без отдаленного метастазирования выполняют расширенные операции. При колоректальном раке, осложненном кишечной непроходимостью и перфорацией кишечника, проводят двух– или трехэтапные хирургические вмешательства. Вначале накладывают колостому. Новообразование удаляют сразу или через некоторое время. Колостому закрывают через несколько месяцев после первой операции. Назначают пред- и послеоперационную химиотерапию и радиотерапию.
Прогноз и профилактика
Прогноз при колоректальном раке зависит от стадии болезни и тяжести осложнений. Пятилетняя выживаемость после радикальных оперативных вмешательств, проведенных на I стадии, составляет около 80%, на II стадии – 40-70%, на III стадии – 30-50%. При метастазировании лечение колоректального рака преимущественно паллиативное, пятилетнего рубежа выживаемости удается достичь только 10% пациентов. Вероятность появления новых злокачественных опухолей у больных, перенесших колоректальный рак, составляет 15-20%. Профилактические мероприятия включают обследование пациентов из групп риска, своевременное лечение заболеваний, которые могут спровоцировать развитие новообразования.
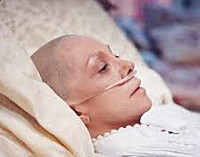
Раковая интоксикация – патологическое состояние, обусловленное распространенным онкологическим процессом и распадом злокачественной опухоли. Возникает на поздних стадиях онкологического заболевания. Может провоцироваться активной противораковой терапией. Проявляется слабостью, утомляемостью, бледностью кожи, сухостью слизистых, тошнотой, рвотой, потерей веса и аппетита, потливостью, гипертермией, костно-суставными болями, нарушениями сна, психическими расстройствами, анемией и снижением иммунитета. Диагноз выставляется на основании анамнеза, клинической симптоматики, результатов анализов и инструментальных исследований. Лечение симптоматическое.
Общие сведения
Раковая интоксикация – комплекс расстройств, возникающих у онкологических больных при отравлении организма продуктами распада злокачественной опухоли. Выявляется преимущественно на терминальных стадиях заболевания, рассматривается как одна из основных причин гибели пациентов. Кроме того, раковая интоксикация часто наблюдается при проведении химиотерапии, является закономерным следствием активного противоракового лечения, вызывающего разрушение опухоли.
Раковая интоксикация может провоцировать нарушения деятельности различных органов и систем, в том числе – почечную и печеночную недостаточность, сепсис и другие тяжелые инфекционные осложнения, что обуславливает важность продуманного подбора дозировок и видов лекарственных препаратов с учетом общего состояния больного, а также наличия тех или иных хронических заболеваний. Лечение осуществляют специалисты в области онкологии.

Причины раковой интоксикации
Одной из отличительных особенностей злокачественной опухоли является ее способность к быстрому неконтролируемому росту. Как правило, темпы роста сосудов, обеспечивающих кровоснабжение новообразования, отстают от скорости роста опухолевой ткани. Злокачественные клетки достаточно устойчивы к гипоксии и могут некоторое время существовать в условиях недостаточного кровоснабжения, однако рано или поздно умирают. Обычно этот процесс наблюдается при опухолях достаточно большого размера. Массовая гибель клеток становится причиной распада новообразования и вызывает раковую интоксикацию.
В организм попадает большое количество продуктов распада, которые провоцируют расстройства всех видов обмена веществ и нарушения деятельности различных органов и систем. Раковая интоксикация становится причиной повышения уровня мочевины. Кристаллы мочевины оседают в почечных канальцах, вызывая развитие почечной недостаточности, которая еще больше усугубляет обменные нарушения. Из-за увеличения количества фосфатов возникает дефицит ионов кальция, следствием которого становятся нарушения работы нервной системы. Повышение уровня кальция негативно влияет на работу сердца. У пациентов с раковой интоксикацией возникают аритмии, в тяжелых случаях возможно прекращение сердечной деятельности. Увеличение количества свободных радикалов стимулирует распад эритроцитов и развитие анемии.
Проявления раковой интоксикации весьма вариабельны. Формирование клинической картины определяется тяжестью состояния пациента, скоростью разрушения новообразования, количеством токсических веществ, попадающих в основной кровоток, особенностями локализации и течения онкологического процесса, масштабом хирургического вмешательства, наличием и объемом кровопотери (как возникшей в ходе операции и послеоперационном периоде, так и связанной с распадом опухоли), присоединением воспалительных осложнений, дозой химиопрепарата и другими факторами.
Симптомы раковой интоксикации
Наиболее постоянными признаками раковой интоксикации являются прогрессирующая слабость и беспричинная утомляемость. Наблюдаются характерные изменения внешнего вида: дефицит массы тела (в тяжелых случаях – вплоть до кахексии), бледный, землистый или желтоватый оттенок кожи, сухость кожи и слизистых оболочек. Возможен цианоз дистальных отделов конечностей. У больных с нарушениями функции печени выявляется иктеричность склер. Пациенты с раковой интоксикацией предъявляют жалобы на усиленное потоотделение. Как правило, потливость более выражена в ночное время.
В ходе опроса врач устанавливает, что резкое снижение веса произошло в течение короткого промежутка времени и сопровождалось нарушениями аппетита: отвращением к еде (особенно – к мясным продуктам), извращением вкуса и т. д. Кроме того, при раковой интоксикации наблюдаются диспепсические расстройства: тошнота, рвота и нарушения стула. Возможны запоры, поносы или чередование запоров и поносов. Отмечается длительное повышение температуры до субфебрильных (при некоторых заболеваниях – до фебрильных) цифр. Возникают боли в костях и суставах.
Больные с раковой интоксикацией могут сообщать о периодических мигренях и приступах головокружения. Расспрос пациентов и их родственников позволяет выявить изменения психического и эмоционального статуса. Могут наблюдаться апатия, раздражительность и эмоциональная лабильность. Раковая интоксикация нередко сопровождается депрессивными расстройствами. Возможны нарушения сна: бессонница, поверхностный сон, трудности при засыпании, ночные и ранние пробуждения. Часто обнаруживаются нарушения сердечного ритма. При раковой интоксикации существует высокая вероятность развития тромбозов и склонность к возникновению инфекционных осложнений. В анализе крови обнаруживаются признаки анемии (обычно – умеренной нормохромной).
Диагностика раковой интоксикации
Диагноз выставляется с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Решающую роль в определении причины раковой интоксикации играет выявление основной патологии. При характерной клинической картине и отсутствии установленного диагноза онкологического заболевания пациентам с подозрением на раковую интоксикацию назначают комплексное обследование, которое включает в себя общие анализы крови и мочи, биохимический анализ крови, анализ крови на онкомаркеры, рентгенографию грудной клетки, сцинтиграфию костей скелета, УЗИ брюшной полости, УЗИ малого таза, гинекологический осмотр и другие исследования. План обследования определяется индивидуально.
При уже диагностированном онкологическом заболевании требуется оценка выраженности раковой интоксикации для определения тактики лечения (составления плана химиотерапии, принятия решения об оперативном вмешательстве, подбора симптоматических препаратов и т. д.). Для оценки тяжести раковой интоксикации используются стандартные показатели крови: уровень мочевины, креатинина и С-реактивного белка, реактивный ответ нейтрофилов, лейкоцитарный индекс интоксикации и т. д. Наряду с перечисленными показателями могут потребоваться данные о состоянии различных органов и систем больного с раковой интоксикацией, полученные при проведении ЭКГ, анализов мочи, анализов крови на гормоны и других исследований.
Лечение раковой интоксикации
Лечение симптоматическое, включает в себя мероприятия по детоксикации, устранению или смягчению клинических проявлений и коррекции нарушений деятельности различных органов и систем. Осуществляют энтеросорбцию, гемосорбцию и аппликационную сорбцию. Пациентам выписывают сорбенты для приема внутрь. При тяжелой раковой интоксикации применяют гемодиализ или плазмаферез. При наличии открытых ран в области распада опухоли проводят перевязки с сорбентами местного действия.
При рвоте больным с раковой интоксикацией назначают противорвотные средства (домперидон, метоклопрамид), при запорах – слабительные для перорального приема и ректальные свечи (макрогол, препараты сены, бисакодил, касторовое масло и пр.). При анемии используют препараты железа внутрь и парентерально, применяют эритропоэтин. Выбор медикаментов при раковой интоксикации, сопровождающейся психическими расстройствами, зависит от вида и тяжести расстройств. При эмоциональной лабильности назначают мягкие седативные средства, при нарушениях сна – снотворные, при депрессии – транквилизаторы и антидепрессанты.
Прогноз определяется причинами раковой интоксикации, тяжестью основного процесса, возрастом и общим состоянием больного, наличием и тяжестью сопутствующей соматической патологии. Состояния, возникающие при распаде крупных распространенных опухолей в запущенных стадиях заболевания, являются прогностически неблагоприятными. Больные с раковой интоксикацией погибают от кровотечений, нарушений деятельности органов, пораженных первичной опухолью или гематогенными метастазами, а также от истощения, инфекционных осложнений, почечной недостаточности, тромбозов, нарушений сердечной деятельности или полиорганной недостаточности, обусловленной обменными расстройствами и ослаблением организма. При раковой интоксикации, возникшей в процессе химиотерапии, прогноз может быть благоприятным. При приеме химиопрепаратов это – временное состояние, являющееся частью лечебного процесса.
Рак толстой кишки – это злокачественная опухоль различных отделов толстого кишечника (слепой, ободочной, сигмовидной, прямой кишки), происходящая из эпителия кишечной стенки. Симптоматика при раке толстой кишки включает абдоминальные боли, метеоризм, кишечные расстройства, нарушение кишечной проходимости, патологические примеси в каловых массах, слабость, исхудание. Рак толстой кишки может определяться при пальпации живота; для подтверждающей диагностики проводится колоноскопия с биопсией, ультрасонография, ирригоскопия, КТ, ЯМР, ПЭТ. Радикальными методами лечения являются одномоментные или поэтапные резекционные вмешательства.
МКБ-10

Общие сведения
Рак толстой кишки (колоректальный рак) – злокачественное новообразование, развивающееся из эпителиальной выстилки стенки толстого кишечника. Статистика по заболеваемости неутешительна: ежегодно в мире выявляется свыше 500 тыс. новых случаев колоректального рака, причем большая часть из них приходится на индустриально развитые страны - США, Канаду, страны Западной Европы, Россию. В структуре женской онкопатологии рак толстой кишки занимает 2-ое место после рака молочной железы, а у мужчин по частоте уступает лишь раку предстательной железы и раку легкого. Большинство случаев заболевания колоректальным раком приходится на лиц старше 50 лет; мужчины болеют в 1,5 раза чаще женщин. Тревожным фактором является поздняя выявляемость: у 60-70% больных рак толстой кишки обнаруживается на III-IV стадии.

Причины
Многолетнее изучение и анализ проблемы позволили назвать наиболее значимые этиологические факторы, способствующие повышению риска развития рака толстой кишки, - это семейно-наследственные и алиментарные факторы, а также предраковые заболевания. В числе генетически детерминированных причин наибольшее значение имеет семейный полипоз, который практически в 100% случаев приводит к развитию рака толстой кишки. Кроме этого, повышенный риск развития колоректального рака имеют пациенты с синдромом Линча - в этом случае опухолевое поражение обычно развивается у лиц моложе 45 лет и локализуется в правых отделах ободочной кишки.
Исследуя зависимость частоты рака толстой кишки от характера питания и образа жизни, можно констатировать, что возникновению онкопатологии способствует преобладание в пищевом в рационе животных белков, жиров и рафинированных углеводов при дефиците растительной клетчатки; ожирение и метаболические нарушения, гипокинезия. Мутагенным и канцерогенным действием на клетки кишечного эпителия обладают различные химические соединения (ароматические углеводороды и амины, нитросоединения, производные триптофана и тирозина, стероидные гормоны и их метаболиты и др.).
Вероятность колоректального рака прогрессивно возрастает в условиях хронических запоров, длительного стажа курения, хронических заболеваний кишечника. В частности, к предраковым заболеваниям в колопроктологии отнесены: хронические колиты (НЯК, болезнь Крона), дивертикулярная болезнь толстого кишечника, одиночные полипы толстой кишки (аденоматозные и ворсинчатые полипы диаметром более 2 см озлокачествляются в 45-50% случаев).
Классификация
Рак толстой кишки может возникать в различных анатомических отделах толстого кишечника, однако частота их поражения неодинакова. По наблюдениям специалистов в сфере абдоминальной онкохирургии, преобладающей локализацией является нисходящая ободочная и сигмовидная кишка (36%); далее следует слепая и восходящая ободочная кишка (27%), прямая кишка и анальный канал (19 %), поперечная ободочная кишка (10%) и др.
По характеру роста опухоли толстой кишки подразделяются на экзофитные (растущие в просвет кишки), эндофитные (распространяющиеся в толщу кишечной стенки) и смешанные (опухоли-язвы, сочетающие экзо- и эндофитную форму роста). С учетом гистологического строения рак ободочной кишки может быть представлен аденокарциномой различного уровня дифференцировки (более 80%), слизистой аденокарциномой (мукоидный рак), мукоцеллюлярным (перстневидноклеточным) раком, недифференцированным и неклассифицируемым раком; рак прямой кишки и анального канала дополнительно – плоскоклеточным, базальноклеточным и железисто-плоскоклеточным раком.
В соответствии с международной системой TNM, на основании критериев глубины инвазии первичной опухоли, регионарного и отдаленного метастазирования, выделяют стадии:
- Тх – данных для оценки первичной опухоли недостаточно
- Тis – определяется опухоль с интраэпителиальным ростом или инвазией слизистой оболочки
- Т1 – инфильтрация опухолью слизистого и подслизистого слоя толстой кишки
- Т2 – инфильтрация опухолью мышечного слоя толстой кишки; подвижность кишечной стенки не ограничена
- Т3 – прорастание опухолью всех слоев кишечной стенки
- Т4 – прорастание опухолью серозной оболочки или распространение на соседние анатомические образования.
С учетом наличия или отсутствия метастазов в регионарных лимфоузлах различают следующие степени рака толстой кишки: N0 (лимфатические узлы не поражены), N1 (метастазами поражено от 1 до 3 лимфатических узлов), N2 (метастазами поражены 4 и более лимфатических узла). Отсутствие отдаленных метастазов обозначается символом М0; их наличие - M1. Метастазирование рака толстой кишки может осуществляться лимфогенным путем (в регионарные лимфатические узлы), гематогенным путем (в печень, кости, легкие и др.) и имплантационным/контактным путем с развитием карциноматоза брюшины и ракового асцита.
Симптомы рака
Клинические признаки рака толстой кишки представлены 5 ведущими синдромами: болевым, кишечными расстройствами, нарушением кишечной проходимости, патологическими выделениями, ухудшением общего состояния больных. Абдоминальные боли являются наиболее ранним и постоянным признаком рака толстой кишки. В зависимости от локализации опухоли и стадии злокачественного процесса они могут быть различными по характеру и интенсивности. Пациенты могут характеризовать боли в животе, как давящие, ноющие, схваткообразные. При выраженной болезненности в правом подреберье необходимо исключить у больного холецистит и язвенную болезнь 12-перстной кишки; в случае локализации боли в правой подвздошной области дифференциальный диагноз проводится с острым аппендицитом.
Уже в начальных стадиях рака толстой кишки отмечаются симптомы кишечного дискомфорта, включающие отрыжку, тошноту, рвоту, потерю аппетита, ощущение тяжести и переполнения желудка. Одновременно развиваются кишечные расстройства, свидетельствующие о нарушении моторики кишечника и пассажа кишечного содержимого: диарея, запоры (или их чередование), урчание в животе, метеоризм. При экзофитно растущем раке толстой кишки (чаще всего левосторонней локализации) в конечном итоге может развиться частичная или полная обтурационная кишечная непроходимость.
О развитии рака дистальных отделов сигмовидной и прямой кишки может свидетельствовать появление в испражнениях патологических примесей (крови, слизи, гноя). Обильные кишечные кровотечения возникают редко, однако длительная кровопотеря приводит к развитию хронической постгеморрагической анемии. Нарушение общего самочувствия при раке толстой кишки связано с интоксикацией, вызванной распадом раковой опухоли и застоем кишечного содержимого. Больные обычно жалуются на недомогание, утомляемость, субфебрилитет, слабость, исхудание. Иногда первым симптомом рака толстой кишки становится наличие пальпаторно определяемого образования в животе.
В зависимости от клинического течения выделяют следующие формы рака толстой кишки:
- токсико-анемическую – в клинике преобладают общие симптомы (лихорадка, прогрессирующая гипохромная анемия).
- энтероколитическую – основные проявления связаны с кишечными расстройствами, что требует дифференциации рака толстой кишки с энтеритом, колитом, энтероколитом, дизентерией.
- диспепсическую – симптомокомплекс представлен желудочно-кишечным дискомфортом, напоминающим клинику гастрита, язвенной болезни желудка, холецистита.
- обтурационную – сопровождается прогрессирующей кишечной непроходимостью.
- псевдовоспалительную – характеризуется признаками воспалительного процесса в брюшной полости, протекающего с повышением температуры, абдоминальными болями, лейкоцитозом и пр. Данная форма рака толстой кишки может маскироваться под аднексит, аппендикулярный инфильтрат, пиелонефрит.
- атипичную (опухолевую) – опухоль в брюшной полости выявляется пальпаторно на фоне видимого клинического благополучия.
Диагностика
Целенаправленный диагностический поиск при подозрении на рак толстой кишки включает клиническое, рентгенологическое, эндоскопическое и лабораторное обследование. Ценные сведения могут быть получены при объективном осмотре, пальпации живота, перкуссии брюшной полости, пальцевом исследовании прямой кишки, гинекологическом исследовании.
Рентгенологическая диагностика предполагает обзорную рентгенографию брюшной полости, ирригоскопию с применением контрастного вещества. С целью визуализации опухоли, взятия биопсии и мазков для цитологического и гистологического исследования проводится ректосигмоскопия и колоноскопия. К числу информативных методов топической диагностики принадлежат ультрасонография толстого кишечника, позитронно-эмиссионная томография.
Лабораторная диагностика рака толстой кишки предусматривает исследование общего анализа крови, кала на скрытую кровь, определение раково-эмбрионального антигена (РЭА). С целью оценки распространенности злокачественного процесса выполняется УЗИ печени, МСКТ брюшной полости, УЗИ малого таза, рентгенография грудной клетки, по показаниям - диагностическая лапароскопия или эксплоративная лапаротомия.

Рак толстой кишки требует дифференциации со многими заболеваниями самого кишечника и смежных с ним органов, в первую очередь, - хроническим колитом, неспецифическим язвенным колитом, болезнью Крона, актиномикозом и туберкулезом толстой кишки, доброкачественными опухолями толстой кишки, полипозом, дивертикулитом, кистами и опухолями яичников.
Лечение рака толстой кишки
Радикальный способ лечения патологии предполагает проведение резекционных вмешательств на ободочной, сигмовидной или прямой кишке. Характер операции и объем резекции зависит от локализации и распространенности опухолевой инвазии. При раке толстой кишки возможно проведение как одномоментных, так и поэтапных оперативных вмешательств, включающих резекцию кишки и наложение колостомы с последующей реконструктивной операцией и закрытием кишечной стомы. Так, при поражении слепой и восходящего отдела ободочной кишки показана правосторонняя гемиколэктомия; при раке поперечно-ободочной кишки - ее резекция, при опухоли нисходящего отдела - левосторонняя гемиколэктомия, при раке сигмовидной кишки – сигмоидэктомия.
Хирургический этап лечения рака толстой кишки дополняется послеоперационной химиотерапией. В запущенных неоперабельных случаях производится паллиативная операция (наложение обходного кишечного анастомоза или кишечной стомы), химиотерапевтическое и симптоматическое лечение.
Прогноз
Прогноз рака толстой кишки зависит от стадии, на которой был диагностирован опухолевый процесс. При выявлении онкопатологии на стадии Т1 отдаленные результаты лечения удовлетворительные, 5-летняя выживаемость составляет 90-100 %; на стадии Т2 – 70%, Т3N1-2 – около 30%. Профилактика рака толстой кишки предполагает диспансерное наблюдение групп риска, лечение предраковых и фоновых заболеваний, нормализацию питания и образа жизни, проведение скрининговых исследований (кала на скрытую кровь и колоноскопии) лицам старше 50 лет. Пациенты, оперированные по поводу колоректального рака, для своевременной диагностики рецидива рака толстого кишечника в первый год каждые 3 месяца должны проходить осмотры у онколога, включающие пальцевое исследование прямой кишки, ректороманоскопию, колоно- или ирригоскопию.
Рак кишечника имеет второе название – колоректальный рак. Злокачественные новообразования чаще развиваются в прямой, сигмовидной, нисходящей и восходящей кишке. Реже патологию выявляют в поперечной, слепой кишке, аппендиксе и тонком кишечнике. В Юсуповской больнице раннюю диагностику рака кишечника проводят с помощью новейших диагностических процедур и точных методов лабораторной диагностики.
При выявлении злокачественной опухоли кишечника в виде рака в начальной стадии онкологического процесса врачи клиники онкологии проводят комплексную терапию. Она включает следующие компоненты:
Инновационные оперативные вмешательства;
Химиотерапию эффективнейшими лекарственными средствами, обладающими минимальным спектром побочных эффектов;
Лучевую терапию с помощью новейшей аппаратуры, позволяющей целенаправленно воздействовать на опухоль, не повреждая окружающие ткани.
При отсутствии технической возможности провести радикальную операцию проводят паллиативные хирургические вмешательства.

Причины возникновения рака кишечника
Причины
Описание
Генетическая предрасположенность к развитию рака автоматически включает человека в группу риска. При наличии рака в семейном анамнезе человеку необходимо особенно бережно относиться к своему здоровью, вовремя лечить заболевания.
Различные болезни кишечника
Развитию рака часто предшествуют воспалительные и опухолевые заболевания слизистой оболочки кишечника: полипы, аденомы, болезни Крона, язвенный колит. Данные заболевания не являются злокачественными, но могут создавать условия для появления раковых клеток.
Употребление в пищу слишком жирной пищи, большого количества простых углеводов, отсутствие продуктов с клетчаткой приводит к появлению запоров. Плотные каловые массы способны нарушать целостность стенок кишечника, вызывая микротрещины и нарушая его работу. Это может приводить к перерождению здоровых клеток в злокачественные.
Сигареты, алкоголь, наркотики являются канцерогенами и провоцируют перерождение клеток.
Влияние окружающей среды
Загрязненная атмосфера, постоянный контакт с вредными веществами (асбест, ртуть и др.), способны вызывать рак различных органов и систем.
Сколько развивается рак кишечника – вопрос индивидуальный. Это будет зависеть от общего состояния здоровья человека и интенсивности влияния провоцирующего фактора.
Какой бывает рак в кишечнике
В соответствии с Международной классификацией болезней (МКБ 10), рак кишечника разделяют на следующие основные виды:

В злокачественную опухоль может переродиться доброкачественное новообразование – аденома кишечника. Она образуется у пациентов, которые страдают хроническим колитом, язвой или гастритом. В кишечнике образуются и другие доброкачественные новообразования: полипы, фибромы, липомы, ангиомы.
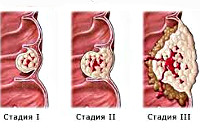
Стадии рака кишечника
Выделяют 4 стадии рака кишечника. Они отличаются в зависимости от степени прогрессирования заболевания и клинических проявлений. На 1-2 стадиях симптомы бывают незаметны для больного, хотя в это время онкологический процесс поражает все больше здоровой ткани. В этом и заключается сложность рака кишечника. Больной обращается к врачу на 3-4 стадиях, когда заболевание уже очень сложно вылечить.
Клиницисты выделяют 4 стадии рака кишечника:
На первой стадии рака заболевание не проявляется клиническими симптомами. Незначительные признаки интоксикации пациент относит к обычному недомоганию. На слизистой кишечника или под слизистой оболочкой образуется небольшое плотное образование. Метастазы в лимфатические узлы отсутствуют.
На второй стадии рака опухоль перекрывает просвет кишечника на треть или половину. Могут поражаться ближайшие к новообразованию лимфатические узлы, но отдалённых метастазов нет.
Третья стадия рака кишечника проявляется нарушением работы кишечника, которое вынуждает человека обратиться к врачу. Злокачественное новообразование перекрывает просвет кишечника полностью или на одну треть. Атипичные клетки выявляют в удалённых от опухоли лимфатических узлах. Метастазы отсутствуют.
Симптомы рака кишечника
Колоректальный рак имеет множество клинических проявлений, что иногда становится причиной диагностических ошибок. Большую роль в выявлении рака кишечника на ранней стадии играет профессионализм врачей, которые впервые сталкиваются с пациентом. Симптоматика заболевания включает появление крови в кале, боли или неприятные ощущения в области живота, диарею, потерю веса. Симптоматика развития опухоли кишечника имеет схожесть с симптомами хронического расстройства пищеварения, симптомами других заболеваний – это часто становится причиной несвоевременной постановки диагноза.

Первые признаки и симптомы рака кишечника на ранней стадии
Степень выраженности симптомов рака кишечника возрастает по мере роста и распространения опухоли. Первые признаки рака кишечника на ранней стадии почти не привлекают внимания больного, слабо выражены. Патологические признаки, которые указывают на развитие злокачественного заболевания – это появление слизи и крови в кале.
В начале проявления опухоли кровь выделяется в виде прожилок, затем количество крови в кале возрастает, появляются сгустки, иногда со зловонным запахом. Цвет кровянистых выделений – от темного окраса до почти черного цвета. Очень часто у больных раком кишечника в начальных стадиях роста опухоли развивается тахикардия.
Проявления рака кишечника в зависимости от его вида
Морфологи различают следующие гистологические виды рака кишечника:
Аденокарцинома чаще локализуется в толстой кишке. Она проявляется быстрой утомляемостью, повышением температуры тела, постоянными запорами, интенсивными болями в животе.
При наличии карциномы кишечника у пациентов возникает боль и ощущение распирания в животе, запоры или поносы. У них ухудшается аппетит, появляются слизистые и кровянистые выделения из заднего прохода.
Лимфома кишечника проявляется отсутствием аппетита, тошнотой, вздутием живота, хронической усталостью. У пациентов увеличивается образование в кишечнике газов, повышается температура тела, развивается анемия.
Для саркомы характерны расстройства стула, появление изжоги, крови в кале. Пациентов беспокоит боль при прохождении каловых масс через кишечник, интенсивные боли внизу живота, периодические боли, которые возникают после принятия неудобной позы или еды.
Рак кишечника у женщин и мужчин
Признаки онкологии кишечника у мужчин и женщин встречаются одинаково часто, они совсем немного уступают раку груди у женщин и раку желудка и легких у мужчин.
Первые признаки рака кишечника у женщин
У женщин онкологи чаще выявляют рак ободочной кишки. Симптомы рака кишечника у женщин могут появиться в любом возрасте, но риск его развития возрастает после 40 лет. Самый высокий процент заболевших отмечается в возрасте от 60 лет и старше.
Наиболее частая причина рака ободочной кишки у женщин – перерождение кишечных полипов. Опухоль чаще возникает у женщин с отягощённой наследственностью, ведущих малоподвижный образ жизни, употребляющих в пищу много мяса (особенно говядины).
Симптомы заболевания появляются спустя два года от начала развития патологического процесса. Пациенток беспокоит боль в животе, вздутие, нарушение стула. При прогрессировании болезни опухоль даёт метастазы в лимфатические узлы, влагалище и другие органы.

На ранних стадиях развития рака кишечника симптомы и проявления у женщин не отличаются от симптомов заболевания раком у мужчин. Появляются запоры, боль может отдавать в область прямой кишки. Более поздние проявления рака кишечника характеризуются недержанием стула, сильными болями в области кишечника, боли могут беспокоить в области влагалища, заднепроходного отверстия.
Развивается рвота, появляются урогенитальные свищи. Метастазирование опухоли в область мочевого пузыря проявляется новыми симптомами – изменением мочи. Моча становится мутной, приобретает запах кала. Из-за постоянных кровотечений развивается анемия, может развиться тяжелая форма заболеваний мочевого пузыря и почек.
У женщин дополнительно могут возникать нарушения менструального цикла, изменение вкусовых предпочтений.
Причины и симптомы рака кишечника у мужчин
У мужчин чаще встречается рак прямой кишки. Заболевание просто диагностировать, но в связи с тем, что его симптомы напоминают признаки другой патологии кишечника, пациенты поздно обращаются за медицинской помощью. Причины визита к врачу, следующие:
Кровь на поверхности кала;
Изменение формы и консистенции каловых масс;
Боль в заднем проходе;
Поносы или запоры.
Симптомы рака кишечника у мужчин являются классическими и сочетают в себе нарушение работы ЖКТ, но при метастазировании часто поражается простата.
При пальцевом исследовании проктологи определяют опухолевидное образование. Наиболее частая причина рака кишечника у мужчин – курение, злоупотребление спиртными напитками, кулинарные предпочтения (употребление в пищу жирной, острой, жареной пищи). Рак кишечника у мужчин может развиться на фоне полипов кишечника, неспецифического язвенного колита, ожирения, нелеченного геморроя.

Метастазы
При раке кишечника чаще всего первой метастазируется печень. Это происходит на 4-ой стадии заболевания. Прогноз рака кишечника 4 стадии с метастазами будет зависеть от степени поражения тканей и органов. При прохождении лечения и соблюдении рекомендаций врача больной может прожить еще около 2-х лет.
Метастазы рака кишечника 4 стадии могут поражать забрюшинное пространство и брюшину, органы малого таза, поджелудочную железу, мочевой пузырь, легкие. Неблагоприятные симптомы метастазов в кишечнике будут следующими:
Прорастание опухоли в жировую клетчатку;
Перфорирование толстой кишки;
Распространение раковых клеток на соседние органы;
Наличие раковых клеток с низкой степенью дифференцировки.
Диагностика рака кишечника
Очень важна точная диагностика рака кишечника для составления адекватной результативной терапии. В Юсуповской больнице онкологи проводят диагностику рака кишечника с помощью современного оборудования, обладающего высокой разрешающей способностью. Обследование пациента начинают с пальцевого исследования прямой кишки. Этот простой диагностический метод позволяет выявить рак прямой кишки.
Затем гастроэнтерологи применяют рентгенологические и эндоскопические методы исследования: ректороманоскопию, колоноскопию. Во время ректороманоскопии врач проводит осмотр слизистой оболочки прямой кишки. В некоторых случаях исследуются дистальные отделы сигмовидной кишки. С помощью колоноскопии оценивают состояние толстой кишки. Во время эндоскопического исследования хирург проводит биопсию обнаруженных новообразований. Фрагменты патологически изменённых тканей отправляют на гистологическое исследование.

Для ранней диагностики рака кишечника в Юсуповской больнице определяют уровень онкомаркеров – белковых соединений, которые вырабатываются в организме при развитии опухолевого процесса:
СА19-9, CA 72-4, LASA – P – маркеры рака желудочно-кишечного тракта;
CA 125 – позволяет выявить новообразования сигмовидной кишки;
CYFRA 21-1 – образуется при наличии рака прямой кишки.
SCC – позволяет выявить плоскоклеточный рак анального канала.
CA 242 – определяется в случае образования рака прямой и толстой кишки.
АФП – образуется при опухолях прямой и сигмовидной кишки;
РЭА – является чувствительным маркером рака толстой кишки.
С помощью онкомаркеров можно заподозрить рак кишечника до появления клинических проявлений заболевания.
Как лечится рак в кишечнике
Лечение рака кишечника является комплексным. Оно включает оперативное вмешательство и последующую химио-, радио- или лучевую терапию, а также реабилитацию. Многолетний опыт онкологов Юсуповской больницы помогает достигать оптимального эффекта лечения даже в самых сложных случаях.
Методами лечения рака кишечника являются:
- Хирургическое вмешательство. Операция может выполняться абдоминальным (открытым) способом, а также малоинвазивными методами: эндоскопия, лапароскопия, радиохирургия (гамма-нож и кибер-нож). Выбор метода лечения будет зависеть от стадии заболевания, локализации опухоли, ее размеров. Прогноз после операции опухоли кишечника значительно улучшается, поскольку снижается вероятность метастазирования;
- Лучевая и радиотерапия терапия при раке кишечника. Назначаются для остановки роста злокачественных клеток и прогрессирования заболевания. Могут применяться до и после операции;
- Химиотерапия при раке кишечника. В лечении используется ряд препаратов, вызывающих гибель раковых клеток. Данные препараты негативно влияют и на здоровые клетки, поэтому у химиотерапии есть много неприятных побочных реакций (выпадение волос, постоянная рвота). Для поддержки организма параллельно назначают иммуностимуляторы.
При выполнении должного лечения у пациентов значительно увеличиваются шансы на продление жизни.
Прогноз
При опухоли (аденокарцинома, карцинома, саркома) кишечника продолжительность жизни будет зависеть от масштабов развития онкологического процесса. Прогноз рака кишечника напрямую зависит от того, на какой стадии было начало лечение. На результаты терапии также могут влиять дополнительные факторы:
- Возраст пациента;
- Состояние его организма;
- Реакция на проводимое лечение;
- Сопутствующие заболевания.
Прогноз аденокарциномы кишечника и других злокачественных опухолей, которые нарушают работу желудочно-кишечного тракта и всего организма, принято считать в рамках пятилетней выживаемости после успешной терапии. В зависимости от стадии, прогноз аденокарциномы, саркомы и карциномы кишечника составляет:
- Первая стадия: 95%;
- Вторая стадия: 75%;
- Третья стадия: 50%;
- Четвертая стадия: 5%.
Методы лечения рака постоянно совершенствуются, что значительно увеличивает продолжительность жизни после проведенной терапии.
Профилактика
В настоящее время не существует препаратов, которые могли бы предотвратить рак кишечника. Профилактика злокачественных опухолей состоит из комплекса мероприятий:
Отказа от вредных привычек;
Умеренных физических нагрузок;
Контроля хронических заболеваний;
Рекомендации по лечению рака кишечника
В Москве успешное лечение рака кишечника выполняют в Юсуповской больнице. Это многопрофильный медицинский центр, который специализируется на лечении онкологических заболеваний и выполнении реабилитации пациентов. В больнице создано специальное отделение – клиника онкологии, где работают лучшие специалисты Москвы, занимающиеся лечением рака любой локализации и стадии. Высокая квалификация и большой опыт врачей, современное оснащение позволяют выполнять лечение рака кишечника любой сложности и добиваться максимального результата.
Читайте также:

