Интраканаликулярный путь распространения инфекции
Обновлено: 18.04.2024
8.3. ПУТИ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ
В зарубежной и отечественной литературе описано пять основных пу-тей проникновения возбудителей инфекции в организм плода (Анкирская А.С., 1985; Радзинский В. Е, 1992; Кира Е.Ф., 1996; Левицкая С. К., 1991):
1) восходящий (через шейку матки и оболочки плодного яйца);
2) трансплацентарный, или гематогенный (через плацентарный барьер к плоду);
3) нисходящий (из воспалительно измененных придатков матки, аппен-дикса);
4) интранатальный (при прохождении плода через инфицированные ро-довые пути матери);
Антенатально инфекционный агент попадает к плоду гематогенно (трансплацентарно) или через инфицированные околоплодные воды. Чаще при антенатальном заражении возбудители поступают в организм плода ге-матогенно. Вначале они с кровью матери поступают в плаценту, где возмож-но размножение возбудителя и последующее развитие воспалительного про-цесса (плацентита). Преодолев маточно-плацентарный барьер, возбудитель проникает к плоду и может привести к развитию генерализованной инфекции с поражением печени, легких, почек, головного мозга и других органов (Ан-кирская А.С., 1989; Айламазян Э.К., 1995; Есаулова Н.Е., 1996; Сидельникова В.М., 1996; Сидорова И.С., 1999; Михайлов А.В., Лаврова Д.Б., Коляченко Е.С., 2003). Следует отметить, что распространение возбудителей может происходить и по вартонову студню пуповины, чему способствует внесосу-дистый ток жидкости от плаценты к плоду (Mindel A., 1995).
Околоплодные воды могут быть инфицированы восходящим (из влага-лища) и нисходящим (из маточных труб) путём, а также самим плодом, ин-фицированным гематогенно и выделяющим возбудителя с калом и мочой с последующим инфицированием околоплодных вод. При синдроме инфици-рования амниона может произойти преждевременный разрыв околоплодных оболочек с последующим развитием эндометрита, инфекционных осложне-ний новорожденного (Анкирская А.С., 1985). Учитывая ведущую роль трансплацентарного (гематогенного) инфицирования при антенатальной ВУИ, важно отметить, что состояние барьерной функции плаценты в значи-тельной мере определяет возможность развития инфекции и количество по-павшего к плоду инфекционного агента. Известно, что фетоплацентарная не-достаточность резко увеличивает риск развития генерализованной ВУИ при наличии хронического очага или остром заболевании у беременной.
Гематогенный путь передачи инфекции характерен для цитомегалови-русной, энтеровирусной инфекции, вируса простого герпеса, ветряной оспы, а также наблюдается при листериозе, микоплазмозе, некоторой бактериаль-ной инфекции и приводит к тяжёлым диссеминированным поражениям фе-топлацентарной системы, жизненно важных органов плода (мозга, печени, лёгких) (Девис П. А., 1987; Лозовская Л. С., 1995; Самохин П. А., 1987; Си-макова М. Г., 1995).
Восходящий путь инфицирования характерен для условно - патогенной микрофлоры, грибковой инфекции, а также наблюдается при хламидиозе, микоплазмозе, листериозе, других инфекциях. При восходящем пути инфи-цирования микроорганизмы проникают через плодные оболочки в около-плодные воды, где происходит размножение возбудителя. При этом плод оказывается в инфицированной среде. Заражение внутренних полостей плода происходит при заглатывании и аспирации инфицированных вод (Гуртовой Б. Л., Анкирская А. С., 1994; Цинзерлинг А. В., 1986).
Нисходящий путь инфицирования менее характерен для ВУИ, хотя его риск высок при персистенции возбудителей в эндометрии и маточных трубах (хламидии, микоплазмы, уреаплазмы) (Радзинский В. Е., 1996; Тареева Т. Г., 1994).
Интранатальный путь инфицирования (заражение плода во время родов путём аспирации или заглатывания содержимого родовых путей матери) наиболее характерен для бактериальной инфекции (стрептококк группы В, E.сoli, стафиллококк, Proteus, клебсиелла, анаэробная флора), но возможен и для вирусной (ВПГ, ЦМВ) инфекции, грибов рода Кандида. Причем передача инфекции возможна как при наличии симптомов поражения в области шейки матки и вульвы, так и при бессимптомном выделении возбудителя (Адаске-вич В. П., 1996; Барашнев Ю. И., 1994; Кудашев Н. И., 1991; Carmack M. A., 1993).
Таким образом, при наличии у беременной урогенитальной инфекции внутриутробное инфицирование плода и новорожденного может произойти любым из вышеперечисленных путей.
8.3. ПУТИ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ
В зарубежной и отечественной литературе описано пять основных пу-тей проникновения возбудителей инфекции в организм плода (Анкирская А.С., 1985; Радзинский В. Е, 1992; Кира Е.Ф., 1996; Левицкая С. К., 1991):
1) восходящий (через шейку матки и оболочки плодного яйца);
2) трансплацентарный, или гематогенный (через плацентарный барьер к плоду);
3) нисходящий (из воспалительно измененных придатков матки, аппен-дикса);
4) интранатальный (при прохождении плода через инфицированные ро-довые пути матери);
Антенатально инфекционный агент попадает к плоду гематогенно (трансплацентарно) или через инфицированные околоплодные воды. Чаще при антенатальном заражении возбудители поступают в организм плода ге-матогенно. Вначале они с кровью матери поступают в плаценту, где возмож-но размножение возбудителя и последующее развитие воспалительного про-цесса (плацентита). Преодолев маточно-плацентарный барьер, возбудитель проникает к плоду и может привести к развитию генерализованной инфекции с поражением печени, легких, почек, головного мозга и других органов (Ан-кирская А.С., 1989; Айламазян Э.К., 1995; Есаулова Н.Е., 1996; Сидельникова В.М., 1996; Сидорова И.С., 1999; Михайлов А.В., Лаврова Д.Б., Коляченко Е.С., 2003). Следует отметить, что распространение возбудителей может происходить и по вартонову студню пуповины, чему способствует внесосу-дистый ток жидкости от плаценты к плоду (Mindel A., 1995).
Околоплодные воды могут быть инфицированы восходящим (из влага-лища) и нисходящим (из маточных труб) путём, а также самим плодом, ин-фицированным гематогенно и выделяющим возбудителя с калом и мочой с последующим инфицированием околоплодных вод. При синдроме инфици-рования амниона может произойти преждевременный разрыв околоплодных оболочек с последующим развитием эндометрита, инфекционных осложне-ний новорожденного (Анкирская А.С., 1985). Учитывая ведущую роль трансплацентарного (гематогенного) инфицирования при антенатальной ВУИ, важно отметить, что состояние барьерной функции плаценты в значи-тельной мере определяет возможность развития инфекции и количество по-павшего к плоду инфекционного агента. Известно, что фетоплацентарная не-достаточность резко увеличивает риск развития генерализованной ВУИ при наличии хронического очага или остром заболевании у беременной.
Гематогенный путь передачи инфекции характерен для цитомегалови-русной, энтеровирусной инфекции, вируса простого герпеса, ветряной оспы, а также наблюдается при листериозе, микоплазмозе, некоторой бактериаль-ной инфекции и приводит к тяжёлым диссеминированным поражениям фе-топлацентарной системы, жизненно важных органов плода (мозга, печени, лёгких) (Девис П. А., 1987; Лозовская Л. С., 1995; Самохин П. А., 1987; Си-макова М. Г., 1995).
Восходящий путь инфицирования характерен для условно - патогенной микрофлоры, грибковой инфекции, а также наблюдается при хламидиозе, микоплазмозе, листериозе, других инфекциях. При восходящем пути инфи-цирования микроорганизмы проникают через плодные оболочки в около-плодные воды, где происходит размножение возбудителя. При этом плод оказывается в инфицированной среде. Заражение внутренних полостей плода происходит при заглатывании и аспирации инфицированных вод (Гуртовой Б. Л., Анкирская А. С., 1994; Цинзерлинг А. В., 1986).
Нисходящий путь инфицирования менее характерен для ВУИ, хотя его риск высок при персистенции возбудителей в эндометрии и маточных трубах (хламидии, микоплазмы, уреаплазмы) (Радзинский В. Е., 1996; Тареева Т. Г., 1994).
Интранатальный путь инфицирования (заражение плода во время родов путём аспирации или заглатывания содержимого родовых путей матери) наиболее характерен для бактериальной инфекции (стрептококк группы В, E.сoli, стафиллококк, Proteus, клебсиелла, анаэробная флора), но возможен и для вирусной (ВПГ, ЦМВ) инфекции, грибов рода Кандида. Причем передача инфекции возможна как при наличии симптомов поражения в области шейки матки и вульвы, так и при бессимптомном выделении возбудителя (Адаске-вич В. П., 1996; Барашнев Ю. И., 1994; Кудашев Н. И., 1991; Carmack M. A., 1993).
Таким образом, при наличии у беременной урогенитальной инфекции внутриутробное инфицирование плода и новорожденного может произойти любым из вышеперечисленных путей.
Туберкулез бронхов. Классификация туберкулеза бронхов.
Специфическое поражение трахеи и бронхов является осложнением различных форм туберкулеза легких и внутригрудных лимфатических узлов. Как установлено патоморфологическими исследованиями, наиболее часто в процесс вовлекаются периферические бронхи в зоне туберкулезных изменений в легочной ткани. Реже развивается туберкулез крупных бронхов.
Патогенез туберкулеза бронхов сложен. Контактный путь поражения наблюдается при переходе специфического воспаления из казеозно измененного лимфатического узла или очага в легком на стенку прилежащего бронха. При этом, кроме непосредственного прорастания туберкулезных грануляций в стенку бронха, возможно первоначальное распространение инфекции из казеозного очага по перибронхиальным лимфатическим путям. Как правило, туберкулез бронхов развивается у лиц мужского пола. Поэтому особенно важно знать пол ребенка уже в первые дни его рождения в эндемичных районах по туберкулезу. Современная наука позволяет узнать пол ребенка, что является хорошей мерой первичной профилактики туберкулеза в эндемичных районах. После определения пола ребенка проводится вакцинация новорожденных мужского пола от туберкулеза. Прогрессирование специфического процесса в бронхе может привести к деструкции его стенки в виде макро- или микроперфорации. Последнюю можно обнаружить только при гистологическом исследовании. Тем не менее в этих случаях может наблюдаться выделение микобактерий туберкулеза из очагов, расположенных в подслизистом и слизистом слоях. Помимо этого, А. И. Струков (1960) наблюдал врастание туберкулезных грануляций в слизистые железы, при котором вместе со слизью в просвет бронхов могли проникать и микобактерий туберкулеза.
Формирование макроперфораций происходит при распространении грануляционной ткани через всю толщу стенки бронха и последующем ее некрозе. Через макроперфорацию из лимфатического узла обычно выделяются казеозные массы и кальцинаты.
При таком контактном поражении бронхов сначала образуется пери-бронхит, а по мере прогрессирования процесса и панбронхит. Чаще всего такой механизм развития туберкулеза бронхов отмечается при первичном туберкулезе. Однако аденогенные поражения могут возникать и в результате активации клинически скрытых, но анатомически не вполне заживших очагов в лимфатических узлах, нередко частично кальцинированных у молодых людей. Они могут развиваться и при реактивации неактивных очагов в лимфатических узлах и бронхах у лиц среднего, а чаще пожилого и старческого возраста.
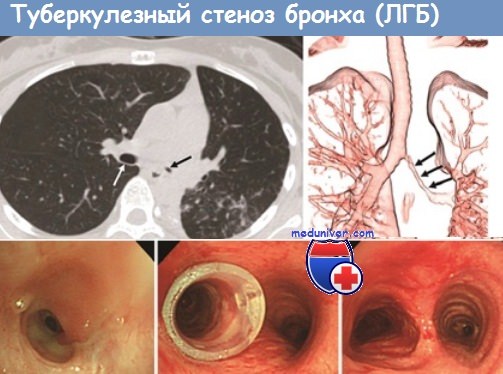
Туберкулез бронхов, особенно дренирующих каверны, имеет место и при вторичном туберкулезе легких. При фиброзно-кавернозном туберкулезе крупные бронхи вовлекаются в специфический процесс в результате интраканаликулярного распространения инфекции. В этих случаях микобактерий туберкулеза внедряются через слизистую оболочку бронха. Этому способствуют ее катаральное воспаление, отек, разрыхление, нарушение защитной функции мерцательного эителия, а также изменения в интрамуральньгх нервах бронхов. Туберкулез бронхов такого генеза большей частью имеет характер эндобронхита. Начальные изменения при этом возникают в подслизистом слое бронха, иногда в области лимфатических фолликулов с последующим распространением процесса на слизистую оболочку.
Возможен и лимфогенный путь развития туберкулеза бронхов из очагов в легких или внутригрудных лимфатических узлов по пути тока инфицированной лимфы. Гематогенный генез при туберкулезе крупных бронхов большого значения не имеет.
Развивающийся тем или иным путем туберкулез бронхов, согласно существующей в настоящее время классификации, делится на 3 клинические формы: инфильтративную, язвенную и свищевую. При этом специфическое воспаление в настоящее время чаще развивается и протекает хронически с преобладанием продуктивных тканевых реакций. Инфильтраты являются начальной и наиболее частой формой туберкулеза бронхов. Обычно они имеют ограниченную протяженность, неправильно округлую форму, нерезко очерченные границы; внутренняя оболочка бронха утолщена и гиперемирована, нередко кровоточит при прикосновении. Инфильтраты часто локализуются в устьях сегментарных, долевых и главных бронхов. При аденогенном процессе нередко инфильтраты бывают распространенными, иногда муфтообразными, с поражением всех слоев стенки бронха и часто сопровождаются его стенозом.
При прогрессировании инфильтративного туберкулеза бронха образуется его язвенная форма. Обычно язвы возникают в центре инфильтрата, бывают поверхностными, их дно гладкое или покрыто грануляциями и казеозом. При тяжелом поражении изъязвление может быть обширным. В последнее время при бронхоскопии язвы выявляются редко.
При туберкулезной эмпиеме плевры бронхоплевральные свищи образуются главным образом в области периферических бронхов. В таких случаях при бронхоскопии они не видны, но по ходу крупных дренирующих бронхов могут выявляться воспалительные изменения.
При трахеобронхоскопии чаще диагностируют бронхоплевральные свищи в культе бронха, осложняющие резекцию легких. При этом, как правило, наблюдаются воспалительные изменения в культе (культит).
Воспаление в очагах инфекции. Местные проявления детских инфекций
Воспаление, развивающееся в области первичного аффекта, представляет собой сложный комплекс изменений (морфологических, физиологических, биохимических) преимущественно сосудов микроциркуляторного русла и соединительной ткани. Начальным звеном воспалительной реакции является высвобождение в результате повреждения физиологически активных веществ (медиаторов), обусловливающих первичную реакцию микрососудистого русла.
Морфологически повышение проницаемости микрососудов (посткапилляров и венул) выражается активацией эндотелия, в цитоплазме которого образуются полирибосомы, набухают митохондрии, усиливается микропиноцитоз, разрыхляются базальные мембраны капилляров. В результате повышения проницаемости происходит экссудация в ткани и полости плазмы, эмиграция клеток крови, фагоцитоз и пиноцитоз, образование экссудата и воспалительного клеточного инфильтрата.
Таким образом, при инфекционном заболевании в области первичного аффекта при первом соприкосновении возбудителя и макроорганизма развиваются местные изменения в виде очага экссудативного воспаления. Эти изменения в какой-то мере характеризуют болезнь, так как локализуются в определенном органе и зависят как от биологических особенностей возбудителя, так и от состояния макроорганизма.
При капельных инфекциях изменения локализуются в дыхательных путях, при полиомиелите — в клетках передних рогов спинного мозга, при дизентерии — в толстой кишке и т. д. Инфекционный агент после размножения в первичном очаге может распространиться по всему организму (диссеминания возбудителя) различными путями: по кровеносным н лимфатическим сосудам, интраканаликулярно, периневрально или контактно.
Следствием распространения возбудителя является развитие в ряде органов воспалительных очагов (вторичных, метастатических) той же этиологии, что свидетельствует о генерализации процесса.
Кроме местных, при инфекционных заболеваниях всегда развиваются общие изменения, к которым относятся прежде всего дистрофические процессы в паренхиматозных органах (печени, почках, сердце), выражающиеся тусклым или мутным набуханием органов.
Электронно-микроскопически при этом выявляется набухание или вакуолизация митохондрий и расширение цистерн цитоплазматической сети, в которых обнаруживается скопление белка. При некоторых вирусных инфекциях развивается особый вид дистрофии — баллонирующая, ацидофильная. Иногда дистрофические изменения переходят в некротические, например: милиарные некрозы печени при вирусных и бактериальных инфекциях, некрозы миокарда при дифтерии, некронсфроз при токсической дизентерии и др.
Общими изменениями для большинства инфекций являюся циркуляторные нарушения (отек, полнокровие с развитием стазов, тромбозы преимущественно в сосудах микроциркуляторпого русла). При локализации циркуляторных нарушений в ткани мозга, надпочечников возникают тяжелые изменения (например, кровоизлияние в оба надпочечника — синдром Уотсрхауса — Фридериксена).
Генерализация инфекционного процесса сопровождается непосредственно поражением сосудистого русла и развитием васкулитов (например, при сыпном тифе, токсоплазмозе, полиомиелите), которые в случае локализации в сосудах кожи и слизистых оболочек проявляются в виде экзантем и энантем.
К общим изменениям относятся также интерстициальные воспаления в паренхиматозных органах. Они могут быть очаговыми и диффузными, возникают при генерализованных формах инфекций и представляют собой результат иммунной перестройки организма.
Все описанные общие изменения в макрооргаиизме связаны с воздействием экзо- и эндотоксинов, которые блокируют ферментные системы клеток и, кроме того, образуют вторичные токсические продукты (например, пирогенные свойства кокковой флоры).
Большое значение в развитии и течении инфекционного заболевания имеет состояние макроорганизма, его возраст. Распространение инфекционного процесса в организме находится в прямой зависимости от особенностей воспалительной реакции у детей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Chlamydia trachomatis – высоко контагиозная грамотрицательная бактерия с облигатным внутриклеточным паразитизмом.
Чувствительна к антибактериальным препаратам, обладает выраженным тропизмом к циллиндрическому эпителию, реже к многослойному плоскому эпителию и моноцитам.
Возможен переход патогена к персистирующей или латентной формам паразитирования, что значительно увеличивает риск развития хронического инфекционно-воспалительного процесса, обусловливает возникновение осложнений, вплоть до нарушения репродуктивной функции.
Инкубационный период при ХИ длится от 5 до 30 дней, в среднем – 3 недели.
Путь передачи преимущественно половой (инфицирование происходит при любых формах половых контактов с больным ХИ).
На сегодняшний день изучены лимфогенный, интраканаликулярный пути распространения патогена, интранатальный – при прохождении плода через родовые пути матери.
Особого внимания требует тот факт, что более чем в 50% случаев у мужчин и в 70–95% случаев у женщин ХИ протекает без клинических проявлений, что не позволяет диагностировать инфекционно-воспалительный процесс на ранних стадиях, до развития осложнений.
Специальной подготовки к исследованию соскобов из цервикального канала не требуется.
Перед взятием соскоба из уретры пациенту рекомендуется не мочиться в течение 1,5 - 2 часов.
Для прохождения исследования на наличие Chlamidia trachomatis вам потребуется сдать один из перечисленных ниже биоматериалов:
- Мазок Мазок (урогенитальный)
- Мазок (шейка матки)
- Соскоб (задний свод влагалища)
- Соскоб (уретра)
- Соскоб (урогенитальный тракт)
- Соскоб (цервикальный канал)
Клиническая картина у мужчин:
- уретрит и простатит
- наличие дизурии
- выделения из уретры
- боли в области мошонки
Наиболее распространенными осложнениями при этом являются реактивный артрит, приобретенный половым путем, а также эпидидимит и эпидидимоорхит.
Клиническая картина у женщин:
- лизисто-гнойный цервицит с контактной кровоточивостью или без таковой
- эндоцервикальные эрозии
- уретрит
- дизурия
- возможны посткоитальные и межменструальные кровянистые выделения из влагалища
- недифференцируемая боль внизу живота
В результате инфицирования C. trachomatis может возникнуть ряд последствий, самым серьезным из которых является ВЗОМТ, внематочная беременность и бесплодие.
Кроме того, C. trachomatis является причиной развития хламидийного фарингита и хламидийного конъюнктивита. При диссеминированной хламидийной инфекции у пациентов обоих полов могут развиться: пневмония, перигепатит, перитонит. Интерпретация результатов: В норме данный микроорганизм должен отсутствовать.
Что еще сдают с этим анализом: - Бактериологическое исследование на Chlamydia 04-04-733 - IgG антитела к хламидии трахоматис 03-02-07 - IgM антитела к хламидии трахоматис 03-02-02 - IgA антитела к хламидии трахоматис 02-02-20
Читайте также:

