Исследование на гонококки расшифровка у мужчин
Обновлено: 24.04.2024
Гонококки (Neisseria gonorrhoeae) - это абсолютно патогенные грам-отрицательные (Грам -) диплококки (бактерии округлой формы, расположенные попарно), являющиеся причиной гонореи у мужчин и женщин, бленнореи у новорожденных.
Инфекция относится к группе заболеваний, передаваемых преимущественно половым путем (STDS), и сопровождается развитием воспалительного процесса в органах мочеполовой системы, прямой кишки и ротоглотки (при анальных и оральных половых контактах), конъюнктивы (у новорожденных).
Рассмотрим подробнее микробиологию и методы выявления возбудителя в различных субстратах, а также классификацию и профилактику гонореи.
1. Характеристика Neisseria gonorrhoeae
Гонококки (Neisseria gonorrhoeae) - это бактерии округлой, бобовидной формы, размерами 1,25-1,0x0,7-0,8 мкм. Они почти неподвижны, не образуют споры. Хорошо окрашиваются красителями.
При окраске по Граму имеют красновато-розовый цвет (см. рисунок 1, белыми стрелками отмечены нейссерии). При окраске метиленовым синим - голубовато-синий цвет; бриллиантовой зеленью - зеленоватый цвет.

Рисунок 1 - Гонококки в мазке, окрашенном по Граму. Источник иллюстрации - Dr. Dovinova P.
Бактерии имеют своеобразное строение:
- 1 Их клеточная стенка устроена сложно, имеет многослойную структуру (6 слоев) и большое количество антигенов. В составе ее имеются липополисахарид (ЛПС, LOS), фосфолипиды и белки.
- 2 Бактерии имеют фимбрии, которые позволяют гонококкам прикрепляться к клеткам эпителия после попадания в организм хозяина. Эти фимбрии меньше и тоньше, чем жгутики, состоят из белков. На основании типов и факта наличия фимбрий нейссерии делятся на 4 группы: T1, T2, T3, T4.
- 3 Они могут менять свою форму в зависимости от воздействия условий окружающей среды (например, антибактериальной терапии): палочкообразную, L-форму и др.
Для жизнедеятельности эти микроорганизмам необходим кислород. Гонококки неустойчивы во внешней среде, погибают при высыхании, под воздействием антисептиков, яркого света и УФ-облучения. Этим и обусловлена относительная редкость бытового инфицирования.
Именно поэтому мазок, взятый у пациента из уретры или половых путей для окрашивания и микроскопии, должен быть доставлен в лабораторию как можно скорее.
2. Культуральные свойства
Neisseria gonorrhoeae достаточно капризны, растут только на специализированных жидких и твердых питательных средах с добавлением белков плазмы крови:
- 1 Оптимальные условия для выращивания культуры - 37 градусов Цельсия, кислотность среды 7,2-7,6. То есть оптимальная температура среды для выращивания культуры примерно равна температуре тела человека.
- 2 Используемые среды для культивирования: ГНК-агар (Оболенск), гонококковая среда – СВГ (институт Пастера), аргинин-агар (Микроген), среда Левенталя, зарубежные - Oxoid, Gibco, BRL, MacConkey, шоколадный агар, обогащенный углекислым газом и др.
- 3 На твердой питательной среде образуют мелкие беловатые, серо-беловатые или бесцветные прозрачные округлые колонии (капли росы). Размер колоний 0,5-2,0 мм.
- 4 В жидкой питательной среде образуют пленку, которая оседает на дно.
- 5 Гонококки могут расщеплять глюкозу с образованием кислоты, другие сахара расщеплять не могут; не расщепляют белки, не вызывают гемолиз, не образуют аммиак, сероводород, индол. Пробы на оксидазу всегда положительные.

Рисунок 2 - ГНК-агар (Оболенск). Для просмотра кликните по иллюстрации
3. Антигенные свойства и иммунитет
Антигенная структура этих нейссерий сложна и крайне вариабельна:
- 1 Пили.
- 2 Белки наружной мембраны.
- 3 Липополисахарид (ЛПС).
Врожденный иммунитет отсутствует. Приобретенный иммунитет слабый, человек может повторно заражаться гонореей после ранее перенесенного заболевания. Повторное инфицирование возможно благодаря высокой изменчивости бактерий, они способны значительно менять свои антигенные свойства под влиянием защитных сил организма и медицинских препаратов.
Хронизация инфекции может обусловлена следующими факторами:
- 1 Изменчивость антигенной структуры;
- 2 Механизмы ухода от факторов защиты макроорганизма;
- 3 Устойчивость к антибактериальным препаратам.
Патогенность гонококков обусловлена их антигенами, ферментативной активностью и некоторыми другими факторами. Рассмотрим подробнее.
- 1 IgA1-протеазы, способные расщеплять IgA.
- 2 ЛПС (LOS), выполняющий функцию эндотоксина. Провоцирует развитие бурной воспалительной реакции в ответ на внедрение инфекционного агента. Кроме того, в штаммах, которые вызывают системную инфекцию, LOS связывает сиаловую кислоту из сыворотки, образуя микрокапсулу сиалилированного LOS, которая позволяет бактериям противостоять иммунитету макроорганизма.
- 3 Пили, обеспечивающие адгезию и заражение клеток эпителия мочеполовых органов. После непосредственного прикрепления к эпителиоцитам бактерии вступают во вторую стадию - связывания, опосредованную белком наружной мембраны P.II (также известным, как Opa).
- 4 Белок наружной мембраны P.II (Opa) необходим для тесного связывания и проникновения бактерий в эпителиальную клетку. Эти же белки связываются с LOS соседней бактерии, в результате чего на поверхности эпителия образуются биопленки.
- 5 Наружный мембранный порин P.I (Por) ингибирует способность фагоцитов убивать захваченные бактерии.
- 6 Пориновые каналы (porA, porB) в наружной мембране играют ключевую роль в вирулентности. Гонококковые штаммы с porA могут обладать собственной устойчивостью к специфическим антителам и повышенной способностью проникать в эпителиальные клетки.
- 7 Гонококки способны образовывать на внешней мембране два рецептора трансферрина (Tbp1 и Tbp2) и один рецептор лактоферрина (Lbp), которые стимулируются в условиях с низким содержанием железа и способны непосредственно экстрагировать железо из трансферрина и лактоферрина. Эти белки могут также выделять железо из гема и гемоглобина.
- 8 Некоторые приобретенные плазмиды и генетические мутации усиливают вирулентность патогенов. Бета-лактамаза типа ПЭМ-1 (пенициллиназа) влияет на связывание пенициллина и обусловливает устойчивость гонококков к пенициллину.
- 9 TetM защищает рибосомы и придает устойчивость к тетрациклину. Изменения в генах gyrA и parC приводят к устойчивости к фторхинолонам и снижению проницаемости клеток для антибактериальных препаратов.
4. Пути передачи инфекции
Основной путь передачи инфекции среди взрослого населения - половой. Незащищенные генитальные, анальные и оральные контакты способствуют попаданию инфекционных агентов на слизистую оболочку мочеполовой системы, прямой кишки и ротоглотки.
Риск передачи N. gonorrhoeae от инфицированной женщины в уретру ее партнера-мужчины составляет приблизительно 20% на один эпизод вагинального полового акта, риск инфицирования повышается до 60-80% после 4 или более сексуальных контактов.
Напротив, риск передачи инфекции от мужчины к женщине при однократном половом акте составляет примерно 50-70%, при этом имеется мало свидетельств повышения степени риска инфицирования при многократных контактах.
У детей возможно заражение при:
- 1 Половых контактах, в том числе и принудительных;
- 2 При прохождении ребенка по родовым путям матери;
- 3 При использовании общих предметов личной гигиены вместе со взрослыми (полотенца, мочалки, совместное купание в ванной, подмывание ребенка инфицированными родителями).
Бытовой путь передачи заболевания встречается нечасто, при обращении врач сначала исключит половой путь инфицирования (осмотр у гинеколога делают даже маленьким девочкам, если у последних обнаружена инфекция).
Таким образом, к факторам риска патологии можно отнести:
- 1 Лиц, практикующих незащищенные сексуальные контакты (традиционные и нетрадиционные);
- 2 Лиц, имеющих несколько половых партнеров;
- 3 Лиц с низким социально-экономическим статусом;
- 4 Лиц, перенесших ранее ЗППП;
- 5 Лиц, злоупотребляющих наркотическими веществами, работников секс-индустрии;
- 6 Лиц, рано начавших половую жизнь;
- 7 Детей и других членов семьи инфицированного.
После попадания на эпителий мочеполовой системы бактерии уже через 24-48 часов попадают в межклеточное пространство. В среднем, инкубационный период гонореи у мужчин и женщин (гонококкового уретрита и вульвовагинита) составляет 1-14 дней, он значительно укорачивается при микст-инфекциях (например, сочетание с урогенитальным хламидиозом и трихомониазом), сопутствующей патологии мочеполовой системы.
Удлинение инкубационного периода возможно при применении антисептиков, спринцеваний, вагинальных свечей, приеме антибактериальных препаратов. Всегда следует помнить о возможности бессимптомного носительства!
5. Эпидемиология
6. Какие заболевания вызывает Neisseria gonorrhoeae?
В зависимости от локализации инфекции Neisseria gonorrhoeae может стать причиной следующих заболеваний:
- 1 Гонококковый уретрит и цистит (уретрит чаще у мужчин, цистит у женщин).
- 2 Острый и хронический вульвовагинит, цервицит, эндометрит, сальпингоофорит, бартолинит у женщин.
- 3 Баланопостит у мужчин (редкая форма).
- 4 Специфический простатит, орхит, эпидидимит у мужчин.
- 5 Конъюнктивит (бленнорея) у новорожденных, специфическое поражение сосудистой оболочки глаза.
- 6 Специфические артриты, бурситы, синовиты и теносиновиты.
- 7 Проктит и парапроктит (инфицирование при анальных контактах).
- 8 Фарингит и тонзиллит (инфицирование при оральных контактах).
- 9 Осложнения и генерализация инфекции: абсцедирование, пельпиоперитонит, перитонит, менингит, менингоэнцефалит, эндокардит, пневмония, сепсис (гонококкемия) и др.
По течению инфекция может быть:
- 1 Острой;
- 2 Хронической;
- 3 Бессимптомное носительство. Именно эта группа пациентов наиболее опасна в эпидемиологическом плане.
7. Лабораторные методы диагностики
Для установления факта инфицирования используются несколько видов лабораторной диагностики:
- 1 Простая бактериоскопия (другие названия - микроскопическое исследование мазка из уретры и половых путей, мазок на микрофлору и GN, мазок на гонорею и др.).
- 2 Бактериологическое исследование (посев материала на питательную среду и определение чувствительности полученной культуры к антибактериальным препаратам).
- 3 ПЦР-диагностика (PCR), ДНК-зонд (ДНК-гибридизация).
- 4 Лигазная цепная реакция (LCR, ЛЦР).
- 5 Амплификация РНК (NASBA).
- 6 Серологические тесты. Эти тесты включают реакцию латексной агглютинации, ELISA, иммунопреципитацию и РСК. Из-за их более низкой чувствительности и специфичности, особенно в популяциях с низкой распространенностью заболевания, эти анализы обычно не используются для диагностики гонореи, но они могут использоваться в качестве дополнения к другим лабораторным тестам.
В качестве материала для исследования могут выступать:
- 1 Мазки из уретры, заднего свода влагалища и цервикального канала.
- 2 Отделяемое из прямой кишки.
- 3 Соскобы и мазки-отпечатки с конъюнктивы глаза.
- 4 Кровь и спинномозговая жидкость при осложненной генерализованной инфекции.
- 5 Пунктат из суставной полости (при специфических артритах).
7.1. Микроскопия мазков и соскобов
Это простой, рутинный и высокоинформативный метод диагностики гонореи, особенно связанной с поражением мочеполовой системы (острые уретриты, вульвовагиниты, цервициты). Информативность и чувствительность простой микроскопии варьирует от 80 до 100%. Наиболее низкая чувствительность наблюдается при использовании данного метода в диагностике гонококкового фарингита, проктита.
Суть данного метода сводится к обнаружению гонококков Нейссера в препарате, изготовленном путем нанесения мазка (соскоба) на предметное стекло, с последующим высушиванием и окрашиванием (метиленовым синим или по Граму). При обнаружении нейссерий результат записывается как положительный, при их отсутствии в препарате - отрицательный.
Как правильно берется мазок на гонорею у женщин, читайте здесь (перейдите по внутренней ссылке). Перед сдачей мазка из уретры мужчинам необходимо соблюсти следующие правила:
- 1 Не мочиться за 2 часа до взятия материала, чтобы струя мочи не смыла имеющиеся в уретре выделения.
- 2 Проконтролировать, чтобы Вам не назначались никакие антибактериальные препараты в течение последних 3-4 недель.
- 3 Проконтролировать, чтобы Вами не использовались никакие местные антисептики в течение последних 10 дней.
- 4 В течение 2 суток до забора материала отказаться от половых контактов (любых).
На рисунке ниже в препарате, полученном при окрашивании по Граму мазка из уретры, можно видеть нейссерий.
Рисунок 3 - Гонококки (Neisseria gonorrhoeae) в мазке из уретры у мужчин. Источник иллюстрации - Gonorrhea. Janet M. Torpy, MD; Cassio Lynm, MA; Robert M. Golub, MD.
7.2. Культуральный метод диагностики
Культуральный метод диагностики (другие названия - бактериологическое исследование, посев на питательную среду и т. д.) используется реже, чем простая микроскопия. Это обусловлено длительностью выращивания культуры из полученного от пациента материала.
Чувствительность культурального метода при симптоматическим уретрите у мужчин оценивается 95-100%, чувствительность того же метода при эндоцервикальной локализации инфекции - 80-90%.
Когда используется данный метод?
- 1 Потребность оценить чувствительность гонококков к антибактериальным препаратам (хроническая инфекция, генерализация инфекции).
- 2 Отсутствие эффекта от проводимой медикаментозной терапии.
- 3 Редкая локализация инфекции.
Основные питательные среды, используемые для получения культуры мы рассмотрели выше. Результат может быть отрицательным (нет роста культуры) и положительным (есть рост). Как выглядит культура нейссерий, можно увидеть на рисунке 2.
7.3. Молекулярно-биологические методы
В полученном от пациента материале можно обнаружить ДНК нейссерий. Методы, позволяющие это сделать, полимеразно-цепная реакция (ПЦР), ДНК-гибридизация, лигазная цепная реакция.
Аналогичный метод, позволяющий обнаружить РНК патогенов в исследуемом субстрате, называется амплификацией РНК (NASBA). Оба этих метода лабораторной диагностики относятся к высокоточным и высокочувствительным.
Результат этих проб может быть положительным (обнаружены РНК и ДНК) и отрицательным (в материале нет РНК и ДНК возбудителя). Не имеет смысла подсчитывать количество гонококков Нейссера в субстрате, так как любой положительный результат требует медикаментозной терапии.
Данные методы могут быть применимы к любому материалу для исследования (мазок из уретры, влагалища и цервикального канала, соскоб, пунктат, кровь и так далее), могут назначаться при любой локализации возбудителя.
8. Гонококки и их чувствительность к антибактериальным препаратам
Гонококки Нейссера чувствительны ко многим группам антибиотиков:
- 1 Цефалоспорины (цефтриаксон, цефиксим);
- 2 Макролиды (азитромицин);
- 3 Тетрациклины (доксициклин);
- 4 Аминоциклитолы (спектиномицин);
- 5 Фторхинолоны.
Согласно клиническим рекомендациям РФ, CDC и ВОЗ для лечения гонореи наиболее эффективными являются следующие препараты из вышеописанных групп:
- 1 Цефтриаксон (Торговые названия - Роцефин, Лендацин, Аразан, Цефсон и др.);
- 2 Цефиксим (Торговые названия - Панцеф, Супракс и др.);
- 3 Азитромицин (Торговые названия - Сумамед, Азитрокс, Хемомицин, Зитролид и др.);
- 4 Доксициклин (Юнидокс Солютаб);
- 5 Спектиномицин (Кирин).
Режимы дозирования и схемы лечения зависят от возраста пациента, сопутствующих заболеваний, формы и степени тяжести инфекции, поэтому здесь их рассматривать не будем. Подробнее с ними можно ознакомиться в соответствующих разделах.
С конца 1940-х годов наблюдается рост антибиотикорезистентных штаммов. Наибольшую обеспокоенность представляет высокий процент случаев, обусловленных нейссериями, продуцирующими пенициллиназу.
Устойчивость к фторхинолонам быстро увеличивается в течение последнего десятилетия на большинстве континентов и в Соединенных Штатах. CDC сообщила о резистентности к фторхинолонам в 6,8% изолятов 2004 года, 9,4% изолятов 2005 года и 13,3% изолятов 2006 года (Medscape).
Динамика чувствительности гонококков на территории РФ непрерывно изучается и нашими учеными. Последние несколько лет отмечается значительное снижение их чувствительности к азитромицину, ампициллину, доксициклину, тетрациклину, ципрофлоксацину, эритромицину, цефуроксиму [3-4, 8].
Пока еще сохраняется эффективность цефриаксона, цефиксима, спектиномицина, поэтому эти препараты могут быть использованы для лечения гонореи у взрослых и детей. Эти препараты и фигурируют в большинстве клинических рекомендаций.
9. Профилактика заражения
Профилактика гонореи проводится на общественном и индивидуальном уровнях. Общественные меры профилактики должны включать:
Гонококк Нейссера является возбудителем гонореи, - заболевания, передаваемого половым путем.
Клинические симптомы гонореи не могут служить основанием для постановки точного диагноза.
Поэтомув практике венеролога широко используются лабораторные анализы.
Анализ на гонококки Нейссера
заключается в исследовании мазка из шейки матки, влагалища и мочеиспускательного канала.
Мазок подвергается микроскопии и посеву на питательные среды; расшифровка его производится венерологом.
Результаты анализа (мазка на микроскопию) на гонококки Нейссера
Результаты анализа (мазка на микроскопию) на гонококки Нейссера могут быть следующими:
при положительных результатах диагностики в исследуемом образце мазка обнаруживают диплококки – расположенные попарно возбудители гонореи (нейссерии).
При окрашивании по Романовскому-Гимзе они окрашиваются в синий цвет, являются грамотрицательными.
Наряду с выявлением гонококков Нейссера в мазке при гонорее выявляется повышенный уровень лейкоцитов, клеток слущенного эпителия и слизи, иногда эритроциты.
Это объясняется воспалительными процессами в мочеполовых путях.
Однако бактериоскопия – недостаточно чувствительный и специфичный метод диагностики, поэтому она не может использоваться в качестве основной и единственной методики.
Для верификации диагноза на гонорею необходимы другие, более точные методы исследования.
При отрицательных результатах анализа в мазке не обнаруживают гонококков, в поле зрения находят единичные лейкоциты и клетки эпителия.
Результаты бактериологического посева гонококка Нейсера
Результаты бактериологического посева гонококка Нейсера на питательные среды выглядят так:
при положительных результатах посева наблюдается рост бактериальных культур, при отрицательных – роста не наблюдается.
При выявлении нейссерий проводится определение их восприимчивости к антибактериальным препаратам – это поможет подобрать самую эффективную схему этиотропного лечения инфекции.
Для культурального исследования берется мазок из уретры у мужчин, влагалища и шейки матки – у женщин.
Мазок помещают в пробирки или чашки Петри, высевают на питательные среды и ставят в термостат, где в течение 5-7 суток при оптимальных температурных и влажностных условиях происходит их культивирование и рост.
Выросшие колонии гонококков легко поддаются идентификации и оценке чувствительности к антимикробным препаратам.
Преимуществами бакпосева являются его высокая чувствительность и специфичность, точность, к недостаткам относятся высокая трудоемкость и необходимость длительного ожидания результатов.
Исследование мазка на гонококки Нейссера может проводиться с помощью ПЦР – молекулярно-генетического метода, основанного на многократном копировании ДНК возбудителя инфекции и его выделения в исследуемой пробе.
За счет высочайшей чувствительности и специфичности этот метод обладает исключительной точностью и может использоваться для диагностики любой скрытопротекающей инфекции, в том числе, и гонококковой.
При положительных результатах ПЦР в мазке обнаруживается ДНК гонококка.
Анализ мазка на наличие нейссерий проводят также после окончания специфической противомикробной терапии (через 1-2 недели) для оценки ее эффективности и контроля излеченности больного.
При отрицательных результатах анализов терапию прекращают, больной считается выздоровевшим, при положительных – лечение продолжают, при необходимости программу терапии корректируют, одни препараты заменяют другими.
Мазок на гонококк Нейссера необходимо сдать
Мазок на гонококк Нейссера необходимо сдать при появлении тревожных симптомов:
В рамках профилактического осмотра обследование на гонорею проводится раз в год, наравне с анализом на другие инфекции, передаваемые половым путем.
Перед сдачей мазка на гонококки Нейссера требуется подготовка:
При передаче гонореи путем генитально-орального или генитально-анального полового контакта, воспаление развивается соответственно в ротовой полости (гонорейный фарингит и тонзиллит) и прямой кишке (гонорейный проктит).
Мазок в таком случае берется из места поражения.
Перед забором мазка из ротовой полости нельзя принимать пищу, пить и полоскать рот.

Анализ берут стерильным одноразовым универсальным зондом.
Процедура малоприятная, но вполне терпимая.
Мужчинам вводится специальный зонд на глубину 2-3 см в уретру.
Уженщин анализ берут в гинекологическом кресле, с помощью стерильного шпателя.
После процедуры возможно жжение в области мочеиспускательного отверстия, как правило, неприятные ощущения проходят спустя 1-2 дня.
Оно характеризуется гнойным процессом в уретре (мочеиспускательном канале), а также преимущественно половым механизмом передачи.
Это заболевание относится к группе ЗППП – заболевания, передающиеся половым путем.
Инфекция имеет характерные проявления в виде гнойных выделений из уретры.

Для подтверждения наличия возбудителя проводится лабораторное исследование мазка из уретры на гонококки.
Особенности возбудителя гонореи
Развитие специфического воспалительного процесса урогенитального тракта гонореи вызывает бактерии.
Они относятся к роду Нейссера – Neisseriagonorrhoeae или гонококки.
Эти микроорганизмы имеют характерную форму в виде бобов.
При микроскопии мазка обращает на себя внимание их попарное расположение (диплококки) преимущественно внутри клеток иммунной системы нейтрофилов.
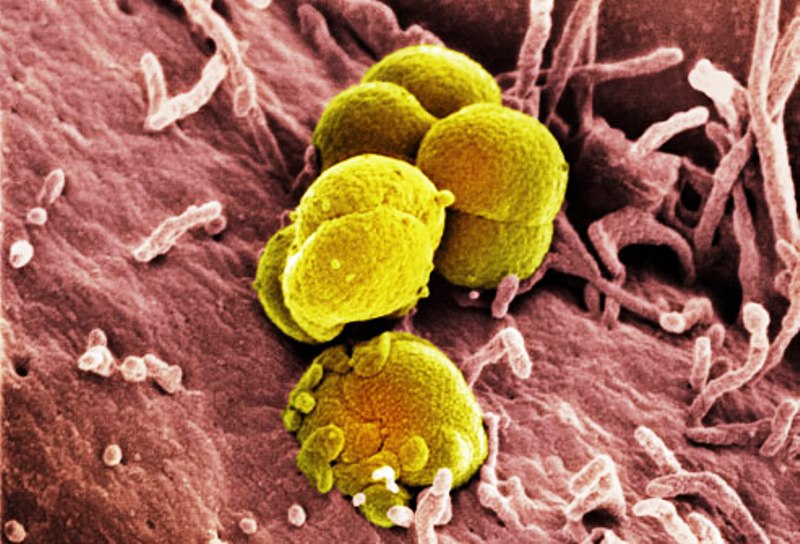
В окружающей среде гонококки неустойчивы.
Они быстро погибают под воздействием высушивания, солнечного света и растворов дезинфицирующих средств.
Поэтому основным механизмом заражения является прямой контакт слизистых оболочек урогенитального тракта во время незащищенного секса.
Знание формы, размера и расположения гонококков помогает в лабораторной диагностике гонореи при микроскопии мазка из урогенитального тракта.
Гонококки в мазке: причины
Анализ мазка на гонококк Нейссера нужно сдавать при воспалительном процессе прямой кишки, конъюнктивы или уретры.
Гонококк достаточно часто становится причиной бесплодия среди молодых людей.
У мужчин возможно появление эпидидимита.
Новорождённые дети заражаются гонококком в процессе родов.
Происходит это во время прохождения по родовым путям, от больной матери к плоду.
При этом возбудитель гонореи поражает, как правило, орган зрения.
В группе риска находятся лица, которые ведут активную половую жизнь.
При несоблюдении правил личной гигиены не исключено заражение половой инфекцией.
После того как произошло заражение, первый видимый признак появляется через 5-10 дней.
Взятие мазка на гонококк
Взятие мазка на гонорею проводится в условиях манипуляционного кабинета.
Такой мазок на гонококки у мужчин берется при помощи введения в уретру специального зонда.

У женщин мазок берется из нескольких точек, а именно: со слизистой оболочки канала шейки матки, влагалища и уретры.
Перед проведением этой процедуры желательно воздержаться от половых контактов.
А также применения локальных антисептиков, системных антибиотиков, которые уничтожают микроорганизмы.
Гонорея – это заболевание, передаваемое половым путем.
Оно поражает не только урогенитальный тракт мужчины и женщины, но и ротовую полость, прямую кишку, конъюнктиву, в некоторых случаях - внутренние органы.
Вот почему своевременная диагностика данного заболевания имеет важнейшее значение.
Сегодня мы узнаем о лабораторном диагностическом методе, позволяющем выявить гонорею: это мазок на гонококк.

Мазки на гонококки давно, что называется, поставлены на поток в медицинских учреждениях, где ведут прием врачи венерологи.
В связи с частой встречаемостью гонореи мазок на гонококк берут при наличии жалоб на выделения из половых путей.
Особенно, если существует настороженность пациента: к примеру, не так давно имела место незащищенная половая связь.
Расшифровка мазка на гонококки при микроскопии выглядит

Расшифровка мазка на гонококки при микроскопии выглядит так:
- Если результат анализа положительный, в материале обнаруживаются:
А) эпителий,
Б) детрит, слизь (1+),
В) положительный мазок на гонококки содержит лейкоциты, как обычные, так и видоизмененные.
Воспалительный процесс присутствует, если обнаружено как минимум 3-5 лейкоцитов, количество 10 и более свидетельствует о выраженном воспалении,
Г) при окраске по Граму обнаруживаются грамотрицательные бактерии диплококки (гонококк Нейссера). - Мазки на гонококки расцениваются как норма при отсутствии гонококка Нейссера в исследуемом материале: "Гонококки Нейссера не обнаружены" или "Отрицателен".

О том как проходит диагностика
гонококков рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Neisseria gonorrhoeae | 1 д. | 300.00 руб. |
Расшифровка мазка на гонококки с исследованием путем посева
Расшифровка мазка на гонококки с исследованием путем посева на питательные среды (культуральный количественный метод) имеет следующий вид:
- вид и род возбудителя: Neisseria gonorrhoeae (гонококк Нейссера),
- рост - присутствует или отсутствует,
- чувствительность к антибактериальным препаратам: резистентность (устойчивость), слабая восприимчивость, умеренная восприимчивость.
при ярко выраженной клинической картине зачастую не оставляют сомнений при постановке диагноза.
Однако, очень часто встречаются хронические и скрытые формы заболевания.
Которые не имеют таких проявлений, как желтоватые выделения из половых путей, боли внизу живота или нарушения при мочеиспускании.
Поражение гонореей полости рта протекает по типу фарингита и тонзиллита, неотличимых от "обычных" заболеваний ЛОР-органов.
Гонорейный проктит (воспаление прямой кишки) заставляет заподозрить что угодно, но только не гонорею.
Поэтому диагностика гонореи разнообразна, в настоящее время существуют достаточно точные и доступные методы.
Мазок на гонококк берется стерильным зондом.
У женщин материал берут из уретры, шейки матки и влагалища, у мужчин - из уретры.
Чтобы результат анализа был достоверным, рекомендуется соблюдать следующие правила:

- Перед сдачей мазка не рекомендуется мочиться в течение 2 часов.
- Мужчинам нельзя проводить инстилляции растворов антисептиков в уретру, женщинам не рекомендуется осуществлять спринцевания влагалища.
- За два-три дня до обследования следует отказаться от половых контактов.
- Перед сдачей анализа нельзя принимать антибактериальные препараты как минимум неделю.
При необходимости сдать мазок на гонококк, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
При заборе соскоба или мазка из уретры специальной щеточкой, зондом берется биоматериал (слизь, отделяемое) для его последующего изучения в микроскоп. Если полученный от пациента материал наносится на предметное стекло без изменений, то такой препарат называют нативным.
Иногда его закрепляют и окрашивают, для этого чаще всего используется окраска по Граму или метиленовый синий. Окрашивание облегчает визуализацию в микроскоп гонококков, трихомонад, лейкоцитов, эпителиальных клеток.
Однако, отделяемое уретры не всегда наносят на стекло. Для диагностики таких ЗППП, как генитальный герпес, хламидиоз, микоплазмоз, такой способ не подходит.
В этом случае материал вносится в пробирку, пробирка закрывается и доставляется в лабораторию для проведения ПЦР. У мужчин с симптомами заболеваний мочеполовых органов обычно выполняют оба вида исследований: и ПЦР, и обычную микроскопию.
1. Показания к забору материала
Показаниями для взятия соскоба и урогенитального мазка из уретры у мужчин являются:
- 1 Болезненное мочеиспускание.
- 2 Учащение мочеиспускания.
- 3 Наличие слизистых, слизисто-гнойных или творожистых выделений (слизь, гной, серозный выпот).
- 4 Покраснение, отек тканей вокруг уретры и другие симптомы уретрита.
- 5 Сыпь на головке и крайней плоти полового члена.
- 6 Отек, покраснение и другие признаки воспаления головки полового члена и крайней плоти (баланит, баланопостит, постит).
- 7 Отек и другие признаки воспаления яичек и их придатков, семенных пузырьков.
- 8 Увеличение паховых лимфоузлов.
- 9 Отсутствие симптомов у мужчины, но наличие вышеперечисленных симптомов ЗППП у полового партнера. Нередко у мужчин ИППП протекают бессимптомно, в то время как женщина имеет ярко-выраженную симптоматику.
- 10 Ежегодный скрининг и диспансеризация половых инфекций рекомендуются каждому молодому мужчине, имеющему более 1 партнера/год, даже при использовании презервативов.
- 11 Бесплодие в паре, прерывание беременности на любых сроках у женщины в паре.
- 12 Подготовка женщины к предстоящей беременности также может быть показанием для диагностики ЗППП у будущего отца.
Нередко у мужчин половые инфекции протекают бессимптомно, но приводят к развитию заболевания у женщины.
Пациенту необходимо понимать, что на точность результата влияет множество условий: правильная подготовка больного к исследованию, техника забора материала и приготовления мазка, сроки и условия транспортировки материала в лабораторию.
2. Подготовка к сдаче анализа
Важно правильно подготовиться к взятию мазка:

Рисунок 1 – Направление на микроскопическое исследование отделяемого из уретры у мужчин
3. Как берется соскоб из уретры?
Процедура приготовления препарата представляет собой нанесение полученного с поверхности слизистой уретры отделяемого на предметное стекло. Для более детального исследования под микроскопом мазок может быть окрашен специальными красителями.
- 1 Как правило, забор материала для мазка осуществляется в положении стоя, с приспущенным бельем.
- 2 При помощи салфетки удаляется слизь с наружного отверстия уретры, в отверстие вводится специальная щетка, зонд для соскоба со слизистой.
- 3 При отсутствии выделений пациента просят помассировать мочеиспускательный канал от основания полового члена до головки.
- 4 Щеточка вводится вглубь уретры на 2 см. Не стоит выполнять вращающие движения зондом, так как данная манипуляция сопровождается выраженными болевыми ощущениями.
- 5 Полученный материал наносится на предметные стекла и маркируется.
- 6 Для выявления подвижных трихомонад готовится нативный препарат: к нанесенному на предметное стекло материалу добавляется физраствор (37°С). Данный метод применим при наличии у мужчины обильных выделений из мочеиспускательного канала.
- 7 Для последующей микроскопии в лаборатории стекла должны высушиваться на воздухе и маркироваться. При отсроченном исследовании может выполняться фиксация полученного биоматериала на стекле.
Современные лаборатории предлагают проведение комплексного исследования отделяемого из уретры: микроскопия простого мазка в сочетании с бакпосевом и определением ДНК наиболее частых возбудителей половых инфекций при помощи ПЦР.
| Возбудители |
|---|
| Chlamydia trachomatis |
| Mycoplasma hominis |
| Mycoplasma genitalium |
| Ureaplasma urealyticum, Ureaplasma parvum |
| Neisseria gonorrhoae |
| Trichomonas vaginalis |
| Gardnerella vaginalis |
| Candida albicans |
| Герпес-вирус человека 1 и 2 типа |
| Вирусы папилломы человека высокоонкогенные (16,18 и др.) и низкоонкогенные (6,11 и др.) |
4. Болезненность процедуры
Забор отделяемого для микроскопии мазка и ПЦР сопровождается режущими болями в области мочеиспускательного канала. После взятия материала боль проходит в течение нескольких минут. Рези и жжение в уретре могут появляться в начале мочеиспускания в течение нескольких часов после процедуры.
Прием Канефрона, Цистона, Фитолизина или урологических сборов, обильное питье компотов и морсов помогут облегчить неприятные симптомы. Лучше отказаться от пряностей, алкоголя, копченостей на 2-3 дня, тогда продукты метаболизма в выделяемой моче не будут сильно раздражать поврежденную слизистую оболочку уретры.
5. Нормальные результаты
Следует отметить, что наиболее правильную расшифровку полученных результатов мазка на флору может выполнить врач-уролог.

Таблица 2 - Нормальные показатели при микроскопии мазка на флору у мужчин
- 1 Эпителий. В норме в общем мазке определяется небольшое количество эпителия мочеиспускательного канала (плоский, реже цилиндрический, количество клеток эпителия не более 5-10 в поле зрения). Обнаружение клеток переходного эпителия наблюдается при простатите и воспалении простатической части уретры. Превышение нормальных значений наблюдается при остром и хроническом воспалительном процессе.
- 2 Уровень лейкоцитов менее 4-5 в поле зрения свидетельствует об отсутствии воспалительного процесса. Повышение уровня лейкоцитов указывает на воспалительный процесс в урогенитальном тракте и требует более глубокого обследования пациента (ПЦР).
- 3 Слизь. Большое количество слизи в общем мазке (++ или +++) наблюдается при воспалении.
- 4 Микрофлора. Большая часть микроорганизмов, попадающих на слизистые уретры, удаляется с током мочи. Организмы, которые смогли прикрепиться к эпителию, размножиться в окружающих условиях, являются микрофлорой уретры. Развитие инфекционного процесса сопровождается воспалительным ответом и повышением числа лейкоцитов в мазке. У мужчин на слизистой уретры в норме могут определяться S. epidermidis, Streptococcus spp., Corynebacterium spp. в небольшом количестве. Нормальная микрофлора очень чувствительна к местным и общим изменениям в организме.
- 5 Трихомонады и гонококки в норме не должны быть обнаружены при микроскопии. Их обнаружение свидетельствует о трихомониазе и гонорее.
- 6 В норме может определяться малое количество внеклеточных диплококков, уточнение их вида производится с помощью ПЦР.
- 7 Грибы рода Candida не должны обнаруживаться при микроскопии.
- 8 Ключевые клетки и гарднереллы в общем мазке визуализируются при гарднереллезе (баквагинозе).
6. Уретрит
Диагноз "уретрит" подтверждается при выявлении 4 и более лейкоцитов в поле зрения микроскопа.
Микроскопия мазка из уретры позволяет диагностировать воспалительный процесс в мочеиспускательном канале, оценить количество и вид эпителиальных клеток, а также определить патогенные микроорганизмы (гонококки и трихомонады).
При наличии патологических изменений и отклонений от нормальных значений мужчине назначаются дополнительные методы лабораторной диагностики (чаще ПЦР, реже бакпосев).
7. Мазок из уретры в диагностике ИППП
7.1. Гонорея
Возбудители гонореи – Neisseria gonorrhoeae (гонококки Нейссера), бобовидные кокки, расположенные попарно, вогнутыми сторонами друг к другу.
Гонококки выявляются при:
- Микроскопии окрашенного препарата (окраска по Граму, окраска метиленовым синим). Результат может быть положительным (обнаружены) или отрицательным (не обнаружены).
- ПЦР. Результат ПЦР может быть положительным или отрицательным.
- Бакпосеве (посев на шоколадный агар). Метод используется для постановки диагноза у детей вне зависимости от результатов микроскопии, при выявлении грамотрицательных диплококков в мазке и отсутствии клинических проявлений.
Гонококковый уретрит подтверждается при следующих результатах:
- 1 Отсутствие/снижение уровня нормальной микрофлоры.
- 2 Повышение числа полиморфноядерных, не разрушенных лейкоцитов (более 4-5).
- 3 Выявление внутриклеточных диплококков (располагаются внутри фагоцитов).
- 4 Выявление внеклеточных диплококков.
7.2. Трихомониаз
Возбудитель – влагалищная трихомонада, Trichomonas vaginalis, простейшее. Для обнаружения трихомонад необходимо исследовать свежесобранный материал из уретры.
Для подтверждения трихомониаза у мужчин используются:
7.3. Хламидиоз
Хламидии трахоматис плохо видны в обычный микроскоп, поэтому материал, полученный при соскобе из уретры, исследуется методом ПЦР. Информативность и достоверность такого анализа при правильной подготовке (см. выше) очень высоки.
При хламидиозе и хламидийном уретрите возможны следующие результаты:
- 1 При изучении простого мазка в микроскоп выявляется увеличение количества лейкоцитов (4 и более в поле зрения).
- 2 Количество эпителиальных клеток может быть увеличено или в пределах нормы.
- 3 При ПЦР - ДНК хламидий трахоматис обнаружены.
7.4. Генитальный герпес
Исследование на генитальный герпес проводится в условиях специализированной лаборатории. Микроскопия с применением обычных методов окрашивания препаратов не применима ввиду низкой чувствительности и специфичности. Основные методы диагностики – иммунолюминесцентный (РИФ), молекулярно-генетический (ПЦР) методы.
7.5. Папилломавирусная инфекция
В лабораторной диагностике ВПЧ применяют исключительно молекулярно-биологические методы (ПЦР). Микроскопия препаратов, окрашенных по Папаниколау, характеризуется низкой чувствительностью.
Характерные цитологические признаки ВПЧ: наличие койлоцитов (клетки с неоднородными гиперхромными ядрами, перинуклеарно определяется более светлый ободок цитоплазмы), потеря ядер. Описанные морфологические изменения клеток должны быть подтверждены молекулярно-биологическими методами (ПЦР).
8. Неспецифический уретрит
Если у мужчины по результатам микроскопии наблюдается воспалительный процесс, но возбудители ИППП (гонококки, хламидии, микоплазмы, уреаплазмы, трихомонады и др.) не обнаружены, то говорят о неспецифическом уретрите.
В основе развития данной формы уретрита лежат факультативные и анаэробные бактерии (стафилококки, стрептококки, Enterobacteriae), гарднереллы, грибки кандиды.
Диагноз неспецифического уретрита – диагноз исключения, который ставится после отрицательных результатов на половые инфекции как у пациента, так и у его полового партнера - женщины.
- 1 Более 4-5 лейкоцитов в поле зрения микроскопа (увеличение ×1000), в не менее, чем 5 полях зрения.
- 2 При хроническом неспецифическом уретрите в мазке на флору определяются преимущественно лимфоциты.
9. Что делать после получения результатов?
Нередко пациенты с симптомами ИППП используют в качестве основного источника информации Рунет, находят платные лаборатории, в которых можно пройти обследование без направления врача.
Читайте также:

