История болезни бактериальный кератит
Обновлено: 24.04.2024
Факторы риска бактериального кератита представлены на слайде.
С травмой связывают четверть всех бактериальных кератитов. Существенно (до 19–42%. ) возросла роль контактной коррекции как фактора риска данной патологии. Причем оставление линз на ночь повышает риск гнойной язвы роговицы в 5 раз. Возросла роль синдрома сухого глаза как фактора риска язвы роговицы.
Возбудители бактериальных кератитов.
Наиболее частыми (более 80% всех случаев) возбудителями бактериальных язв роговицы являются: Staphylococcus, Streptococcus, Pneumococcus, Pseudomonas aeruginosa, реже встречаются Escherichia coli, Neisseria, Proteus vulgaris, Moraxella. В единичных случаях диагностируются кератиты, вызываемые Nocardia. Самой тяжелой и ургентной является синегнойная инфекция.
Средства антибактериальной терапии
Современные тенденции антибактериальной терапии:
• внедрение новых антибиотиков, например, хинолонового ряда;
• интенсификация применения препаратов, обеспечивающая максимальную активность в очаге инфекции:
1) методы форсированного введения;
2) увеличенная в 3–5 раз концентрация препарата;
3) глазные лекарственные формы пролонгированного действия (глазные лекарственные пленки, роговичные колпачки);
• комплексные препараты, например Колбиоцин, включающий 3 антибиотика: тетрациклин, хлорамфеникол, колистин;
• препараты сочетанного действия: Декса-Гентамицин (дексаметазон + гентамицин).
Рассмотрим некоторые препараты, представляющие наибольший практический интерес.
Пиклоксидин 0,05% глазные капли (Витабакт) – антисептик с широким антибактериальным спектром действия и очень хорошей переносимостью.
Ломефлоксацин 0,3% (Окацин i ) – относится к группе дифторхинолов из класса хинолонов. Высокочувствительными к антибиотику являются грамположительные бактерии (Staphylococcus epidermidis, saprophyticus); грамотрицательные (Pseudomonas aeruginosa, Neisseria spp., Enterobacter cloaca, Escherichia coli, Haemophilus Influenzae, Klebsiella pneumoniae, Moraxella catarrhalis, Proteus mirаbilis) и другие микроорганизмы (Clamydia trachomatis). Из хинолоновых антибиотиков второго поколения ломефлоксацин вошел в офтальмологическую практику позднее на несколько лет, поэтому число резистентных к нему возбудителей примерно в 2 раза меньше, чем к первым хинолоновым антибиотикам – офлоксацину, ципрофлоксацину и норфлоксацину.
Левофлоксацин (таваник) − хинолоновый антибиотик третьего поколения, обладет широким спектром антимикробного действия. По сравнению с офлоксацином проявляет более высокую активность в отношении S. aureus, S. pnеumoniae, Streptococcus, активен также в отношении Pseudomonas aeruginоsa, Chlamydia. Применяется в таблетках (250 мг, 500 мг) в лечении бактериальной и хламидийной инфекции глаз.
Из хинолоновых антибиотиков четвертого поколения исследуются глазные капли 0,5% моксифлоксацина (Viganax), 0,3% гатифлоксацина (Zimar), 0,5% тровафлоксацина.
Колбиоцин – антибактериальный препарат, содержащий хлорамфеникол, колистин, ролитетрациклин. Обладает, пожалуй, самым широким спектром антибактериальной активности в отношении грамположительных и грамотрицательных бактерий (в том числе Pseudomonas aeruginosa), спирохет, хламидий, микоплазм, риккетсий, некоторых грибов.
Вирусный кератит – воспалительное поражение роговицы глаза, вызванное вирусной инфекцией. Вирусный кератит проявляется пузырьковыми высыпаниями, отеком и покраснением глаза, роговичным синдромом, изъязвлением и помутнением роговицы, снижением зрения, невралгическими болями. С целью диагностики вирусного кератита проводят биомикроскопию, конфокальную и эндотелиальную микроскопию, пахиметрию и кератометрию, проверку остроты зрения, определение чувствительности роговицы, культуральное, ПЦР, ИФА исследования. Для лечения вирусного кератита назначают противовирусные, иммуномодулирующие, антибактериальные средства, анальгетики, НПВС, антиоксиданты, витамины, физиотерапию; при необходимости выполняют соскабливание пораженного эпителия или кератопластику.
Общие сведения
Вирусный кератит является одним из проявлений общей вирусной инфекции; чаще поражает детей и людей молодого возраста. Воспалительный процесс при вирусном кератите может быть поверхностным (затрагивать только эпителий и верхние слои стромы) или глубоким (захватывать всю строму). Вирусный кератит сопровождается уменьшением прозрачности роговицы и понижением остроты зрения, может осложняться развитием некроза роговицы, абсцессов и изъязвлений.

Классификация вирусных кератитов
Воспаление роговой оболочки глаза чаще развивается и тяжелее протекает при ее поражении вирусами простого (ВПГ) и опоясывающего герпеса, относящимися к фильтрующим нейродермотропным вирусам.
Выделяют несколько видов вирусного кератита герпетической природы: первичный (первичное инфицирование) и постпервичный (активация латентного вируса). Герпетическая инфекция длительный период может находиться в неактивном состоянии, ее резервуаром является эпителий конъюнктивы и ганглий тройничного нерва.
По вариантам клинического течения в офтальмологии различают вирусный кератит точечный, везикулезный, древовидный, метагерпетический, дисковидный и диффузный кератоувеит.
Причины вирусного кератита
Причиной вирусного кератита является заражение аденовирусной, герпетической инфекцией, вирусами ветряной оспы, кори, эпидемического паротита. Развитию вирусного кератита может способствовать отсутствие своевременной терапии аденовирусного конъюнктивита.
Предрасполагающими факторами возникновения вирусного кератита являются повышение проницаемости или нарушение целостности роговицы глаза, ослабление общего и местного иммунитета, частые эмоциональные стрессы, переохлаждение организма.
Герпетический кератит может быть спровоцирован другими ОРВИ и гриппом, способствующими снижению иммунной защиты и активации возбудителя латентной инфекции.
Симптомы вирусного кератита
Для вирусного кератита характерно длительное течение заболевания с частыми рецидивами; наличие пузырьковых высыпаний, инфильтратов неправильной или древовидной формы; снижение чувствительности роговицы; сопутствующая невралгия тройничного нерва.
Первичный герпесвирусный кератит проявляется остро; протекает с высыпаниями на губах, слизистых, крыльях носа, веках. При этом отмечаются светобоязнь, слезотечение, покраснение глаз, болевые ощущения, отек и помутнение роговицы, развитие вторичной инфекции, лимфаденопатия. При вскрытии пузырьков развиваются эрозии и язвочки.
Послепервичный герпесвирусный кератит наблюдается у детей, ранее переболевших ветряной оспой, и у взрослых на фоне ослабления иммунитета. Течение заболевания – подострое, продолжительность – 2-3 недели. Выделения из глаза - незначительные, серозно-слизистые, роговичный синдром слабо выраженный. С каждым последующим обострением вирусного кератита продолжительность заболевания увеличивается, развивается более глубокое поражение роговицы и более резкое снижение зрения.
Точечный вирусный кератит протекает без выраженной клиники, характеризуется точечными помутнениями роговицы. При везикулезном вирусном кератите на роговице наблюдаются мелкие, полупрозрачные пузырьки, которые довольно быстро лопаются с образованием язвочек.
При древовидном вирусном кератите наблюдаются мелкие инфильтраты в эпителии и передних слоях стромы; на месте изъязвленных и слившихся вместе герпетических пузырьков отмечаются характерные серые линии в виде ветвей дерева, идущие по ходу поверхностных роговичных нервов. Древовидный кератит протекает вяло, но упорно, обычно сопровождается развитием поверхностной язвы размером 1-1,5 мм и невралгическими болями.
Метагерпетический кератит характеризуется длительным течением с тяжелым поражением стромы роговицы, выраженным роговичным синдромом, образованием глубоких воспалительных инфильтратов и массивных эрозий. Роговица разбухает и приобретает серо-мутный оттенок; после затухания остроты процесса на ней остается грубое помутнение, значительно нарушающее зрение, возможна перфорация. Метагерпетический вирусный кератит сочетается с передним увеитом (иридоциклитом), отеком сетчатки.
Для дисковидного вирусного кератита типично образование в центральной зоне роговицы серовато-белого очага в виде диска, сопровождающееся выраженным отеком и воспалением роговицы, конъюнктивы и век, повышением внутриглазного давления, значительным снижением чувствительности роговицы. Дисковидный кератит может продолжаться от нескольких месяцев до года, его исход – глубокое помутнение роговицы и резкое понижение остроты зрения.
Нейрогенный кератит возникает при поражении первой ветви тройничного нерва и обычно сопровождается герпетическими высыпаниями и сильными невралгическими болями по ходу его разветвления, иногда - склеритом, невритом зрительного нерва или параличом глазных мышц, развитием вторичной глаукомы.
Диагностика вирусного кератита
Диагностика вирусного кератита основывается на изучении симптомов и особенностей течения заболевания, его связи с перенесенной вирусной инфекцией; данных наружного осмотра, визометрии, лабораторных и инструментальных исследований.
Оценить состояние роговицы помогает проведение биомикроскопии глаза, конфокальной и эндотелиальной микроскопии роговицы, пахиметрии и кератометрии, определение чувствительности роговицы. Для обнаружения эрозий и язв роговицы выполняется флюоресцеиновая инстилляционная проба.
Выявление и идентификация возбудителя вирусного кератита проводится при помощи культурального исследования, ПЦР мазка с конъюнктивы и роговицы. Титр вирусоспецифических антител в сыворотке крови определяют методом ИФА. Вирусный кератит дифференцируют с другими видами кератита: грибковым и бактериальным кератитом.
Лечение вирусного кератита
Лечение вирусного кератита проводится комплексно; терапия направлена на подавление вирусной инфекции, стимуляцию местного и общего иммунитета, регенеративного потенциала роговицы.
В рамках этиотропной терапии вирусного кератита назначают инсталляции противовирусных препаратов (интерферона, ацикловира, дезоксирибонуклеазы) и индукторов интерферона, закладывание теброфеновой, бонафторовой и оксалиновой мазей. При тяжелом вирусном кератите также показан пероральный прием больших доз противовирусных средств (ацикловира). Для коррекции иммунного статуса применяются левамизол, экстракты вилочковой железы, внутримышечные инъекции неспецифического гамма-глобулина.
С целью профилактики вторичной инфекции при вирусном кератите местно могут быть назначены растворы антисептиков (сульфацетамид), антибактериальные мази (тетрациклиновая или эритромициновая).
В курсе лечения вирусного кератита используют обезболивающие (новокаин, анальгин), антигистаминные препараты (хлоропирамин, дифенгидрамин), НПВС (фенилбутазон, индометацин), ингибиторы ферментов протеолиза (апротинин), мидриатики (атропин, циклопентолат), антиоксиданты (витамин E, метилэтилпиридинол), витамины (A, С, PP, группы B).
При герпетических язвах проводят криоаппликацию, лазерную коагуляцию; для улучшения кровоснабжения и трофики роговицы - диатермию, диадинамические токи, лекарственный электрофорез, стимуляцию регенерации гелий-неоновым лазером. Кортикостероиды при вирусном кератите могут применяться только в очень малых дозах в виде капель при полной эпителизации роговицы в регрессивном периоде заболевания.
В случае отсутствия результатов медикаментозного лечения вирусного кератита и прогрессирования изъязвления роговицы показано хирургическое вмешательство: при поверхностных формах – соскабливание пораженного эпителия, при глубоких формах - послойная или сквозная кератопластика с последующей реабилитационной и противорецидивной терапией.
При частых обострениях вирусного кератита (офтальмогерпеса) необходима вакцинация противогерпетической вакциной.
Прогноз и профилактика вирусного кератита
Глубокие вирусные кератиты, протекающие с изъязвлением роговицы, приводят к стойкому интенсивному помутнению роговой оболочки глаза, резко снижающему остроту зрения.
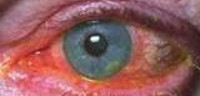
Бактериальный кератит – острое воспаление роговой оболочки глаза бактериального генеза. Клинически проявляется острой болью в глазу, отеком, корнеальным синдромом, выраженной воспалительной инъекцией глазного яблока, наличием слизисто-гнойных выделений, помутнения роговицы, поверхностных или глубоких изъязвлений. Диагностика бактериального кератита включает биометрию глаза, микробиологическое исследование мазка с роговицы, конфокальную и эндотелиальную микроскопию, пахиметрию, кератометрию, кератотопографию, определение чувствительности роговицы. Первоочередным в лечении бактериального кератита является местная и системная антибиотикотерапия, дополненная применением кератопротекторов, эпителизирующих средств, мидриатиков, при осложнениях - хирургическим вмешательством.

Общие сведения
Бактериальный кератит является самым распространенным заболеванием роговицы глаза. Различают первичные и вторичные, эндогенные и экзогенные, поверхностные и глубокие бактериальные кератиты. При микробном поражении роговой оболочки, помимо отека и гнойной инфильтрации, в ней отмечается усиленная васкуляризация, образование стромального абсцесса, эрозирование и изъязвление с возможным некрозом ткани.
Бактериальный кератит относится к серьезным проблемам практической офтальмологии, так как в большинстве случаев является причиной временной нетрудоспособности, а в дальнейшем может привести к снижению остроты зрения и слепоте.

Причины
Условиями для развития бактериального кератита являются наличие патогенной микрофлоры на поверхности роговицы и нарушение целостности ее эпителиального слоя. Более 80% случаев бактериальные кератиты вызываются золотистым стафилококком, стрептококком, пневмококком, синегнойной палочкой. Реже возбудителями кератита являются кишечная палочка, протей, грамотрицательные диплококки (возбудители гонореи, менингита).
Среди экзогенных факторов риска бактериального кератита выделяют ее травматические повреждения (в т. ч. при ожогах, попадании инородных тел, оперативных вмешательствах), нерациональное применение лекарственных средств в лечении герпетических кератитов и дистрофий роговицы, ношение контактных линз и неправильное их хранение.
Развитию бактериального кератита могут способствовать эндогенные факторы, к которым относятся наличие у пациента глазной патологии (лагофтальма, синдрома сухого глаза, трихиаза, дистрофии роговицы, нейротрофической кератопатии, блефарита, конъюктивита, ячменя), очагов хронической инфекции (синусит, кариозные зубы), состояния иммунодефицита и сахарного диабета.
Симптомы бактериального кератита
Начало бактериального кератита острое: заболевание манифестирует с резкой боли в глазу, выраженного корнеального синдрома (слезотечения, фотофобии, блефароспазма). Отмечается перикорнеальная или смешанная воспалительная инъекция глазного яблока, вызванная расширением поверхностных и глубоких сосудов; развитие различных по форме, величине и глубине расположения инфильтратов желтоватого или ржавого оттенка. Наблюдаются слизисто-гнойные выделения из глаз, нарушается прозрачность и блеск роговицы - она приобретает матовый оттенок, ее поверхность изъязвляется, ухудшается зрение. Бактериальный кератит имеет склонность к быстрому прогрессированию.
Бактериальный кератит, вызванной синегнойной палочкой, протекает особенно тяжело, воспаление обычно распространяется на внутренние оболочки и вызывает развитие тяжелого ургентного состояния.
При гонобленнорее кератит проявляется гноетечением, помутнением эпителия, образованием гнойной язвы беловатого цвета, распространяющейся по поверхности и в глубину роговицы.
В случае дифтерийного кератита на роговице обнаруживаются поверхностные и глубокие язвы грязно-желтого цвета, покрытые пленкой, при снятии которой видна кровоточащая поверхность.
Диагностика бактериального кератита
Диагностика бактериального кератита не вызывает затруднений. Она начинается с консультации офтальмолога, включающей изучение данных анамнеза и жалоб пациента, осмотра структур глаза для выявления типичной клинической картины, назначения необходимых диагностических исследований.
Проведение биометрии глаза при бактериальном кератите позволяет обнаружить патологические воспалительные изменения различных слоев роговицы: изъязвления эпителия, инфильтраты, гнойное стромальное воспаление, отек тканей, усиление реакции передней камеры глаза (с гипопионом или без него), слизисто-гнойный экссудат и др.
Для исследования роговой оболочки также проводят конфокальную и эндотелиальную микроскопию роговицы, пахиметрию (измерение толщины роговицы), кератометрию (определение параметров роговицы), кератотопографию (выявление роговичного искажения), определение чувствительности роговицы (альгезиметрия роговицы).
Лабораторная диагностика бактериального кератита включает микроскопическое и бактериологическое исследование мазка с конъюнктивы и роговицы (с инфильтрата, краев и дна язвы). Посев мазка на соответствующие среды позволяет определить возбудителя бактериального кератита и его чувствительность к антибиотикам.
Дифференциальную диагностику проводят между различными видами кератитов: бактериальным, герпесвирусным и грибковым.
Лечение бактериального кератита
В связи с угрозой быстрого прогрессирования бактериального кератита его лечение проводят в условиях стационара под постоянным врачебным контролем. Благоприятный исход заболевания зависит от своевременности диагностики и назначенного лечения.
В основе лечения бактериального кератита лежит антибактериальная терапия. Назначают инстилляции глазных капель, содержащих антибиотики широкого спектра действия (аминогликозиды, фторхинолоны, цефалоспорины). В тяжелых случаях бактериального кератита рекомендуется инъекционное (под конъюнктиву) и парабульбарное (под глазное яблоко) введение антибиотиков, а также прием их внутрь. Возможно также местное применение антисептиков (раствора сульфацетамида), нестероидных противовоспалительных препаратов, глюкокортикоидов (дексаметазона, бетаметазона).
Лечение бактериального кератита при гонобленнорее проводится совместно с венерологом. Дифтерийный кератит лечат в инфекционном стационаре: помимо антибиотикотерапии, обязательно вводят противодифтерийную сыворотку внутримышечно, а также закапывают в глаза.
Для предупреждения иридоциклита и спаечного процесса внутри глаза назначают средства, расширяющие зрачок (мидриатики). В период рассасывания воспалительных инфильтратов назначают кератопротекторные и эпителизирующие средства (р-р хинина гидрохлорида, гемодиализаты крови молочных телят); дополнительно, местно и внутрь - антигистаминные препараты, иммунокорректоры, витамины.
При прогрессировании язвы роговицы выполняют электрокоагуляцию, криокоагуляцию или диатермокоагуляцию краев язвы, туширование язвы раствором йода или бриллиантовым зеленым.
Даже при своевременной и эффективной терапии исходом бактериального кератита обычно является бельмо (помутнение роговицы в виде белого пятна), возникающее вследствие развития рубцовой ткани и васкуляризации поврежденного участка роговой оболочки. В качестве хирургического лечения бельма и восстановления зрительной функции показана эксимерлазерная процедура при поверхностных рубцах роговицы. Метод фототерапевтической коррекции роговицы (ФТК) позволяет устранить или значительно уменьшить поверхностные помутнения и рубцы роговицы. При необходимости выполняют кератопластику.
Прогноз и профилактика бактериального кератита
Прогноз бактериального кератита всегда серьезный и для зрения, и для сохранения глаза.
При переходе воспаления на другие оболочки глазного яблока (склеру, радужку, цилиарное тело) развивается кератосклерит, кератоиридоциклит, кератоувеит, а также происходит скопление гноя в нижней части передней камеры (гипопион).
Из-за неравномерного заживления стромы возможным последствием бактериального кератита может быть неправильный астигматизм, требующий в дальнейшем ношения специальных линз или проведения ФТК.
Наибольшую опасность при неблагоприятном течении бактериального кератита представляет перфорация роговицы, способная перерасти в гнойный эндофтальмит и панофтальмит (воспаление всех тканей глаза), привести к симпатической офтальмии, субатрофии (сморщиванию) глазного яблока вплоть до полной потери зрения или даже глаза.
Профилактика бактериального кератита заключается в защите ткани глаза от травм, ожогов, попадания инородных тел, токсических веществ; использовании специальных защитных очков при строительно-ремонтных работах; тщательном соблюдении правил гигиены при ношении контактных линз. При начавшемся бактериальном кератите очень важно строго выполнять назначения и рекомендации врача чтобы не допустить развития язвы роговицы и ее осложнений.
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Домашний адрес: Рязанская обл, р.п. Шилово, ул. Стройкова д.11, кв.17.
Дата поступления: 13.11.2007г.
Жалобы больного:
При поступлении больная жаловалась на боль в правом глазу, покраснение, снижение зрения на правом глазу, слезотечение.
Anamnesis morbi:
Считает себя больной с 4 октября 2007 года, когда пошла в лес за грибами и случайно травмировала глаз веткой. Появилось покраснение, слезотечение, боль. 8.10.2007 с этими жалобами она обратилась к окулисту по месту жительства, откуда была направлена в поликлинику больницы им. Семашко, и с диагнозом ссадина роговицы, травматический кератит правого глаза госпитализирована в 4-е глазное отделение. По улучшению состояния 17.10.2007 была выписана. Ухудшение состояния 11.11.2007г, когда вновь появились все выше перечисленные жалобы. Обратилась в поликлинику больницы им. Семашко, по экстренным показаниям госпитализирована в 3-е глазное отделение для проведения курса консервативной терапии.
Anamnesis vitae:
Родилась в р.п. Шилово от здоровых родителей вторым ребёнком в семье. В развитии от своих сверстников не отставала.
Жилищные условия удовлетворительные. Помещение сухое, тёплое, светлое, чистое. Питание нормальное, регулярное.
Трудовой анамнез. Работать начала с 19 лет.
Вредные привычки. Не курит, алкогольные напитки не употребляет.
Перенесённые заболевания: детские инфекции, ОРВИ, пневмония, хронический бронхит, ИБС.
Аллергологический анамнез. Аллергические реакции на приём лекарственных препаратов, пищевых продуктов, пыльцу растений, шерсть животных отрицает.
Наследственность не отягощена.
Status praesens:
Общее состояние удовлетворительное. Положение активное. Сознание ясное. Лицо спокойное. Рост 156 см. Вес 57 кг. Телосложение пропорциональное. Конституция гиперстеническая. Температура тела в момент курации 36,6 о С. Кожные покровы. Обычной окраски. Эластичность кожи обычная. Высыпаний на коже нет. Видимых опухолей нет. Оволосение по женскому типу, равномерное. Видимые слизистые бледно-розовые, влажные. Высыпания на слизистых оболочках отсутствуют. Подкожная клетчатка развита умеренно. Лимфатическая система: подмышечные и паховые лимфоузлы при пальпации округлые, мягкие, эластичные, подвижные, гладкие, безболезненные, величиной с горошину, не спаяны между собой и с окружающими тканями. Кожа над пальпируемыми лимфоузлами без изменений. Подключичные, затылочные, локтевые, бедренные, подколенные лимфоузлы не пальпируются. Мышцы развиты равномерно, болезненности при пальпации нет. Кости. Патологии скелета не обнаружено, форма костей черепа, позвоночника, конечностей не изменена. Суставы. Болей в суставах нет. Конфигурация суставов не изменена, признаков воспалительного процесса нет. Активные и пассивные движения свободные, в полном объеме, безболезненные.
Система органов дыхания. Дыхание через нос свободное. Выделений из носа нет. При осмотр грудной клетки: форма грудной клетки нормальная, симметрична. Ширина межрёберных промежутков и направление рёбер не изменены. Тип дыхания-грудное, дыхательные движения симметричны. ЧДД 23 в минуту. Дыхание ритмичное, поверхностное.
Пальпация грудной клетки. Болезненности и деформации при ориентировочной пальпации грудной клетки не выявлено. Резистентность грудной клетки обычная, симметричная. Голосовое дрожание неизменённое, равномерное над всеми легочными полями. Перкуссия грудной клетки. При сравнительной перкуссии определяется легочный звук над всеми легочными полями.
Читайте также:

