История болезни кошки с инфекцией
Обновлено: 18.04.2024
Калицивирусная инфекция кошек — вирусная остро протекающая, высококонтагиозная инфекционная болезнь кошек, характеризующаяся лихорадкой,поражением верхних дыхательных путей и образованием язв на языке, мягком и твердом небе, губах и средней щели ноздрей, а также развитием пневмонии.
Эпизоотологические данные. Кальцивироз распространен повсеместно, обладает способностью заражать всех кошачьих, вне зависимости от породы и возраста. При этом наиболее чувствительными к данному заболеванию являются котята и кошки до 2 лет. Болезнь чаще протекает в холодное время года, чему способствует и снижение естественной резистентности организма. Кальцивирусы сами по себе слабовирулентны из-за чего болезнь протекает у кошек латентно (скрыто), однако если произойдет наслоение других микроорганизмов (бактерий, вирусов, микоплазм) то это может привести к гибели более 80% кошек. Если имеет место групповое содержание кошек то болезнь может быстро распространиться и носить характер постоянных эпизоотических вспышек.
Больные кошки и кошки-вирусносители выделяют возбудителя во внешнею среду с истечениями из ротовой и носовой полости, со слезными секретами, фекалиями и мочой в течение нескольких месяцев.
Заражение кошек происходит:
- алиментарным путем;
- при непосредственном контакте;
- аэрогенно;
- через кожу и предметы ухода.
Патогенез. Вирус кальцивирусной инфекции попав в организм кошки начинает активно размножаться на слизистых оболочках ротовой полости, образуя в начале гладкие полусферические, четко ограниченные пузырьки, которые имеют диаметр 0,5-1мм. При внимательном осмотре ротовой полости эти пузырьки мы обнаруживаем в первую очередь на верхней и боковых поверхностях языка, в области твердого неба. Данные пузырьки в дальнейшем появляются за пределами ротовой полости-на наружных частях ноздрей. Спустя некоторое время пузырьки начинают лопаться, на их месте появляются эрозии, которые в дальнейшем имеют склонность к углублению и изъязвлению. В дальнейшем, в течение последующих двух недель слизистая оболочка на месте образовавшихся эрозий подвергается регенерации. Наиболее активно вирус калицивироза размножается в подчелюстных лимфоузлах, эпителиальных клетках крипт миндалин, вызывая при этом своим патогенным действием дистрофию и их некроз. В криптах миндалин вирус находится в течение нескольких недель, даже после клинического выздоровления кошки, обуславливая длительное вирусносительство. Некоторые штаммы вируса обладают способностью проникать в легкие кошки, где в легочных альвеоцитах, активно размножаются, вызывая их некроз и в конечном итоге развитие пневмонии.
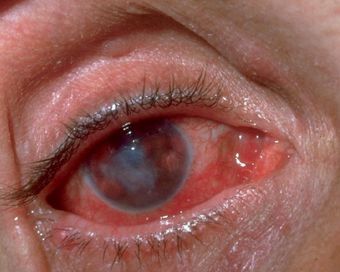
Клинические признаки: Инкубационный (скрытый) период в зависимости от вирулентности вируса и резистентности организма кошки длится от 2 до 10 дней, доходя в отдельных случаях до 3недель. Болезнь начинается обычно с лихорадки, при которой температура 40-40,5 градусов держится у кошки в течение 3-4дней. У кошки появляется чихание, кашель из носа и глаз отмечаем серозные истечения, угнетение и отказ от корма. При осмотре ротовой полости на слизистых оболочках языка, мягком и твердом небе, губах и средней щели ноздрей выявляем в зависимости от того когда владельцы животного обратились за помощь –четко отграниченные пузырьки, в диаметре 0,5-1мм или же находим и язвочки. Иногда ветврач имеет дело при осмотре такой кошки только с одиним симптомом — изъязвления в полости рта, которые являются для ветспециалиста характерным признаком кальцевирусной инфекции. Иногда язвы на языке и твердом небе могут появится одновременно с выделениями из носа и глаз. С появлением в ротовой полости язв у кошки появляется обильное слюнотечение. Если владельцы кошки за ветеринарной помощью обращаются в более поздние сроки от начала болезни, то иногда приходится диагносцировть у такого животного трахеит, бронхит и даже пневмонию. Болезнь длится 1-4 недели. Летальность при данной болезни доходит до 30%. У котят калицивироз вызывает развитие первичных вирусных пневмоний, сопровождающихся депрессией, одышкой, при аускультации в области легких хрипы, и звук крепитации. Такая форма болезни у котят обычно заканчивается смертью, которой предшествует угнетение, рвота и понос.
У заболевших котят в возрасте 1,5-6месяцев симптомы болезни часто носят неспецифический характер: вялость, угнетение, понос, рвота, учащенное дыхание, при клиническом обследование выявляем пневмонию, ларингиты, трахеит. При исследовании крови-анемию и похожи на вирусный энтерит (панлейкемия кошек). В отличие от вирусного энтерита при кальцевирусной инфекции мы всегда у котят диагностируем язвенный глоссит. У котят в возрасте 12-14 недель болезнь может проявляться поражением головного мозга и сопровождается нервными симптомами (судороги). Смерть котенка наступает через несколько дней. Данная картина болезни наблюдается у котят в возрасте 1-4мес, когда у них заканчивается коллостральный иммунитет переданный матерью.
Отдельные штаммы вируса вызывают у кошек пирексию и хромоту на фоне оральных и респираторных симптомов.
Патологоанатомические изменения. При вскрытии павших кошек находим описанные выше клинические признаки поражения на слизистой оболочке ротовой полости, при вскрытие легких – интерстициальную пневмонию.
Дифференциальный диагноз. Исключаем инфекционный ринотрахеит (герпесвирусная инфекция). При инфекционном ринотрахеите отмечаем более сильное слюнотечение, общее недомогание, чихание, выделения из глаз и носа, наличие кератита, но в тоже время отсутствует хромота. Проводится дифференциальная диагностика с хламидиозом и стоматитами различной этиологии.
Лечение. Больную кошку необходимо изолировать. Ввиду отсутствия в настоящее время противовирусных препаратов лечение больных кошек должно быть направлено на улучшение условий содержания, владельцы должны обеспечить своих питомцев полноценными кормами мягкой консистенции. Лечение состоит из использования средств симптоматической терапии, а также должно быть направлено направлено на профилактику и лечение вторичных воспалительных процессов обусловленных секундарной инфекцией в верхних дыхательных путях, легких, в ротовой полости, желудке и кишечнике.
Профилактика строится на соблюдение владельцами животных общих мер борьбы со всеми инфекционными заболеваниями- полноценное кормление, соблюдение ветеринарно- санитарных правил содержания кошек, своевременное проведение дегельминтизации, борьба с эктопаразитами, исключение контакта с бродячими кошками. В качестве средств специфической профилактики проводится вакцинация. Сейчас для профилактики кальцевирусной инфекции приеняются следующие вакцины: Мультифен -3 (против панлейкопении, ринотрахеита, кальцевирусной инфекции кошек).
Калицивирусная инфекция (калицивироз) кошек: эпизоотологические данные, возбудитель, этиология. Клинические признаки и патологоанатомические изменения. Дифференциальная диагностика, способы лечения и вакцинопрофилактика. Основные правила вакцинации.
| Рубрика | Сельское, лесное хозяйство и землепользование |
| Вид | курсовая работа |
| Язык | русский |
| Дата добавления | 16.02.2015 |
| Размер файла | 69,0 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
МИНИСТЕРСТВО СЕЛЬСКОГО ХОЗЯЙСТВА
ФГБОУ САНКТ-ПЕТЕРБУРГСКАЯ ГОСУДАРСТВЕННАЯ АКАДЕМИЯ ВЕТЕРИНАРНОЙ МЕДИЦИНЫ
Курсовая работа на тему:
“Калицивироз кошек. Клинический случай”
Выполнил студент 5 курса 10 группы
Кулаков Богдан Александрович
Санкт-Петербург 2015 год
1. Обзор литературы
2. Обоснование темы
3. Эпизоотологическое обследование клиники
4. Ветеринарно-санитарная характеристика клиники
5. Характеристика эпизоотологической ситуации
6. Организация и проведение вакцинации, мер профилактики и борьбы с калицивирусной инфекцией кошек
Список использованной литературы
Различные инфекции среди кошек достаточно широко распространены: владельцы кошек прививают кошек гораздо реже, чем собак. Поэтому проблема лечения и профилактики вирусных инфекций кошек актуальна. Почти 90% всех респираторных инфекций у кошек вызывают вирусы, относящиеся к двум семействам: ДНК-содержащим герпесвирусы и РНК-содержащим калицивирусы.
Калицивирусы вызывают калицивирусную инфекцию (калицивироз) кошек. Этот вирус встречается по всему миру, и традиционно он выделялся приблизительно в 40% случаев заболевания. Однако с недавних пор калицивироз стал выделяться чаще. Это может быть объяснено отчасти антигенным многообразием, наблюдающимся среди культур вируса калицивирусной инфекции кошек, а также относительной эффективностью двух вакцин. Калицивироз кошек -- контагиозная остропротекающая болезнь, сопровождающаяся лихорадкой и поражением верхних дыхательных путей. Возбудитель -- РНК-содержащий вирус семейства Caliciviridae. Установлено более 20 серотипов возбудителя. Несмотря на серологическое родство между штаммами существуют значительные различия в их патогенности.
Источником возбудителя инфекции служат больные животные и вирусоносители, которые выделяют возбудитель в течение нескольких месяцев. Вирус передается от больного животного посредством вируссодержащих назальных, ротовых и слезных секретов, фекалий и мочи, контаминированных предметов ухода за больными животными. В организм вирус проникает алиментарно (с кормом и водой) или назальным путем и размножается в слизистой оболочке трахеи и конъюнктивы.
Калицивирусы кошек обычно слабовирулентны, и болезнь нередко протекает латентно. Однако в сочетании с другими агентами бактериальной, вирусной и микоплазмозной природы калицивирусная инфекция может вызывать гибель кошек до 86%. У переболевших животных на некоторое время снижаются продуктивность, экстерьерные показатели, а это имеет значение на выставках и при разведении породистых кошек, поэтому экономические потери довольно высоки.
В общем, вирус -- высококонтагиозен и играет важную роль в тех ситуациях, когда кошек собирают вместе, например, для размножения, питания или показа на выставке. Надо заметить, что, по респираторным заболеваниям кошек была проделана относительно малая работа по сравнению с другими видами животных, и это говорит о том, что открывается большое поле деятельности для врачей ветеринарной медицины, поэтому рассмотрение вопроса о профилактике и лечении калицивирусной инфекции кошек актуально.
1. Обзор литературы
Калицивирусная инфекция (калицивироз) кошек - (англ. -- Feline calicivirus disease; калицивироз, ринотрахеит-калицивироз) -- остро протекающая высококонтагиозная болезнь кошек, сопровождающаяся лихорадкой, с преимущественным поражением респираторных органов и ротовой полости и образованием язвы на языке, мягком и твердом нёбе, губах и средней щели ноздрей, протекающая у молодых кошек остро, у взрослых - хронически (латентно).
Эпизоотологические данные. Вирус впервые выделил и описал Фостьер в 1957 году в США. Фостьер выделил вирус от кошек из пораженных легких и экспериментально доказал его инвазивные свойства. Калицивирусная инфекция распространена повсеместно.
Возбудитель (feline caliciviros) - РНК-содержащий небольшого размера (З0 . 40нм) калицивирус, кубической симметрии, без оболочек, относящийся к семейству Caliciviridae. Название получил из-за характерных чашевидных выемок (от "calices" (лат.) - "чашечка"). При серологическом исследовании выделено четыре антигенных штамма (более 20 серотипов), которые распространены по всему миру. Несмотря на серологическое родство между штаммами существуют значительные различия в их патогенности.
Диаметр вириона 45 нм, сердцевины - 20 нм, имеет 32 капсомера кубической симметрии. У калицивирусов кошек выявлено 7 эпитопов нейтрализации, 4 из которых располагаются на капсидном белке мол.м. ~67 кД. Полные вирионы и 156S частицы содержат основной капсидный белок, а также общие эпитопы нейтрализации. Как вирионы, так и 156S частицы индуцируют ВНА.
Вирус устойчив к эфиру, хлороформу, гуанидину, дезоксихолату натрия, гидроксибензил-бензимидазолу (НВВ), а также к рН 4 - 5, что отличает его от рино- и энтеровирусов; чувствителен к нагреванию - инактивируется при 50°С в течение 30 мин; MgS04 и MgCb не стабилизируют его. Некоторые штаммы чувствительны и к высоким рН, однако инактивируются растворами хлорной извести и хлорамина, формальдегидом.
Антигенная структура не изучена. У переболевших кошек обнаруживают ВНА. Штаммы калицивируса кошек в АГ отношении родственны. Они не имеют антигенного родства с пикорнавирусами человека, хотя по некоторым биологическим свойствам сходны с пикорнавирусами групп Коксаки и ECHO . ГАд свойства вируса не выявлены.
Вирус размножается в плазме культуры клеток почки и языка котенка, ЦПД в цитоплазме наступает через 24. 34 ч без образования внутриядерных включений. В первичных, перевиваемых и диплоидных культурах клеток Fc3Tg титр вируса достигает 10б-108 ТЦД50/мл. Он не размножается в культурах клеток почки КРС, в фибробластах КЭ и перевиваемых клетках HeLa. Особенности внутриклеточной репродукции изучены недостаточно. В культуре клеток эмбриона кошек вирус выявляется в цитоплазме пораженных клеток - связан с микрофибриллами цитоплазмы. В зараженных клетках характерно присутствие телец-включений. У беременных самок внутривлагалищное инстилляция вируса приводит к вагиниту и врождённой инфекции у котят, а внутривенное заражение - трансплацентарной инфекции и выкидышам. Однако различные штаммы вируса дифференцируют по их трофическому влиянию на ткани и по патогенности.
Этиология. Источником возбудителя инфекции служат больные животные и вирусоносители, которые выделяют возбудитель в течение нескольких месяцев. Переболевшие кошки приобретают иммунитет примерно на полгода, при этом в их крови обнаруживаются вируснейтрализующие антитела.
Размножение вируса происходит в тканях верхних дыхательных путей, ротовой полости. К вирусу наиболее чувствительны животные в возрасте от 2 месяцев до года, но котята-сосуны иногда обладают слабым иммунитетом, полученным от матери. Болезнь протекает чаще в виде энзоотии в холодное время года и периоды дождей. Для калицивироза характерна стационарность, которая базируется на продолжительном вирусоносительстве (см. таблица 1).
Заболевание поражает всех кошачьих. Больные кошки и вирусоносители могут выделять возбудитель с истечениями из ротовой и носовой полостей, со слезными секретами, фекалиями и мочой в течение нескольких месяцев. Факторами передачи возбудителя являются инфицирован инфицированные предметы ухода за котятами, остатками корма. Заражение происходит алиментарным путем, при непосредственном контакте, аэрогенно, через одежду и предметы ухода. Болезнь чаще проявляется в холодное время года. Наиболее восприимчив молодняк в возрасте от 1 мес. до 2 лет. Калицивирусы кошек слабовирулентны, и болезнь чаще протекает латентно, однако в сочетании с другими агентами (бактерии, вирусы, микоплазмы) калицивирусная инфекция может вызвать гибель более 86 % кошек. При групповом содержании болезнь может значительно распространяться и приобретать характер постоянных эпизоотических вспышек.
При поражении вирусом эпителия слизистой оболочки ротовой полости вначале на ней образуются гладкие полусферические, четко отграниченные пузырьки диаметром 5. 10 мм. Пузырьки появляются главным образом в области верхней и боковых поверхностей языка, на твердом нёбе по обе стороны от его средней линии, а также вне ротовой полости -- на наружных частях ноздрей. Пузырьки вскоре лопаются. На их месте образуются эрозии, которые могут углубляться и изъязвляться, что чаще отмечают на слизистой оболочке твердого нёба, особенно у кошек, питающихся сухим кормом. В течение 2 нед слизистая оболочка в местах эрозий регенерирует. Особенно активное размножение калицивируса происходит в эпителиальных клетках крипт миндалин, которые под его действием подвергаются дистрофии и некрозу. В криптах возбудитель может находиться еще в течение нескольких недель после выздоровления животного. Отдельные штаммы вируса размножаются в легочных альвеоцитах, вызывая некроз этих клеток и воспалительную реакцию.
Кинические признаки и патологоанатомические изменения. Инкубационный период при остром течении 1-3 дня, а при хроническом до 19 дней. Симптомы болезни значительно варьируют. Обычно вначале отмечают отказ от корма, исхудание, бледность слизистых оболочек, внезапное появление астении и анорексии. Температура тела в первые дни болезни (3--4 дня) достигает 40--40,5°С. Первичные признаки инфекции -- лихорадка, носовые и глазные истечения серозного характера (см. приложение 1, рис. 4), чиханье, угнетение. На переднем крае и спинке языка, твердого и мягкого неба, наружной ноздре появляются пузырьки, быстро переходящие в язвы (см. приложение 1, рис. 1-3). Отмечают также ринит, конъюнктивит, стоматит, одышку, кашель, бронхопневмонию. Язвы на языке и твердом нёбе могут появляться одновременно с выделениями из носа и глаз. Характерный признак инфекции -- обильная саливация. Болезнь длится от 1 до 3 нед. Летальность достигает 30 % и более. У котят развивается вирусная пневмония, характеризующаяся угнетением, смешанной одышкой, учащенным дыханием и анемией. Одновременно с пневмонией регистрируют ларингит, трахеит и бронхит. Смерть животного наступает через несколько дней. Ей предшествуют вялость, рвота, ухудшение аппетита и диарея. У заболевших в возрасте 1,5 - 6 месяцев котят симптомы болезни часто неспецифичны и сходны с вирусным энтеритом (панлейкопенией кошек). Наличие язвенного глоссита у котят является дифференциальным отличием от панлейкопении. У котят в возрасте 12 - 14 недель калицивирус выделяется из мозга и мозжечка. Клинически это проявляется конвульсиями (судорогами) в течение всего периода болезни до гибели. Некоторые штаммы этого вируса вызывают пирексию и хромоту, которые сопровождаются оральными и респираторными симптомами.
При вскрытии павших кошек отмечают экссудативный, фибринозный и некротический глоссит, ринит и стоматит, кровоизлияния на слизистой оболочке трахеи, серозный конъюнктивит, интерстициальную пневмонию. Чаще всего поражены краниовентральные участки передних и средних долей легких. Воспаленная легочная ткань уплотнена, окрашена в ярко-красный цвет. Гистологическим исследованием устанавливают некроз клеток слизистой оболочки, а при глубоком поражении респираторного тракта - некроз альвеолярной перегородки с инфильтрацией лейкоцитов.
При гематологических исследованиях выявляют лимфопению и снижение уровня гемоглобина на 25. 30 %.
Диагностика и дифференциальная диагностика. Диагноз устанавливают комплексно с учетом широкого диапазона показателей клинико-эпизоотологического характера, результатов вскрытия с обязательным проведением лабораторных исследований, для которых в лабораторию направляют истечение из носовых полостей и глаз, парные пробы сыворотки крови, а посмертно - органы и ткани, имеющие выраженные признаки патологии. Проводится серологическое исследование крови, выделений из носа, глаз, ротовой полости, влагалища. Проводимый анализ бактериальных культур и теста на чувствительность антибиотиков является важным в тех случаях, когда не наблюдается никакой реакции на проводимый начальный курс лечения антибиотиками, а также в случае хронического ринита. В некоторых случаях у больного животного берут смывы из ротовой полости и проводят ПЦР-диагностику. Вирус выделяют в культуре клеток почки котенка и дифференцируют в РН, РИФ. С целью идентификации вирусных антигенов осуществляют постановку РИФ (непрямой вариант), РН в культуре клеток (ретроспектиная диагностика), с применением МФА. Для диагностики болезни используют также парные сыворотки, взятые с интервалом 14 дней, которые исследуют в РН. В сомнительных случаях ставят биопробу. При этом зараженные котята погибают через 20 дней.
При дифференциальной диагностике следует учитывать определенное сходство клинического проявления калицивироза с герпесвирусной инфекцией, хламидиозом, панлейкопенией и стоматитами различной этиологии (см. таблица 2). При тяжелом течении заболевания дополнительно исключают вирусный лейкоз кошек, иммунодефицит кошек, которые также могут давать изъязвление в ротовой полости. Из заболеваний незаразной этиологии исключают уремический гастрит при почечной недостаточности, эозинофильный гастрит.
Таблица 1. Сравнительный анализ клинических симптомов при основных инфекционных респираторных заболеваниях кошек.
Содержание
Прикрепленные файлы: 1 файл
хирургия.docx
Министерство сельского хозяйства Российской Федерации
Уральская государственная сельскохозяйственная академия
Факультет ветеринарной медицины
Кафедра хирургии и акушерства
История болезни № 237358
Животное: кошка Дульсинея, сфинкс.
Диагноз: заворот век
Куратор: Курс: III 1 п/гр
9.4. Клиническая картина (Aspectus clinicalis)…………………………………21
9.6. Профилактика осложнений (Prophylaxis complicationis)………………… 21
Список используемой литературы………………………………………………… 24
2. Дата поступления на амбулаторный прием: 20 апреля 2012 г.
3. Дата выписки: 4 мая 2012г.
4. Количество лечебных дней на амбулаторном лечении: 2.
5. Вид: кошка; пол: кошка; кличка: Дульсинея; возраст: 8 месяцев; масса тела: около 3 кг; масть: серый с розовым животом.
6.Владелец: Кротова Алевтина Алексеевна.
7. Адрес владельца: г. Екатеринбург, ул.Шварца 20/1, кв.49.
8. Диагноз при поступлении: заворот век.
9.Диагноз окончательный: заворот век.
10.Диагноз патологоанатомический: не проводился.
11. Специальные исследования: не проводились.
12. Проведенная операция: пластика век (Блефаропластика –Blepharoplasty)
13. Исход операции: выздоровление.
Anamnes vitae et morbid составлены со слов владелицы.
Со слов владелицы кошку ей подарили на день рождение 6 месяцев назад. Кошка живет в квартире и на улицу не выходит, ходит в латок, его меняют раз в день, утром. Кормят сухим кормом Perfect fit и жидким Kitekat. Вода находится в свободном доступе.Корм и вода в миске находятся постоянно и регулярно заменяются на свежее. Спит животное на кресле или вместе с владелицей на кровати.
- Клиническое состояние животного (Status praesens).
1.Status praesens communis.
- Положение тела: вынужденное, лежит не встает.
- Телосложение: среднее, правильное.
- Упитанность: средняя.
- Конституция: нежная.
- Темперамент: живой.
- Нрав: спокойный.
- Температура: 38.9 о С.
- Пульс: 120 уд/мин.
- Дыхание: 20 дых.дв/мин.
1.2. Исследование кожи и ее производных:
- Цвет: на непигментированных участках кожи бледно-розовый.
- Влажность: умеренная.
- Температура кожи на ощупь: умеренно теплая.
- Эластичность кожи: дряблая.
- Запах кожи: специфический
- Волосяной покров: отсутствует
- Подкожная клетчатка: подкожно-жировой слой развит умеренно, распределен равномерно.
1.3. Исследование видимых слизистых оболочек:
- Слизистые оболочки глаз: бледно-розовые.
- Слизистая оболочка носа: пигментированная.
- Слизистая оболочка ротовой полости: бледно-розовая.
- Все слизистые оболочки умеренно влажные, целостность сохранена.
1.4. Исследование лимфатических узлов:
Паховые лимфатические узлы: не увеличены, бугристой формы, малоподвижны, температура умеренно-теплая, болевая чувствительность не изменена, размеры 1х1 см.
1.5. Исследование мыщц:
Мускулатура развита средне, тонус сохранен, расположение мышц симметричное.
1.6. Исследование костей:
Позвоночник прямой, кости черепа имеют правильную симметричную форму, при пальпации безболезненны, нормальной температуры, не продавливаются. При пальпации костей болезненности не выявлено.
1.7. Исследование сердечнососудистой системы:
Методом осмотра установлено колебание грудной стенки, сердечный толчок верхушечный, хорошо выражен слева в пятом межреберье ниже середины нижней трети грудной клетки. Справа толчок слабее и проявляется в 4-5-м межреберьях. Тоны сердца ясные, четкие, громкие. Ритм сердечных тонов правильный. Акцент на 2 тон.
Исследование сосудов: Частота пульса 120 уд/мин. Пульс ритмичный, равномерный, напряженный.
1.8. Исследование органов дыхания:
- Верхние дыхательные пути: слизистая оболочка носовой полости пигментированная, умеренно-влажная, выдыхаемый воздух теплый, дыхание через нос свободное, температура кожи в области пазух умеренно теплая.
- Грудная клетка: грудная клетка анатомически правильная, Тип дыхания смешанный, так как дыхание сопровождается движениями грудной и брюшной стенок. В дыхании участвуют обе половины грудной клетки-симметрично.
- Аускультация грудной клетки: при выслушивании правой и левой сторон грудной клетки слышно везикулярное дыхание.
1.9. Исследование пищеварительной системы: цвет губ, языка розовый, влажность языка умеренная, истечения изо рта отсутствуют. Слизистая оболочка десен розовая.
1.10. Исследование нервной системы: Общее состояние удовлетворительное.
- Поведение животного: животное ведет себя спокойно.
- Положение тела в пространстве: вынужденное, лежит не поднимаясь.
- Исследование костей черепа: кости черепа симметричные правильной формы. При пальпации кости твердые, не продавливаются. Температура в области черепа нормальная.
- Исследование позвоночника; форма позвоночника правильная, кости твердые и прочные. Температура в области позвоночника и черепа умеренно теплая.
Исследование соматического отдела:
- Поверхностная чувствительность (кожная): тактильная, болевая, температурная-сохранены.
- Поверхостные рефлексы: кожные - сохранены; слизистых оболочек – сохранены.
Исследование двигательной сферы: тонус мышц умеренный, двигательная способность мышц сохранена. Положение головы, шеи и хвоста естественное.
Исследование органов зрения. Из-за заворота век исследование было не возможно.
Исследование органов слуха: сохранен - животное реагирует на звук, поворачивая головы на источник звука.
Исследование обоняния: сохранено-животное реагирует на различные запахи.
2. Status praesens localis: На обоих глазах края век вместе с их частями завернуты внутрь к глазному яблоку. Животное не открывает глаза, так как при их открывании чувствует боль.
- Дополнительные исследования.
- Лабораторные исследования.
Лабораторные исследования не проводились.
Специальные исследования не проводились.
5.Диагноз и дифференциальный диагноз (Diagnosis et diagnosis differentialis).
Окончательный диагноз – заворот век – обосновывается на основании анамнестических данных (кошка беспокоится, постоянно расчесывает кожу вокруг глаз, слизистые выделения из глаз за 10 дней стали более обильными; конъюнктива покраснела, глазные щели сузились), клинических признаков (обильные серозно-катаральные истечения из глаз, незначительный блефароспазм, покраснение и набухание конъюнктивы, заворот свободных краев век на всем протяжении по направлению к глазному яблоку вместе с ресницами и кожным волосом, сильный зуд в области глаз). Причина: генетическая. Из-за рыхлости кожи и большого количества прослоек порода сфинкс сильно подвержена данному заболеванию.
Необходимо дифференцировать данное заболевание (заворот век) от воспаления век (чешуйчатого, язвенного, флегмонозного блефаритов), выворота век, конъюнктивитов.
При чешуйчатом блефарите в начале заболевания во внутреннем углу глаза скапливается пенистый экссудат, с развитием заболевания - у основания ресниц образуются легко снимающиеся сероватые чешуйки или корочки, далее ресницы выпадают; заболевание обычно носит хронический характер (при завороте век признаки в основном нарастают быстро); не наблюдается характерного заворота свободных краев век по направлению к глазному яблоку с ресницами и кожным волосом, как при завороте век.
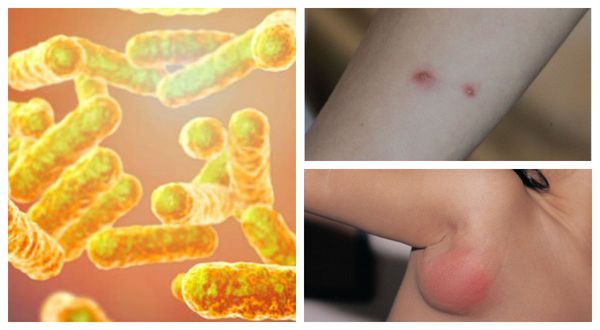
Что такое болезнь кошачьих царапин (фелиноз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, дерматолога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Болезнь кошачьих царапин (лихорадка от кошачьих царапин, фелиноз или регионарный небактериальный лимфаденит) — это острая бактериальная зоонозная инфекция, передающаяся преимущественно от кошек. Она характеризуется региональным лимфаденитом (воспалением лимфоузлов), кожной сыпью и иногда поражением глаз, нервной системы и внутренних органов. [1]
![Лихорадка от кошачьих царапин]()
Причиной заболевания является инфицирование бактерией Bartonella henselae (бартонелла хенсели), которая была выделена у людей и млекопитающих и представляет собой мелкую плеоморфную, факультативную, грамотрицательную и внутриклеточную бациллу.
Источники инфекции
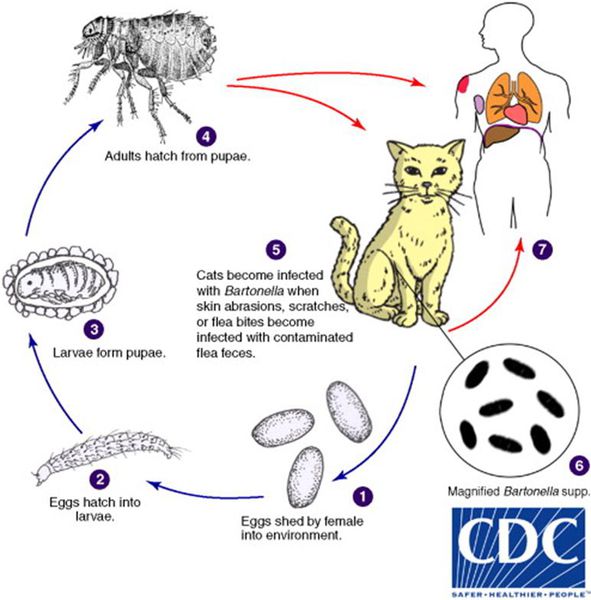
Кошки являются естественным резервуаром и переносчиком B. henselae, при этом сами животные от этого не страдают. В ряде исследований, проведённых в США, у 28% обследованных кошек были обнаружены антитела против причинной бактерии, причём из них 56% котят моложе года и 34% кошек от года и старше обладали иммунитетом к бациле. Также исследование показало, что у бездомных кошек (61%) B. henselae в крови выявлялись гораздо чаще, чем у домашних (21%). [2]
Котята моложе 12 месяцев в 15 раз чаще передают инфекцию, чем взрослые кошки, из-за наличия бактерии B. henselae в крови и большей склонностью к нанесению царапин.
Передача инфекции между кошками происходит при укусах кошачьей блохи Ctenocephalides felis или заглатывании их продуктов жизнедеятельности. Поэтому люди, у которых дома есть хотя бы один котёнок с блохами, имеют в 29 раз больше шансов заразиться бацилой, чем те, у чьих животных в шерсти не было блох. [3]
![Механизм передачи инфекции]()
Собаки также являются источником заражения, но гораздо реже, чем кошки — всего в 5% случаев. [4] Также сообщается о единичных случаях возникновения заболевания при контактах людей с морскими свинками, кроликами и обезьянами. [1]
Помимо прочего, доказана роль в передачи инфекции иксодового клеща Ixodes ricinus (собачий клещ), который часто нападают и на людей. [5] Описан случай семейного заражения бартонеллами при их укусах. [6]
Варианты передачи инфекции человеку при укусах кошачьих блох и от человека к человеку не подтверждены. [2]
Пути передачи инфекции:
- Царапины. 75-90% пациентов с фелинозом незадолго до появления заболевания отмечали поверхностную травму кожи при контакте с кошкой. Дело в том, что блохи, находясь на животном, выделяют экскременты, которые содержат бактерии. Когда кошка царапает свою кожу (например, при почёсывании), её коготь загрязняется отходами жизнедеятельности, и в дальнейшем при нанесении травмы человеку происходит передача инфекции. [1]
- Укусы и ослюнения травмированной кожи — связаны с нахождением бактерий в слюне животных. [1]
Распространенность заболевания в мире и в Российской Федерации не известна. Заболеваемость в США среди амбулаторных пациентов составляет приблизительно 9,3 случая на 100 000 человек в год, причём ежегодно регистрируется до 20 000 новых случаев. [7] Примерно 70-90% случаев заболевания происходят в осенние и ранние зимние месяцы. Предполагается, что сезонность связана с повышением рождаемости котят в середине лета и с увеличением заражённости блохами. [8]
Группы риска
Заболевания чаще встречается у людей моложе 18 лет (от 55 до 80% случаев). Это связывают с тем, что именно дети и подростки чаще всего играют с котятами. [9]
Также стоит отметить, что заболевание чаще встречается у мужчин, чем у женщин, в соотношении 3:2. Одной из гипотез, объясняющих более высокую заболеваемость среди мужчин, является тенденция к более грубой игре с котятами и кошками и, следовательно, повышенному риску укусов и царапин. [1]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни кошачьих царапин
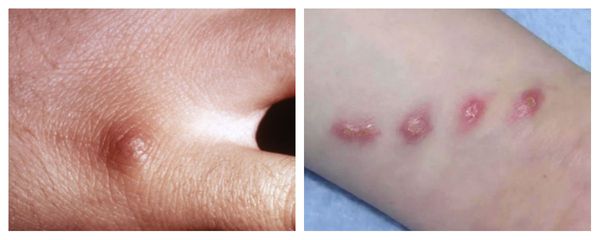
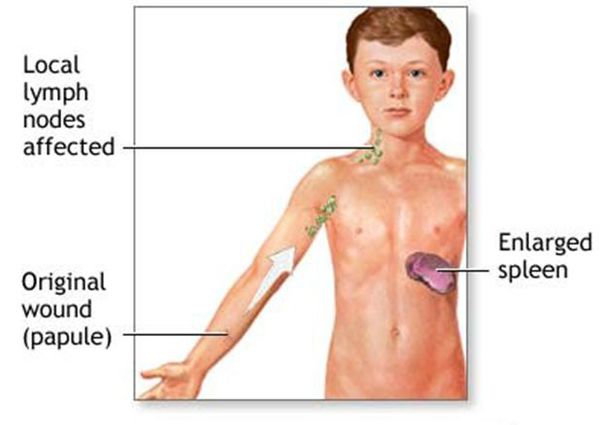
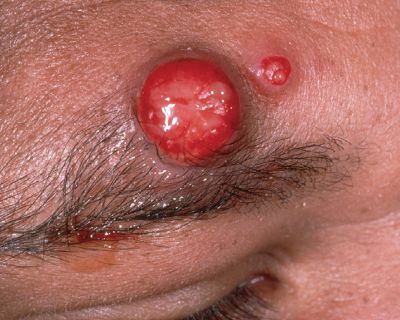
Первичный очаг (инокуляция) — наблюдается в 90% случаев и возникает на месте зажившей царапины. В основном располагается на кистях и предплечьях, реже на лице, туловище и ногах. Вначале отмечается эритематозное пятно, которое существует совсем недолго и трансформируется в плоскую папулу синюшно-красного или телесного цвета с чёткими неровными границами. Размером возникшая папула может быть от нескольких мм до 1-2 см в диаметре. Иногда несколько папул расположены линейно по ходу царапины. В некоторых случаях в основании папулы имеется болезненный инфильтрат до 3-5 см в поперечнике. У отдельных пациентов вместо папул возникают пузыри или пустулы. Примерно в половине случаев в последующем формируется эрозивный или язвенный дефект, заживающий с образованием рубца. [10]
![Первичный очаг заболевания]()
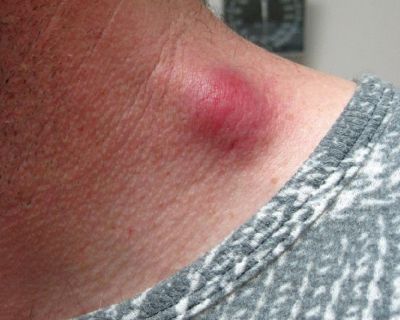
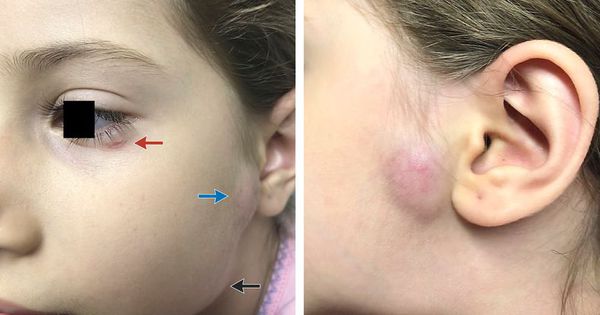
Региональный лимфаденит — основной симптом заболевания. При классической болезни кошачьих царапин регионарная лимфаденопатия возникает через 1-3 недели после появления первичного очага и продолжается до нескольких месяцев. У 85% пациентов поражается одна группа лимфоузлов: чаще всего подмышечные и эпитрохлеарные (46%), в области головы и шеи (26%), а также в паховой области (17,5%). В большинстве случаев воспаляются одиночные лимфоузлы, реже множественные, они могут располагаться как в границах одной анатомической области, так и в нескольких (генерализованная лимфаденопатия — редкое явление).
Поражённый лимфатический узел плотный, подвижный, при пальпации умеренно болезненный, в диаметре может достигать 1-5 см. Кожа над ним гиперемированна. В 10-50% случаев происходит спаивание лимфоузлов с окружающими тканями, их нагноение с образованием густого жёлто-зелёного гноя и последующим вскрытием с образованием язвенного дефекта. [11]
![Региональный лимфаденит]()
Окулогландулярный синдром Парино — одновременное образование одностороннего гранулематозного конъюнктивита (возникновение гранулём в виде жёлто-белых узелков от 1 до 5 мм) и увеличенного лимфатического узла перед ушной раковиной на той же стороне лица. Встречается в 2-8% случаев и связан с попаданием на конъюнктиву глаза слюны заражённых животных или фекалий блох. Конъюнктивит в течение нескольких недель регрессирует без рубцевания. [12]
![Окулогландулярный синдром Парино]()
![Увеличение лимфоузла при окулогландулярном синдроме Парино]()
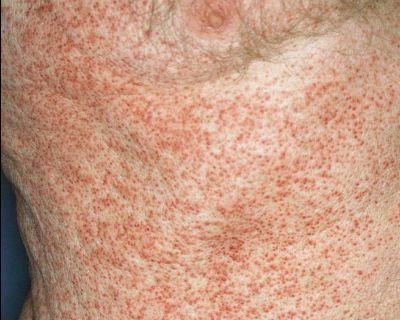
Генерализованная сыпь — скарлатино-, кореподобная или уртикарная сыпь на туловище, реже на конечностях. Наблюдается на фоне общих проявлений. В редких случаях возникает пятнисто-папулёзная сыпь или элементы по типу узловатой эритемы. Высыпания держатся от 2-5 дней до 2-5 недель. [10]
![Генерализованная сыпь]()
Патогенез болезни кошачьих царапин
При попадании в организм иммунокомпетентных пациентов Bartonella в местах инокуляции (заражения) вызывает гранулематозный и лейкоцитарно-лимфоцитарный ответ. Инфекция распространяется через лимфатические пути, вызывая воспаление в лимфатических узлах. В некоторых случаях происходит проникновение бактерий в кровь с развитием бактериемии и поражения нервной системы и внутренних органов.
![Распространение инфекции через лимфоток]()
Основным вирулентным агентом считается белок наружной мембраны OMP 43 кДа, который способен связывать эндотелиальные клетки.
Как показывают исследования, B. henselae проявляет более низкую биологическую активность по сравнению с классическими грамотрицательными микробами, что объясняет выживание, внутриклеточный рост и размножение бактерий внутри фагоцитарных клеток.
У пациентов с ослабленным иммунитетом (в частности, ВИЧ-инфицированных) ответ организма на заражение может привести к бациллярному ангиоматозу (избыточному разрастанию сосудов). Стимулировать ангио пролиферацию (появление новых кровеносных сосудов) бактерия B. henselae способна благодаря функции белка адгезина А, который может сцеплять поверхности клеток. [13]
Классификация и стадии развития болезни кошачьих царапин
Международная классификация болезней 10 пересмотра кодирует заболевание как A28.1 Лихорадка от кошачьих царапин.
Клиническая классификация предполагает выделение трёх форм болезни: [10] [14]
- классическая форма (кожно-железистая) — поражение кожи и лимфатических узлов;
- атипичные формы:
- глазной вариант (окуло-гландулярная форма) — поражение глаз;
- неврологический вариант (нейро-гландулярная форма) — поражение нервной системы;
- висцеральный вариант — поражение печени, селезёнки, сердца, реже лёгких и кишечника;
- бациллярный ангиоматоз — тяжёлое течение заболевания у лиц с ослабленным иммунитетом.
Стадии развития заболевания:
- инкубационный период — длится от 5 до 60 дней (в среднем — две недели);
- инокуляция — появление первичного очага, который существует на протяжении нескольких недель;
- стадия регионального лимфаденита — наступает через 1-3 недели после появления первичного очага и длится от нескольких недель до нескольких месяцев;
- регрессирование симптомов — может продолжаться около 3-6 месяцев, иногда дольше.
Осложнения болезни кошачьих царапин
Бациллярный ангиоматоз
Наблюдается у людей с ВИЧ-инфекцией, после трансплантации сердца и почек и очень редко — у иммунокомпетентных лиц. Характеризуется длительной лихорадкой, болями в суставах, снижением массы тела и спленомегалией (увеличением селезёнки). На фоне этих проявлений возникает сыпь в виде: множественных распространённых ангиоматозных (сосудистых) и подкожных узлов, папул, похожих на пиогенную гранулёму, и эритематозных инфильтрированных бляшек диаметром от 1 мм до нескольких см. Течение тяжёлое, часто с летальным исходом. [15]
![Бациллярный ангиоматоз]()
Подострый эндокардит
У части пациентов наблюдается поражение одного или несколько сердечных клапанов, эндокарда на внутренней поверхности стенок сердца или межжелудочковой перегородке, причем культуральное исследование крови не выявляет бактерий. [16] Это осложнение может сопровождаться повышением температуры, сердечной недостаточностью и одышкой.
Офтальмологические осложнения
Поражения глаз отмечаются у 2-6% пациентов и включают:
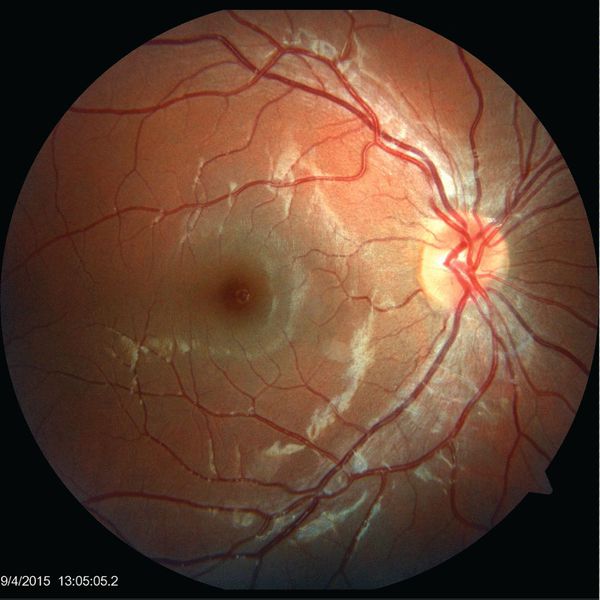
- нейроретинит — воспаление сетчатки глаза и зрительного нерва;
![Нейроретинит]()
- папиллит — воспаление части зрительного нерва;
- неврит зрительного нерва;
- очаговый или многоочаговый ретинохориоидит — воспаление сосудистой оболочки глаза и сетчатки;
- панувеит — воспаление всех частей сосудистой оболочки галаза;
- окклюзию вен и артерий сетчатки, приводящую к её отслоению. [17]
Неврологические осложнения
Нарушения центральной нервной системы встречаются у 1-2% пациентов и включают атаксию, паралич черепных нервов и деменцию у пожилых людей. У детей обычно возникает энцефалит или асептический менингит. [18]
Гранулематозный гепатит и спленит (острое воспаление селезёнки)
Поражение печени и селезёнки, сопровождается генерализованной лимфаденопатией, длительной волнообразной лихорадкой, повышением уровней аминотрансфераз и множественными и диффузными гипоэхогенными зонами, определяемыми во время ультразвукового исследования и томографии. [19]
Диагностика болезни кошачьих царапин
Постановка диагноза основывается на данных анамнеза (наличие контакта с кошкой), клинических данных (присутствие первичного очага и регионального лимфаденита) и, при необходимости, данных лабораторных исследований:
- Общий анализ крови — при болезни кошачьи царапин обнаруживаются лейкоцитоз, лимфоцитоз и повышенная СОЭ.
- Полимеразная цепная реакция (ПЦР) — определение ДНК возбудителя на основе материала, взятого из первичного очага поражения или при биопсии лимфатического узла и крови. Специфичность данного обследования составляет почти 100%, но его чувствительность колеблется от 43% до 76%. [20]
- Культуральное исследование — посев материала из очагов поражения, аспирата из лимфатических узлов и крови. Специфичность анализа — 100%, чувствительность — 70-80%. [2] Метод требует специальных сред и времени (более трёх недель).
- Серологическое исследование — определение антител к B. henselae в крови методом ИФА (иммуноферментного анализа). Титры IgG менее 1:64 свидетельствуют о том, что у пациента нет текущей инфекции. Титры от 1:64 до 1:256 предполагают возможное наличие инфекции — рекомендовано повторное тестирование через 10-14 дней. Титры, превышающие 1:256, указывают на присутствие активной или недавней инфекции. Положительный тест на IgМ предполагает острое заболевание. [21]
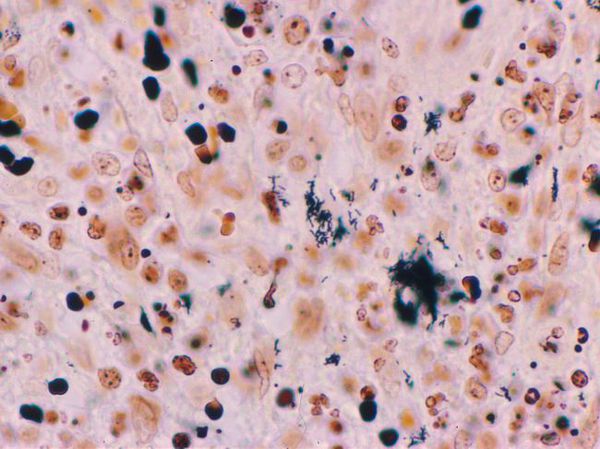
- Биопсия материала из первичного очага поражения — показывает выраженные очаги некроза в дерме, окружённые эпителиоидными и гигантскими клетками и эозинофилами. При окраске по Уортину — Старри определяются мелкие бактерии разной формы.
![Очаги инфекции]()
- Рентгенологическое исследование лимфатических узлов, УЗИ и томография печени и селезёнки — проводятся по показаниям.
- Исследование на ВИЧ-инфекцию и подсчёт количества СD4 клеток в крови — проводят при подозрении на бациллярный ангиоматоз.
Дифференциальная диагностика проводится со следующими заболеваниями:
- бактериальный гнойный лимфаденит, вызванный другими микроорганизмами;
- инфекция, вызванная атипичными микобактериями; ;
- споротрихоз;
- туляремия; ;
- саркоидоз;
- злокачественные новообразования.
Лечение болезни кошачьих царапин
Иногда в случаях стандартного течения заболевания применяют тепловой местный компресс или прибегают к физиотерапевтическому воздействию на область изменённых лимфоузлов (диатермии и УВЧ-терапии). Однако особого терапевтического эффекта эти метода не оказывают, так как большинство случаев фелиноза проходят самостоятельно, без лечения. Поэтому при классической форме болезни никаких действий предпринимать не нужно.
У некоторых пациентов могут развиться осложнения от распространения процесса. В таком случае рекомендовано назначение азитромицина, при применении которого лимфаденит регрессирует быстрее по сравнению с отсутствием лечения: [22]
- для взрослых и детей с весом > 45,5 кг: 500 мг в день, затем по 250 мг в течение четырёх дней;
- для детей с весом ≤ 45,5 кг: 10 мг/кг в первый день, затем по 5 мг/кг в течение четырёх дней.
При необходимости и наличии осложнений могут применяться другие антибиотики: пенициллины, тетрациклины, цефалоспорины и аминогликозиды и их комбинации.
Если есть нагноение, который сопровождается общими симптомами и лихорадкой, то показана аспирация гноя. Это позволит облегчить течение заболевания.
Прогноз. Профилактика
Прогноз благоприятный: при отсутствии осложнений заболевание спонтанно регрессирует без лечения в течение 3-4 месяцев. Тяжёлые формы заболевания встречаются крайне редко.
Меры профилактики, рекомендованные Центрами по контролю и профилактике заболеваний США: [23]
Что такое токсоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, паразитолога со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Александров Павел Андреевич, инфекционист, гепатолог, паразитолог, детский инфекционист - Санкт-Петербург]()
Определение болезни. Причины заболевания
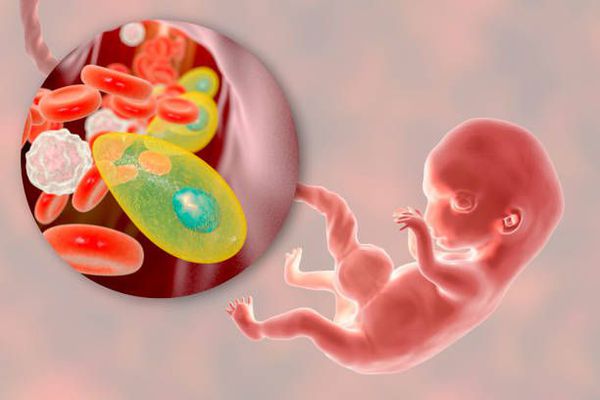
Токсоплазмоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое простейшими внутриклеточными паразитами — токсоплазмами, которые попадая в организм человека могут при условиях иммунодефицита поражать нервную ткань, среды глаза, сердечно-сосудистую и ретикулоэндотелиальную системы, вызывая поражение организма той или иной степени тяжести. Болезнь относится к группе TORCH-комплекса, т. е. вызывает врождённую патологию.
![Внутриутробное инфицирование токсоплазмами]()
Этиология
Таксономия:
Вид — Toxoplasma gondii
Токсоплазмы обитают в мире в трёх формах:
- трофозоиты (тахизоиты);
- цисты (брадизоиты);
- ооцисты.
![Формы существования токсоплазмы]()
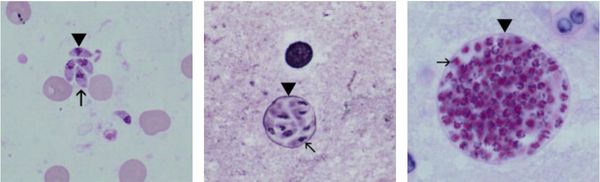
Трофозоиты достигают 4-7 мкм в длину и 2-4 мкм в ширину. Их тело по форме напоминает полумесяц с заострённым передним и закруглённым задним концами, состоит из пелликулы (покровной ткани) и различных органелл. Такие паразиты обитают во всех клетках млекопитающих кроме эритроцитов, размножаются путём деления. Могут создавать движение, активно проникая в клетки хозяина через клеточную мембрану или посредством фагоцитоза (захвата и переваривания клетки). Обнаруживаются в тканях в острой стадии инфекции. Их скопление внутри одной клетки называют псевдоцистой. Трофозоиты неустойчивы вне клетки и во внешней среде, быстро погибают при высушивании, прогревании и применении дезинфицирующих средств. Хорошо окрашиваются по Романовскому. Чувствительны к различным химиопрепаратам (сульфаниламидам, некоторым макролидам и другим).
Цисты размерами до 100 мкм отличаются плотной оболочкой, через которую не могут проникнуть антитела или лекарственные препараты. Внутри оболочки сосредоточено 3000-5000 паразитов, со временем они увеличиваются. Цисты формируются в организме хозяина (в основном в скелетных мышцах, миокарде и ЦНС) и живут там десятки лет. Чрезвычайно устойчивы к воздействиям внешних факторов. При адекватной иммунной системе могут пожизненно находиться в состоянии функционального покоя и не приносить никакого вреда организму человека.
Ооцисты играют основную роль в передаче инфекции. Они представляют собой овальные образования 10-12 мкм в диаметре. Их развитие и формирование длится 3-24 дня и проходит в слизистой оболочке тонкой кишки кошек. Затем в течение 7-20 дней паразиты выделяются с испражнениями, после этого срока новые фекалии кошки уже не заразны. За сутки с испражнениях животного выделяется до 10 миллионов ооцист. Спустя 2-3 дня при температуре 24 °C происходит споруляция ооцист — образование спор. При благоприятных условиях микроорганизмы сохраняются во внешней среде до года и дольше.
Существует множество штаммов токсоплазм, одни из которых отличаются высокой вирулентностью, а другие относительно маловирулентны. [1] [2] [7] [9]
Эпидемиология
Учитывая большое количество латентных форм, заболевание не поддаётся общему исчислению — им может быть заражено не менее 1,5 миллиардов человек. Только ежегодно регистрируется около 200 тысяч случаев внутриутробного инфицирования.
Распространение возбудителя повсеместное — токсоплазма обнаружена на всех материках. После заражения паразиты способны пожизненно сохранятся в организме большинства животных и птиц. Количество случаев приобретённого токсоплазмоза в разных странах колеблется: от 85 % во Франции и Мадагаскаре до 15 % в США и Англии.
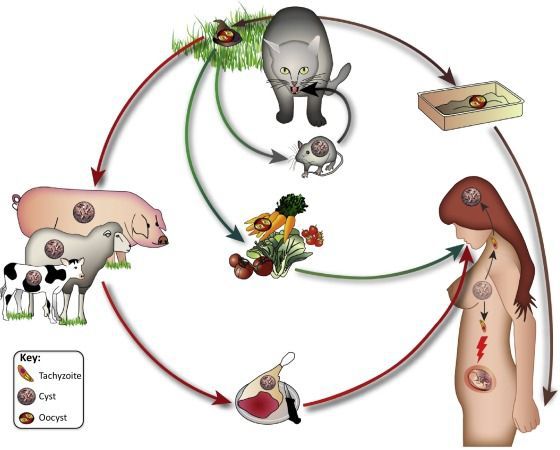
- Фекально-оральный:
- водный и пищевой путь — при недостаточной термической обработке, чаще при употреблении сырого мяса и фарша;
- контактно-бытовой путь — при несоблюдении санитарных норм в повседневной жизни, например, при общении с кошками.
- Вертикальный путь (от матери к плоду) — преимущественно при первичном заражении матери во время беременности, часто у ВИЧ-инфицированных в стадии СПИДа.
- Артифициальный путь — при пересадке органов, в которых расположены цисты, пациенту с плохим иммунитету.
- Аэрогенный путь — при попадании инфицированной ооцистами пыли в рот человека.
- Контактный путь — при повреждении целостности кожных покровов. Встречается крайне редко, в основном у работников лабораторий и скотобоен, отмечен лишь в некоторых источниках, явного практического значения не имеет.
![Пути передачи токсоплазмоза]()
От человека к человеку заболевание не предаётся (кроме случаев каннибализма). Нельзя заразиться посредством укуса насекомых и при половом контакте.
Инфицирование токсоплазмой вызывает устойчивый пожизненный иммунитет к повторному заражению, однако известны случаи рецидива первичной инфекции при заражении другим высоковирулентным штаммом (у беременных, заразившихся при употреблении сырого мяса с другого континента). [1] [3] [5] [8] [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы токсоплазмоза
Инкубационный период при манифестных формах (явных проявлениях болезни) длится от двух недель до двух месяцев.
Специфичных симптомов, характерных именно для токсоплазмоза, не существует.
В большинстве случаев приобретённого токсоплазмоза заболевание протекает бессимптомно или со стёртой клиникой, напоминающей нетяжёлое ОРЗ: кратковременная лихорадка, слабость, недомогание, повышение температуры до 38,0 °C, увеличение периферических лимфоузлов, небольшое увеличение печени и селезёнки.
Доказано, что токсоплазма может оказывать влияние на психику человека. Это выражается в учащении рискованных действий, снижении концентрации внимания, повышенной нервозности, у лиц с тяжёлым острым или длительным хроническим активным течением повышен риск развития шизофрении.
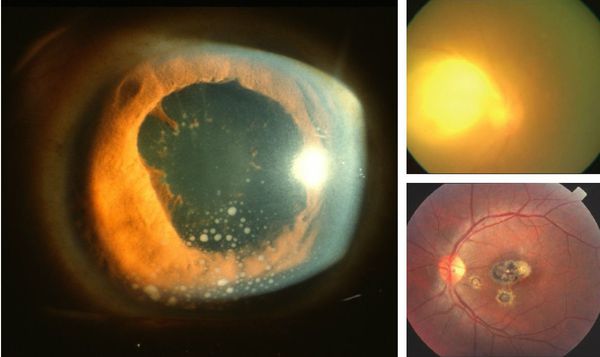
Иногда заболевание проявляется изолированной глазной формой — длительно текущие увеиты, иридоциклиты и хориоретиниты. Как правило, эти нарушения являются поздними проявлениями нераспознанного ранее врождённого процесса.
![Глазной токсоплазмоз]()
У людей с выраженным иммунодефицитом (ВИЧ, пересадка органов с последующей цитостатической терапией) возможно развитие генерализованного процесса с поражением нескольких органов (головного мозга, сердца, печени, почек, лёгких), нередко очень тяжёлого течения, проявляющегося в виде синдрома полиорганной недостаточности.
Токсоплазмоз у беременных может протекать в различных клинических вариантах и представляет опасность не столько для самой беременной (исключая тяжело протекающие патологии у беременных со СПИДом), сколько для плода.
При первичном заражении беременной токсоплазмозом имеет значение срок гестации:
- При инфицировании в первом триместре передача возбудителя плоду происходит лишь в 4 % случаев (к 13 неделе — в 6 %), но заканчивается, как правило, гибелью плода и выкидышем на ранних сроках. Если первичная инфекция у матери в первом триместре доказано, но выкидыш до 13 недели беременности не произошёл, то крайне высока вероятность, что внутриутробной передачи не было и ребёнок будет здоров.
- При инфицировании во втором триместре (особенно на 24-26 неделях) риск внутриутробной передачи резко возрастает и достигает 30-40 %, причём сопровождается развитием тяжёлых проявлений заболевания — одновременное увеличение селезёнки и печени, воспаление сосудистой оболочки и сетчатки глаза, поражения ЦНС в виде гидроцефалии, кальцификация, сыпь, миокардит, пневмония и другие.
- При заражении матери в третьем триместре передача инфекции ребёнку происходит с частотой до 90 %, однако проявления заболевания являются латентными или субклиническими и могут появиться спустя годы после рождения (отставание в развитии, нарушения зрения). [1][2][4][9]
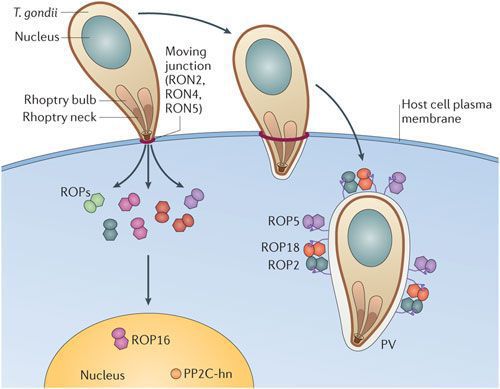
Патогенез токсоплазмоза
![Проникновение трофозоита в клетку]()
По мере развития и размножения токсоплазм поражённые клетки разрушаются, происходит заражение новых здоровых клеток, и при попадании возбудителя в кровоток паразиты разносятся по всему организму. Образуются некрозы с формированием фиброзной ткани и кальцификацией (отложение солей кальция в организме).
Под воздействием иммунитета безоболочечные трофозоиты превращаются в брадизоиты (оболочечные скопления токсоплазм), т.е. в тканевые цисты, которые сохраняются десятками лет в неактивном состоянии и при значительном снижении иммунитета способны к обратной трансформации с развитием обострения.
При первичной инфекции у беременных возбудитель проникает в ткани плода и вызывает воспалительный процесс, причём в разные периоды развития наблюдается различный характер воспаления: у эмбриона происходит лишь альтерация (дистрофия и некроз ткани без фиброза), в раннем фетальном периоде дополняется повышенным образованием соединительной ткани (фиброзом), а в позднем фетальном периоде присоединяется сосудистый компонент. Отсюда вытекают различные по характеру и тяжести поражения плода, которые зависят от сроков инфицирования матери. [1] [2]
Классификация и стадии развития токсоплазмоза
По течению процесса токсоплазмоз бывает:
- острым — до одного месяца;
- подострым - 1-3 месяц;
- хроническим — более трёх месяцев.
По клиническим признакам выделяют пять форм заболевания:
- Врождённый острый токсоплазмоз:
- манифестная форма (с указанием ведущих проявлений);
- субклиническая форма (с указанием способа верификации диагноза).
- Врождённый хронический токсоплазмоз:
- обострение / ремиссия;
- с резидуальными (остаточными) явлениями / без резидуальных явлений.
- Врождённый латентный токсоплазмоз.
- Приобретённый острый токсоплазмоз.
- Приобретённый хронический токсоплазмоз.
По степени тяжести заболевание бывает:
- лёгким;
- среднетяжёлым;
- тяжёлым (врождённая инфекция, токсоплазмоз при СПИДе).
По наличию осложнений выделяют:
- осложнённый токсоплазмоз;
- неосложнённый токсоплазмоз.
В Международной классификации болезней 10 пересмотра выделены шесть типов заболевания:
- B58.0 Токсоплазмозная окулопатия;
- B58.1 Токсоплазмозный гепатит (K77.0*);
- B58.2 Токсоплазмозный менингоэнцефалит (G05.2*);
- B58.3 Легочный токсоплазмоз (J17.3*);
- B58.8 Токсоплазмоз с поражением других органов;
- B58.9 Токсоплазмоз неуточнённый. [1][2][3]
Осложнения токсоплазмоза
При врождённой форме может возникнуть гидроцефалия, микроцефалия, задержка психомоторного развития и слепота. Эти осложнения сопровождаются увеличением или уменьшением размеров черепа, различными неврологическими расстройствами — косоглазием, судорогами, трудностью с сидением и держанием головы, рвотой и другими.
При глазной форме заболевания развивается слепота, снижение остроты зрения и воспалительные явления всех сред глаза. Причём возможно как рождение с грубыми дефектами зрения, так и появление воспалительных явлений и нарушения зрения спустя много лет после рождения.
Токсоплазмоз у иммунокомпрометированных людей осложняется шизофренией, токсоплазменный энцефалитом и полиорганной недостаточностью — тяжёлой патологией различных органов при выраженном иммунодефиците. При этом свойственна картина тяжёлого энцефалита. Прогноз, как правило, неблагоприятный. [1] [5] [8] [9]
Диагностика токсоплазмоза
Лабораторная диагностика:
- Клинический анализ крови: снижение уровня тромбоцитов, увеличение количества лимфоцитов и эозинофилов.
- Биохимический анализ крови: возможно повышение уровня трансаминаз и билирубина.
- Иммуноферментный анализ (ИФА):
- Выявление специфических антител класса M — острая инфекция или её реактивация. Имеет ряд недостатков — низкая специфичность, длительная циркуляция в организме, иногда до года после острого процесса. В сложных случаях уточнение следует производить при помощи метода "двойной сэндвич" или "иммунозахват" IgM ELISA.
- Выявление специфических антител класса G (клеток памяти) — носительство, инфицированность — появляются в среднем со второй недели заболевания и достигают пика на 1-2 месяце, сохраняются пожизненно, за исключением СПИД-ассоциированных заболеваний.
- Авидность IgG — уточнение давности заболевания. Недостатком является отсутствие стандартизации результатов, что зачастую приводит к различным ошибкам интерпретации. Наибольшее значение имеет высокая авидность, остальные результаты низкой и слабой авидности могут быть ошибочными и не должны трактоваться как недавно перенесённое заболевание при отсутствии других подтверждающих этот факт тестов.
- ПЦР-диагностика: выявление ДНК токсоплазмы в крови, других жидкостях и тканях человеческого организма. Особенно информативна в диагностике генерализованного, глазного и врождённого токсоплазмоза, в т. ч. в антенатальном периоде путём проведения амнио (не ранее 16 недель) и кордоцентеза (с 18 недели беременности).
- УЗИ-диагностика: внутриутробное выявление гидро- и микроцефалии, кальцификатов, гепатоспленомегалии и выраженной задержки развития. [1][2][4][5][6]
Дифференциальная диагностика
Токсоплазмоз — это инфекция с необычайно разнообразными проявлениями, поэтому ввиду неспецифичности проявлений основное место в дифференциальной диагностике отводиться лабораторному обследованию, а именно специфическим серологическим тестам.
Необходимо исключить следующие заболевания:
-
(ВЭБ-инфекцию) — боли в горле, преимущественное увеличение затылочных и заднешейных лимфоузлов, характерные изменения гемограммы (появление большого количества атипичных мононуклеаров и отсутствие столь выраженных изменений при врождённом течении), положительные IgM и ПЦР крови; — лимфоцитарный характер гемограммы, частое поражение слюнных желёз, положительные IgM, ПЦР крови;
- туберкулёз — длительное постепенное начало, лёгкий субфебрилитет (до 38,0 °C), ночная потливость, нездоровый румянец на щеках, кашель, специфические изменения в лёгких, положительные пробы на туберкулёз, выявление бациллы Коха в мокроте;
- лимфопролиферативные заболевания (лимфома Ходжкина, неходжкинские лимфомы) — специфические изменения при биопсии поражённой ткани (лимфоузлов);
- ВИЧ-инфекция — наличие факта возможного заражения, увеличение всех групп лимфоузлов, положительная серология;
- саркоидоз — специфические изменения в лёгких, положительные результаты гистологического исследования. [1][2][5]
- беременные с доказанным первичным инфицированием (в ряде случаев при реактивации хронической инфекции);
- дети с врождённой формой токсоплазмоза (при наличии явных клинических и лабораторных проявлений заболевания, субклинических и инаппарантных формах) — сроки и объём терапии зависят от конкретных данных;
- иммунокомпрометированные люди, у которых токсоплазмоз (острый или в фазе реактивации хронического процесса) протекает с выраженными клинико-лабораторными проявлениями. Основное направление воздействия в этом случае должно быть на устранение причины иммунодефицита, повышение уровня СД4 клеток.
- при инфицировании в первом триместре, как правило, происходит выкидыш;
- в более поздние сроки последствия варьируются от тяжёлых до резидуальных форм.
- ограничение контакта с кошками;
- запрет на употребление сырого мяса, фарша и морепродуктов;
- тщательная промывка зелени, фруктов и овощей;
- мытьё рук перед едой;
- работа на приусадебном участке только в перчатках.
Лечение токсоплазмоза
Большинство случаев приобретённого токсоплазмоза протекают в лёгкой или бессимптомной форме, они не регистрируются и, по-видимому, не нуждаются в каком-либо лечении.
Необходимость проведения специфической этиотропной терапии возникает лишь у некоторых групп пациентов:
Проведение лечения может осуществляться как в стационаре, так и амбулаторно в зависимости от выраженности процесса, реакции пациента на вводимые препараты, необходимости тех или иных вариантов патогенетического и симптоматического обеспечения. [1] [4] [7]
Прогноз. Профилактика
При приобретённом токсоплазмозе у иммунокомпетентных лиц прогноз благоприятный, у иммунокомпрометированных лиц (СПИД) прогноз серьёзен, нередки летальные исходы.
При врождённом токсоплазмозе исход заболевания зависит от сроков инфицирования плода:
Основным методом профилактики приобретённого и врождённого токсоплазмоза является соблюдение санитарно-гигиенических правил, особенно беременными, не имеющими антител класса G к токсоплазмам:
Для беременных особенно важен скрининг антител к токсоплазме, позволяющий выявить активно протекающее заболевание или риск его возникновения, а также вовремя провести медикаментозную профилактику острого токсоплазмоза беременной и снизить риск врождённой инфекции на 60 %. При отсутствии антител класса G в первом триместре необходимо отслеживать антитела IgM и IgG не только в тертьем, но и во втором триместре беременности.
В очаге токсоплазмоза противоэпидемические мероприятия не проводятся, вакцина на разработана. [2] [3]
Читайте также: