История болезни орви у взрослого по инфекционным болезням
Обновлено: 24.04.2024
В пульмонологическое отделение Городской больницы № 5 г. Владимира 9 октября 2019 года поступил мужчина 39 лет.
Жалобы
Ночью пациент замечал ознобы, сменяющиеся выраженной потливостью. Днём — слабость, боли в мышцах, суставах, слезотечение и рези в глазах.
Анамнез
Пациент заболел остро за 5 дней до поступления в больницу: у него поднялась температура до 39,5 °C, появился озноб, сухой изнуряющий кашель, выраженные головные боли и боли в мышцах. Своё состояние больной связывает с переохлаждением.
Начал самостоятельно принимать Анаферон и парацетамол. На следующий день пациент вызвал участкового терапевта, были назначены жаропонижающие препараты, Арбидол и Синупрет. Через три дня на фоне сохраняющейся температуры, общей слабости и кашля больной был вновь осмотрен врачом, рекомендован приём Амоксиклава, назначено проведение рентгена органов грудной клетки.
На обзорной рентгенограмме органов грудной клетки (от 09.10.2019) выявлена левосторонняя нижнедолевая пневмония (усиленный, деформированный лёгочный рисунок, на фоне которого имеется однородная инфильтрация средней интенсивности).
Курит длительно, индекс курильщика — 10 пачка/лет (индекс более 10 считается достоверным фактором риска хронической обструктивной болезни лёгких).
Обследование
На момент поступления в больницу состояние пациента средней тяжести. Температура 38,7 °C. У больного нормостенический тип телосложения ( пропорциональные размеры тела и правильное их соотношение) , питание не повышено. Индекс массы тела 26. Кожные покровы бледные, лицо немного цианотично (синюшное). Задняя стенка глотки гиперемирована (есть покраснение), зерниста. Периферические лимфоузлы не увеличены.
Грудная клетка обычной формы, левая половина несколько отстаёт в акте дыхания. Слева перкуторный (при простукивании) звук притуплен, аускультативно (при выслушивании) — дыхание ослаблено в нижних отделах слева, там же — крепитирующие (хрустящие) хрипы. Частота дыхания (ЧД) 22 в минуту.
Тоны сердца приглушены. Частота сердечных сокращений (ЧСС) 95 в минуту, артериальное давление (АД) 140/80 мм рт. ст.
Живот обычной формы, мягкий, при пальпации безболезненный, в акте дыхания участвует. Печень и селезёнка не пальпируются.
Стул и мочеиспускание в норме. Симптом Пастернацкого не определяется (болезненные ощущения при постукивании по области проекции почек).
- Сатурация (насыщение крови кислородом) — 95 %.
- Общий анализ крови (ОАК) — лейкопения (уменьшение количества лейкоцитов), лимфопения (уменьшение количества лимфоцитов). Скорость оседания эритроцитов (СОЭ) 45 мм/ч.
- Общий анализ мочи (ОАМ) — без особенностей.
- Биохимический анализ крови — С-реактивный белок +++ (положительный результат).
- ЭКГ — ритм синусовый, ЧСС 97 в минуту, нарушение реполяризации, электрическая ось сердца (ЭОС) — горизонтальная.
- Общий анализ мокроты — слизисто-гнойная, лейкоциты 20-25 в п/зр.
- ПЦР на респираторные инфекции (мазок из зева и носа) — выявлена РНК вируса гриппа А (H1N1).
Диагноз
- Грипп H1N1, осложнённый вирусно-бактериальной пневмонией средней тяжести.
- Гипертоническая болезнь II стадия, артериальная гипертензия (АГ) II степени, риск III (высокий риск инсульта или инфаркта миокарда в ближайшие 10 лет).
- Недостаточность кровообращения (НК) I степени (скрытая).
- Хронический бронхит курильщика, обострение.
- Дыхательная недостаточность (ДН) I-II степень.

Рентгенограмма от 12.10. Картина интерстициальной пневмонии. Двусторонняя инфильтрация с изменениями по типу "матового стекла" и расширением корней.
Лечение
- Осельтамивир (Тамифлю) в капсулах 75 мг/сутки. по 90 мг/сутки.
В соответствии с результатами микробиологического исследования назначена антибактериальная терапия (цефотаксим 2,0 два раза в день внутривенно струйно), инфузия солевыми растворами, отхаркивающие препараты и бронхолитики.
На фоне проводимого лечения 12.10.2020 состояние больного ухудшилось: усилилась одышка до 26 в минуту, в покое и при нагрузке пациент отмечал боли в грудной клетке, сохранялась температура до 39 °C. Содержание кислорода в периферической крови снизилось до 90 %. На рентгенограмме от 12.10.2020 наблюдалась выраженная отрицательная динамика, двусторонняя инфильтрация.
Больной переведён в отделение реанимации, где проводилась кислородотерапия, была усилена антибактериальная терапия (цефепим+моксифлоксацин), терапия глюкозо-солевыми растворами, альбумином, антипротеазами (Гордокс) и сердечными гликозидами.
При наблюдении в динамике уменьшилась гипоксия, увеличилось насыщение крови кислородом (до 94 %), температура снизилась до 37,6 °C.
17.10.2019 больной переведён в отделение пульмонологии. На рентгенограмме от 20.10.2019 — выраженные остаточные изменения двусторонней полисегментарной пневмонии.
Далее в отделении проводилась противовирусная, антибактериальная, ингаляционная и отхаркивающая терапия, а также физиолечение.
В течение 4 дней температура тела больного нормализовалась. На рентгенограмме от 25.10 2019 отмечено усиление лёгочного рисунка в прикорневых отделах. Также отмечается нормализация анализов крови, уровень С-реактивного белка снижен.
26.10.2019 пациент был выписан на амбулаторное долечивание в удовлетворительном состоянии с небольшим кашлем без мокроты.
Заключение
Данный клинический случай показывает тяжёлое течение гриппа H1N1, осложнённого внебольничной пневмонией с развитием полисегментарного двустороннего поражения лёгких и дыхательной недостаточности у пациента из группы риска (АГ, курение). Таким образом, можно судить о выраженном влиянии гриппа на дыхательную систему.
Тяжесть состояния вызвана быстрым прогрессированием поражения лёгких и дыхательной недостаточности. Подобное течение заболевания связано с отсутствием вакцинации и поздним началом противовирусной терапии.
Комплексное лечение проведено по стандарту медицинской помощи при осложнённых формах гриппа. Использование противовирусных, антибактериальных, дезинтоксикационных средств и кислородотерапии дало возможность излечения больного.
История настоящего заболевания (anamnesis morbi). История жизни, объективное исследование. Интоксикационный и катаральный синдром. Острая респираторная вирусная инфекция - широко распространенные заболевания, что характеризуются общей интоксикацией.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 24.10.2011 |
| Размер файла | 18,5 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Паспортная часть
Ф.И.О: Балабаевна Аксулу Асмагиевна
Профессия и место работы: пенсионерка
Семейное положение: замужем
Дата поступления: 22.09.2011 г. 14:50
Диагноз направившего леч учреждения: ОРВИ
а) ОРВИ ср ст тяжести
б) сопутствующий: не наблюдалось
в) осложнения основоного заболевания: угроза выкидыша
При поступлении пациент предявляла жалобы на сухой, непродуктивный кашель, боли в облости живота при кашле, одышку, повышение температуры до 38 0 С, чувство беспокойства, слабость, бледность кожных покровов.
История настоящего заболевания (anamnesis morbi)
Болеет с 21 сентября, заболевание началось с заложонности носа, сухого не продуктивного кашля, повышения температуры до 37,5 0 С и чувства беспокойства.
История жизни (anamnesis vitae)
Больная росла и развивалась здоровым ребенком. В детстве болела простудными заболеваниями. Материально - бытовые условия хорошие. Работала в прошлом врачом, бросила эту деятельность. На данный момент работает директором ТОО. Замужем, первая беременность, ранее абортов не делала. Непереносимости к лекарственным препаратам отмечает а именно на никотиновую кислоту. Аллергическими реакциями на витамин В12. Ранее переливание крови и кровезамещающих жидкостей не производилось. Туберкулез и венерических заболевании отрицает. Наследственность не отягощена. Материально - бытовые условия хорошие. Вредных привычек и профессиональных вредностей нет.
Объективное исследование ( status praesens )
Общий осмотр: Общее состояние средней степени тяжести. Степень тяжести обусловлена лихорадочным синдромом. Сознание ясное, положение активное, ходит сама, выражение лица страдальческое, нормостенического тела сложения. Температура тела 37,7 С 0 .
Цвет кожи обычной окраски, пигментация не наблюдается, высыпания на кожных покровах не отмечается, рубцы не обнаружены, расчесы, шелушения и пролежней нет, тургор кожи в норме, волосы и ногти в нормальном состоянии.
Подкожная клетчатка развита умеренно, отеки отсутствуют.
Цвет слизистой оболочки умеренной окраски, пигментации, эрозии и высыпания отсутствуют.
Лимфатические узлы не пальпируются.
Общее развитие мышцы хорошее, болезненности при пальпации нет, тонус сохранен.
Кости. Деформации, видимой припухлости, болезненности при пальпации, перкуссии и нагрузке по оси отсутствуют. Длина конечностей и окружности их на различных уровнях одинаковы, изменение при ходьбе не отмечается.
Суставы по конфигурации обычные, не деформированные. Болезненности при пальпации, движении нет. Не хрустит. Местные изменения и температуры нет.
Щитовидная железа не увеличена, при пальпации безболезненная.
Жалоб не предъявляет. При осмотре шеи видимой пульсации вен и артерий нет, венозный пульс на яремных венах отсутствует. Выпячивание и видимых пульсаций в области сердца нет.
При пальпации верхушечный толчок определяется по средне ключичной линии, на уровне 5-6 межреберье (не разлитой).
Перкуссия границ относительной тупости сердца:
Правая - кнаружи от правого края грудины,
Левая - 1см. кнаружи от левой срединно-ключичной линии,
Верхняя - третье ребро по левой около грудинной линии.
Поперечник относительной тупости сердца - 12см. Ширина сосудистого пучка - 5см, конфигурация сердца нормальная.
Тоны сердца приглушены, деятельность ритмичная. ЧСС - 80 в мин., дополнительные тоны, шумы и шум трения перикарда не прослушиваются. Исследование сосудов: артериальный пульс на лучевых артериях одинаков, частота 80 уд.в мин., хорошего наполнения и напряжения. АД 110/75. Вены не пульсируют, на глаз, не расширены, на ощупь безболезненны. В яремной вене шумов не прослушивается.
Система органов дыхания.
Жалоб не предъявляет. Одышки, удушья, кровохарканья нет. Форма носа не изменена, дыхание свободное. Грудная клетка нормостеническая, над- и подключичные ямки слабо выражены, ширина межреберных промежутков умеренная, величина эпигастрального угла - 90 , лопатки плотно прилежат к грудной клетке, боковой размер больше переднезаднего, симметрична. Тип дыхания смешанный, ЧДД - 16.
При пальпации грудная клетка безболезненная, эластичная. Голосовое дрожание на симметричных участках одинаково, проводится во все отделы грудной клетки.
При перкуссии на симметричных участках звук ясный легочный.
Выс. стояния спер.
выс. стояния сзади
шир. пол. Кренига
по передне подмышечной
по средне подмышечной
по задне подмышечной
При аускультации на симметричных участках грудной клетки дыхание везикулярное, побочные дыхательные шумы не выслушиваются.
Бронхофония проводится одинакова с обеих сторон.
Неприятного запаха изо рта нет, стул оформленный, регулярный, 1 раз в сутки. Язык обложен белым налетом, суховат. Зев, миндалины слегка гиперемированы. Слизистая рта влажная розовая чистая. Десны без воспалительных явлений, не кровоточат. Акт глотания не нарушен. Живот не увеличен в размере, симметричен, в акте дыхания участвует. Видимая перистальтика кишечника и желудка не отмечается. Свободной жидкости в брюшной полости не выявлено. Пальпаторно живот мягкий. Расхождения прямых мышц живота, грыжевых ворот нет. При поверхностной пальпации областей болезненности не обнаружено. Симптом Щеткина-Блюмберга отрицательный. При глубокой пальпации по Образцову-Стражеско пальпируется сигмовидная кишка в левой подвздошной области, не болезненна. Ободочная кишка безболезненна. Желудок не пальпируется. Селезенка не увеличена. При глубокой пальпации печени нижний край печени не выходит из-под края реберной дуги, плотноэластической консистенции, безболезненный.
Перкуторно размеры печени по Курлову в пределах нормы:
по правой срединно-ключичной линии - 9см.,
по передне-срединной линии - 8см.,
по левой реберной дуге - 7см.
Селезенка безболезненна, нормальных размеров и локализации. Аускультативно: шум перистальтики кишечника.
Система органов мочеотделения.
Жалобы отсутствуют. При осмотре, наличие гиперемии кожи, припухлости, сглаживание контуров поясничной области не выявлено. Мочеиспускание не нарушено. отеки отсутствуют. Выбухание в надлобковой области нет. Симптом поколачивания в проекциях почек отрицательный с обеих сторон. Почки не пальпируются.
Клинический диагноз
На основании жалоб больной на:
Интоксикационный синдром: слабость, головные боли, повышение температуры до 38 С 0 , ощущение ломания по всему телу.
Катаральный синдром: гиперемия слизистых носа и зева, сухой кашель, першение в горле, заложенность носа, осиплость голоса.
Из анамнеза заболеваний, что заболела остро, появились выше перечисленные жалобы. Из объективных данных заложенность носа, першение в горле, сухой кашель, покраснение носоглотки и горло, повышение температуры тела до 38с 0 . аускультативно-везикулярное дыхание, умеренная тахикардия сердца. ЧСС 90 уд в мин. АД 110/75. Живот увеличен за счет беременности. Выставлен клинический диагноз ОРВИ ср ст тяжести, беременнос ть12-14 недель
План обследования
Общий анализ крови.
Общий анализ мочи.
Биохимический анализ крови.
Кал на копрологию.
Кал на диз. группу (ЭПКП)
Мазок из зева и носа на B.d.
УЗИ брюшной полости.
Консультация врача акушер-гинеколога.
План лечения
1. Режим полупостельный
2. Проветривание помещения
3. Обильное питье (чай с медом, малиной, лимоном)
4. Поливитамины с микроэлементами (аскорбиновая кислота, пренатал)
5. Ингаляция и полоскание носоглотки, горла антисептическим раствором (ромашка, шалфей, фурациллин и т.д)
6. Интерферон в нос
7. Микстура от кашля 2 ст ложки 3 раза в день
8. Смазывание вокруг носа оксалиновой мазью
9. С целью профилактики осложнений антибиотики, амоксоциклин 500мг 2 раза в день.
10. Дезинтоксикационная терапия: глюкоза 5%-400мл + аскорбиновая кислота 5%-8мл + рибоксин 20мл внутривенно № 5.
Дифференциальный диагноз
Дифференциальный диагноз проводим с гриппом. Учитывая начало заболевания и катаральных явлений верхних дыхательных путей, слабый интоксикационный синдром, заболевание связанной с простудой и объективных данных у пациентки выставлен диагноз ОРВИ ср ст тяжести, так как при гриппе заболевание начинается остро с выраженной интоксикацией, с высокой температурой, имеет эпидемический характер, который у нашей пациентки отсутствует.
Этиология и патогенез
острая респираторная вирусная инфекция
ОРВИ -- это широко распространенные заболевания, характеризующиеся общей интоксикациейи преимущественным поражением дыхательных путей. Относятся к антропонозам с воздушно-капельным механизмом передачи. Чаще болеют дети. Встречаются в виде спорадических случаев и эпидемических вспышек.
Этиология, патогенез ОРВИ возникают в холодное время года (осенне-весенний период), могут носить характер эпидемии, особенно в больших коллективах. Факторами риска являются вирусно-бактериальные ассоциации, бактерии, грибы, простейшие. В большинстве случаев источник инфекции -- больной человек, путь передачи -- воздушно-капельный. Повышают вероятность возникновения заболевания вдыхание холодного воздуха, иммунные, обменные нарушения в организме, неблагоприятные профессиональные факторы, курение, алкоголизм, неполноценное питание. Существует конституционная предрасположенность к простудным заболеваниям. ОРВИ могут быть обусловлены большим количеством (свыше 200) различных этиологических агентов. К ним относятся:
1) вирусы гриппа различных антигенных типов и вариантов; поражают эпителий как верхних, так и нижних дыхательных путей с развитием бронхита, трахеита, бронхиолита, синдрома обструкции дыхательных путей;
2) вирусы парагриппа -- 4 типа -- поражают гортань;
3) аденовирусы -- 32 типа; поражают эпителий как верхних, так и нижних дыхательных путейс развитием ринофарингитов, бронхита, бронхиолита, синдрома обструкции дыхательных путей, конъюнктивиты и кератиты;
4) реовирусы -- 3 типа, пикорнавирусы; поражают эпителий носовой полости;
5) риновирусы -- свыше 100 типов; ротавирусы; вызывают риниты;
6) коронавирусы -- 4 типа;
7) респираторно-синцитиальный вирус; поражает эпителий как верхних, так и нижних дыхательных путей с развитием бронхита, бронхиолита, синдрома обструкции дыхательных путей;
8) энтеровирусы -- около 70 типов; вызывают признаки эпидемической миалгии, герпангины, экзантемы.
9) вирус простого герпеса;
11) стрептококки, стафилококки и другие бактериальные агенты.
Ворота инфекции -- различные отделы респираторного тракта, где и возникают воспалительные изменения.
Симптомы Клиническую картину гриппа и ОРВИ составляют:
Дифференциальный диагноз. Клиническая дифференциальная диагностика спорадических случаев ОРЗ трудна, поэтому в работе практического врача этиологическая характеристика заболевания часто остается нераскрытой. Во время эпидемических вспышек характерные клинические проявления позволяют предположить этиологию болезни.
Подтверждением диагноза служит нарастание титра специфических антител в парных сыворотках. Первая сыворотка берется до 6-го дня болезни, вторая -- через 10-14 дней. Диагноз подтверждается нарастанием титров в 4 раза и более. Используют РСК и РТГА. Быстрым методом расшифровки этиологии заболеваний является обнаружение возбудителей при помощи иммунофлюоресцентного метода. При сходстве клинических проявлений перенесенные заболевания оставляют после себя лишь типоспецифический иммунитет. В связи с этим один и тот же человек может переносить ОРВИ большое количество раз. Особенно это наблюдается в детских коллективах.
Назначается комплекс поливитаминов. Для уменьшения кашля используют паровые ингаляции, отхаркивающие средства.
При тяжелых формах болезни можно вводить нормальный человеческий иммуноглобулин, (гамма-глобулин) по 6 мл в/м. При развитии синдрома ложного крупа у детей рекомендуется увлажнение воздуха в помещении (развешать мокрые полотенца, поставить посуду с горячей водой), накладывание теплых или горячих компрессов на шею и пр.
Прогноз Благоприятный. Средняя длительность нетрудоспособности 5-7 дней.
Профилактика ОРВИ предусматривает: экспозиционную профилактику, назначение иммуномодулирующих средств.
Прогноз Наряду с легкими и среднетяжелыми формами ОРВИ, у части больных возникают осложнения, вплоть до летального исхода. По данным ВОЗ, ежегодно при вспышках заболеваемости ОРВИ в мире заболевает 3-5 млн. людей и 250-500 тысяч заболеваний заканчиваются летально.
В группе пациентов с сердечно-сосудистыми заболеваниями, с патологией органов дыхательной системы в периодэпидемии смертность в 50-100 раз выше, чем в группе здоровых людей.
Лихорадка -- Синдром общей интоксикации -- Синдром поражения респираторного тракта на разных его уровнях.
Диагноз Общее состояние пациентов в большинстве случаев удовлетворительное, нарушается слабостью, ломотой в теле, потливостью. В крови повышается СОЭ, лейкоцитоз со сдвигом формулы влево. При вирусной инфекции наблюдается лейкопения, нейтропения, эозинофилия, моноцитоз.
Лечение Остается сложной проблемой для специалистов, при этом немало больных лечатся в домашних условиях безрецептурными препаратами. Существующие методы лечения ОРВИ должны предусматривать влияние на разные звенья патологического процесса, позволять влиять не только на возбудителя инфекции, но и моделировать воспалительный процесс, индуцировать иммунные реакции.
Симптоматическое лечение ОРВИ включает:
Постельный режим во время лихорадки;
Жаропонижающие средства при повышенной температуре;
Антибиотики ТОЛЬКО при присоединении бактериальной инфекции;
Антигистаминные, иммуномодулирующие препараты по показаниям;
Особые указания Больше чем в 70% случаев больным ОРВИ, особенно детям назначаются антибиотики. Это происходит без предварительных анализов, идентифицирующих возбудителя, без дифференциации между вирусной и бактериальной инфекцией. Антибиотики назначаются в неправильной дозировке, по не правильной схеме приема, что приводит к возникновению резистентных к данному антибиотику возбудителей, бороться с которыми в дальнейшем становится трудной задачей. Назначение системных антибактериальных препаратов проводится без прикрытия ЖКТ, что оборачивается в последствие длительным лечением нарушений микробиоценоза кишечника.
Жалобы на повышение температуры до 38 . сухой кашель, слабость. Объективно : Общее состояние относительно удовлетворительное.
Пациантка активная, на вопросы отвечает хорошо. Зев гиперемирован. Аускультативно дыхание везикулярное. Сердечные тоны слегка приглушенный ЧСС - 88 ` ,ЧД - 18.. Живот увеличен за счет беременности, при пальпации безболезнен .
Стул оформленный. Мочеиспускание свободное. Периферических отеков нет.
Жалобы на кашель и повышение температуры сохраняются .
Общее состояние без ухудшений. По органам данные без изменений.
Жалобы на слабость, кашель беспокоит меньше. Состояние улучшилось. Объективно: зев слегка гиперемирован, температура нормализовалась. В легких без катаральных явлений. Сердечные тоны ритмичные ЧСС 80, АД 100/70. Живот без особенностей. Стул и мочеиспускание не нарушено. Отеков нет.
Подобные документы
Результаты обследования больного ребенка с диагнозом "острая респираторная вирусная инфекция средней тяжести". История заболевания, аллергологический и семейный анамнез, результаты осмотра и лабораторных анализов. Постановка диагноза, лечение и прогноз.
история болезни [37,4 K], добавлен 17.02.2011
Всестороннее обследование больного. Изложения жалоб. Обоснование клинического диагноза "Острая респираторная вирусная инфекция, острый бронхит". Назначение терапии. Ведение дневника состояния больного и течения болезни. Оценка эффективности лечения.
история болезни [23,4 K], добавлен 21.05.2012
Недомогание, частый малопродуктивный кашель, возникающий в ночное время суток и под утро, насморк, повышение температуры. Эпидемиологический анамнез и результаты осмотра. Острая респираторная вирусная инфекция, ринофарингит, необструктивный бронхит.
история болезни [22,2 K], добавлен 17.03.2009
Симптоматика, особенности клиники наиболее известных детских инфекционных болезней: скарлатины, кори, коклюша, ветряной оспы, краснухи и эпидемического паротита. Роль прививок в их профилактике. Острая респираторная вирусная и аденовирусная инфекции.
реферат [46,3 K], добавлен 10.12.2010
Жалобы больного при поступлении, анамнез заболевания, сведения о жизни больного и перенесенных ранее инфекциях. Общий осмотр, перкуссия легких, результаты лабораторных анализов, обзорная рентгенограмма. Обоснование клинического диагноза ринофарингит.
история болезни [20,3 K], добавлен 11.03.2009
Жалобы. Нервно-психическое развитие. Физическое развитие первого года жизни. Перенесенные заболевания. Профилактические прививки. Проявления аллергии. Настоящее состояние больного. Осмотр по системам. Обоснование клинического диагноза. Выписной эпикриз.
история болезни [24,9 K], добавлен 08.07.2008
Наиболее значимые вирусы в общей структуре исследуемой группы заболеваний, их клиническая картина, отличительные особенности. Наружные антигенные структуры, их типы. Диагностика и лечение респираторных инфекций вирусной природы, применяемые лекарства.
Анамнез заболевания пациента, его жалобы при поступлении. Исследование и обоснование клинического диагноза - ОРВИ, ринофарингобронхит, бронхообструктивный синдром. Подбор методов лечения и дневники курации больного. Рекомендации при выписке домой.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 10.04.2015 |
| Размер файла | 25,2 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Кафедра инфекционных болезней у детей
История болезни
Диагноз: ОРВИ (респираторно-синцитиальная инфекция), среднетяжелая форма. Ринофарингобронхит. Бронхообструктивный синдром
Куратор: студентка 5 курса 2а группы
Преподаватель: Соколовская В.В.
Смоленск, 2014 год
Возраст: 23.12.2013 г (4 мес.)
Детские дошкольные учреждения не посещает.
Дата госпитализации: 25.04.2014
Диагноз при постеплении: ОРВИ. Ринофарингобронхит. Бронхообструктивный синдром.
Диагноз клинический: ОРВИ (респираторно-синцитиальная инфекция), среднетяжелая форма. Ринофарингобронхит. Бронхообструктивный синдром.
Ребенок от второй беременности (первая беременность -- в 2008 году, роды живым доношенным мальчиком), протекавшей с токсикозом средней степени тяжести в первом триместре, угрозой выкидыша на 8 и 10 неделе. Роды в срок, протекавшие без особенностей. Масса тела при рождении 3550 г, длина тела 54 см. Грудное вскармливание до 2 мес, на 3 мес -- смешанное, с 4 мес -- искусственное. Наследственных заболеваний нет.
Перенесенные заболевания: ОРВИ, острый бронхит средней степени тяжести на 2 месяце жизни.
Эпидемиологический анамнез: пациентка была в контакте с инфекционным больным: 11.04.2014 года заболел посещающий детский сад старший брат (5 лет), диагноз: ОРВИ, ринофарингит.
Условия жизни ребенка: проживает совместно с родителями и старшим братом в отдельной благоустроенной квартире, условия проживания удовлетворительные.
Семейный анамнез: мать -- хронический гайморит, частые (2 раза в год) бронхиты. Отец здоров.
Анамнез настоящего заболевания
Данные объективного исследования
ринофарингобронхит бронхообструктивный синдром
На момент госпитализации - жалобы на затруднение носового дыхания, сухой кашель, одышку в покое. Жалобы на момент курации: на затруднение носового дыхания, влажный редкий кашель.
На момент курации состояние средней степени тяжести за счет интоксикационного, респираторного и бронхообструктивного синдромов.
Температура тела 36,7 град. Масса тела 6800 г. Рост 67 см, что соответствует возрастным нормам. Лицо обычное, кожные покровы бледные, чистые, эластичность и тургор кожи снижены. Сыпи и других патологических образований на коже нет. Подкожная жировая клетчатка выражена умеренно, распределена равномерно по всему телу. Периферические лимфатические узлы, доступные пальпации не увеличены, безболезненны. Видимых отёков не выявлено.
Сердечно - сосудистая система:
Осмотр: грудная клетка в области сердца без изменений. Патологических пульсаций в областях сердца, сосудов шеи и эпигастрии не определяется.
Пальпация: сердечный толчок не пальпируется, верхушечный толчок визуально не определяется, пальпируется в 4-м межреберье на 2 см кнаружи от левой срединно-ключичной линии
Границы относительной сердечной тупости.
Правая парастернаяльная линия
На 1 см кнаружи от левой средино-ключичной линии
Границы абсолютной сердечной тупости
левый край грудины
ближе к левой срединно-ключичной линии
Пульс - 120 в минуту, пульс синхронный, ритмичный, умеренного наполнения и напряжения. Дефицита пульса нет.
АД: 80/50 мм. рт. ст., что соответствует возрастной норме.
Аускультация: тоны сердца удовлетворительной звучности, ритмичные, патологических шумов нет.
Дыхание через нос затруднено, отделяемое из носа серозное, необильное. Задняя стенка глотки рыхлая, гиперемированная. Небные дужки гиперемированы. Обе половины грудной клетки симметрично участвуют в дыхании. Участия в акте дыхания вспомогательной мускулатуры нет. Втяжения межреберий, надключичных, подключичных ямок, яремной ямки нет. ЧДД 32 в минуту.
Топографическая перкуссия легких:
верхний край 6 ребра
нижний край 6 ребра
на уровне остистого отростка 11 грудного позвонка
Аускультация: дыхание жесткое, по передней поверхности легких выслушиваются единичные жесткие низкие хрипы, усиливающиеся при беспокойстве ребенка.
Слизистая ротовой полости бледно-розовая, язык умеренно обложен белым налетом, задняя стенка глотки гиперемированная, рыхлая, миндалины не увеличены. Глотание не нарушено. Аппетит сохранен.
Живот симметричный, активно участвует в акте дыхания. Расхождения мышц передней стенки живота, грыжевидных выпячиваний нет. Пальпация живота беспокойства ребенка не вызывает, живот мягкий. При скользящей пальпации печени -- выступает на 1 см из-под реберной дуги, эластичной консистенции. Селезенка и поджелудочная железа не пальпируются. Симптомы раздражения брюшины отрицательные.
Органы мочеполовой системы:
Осмотр: поясничная область симметрична, без видимых деформаций. В области мочевого пузыря изменений брюшной стенки не выявлено. Наружные половые органы развиты по женскому типу.
Пальпация: почки и мочевой пузырь не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание не нарушено.
НПР соответствует возрасту ребенка. Сознание ясное, реакция на окружающих адекватная.
· Защитный рефлекс новорождённого
· Рефлекс опоры и автоматическая походка новорождённых
· Рефлекс ползания (Бауэра) и спонтанное ползание
Патологических симптомов и менингеальных знаков не выявлено. Мышечный тонус в норме.
Данные дополнительных методов исследования
Заключение: без отклонений от возрастной нормы.
Заключение: в пределах возрастной нормы.
Бак. посев кала на диз. группу и сальмонеллез: результат отрицательный.
Копрограмма: кал кашицеобразный, коричневого цвета, без патологических примесей.
Мазок из носоглотки на флору: стафилококк не обнаружен.
Мазок из носоглотки на группу респираторных вирусов: респираторно-синцитиальная инфекция.
Рентгенография органов грудной клетки: усиление легочного рисунка в нижнох долях с обеих сторон. Корни легких структурированы. Диафрагма и синусы без особенностей.
Клинический диагноз и его обоснование
Основной диагноз: ОРВИ (респираторно-синцитиальная инфекция), среднетяжелая форма. Ринофарингобронхит. Бронхообструктивный синдром.
Диагноз поставлен на основании:
- острого начала заболевания с подъемом температуры тела до 37,2 град., кашлем, затруднением носового дыхания;
- синдрома интоксикации: снижение аппетита, бледность кожных покровов, вялость, подъем температуры тела до 37,2 град.;
- респираторного синдрома: гиперемия слизистой оболочки задней стенки глотки, малопродуктивный кашель с отхождением небольшого количества слизистой мокроты, затруднение носового дыхания в связи с отеком слизистой оболочки носовой полости и интенсивным слизистым отделяемым из носа;
- бронхообструктивного синдрома: наличие одышки до 48 в минуту, экспираторного характера, с участием в акте дыхания вспомогательной мускулатуры (незначительное втяжение яремной ямки), при аускультации в легких жесткое дыхание с повсеместными рассеянными сухими свистящими хрипами;
- данных дополнительных методов обследования: на обзорной рентгенограмме органов грудной клетки -- изменения, свойственные для острого бронхита (усиление легочного рисунка в нижних долях с обеих сторон); мазок из носоглотки на группу респираторных вирусов: респираторно-синцитиальная инфекция.
С учетом клинических проявлений данного заболевания, дифференциальную диагностику необходимо провести со следующими заболеваниями:
1. Риновирусная инфекция
- Общие черты: острое начало, наличие катарального синдрома (слабовыраженный катар верхних дыхательных путей: неяркая гиперемия задней стенки глотки, кашель, ринит), наличие слабо выраженного синдрома интоксикации (вялость, снижение аппетита, , субфебрильная температура тела).
- Отличительные черты: для риновирусной инфекции ведущим симптомом заболевания с первых часов является ринит, с обильным слизистым отделяемым из носа, часто наблюдается инъекция сосудов конъюнктив и склер, обильное слезотечение. Синдром бронхообструкции для риновирусной инфекции не характерен.
- Общие черты: острое начало, умеренно выраженная интоксикация с субфебрильной температурой, умеренный катаральный синдром (ринит с умеренным серозным отделяемым из носа, легкая гиперемия слизистой оболочки задней стенки глотки, ее зернистость), наличие одышки, возможно с участием вспомогательной мускулатуры.
- Отличительные черты: наличие при парагриппе симптомов ларингита: осиплость голоса, грубый, лающий кашель, который через 2-4 дня переходит во влажный; одышка при парагриппе носит инспираторный характер в связи со стенозом гортани.
3. Аллергический бронхит
- Общие черты: наличие синдрома бронхообструкции (экспираторный характер одышки, наличие в легких при аускультации множественных сухих хрипов).
- Отличительные черты: наличие отягощенного аллергологического анамнеза, упорное рецидивирующее течение, наличие сопутствующих аллергических поражений кожи, эозинофилия в крови, отсутствие катаральных явлений и синдрома интоксикации.
1. Кормление: молочная смесь NAN-1 по 180 мл через 3,5 часа.
2. Дексаметазон 0,2 х 4 раза в/м (25.04.14-27.04.14) -- глюкокортикостероид системного действия, для оказания противовоспалительного эффекта и устранения бронхообструкции.
3. Пульмикорт 125 мг, 2 р/д, ингаляции с помощью небулайзера (25.04.14-05.05.14) -- для местной терапии синдрома бронхообструкции (ингаляционный глюкокортикостероид в сочетании с В-адреномиметиком).
4. Виферон I, по 1 свече 2 раза в день per rectum (25.04.14-05.05.14) -- противовирусная терапия.
5. Раствор адреналина 1:1000 с фурациллином, в нос, по 1 капле 3 раза в день -- сосудосуживающее действие, для лечения ринита.
Дневники курации больного
Общее состояние больной средней степени тяжести за счет нерезко выраженного синдрома бронхообструкции, наличие умеренно выраженной экспираторной одышки при беспокойстве ребенка. Кашель влажный, редкий. Носовое дыхание затруднено, отделяемое из носа скудное, слизистое. Не лихорадит, температура тела 36,7 градуса.
Кожные покровы слегка бледные, чистые от сыпи. Задняя стенка глотки разрыхлена, умеренная гиперемия небных дужек. При аускультации в легких жесткое дыхание, редкие сухие низкие хрипы по передней поверхности легких, ЧДД 32 в минуту. Тоны сердца ясные, ритмичные, шумов нет, ЧСС 120 в минуту. Живот мягкий, при пальпации ребенок не беспокоится. Стул кашицеобразный, 1 раз в сутки. Диурез адекватный. Ночной сон спокойный.
Состояние средней степени тяжести за счет синдрома интоксикации, респираторного синдрома, бронхообструктивного синдрома. Одышка экспираторного характера, выражена умеренно, проявляется при беспокойстве ребенка. Кашель влажный, редкий. Носовое дыхание затруднено. Температура тела 36,6 градуса.
Кожные покровы чистые от сыпи, бледноватые. Нерезко выраженная гиперемия небных дужек, задняя стенка глотки рыхлая. Аускультативно в легких дыхание жесткое, с единичными сухими хрипами по передней поверхности легких, ЧДД 34 в минуту. Тоны сердца звучные, ритмичные, шумов нет. Живот мягкий. Стул кашицеобразный, 1 раз в сутки. Диурез в норме. Сон, аппетит не нарушены. Лечение получает.
Состояние относительно удовлетворительное, с положительной динамикой. Температура тела 36,6 градуса. Катаральные явления отсутствуют. Симптомов бронхообструкции нет.
Кожные покровы телесного цвета, чистые от сыпи. Видимые слизистые не гиперемированы. Дыхание в легких пуэрильное, ЧДД 32 в минуту, хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Живот мягкий. Стул кашицеобразный, 1 раз в сутки. Диурез в норме. Сон, аппетит не нарушены. Готовится к выписке.
Журавлевич А.А., 23.12.2014 г. р., находилась на стационарном лечении в в инфекционном отделении с 25.04.14 по 05.05.14 с диагнозом: ОРВИ (респираторно-синцитиальная инфекция), среднетяжелая форма. Ринофарингобронхит. Бронхообструктивный синдром.
Проведенное обследование: ОАК, ОАМ, кал на диз группу и сальмонеллез, копрограмма, мазок из носоглотки на флору, мазок из носоглотки на группу респираторных вирусов, рентгенограмма ОГК. Проведенное лечение: Дексаметазон 0,2 х 4 раза в/м (25.04.14-27.04.14); Пульмикорт 125 мг, 2 р/д (25.04.14-05.05.14); Виферон I, по 1 свече 2 раза в день per rectum (25.04.14-05.05.14); Раствор адреналина 1:1000 с фурациллином, в нос, по 1 капле 3 раза в день. На фоне проводимого лечения наблюдается положительная динамика с купированием симптомов заболевания. Состояние больной удовлетворительное, в дальнейшем стационарном лечении не нуждается. Выписана домой под наблюдение участкового педиатра. Даны рекомендации.
1. Кормление молочной смесь NAN-1 каждые 3,5 часа по 180 мл. начало введения прикормов согласно принятой схеме.
2. Наблюдение участкового педиатра.
3. Консультация аллерголога-иммунолога.
4. Ежедневное пребывание на улице не менее 3 часов.
5. Исключить контакт с инфекционными больными.
6. Процедуры закаливания для детей 1 года жизни: воздушные ванны по 5-10 минут в день.
7. Общеукрепляющий массаж.
Подобные документы
Анамнез жизни больного, его жалобы при поступлении. План обследования ациента, оценка его результатов. Обоснование диагноза - синдром Гийена-Барре. Этиология и патогенез заболевания, определение методов лечения больного. Дальнейший прогноз заболевания.
история болезни [44,4 K], добавлен 11.01.2013
Анамнез жизни и заболевания пациента, жалобы при поступлении. Комплексное исследование состояния больного. Обоснование диагноза - острый коронарный синдром, гипертоническая болезнь, III степень, III стадия. План лечения пациента и прогноз для жизни.
история болезни [43,3 K], добавлен 28.01.2013
Жалобы больного при поступлении, анамнез жизни и заболевания. Комплексное исследование общего состояния пациента. Анализ результатов исследований. Обоснование диагноза - атеросклероз артерий нижних конечностей, синдром Лериша. Разработка плана лечения.
история болезни [29,8 K], добавлен 29.10.2013
Анамнез жизни и жалобы пациента при поступлении. План обследования больного, данные анализов и специальных методов исследования. Постановка клинического диагноза - острый обструктивный бронхит. Составление плана лечения и дневник курации пациента.
история болезни [20,3 K], добавлен 04.04.2015
Жалобы при поступлении больного на стационарное лечение. Обследование органов и систем пациента, данные лабораторных и дополнительных исследований. Обоснование клинического диагноза: аденовирусная инфекция, средняя форма. План терапевтического лечения.
история болезни [18,8 K], добавлен 30.12.2012
История заболевания и жалобы больного. Анамнез и настоящее состояние пациента. Данные лабораторных и инструментальных методов исследования. Обоснование клинического диагноза: склеродермия, бляшечная форма, стадия уплотнения. Составление плана лечения.
история болезни [62,6 K], добавлен 28.12.2014
Анамнез жизни и заболевания больного, жалобы при поступлении. План обследования пациента, обоснование диагноза - закрытый косопоперечный перелом диафиза правой большеберцовой кости. Разработка плана лечения, рекомендации и дневник курации пациента.
Результаты обследования больного ребенка с диагнозом "острая респираторная вирусная инфекция средней тяжести". История заболевания, аллергологический и семейный анамнез, результаты осмотра и лабораторных анализов. Постановка диагноза, лечение и прогноз.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 17.02.2011 |
| Размер файла | 37,4 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РФ
БАШКИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра детских болезней лечебного и стоматологического факультетов.
Зав. кафедрой: д.м.н., профессор
Э.И. Эткина
Л.И. Бабенкова
Ф.И.О _____________________________
Дата рождения: 07.10.03. 1 год, 4 месяца.
Основной диагноз: Острая респираторная вирусная инфекция средней тяжести.
Куратор: студент группы Л-412Б
IV курса лечебного факультета
ФАЗЫЛОВ В. К.
УФА - 2005.
1.Ф.И.О.: ____________________________
2.Дата рождения: 07.10.03. (1 год 4 месяца)
3.Домашний адрес:
5.Ф.И.О. родителей: мать -____________________(БГМУ, студентка 4-го курса); отец - _____________________ (Когалымнефтегеофизика, геофизик).
6. Дата поступления: поступил экстренно 21.02.05 г. в 04:40
7. Сроки курации: 21.02.05. - 22.02.05.
II ЖАЛОБЫ ПРИ ПОСТУПЛЕНИИ:
На повышение тем пературы до 39.2 о С, вялость.
III . ЖАЛОБЫ НА МОМЕНТ КУРАЦИИ:
На повышение температуры до 37.2 о С, вялость.
IV. ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ:
Заболел 20.02.05. , что проявилось в повышении температуры тела до 39 о , вялостью. Была вызвана скорая помощь. После в/м введения литической смеси был госпитализирован в детское отделение Клиники БГМУ.
V. ИСТОРИЯ ЖИЗНИ РЕБЕНКА:
Акушерский анамнез:
Еникеев Артем Валерьевич родился от первой беременности. Во второй половине беременности у матери были гестозы (нефропатия 1ст. Профессиональных вредностей не было. Условия и режим труда, режим дня беременной были удовлетворительные. Из особенностей питания непереносимость жирной пиши в течение всей беременности. Роды естественным путем, головное предлежание. Продолжительность родов 3.5 часа. Во время родов было оказано акушерское пособие - амниоцентез.
Период новорожденности:
1. Срок гестации 40-41 недель.
2.Масса тела при рождении 3050грамм, рост 50 см.
3.Оценка по шкале Апгар 7.
Ребенок закричал сразу. Был впервые приложен к груди на 1 сутки. Пупочная ранка заживала нормально. Физиологическая убыль массы на 4 сутки 200 грамм. Физиологическая желтуха не наблюдалась.
Был выписана из роддома на 5 сутки. Осмотрен участковым педиатром в этот же день.
Развитие ребенка на первом году жизни:
1.Начал удерживать голову в 2 мес., поворачиваться со спинки на живот с 6 мес., ползать с 7 мес., самостоятельно сидеть в 8 мес., стоять в 10 мес., ходить с 12 мес..
2.Первая улыбка появилась в 1 мес., комплекс оживления в ответ на разговор в 2 мес.,
3..Начал фиксировать взгляд на игрушках и следить глазами за движущимися предметами в 3 мес., отличать маму от чужих в 3.5 мес.
4.Начал прислушиваться к звукам, сосредотачиваться, поворачивать голову на звук в 2 мес., различать тон с которым к нему обращаются в 3 мес..
5. Начал гулить в 3 мес., произносить слоги в 4мес., слова в 7мес..
6. Прорезывание зубов началось в 10 мес..
7.Вскармливание ребенка грудное. Блюда прикорма введены вовремя. В 6 мес. первый прикорм - капуста, кабачки, картофель. В 7.5 мес. второй прикорм - крупенной + мясной фарш. В 9 мес. 3 прикорм - кисломолочные продукты, печенье, хлеб, творог.
8. Соответственно возрасту все прививки проведены.
VI.АЛЛЕРГОЛОГИЧЕСКИЙ АНАМНЕЗ
1.Индивидуальный:
- непереносимость яблок, шоколада и копченой колбасы. Впервые возникло в 1 год. Реакция в виде крапивницы.
- непереносимости лекарственных средств не отмечает.
- реакций на прививки не наблюдалось.
- проявлений экссудативно-катарального, аллергического диатезов не наблюдалось.
- на диспансерном учете не состоит, инвалидности, санитарно- курортного, реабилитационного лечения не получал.
2.Семейный: у мамы бронхиальная астма, аллергический ринит.
3.Аллергологический: проводилась аллергодиагностика. Выявлена реакция на пищевые продукты (яблоки, шоколад, тыкву, копченые продукты).
4.Жилищно-бытовые условия: проживает в 2 комнатной квартире.
Материально- бытовые условия в норме. Домашних животных нет.
У ребенка подушка пуховая, одеяло синтепоновое.
VII. СЕМЕЙНЫЙ АНАМНЕЗ:
Генеалогическая родословная:
- заболевание бронхиальной астмой, хроническим ринитом.
-пробанд (Еникеев А.В.).
1. Маме - 22 года, папе - 26 лет.
2. Наследственных заболеваний, злокачественных новообразований в семье нет.
3. Вредные привычки (алкоголизм, курение, наркоманию) родители отрицают.
VIII. ОБЬЕКТИВНОЕ СОСТОЯНИЕ
1.Общий осмотр:
Состояние на момент осмотра удовлетворительное, сознание ясное, положение активное. Реакция на осмотр адекватная, живая.
При осмотре: кожные покровы бледно-розовые. Пигментации, сыпи, рубцов, шелушения, молочной корки на щеках, гнейса на волосистой части головы, расчесов, потницы, опрелостей, сосудистых изменений, кровоизлияний, расширения вен, подкожных капилляров нет. Ногти округлой формы, нормальной выпуклости, гладкие, розовые, продольной исчерченности, расслоения нет. Видимые слизистые влажные, розового цвета, без высыпаний.
Подкожно-жировой слой:
При осмотре: развит равномерно. Нормальное жироотложение.
При пальпации: толщина подкожно-жирового слоя на животе 2см., на груди 1.5 см., на спине 2 см., на конечностях 2 см., на лице 1.5 см.. Консистенция мягкая. Тургор ткани нормальный. Отеков нет.
Лимфатические узлы:
При осмотре небные, язычная миндалины не увеличены, розового цвета, налета нет.
При пальпации: подмышечные, локтевые, паховые, подколенные, торакальные лимфатические узлы не пальпируются. Шейные лимфатические узлы не увеличены, при пальпации безболезненные, подвижные, не спаяны с кожей и между собой. Кожа над ними не изменена.
Мышечная система:
При осмотре - степень развития мускулатуры средняя.
При пальпации - тонус нормальный.
Костная система:
- форма головы брахеоцефалическая.
- положение головы правильное.
- уровень плеч симметричный.
- форма грудной клетки цилиндрическая. Обе ее половины симметрично участвуют в акт дыхания.
- живот выступает за плоскость грудной клетки.
- форма ног - прямая.
- эпигастральный угол 90. По конституции ребенок нормостеник.
2.Осмотр сзади: плечевой пояс, нижние углы лопаток, треугольники талии, нижние конечности симметричны.
3. Осмотр сбоку: положение головы срединное. Положение плеч симметричное. Форма живота округлая. Осанка правильная.
4. Осмотр стоп: стопы нормальные.
При пальпации: болезненности, деформации ребер, грудины нет. Деформации, уплотнений, утолщений, отечности, болезненности суставов нет.
Температура тела 37,2 о С.
2. Система органов дыхания:
Осмотр: изменений формы носа нет, дыхание через нос затрудненное. Отделяемое из носа слизистого характера. Голос умеренно осиплый. Грудная клетка цилиндрической формы. Тип дыхания грудной. Дыхательные движения симметричны, ритмичны. Вспомогательная мускулатура в дыхании не участвует. Одышка не выражена. ЧД=30.
Пальпация: Болезненные участки не обнаружены. Грудная клетка резистентна, голосовое дрожание симметрично с обеих сторон грудной клетки.
Перкуссия сравнительная: над всей поверхностью легких определяется ясный легочный звук.
Аускультация: дыхание жесткое. Побочные дыхательные шумы не выслушиваются. Бронхофония не изменена с обеих сторон.
Шума трения плевры нет.
Определение нижних границ легких
Передняя подмышечная линия
Средняя подмышечная линия
Задняя подмышечная линия
Остистый отросток
XI грудного позвонка
Остистый отросток
XI грудного позвонка
3. Система органов кровообращения:
Осмотр: усиленной пульсации сонных артерий, набухания шейных вен, видимой пульсации вен, выпячивания области сердца не определяется.
Пальпация: верхушечный толчок определяется в 4 межреберье на 2 см кнаружи от левой среднеключичной линии. Верхушечный толчок высокий, усиленный, шириной 1см. Дрожания в области сердца не определяется. Верхушечный толчок локализованный. Сердечный толчок, ретростернальная и эпигастральная пульсация визуально не определяются. Пульс ритмичный, равномерный, одинаковый на обоих руках. ЧСС = 140 уд. в мин.
респираторная вирусная инфекция ребенок
Границы относительной тупости сердца:
Кнутри от правого края грудины в 4 межреберье
на 1 см кнаружи от левой сосковой линии в 4 межреберье
2 межреберье у левого края грудины
Границы абсолютной тупости сердца:
Левый край грудины
По левой сосковой линии в 4межреберье
Поперечник относительной тупости сердца - 4 см.
Аускультация: тоны сердца ясные, тахикардия. Систолические, диастолические шумы и шум трения перикарда не выслушиваются.
4. Органы пищеварения:
Осмотр: губы розового цвета, влажные. Высыпаний, трещин, изъязвлений нет. При осмотре язык влажный с сероватым налетом, сосочки сглажены, трещин, язв нет. Миндалины за небные дужки не выступают. Зев гиперемирован. Глотание без затруднений. Аппетит не нарушен, стул 1 раз в день, кашицеобразный. Запах изо рта не ощущается. Живот округлой формы, симметричный, участвует в акте дыхания. Видимая перистальтика, грыжевые выпячивания и расширение подкожных вен живота не определяются. Пупок округлой формы.
При поверхностной пальпации живот мягкий, безболезненный, расхождения прямых мышц нет, напряжения мышц брюшной стенки нет.
При глубокой пальпации: симптомы Щеткина-Блюмберга, Менделя, Ровзинга, Воскресенского отрицательны. В левой подвздошной области пальпируется сигмовидная кишка в виде гладкого, умеренно плотного тяжа, безболезненна, легко смещается, урчит при надавливании.
В правой подвздошной области пальпируется слепая кишка в форме гладкого, мягкоэластичного, несколько расширенного к низу цилиндра; она безболезненна, умеренно подвижна, урчит при надавливании.
Восходящий и нисходящий отделы толстой кишки пальпируются соответственно в правом и левом отделе живота в виде подвижных, умеренно плотных, безболезненных цилиндров. Поперечная ободочная кишка определяется в пупочной области в виде поперечно лежащего, дугообразно изогнутого книзу, умеренно плотного цилиндра; она безболезненна, легко смещается вверх и вниз.
На 2 см выше пупка прощупывается большая кривизна желудка в виде гладкого, мягкого, малоподвижного, безболезненного валика, лежащего поперечно относительно позвоночника в обе стороны от него.
Тонкая кишка, мезентериальные лимфоузлы и поджелудочная железа не пальпируются. Печень не увеличена. При пальпации безболезненна, край ровный, мягкоэластичной консистенции.
Желчный пузырь не пальпируется. Пальпация в его проекции безболезненна, симптомы Кера, Образцова-Мерфи, Грекова-Ортнера и Мюсси, отрицательные.
Селезенка в положении лежа на спине и на правом боку не пальпируется.
Признаки скопления свободной жидкости в брюшной полости методами перкуссии не определяются.
При аускультации выявляются шумы перистальтики кишечника в виде периодического урчания и переливания жидкости. Шум трения брюшины отсутствует.
5. Мочевыделительная система.
Осмотр: область лобка, поясничная область при осмотре не изменена. Гиперемии кожи, припухлости в поясничной области и области лобка нет.
Пальпация: болезненности над лобком, в поясничной области, в болевых точках почек, в мочеточниковых точках нет.
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
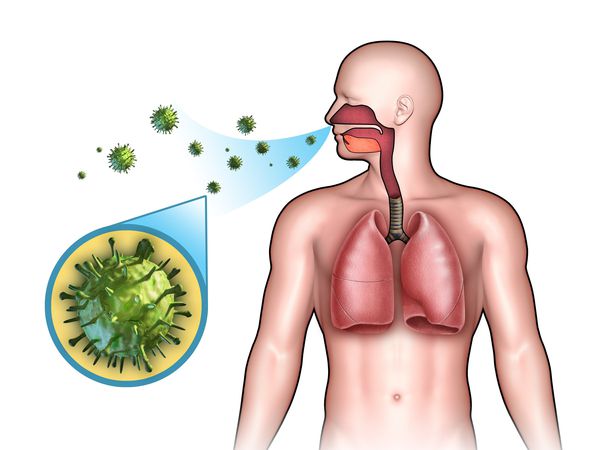
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
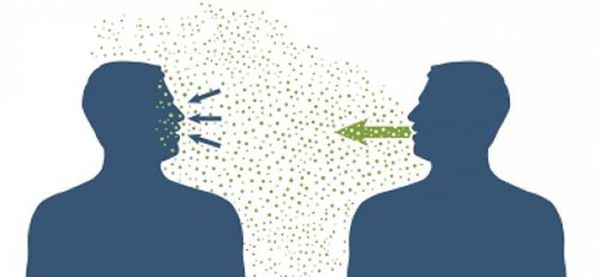
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
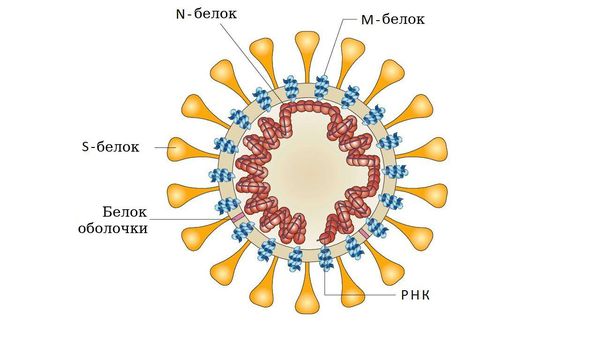
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
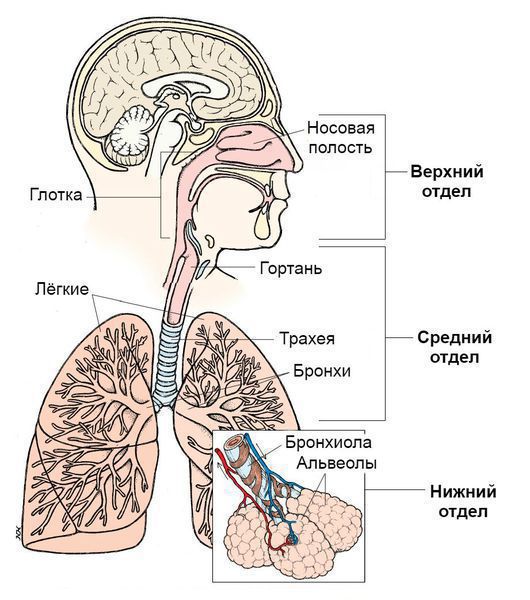
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
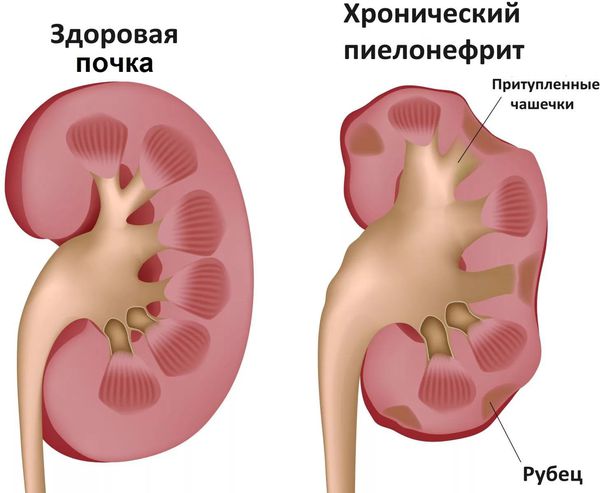
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Читайте также:

