История болезни по лептоспирозу
Обновлено: 15.04.2024
Лептоспироз (синонимы: болезнь Васильева-Вейля, инфекционная желтуха, нанукаями, японская 7-дневная лихорадка, водная лихорадка, покоено-луговая лихорадка, собачья лихорадка и др. (leptospirosis, Weits disease, canicol fever - англ.; Weilische Krankheit, Morbus Weil - нем., leptospirose - франц.) - острая инфекционная болезнь, вызываемая различными серо-типами лептоснир, характеризуется лихорадкой, симптомами общей интоксикации, поражением почек, печени, нервной системы. При тяжелых случаях наблюдается желтуха, геморрагический синдром, острая почечная недостаточность и менингит.
Что провоцирует / Причины Лептоспироза:
Возбудитель относится к роду Leptospira, который включает в себя только один вид Leptospira interrogate. Вид подразделяется на два комплекса - паразитический (Interrogans) и сапрофитный (Biflexa). В каждом комплексе по антигенным свойствам выделяются серотипы (серологические варианты), в настоящее время известно около 200 патогенных серотипов и около 60 - сапрофитных. Серотипы с общими антигенами объединяют в серологические группы. Патогенные серотипы объединены в 23 серогруппы. Отдельные серогруппы обозначают следующим образом, например: серогруппа Ротопа вида L. interrogans или L. interrgans var. ротопа, но не L. ротона.
Лептоспиры имеют спиралевидную форму, обладают прямолинейной и ротационной подвижностью. В жидких средах для лептоспир характерно вращение вокруг длинной оси, делящиеся клетки резко изгибаются в точке намеченного деления. Лептоспиры способны перемещаться в направлении среды, обладающей большей вязкостью. Концы лептоспир изогнуты в виде крючков, но могут быть и бескрючковые варианты. Длина лептоспир 6-20 мкм, а поперечник 0,1-0,15 мкм. Количество завитков зависит от длины (в среднем около 20). Лептоспиры культивируются на средах, содержащих сыворотку крови.
В нашей стране выделялись лептоспиры 13 серологических групп, 27 серотипов. В частности, выделились следующие серогруппы: Ротопа, Hebdomadis, Grippotyphosa, Canicola, Tarasovi.
Эпидемиология. Лептоспироз считается наиболее распространенным зоонозом в мире. Он встречается на всех континентах, кроме Антарктиды, особенно широко распространен в тропических странах.
Источниками инфекции являются различные животные (лесная мышь, полевка, водяные крысы, землеройки, крысы, собаки, свиньи, крупный рогатый скот и др.). Человек, больной лептоспирозом, источником инфекции не является. Передача инфекции у животных происходит через воду и корм. Заражение человека чаще всего происходит при контакте кожи и слизистых оболочек с водой, загрязненной выделениями животных. Имеет значение контакт с влажной почвой, а также при убое зараженных животных, разделке мяса, а также при употреблении некоторых продуктов (молоко и др.), загрязненных выделениями инфицированных грызунов. Заболевания часто имеют профессиональный характер. Чаще заболевают дератизаторы, лица, работающие на заболоченных лугах, работники животноводческих ферм, боен, доярки, пастухи, ветеринары. Для лептоспироза характерна выраженная сезонность с максимумом заболеваемости в августе.
Патогенез (что происходит?) во время Лептоспироза:
Начало болезни (обычно острое) связано с массивным поступлением лептоспир и их токсинов в кровь (при микроскопии в крови обнаруживаются десятки лептоспир в поле зрения). Тяжесть болезни и выраженность органных поражений зависит не только от серотипа возбудителя, но и от реактивности макроорганизма.
Вторичная массивная бактериемия приводит к обсеменению различных органов, где продолжается размножение возбудителей. У погибших от лептоспироза отмечаются многочисленные кровоизлияния, наиболее интенсивные в области скелетных мышц, почек, надпочечников, печени, желудка, селезенки и легких. В печени лептоспиры прикрепляются к поверхности клеток, а также находятся в межклеточном пространстве. Часть лептоспир погибает. Лептоспиры, их токсины и продукты обмена приводят к выраженной интоксикации, которая особенно быстро нарастает в первые 2-3 дня от начала болезни. Лептоспиры обладают гемолизином, что приводит к разрушению (гемолизу) эритроцитов. Возбудители и их токсические продукты обладают выраженным действием на сосудистую стенку и на свертывающую систему крови. В тяжелых случаях развивается тромбогеморрагический синдром.
Желтуха при лептоспирозе носит смешанный характер. Имеет значение отек печеночной ткани, деструктивные и некротические изменения паренхимы, а также гемолиз эритроцитов. В отличие от вирусного гепатита В, несмотря на резко выраженную желтуху, острая печеночная недостаточность развивается редко.
Особое место в патогенезе лептоспироза занимает поражение почек. В большинстве случаев летальные исходы связаны с развитием острой почечной недостаточности (уремическая кома). Она возникает в результате непосредственного действия лептоспир и их токсических продуктов жизнедеятельности на клеточную стенку, приводит к тяжелым повреждениям эпителия почечных канальцев, коркового и подкоркового вещества почек, что приводит к нарушению процессов мочеобразования. Следствием этого является олигурия с возможным развитием уремии. В генезе J анурии может иметь значение и выраженное снижение артериального давления, что иногда наблюдается при лептоспирозе. Именно в почках наиболее длительно сохраняются лептоспиры (до 40 дней).
У части больных (10-35%) лептоспиры преодолевают гематоэнцефалический барьер, что приводит к поражению центральной нервной системы обычно в виде менингитов. Кровоизлияния в надпочечники могут привести к развитию острой недостаточности коры надпочечников.
Своеобразным и патогномоничным проявлением лептоспироза является поражение скелетных мышц (рабдомиализис), особенно выраженное в икроножных мышцах. В мышцах обнаруживаются типичные для лептоспироза фокальные некротические и некробиотические изменения. В биоптатах, сделанных на ранних этапах болезни, выявляют отек и васкулизацию.
С помощью иммунофлюоресцентного метода в этих очагах обнаруживается лептоспирозный антиген. Заживление происходит за счет формирования новых миофибрилл с минимальным фиброзом. Распад мышечной ткани и поражение печени приводят к повышению активности сывороточных ферментов (АсАТ, АлАТ, щелочной фосфатазы и др.). Иногда в результате гематогенного заноса развивается специфическое лептоспирозное поражение легких (пневмония), глаз (ириты, иридоциклиты), реже других органов.
В процессе болезни начинает формироваться иммунитет. До введения в практику антибиотиков у больных лептоспирозом антитела появлялись рано и достигали высоких титров (1:1000-1:100000), однако в последние годы при раннем назначении антибиотиков антитела появляются поздно (иногда лишь в периоде реконвалесценции и титры их невысокие). Иммунитет при лептоспирозе типоспецифичен, т. е. только по отношению к тому серотипу, которым было обусловлено заболевание. Возможно повторное инфицирование другим серотипом лептоспир. Специфический иммунитет сохраняется длительно.
В периоде ранней реконвалесценции (обычно после 5-10-дневной апирексии) возможен рецидив болезни с возобновлением основных клинических проявлений болезни. При адекватной антибиотикотерапии рецидивы не развиваются. В процессе выздоровления наступает полное очищение организма от лептоспир. Хронических форм лептоспироза не развивается, хотя могут быть резидуальные явления, например снижение зрения после перенесенного лептоспирозного иридоциклита.
Симптомы Лептоспироза:
Инкубационный период продолжается от 4 до 14 дней (чаще 7-9 дней). Болезнь начинается остро, среди полного здоровья без каких-либо предвестников (продромальных явлений). Появляется озноб, нередко сильный, температура тела быстро достигает высоких цифр (39-40°С). Больные жалуются на сильную головную боль, бессонницу, отсутствие аппетита, жажду. Очень характерным признаком являются сильные боли в мышцах, особенно в икроножных. В процесс могут вовлекаться мышцы бедра и поясничной области, пальпация их очень болезненна. У части больных миалгия сопровождается резко выраженной гиперестезией кожи (сильная жгучая боль). Мышечные боли настолько сильные, что больные с трудом передвигаются или не могут двигаться вовсе (при тяжелых формах).
При более тяжелом течении лептоспироза с 3-5-го дня болезни появляется иктеричность склер, а затем и желтушное окрашивание кожи, выраженность которого изменяется в широких пределах (билирубин сыворотки крови может достигать 200 мкмоль/л и более). В это же время у 20-50% больных появляется экзантема. Элементы сыпи полиморфны, располагаются на коже туловища и конечностей. Сыпь может иметь кореподобный, краснухоподобный, реже скарлатиноподобный характер. Могут встречаться и уртикарные элементы. Макулезная сыпь склонна к слиянию отдельных элементов. В этих случаях образуются эритематозные поля. Эритематозная экзантема встречается наиболее часто. При развитии геморрагического синдрома преобладает петехиальная сыпь. Нередко появляется герпетическая сыпь (на губах, крыльях носа). Тромбо-геморрагический синдром проявляется помимо петехиальной сыпи кровоизлияниями в кожу на местах инъекций, носовыми кровотечениями, кровоизлияниями в склеру.
Со стороны сердечно-сосудистой системы наблюдается брадикардия, гипотензия, приглушение тонов сердца, на ЭКГ - признаки диффузного поражения миокарда, при более тяжелых формах может отмечаться развернутая клиническая картина специфического лептоспирозного миокардита. У части больных развиваются умеренно выраженные изменения слизистой оболочки верхних дыхательных путей, чаше в виде ринофарингита. Специфическая лептоспирозная пневмония наблюдается редко. Почти у всех больных к 4-5-му дню болезни отмечается увеличение печени, у половины больных увеличивается селезенка. Печень умеренно болезненна при пальпации.
В последние годы участились (с 10-12% до 30-35%) признаки поражения центральной нервной системы в виде выраженного менингеального синдрома (ригидность затылочных мышц, симптомы Кернига, Брудзинского и др.). При исследовании цереброспинальной жидкости отмечается цитоз (чаше в пределах 400-500 клеток в 1 мкл) с преобладанием нейтрофилов. В некоторых случаях ликвор изменяется как при гнойном менингите с цитозом до 3-4 тыс. в 1 мкл и более с преобладанием нейтрофилов.
У большинства больных выявляются признаки поражения почек. Резко снижается количество мочи (до анурии). В моче появляется белок (1 г/л и более), при микроскопии можно обнаружить гиалиновые и зернистые цилиндры, клетки почечного эпителия. В крови увеличивается содержание остаточного азота, мочевины, креатинина. При тяжелом течении болезни нарастает токсикоз, могут появиться признаки уремии (язвенное поражение толстой кишки, шум трения ггерикарда, судороги, расстройства сознания вплоть до развития уремической комы). Острая почечная недостаточность является основной причиной смерти больных лептоспироза.
По клиническому течению различают легкие, среднетяжелые и тяжелые формы лептоспироза.
Проявлениями, характерными для тяжелых форм лептоспироза, служат:
- развитие желтухи;
- появление признаков тромбогеморрагического синдрома;
- острая почечная недостаточность;
- лептоспирозный менингит.
При исследовании периферической крови в острый период заболевания наблюдается нейтрофильный лейкоцитоз (12-20x10/9л), повышение СОЭ (до 40-60 мм/ч).
Осложнения при лептоспирозе могут быть обусловлены как самими лептоспирами, так и наслоившейся вторичной бактериальной инфекцией. К первым относятся менингиты, энцефалиты, полиневриты, миокардиты, ириты, иридоциклиты, увеиты. С наслоением вторичной инфекции связаны пневмония, отиты, пиелиты, паротиты.
К осложнениям, которые наблюдаются только у детей, можно отнести повышение АД, холецистит, панкреатит. Сочетание таких проявлений, как миокардит, водянка желчного пузыря, экзантема, покраснение и припухлость ладоней и подошв с последующей десквамацией кожи, укладывается в картину синдрома Кавасаки (болезни Кавасаки).В последние годы осложнения стали наблюдаться чаще.
Диагностика Лептоспироза:
При распознавании лептоспироза необходимо учитывать эпидемиологические предпосылки (профессия, сезонность, контакт с грызунами и др.) и характерную симптоматику. Дифференциальный диагноз следует проводить в зависимости от клинической формы и выраженности (преобладания) органных поражений. Тяжелые желтушные формы лептоспироза приходится дифференцировать с вирусными гепатитами и желтушными формами других инфекционных болезней (псевдотуберкулез, инфекционный мононуклеоз, сальмонеллез, малярия, сепсис), реже с токсическими гепатитами. При наличии выраженного тромбогеморрагического синдрома - с геморрагическими лихорадками, сепсисом, риккетсиозами. При почечной недостаточности - с геморрагической лихорадкой с почечным синдромом. Легкие формы лептоспироза дифференцируют от гриппа и других ОРЗ. При появлении менингеального синдрома нужно дифференцировать как от серозных менингитов (паротитный, энтеровирусный, туберкулезный, орнитозный, лимфоцитарный хориоменингит), так и от гнойных (менингококковый, пневмококковый, стрептококковый и др.).
Для лабораторного подтверждения диагноза имеют значение данные обычных лабораторных исследований (нейтрофильный лейкоцитоз, повышение СОЭ, изменения мочи, повышение количества билирубина, остаточного азота и др.). Наиболее информативными являются специфические методы. Диагноз подтверждают обнаружением возбудителя или нарастания титра специфических антител. Лептоспиры в первые дни болезни иногда можно обнаружить в крови с помощью прямой микроскопии в темном поле, с 7-8 дня можно микроскопировать осадок мочи, а при появлении менингеальных симптомов и цереброспинальную жидкость. Однако этот метод чаще дает отрицательные результаты (особенно, если больной уже получал антибиотики); этот метод нередко дает и ошибочные результаты, поэтому не нашел широкого применения. Лучшие результаты дает посев крови, мочи, ликвора. В качестве среды можно использовать 5 мл воды с добавлением 0,5 мл сыворотки крови кролика. При отсутствии среды в кровь, взятую для исследования, следует добавить антикоагулянт (лучше натрия оксалат) и тогда лептоспиры сохраняются около 10 дней. Можно использовать заражение животных (хомяков, морских свинок). Наибольшее распространение получили серологические методы (РСК, реакция микроагглютинации). Для исследования берут парные сыворотки (первая до 5-7-го дня болезни, вторая - через 7-10 дней). Положительными считаются титры 1:10-1:20 и выше. Более достоверным является нарастание титров антител в 4 раза и выше. При интенсивной антибиотикотерапии положительные результаты серологических реакций иногда появляются поздно (через 30 и более дней от начала заболевания), а иногда не появляются вовсе. Можно обнаружить лептоспиры в биоптатах икроножных мышц (окраска методом серебрения). У погибших лептоспиры могут быть найдены в почках и в печени.
Лечение Лептоспироза:
Противолептоспирозный иммуноглобулин (гамма-глобулин) вводят после предварительной десенсибилизации. В первый день вводят 0,1 мл разведенного (1:10) иммуноглобулина под кожу, через 30 мин под кожу вводят 0,7 мл разведенного (1:10) иммуноглобулина и еще через 30 мин - 10 мл не разведенного иммуноглобулина внутримышечно. На 2-й и 3-й дни лечения вводят по 5 мл (при тяжелых формах по 10 мл) не разведенного иммуноглобулина внутримышечно. Назначают комплекс витаминов, симптоматическое лечение. При развитии острой почечной недостаточности проводят комплекс соответствующих лечебных мероприятий.
Прогноз. Исход заболевания зависит от тяжести клинической формы. В США за 1974-1981 гг. смертность составила в среднем 7,1 % (от 2,5 до 16,4%), при желтушных формах она колебалась от 15 до 48%, а у мужчин старше 50 лет она равнялась 56%.
Профилактика Лептоспироза:
Охрана источников водоснабжения от загрязнения. Зашита продуктов от грызунов.
Вакцинация животных. По эпидемиологическим показаниям может проводиться вакцинация людей. Больные опасности для окружающих не представляют.
К каким докторам следует обращаться если у Вас Лептоспироз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лептоспироза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Целиакия: причины появления, симптомы, диагностика и способы лечения.
Определение
Целиакия, или глютеновая энтеропатия (ГЭ) — это аутоиммунное заболевание тонкой кишки, характеризующееся непереносимостью протеинов клейковины (глютенов) пшеницы и других злаков и сопровождающееся развитием гиперрегенераторной атрофии слизистой оболочки тонкой кишки, которая проявляется синдромом мальабсорбции (нарушения всасывания).
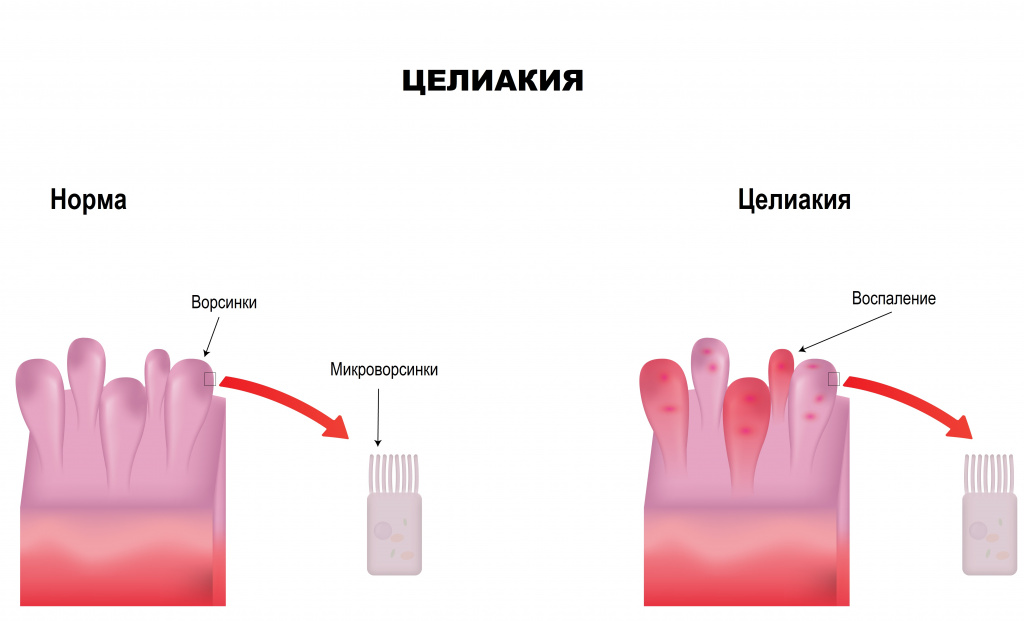
Причины появления целиакии
Целиакия передается по наследству (90% больных целиакией являются носителями гена HLA-DQ2, еще 10% – гена HLA-DQ8), а также сопутствует некоторым другим заболеваниям. В группу риска входят люди, у близких родственников которых диагностированы следующие заболевания:
- целиакия,
- герпетиформный дерматит;
- сахарный диабет 1 типа;
- аутоиммунный тиреоидит;
- микроскопический колит (лимфоцитарный или коллагенозный колит);
- болезнь Эддисона.
- беременность, роды, грудное вскармливание,
- бактерии и вирусы,
- операции,
- сильный стресс.
Систематизацию клинических форм целиакии в 2005 году провели российские ученые А.И. Парфенов, Л.М. Крумс, Е.А. Сабельникова и предложили выделять типичную, атипичную, латентную, рефрактерную и бессимптомную целиакию.
Типичная форма манифестирует, как правило, в раннем детском возрасте и протекает с синдромом нарушенного всасывания (СНВ) II–III степени тяжести. Для этой формы характерны следующие проявления: диарея, полифекалия, метеоризм, анемия, истощение, гипопротеинемические отеки, полигиповитаминоз, отставание в развитии и др.
Атипичная форма проявляется внекишечными симптомами, связанными с нарушением всасывания или иммунными нарушениями (геморрагический синдром, остеомаляция, миопатия, аутоиммунный гепатит, полиартралгии и др.). Назначение аглютеновой диеты у этих больных ведет к выздоровлению или значительному улучшению состояния.
Латентная форма целиакии протекает субклинически. Как правило, заболевание впервые проявляется во взрослом или пожилом возрасте, преимущественно у женщин, и характеризуется тяжелым течением с СНВ II–III степени или малосимптомным течением с СНВ I степени тяжести. Для данной формы болезни характерна хроническая диарея, аменорея, железодефицитная анемия, остеопороз.
Рефрактерная форма — вариант глютеновой энтеропатии, отличающийся тяжелым течением и отсутствием стойкого эффекта от безглютеновой диеты. Предполагают, что данный вид целиакии может быть латентной формой Т-клеточной лимфомы тонкой кишки.
Бессимптомная форма целиакии может протекать в двух вариантах:
- скрытом: симптомы мальабсорбции отсутствуют, но в слизистой оболочке кишки есть признаки гиперрегенераторной атрофии;
- потенциальном: слизистая оболочка тонкой кишки не изменена, но увеличено количество некоторых форм межэпителиальных лимфоцитов, число митозов в клетках крипт. Наблюдается обычно у близких родственников больных целиакией.
Многоликость глютеновой энтеропатии объясняется разной чувствительностью пациентов к глиадину, состоянием иммунной системы и выраженностью гистологических изменений кишечника.
Симптомы целиакии
Классическим проявлением целиакии является синдром мальабсорбции (нарушенного всасывания), проявляющийся в виде хронической диареи, чаще всего со стеатореей (избыточным количеством жира в кале), полифекалией (аномально большим объемом кала), вздутием живота, болью в животе. Реже отмечаются гипопротеинемические отеки, признаки дефицита электролитов и витаминов, потеря массы тела.

У некоторых пациентов кишечная симптоматика при целиакии может отсутствовать либо отходить на второй план, а преобладают внекишечные проявления:
1. Заболевания эндокринной системы:
- сахарный диабет 1-го типа;
- аутоиммунный тиреоидит;
- гиперпаратиреоидизм.
- церебральная атаксия;
- невропатия;
- эпилепсия;
- головная боль;
- депрессия;
- периферическая полинейропатия.
- первичный билиарный цирроз печени;
- аутоиммунный гепатит;
- стеатогепатит;
- холангит;
- панкреатическая недостаточность.
- бесплодие;
- задержка менструаций;
- апоплексия яичников;
- невынашивание беременности.
- аутоиммунный миокардит;
- идиопатическая кардиомиопатия.
- лимфомы тонкой кишки;
- неходжкинская лимфома;
- аденокарцинома тонкой кишки.
- остеопения;
- остеомаляции;
- остеопороз;
- переломы;
- аномалии зубной эмали.
- дерматит Дюринга;
- язвенный стоматит;
- псориаз;
- гнездная алопеция.
- латентный,
- активный,
- неполной ремиссии,
- полной ремиссии.
Для диагностики целиакии обязательными являются лабораторные исследования:
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
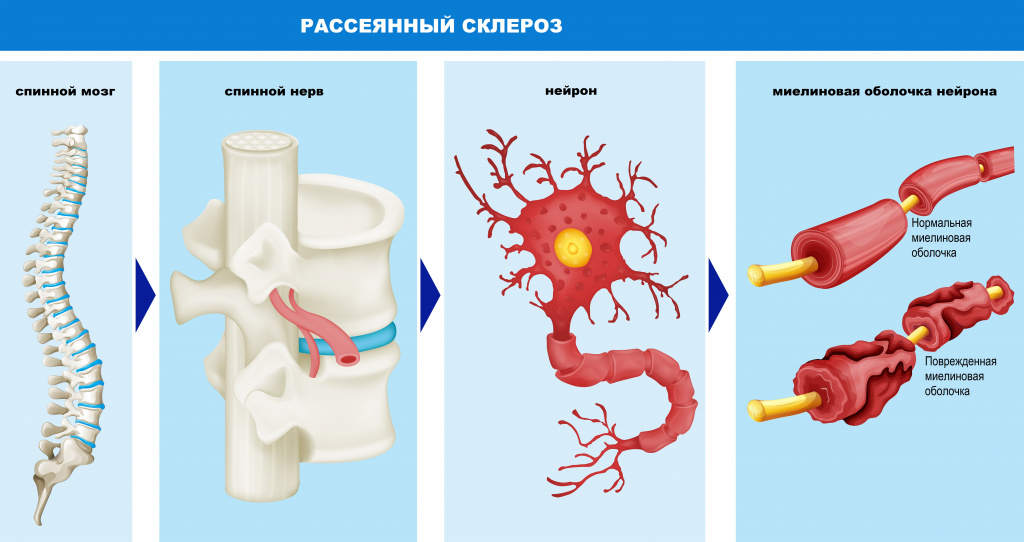
Причины появления рассеянного склероза
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса.
При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон.
В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты.
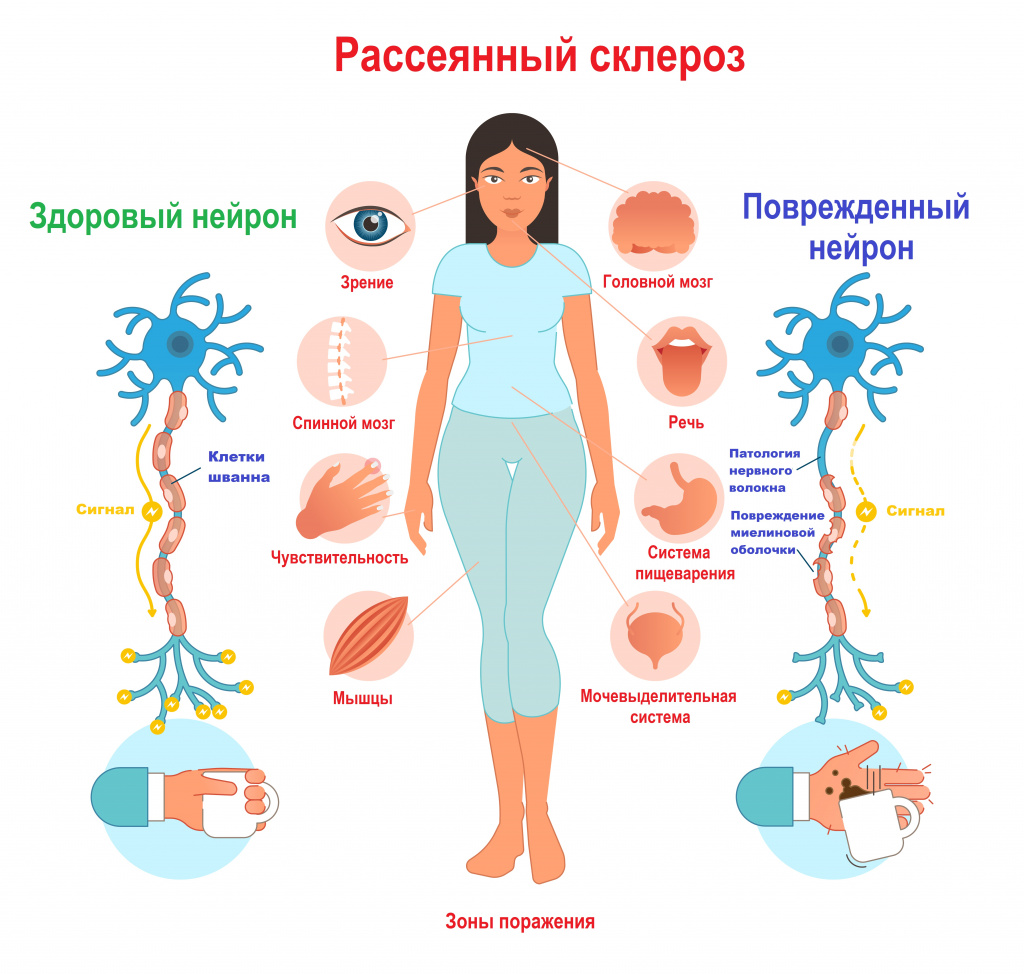
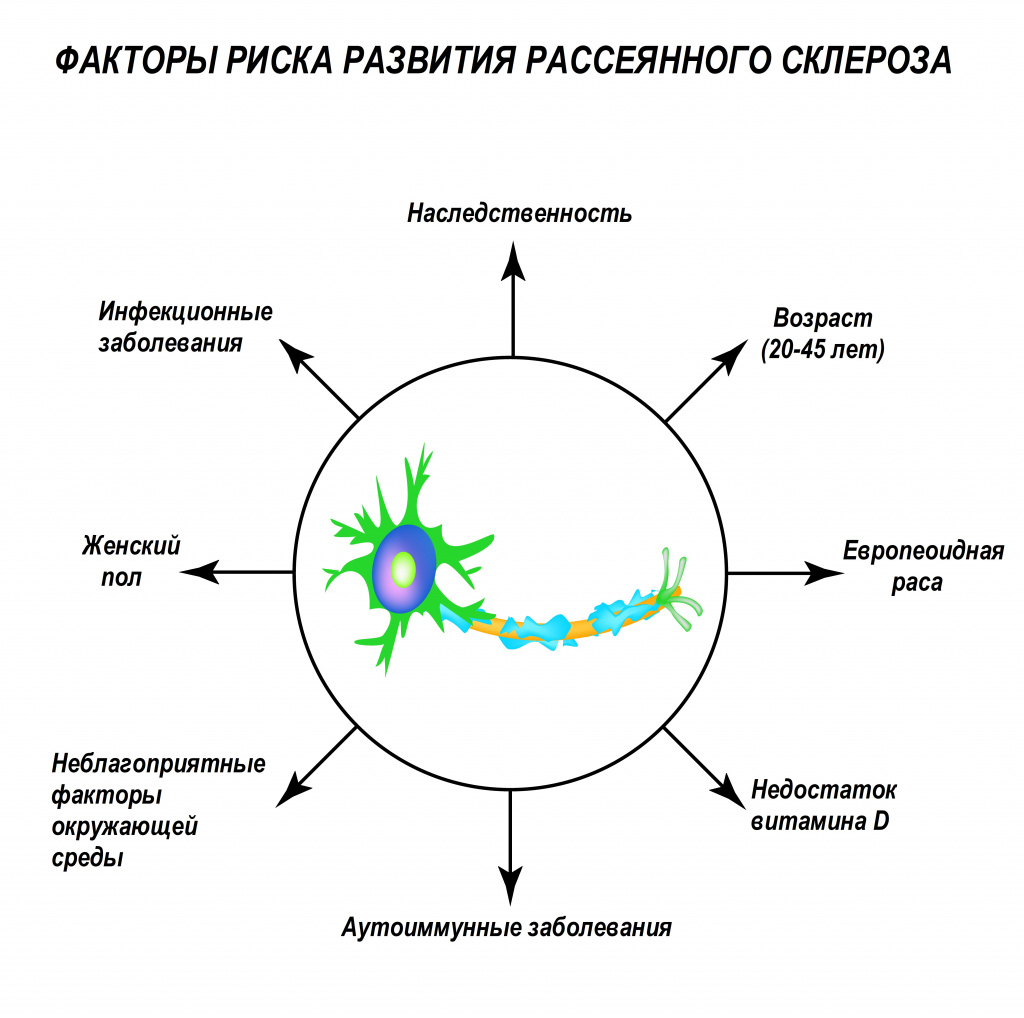
До сих пор не известна причина, по которой иммунные клетки начинают атаковать нервные волокна своего же организма. Существует мнение, что на развитие заболевания могут влиять многие факторы: генетическая предрасположенность, активное и пассивное курение, дефицит витамина D, воздействие ретровирусов, вируса герпеса человека, в частности Эпштейна-Барр, бактериальные инфекции (стафилококки, стрептококки), высокое содержание соли в продуктах питания, плохая экология, травмы головного мозга (сотрясения, ушибы), повреждения позвоночного столба, избыточный вес (особенно у подростков и детей), стрессы, некоторые аутоиммунные заболевания. Повышенному риску развития рассеянного склероза подвержены жители северных регионов и представители европеоидной расы.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Классификация заболевания
Выделяют некоторые типичные варианты течения рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение мозжечка и его путей: выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва: снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом - это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
Поражение спинного мозга: постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
Поражение ствола головного мозга: слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
Поражение больших полушарий головного мозга: снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений.
При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения.
Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна.Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
-
клинический анализ крови развернутый;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Лептоспироз – зоонозное инфекционное заболевание, которое имеет острое начало, проявляется симптомами интоксикации, лихорадкой, поражением печени, почек и нервной системы, различными проявлениями геморрагического синдрома.
Лептоспироз бывает таких видов:
- другие формы лептоспироза;
Эпидемиология
Лептоспиры хранятся в организм и переносятся дикими грызунами. Возбудитель выделяется у них с мочой, что приводит к заражению окружающей среды, поскольку моча попадает в пищевые продукты и воду, а также в почву. Таким образом, заражению подвержен крупный рогатый скот, свиньи, лошади, собаки и человек.
Зараженные животные чаще всего становятся носителями и источниками инфекции, иногда погибают.
Пути инфицирования
![лептоспироз у детей]()
Самый распространенный путь заражения – купание в водоемах, зараженных лептоспирами. Также есть высокий риск при употреблении инфицированной пищи и при контакте с зараженными предметами. Человек не может подхватить инфекцию от зараженного человека.
Очаги лептоспироза зафиксированы в Крыму, на Северном Кавказе, в предгорьях Алтая, Северном Казахстане, на Дальнем Востоке, в Сибири, в центральных областях Европейской части России. К очагам относятся, прежде всего, лесные зоны, поймы рек, сырые заболоченные места.
Самый высокий уровень заболеваемости – среди жителей сел летом и осенью, что совпадает с периодами проведения сельскохозяйственных работ. В теплое время года возможны эпидемии лептоспироза среди людей. Отдельные, не связанные случаи фиксируются не только осенью и летом, но также весной и зимой – круглогодично.
Лептоспирозу подвержены взрослые и дети, но более других – старшие дети. Они заражаются после купания в инфицированных прудах и карьерах.
Что провоцирует / Причины Лептоспироза у детей:
Лептоспироз у детей провоцируют лептоспиры. Они относятся, согласно научной классификации, к роду Leptospira, виду L. interrogans, в который включены 19 серогрупп, объединяющих более 200 сероваров. На территории России больше всего распространены L. icterochaemorrhagioer L. grippotyphosae, L. ротоnа.
Структура лептоспир такова: это спираль, накрученная вокруг осевой нити, длина которой до 40 нм, толщина от 0,3 до 0,5 нм. Концы лептоспиры загнуты, напоминая крючки.
Возбудители лептоспироза у детей подвижны. Спор и жгутиков нет. Они грамотрицательны – плохо окрашиваются анилиновыми красителями. Лептоспиры растут на питательных средах и эмбрионе куриного зародыша. Они неустойчивы во внешней среде. Мгновенно погибают при воздействии прямых солнечных лучей, кипячении, высыхании, а также при обработке дезинфицирующими веществами в обычных концентрациях.
В воде лептоспиры могут жить более месяца. В почве они сохраняют жизнеспособность до 3 месяцев. Более короткий срок – до нескольких дней – они живут на пищевых продуктах. Замораживание лептоспирам не вредит.
Патогенез (что происходит?) во время Лептоспироза у детей:
Патогенез
Инфекция проникает в организм через слизистые оболочки полости рта, носа, глаз, желудочно-кишечного тракта, а также поврежденные кожные покровы. Воспалительных процессов в месте внедрения лептоспиры не вызывают. В регионарные лимфатические узлы возбудитель попадает по лимфатическим путям. Затем инфекция попадает в кровь, вместе с ней распространяясь по организму ребенка. Лептоспиры оседают в основном в паренхиматозных органах: почках, печени, селезенке. Там они множатся и попадают в общий кровоток, что называется повторной лептоспиремией. Так начинаются клинические проявления.
Вместе с кровью (вероятно, и с лимфой) возбудитель вместе с токсинами распространяются по организму ребенка. Это приводит к поражению почек, печени, надпочечников, селезенки, оболочек мозга и т. д.
Массовая гибель лептоспир начинается в конце первой или в начале второй недели с момента заболевания. Стартует токсическая фаза патогенеза лептоспироза. Токсины, которые выделены возбудителями болезни, вызывают поражение кровеносных капилляров, что приводит к повышению их проницаемости. Как результат – появляются множественные геморрагии (кровоизлияния) во внутренние органы и кожные покровы (универсальный капилляротоксикоз).
Лептоспиры сравнительно легко преодолевают гематоэнцефалический барьер и могут вызывать поражение ЦНС, по проявлениям и течению похожее на серозный менингит и менингоэнцефалит.
Патоморфология
Кожа имеет желтушную окраску, во внутренних органах и на слизистых оболочках наблюдаются множественные кровоизлияния. Гистологическое исследование печени обнаруживает выраженную зернистую дистрофию, отек межуточной ткани, некроз и жировую дистрофию отдельных гепатоцитов. Распространенных некрозов нет.
Почки увеличены, в них наблюдается нефрозонефрит, множественные кровоизлияния под капсулу и паренхиму. Гистологическое исследование показывает дистрофию и некроз, в основном извитых канальцев. Часто обнаруживаются изменения воспалительного и дистрофического изменения в легочной ткани, скелетной мускулатуре, сердечной мышце, центральной и вегетативной нервной системе, селезенке и пр.
Иммунитет при лептоспирозе антимикробный. В ответ на инфицирование лептоспирами в организме образуются сначала антитела класса IgM, а затем IgG. После перенесения ребенков болезни, формируется невосприимчивость. Есть небольшая вероятность повторных заболеваний, но они вызваны иными серотипами лептоспир, против которых еще нет невосприимчивости.
Симптомы Лептоспироза у детей:
Большинство зараженных детей переносят инфекцию без проявления видимых симптомов. Если же симптомы выражены, от заражения до их проявления проходит от 6 до 14 дней, иногда больше – около 20 дней.
Лептоспироз у детей начинается остро, температура тела – 39—40 °С, ребенка знобит. Дети старшего возраста жалуются на головные боли, головокружение, бессонницу и сильные боли в мышцах, слабость. Боли чаще всего бывают в икроножных мышцах, также в области живота, спины, груди. При ходьбе и пальпации боли в мышцах усиливаются. В состоянии покоя они не исчезают.
Внешний осмотр показывает такие признаки:
- явления конъюнктивита
- гиперемия лица
- одуловатость лица
- инъекция сосудов склер
- резь в глазах
- герпетические высыпания на губах и крыльях носа (не во всех случаях).
Пик болезни приходится на 3-6 сутки. В это время у 50% больных детей начинается полиморфная, симметрично расположенная сыпь (скарлатиноподобная, коревая, в тяжелых случаях — геморрагическая).
Есть вероятность кровотечений из носа, обширных кровоизлияний на слизистых оболочках и коже. Лимфоузлы увеличены, фиксируют гепато- и спленомегалию.
Нечасто у заболевших детей бывает желтуха, которая в части случаев выражена незначительным прокрашиванием склер, а в части – ярко-желтым оттенком кожи.
Моча оттенком напоминает пиво, кал обесцвечен. В сыворотке крови увеличено содержание конъюгированного и в меньшей степени неконъюгированного билирубина, активность печеночно-клеточных ферментов (АлАТ, АсАТ и др.) умеренно повышена, содержание протромбина и других факторов свертывания понижено, осадочные пробы слабо положительны.
Могут проявляться симптомы миокардита, пневмонии, артрита. Наблюдается сухость языка, обложенность налетом коричневого оттенка. Живот мягкий, болезненный в проекции увеличенной печени.
У более чем 30% больных детей проявляются симптомы менингита, такие как повторная рвота, резкая головная боль, ригидность затылочных мышц, положительные симптомы Кернига, Брудзинского.
Повышено внутричерепное давление. Сначала в крови наблюдается нейтрофильный цитоз, а затем лимфоцитарный умеренный. Повышено содержание белка. В пределах нормы показатели глюкозы и хлоридов.
В пик проявления болезни обычно появляется поражение почек, что проявляется в снижении диуреза, симптоме Пастернацкого (становится положительным), в определении белка, эритроцитов, гиалиновых и зернистых цилиндров в осадке мочи. Тяжелые случаи проявляются даже азотемией и анурией. В периферической крови отмечается нейтрофильный лейкоцитоз со сдвигом влево до миелоцитов, анэозинофилия; СОЭ повышена (до 50 мм/ч).
Лестопироз бывает таких форм (в зависимости от выраженности симптомов):
- легкая
- среднетяжелая
- тяжелая.
Летоспироз проходит длительно, нередко болезнь имеет волнообразное течение. Температура повышена на протяжении 5-10 суток, потом она становится ниже, общее состояние больного улучшается. Но в частых случаях через 3-10 дней температура снова становится повышенной. Также усиливаются головная и мышечные боли, появляются менее значительные поражения органов.
Такие повторные проявления болезни могут случаться 3 или 4 раза. Из-за них заболевание длится 5 недель или больше. Но своевременное применение антибиотиков позволяет прекратить волнообразное течение.
Осложнения могут возникнуть не только из-за присоединения бактериальной флоры, но как результат основного процесса. Среди осложнений отмечают острую почечную и печеночную недостаточность, поражение глаз (иридоциклит, увеит, помутнение стекловидного тела), кровотечения. Присоединение бактериальной инфекции приводит к таким осложнениям лептоспироза как стоматит, отит, пневмония.
Диагностика Лептоспироза у детей:
Лептоспироз опознается при диагностике по внезапному началу болезни, высокой температуре тела, мышечным болям, полиморфной, часто геморрагической сыпи, поражению почек, печени и по данным, указывающим на возможные пути заражения (например, ребенок нахлебался воды при купании в водоеме).
Для подтверждения диагноза назначают проведение бактериологического и серологического исследования. В остром периоде возбудитель можно обнаружить при прямой микроскопии крови и спинномозговой жидкости, со 2-й недели заболевания — и в моче.
Лептоспиры выглядят под микроскопом как тонкие извитые нити белесоватого цвета на темном фоне. Также для диагностики используют более точный метод – выделение культуры на питательных средах. Применяют ПЦР, а также заражение лабораторных животных, что позволяет в дальнейшем выявить лептоспиры окраской тканей нитратом серебра.
В серологической диагностике применяют метод ИФА с раздельным определением антител IgM и IgG, реакцию микроагглютинации с живыми культурами лептоспир. Также актуален метод РНГА (диагностический титр 1:80 и выше).
Лептоспироз отличают от схожих заболеваний – гепатита В, сепсиса, брюшного тифа, гриппа, геморрагических лихорадок, желтушных форм инфекционного мононуклеоза, а также от листериоза.
Лечение Лептоспироза у детей:
Больные лептоспирозом дети должны соблюдать постельный режим и молочно-растительную диету (необходима из-за поражения почек и печени).
На ранних сроках болезни проводят лечение антибиотиками по назначению лечащего врача. Определенный эффект дает пенициллин. Данный препарат вводят внутримышечными инъекциями в дозе 100000—150000 единиц на 1 кг тела больного ребенка в сутки в 4—6 приемов. Эффект оказывают и производные тетрациклина, левомицетина сукцинат, полусинтетические пенициллины, в особенности цефалоспорины 3-го и 4-го поколения. Курс лечения лептоспироза антибиотиками составляет от недели до 10 дней.
Наряду с антибактериальной терапией используют специфический поливалентный иммуноглобулин с высоким содержанием антител против широко распространенных сероваров лептоспир. Для детей показано внутримышечное введение иммуноглобулина в количестве от 3 до 5 мм. При тяжелой интоксикации по решению врача применяют кортикостероидные гормоны (курс лечения – 5-7 суток). Рекомендована общеукрепляющая, симптоматическая и посиндромная терапия.
При возникновении острой почечной и печеночной недостаточности для лечения применяют плазмаферез, гемодиализ, гемосорбцию и другие методы терапии. Если диагноз был поставлен вовремя, и проведено адекватное лечение, прогноз благоприятный. Но в научной специализированной литературе описаны вспышки лептоспироза с летальностью 20% и больше, что является довольно высоким показателем. Смертельные случаи возникают из-за инфекционно-токсического шока и острой почечно-печеночной недостаточности.
Профилактика Лептоспироза у детей:
Среди профилактических мер важное место отводят борьбе с источником лептоспироза у детей. Борьба подразумевает ветеринарный надзор за скотом, уничтожение грызунов, охрану мест купания людей, защиту водных источников и продуктов питания от загрязнения выделениями грызунов, рациональную мелиорацию и т. д.
Запрещается купание в загрязненных водоемах, использование в пищу мяса больных животных без достаточной термической обработки и питье сырой воды.
Если есть соответствующие эпидемические показания, проводится массовая иммунизация животных и людей, которые подвергаются опасности заражения. Иммунизация проводится убитой лептоспирозной вакциной, содержащей взвесь 3 типов лептоспир. Вакцину вводят дважды с перерывом от 7 до 10 суток.
После прививки невосприимчивость к лентоспирозу сохраняется около 1 года, поэтому рекомендуется через год проводить ревакцинацию. Специфическая профилактика не разработана.
К каким докторам следует обращаться если у Вас Лептоспироз у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лептоспироза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:


