История болезни по туберкулезным менингитом
Обновлено: 25.04.2024
Туберкулезный менингит - воспаление мозговых оболочек.
Название протокола -Туберкулезный менингит, менингоэнцефалит, БК- БК+, 1 и 2 категории. Новый случай, рецидив.
Категория пациентов - взрослые пациенты с туберкулезным менингитом, менингоэнцефалитом БК-, БК+,1 и 2 категория. Новый случай, рецидив.
Классификация
Базилярный туберкулезный менингит (встречается наиболее часто - до 90%), различают туберкулезный менингоэнцефалит и спинальную форму туберкулезного менингита. При базилярном менингите на первый план выступают менингеальный синдром и поражение черепномозговых нервов без каких-либо других осложнений. В эту группу входят и стертые формы менингита, а также те формы, при которых поражение черепномозговых нервов отсутствует.
Менингоэнцефалитическая, или менинговаскулярная форма - клинически характеризуется сочетанием менингиального синдрома с проявлениями очагового поражения вещества головного мозга (афазия, гемипараличи и гемипарезы).
Спинальная форма - на первый план в клинической картине выступают явления, свидетельствующие о поражении вещества, оболочек или корешков спинного мозга, главным образом нижних конечностей, и расстройствах функции тазовых органов.
При неосложненном базилярном менингите излечение может быть полным, без остаточных явлений или с остаточными явлениями функционального характера, связанными с медикаментозно-токсическим влиянием стрептомицина при субарахноидальном его введении.
При менингоэнцефалитическом менингите в качестве остаточных явлений на первый план могут выступать тяжелые поражения двигательного аппарата, которые восстанавливаются в течение длительного времени.
Остаточные явления при спинальном менингите требуют более длительных сроков лечения и могут обусловить необратимые или трудно поддающиеся обратному развитию двигательные расстройства в виде параплегий или парапарезов, связанных со спаечными процессами в области корешков спинного мозга.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
До начала химиотерапии и установления чувствительности к ПТП; после установления чувствительности по показаниям
- Исследование патологического материала (ликвор, мокрота, промывные воды желудка и др.) на неспецифическую микрофлору с определением чувствительности к антибактериальным препаратам – ежемесячно;
- исследование спинномозговой жидкости (цитоз, белок, сахар, хлориды, реакция Панди, пленка, МБТ методом бактериоскопии и культурально на первой неделе до 2-3 раз, на 1 месяце лечения – 1 раз в неделю, на 2-м месяце – 1 раз в 2 недели, на 3-м месяце – 1 раз в месяц (по состоянию и тяжести процесса), далее по показаниям.)
٭٭٭ По клиническим показания, м.б. чаще
Показания для консультации специалистов:
невропатолог - для динамической оценки поражения ЦНС,
нейрохирург- при гидроцефалии, нарушение ликвородинамики,
окулист – определение и наблюдение за изменениями на глазном дне,
инфекционист – исключение неспецифической этиологии менингита.
Перечень основных мероприятий, во время поддерживающей фазы проводится в РТД или ПМСП, если больной выписан с клиническим улучшением:
(все параметры): эритроциты, гемоглобин, лейкоциты, сегментоядерные лимфоциты, моноциты, палочкоядерные, эозинофилы, СОЭ.
٭ По клиническим показания, м.б. чаще
Симптомы туберкулезной интоксикации: головная боль (головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника), повышение температуры, слабость, снижение аппетита, тошнота, рвота, рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения).
Наличие менингеальных симптомов, расстройства ЦНС, нарушение сознания, поражения ЧМН, патологических рефлексов. В состав менингиального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Постепенное развитие менингиального симптомокомплекса на фоне фебрильной или гектической температуры.
Физикальное обследование
Обследование больного туберкулезным менингитом начинают с наружного осмотра и положения больного в постели. Больной лежит на боку, ноги подтянуты к животу, согнуты в коленях (на спине – голова вдавлена в подушку), при поздней диагностике – в позе децеребрационной ригидности: лежит на спине, ноги вытянутые в положении экстензорной ригидности, руки – флексорной ригидности, живот втянут, ладьевидный, брюшные мышцы напряжены.
Опрос больного (попросить выполнение несложных задач) позволяет судить степень пораженности психики больного. Если больной в сознании, возможна загруженность, заторможенность, негативное отношение к осмотру.
Неврологическое исследование начинается с осмотра лица (VII пара – симметричность, слабость нижнелицевой мускулатуры) и обследования 12 пар черепно-мозговых нервов. Исследования глазных щелей и зрачков (III, IV, VI пары – положение, реакция на свет, аккомодация и конвергенция, нистагм). Проверяются менингеальные знаки, брюшные рефлексы, наличие патологических рефлексов (нарушение пирамидных путей), чувствительность кожи, дермографизм, сухожильные рефлексы и сила мышц конечностей, клонус стоп.
Клинические проявления.
Симптомы заболевания развиваются постепенно. В клинической картине туберкулезного менингита выделяют 3 периода.
I продромальный период - период предвестников ТМ проявляется неспецифическими симптомами: повышением температуры, недомоганием различной степени, различной степени, характеризуется поражением вегетативной нервной системы, чувствительно-двигательными расстройствами, нарушениями со стороны ЧМН.
На первой стадии заболевания появляются апатия, ухудшение настроения, снижение интереса к окружающим, потеря аппетита, тошнота, рвота и незначительный подъем температуры тела, сонливость, загруженность, заторможенность.
Изменение психики и оглушенность: дезориентация в месте и времени. К концу второй недели нарастают вялость, сонливость, адинамия. Больные с трудом вступают в контакт с окружающими, на вопросы отвечают скупо, односложно. Далее постепенно переход в сопор и кому.
Вегетососудистые реакции: тахикардия, сменяющиеся брадикардием, лабильность пульса при малейшем движении, подъем АД, потливость, яркий красный дермографизм, нарушение сна.
Менингеальные симптомы: в начальных стадиях обычно минимальные - легкая РМЗ, слабо положительный симптом Кернига, крайне редко положительный симптом Брудзинского.
II период раздражения ЦНС - появляются симптомы поражения ЧМН (8 -14 день), положительные менингеальные знаки - симптом Кернига, Брудзинского и ригидность мышц затылка более выраженные. Общемозговая симптоматика проявляется более ярко: усиливается раздражительность, головная боль, которая носит постоянный характер; рвота без предшествующей тошноты, часто возникающая по утрам, не связанная с приемом пищи; повышение температуры до фебрильных цифр и зависит от остроты процесса. Общая вялость, нарушение психики. Присоединяется базальная неврологическая симптоматика, интенсивность которой зависит от степени распространения процесса.
Чаще при туберкулезном менингите поражаются глазодвигательный и отводящий нерв (III -VI пара), которая пара), которая проявляется в виде патологической реакции зрачка, косоглазии, нарушения движения глазных яблок. Присоединяется поражение лицевого нерва по центральному типу, в виде асимметрии лица, слабости нижнелицевой мускулатуры, опущение угла рта, лагофтальма.
Появляются дополнительные симптомы: гиперестезия, светобоязнь, негативизм, анорексия, задержка стула, (атоническая форма центрального генеза без признаков метеоризма). Выраженный стойкий красный дермографизм, пятна Труссо - проявление нарушение вегетативного характера. Наблюдается различной степени нарушение от сонливости (ритма сна) и оглушенности, спутанности до ступора.
При распространении процесса на область мозжечка и продолговатого мозга вовлекаются бульбарные нервы (языкоглоточный, блуждающий и подъязычный –IX ,X,XIIXII пары). В связи с нарастанием внутричерепного давления на глазном дне появляются застойные явления - в виде расширения и извитости вен, сужения артерий, нечеткости контуров диска и бледности зрительного нерва. Вследствие поражения головного проявляются симптомы нарушения движения конечностей, чаще односторонние гемипарезы, непроизвольные движения конечностей, судорожные подергивание конечностей с переходом в судороги.
III терминальный период - период парезов и параличей (15 -21 -24 день болезни) сопровождающийся глубоким нарушением сознания и комой различной степени. Вегетативные расстройства и очаговые симптомы резко выражены, нарушения речи (гнусавость голоса, нечеткость артикуляции), глотания (поперхивание при еде), отклонение языка в сторону, поражение II и VIII пары ЧМН, нарушение функции тазовых органов, частичный или полный блок ликворных путей. На первый план выступает нарушение пирамидных путей, патологические рефлексы (Оппенгейма, Шеффера, Бабинского, Россолимо, Гордона), спонтанный клонус стоп. Появляются гиперкинезы, судороги, нарушение ритма дыхания и пульса. К началу четвертой недели от начала заболевания может наступить летальный исход.
Туберкулезный менингит — воспаление мозговых оболочек, вызванное проникшими в них микобактериями туберкулеза. Проявляется резко наступающим после продромальных явлений ухудшением самочувствия больного с гипертермией, головной болью, рвотой, нарушениями со стороны черепно-мозговых нервов, расстройством сознания, менингеальным симптомокомплексом. Туберкулезный менингит диагностируется преимущественно при сопоставлении клинических данных с результатами исследования ликвора. Проводится длительное и комплексное лечение, состоящее из противотуберкулезной, дегидратационной, дезинтоксикационной, витаминной и симптоматической терапии.
МКБ-10
Общие сведения
Туберкулезный менингит как отдельная нозология существует с 1893 г., когда впервые микобактерии туберкулеза были выявлены в цереброспинальной жидкости пациентов с менингитом. В конце ХХ века туберкулезный менингит считался заболеванием преимущественно детского и подросткового возраста. Однако последнее время разница между заболеваемостью детей и взрослых значительно уменьшилась.
В 90% случаев туберкулезный менингит имеет вторичный характер, т. е. развивается на фоне активного тубпроцесса в других органах или признаков перенесенного раньше туберкулеза. В 80% первичный туберкулезный очаг локализуется в легких. Если первичный очаг не удается выявить, то такой туберкулезный менингит обозначается как изолированный.

Причины
Туберкулезный менингит развивается при проникновении микобактерий туберкулеза в мозговые оболочки. Источником туберкулезной инфекции может выступать:
- диссеминированный туберкулез легких
- генитальный туберкулез
- туберкулез костей
- туберкулез молочной железы
- туберкулез почек
- туберкулез гортани и др.
В редких случаях инфицирование происходит контактным путем: при наличии туберкулеза костей черепа возбудитель попадает в церебральные оболочки, при туберкулезе позвоночника — в оболочки спинного мозга. По некоторым данным примерно в 17% случаев туберкулезный менингит обусловлен лимфогенным инфицированием. Наиболее подвержены менингиту туберкулезной этиологии оказались пациенты со сниженным иммунитетом вследствие ВИЧ, гипотрофии, алкоголизма, наркомании, пожилого возраста.
Патогенез
Основной способ инфицирования мозговых оболочек — гематогенный, при котором микобактерии разносятся с током крови. При этом их проникновение в церебральные оболочки связано с повышением проницаемости гематоэнцефалического барьера. Первоначально поражаются сосудистые сплетения мягкой оболочки, затем микобактерии проникают в цереброспинальную жидкость и инициируют воспаление в паутинной и мягкой оболочках — лептоменингит. В большинстве случаев поражаются оболочки основания головного мозга, возникает так называемый базилярный менингит. Специфическое воспаление может распространяться дальше на оболочки полушарий, а с них — на вещество головного мозга с развитием туберкулезного менингоэнцефалита.
Морфологически наблюдается серозно-фибринозное воспаление оболочек с наличием бугорков. Изменения в сосудах оболочек (некроз, тромбоз) могут стать причиной расстройства кровообращения отдельной области мозгового вещества. У пациентов, проходивших лечение, воспаление оболочек носит локальный характер, отмечается формирование сращений и рубцов. У детей часто возникает гидроцефалия.
Симптомы туберкулезного менингита
Периоды течения
Продромальный период занимает в среднем 1-2 недели. Его наличие отличает туберкулезный менингит от других менингитов. Характеризуется появлением цефалгии (головной боли) по вечерам, субъективного ухудшения самочувствия, раздражительности или апатии. Затем цефалгия усиливается, возникает тошнота, может наблюдаться рвота. Зачастую отмечается субфебрилитет. При обращении к врачу в этом периоде заподозрить туберкулезный менингит не удается в виду неспецифичности указанной симптоматики.
Период парезов и параличей (терминальный) сопровождается полной утратой сознания, появлением центральных параличей и сенсорных расстройств. Нарушается дыхательный и сердечный ритм, возможны судороги, гипертермия до 41 °С или пониженная температура тела. При отсутствии лечения в этом периоде туберкулезный менингит в течение недели приводит к смертельному исходу, причиной которого является паралич сосудистого и дыхательного центров мозгового ствола.
Клинические формы
Туберкулезный менингоэнцефалит обычно соответствует третьему периоду течения менингита. Типично преобладание симптомов энцефалита: парезов или параличей спастического типа, выпадений чувствительности, двух- или односторонних гиперкинезов. Сознание утрачено. Отмечается тахикардия, аритмия, расстройства дыхания вплоть до дыхания Чейна—Стокса, образуются пролежни. Дальнейшее прогрессирование менингоэнцефалита оканчивается летальным исходом.
Спинальный туберкулезный менингит наблюдается редко. Как правило, манифестирует с признаков поражения церебральных оболочек. Затем во 2-3 периодах присоединяются боли опоясывающего типа, обусловленные распространением туберкулеза на спинальные корешки. При блокаде ликворных путей корешковые боли носят такой интенсивный характер, что не снимаются даже при помощи наркотических анальгетиков. Дальнейшее прогрессирование сопровождается тазовыми расстройствами: вначале задержкой, а затем недержанием мочи и кала. Наблюдаются периферические вялые параличи, моно- и парапарезы.
Диагностика
Туберкулезный менингит диагностируется фтизиатром совместно со специалистами в области неврологии. Первостепенное значение в диагностике имеет исследование цереброспинальной жидкости, взятой путем люмбальной пункции. Изменения могут быть выявлены уже в продроме. Бесцветная прозрачная цереброспинальная жидкость вытекает с повышенным давлением 300—500 мм вод. ст., иногда струей. Отмечается цитоз — повышение клеточных элементов до 600 в 1 мм3 (при норме — 3-5 в 1 мм3). В начале заболевания он носит нейтрофильно-лимфоцитарный характер, затем становится лимфоцитарным. Снижается концентрация хлоридов и глюкозы. Особое внимание уделяют показателю уровня глюкозы: чем он ниже, тем более серьезен прогноз.
Типичным признаком является выпадение паутинообразной фибринозной пленки, образующейся при стоянии цереброспинальной жидкости в пробирке в течение 12-24 ч. Положительны реакции Панди и Нонне—Aпельта. Наличие белково-клеточной диссоциации (относительно небольшой цитоз при высокой концентрации белка) характерно для блока в циркуляции цереброспинальной жидкости. Обнаружение микобактерий туберкулеза в цереброспинальной жидкости в настоящее время происходит лишь в 5-10% случаев, хотя ранее оно составляло от 40% до 60%. Увеличить выявляемость микобактерий позволяет центрифугирование ликвора.
Туберкулезный менингоэнцефалит отличается от базилярного менингита более выраженным подъемом уровня белка (4-5 г/л в сравнении с 1,5-2 г/л при базилярной форме), не очень большим цитозом (до 100 клеток в 1 мм3), большим снижением концентрации глюкозы. Спинальный туберкулезный менингит обычно сопровождается желтой окраской цереброспинальной жидкости (ксантохромией), незначительным повышением ее давления, цитозом до 80 клеток в 1 мм3, выраженным уменьшением концентрации глюкозы.
В ходе диагностического поиска туберкулезный менингит дифференцируют от серозного и гнойного менингита, клещевого энцефалита, менингизма, сопутствующего некоторым острым инфекциям (гриппу, дизентерии, пневмонии и т. п.). С целью дифференциальной диагностики с другими церебральными поражениями может проводиться КТ или МРТ головного мозга.
Лечение туберкулезного менингита
Специфическое противотуберкулезное лечение начинают при малейшем подозрении на туберкулезную этиологию менингита, поскольку прогноз напрямую зависит от своевременности терапии. Наиболее оптимальной считается схема лечения, включающая изониазид, рифампицин, пиразинамид и этамбутол. Вначале препараты вводятся парентерально, затем внутрь. При улучшении состояния спустя 2-3 мес. отменяют этамбутол и пиразинамид, снижают дозу изониазида. Прием последнего в сочетании с рифампицином продолжают не менее 9 мес.
Параллельно проводят лечение, назначенное неврологом. Оно состоит из дегидратационной (гидрохлоротиазид, фуросемид, ацетазоламид, маннитол) и дезинтоксикационной (инфузии декстрана, солевых р-ров) терапии, глютаминовой кислоты, витаминов (С, В1 и B6). В тяжелых случаях показана глюкокортикоидная терапия; спинальный туберкулезный менингит является показанием для введения препаратов непосредственно в субарахноидальное пространство. При наличии парезов в схему лечения включают неосмтигмин, АТФ; при развитии атрофии зрительного нерва — никотиновую кислоту, папаверин, гепарин, пирогенал.
В течение 1-2 мес. пациент должен придерживаться постельного режима. Затем постепенно расширяют режим и в конце 3-его месяца пациенту разрешают ходить. Результативность лечения оценивают по изменениям в цереброспинальной жидкости. В день проведения контрольной люмбальной пункции необходим постельный режим. ЛФК и массаж рекомендуют не ранее 4-5 мес. заболевания. В течение 2-3 лет после окончания терапии пациентам, перенесшим туберкулезный менингит, следует 2 раза в год проходить 2-месячные противорецидивные курсы лечения.
Прогноз и профилактика
Без специфической терапии туберкулезный менингит оканчивается летальным исходом на 20-25 день. При своевременно начатой и длительной терапии благоприятный исход отмечается у 90-95% пациентов. Неблагоприятен прогноз при запоздалой установке диагноза и поздно начатой терапии. Возможны осложнения в виде возникновения рецидивов, формирования эпилепсии и развития нейроэндокринных расстройств.
К профилактическим мерам относятся все известные способы предупреждения туберкулеза: профилактические прививки вакциной БЦЖ, туберкулинодиагностика, ежегодное прохождение флюорографии, специфические анализы крови (квантифероновый и T-spot тесты), раннее выявление заболевших, обследование контактной группы лиц и т. п.
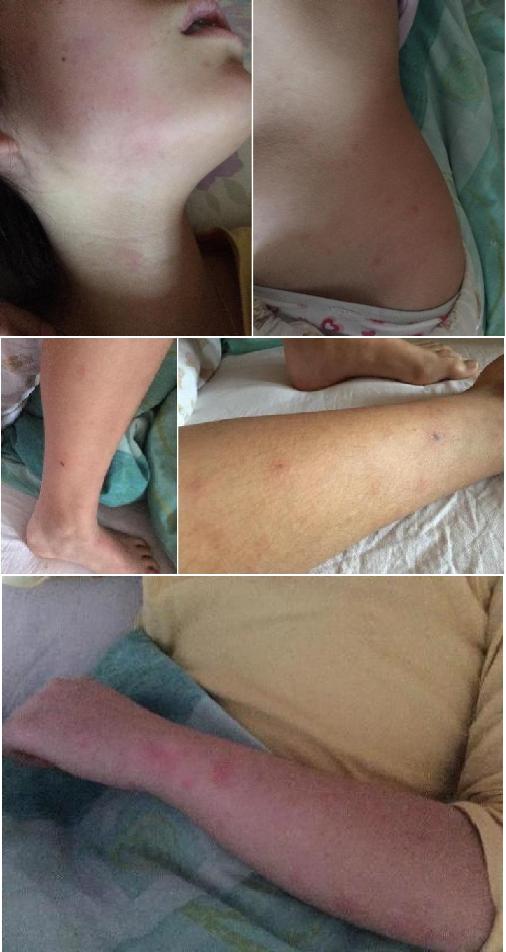
В клинику №1 ВиТерра Беляево поступил вызов на дом для врача-педиатра к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже (розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней).
В клинику №1 ВиТерра Беляево поступил вызов на дом для врача-педиатра к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже (розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней).
История болезни
Вызов на дом к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже.
Из анамнеза:
2-й день болезни. Заболела остро – после посещения ледового катка отмечалось повышение Т до 40С, однократная рвота. Самостоятельно проводили симптоматическое лечение (тёплое питьё, жаропонижающие препараты) – рвота не повторялась, Т снизилась до 38,8 С. На 2-й день заболевания – вновь подъём Т до 40 С, родители обратили внимание на появление высыпаний преимущественно в области нижних конечностей. Обратились с целью получения рекомендации по дальнейшей тактике лечения.
Перенесённые заболевания: ОРВИ (в т.ч за неделю до настоящего заболевания), бронхит, ангина.
Травмы, операции, гемотрансфузии — отрицают.
Аллергоанамнез: аллергические реакции на пищевые продукты, лекарственные препараты — отрицают.
Проф.прививки: до 2-х летнего возраста (в рамках НК), далее отказ родителей.
Эпид.анамнез: внутрисемейный не отягощён; контакты с инфекционными больными и карантины в ДОУ - отрицают.
Организована — школа (последнее посещение 2 дня назад).
Осмотр и диагностика
При первичном осмотре - на дому (в присутствии мамы ребенка): Состояние тяжёлое за счет выраженных симптомов интоксикации, явлений инфекционно-токсического шока 1-2 степени. Т 38,7 С. Сознание ясное, признаки психомоторного возбуждения. Кожные покровы физиологической окраски, на лице, туловище, конечностях — розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней.
Зев гиперемирован, задняя стенка глотки разрыхлена, отёчная. Лимфоузлы: подчелюстные d до 0,6 см, эластичной консистенции, подвижные, не спаяны с окруж тканями, безболезненные при пальпации, кожные покровы над ними не изменены. Носовое дыхание свободное, отделяемого в носовых ходах нет.
Отоскопия: без особенностей. В легких дыхание с жестковатым оттенком, проводится во все отделы, хрипы не выслушиваются. Тоны сердца звучные, ритмичные с тенденцией к тахикардии, шумы не выслушиваются. Живот мягкий, безболезненный при пальпации во всех отделах. Печень, селезенка - не увеличены. Стул самостоятельный, 1 р/д, оформленный, без патологических примесей. Мочеиспускание свободное, безболезненное. Отёков нет.
С предварительным диагнозом: Менингококковая инфекция, генерализованная форма, менингококцемия, ИТШ 1-2 степени – девочка направлена на срочную госпитализацию в стационар.
Бригадой СМП пациентка была доставлена в ИКБ №2 г. Москвы, где по результатам проведенного комплексного обследования подтверждён вышеуказанный диагноз.
Лечение и результат
Заболевание протекало в тяжёлой форме, отмечалось гладкое течение. За период пребывания в стационаре проведено 2-кратное переливание свежезамороженной плазмы, курс антибактериальной терапии, инфузионная и симптоматическая терапия. Выписана на 10-е сутки в удовлетворительном состоянии с единичными мелкими подживающими некрозами на голенях обеих ног.
Рекомендации врача
После выписки из стационара повторно осмотрена врачом-педиатром (клиники), рекомендовано:
- диспансерное наблюдение педиатром, неврологом, инфекционистом - в течение 2-х лет после перенесённого заболевания, с дальнейшим решением о снятии с учёта или продолжении динамического наблюдения (при наличии остаточных явлений);
- освобождена от занятий физической культурой – сроком на 3 месяца;
- мед.отвод от вакцинации - 3 месяца.
Информационная справка
Менингококковая инфекция – острое инфекционное заболевание, вызываемое менингококком (Neisseria meningitidis) и характеризующееся разнообразием клинических форм: от назофарингита и бессимптомного носительства до генерализованных форм, протекающих в форме менингококцемии (менингококковый сепсис), менингита и менингоэнцефалита. Менингококковая инфекция часто имеет фульминантное (быстроразвивающееся, молниеносное) течение с крайне быстрым нарастанием симптомов вплоть до инфекционно-токсического шока, что ограничивает возможности оказания специализированной помощи.
Между появлением первых симптомов (сходных с таковыми при ОРВИ) и развитием шока и летального исхода может пройти менее 24 часов. Это подчёркивает важность вакцинопрофилактики менингококковой инфекции!
Менактра – менингококковая полисахаридная вакцина, применяется для профилактики у лиц в возрасте от 9 мес до 55 лет.
* У детей от 9 до 23 мес – курс вакцинации состоит из 2-х инъекций с интервалом не менее 3 месяцев.
* У лиц в возрасте от 2 до 55 лет – вакцинация проводится однократно.
* В случае неблагополучной эпидемиологической ситуации по менингококковой инфекции рекомендуется проводить однократную ревакцинацию в возрасте от 15 до 55 лет, при условии, что с момента предыдущей вакцинации прошло не менее 4 лет.
Аннотация научной статьи по клинической медицине, автор научной работы — А.С. Ракишева, Ж.А. Сапиева, Ю.В. Репина, Г.Э. Тулепова, Т.К. Утаганова
Туберкулезный менингит остается одной из самых тяжелых форм туберкулеза . При поступлении признаки поражения вещества мозга (менингоэнцефалит) были отмечены у каждого 2-го больного, что свидетельствует о позднем выявлении туберкулезного процесса. У большинства больных (90%) туберкулезный менингит был вторичным заболеванием. Туберкулезная этиология процесса была подтверждена обнаружением МБТ в ликворе, при этом самой высокой диагностической ценностью обладал молекулярногенетический метод G-xpert . Отмечена высокая летальность при туберкулезном менингите (77,8%), причинами которой явились: туберкулез с множественной лекарственной устойчивостью (ТБ МЛУ) – 77,8%, наличие ВИЧ-инфекции (66,7%), позднее выявление.
Похожие темы научных работ по клинической медицине , автор научной работы — А.С. Ракишева, Ж.А. Сапиева, Ю.В. Репина, Г.Э. Тулепова, Т.К. Утаганова
FEATURES CLINICAL PICTURE, DIAGNOSIS AND OUTCOME TUBERCULOUS MENINGITIS IN MODERN CONDITIONS
Tuberculous meningitis one of the most severe forms of tuberculosis. On admission to the hospital every second patient had signs of brain substance (meningoencephalitis) . This suggests a late diagnosis of tuberculosis. In 90 % of patients with tuberculous meningitis was a secondary disease. Pathogen Mycobacterium tuberculosis was detected molecular genetic techniques G-xpert . The cause of death of patients (77.8%) are MDR-TB 77.8 % , the presence of HIV infection ( 66.7%), late diagnosis.
А.С. РАКИШЕВА, Ж.А. САПИЕВА, Ю.В. РЕПИНА, Г.Э. ТУЛЕПОВА, Т.К. УТАГАНОВА
Казахский Национальный медицинский университет им. С.Д.Асфендиярова
ОСОБЕННОСТИ КЛИНИКИ, ДИАГНОСТИКИ И ИСХОДОВ ТУБЕРКУЛЕЗНОГО МЕНИНГИТА В СОВРЕМЕННЫХ УСЛОВИЯХ
Туберкулезный менингит остается одной из самых тяжелых форм туберкулеза. При поступлении признаки поражения вещества мозга (менингоэнцефалит) были отмечены у каждого 2-го больного, что свидетельствует о позднем выявлении туберкулезного процесса. У большинства больных (90%) туберкулезный менингит был вторичным заболеванием. Туберкулезная этиология процесса была подтверждена обнаружением МБТ в ликворе, при этом самой высокой диагностической ценностью обладал молекулярно-генетический метод - в-хрег1 Отмечена высокая летальность при туберкулезном менингите (77,8%), причинами которой явились: туберкулез с множественной лекарственной устойчивостью (ТБ МЛУ) - 77,8%, наличие ВИЧ-инфекции (66,7%), позднее выявление. Ключевые слова: туберкулез, туберкулезный менингит, микобактерии туберкулеза, спинномозговая жидкость, в-хрег^ ВИЧ-инфекия.
Эффективное выполнение комплекса
противотуберкулезных мероприятий позволило
стабилизировать эпидемическую ситуацию по туберкулезу в стране. Однако, несмотря на эти положительные моменты, остается много проблем, среди которых - высокий уровень распространения туберкулеза с множественной лекарственной устойчивостью, патоморфоз клиники и течения, сочетание патологии по типу микст-инфекции. Одной из самых тяжелых форм туберкулеза является туберкулезный менингит, летальность при котором составляет от 16 до 55%, что определяет социальную значимость заболевания [Киселева ЕН. 2005, Бугакова С.Л., 2008, Тихомиров С.В. 2011, Игонина О.В., 2013]. Целью проведенной работы явилось изучение особенностей клинического течения, диагностики и исходов туберкулезного менингита в современных условиях патоморфоза туберкулеза.
Проанализированы результаты обследования и лечения 42 больных туберкулезным менингитом
(менингоэнцефалитом), находившихся на стационарном лечении в Межрайонном противотуберкулезном диспансере. До поступления в противотуберкулезное учреждение часть больных находилась в инфекционной больнице, остальные - в больницах города. Все больные были консультированы участниками исследования. Для определения особенностей течения туберкулезного менингита в современных условиях, были изучены медико-социальная и клинико-эпидемиологическая
характеристики, проанализированы данные лабораторных
и инструментальных исследований: бактериологических (бактериоскопия ликвора и мокроты), молекулярно-генетических - С-хреЛ (ликвора) и рентгенологических (обзорная рентгенограмма органов грудной клетки, КТ). Результаты исследования.
□ Острый диссеминированный ТБ
■ Без изменений в легких
Сопутствующая ВИЧ — инфекция — 66,7%
Рисунок 1 - Структура клинических форм у больных туберкулезным менингитом
бактериовыделителями, при этом туберкулез с каждого второго из них (40,0%).
Важнейшим критерием для диагностики туберкулезного менингита является исследование спинномозговой жидкости, однако возникают трудности в ее интерпретации. Не всегда бывают классическими изменения ликвора, так как больные до установления этиологии туберкулезного менингита, получают противовоспалительное лечение, включающее антибактериальные препараты, обладающие туберкулостатической активностью (фторхинолоны, аминогликозиды), что затрудняет своевременную постановку диагноза. Нередко в спинномозговой жидкости определяются нормальные показатели белка и сахара. Снижение сахара отмечено в 57% случаев, повышение белка - в 86% (от 0,66 до 1,32г/л), низкий цитоз определялся в 15%, фибриновая пленка выпадала не всегда. В гемограмме у больных отмечалась анемия 1-2 ст, умеренный лейкоцитоз (до 12,0х109), лимфопения, ускорение СОЭ.
При поступлении в стационар состояние у каждого 2-го пациента оценивалось как тяжелое (50,8 %), а у каждого 3-го — крайне тяжелое (35 %).
Туберкулезная этиология процесса была подтверждена обнаружением микобактерий туберкулеза (МБТ) в ликворе, при этом высокой диагностической ценностью обладал современный молекулярно-генетический метод - G-xpert У всех больных, находящихся первоначально на лечении в инфекционном стационаре при исследовании ликвора были выявлены положительные результаты G-xpert, при этом бактериоскопическое исследование было отрицательным. В зависимости от типа, больные получали лечение в условиях противотуберкулезного стационара, при этом, впервые выявленные - по I категории - 40%, с рецидивом -по II категории (20%) и пациенты с туберкулезом с множественной лекарственной устойчивостью - по IV категории (40%).
Особую тревогу вызывает факт высокой летальности, которая составила 77,8%. Причинами летальных исходов явились: туберкулез с множественной лекарственной устойчивостью (МЛУ) - 77,8%, наличие ВИЧ-инфекции (66,7%), позднее выявление (менингоэнцефалит - у каждого второго больного).
Таким образом, в современных условиях туберкулезный менингит наиболее часто встречается у лиц трудоспособного возраста, от 20 до 50 лет, при этом у каждого второго туберкулезный процесс выявляется уже на стадии поражения вещества мозга (менингоэнфефалит). Трудность своевременной диагностики специфической этиологии менингита заключается в стертости характерных изменений в спинномозговой жидкости у больных, получавших антибактериальные препараты из группы фторхинолонов и аминогликозидов, обладающих туберкулостатической активностью. Учитывая данный факт, в случаях дифференциальной диагностики туберкулезного менингита при проведении терапии до постановки диагноза врачам необходимо воздержаться от применения препаратов широкого спектра действия из групп фторхинолонов и аминогликозидов. Высокой диагностической ценностью в постановке диагноза туберкулезного менингита обладает современный молекулярно-генетический метод G-xpert, позволяющий не только обнаружить микобактерии туберкулеза в ликворе в течение двух часов, но и определить наличие множественной лекарственной устойчивости, что способствует быстрому назначению адекватной этиотропной терапии. В большинстве случаев (66,7%) развитие туберкулеза центральной нервной системы ассоциировано с ВИЧ-инфекцией, при этом поздней стадией ее течения. В результате сочетанной инфекции заболевание быстро прогрессирует с развитием отека головного мозга и приводит к летальному исходу. У большинства больных туберкулезный менингит является вторичным заболеванием, при этом он чаще наблюдается у больных инфильтративным (50%) и острым диссеминированным туберкулезом (35%). Неблагоприятным фактом является наличие у 40,0% больных туберкулезным менингитом множественной лекарственной устойчивости микобактерий туберкулеза. Несмотря на все усилия врачей, отмечена высокая летальность больных с туберкулезным менингитом (77,8%), при этом факторами, повышающими риск летального исхода, являются: позднее выявление, генерализация процесса, множественная лекарственная устойчивость микобактерий туберкулеза, наличие ВИЧ-инфекции.
1 Бугакова С.Л. Туберкулезный менингит. Вопросы патогенеза, клиники, диагностики, дифференциальной диагностики, лечения и исходов /Учебное пособие. - Астана: 2008.- 95 с.
3 Киселева Е.Л. Туберкулезный менингит у взрослых в современных условиях: эпидемиология, клиника, диагностика Автореферат дисс . канд. мед. наук - М., 2005. - 88 с.
4 Новицкая О.Н. Особенности диагностики и лечения туберкулеза центральной нервной системы, протекающего на фоне ВИЧ-инфекции: автореф. дисс . канд. мед. - М., 2014. - 65 с.
5 Ракишев Г.Г. Абдукаримов Х.Х, Бочаров С.А. Интенсивная терапия туберкулеза мозговых оболочек и центральной нервной системы (пособие для врачей). - Алматы: МЗ РК, НЦПТ РК, 2006. - 139 с.
6 Тихомиров С. Туберкулезный менингит / / Медицинский журнал. - 2011. - № 10. - С. 22-29.
7 Шмерига Г.С. Особенности поражения нервной системы у больных с сочетанием туберкулеза и ВИЧ-инфекции: автореф.
дисс . канд. мед. наук. - М., 2005. - 76 с.
8 Sharifi-Mood B. Is there any difference between non-smoker and smoker tuberculous patients in clinical manifestations and radiographic findings? / B. Sharifi-Mood, M. Metunat, M. Parsi // J. Med Sci. — 2006. — Vol. 6 (4). — P. 674-677.
А.С. РАКИШЕВА, Ж.А. САПИЕВА, Ю.В. РЕПИНА, Г.Э. ТУЛЕПОВА, Т.К. УТАГАНОВА
ТУБЕРКУЛЕЗД1 МЕНИНГИТТ1Ц КЛИНИКАСЫНЬЩ, ДИАГНОСТИКАСЫНЬЩ ЖЭНЕ ЕМ КрРЫТЫНДЫЛАРЫНЬЩ КДЗ1РГ1
ТYЙiн: Туберкулезд менингит (ми кабыгыньщ кабынуы) туберкулез ауруыньщ арасындагы ен ауыр тур1 болып отыр. Ауруханага тускен эрб1р 2-ш1 наукаста ми заттепнщ (менингоэнцефалит) закымдану белгшер1 аныкталган, бул туберкулездщ аскынган жагдайда айкындалганынын белпй. Кептеген наукастарда (90%-да) туберкулезд менингит аурудын еганш1 реттеп тур1 болып саналады. Менингиттщ туберкулезд этиологиясы жулын суйыктыгынан (ликвор) туберкулез таякшаларын аныктау аркылы дэлелденген. Сонын ¡шшде ен жаксы диагностикалык тексеру эдй болып - молекулярлы - генетикалык тэйл - G-xpert табылды. Туберкулезд менингитпен ауырган наукастардын 77,8%-ы ел1м-жтмге ушыраган, онын себептер1: кептеген дэршерге туракты туберкулез! (КДТ ТБ) - 77,8%, АИТК^- инфекциясы (ВИЧ инфекция) - 66,7 %, дэршерге кеш каралу жэне аныктау.
A.S. RAKISHEVA, ZH.A. SAPIEVA, YU.V. REPINA, G.E. TULEPOVA, T.K. UTAGANOVA
FEATURES CLINICAL PICTURE, DIAGNOSIS AND OUTCOME TUBERCULOUS MENINGITIS IN MODERN CONDITIONS
Resume: Tuberculous meningitis - one of the most severe forms of tuberculosis. On admission to the hospital every second patient had signs of brain substance (meningoencephalitis) . This suggests a late diagnosis of tuberculosis. In 90 % of patients with tuberculous meningitis was a secondary disease. Pathogen Mycobacterium tuberculosis was detected molecular genetic techniques G-xpert. The cause of death of patients (77.8%) are MDR-TB - 77.8 % , the presence of HIV infection ( 66.7%), late diagnosis.
Д. К. САЙЛАНОВА, Г.Т.БАЙСЕРКЕЕВА, Ш.А.АЙТЖАНОВА, А.БАЛЖ1Г1ТЦЫЗЫ, Г.Ж. ЖАКИПБЕКОВА, Б.А. КУРБАНОВА,
А.Н. САРСЕНОВА, Г.Н. ТЕЛЕМИСОВА
Казахский Национальный медицинский университет им. С. Д. Асфендиярова, Городская клиническая больница № 1,г. Алматы
ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ У ВИЧ - ИНФИЦИРОВАННОГО БОЛЬНОГО
В настоящее время возрастает число людей с приобретенным иммунодефицитом. Эта группа наиболее подвержена инфекциям нижних дыхательных путей, которые могут являться причиной гибели. Согласно литературным данным, у 25-60% ВИЧ -инфицированных поражаются легкие (1, 2). В связи с этим весьма актуальной является проблема этиологической диагностики и лечения пневмоний у данной группы пациентов. Описан клинический случай пневмоцистной пневмонии у ВИЧ - инфицированного больного. Данный случай демонстрирует сложности, возникающие при диагностике, тактике ведения и лечения пациента, с которыми может столкнуться врач любой специальности. Ключевые слова:пневмоцистная пневмония, ВИЧ-инфекция.
Актуальность: Одним из наиболее известных и значимых возбудителей оппортунистических пневмоний у ВИЧ-инфицированных пациентов остаются пневмоцисты (Pneumocystisjirovecii) (3). Число больных пневмоцистной пневмонией составляет от 5,6 до 8,5 % из всех госпитализированных больных с диагнозом СПИДа (4).При исследовании периферической крови специфических изменений при пневмоцистной пневмонии не наблюдается. Часто регистрируются изменения, характерные для поздних стадий ВИЧ-инфекции: анемия, лейко- и тромбоцитопения
(6). Для клинической картины пневмоцистной пневмонии в группе ВИЧ-инфицированных пациентов типично подострое начало заболевания, которое чаще начинается с появления общей слабости, повышения температуры тела,
сопровождающейся ознобом, повышенной потливостью. Одышка — наиболее ранний симптом пневмоцистной пневмонии, наблюдающийся практически у всех больных; она нарастает постепенно: в начале заболевания одышка возникает только при физической нагрузке (что должно насторожить врача с учетом молодого возраста большинства пациентов), в разгаре болезни появляются признаки прогрессирующей дыхательной недостаточности при наличии скудных физикальных данных и рентгенологических проявлений. Таким образом, ни одно из вторичных заболеваний с поражением легких у больных ВИЧ-инфекцией не протекает с такой выраженной дыхательной недостаточностью, как пневмоцистная пневмония (6). Также установлено, что тяжесть и исход ВИЧ-ассоциированной пневмоцистной пневмонии различаются у пациентов с впервые диагностированной ВИЧ-инфекцией в сравнении с теми, кто знал о своем ВИЧ-статусе (3). К сожалению, ни одна комбинация симптомов, клинических признаков и результатов рентгенологических данных не является диагностическим критерием пневмоцистной пневмонии, а ее диагноз в настоящее время основывается на микроскопической визуализации характерных форм на окрашенных препаратах дыхательных путей (7). Цель исследования: описание оригинального случая развития пневмоцистной пневмонии у ВИЧ -инфицированного больного.
Читайте также: