История болезни при цирротическом туберкулезе
Обновлено: 25.04.2024
Цирротический туберкулез легких. Причины цирротического туберкулеза.
В результате интенсивного развития фиброзно-склеротических изменений в легких развивается цирротический туберкулез. Для его возникновения обычно требуется длительный срок, исчисляемый многими годами. Но иногда он может образоваться и за сравнительно короткий отрезок времени. Происхождение этой формы процесса объясняют различными причинами. Некоторые авторы придают значение биологическим особенностям микобактерий туберкулеза. Так, Neumann, Matsson полагали, что интенсивное превращение эпителиоидных клеток в бугорках в фибробласты и фиброциты с накоплением в тканях коллагена происходит в результате заражения человека слабовирулентными и малопатогенными микобактернями, в частности зернами Муха. В последнее время этиологическую роль в развитии этой формы туберкулеза отдельные авторы приписывают заражению атипичпыми микобактериями. Однако такая точка зрения мало обоснована, тем более что такого рода микобактерий встречаются сравнительно редко, а цирротический туберкулез, особенно в последнее время, наблюдается довольно часто.
Другие отводят ведущую роль в происхождении цирроза возрастным особенностям организма. Известно, что по мере старения эластические волокпа в легочной ткани постепенно резорбируются и замещаются соединительной тканью с одновременным образованием эмфиземы. Эти изменения в наибольшей мере выражены, конечно, в пожилом и старческом возрасте, когда создаются благоприятные условия для формирования фиброзно-склеротических изменений в различных органах, в частности в легких. Однако цирроз может развиться в среднем, молодом и даже детском возрасте. Очевидно, нет оснований переоценивать значение возрастных факторов в его генезе.
Наибольшее значение при этом имеют характер специфического поражения органов дыхания, возникающие при нем осложнения и различные сопутствующие иеспецифические заболевания легких и сердечно-сосудистой системы. Еще Ranke (1916) указывал, что в зоне первичных туберкулезных очагов в легких и регионарных лимфатических узлах, чаще всего в прикорневых участках, развивается склероз. Автор связывал его возникповепие с сенсибилизацией впервые инфицированного организма, что побудило его назвать аллергию при первой стадии туберкулеза склерозирующей. Еще чаще образуются фиброзные поля в межуточной ткани легкого, в печени, селезенке и других органах при длительно и хронически текущем первичном туберкулезе. На это указывали М. Г. Иванова и С. М. Хмельницкий (1959), основываясь на клиническом и секционном материале. Но значительно чаще развитие цирроза при первичном туберкулезе связано со специфическим поражением той или иной группы внутригрудпых лимфатических узлов, когда процесс из них распространяется на стенки прилежащих бронхов, в которых образуются инфильтраты, язвы и свищи. Подобные изменения наблюдаются также при обострении бронхоаденита не только у детей и подростков, но и у взрослых, в частности в пожилом возрасте, когда возникает картина так называемого старческого туберкулеза.
При этом частично или полностью расплавленные обызвествленные очаги из лимфатических узлов пенетрируют через стенки бронхов, закупоривают их, образуя иногда так называемые оронхолиты. Если, несмотря на лечебное воздействие или спонтанно, эти патологические изменения не подвергаются инволюции, то образуются рубцы, б большей или в меньшей степени стенозирующие просвет бронхов. При этих условиях нарушается нормальная их проходимость и уменьшается вентиляция отдельных сегментов, долей и даже всего легкого. В результате возникает их обтурациопный ателектаз.
Реже наблюдается компрессионный апневматоз на почве сдавления бронхов пакетами опухолевидно увеличенных внутригрудпых лимфатических узлов. Возможно также развитие контракционного ателектаза вследствие нервнорефлекторного спазма бронхов при поражении вегетативных нервных узлов и их стволов в средостении. Не исключается, наконец, сочетанный механизм образования ателектаза.
При длительном его сохранении (более 1 — 2 мес) в зоне ателектаза развивается массивный фиброз, который приводит к сморщиванию сегмента или доли легкого и образованию бронхоэктазов. По мнению В. К. Таточенко (1970), цирроз у детей, больных первичным туберкулезом, развивается тем чаще, чем дольше сохраняется нарушение бронхиальной проходимости и вызванный им ателектаз легочной ткани. Подобная закономерность характерна и для первичного туберкулеза у взрослых. При этом чаще всего образуется ателектаз переднего (3-го) сегмента, средней доли правого легкого, а также язычковой зоны левого легкого и 6-го сегмента.
При вторичном туберкулезе цирроз возникает в результате прорастания соединительпой тканью и карнификации очагов и ипфильтративных фокусов. И в этих случаях важную патогенетическую роль играет нарушение бронхиальной проходимости, если в результате специфического или хронического катарального эидобронхита, а тем более стеноза возникает стойкий и длительный ателектаз, который часто имеет декомпенсированный характер.
Цирроз — частый конечный исход диссеминированного туберкулеза легких. Это обусловлено патоморфологическими особенностями данной формы болезни и нередко повышенной сенсибилизацией организма. В таких случаях в результате инволюции очагов в интерстициалытой ткани легких образуется распространенный и двусторонний сначала сетчатый, а затем груботрабекулярный диффузный пневмосклероз. Ему, как правило, сопутствует эмфизема, иногда буллезного типа, а чаще диффузная, преимущественно рестриктивная.
Ограниченный цирроз может развиваться и при очаговом туберкулезе легких, если при этом (поражаются мелкие бронхи и нарушается нормальная легочная вентиляция. Помимо склероза, в зоне поражения образуются небольшие иногда гроздьевидные буллезные вздутия. При нарушении целости их стенок возникает спонтанный пневмоторакс, который часто рецидивирует, но обычно не осложняется ппевмоплевритом или эмпиемой (так называемой простой, или доброкачественный пневмоторакс).
Цирроз становится конечным исходом длительно протекающего фиброзно-кавернозного туберкулеза легких, при котором значительно выражена тенденция к разрастанию соединительной ткани. Он может образоваться и в результате хронического, особенно гнойного, специфического плеврита. В этих случаях при распространении процесса из казеозных очагов в висцеральной плевре или в массивных сращениях на интерстициальную ткань легкого в ней возникают туберкулезные очаги, которые постепенно фиброзно трансформируются. Развитию такого плеврогенного цирроза способствует, кроме того, фиброторакс, при котором деформируется грудная клетка, частично атрофируются грудные мышцы, сморщиваются межреберные промежутки, смещаются в сторону поражения трахея, сердце и крупные сосуды, уменьшается объем легкого и резко ограничивается его расправление при дыхании. Следует подчеркнуть, что такие последствия наблюдаются обычно при несвоевременно начатом и неправильно проводившемся лечении больных экссудативным плевритом, пнев-моплевритом или эмпиемой, так как в этих случаях в плевральной полости длительно сохраняется воспалительный выпот и образуются массивные сращения.
Таким образом, в генезе цирроза решающую роль играет характер туберкулезного процесса в легких, лимфатических узлах, плевре и в бронхиальной системе. Последнему фактору принадлежит такое же важное место, как затяжному и хроническому бронхиту в происхождении неспецифического пневмосклероза и пневмоцирроза.
Развитию цирротического туберкулеза могут в какой-то мере способствовать внутри- и внеплевральный пневмоторакс, олеоторакс, торакопластика, если они осложняются экссудативным плевритом или ателектазом. Те же осложнения могут возникнуть и при резекции легкого, особенно при наличии бронхиального свища и эмпиемы плевры. Впрочем, и некоторые терапевтические средства, возможно, не лишены в этом отношении недостатков, если их неправильно используют. Известно, например, что в результате излишне длительного применения, особенно в больших дозах стрептомицина усиливаются фибропластические процессы, что может способствовать в какой-то мере развитию пневмосклероза.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Цирротический туберкулез легких – это финальная стадия туберкулезного процесса, для которой типично преобладанием пневмоцирроза над специфическим поражением легочной ткани. Цирротическая трансформация легкого сопровождается одышкой, кашлем с мокротой, кровохарканьем, дыхательной и сердечной недостаточностью. Цирротический туберкулез легких диагностируется с учетом рентгеносемиотики, функциональных данных, результатов лабораторного и бронхологического обследования. В зависимости от фазы течения цирротического туберкулеза легких назначается антибиотикотерапия, специфическая химиотерапия, коррекция легочно-сердечной недостаточности. При ограниченном пневмоциррозе производится хирургическое вмешательство.
МКБ-10
Общие сведения
Цирротический туберкулез легких – морфологический вариант течения туберкулезной инфекции, который характеризуют грубые рубцовые изменения в легочной паренхиме и плевре, сочетающиеся с минимальной активностью специфического воспаления. Развивается в исходе других форм туберкулеза органов дыхания; по наблюдениям разных авторов, встречается с частотой 0,1-8%.
Для формирования цирротического туберкулеза легких требуется длительный срок, исчисляемый годами. При данной форме туберкулезного процесса морфологическая перестройка легочной ткани является необратимой, а в запущенных случаях возможен летальный исход. Пациенты с цирротическим туберкулезом легких подлежат коллегиальному наблюдению со стороны специалистов в области фтизиатрии и пульмонологии.

Причины
Цирротический туберкулез легких обычно служит исходом других вторичных форм туберкулеза и редко возникает при первичном процессе. В большинстве наблюдений грубые цирротические изменения паренхимы формируются на фоне инфильтративного, фиброзно-кавернозного, диссеминированного туберкулеза легких или плеврита туберкулезной этиологии.
Цирротический туберкулез легких чаще диагностируется у пожилых пациентов, поскольку перестройка легочной ткани с возрастом протекает активнее. У детей пусковым фактором для развития пневмоцирроза становится своевременно нераспознанный первичный туберкулез, осложнившийся ателектазом легкого. С учетом площади поражения различают ограниченный (сегментарный, долевой) и диффузный; одно- и двухсторонний цирротический туберкулез легких.
Патогенез
При инфильтративном туберкулезе легких патоморфологической основой для разрастания соединительной ткани становится воспалительный инфильтрат, в котором происходит выпадение фибрина, коллагенизация альвеолярных мембран, фиброзирование участков ателектаза. При фиброзно-кавернозном туберкулезе грубая фиброзная трансформация затрагивает стенки каверны и перикавитарную зону. При инволюции диссеминированного туберкулеза происходит соединительнотканная трансформация патологических очагов; цирротический процесс носит, как правило, диффузный двухсторонний характер. Во всех этих случаях формируется так называемый пневмогенный цирроз легкого.
У пациентов, перенесших туберкулезный плеврит, лечение с помощью искусственного пневмоторакса или хирургической торакопластики, развивается плеврогенный цирроз: при этом соединительная ткань прорастает в легочную паренхиму из утолщенной плевры. Цирротическим туберкулезом легких может осложняться туберкулез ВГЛУ, первичный туберкулезный комплекс, туберкулез бронхов. При этих формах пневмофиброз развивается в результате обтурации бронха в ателектатическом участке (чаще в язычковых сегментах левого легкого, верхней или средней доле правого легкого). Такой механизм патогенеза носит название бронхогенного цирроза.
Замещение значительных участков паренхимы соединительной тканью, деформация бронхов, облитерация сосудов, ограничение подвижности легких вследствие плевральных шварт и эмфиземы приводит к недостаточности газообмена и кровообращения, формированию легочного сердца. На фоне рубцовой ткани определяются осумкованные очаги казеоза, а также участки продуктивного воспаления. При бронхогенном варианте циррозе специфическое воспаление обычно локализовано в лимфоузлах и бронхах.
Симптомы
Цирротический туберкулез легких протекает волнообразно, с периодами обострения неспецифического и туберкулезного воспаления. Тяжесть проявлений зависит от обширности и локализации цирротических изменений в легких. При сегментарном или верхнедолевом циррозе симптоматика обычно маловыраженная. Вне обострения имеет место незначительная одышка и периодически возникающий сухой кашель. Даже в случае активизации неспецифической бактериальной флоры, ввиду хорошего бронхиального дренажа, выраженная клиническая картина обычно не развивается.
Иное течение свойственно цирротическому туберкулезу легких с нижнедолевой локализацией или значительной площадью поражения. При нижнедолевом циррозе развивается клиника гнойного бронхита – беспокоит кашель с гнойной мокротой, нередко одышка астмоидного типа, периодически повторяется кровохарканье. Температура тела поднимается до 38°С и выше, возникает интоксикационный синдром, появляется множество влажных хрипов. В фазу обострения туберкулезного процесса присоединяются бацилловыдение и симптомы туберкулезной интоксикации. При тотальном одностороннем или двустороннем цирротическом туберкулезе легких на первый план выступает одышка, тахикардия, цианоз.
Осложнения
Гипертензия в малом круге кровообращения обусловливает возникновение легочных кровотечений. Аспирация крови может сопровождаться развитием аспирационной пневмонии. Постепенно усиливаются явления сердечной недостаточности: возникают периферические отеки, гепатомегалия, асцит. При длительной гнойной интоксикации развивается висцеральный амилоидоз, ХПН. Причинами смерти пациентов с цирротическим туберкулезом легких становятся массивные кровотечения, сердечно-легочная недостаточность и амилоидоз.
Диагностика
Комплекс диагностических мероприятий осуществляется пульмонологом или фтизиатром. При осмотре больных привлекает внимание деформация грудной клетки (ее уплощение, скошенность ребер, сужение межреберий, эмфизематозное расширение нижних отделов). При перкуссии над областью пневмоцирроза определяется укорочение легочного звука. Дыхание жесткое, иногда бронхиальное, постоянно выслушиваются сухие и влажные хрипы. Основную диагностическую информацию о специфике заболевания дают:
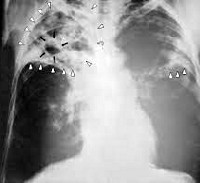
- Рентгенография легких. На рентгенограммах обнаруживается затемнение пораженной доли или сегментов, патологически измененный участок легкого уменьшен в размерах. На фоне затемнения могут выделяться более светлые участки (бронхоэктазы, каверны). Плевра утолщена, тень средостения смещена в сторону поражения. Особенно четко описанные изменения видны на томограммах. Ранее для выявления изменений со стороны бронхов в зоне цирроза широко использовалась бронхография, однако в настоящее время ее успешно заменяет КТ легких.
- Методы обнаружение возбудителя. МБТ в мокроте выявляются непостоянно, чаще при обострениях туберкулезного процесса. При бакпосеве мокроты, главным образом, выделяют неспецифическую микрофлору, указывающую на активность воспалительного процесса. Подтвердить тубинфицированность можно с помощью ИФА крови: интерферонового и Т-спот тестов. Проба Манту в диагностике цирротического туберкулеза не играет ведущей роли.
- Дополнительные инструментальные методы. Бронхоскопия при помогает обнаружить поствоспалительные рубцовые стенозы бронхов, гнойный эндобронхит. При проведении спирометрии определяется резкое снижение дыхательных объемов, главным образом, ЖЁЛ.
Цирротический туберкулез легких дифференцируют с ХНЗЛ, саркоидозом легких, пневмокониозами, фиброзирующим альвеолитом.
Лечение цирротического туберкулеза
Терапевтическая тактика одновременно преследует несколько целей: купирование неспецифического воспаления, подавление активности специфического процесса, коррекцию легочно-сердечной недостаточности.
При обострении неспецифической микробной инфекции проводятся курсы антибиотикотерапии, санационные бронхоскопии. С целью улучшения бронхиальной проходимости назначаются бронхолитики, отхаркивающие средства, ингаляции. Вопрос о выборе схемы туберкулостатической терапии решается в индивидуальном порядке. Для уменьшения симптомов хронического легочного сердца используется оксигенотерапия, назначаются антиоксиданты, антиагреганты, возодилататоры. Наличие ограниченного одностороннего цирроза легкого является показанием к проведению резекции легкого (сегментэктомии, лобэктомии).
Прогноз и профилактика
Хирургическое лечение позволяет предупредить прогрессирование цирроза и возникновение осложнений (легочных кровотечений, сердечно-легочной недостаточности, амилоидоза). Переход цирротического туберкулеза в стадию осложнений делает прогноз неблагоприятным. Осложненное течение становится причиной смерти, по меньшей мере, 3% больных. Профилактика цирротического туберкулеза легких сводится к своевременному лечению более ранних его форм.
Особенности диагностики инфильтративного двухстороннего верхнедолевого туберкулеза легких. Осложнение основного заболевания. Жалобы больного на момент поступления, данные объективного обследования. Обоснование клинического диагноза, назначение лечения.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 25.01.2014 |
| Размер файла | 41,1 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Министерства здравоохранения и социального развития РФ
Кафедра фтизиатрии и фтизиохирургии
КЛИНИЧЕСКИЙ ДИАГНОЗ
Осложнение основного заболевания:
Сопутствующие заболевания: Хронический вирусный гепатит С
Куратор:
Сроки курации с
I. ПАСПОРТНАЯ ЧАСТЬ
2. Возраст:
3. Пол: мужской
4. Место жительства:
5. Специальность:
II. КЛИНИЧЕСКИЙ ДИАГНОЗ
Клинический заключительный диагноз: Инфильтративный туберкулез легких двухсторонний верхнедолевой МБТ (+) IА МЛУ (HRSK Cap)
Осложнение основного заболевания: -
Сопутствующие заболевания: Хронический вирусный гепатит С
III. ЖАЛОБЫ
Жалобы на момент курации: не предъявляет.
IV. ЭПИДЕМИОЛОГИЧЕСКИЙ АНАМНЕЗ
V. АНАМНЕЗ ЗАБОЛЕВАНИЯ. (anamnesis morbi)
Считает себя больным с мая 2012 года, когда впервые при прохождении медицинской комиссии на флюорограмме были выявлены изменения. Обратился к участковому терапевту по месту жительства, им был отправлен в КУЗОО КПТД. Было назначено рентгенологическое обследование, в результате которого были выявлены инфильтративные изменения в верхних отделах обоих легких.30 мая 2012 г на ЦВКК был выставлен диагноз: Инфильтративный туберкулез легких двухсторонний верхнедолевой МБТ (+) IА. Был госпитализирован в туберкулезный диспансер, на лечении находился до 4.09.12 г. Далее лечение продолжал амбулаторно по I режиму до 14.12.12г.
17.12.12 г. Был получен посев мокроты от 23.10.12 г. - умеренный рост колоний МБТ. Анализ на чувствительность (11.01.13г) - выделенная культура МБТ устойчива к HRSK Cap.
Представлен на ВК МЛУ от 15.02.13 г, было принято решение продолжить лечение: IV режим интенсивная фаза 180 доз (этамбутол, пиразинамид, протионамид, пасконат, майзер, ивацин). Направлен на лечение в туберкулезный диспансер дневного стационара.
VI. АНАМНЕЗ ЖИЗНИ
Родился 23.05.1977 в г. Омске. Рос и развивался соответственно возрасту. Закончил 11 классов, получил среднее специальное образование по профессии сварщик. Материально-бытовые условия удовлетворительные: проживает в 3х-комнатной квартире (совместно проживает трое взрослых: сестра, зять, племянник). Они здоровы. Операция по поводу ЗЧМТ в 1996 году. Гемотрансфузий не было. Вредные привычки: курит с 14 лет по 1 пачке в день, алкоголь в умеренном количестве, употребление наркотиков отрицает. Из сопутствующих заболеваний: Хронический вирусный гепатит С, нефроптоз справа. Венерические заболевания отрицает. Аллергологический анамнез без особенностей. Наследственный анамнез отягощен: ГБ у матери. В местах лишения свободы не находился. В армии не служил.
VII. ДАННЫЕ ОБЪЕКТИВНОГО ОСМОТРА
Состояние больного удовлетворительное, положение активное, сознание ясное, температура тела в норме. Телосложение правильное. Рост 170 см, вес 70 кг. Конституционный тип нормостенический.
Окраска кожи и видимых слизистых бледно-розового цвета. Сыпи, расчесов, рубцов, шелушения, телеангиоэктазий нет. Влажность, эластичность кожи нормальная. Тургор сохранен. Ногти обычной формы, гладкие, блестящие, поперечной исчерченности нет.
Подкожно жировая клетчатка развита умеренно, распределена равномерно. Отеков нет.
Лимфатические узлы: видимого увеличения подчелюстных, шейных, подмышечных, паховых лимфатических узлов нет. Пальпируются одиночные подчелюстные лимфатические узлы, не увеличены, гладкие, безболезненные, не спаянны с окружающими тканями, мягко-эластичной консистенции.
Мышечная система развита умеренно, тонус мышц сохранен, болезненность при движении и пальпации мышц отсутствует.
Костно-суставная система: деформаций, искривлений костей нет. Болезненность костей при поколачивании и постукивании отсутствует. Суставы обычной конфигурации. Отечности, покраснения, болезненности, флюктуации не выявлено.
Органы дыхания
Дыхание свободное, через нос. Грудная клетка нормостенической формы, западений, выбуханий нет. Надключичные и подключичные ямки выражены умеренно, расположены на одном уровне, при дыхании не изменяют своих форм. Болезненности при нагрузке на позвоночник нет. Лопатки симметричны, обе половины грудной клетки одинаково участвуют в акте дыхания. Втяжения межреберных промежутков нет, вспомогательные мышцы не участвуют. Дыхание брюшного типа ритмичное, средней глубины с частотой ЧДД 18 в минуту. Одышки, удушья нет.
При пальпации грудная клетка безболезненная над всей ее поверхностью, эластичная, голосовое дрожание равномерно проводится на симметричные участки обеих половин грудной клетки. Резистентность в норме. Симптом Поттенджера-Воробьева отрицательный.
При сравнительной перкуссии отмечается притупление легочного звука в области S1-2. При топографической перкуссии верхушки легких спереди находятся: справа на 3 см., слева на 4 см. выше ключиц.
Нижние границы: справа по срединно-ключичной линии - 6 ребро, по средней аксиллярной линии - 8 ребро, по лопаточной - 10 ребро; слева посрединно-ключичной линии - 6 ребро, по средней аксиллярной линии - 8 ребро, по лопаточной - 10 ребро.
Аускультация: в области S1-2 дыхание ослаблено. Хрипов, крепитаций, шума трения плевры нет.
Сердечно-сосудистая система
При осмотре области сердца деформаций грудной клетки нет. Верхушечный толчок локализуется в V межреберье на 1 см кнаружи от среднеключичной линии. Патологических пульсаций над областью сердца и крупных сосудов нет.
При пальпации верхушечный пальпируется в V межреберье на 1 см кнаружи от среднеключичной линии, локализованный, средней силы и высоты. Патологические пульсации, систолическое и диастолическое дрожание отсутствуют.
При перкуссии границы относительной сердечной тупости:
Правая граница на 1 см кнаружи от правого края грудины в 4 межреберье, верхняя в 3-м межреберье, левая в 5-межреберье на 1 см кнутри от среднеключичной линии
Сосудистый пучок располагается в 1 и 2-ом межреберье, не выходит за края грудины - 6 см.
При аускультации сердца тоны сердца приглушены, ритмичные. Шумов нет.
На лучевых артериях пульс 64 удара в мин, удовлетворительного наполнения и напряжения, одинаковый на правой и левой руке. АД 120/80, ЧЧС 64 в мин.
Органы пищеварения
Осмотр: Слизистая оболочка полости рта розового цвета, без высыпаний и изъязвления. Губы розового цвета, трещин, высыпаний нет. Язык влажный, налета нет; трещин, язв, припухлостей не отмечено. Зев обычной окраски, влажный, без налета. Миндалины не увеличены, розовые, без налета.
Осмотр живота: живот обычной формы, симметричный с обеих сторон, участвует в акте дыхания. Пупочное кольцо не расширено, пупок умеренно втянут. Перистальтика при осмотре не видна. "Головы медузы" нет. Рубцов нет. Грыж нет.
Пальпация живота: При поверхностной ориентировочной пальпации живот мягкий, безболезненный. Симптомы раздражения брюшины отрицательные.
При глубокой пальпации (по Образцову-Стражеско):
сигмовидная кишка - пальпируется в виде цилиндра диаметром 2 см, безболезненная, смещаемая; поверхность ровная, гладкая; консистенция эластичная; не урчит.
слепая кишка - пальпируется в виде тяжа диаметром 2,5 см, безболезненная, смещаемая; поверхность ровная, гладкая; консистенция эластичная; не урчит.
поперечная ободочная кишка - пальпируется в виде цилиндра диаметром 3 см, безболезненная, смещаемая; поверхность ровная, гладкая; консистенция эластичная.
большая кривизна желудка - пальпируется в виде валика на 3 см выше пупка, безболезненная; поверхность ровная, гладкая; консистенция эластичная.
Перкуссия живота: Свободной жидкости (асцита) в брюшной полости не определяется. Симптомы флюктуации, "лягушачьего живота" отрицательны. Печень и желчный пузырь: при осмотре выпячиваний и деформаций в области печени нет. Пальпируется нижний край печени по краю реберной дуги, безболезненный, закруглен. Границы печени по Курлову: 10,9,7 см. При пальпации желчного пузыря симптомы Мюсси, Мерфи, Ортнера отрицательные.
Селезенка не пальпируется. Перкуторно определяются границы селезенки: длинник - 6 см, поперечник-4 см.
Система органов мочевыделения
Поясничная область при осмотре без особенностей. При пальпации безболезненна, почки и мочевой пузырь не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
Эндокринная система
Видимого увеличения щитовидной железы нет. Пальпируется перешеек щитовидной железы шириной 0,5 см, с гладкой поверхностью, эластичный, безболезненный. Доли не пальпируются. Тремор рук отсутствует.
Нервная система
Сознание ясное. Память, интеллект не изменен. Настроение спокойное. Больной не вспыльчив, не раздражителен. Состояние органов чувств: зрение в норме. Слух, обоняние, осязание, вкус сохранены. Сон спокойный.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Читайте также:

