Из-за чего может быть инфекция в грудном молоке
Обновлено: 19.04.2024
После рождения ребенка в груди начинает вырабатываться молозиво. Оно представляет собой жидкость, богатую питательными веществами и антителами и защищает новорожденного от заражения различными инфекциями.
В течение трех-пяти дней после родов грудь начинает вырабатывать молоко, и в этот переходный период может возникнуть гиперемия. Это нормально и чаще встречается в послеродовой период, но также может произойти в любое время при изменении режима грудного вскармливания.
Что такое молочная лихорадка?
Если ткани молочной железы женщины переполнены молоком, ее груди становятся набухшими и болезненными. Это происходит, если в груди вырабатывается больше молока, чем ребенок может съесть и усвоить. При этом температура тела становится выше 38 °С.
Лихорадка может быть вызвана инфекцией молочной железы, называемой маститом, а может быть признаком другого заболевания. Женщине следует проконсультироваться с врачом, чтобы убедиться в правильности диагноза.
- опухоль груди;
- боль в груди;
- грудь плотная или твердая;
- ощущение тепла в области груди;
- сглаженные ареолы груди;
- болезненность в подмышечных лимфатических узлах;
- лихорадка.
Причины чрезмерного производства молока
Иногда может образовываться слишком много грудного молока. Это называется гиперлактацией. Обычно количество грудного молока зависит от потребности. Часто молока вырабатывается слишком много, если обе груди не опорожняются должным образом. Слишком много молока может вырабатываться:
- если новорожденный находится только на грудном вскармливании;
- если ребенок чрезмерно сосет грудь;
- при повышенном уровне пролактина — этот гормон отвечает за выработку молока; если ребенок отказывается от грудного вскармливания;
- если у матери есть грудные имплантаты, блокирующие поток молока – грудное вскармливание продолжает стимулировать выработку молока, но оно не доходит до ребенка.
Наиболее частые случаи застоя молока:
- в первые дни после рождения ребенка;
- резкое прекращение грудного вскармливания;
- если ребенок вдруг начинает меньше сосать грудь, чем обычно – он переходит к употреблению твердой пищи, болеет или у него плохой аппетит.
Способы предотвращения застоя молока
Необходимо придерживаться следующих рекомендаций:
Варианты лечения
Приложите теплый компресс на грудь или примите теплый душ непосредственно перед кормлением. Тепло может облегчить боль и усилить приток молока. Однако нельзя класть компрессы на грудь между приемами пищи, так как это может вызвать отек.
Чтобы уменьшить боль и отек, прикладывайте к груди холодный компресс или пакет со льдом после каждого кормления. Для этой цели можно использовать капустные листья, помещая их для удержания в бюстгальтер.
Подходящий бюстгальтер
Используйте поддерживающий бюстгальтер, который препятствует значительному движению груди.
Обезболивающие
Используйте обезболивающее по назначению врача, отпускаемое по рецепту.
Осложнения, вызванные застоем молока в груди
Хотя застой обычно проходит сам по себе, если его не остановить, он может вызвать проблемы как у матери, так и у ребенка. Многие женщины ожидают, что кормить грудью будет легко, но столкнувшись с этой проблемой, они начинают винить себя и растеряны. Важно знать, что это не вина женщины и с этой проблемой может столкнуться каждая мама.
Застой молока может вызвать не только дискомфорт и проблемы с грудным вскармливанием, но и мастит. Мастит — одно из наиболее распространенных воспалительных заболеваний молочной железы, обусловленное попаданием микробов (стафилококков, реже стрептококков) в молочную железу через лимфатические или молочные протоки.
Мастит может быть вызван закупоркой молочных протоков, если грудь слишком наполнена и не опорожняется должным образом. В этом случае следует как можно скорее обратиться к врачу и пройти курс лечения антибиотиками и противовоспалительными средствами.
Если мастит не лечить, то это может привести к гнойным поражениям молочных желез. При гнойном мастите необходимо дренирование, поэтому единственный вариант лечения – хирургический. Кормить ребенка больной грудью будет нельзя, так как в молоке есть гной.

Как-то раз я получила задание от своего руководства ответить на вопрос нашей американской коллеги, консультанта по грудному вскармливанию из La Lache League: "На родительских конференциях в интернете российские мамочки очень часто обсуждают три вопроса: лактазная недостаточность, дисбактериоз и посев молока на стерильность. Что имеется в виду?"
Первые два состояния напоминают, то, что они, в LLL называют дисбалансом переднего и заднего молока и дисбиозом. Но эти состояния не являются страшной патологией, а на сайтах они обсуждаются именно с такой точки зрения. Про посев молока на стерильность – американка и вовсе спросила, а зачем проводят ??
Начну по порядку.
Лактазная недостаточность (или непереносимость лактозы)
По данным специальной литературы, болезни углеводного обмена, связанные изменением активности ферментов, расщепляющих сахара, в том числе лактозу, встречаются в популяции крайне редко. Данные по разным странам различны. Частота таких заболеваний изменяется от 1 на 20 000 до 1 на 200 000 детей. Почему же педиатры говорят о лактозной непереносимости чуть ли не у каждого второго ребенка?
Как смогло выжить человечество, если это заболевание, приводящее, например, к гипотрофии при отсутствии лечения и гибели, встречается у большинства младенцев? Человечество смогло дожить до нынешних времен потому, что истинная лактозная непереносимость, обусловленная генетически и связанная с полным отсутствием или серьезным недостатком необходимых ферментов встречается очень редко. А что же встречается очень часто? С чем же постоянно сталкиваются современные врачи? С лактозной непереносимостью, образовавшейся в результате неправильно организованного грудного вскармливания.
Значительное количество сахара может быть следствием неправильных рекомендаций по кормлению ребенка (частая перемена груди во время кормления, ограничение продолжительности сосания, сцеживание после кормления), т.к. ребенок получает много богатого лактозой переднего молока. Лактозная непереносимость и новорожденный ребенок - неслыханное сочетание.
Дисбактериоз новорожденного
Это состояние необычайно популярно. Малыш, как известно, рождается со стерильным кишечником. Если с момента родов к нему в рот не попадает ничего, кроме материнского соска (на что он, кстати, природой только и рассчитан), то довольно быстро желудочно-кишечный тракт ребенка засевается нормальной микрофлорой. В молозиве и в материнском молоке содержатся факторы, способствующие росту нормальной микрофлоры и подавляющие патогенную. В случае, если грудное вскармливание было организованно неправильно (а случай этот, к сожалению, самый распространенный), если уже в первые сутки после родов, до знакомства с материнской микрофлорой, малыш начал получать через рот разнообразные жидкости, заселение кишечника происходит далеко не идеально.
При этом совершенно не учитывается тот факт, что малыш первые полгода жизни имеет право на дисбиоз в своем кишечнике и на любой стул, особенно, если при этом он хорошо растет и развивается. Потом начинается лечение, одним из главных пунктов которого является перевод ребенка, например, на кисломолочную смесь. Педиатры не виноваты. Они привыкли к стулу ребенка на искусственном вскармливании – более густому и однообразному. Еще более интересная ситуация встречается потом, когда несмотря на питье, например, различных биопрепаратов, у ребенка продолжают высеваться микроорганизмы, не подходящие для его кишечника. В этом случае маме говорится, что все дело в ее молоке, и настаивают на прекращении грудного вскармливания.
Показателен в этом отношении следующий случай. У малыша на грудном вскармливании постоянно высевались грибы Candida и гемолизирующая кишечная палочка, в больших количествах. Никакое лечение на данных микроорганизмов действия не оказывало. Маме все время говорилось, что виновато молоко. Докормив ребенка до года, мама отняла его от груди. Ребенок начал часто болеть, а грибы и палочки остались в прежних количествах.
Посев молока на стерильность
При посеве молока на стерильность в 50-70% случаев высеваются различные микроорганизмы, чаще всего стафилококки золотистый и эпидермальный. Очень часто, при обнаружении этих организмов, маме прописывается курс лечения антибиотиками, в это время ребенка неделю кормят смесью, после чего он обычно отказывается от груди. Это худший вариант, но часто встречающийся. Или маму и ребенка начинают лечить, используя биопрепараты, или мама и ребенок пьют хлорофиллипт. Между тем, наличие стафилококков в молоке ничего не означает! И золотистый и эпидермальный стафилококки живут на коже человека, а также имеются на большинстве окружающих его предметов. Например, стафилококк обладает тропностью к хлопчатобумажной ткани. При перемещении стопки пеленок количество стафилококков в воздухе резко увеличивается! Вместе с материнским молоком ребенок получает специфические антитела, помогающие ему справляться со стафилококком при необходимости.
Обращение к педиатрам
Эти правила и действия, относящиеся к области культуры материнства, в течение тысячелетий были повсеместно известны и использовались. А ныне почти утрачены. Без знания этих правил полноценное грудное вскармливание не может состояться.
Грудное молоко – уникальный по своему составу продукт, содержащий множество полезных для малыша веществ. В настоящее время большинство матерей стремятся к полноценному грудному вскармливанию.
Ведь известно, что грудное молоко, полностью обеспечивает малыша всеми пищевыми компонентами, необходимыми для полноценного роста (белками, жирами, углеводами, минеральными веществами и витаминами), потому что содержит их в необходимых количествах и правильных пропорциях. Кроме того, в мамином молоке имеются специальные биологически активные вещества, так называемые защитные факторы, поддерживающие иммунитет детского организма. Собственные механизмы, предотвращающие инфекционные заболевания, у младенца незрелы, а молозиво и грудное молоко благодаря своему составу защищают слизистую оболочку кишечника от воспалений, подавляя рост болезнетворных микроорганизмов, а также стимулируют созревание клеток кишечника и выработку факторов собственной иммунной защиты. Самая большая концентрация защитных факторов отмечается в молозиве, в зрелом молоке она снижается, но в тоже время увеличивается объем молока, и, в результате ребенок получает защиту от множества заболеваний постоянно, в течение всего периода грудного вскармливания. Чем продолжительнее грудное вскармливание, тем более защищен малыш от болезней.
Раньше считалось, что грудное молоко абсолютно стерильно, но многочисленные исследования доказали, что это не совсем так. В молоке все же могут присутствовать разные микроорганизмы. В основном это представители условно-патогенной микрофлоры, которые чаще всего спокойно существуют на коже, слизистых оболочках, в кишечнике и не причиняют никакого вреда. Однако при определенных условиях (снижение иммунитета, хронические заболевания, общая ослабленностьорганизма после перенесенного инфекционного заболевания, кишечный дисбактериоз) они начинают быстро размножаться, вызывая различные заболевания.
Основными бактериями, которые могут жить в грудном молоке, являются: стафилококки (эпидермальный и золотистый), энтеробактерии, грибы рода кандида.
Наиболее опасным из этой компании считается золотистый стафилококк. Именно он, проникнув в молочную железу, может вызвать гнойный мастит у кормящей мамы. А попав в организм малыша вместе с грудным молоком, стафилококк может вызвать такие заболевания, как:
- энтероколит (частый, жидкий, водянистый стул, боль в животе, повышение температуры, частые срыгивания, рвота);
- гнойные воспаления на коже;
- явления кишечного дисбактериоза (учащенный стул, избыточное газообразование, сопровождающееся вздутием живота и отхождением большого количества газов во время дефекации, частые срыгивания, появление в кале непереваренных комочков, изменение цвета кала – желто-зеленый, цвет болотной тины).
Грибы рода кандида, гемолизирующая кишечная палочка и клебсиеллы, проникающие к ребенку с грудным молоком, способны сбраживать глюкозу, сахарозу и лактозу, образовывая при этом большое количество газа. Это, в свою очередь, вызывает у ребенка боли, вздутие животика и понос.
Иногда кормление ребенка может омрачиться инфекционной болезнью мамы. Остается ли грудное молоко полезным для ребенка, если в него проникает инфекция? В этом случае возникает опасность передачи инфекции ребенку через грудное молоко и встает вопрос о продолжении грудного вскармливания. Вопрос продолжать грудное вскармливание или нет, решается совместно с лечащим педиатром.
При некоторых болезнях матери грудное вскармливание абсолютно противопоказано. Кормить нельзя, если у мамы:
- активная форма туберкулеза (признаки болезни ярко выражены, и в организме имеются патологические изменения);
- сифилис, если заражение произошло после 32 недель беременности;
- ВИЧ-инфекция и вирусный гепатит;
- хронические заболевания сердечно-сосудистой системы, почек и печени в стадии обострения;
- выраженное снижение гемоглобина и истощение у матери;
- тяжелое течение и осложнения сахарного диабета;
- злокачественные новообразования;
- любые заболевания, требующие длительного лечения препаратами, вредными для ребенка;
- наркомания, чрезмерное употребление алкоголя;
- острые психические заболевания.
В случае острого гнойного мастита кормление грудью прекращают (чаще всего на время лечения антибиотиками, до 7 дней). При других формах мастита (не гнойных) специалисты рекомендуют продолжать грудное вскармливание. Это позволит быстро ликвидировать застой молока.
Очень часто для выявления возбудителей заболевшим кормящим мамам предлагается сдать грудное молоко на анализ, с помощью которого определяют микробиологическую стерильность молока, после чего решается вопрос о грудном вскармливании. Исследование проводят в бактериологических лабораториях ЦГиЭ или медицинских учреждений, информация о которых имеется у участкового педиатра. Насколько оправданы такие исследования? По данным Всемирной организацией здравоохранения, каждый болезнетворный микроб, поражающий кормящую мать, стимулирует выработку специальных защитных белков — антител, поступающих в грудное молоко и защищающих младенцев, как доношенных, так и недоношенных. Ученые выявили противобактериальные и противовирусные факторы, имеющиеся в грудном молоке, способные противостоять большинству инфекций. Исследовались грудное молоко и кал младенцев, это молоко потребляющих. Оказалось, что в большинстве случаев микроорганизмы, обнаруженные в молоке, в кале ребенка отсутствуют. Это говорит о том, что микробы, способные вызывать заболевания, попадая с молоком в кишечник малыша, не всегда там не приживаются, чему способствуют защитные свойства грудного молока. Таким образом, даже если в молоке выявлены какие-то микроорганизмы, но нет признаков острого гнойного мастита, грудное вскармливание будет безопасным, ведь с молоком малыш получает и защиту от болезней.
В каких же случаях нужно сдать молоко на анализ? Всем кормящим женщинам совсем не обязательно сдавать молоко на анализ, чтобы узнать, не опасно ли оно для ребенка. Такое исследование необходимо проводить только в тех случаях, если есть подозрения на инфекционные заболевания у малыша или воспалительные заболевания молочной железы у мамы.
Показания будут следующие.
Со стороны ребенка:
- повторяющиеся гнойно-воспалительные заболевания кожи;
- дисбактериоз;
- длительная диарея (частый жидкий стул) с зеленью и слизью.
Со стороны мамы:
- признаки мастита (воспаления молочной железы) – боль в груди, повышение температуры тела, покраснение кожи молочной железы, гнойные выделения из нее.
Как собрать молоко для анализа?
При сборе грудного молока на анализ важно понимать, что необходимо постараться исключить возможность попадания бактерий с кожи в молоко. В противном случае результат исследования может оказаться недостоверным. Существуют определенные правила сбора грудного молока для посева.
В первую очередь необходимо приготовить емкость для сцеженного молока. Это могут быть стерильные одноразовые пластиковые стаканчики (их можно купить в аптеке) или чистые стеклянные баночки, которые предварительно необходимо прокипятить вместе с крышкой в течение 15–20 минут.
Емкостей для сцеженного молока должно быть две, так как молоко для анализа из каждой молочной железы собирается отдельно. На контейнерах должна быть пометка, из какой груди взято молоко.
Перед сцеживанием необходимо помыть руки и грудь теплой водой с мылом.
Первые 5–10 мл сцеженного молока не подходят для исследования, и их следует слить. После этого необходимое количество грудного молока (для анализа потребуется 5–10 мл из каждой молочной железы) нужно сцедить в приготовленные стерильные емкости и плотно закрыть их крышками. Доставка в лабораторию не должна превышать 2 часов с момент отбора молока.
В лаборатории молоко высеивается на специальную питательную среду. Примерно через 5–7 дней на ней вырастают колонии различных микробов. Дальше определяют, к какой группе возбудителей относятся данные микроорганизмы, и подсчитывают их количество.
Оцениваем результат анализа грудного молока
Вариант 1. При посеве молока не наблюдается роста микрофлоры, т.е. молоко стерильно. Стоит отметить, что такой результат анализа встречается очень редко.
Вариант 2. При посеве молока выросло незначительно количество неболезнетворных микроорганизмов (эпидермальный стафилококк, энтерококки). Эти бактерии являются представителями нормальной микрофлоры слизистых и кожи и не представляют опасности. Их допустимая норма содержания в грудном молоке – не более 250 колоний бактерий на 1 мл молока (КОЕ/мл).
Вариант 3. При посеве молока обнаружены болезнетворные микроорганизмы (золотистый стафилококк, клебсиеллы, гемолизирующие кишечные палочки, грибы рода кандида, синегнойная палочка).
Надо ли лечиться, если ничего не болит?
Когда в грудном молоке присутствует золотистый стафилококк или другие болезнетворные патогенные микроорганизмы, но признаков инфекции у кормящей женщины нет, грудное вскармливание не прекращают, но при этом, как правило, маме назначают лечение (внутрь и местно) препаратами из группы антисептиков, которые не противопоказаны при кормлении грудью, а ребенку доктор пропишет пробиотики (бифидо- и лактобактерии) для профилактики дисбактериоза.
Многие женщины думают, что если нет признаков заболевания, то и лечение можно не проводить. Однако такое мнение нельзя признать правильным. Проблема в том, что в подобной ситуации состояние мамы может не ухудшится, а вот малышу навредить можно. Если ребенка долгое время кормить инфицированным молоком, то состав бактерий в его кишечнике может нарушиться и защита организма даст сбой. Поэтому маме надо обязательно лечиться, не прерывая грудного вскармливания.
Если же трещины все-таки появились, то нужно обязательно своевременно заняться их лечением, чтобы не допускать присоединения инфекции и развития мастита.
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 17 лет.
Над статьей доктора Кондратенко Юлии Николаевны работали литературный редактор Юлия Липовская , научный редактор Светлана Симанина и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
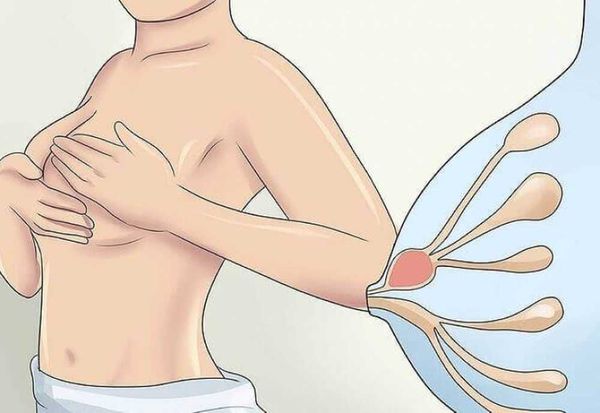
Согласно Всемирной организации здравоохранения (ВОЗ), грудное вскармливание является самым лучшим способом обеспечить детей раннего возраста питательными веществами, которые необходимы для их здорового роста и развития [23] . Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
- до 25 лет рожают около 20,6 % женщин;
- от 25 до 29 лет — 31,4 %;
- от 30 до 34 лет — 30,1 %;
- от 35 до 39 лет — 14,4 %;
- от 40 лет и старше — 3,2 %.
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
Причин развития лактостаза множество. Нагрубание молочных желёз может происходить за счёт внутренних (эндогенных) или внешних (экзогенных) причин [22] .
1. Внутренние причины:
- Несоответствие физиологической активности железистой ткани и молочных ходов (особенно после первых родов).
- Переизбыток молока. Это может быть связано с периодом становления лактации, первым пребыванием молока, природной особенностью женщины, гормональными нарушениями, в том числе нестабильной выработкой окситоцина.
2. Внешние причины:
- Неправильное прикладывание к груди. Основное действие мамы с начала кормлений — научить ребёнка правильно брать грудь. Если ребёнок неправильно приложен к груди, он плохо отсасывает грудное молоко. Из-за этого молоко застаивается, молочные железы нагрубают и развивается лактостаз.
- Редкие опорожнения железы или редкие кормления (реже чем через 3-4 часа).
- Тесная, неудобная, сдавливающая молочные железы одежда.
- Грубое, агрессивное сцеживание молока (грубые усилия при сцеживании, неаккуратные болезненные нажатия на сосок).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое "переходное молоко" — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. "Зрелое" молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Симптомов лактостаза немного, но они весьма характерны . Сначала общее состояние женщины остаётся удовлетворительным, однако ситуация может быстро ухудшиться. Первое, на что обращает внимание женщина, это острое начало. Иногда мамы с точностью до минуты могут сказать, когда появились первые симптомы. Как правило, лактостаз проявляется на 3-4 сутки после родов и чаще у женщин, которые отказались от грудного вскармливания, или у тех, кто плохо сцеживает грудное молоко [14] .
Когда происходит прилив молока, женщина ощущает лёгкое распирание и покалывание в груди, небольшой дискомфорт, чувство тугой молочной железы. Когда начинается лактостаз, этот дискомфорт сменяется неприятными болезненными ощущениями, в какой-то области на коже груди может появиться покраснение. Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7] . Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14] . Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.

Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Может повышаться температура тела. Если она поднимается выше 38,5 °C , при этом женщина испытывает сильную боль в области молочных желёз, то не нужно заниматься самолечением, необходимо обратиться к специалисту, чтобы не допустить развития воспаления. Если лактостаз не купируется в течение 3-5 суток, в молочных протоках начинается воспалительный процесс, развивается лактационный мастит [6] [18] .
Патогенез лактостаза
Механизм лактации
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
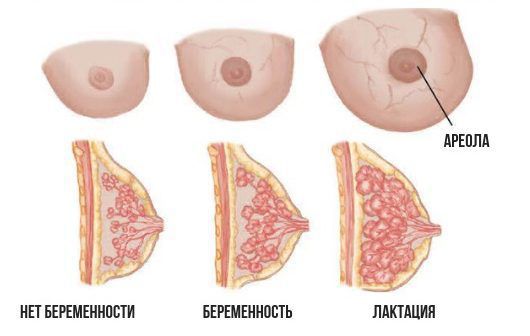
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
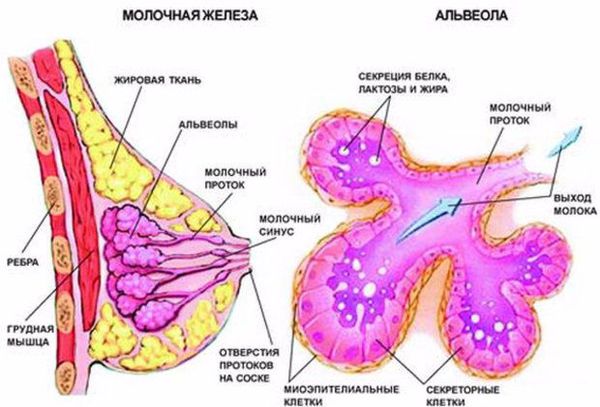
Механизм лактостаза
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Одновременно с пролактином в задней доле гипофиза синтезируется гормон окситоцин. Именно окситоцин влияет на мышечные клетки вокруг альвеол (миоэпителиоциты) и заставляет их сокращаться [2] . Таким образом, молоко секретируется, а мышечные клетки сокращаются и выделяют молоко наружу через выводные протоки.
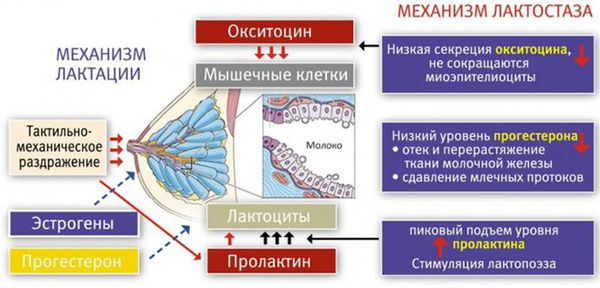
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её "окаменения", распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Вторичный лактостаз является обязательным симптомом воспаления. У одних женщин он сильно выражен, у других никак не проявляется и диагностируется лишь при проведении ультразвукового исследования молочных желёз. Но всегда лактостаз способствует усилению и распространению инфекции .
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Вторичный лактостаз рассматривают как премастит. Заслуженный деятель науки, профессор Ванина Лидия Васильевна, заведующая кафедрой 1-го Московского медицинского института с соавторами еще в 1973 году предлагала рассматривать вторичный лактостаз как субклиническую стадию мастита [4] . Этот термин используется и сейчас. Субклинический мастит характеризуется невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий [12] .
Осложнения лактостаза
Самое частое осложнение лактостаза — неинфекционный мастит. Это более сложная форма лактостаза: симптомы похожи, но они выражены сильнее. Самочувствие женщины ухудшается, температура тела от 38 °C и выше, боль в области уплотнения усиливается, может ощущаться при ходьбе и при изменении положения тела. Границу между таким маститом и лактостазом иногда бывает сложно определить [10] . Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11] .
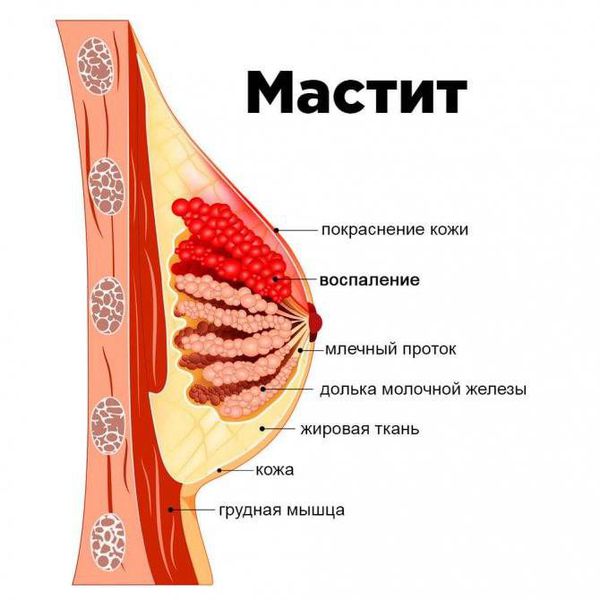
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
- Жалоб пациентки. В самом начале своего развития лактостаз не вызывает ни повышения температуры тела, ни ухудшения общего самочувствия женщины. В течение следующих 12‐24 часов возможно повышение температуры до 38‐38,5 °С, кратковременное преходящее покраснение кожи в области застоя молока, выраженный болевой синдром [8][16][20][21] .
- Данных анамнеза. Острое начало заболевания на 3-4 сутки после рождения ребёнка. Чаще развивается у некормящих женщин.
- Данных осмотра молочных желёз. При осмотре обращает на себя внимание увеличение молочных желёз. Они плотные, горячие, болезненные при пальпации. Как правило, происходит поражение обеих молочных желёз.
- Лабораторных исследований: показатели клинического анализа крови в пределах нормы.
- Инструментальных методов исследования:
- контактная термометрия: выявляет повышение локальной температуры в молочной железе;
- УЗИ молочных желёз: в случае мастита определяет наличие воспалительного отёка (повышенного содержания жидкости в молочной железе).
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока [19] . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов [13] . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- "Покой" молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз [15] .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко. Стоит обратить внимание на важный момент: при лактостазе сцеживание до "последней капли" не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9] .
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
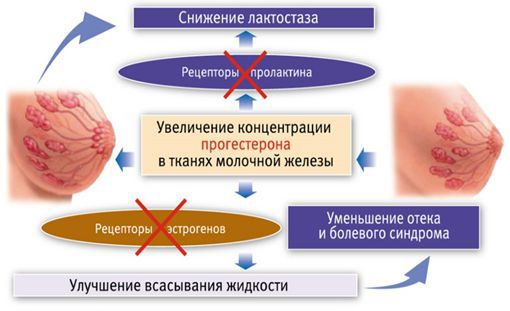
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов [9] .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.

Инфекция в молочной железе возникает, когда в ткани проникают бактерии. В этом случае развивается мастит. Многие считают, что это заболевание бывает только при грудном вскармливании, но женщины, которые не кормят грудью, могут тоже заразиться подобной инфекцией.
Чтобы вовремя распознать патологию, нужно знать ее симптомы, факторы риска и варианты лечения.
Симптомы
Признаки инфекции молочной железы:
- грудь горячая на ощупь;
- потрескавшиеся или поврежденные соски;
- лихорадка;
- симптомы гриппа, включая боли в теле и чувство усталости;
- тошнота;
- боль в груди;
- красные полосы на кожном покрове молочной железы;
- раны на груди, которые не заживают.
У некоторых женщин могут появиться язвы на коже с гнойными или кровяными выделениями.
Типы и причины инфицирования молочных желез
Существует несколько видов инфекции молочной железы:
- Центральная или субареолярная инфекция , которая возникает, когда молочные протоки инфицируются, или развивается абсцесс. Бывает у курящих женщин. На обеих молочных железах часто можно заметить втягивание сосков или необычные выделения из них.
- Гранулематозный лобулярный мастит , который может вызвать развитие болезненной, но не опухолевой массы в груди. У людей с этим заболеванием возникают проблемы с лечением инфекции антибиотиками.
- Периферическая нелактирующая инфекция , встречающаяся при таких заболеваниях, как диабет или ревматоидный артрит. Женщины, которые перенесли травмы груди или принимают стероиды, также подвергаются большему риску. Этот тип заболевания часто приводит к воспалению или видимому абсцессу на груди.
- Целлюлит . Возможными причинами могут быть кисты, которые растут на сальных железах. В группе риска по развитию этой патологии женщины с большой грудью или после хирургического вмешательства на груди, а также после лучевой терапии.
- Мастит. Чаще всего встречается во время грудного вскармливания, потому что у женщины могут возникнуть трещины сосков, через которые бактерии легко попадают в мягкие ткани и начинают в них активно размножаться. Развивается заболевание и в том случае, когда молочный проток закупорился из-за неполного опорожнения груди или чрезмерного давления на железу.
Диагностика
На предварительном обследовании маммолог проводит осмотр, выясняя, кормит ли женщина грудью, имела ли она в анамнезе травму груди, были или нет операции на молочной железе.
Необходимо рассказать обо всех симптомах, особенно о таких, как лихорадка, озноб или усталость. В некоторых случаях для определения типа бактерий берется биоматериал или мазок с выделениями из груди.

| Прием маммолога с высшей категорией | 1000 руб. |
| УЗИ молочных желез с регионарными лимфатическими узлами в стандартном режиме и с применением доплерографических методик | 1200 руб. |
| Биопсия мягких тканей | 2500 руб. |
| УЗИ молочных желез с регионарными лимфатическими узлами с техническими трудностями | 1500 руб. |
Лечение заболеваний молочных желез
Лечение инфекции молочной железы зависит от первопричины и тяжести симптомов. Если развился абсцесс, врач проводит дренирование. При бактериальной природе заболевания назначаются антибиотики. Состояние пациентки начинает улучшаться в течение 1-2 дней после лечения. Необходимо пройти полный курс антибиотиков, даже если есть улучшение.
В редких случаях может потребоваться операция по удалению поврежденного протока.
Что можно сделать дома
Можно использовать различные домашние средства, чтобы облегчить состояние.
- Прием обезболивающих средств, таких как Ацетаминофен или Ибупрофен.
- Носить свободную одежду и избегать тесных бюстгальтеров.
- Пить много жидкости, не переутомляться.
Если инфекция развивается при грудном вскармливании, то врач может порекомендовать:
- Продолжать кормить грудью, если нет других противопоказаний. При этом опасности заражения ребенка нет.
- Сначала давать малышу больную грудь, чтобы убедиться, что она опорожняется. Однако, если это слишком больно, можно начать со здоровой груди.
- Накладывание теплых компрессов на больное место.
- Занимать разные позиции во время кормления, чтобы грудь могла опорожняться. Иногда консультант по грудному вскармливанию может помочь в определении альтернативных положений тела или других способов облегчить грудное вскармливание.
- Массировать участки груди легким движениями во время кормления. Это может предотвратить засорение протока.
Если симптомы не проходят при применении антибиотиков, необходима консультация маммолога. Обратиться к специалисту нужно и при обнаружении красных полос, которые появляются от груди до подмышек. Тревожным сигналом является гной или кровь в молоке. Игнорировать его нельзя.
Инфекция молочной железы может возникнуть при застое молока, если женщина кормит грудью, или в результате травм или повреждения молочной железы. Только маммолог может назначить лечение, иначе могут развиться опасные заболевания.
Читайте также:

