Из за каких паразитов могут быть прыщи на лице
Обновлено: 23.04.2024
Проблема дирофиляриоза в нашей стране изучена недостаточно. За последние годы число случаев инвазирования данным гельминтозом неуклонно возрастает. Распространенность данного вида гельминта нехарактерна для Сибири, поэтому в г. Красноярске регистрируются единичные случаи. В статье представлены материалы клинических наблюдений двух случаев дирофиляриоза. Выделены отдельные симптомы, характерные для течения заболевания. В большинстве случаев невозможно провести раннюю диагностику. Одновременно с этим заболевание имеет сезонный характер, и проявляющиеся симптомы характерны для большинства воспалительных процессов с абсцедированием. Однако необходимо заметить, что имеется патогномоничный признак — изменение локализации процесса и длительность заболевания. Обращено внимание на то, что при постановке диагноза данного заболевания необходимо учитывать особенности эпидемиологического анамнеза, характерные клинические проявления болезни в зависимости от локализации гельминта и результаты ультразвуковых исследований.

1. Агулов А.Т. Профилактика протозойных и вирусных инфекций, кандидомикозов, кишечных гельминтозов / А.Т. Агулов, Ф.З. Абдусаламова, Г.М. Ештокина. – Предтеча, 2011. — 176 с.
2. Аракельян Р.С. Дирофиляриозы: учебно-методическое пособие / Р.С. Аракельян, Х.М. Галимзянов. – Астрахань, 2011. — 44 с.
3. Бронштейн А.М Паразитарные болезни человека протозоозы и гельминтозы / А.М. Бронштейн, А.К. Токмалаев. — М., Издательство Российского университета, 2004. — 208 с.
4. Лучшев В.В. Гельминтозы человека / В.В. Лучшев, В.В. Лебедев. – Краснодар: Советская Кубань, 2010. — 124 с.
5. Токмалаев А.К. Клиническая паразитология. Протозоозы и гельминтозы / А.К. Токмалаев, Г.М. Кожевникова. – Медицинское информационное агентство, 2010. — 432 с.
В настоящее время в результате активных миграционных процессов граждан Российской Федерации, особенно в страны с субтропическим и тропическим климатом, становится заметным рост заболеваемости, в том числе и экзотическими паразитарными инвазиями. Это касается и тканевых гельминтозов, вызываемых личинками животных, которые могут протекать в кожной (Larva migrans) или висцеральной формах [1, 3, 4, 5].
Возбудителями Larva migrans у человека обычно являются личинки гельминтов, относящихся к нематодам и реже - к трематодам и цестодам. Известно, что для этих гельминтозов человек является случайным хозяином и в организме человека попавший гельминт не развивается до половозрелого состояния. Человек, инвазированный Larva migrans, не является источником заболевания для других людей. Одним из таких нематодозов является дирофиляриоз [2].
Кожная форма этого гельминтоза, вызываемая Dirofilaria repens, широко распространенная инвазия собак во всем мире, и случаи поражения человека регистрируются повсеместно, в том числе и в России.
В настоящее время дирофиляриоз представляет особый интерес в патологии человека, и это связано прежде всего с тем, что в лечении заболевания принимают участие врачи различных специальностей: дерматологи, офтальмологи, хирурги, онкологи, стоматологи и многие другие. Допускается большое количество ошибок на всех этапах первичной диагностики, соответственно есть ошибки и в лечении.
Дирофиляриозы - это трансмиссивные биогельминтозы из группы нематодозов, инвазионные личинки которых передаются человеку через переносчиков - комаров. Дирофиляриозы распространены повсеместно [2]. У человека наиболее часто встречается вид Dirophilaria repens Railliet et Henry, 1901. Длина тела самки 100-170 мм, самца - 50-70 мм. Естественными донорами являются дикие (реже домашние) млекопитающие, преимущественно семейства псовых, у которых паразиты локализуются в подкожной клетчатке. Клиническая картина представлена самыми разнообразными симптомами. В связи с тем, что заболевание вызвано расположением гельминта в тканях, в местах его нахождения образуются характерные, резко болезненные узлы с выраженной эозинофильной инфильтрацией вокруг паразита [2], определяются плотные образования с умеренным отеком тканей, покраснение кожи, зуд, нередко присоединяется болезненность, в некоторых случаях повышается температура до высоких цифр, иногда клиника схожа с тромбозом вен. Также отмечается миграция паразита в другие части тела. Количество симптомов заболевания нередко напрямую связано со стадией и длительностью заболевания.
Тяжесть клинических проявлений зависит от интенсивности инвазии и частоты повторных заражений. При попадании личинок дирофилярий в организм человека большинство из них погибает на ранних стадиях развития. В этот период клинические проявления отсутствуют либо слабо выражены.
Дирофиляриозы характеризуются медленным развитием и длительным течением. Инкубационный период продолжается от одного месяца до нескольких лет, что примерно соответствует времени развития личинки до взрослой стадии. На ранних стадиях болезни, до образования вокруг паразита капсулы, в 10-40% случаев отмечается перемещение опухоли, узелка на расстояние до 10 см в сутки, связанное с миграцией гельминта.
Примерно в 50% случаев инвазии паразиты локализуются в области глаза, чаще всего под конъюнктивой или в подкожной клетчатке век, при этом отмечаются птоз, блефароспазм, слезотечение. Развитие дирофилярии в глазнице сопровождается рецидивирующим воспалением глазничной клетчатки, хемозом, экзофтальмом, ограничением подвижности глазного яблока.
Участившиеся случаи дирофиляриоза у человека заставили нас проанализировать два случая этого заболевания в нашей клинике. Приводим наши наблюдения.
В 2014 г. на кафедру инфекционных болезней и эпидемиологии с курсом ПО КрасГМУ обратился пациент с жалобами на появление под кожей шевеления, жжения и зуда через 2 недели после отдыха в Таиланде. При объективном осмотре на тыльной поверхности правой стопы пальпировалось образование в виде плотного извилистого жгута ярко-розового цвета длиной 10 см. Установлен диагноз: Larva migrans.
Второй случай обращения на кафедру был 3 сентября 2015 г. пациента В., 44 лет, который считал себя больным с 28 января 2014 г., когда на острове Самуи (Таиланд) его укусило летающее насекомое, похожее на большую муху. В месте укуса возникло сильное жжение, не проходившее в течение 4 ч. Через 2 недели появилась небольшая аллергическая реакция в виде единичных высыпаний, сопровождавшихся зудом. Постепенно аллергические проявления усиливались. Через 2 месяца появились крапивница, кашель, боли в эпигастральной области и в правом подреберье, особенно в ночное время. Самостоятельно принимал метронидазол, затем немозол.
Пациент вновь отправился в Таиланд в г. Патайя, обратился в Мемориальный госпиталь, где ему были назначены ивермектин и преднизолон. В процессе лечения повысилась температура тела до 40°С, появились кашель, боль в грудной клетке, сильные боли в животе и диарея. В испражнениях пациент обнаружил разнообразных кишечных паразитов. Высокая лихорадка и диарея продолжались в течение 10 дней. Аллергические проявления исчезли, но сохранялись слабость, мучительный кашель, потеря веса за этот период составила 10 кг.
В конце августа вновь появились крапивница, боль в верхнем этаже живота, кашель, ринит, кожный зуд. При осмотре кожные покровы обычной окраски, кое-где следы расчесов, в области левого коленного сустава послеоперационный рубец длиной 3 см. Явления вазомоторного ринита. Живот мягкий, чувствительный при пальпации в эпигастральной области и вокруг пупка, небольшой метеоризм, печень на 1,5 см выстоит из-под края реберной дуги.
При компьютерной диагностике на приборе пульсогемоиндикации в тонком кишечнике тестировались Ancylostom caninum (женская и мужская особи), а также Fasciolopsis busky и Macracantorinchus. В протоках поджелудочной железы - Clonorchis sinersis (подтвержден при дуоденальном зондировании), в легких - личинки Ancylostoma caninum. После трех курсов специфического лечения с последующей длительной реабилитацией все симптомы болезни постепенно исчезли.
Таким образом, в данных клинических случаях у этих двух пациентов наблюдалась кожная форма нематодоза, а во втором случае анкилостомидоза - и кожная (Larva migrans), и висцеральная формы этого гельминтоза в комплексе с клонорхозом, фасциолопсидозом и макраканторинхозом.
Выводы
1. Активная миграция жителей в регионы с тропическим и субтропическим климатом, эндемичным по различным паразитарным инвазиям, способствует появлению на территории России новых, не известных ранее, в том числе экзотических, заболеваний.
2. Недостаточная осведомленность медицинских работников и оснащенность лабораторной службы, узкий спектр имеющихся специфических лечебных препаратов создают определенные трудности в диагностике и лечении этих заболеваний.
3. Использование альтернативных методов диагностики, в частности метода пульсогемоиндикации, позволяет расширить формат диагностического поиска и применить адекватные методы дегельминтизации.
Рецензенты:
Мартынова Г.П., д.м.н., профессор, заведующая кафедрой инфекционных болезней с курсом ПО Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого, г. Красноярск;
Винник Ю.С., д.м.н., профессор, заведующий кафедрой общей хирургии Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого, г. Красноярск.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
Определение
Гельминтозы - болезни человека, животных и растений, вызываемые паразитическими червями (гельминтами).
Причины появления гельминтозов
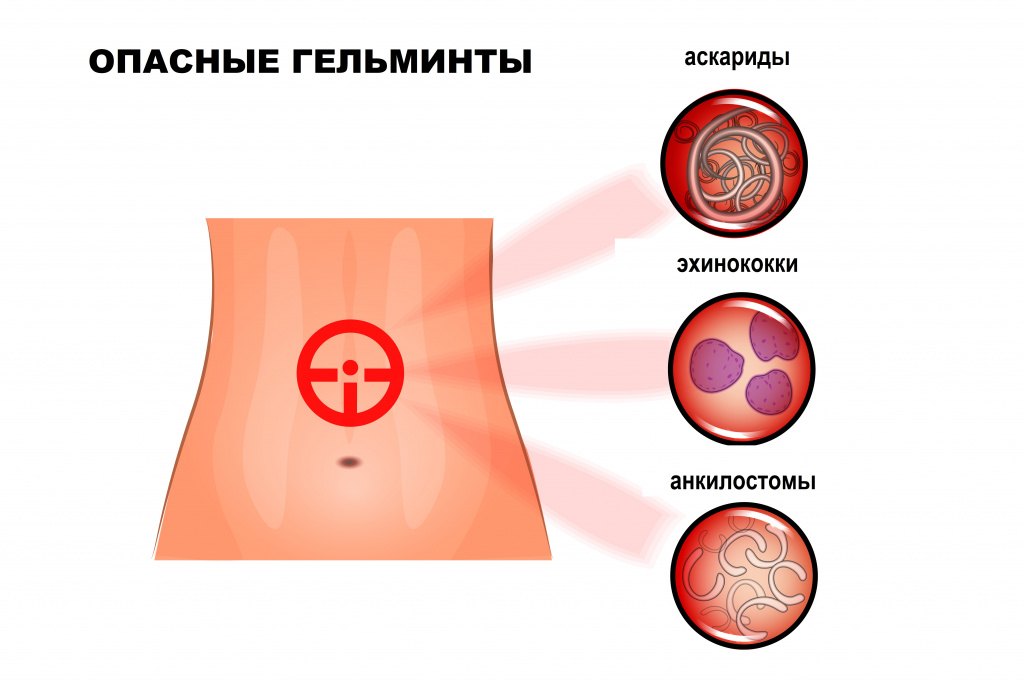
В настоящее время в России встречается более 70 видов из известных 250 гельминтов, паразитирующих в организме человека. Наиболее распространены круглые черви (аскариды, острицы, трихинеллы, власоглав), ленточные черви (свиной, бычий и карликовый цепни, широкий лентец, эхинококки), сосальщики (печеночная и кошачья двуустки).
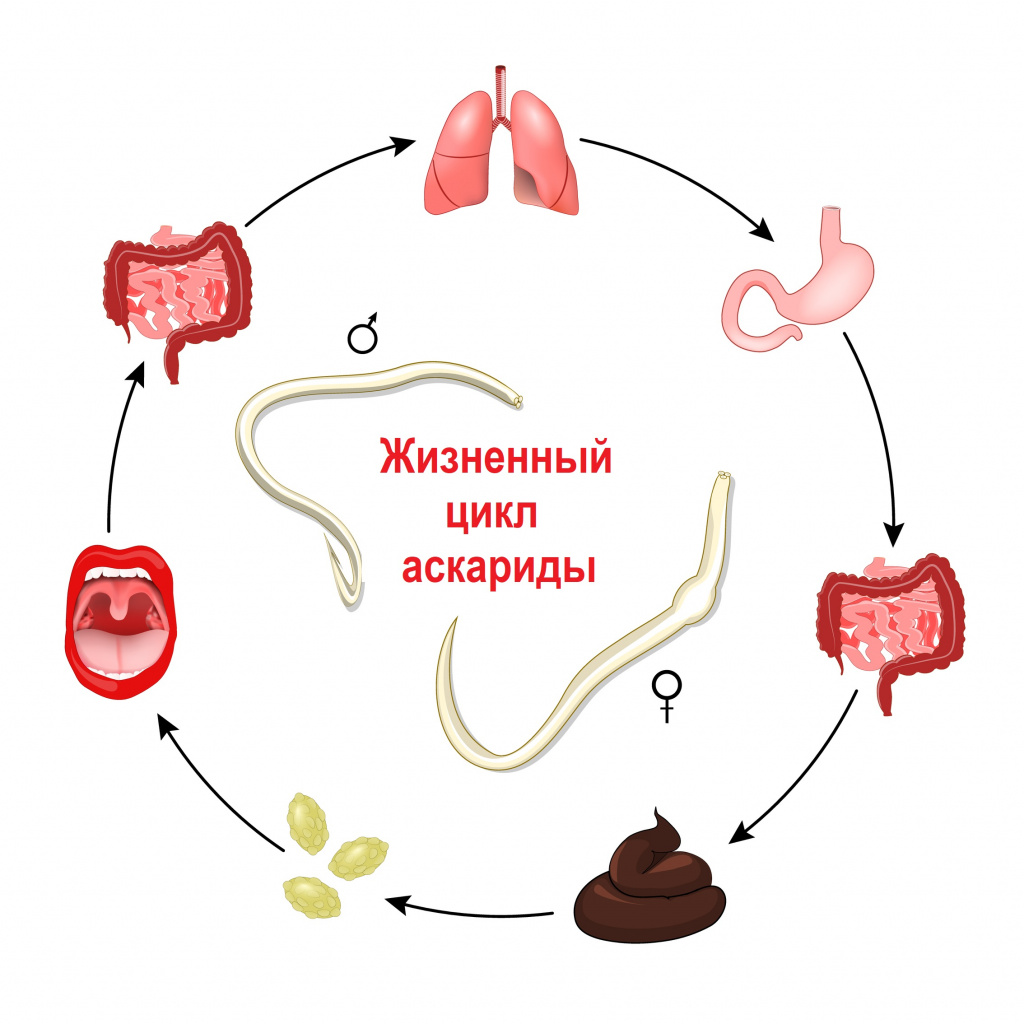
Заражение гельминтами чаще всего происходит после попадания в организм их яиц и/или личинок. В зависимости от механизма заражения и путей передачи гельминтозы подразделяются на: геогельминтозы, биогельминтозы и контактные гельминтозы. Геогельминты развиваются без промежуточных хозяев, биогельминты - с последовательной сменой одного-двух-трех хозяев, контактные гельминты передаются контактным путем.
![Опасные гельминты.jpg]()
Свиной цепень, бычий цепень, эхинококк и другие виды червей развиваются с последовательной сменой одного-двух-трех хозяев. Промежуточными хозяевами могут быть рыбы, моллюски, ракообразные, насекомые. Человек заражается этими гельминтами, употребляя в пищу продукты, не прошедшие полноценную термическую обработку:
- мясо говядины, инфицированную финнами (личинками) бычьего цепня;
- свинину, пораженную финнами свиного цепня;
- малосоленую и сырую рыбу с личинками описторхиса или широкого лентеца;
- сырую воду или обработанные этой водой овощи, фрукты.
![Жизненный цикл аскариды.jpg]()
Контактным путем - то есть при личном контакте здорового человека с зараженным, при пользовании общей посудой, предметами туалета, бельем, при вдыхании пыли в помещении, где находится зараженный человек - передаются энтеробиоз (возбудитель – острица) и гименолепидоз (возбудитель – карликовый цепень). В случае энтеробиоза часто случается самозаражение.
Гельминты определенного вида паразитируют в определенных органах, вызывая различные гельминтозы:
- в толстой кишке - свиной, бычий, карликовый цепни, нематоды (анкилостомы, аскариды, стронгилоиды), острицы, власоглав. Из просвета кишки личинки свиного цепня могут попадать в кровоток и распространяться по организму, оседая в жировой клетчатке, сосудах мышц, камерах глаза, мозге;
- в печени и желчных путях - трематоды (описторхис, клонорхис, фасциола). В печени первично располагаются эхинококковые кисты, а после их разрыва дочерние пузыри можно обнаружить в брыжейке, листках брюшины, селезенке и других органах;
- в органах дыхания - эхинококки, альвеококки, легочные сосальщики, вызывающие парагонимоз;
- в нервной системе - шистосомозы, парагонимоз, эхинококкоз и альвеококкоз;
- в органах зрения - онкоцеркоз, лоаоз, осложненные формы тениоза;
- в органах кровообращения - некатороз, шистосомозы, дифиллоботриоз;
- в лимфатической системе - филяриатозы, трихинеллез;
- в коже и подкожной клетчатке - анкилостомидоз, онкоцеркоз, лоаоз, личиночная стадия шистосомозов;
- в костной системе - эхинококкоз;
- в скелетной мускулатуре - трихинеллез, цистицеркоз мышечной ткани.
Срок жизни гельминтов в организме окончательного хозяина может быть различным, зависит от вида паразита и колеблется от нескольких недель (острицы) до нескольких лет (цепни) и десятилетий (фасциолы).
Классификация заболевания
У человека паразитируют черви двух видов:
- Nemathelminthes – круглые черви, класс Nematoda;
- Plathelminthes – плоские черви, которые включают в себя классы
- Cestoidea – ленточных червей,
- Trematoda – класс сосальщиков.
- биогельминтозы;
- геогельминтозы;
- контактные гельминтозы.
На организм человека гельминты оказывают различное воздействие:
- антигенное воздействие, когда развиваются местные и общие аллергические реакции;
- токсическое действие (продукты жизнедеятельности гельминтов вызывают недомогание, слабость, диспепсические явления);
- травмирующее действие (при фиксации паразитов к стенке кишечника происходит нарушение кровоснабжения с некрозом и последующей атрофией слизистой оболочки; могут нарушаться процессы всасывания; механическое сдавление тканей гельминтами);
- вторичное воспаление в результате проникновение бактерий вслед за мигрирующими личинками гельминтов;
- нарушение обменных процессов;
- в результате поглощения крови некоторыми гельминтами возникает анемия;
- нервно-рефлекторное влияние - раздражение гельминтами нервных окончаний провоцирует бронхоспазм, дисфункцию кишечника и т.д.;
- психогенное действие, проявляющееся невротическими состояниями, нарушением сна;
- иммуносупрессивное действие.
Для гельминтозов характерна стадийность развития. Каждая стадия характеризуется своими клиническими симптомами.
Жалобы пациентов в острой стадии:
- повышение температуры от нескольких дней до двух месяцев (субфебрильная или выше 38ºС, сопровождающаяся ознобом, резкой слабостью и потливостью);
- зудящие рецидивирующие высыпания на коже;
- локальные или генерализованные отеки;
- увеличение регионарных лимфатических узлов;
- боли в мышцах и суставах;
- кашель, приступы удушья, боль в грудной клетке, длительные катаральные явления, бронхит, трахеит, симптомы, симулирующие пневмонию, астматический синдром, кровохарканье;
- боль в животе, тошнота, рвота, расстройства стула.
Для кишечных гельминтозов характерны следующие синдромы:
- диспепсический (дискомфорт в животе, чувство переполнения после еды, раннее насыщение, вздутие живота, тошнота);
- болевой;
- астеноневротический (чувство сильной усталости, повышенная нервная возбудимость и раздражительность).
Кишечные цестодозы (тениаринхоз, дифиллоботриоз, гименолепидоз, тениоз и другие) протекают бессимптомно или с малым количеством симптомов (с явлениями диспепсии, болевым синдромом, анемией).
Трематодозы печени (фасциолез, описторхоз, клонорхоз) вызывают:
- хронический панкреатит;
- гепатит;
- холецистохолангит;
- неврологические нарушения.
Мочеполовой шистомоз проявляется появлением в самом конце мочеиспускания крови, частыми позывами к мочеиспусканию, болью во время мочеиспускания.
Альвеококкоз, цистицеркоз, эхинококкоз могут длительное время протекать бессимптомно. На позднем этапе нагноение или разрыв кист, содержащих паразитов, приводит к анафилактическому шоку, перитониту, плевриту и другим тяжелейшим последствиям.
Для заболеваний, обусловленных паразитированием мигрирующих личинок зоогельминтов, когда человек не является естественным хозяином, различают кожную и висцеральную формы. Кожная форма обусловлена проникновением под кожу человека некоторых гельминтов животных: шистосоматид водоплавающих птиц (трематоды), анкилостоматид собак и кошек, стронгилид (нематоды). При контакте человека с почвой или водой личинки гельминтов проникают в кожу. Возникает чувство жжения, покалывания или зуда в месте внедрения гельминта. Может наблюдаться кратковременная лихорадка, признаки общего недомогания. Через 1-2 недели (реже 5-6 недель) наступает выздоровление.
Висцеральная форма развивается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами. В начале заболевания может быть недомогание, аллергическая экзантема (кожная сыпь). В кишечнике человека из яиц гельминтов выходят личинки, которые проникают через кишечную стенку в кровь, достигают внутренних органов, где растут и достигают 5-10 см в диаметре, сдавливают ткани и нарушают функцию органов. При расположении личинок цепней (цистицерки, ценура) в оболочках и веществе головного мозга наблюдается головная боль, признаки церебральной гипертензии, парезы и параличи, эпилептиформные судороги. Личинки также могут располагаться в спинном мозге, глазном яблоке, серозных оболочках, межмышечной соединительной ткани и др.
Исходом гельминтозов может быть полное выздоровление с ликвидацией гельминтов или развитие необратимых изменений в организме хозяина.
Диагностика гельминтоза
Диагноз гельминтоза устанавливается на основании совокупности жалоб, полученных от пациента сведений о течении болезни, данных лабораторных и инструментальных методов обследования.В острой фазе гельминтозов имеется реакция крови на присутствие гельминта в организме, поэтому рекомендованы следующие исследования:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
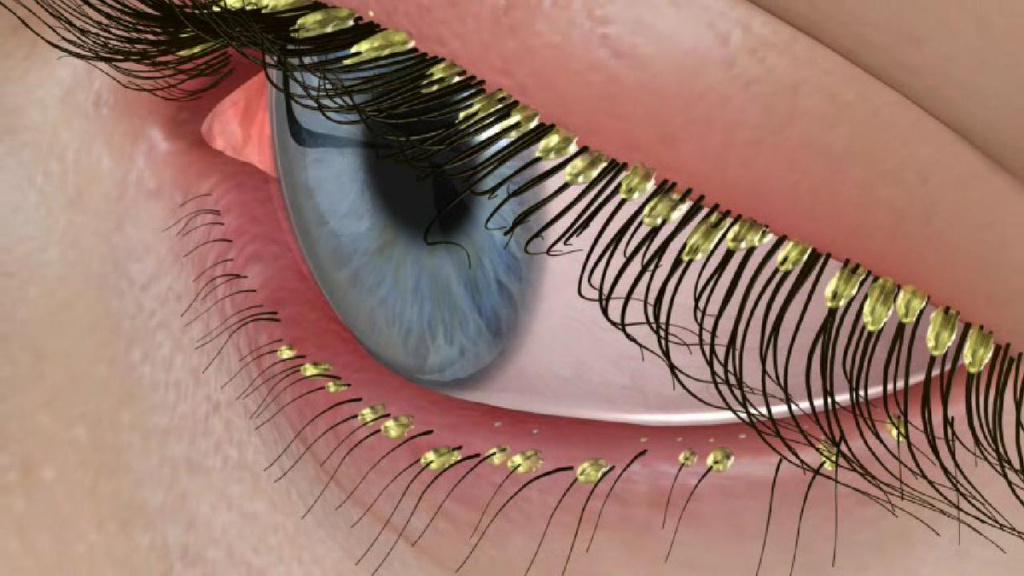
![Замена ресниц.jpg]()
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
![Демодекоз и розацеа.jpg]()
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Читайте также: