Изоспороз с диареей персистирующей более 1 месяца
Обновлено: 24.04.2024
Некатороз (necatorosis) - гельминтоз из группы анкилостомидозов, вызываемый Necator americanus, паразитирующим в тонкой кишке; протекает с диспептическими явлениями, признаками аллергии и развитием гипохромной анемии: распространен в тропической и субтропической зонах.
Что провоцирует / Причины Некатороза:
Возбудитель некатороза – некатор (Necator americanus), паразитирующий в тонком кишечнике человека, чаще в двенадцатиперстной кишке. Некатор не имеет зубцов в ротовой капсуле, вместо них у него две режущие пластинки. Яйца обоих гельминтов овальной формы.
Necator americanus регистрируют в Азии, Африке и Америке.
Патогенез (что происходит?) во время Некатороза:
Через 7-10 дней личинки принимают форму филярии с пищеводом цилиндрической формы и становятся заразными. Личинки активно передвигаются в почве в горизонтальном и вертикальном направлениях. При соприкосновении кожного покрова человека с почвой личинки, привлеченные теплом тела, активно проникают в организм хозяина сквозь кожу.
Заражение происходит при активном внедрении личинок через кожу или при проглатывании их е загрязненными овощами, фруктами, водой. Личинки совершают миграции по большому и малому кругам кровообращения, длящуюся 7-10 дней.
В период миграции личинки вызывают токсикоаллергические явления. Взрослые гельминты-гематофаги. При фиксации к слизистой оболочке кишки они травмируют ткани, приводят к образованию геморрагии, эрозий, вызывают кровотечения, анемизацию, поддерживают состояние аллергии, дискинезию желудочно-кишечного тракта и диспепсию.
Симптомы Некатороза:
Инкубационный период заболевания длится 40-60 суток. В большинстве случаев заболевание протекает бессимптомно. При более тяжелом течении симптоматика зависит от способа проникновения паразитов в организм. При проникновении через кожу возникает зуд и жжение кожи, различного рода высыпания (эритематозные, папулезные, везикулезные, пустулезные), которые могут сохраняться в течение нескольких месяцев. Массивная инвазия приводит к отекам конечностей. При миграции личинок через дыхательные пути возможно развитие катаральных явлений, появляются одышка, хрипы, возможно развитие бронхита, плеврита, пневмонии. На более поздней стадии, при попадании в желудочно-кишечный тракт, развивается дуоденит с изжогой, отсутствием или усилением аппетита, иногда извращением вкуса (желанием есть, например, глину), тошнотой, рвотой, болями в подложечной и печеночной области, нередко сопровождающиеся диареей.
Наиболее характерное проявление заболевания – гипохромная железодефицитная анемия. Зубцами она прикрепляется к стенкам слизистой оболочки кишки. На месте фиксации гельминта возникают эрозии и язвы до 2 см в диаметре, при этом могут проявиться длительные кишечные кровотечения, которые и вызывают развитие железодефицитной анемии. Снижается белок крови (гипоальбуминемия).
Поражается центральная нервная система, появляется вялость, отставание в умственном и физическом развитии.
Диагностика Некатороза:
Диагноз подтверждается обнаружением яиц в кале и изредка в дуоденальном содержимом.
Лечение Некатороза:
При выраженной анемии (гемоглобин ниже 67 г/л) применяют препараты железа, трансфузии эритроцитной массы. Дегельминтизацию проводят нафтамоном, комбантрином или левамизолом . Нафтамон назначают натощак в течение 2-5 дней. Разовая доза для взрослых 5 г. Для устранения горького вкуса и тошноты препарат лучше давать в 50 мл теплого сахарного сиропа. Комбантрин (пирантел) назначают в суточной дозе 10 мг/кг в два приема после еды, а левамизол (декарис) в суточной дозе 2,5 мг/кг в один прием. Лечение этими препаратами продолжается 3 дня. Эффективность около 80%.
Профилактика Некатороза:
В очагах анкилостомидозов не следует ходить босиком и лежать на земле без подстилки. Необходимо тщательное мытье и обваривание кипятком фруктов, овощей, ягод перед употреблением их в пищу, нельзя пить некипяченую воду.
К каким докторам следует обращаться если у Вас Некатороз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Некатороза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Изоспороз – это антропонозная протозойная инфекция с фекально-оральным механизмом передачи, характеризующаяся поражением желудочно-кишечного тракта и развитием эксикоза. Отмечается появление симптомов гастроэнтероколита, возможно гемоколита. Основным способом диагностики является обнаружение ооцист в мазках кала пациентов. Дополнительно используются серологические методы выявления инфекции. Проводится симптоматическая и патогенетическая терапия, направленная на восстановление функций организма. В качестве специфического лечения применяется ко-тримоксазол, пириметамин, метронидазол.
МКБ-10
Общие сведения
Единичные случаи изоспороза регистрируются повсеместно, но наибольшая частота встречаемости отмечена в странах субтропического и тропического климатических поясов, таких как государства Южной Африки, Южной и Центральной Америки, Юго-Восточной Азии и Средиземноморья. Восприимчивым к инфекции является все население, однако данная патология характерна для детей младше 5 лет, лиц, проживающих в неблагополучных санитарно-гигиенических условиях, а также ВИЧ-инфицированных больных. Сезонность не выражена. Вспышки изоспороза регистрируются преимущественно в детских коллективах.

Причины изоспороза
Возбудитель заболевания – Isospora belli (I. hominis) и I. natalensis. Механизм заражения – фекально-оральный, реализуемый пищевым, водным и бытовым путями. Жизненный цикл изоспор характеризуется наличием эндогенной и экзогенной стадий. Эндогенная стадия проходит в кишечнике человека, экзогенная – в окружающей среде. Для паразита свойственно половое (в теле хозяина) и бесполое (как в организме хозяина, так и в природной среде) размножение.
Человек заражается при проглатывании зрелых ооцист с загрязненными продуктами и водой. Из ооцисты в кишечнике выходят спорозоиты. Они проникают в клетки пищеварительного тракта, как полагают – подвздошной кишки. Спорозоиты располагаются около ядер эпителиальных клеток, формируя трофозоиты. После многократных делений из трофозоитов развиваются меронты (шизонты). Вокруг каждого дочернего ядра шизонта отделяется участок цитоплазмы – наступает стадия мерозоитов.
Далее шизонт распадается, эпителиальная клетка разрушается, мерозоиты проникают в просвет кишечника и поражают новые клетки. Таким образом, цикл бесполого размножения (шизогонии) повторяется множество раз. Спустя несколько циклов шизогонии бесполое размножение сменяется половым. Мерозоиты из последней генерации, поразив эпителиальные клетки, превращаются в макро- и микрогаметоциты. Из микрогаметоцитов образуются подвижные микрогаметы с двумя жгутиками, а из макрогаметоцитов – неподвижные макрогаметы.
После оплодотворения формируется зигота, которая, покрываясь оболочкой, становится незрелой ооцистой. Ооцисты с фекалиями попадают в окружающую среду. Во внешней среде происходит экзогенная фаза развития – спорогония. Зигота внутри цисты делится, образуя два споробласта. После формирования оболочек споробласты становятся спороцистами. Спустя цикл деления в каждой спороцисте образуется по четыре спорозоита, которые для дальнейшего развития должны попасть в организм хозяина.
Созревание за пределами тела хозяина при температуре 20° С составляет 2-3 дня, в тропическом климате – около суток. Ооцисты достаточно устойчивы. При низких температурах споруляция замедляется, однако при наступлении благоприятных условий процесс возобновляется. При -21° С спороцисты способны выживать до месяца. По некоторым данным, цисты нечувствительны к воздействию многих дезинфицирующих средств.
Считается, что ооцисты I. hominis патогенны только для свиней и крупного рогатого скота, образуя в их организме тканевые формы. Человек инфицируется при употреблении недостаточно термически обработанного мяса. Подобная инфекция обычно протекает бессимптомно, однако описаны случаи заболевания с симптомами поражения пищеварительной системы, которые купировались самостоятельно без специфической терапии.
Патогенез
Попадая в желудочно-кишечный тракт, изоспоры проникают внутрь энтероцитов. В ходе развития формы паразита механизмом пиноцитоза потребляют цитоплазму энтероцитов, вызывая их разрушение. Возникает атрофия ворсинчатого эпителия, происходит гипертрофия крипт, на месте воспаления формируется лейкоцитарный экссудат и участки капиллярного кровотечения. Подобные зоны способствуют проникновению вирулентных возбудителей в организм человека. В результате перечисленных изменений нарушается пристеночное пищеварение и всасывание питательных веществ.
Организм хозяина начинает терять белки, жиры, витамин В12, развивается синдром мальабсорбции и клиническая картина энтероколита. Было доказано, что некоторые из спорозиотов, вновь образованных в организме человека, способны перемещаться в лимфатические узлы и там переходить в состояние покоя. Такие формы существуют длительное время, а при развитии иммунодефицита, в частности – ВИЧ-инфекции, могут вновь активироваться, образуя трофозоиты и провоцируя реактивацию патологического процесса.
Симптомы изоспороза
Инкубационный период заболевания составляет около 6-7 дней. Болезнь начинается остро. Характерно появление чувства недомогания, слабости, головных болей, тошноты, рвоты. В некоторых случаях отмечается повышение температуры тела вплоть до 39° С. Возникает боль по всему животу. Болевой синдром носит как постоянный, так и схваткообразный характер перед позывами на дефекацию. Пациентов беспокоит вздутие живота.
Основным признаком данной нозологии является появление диареи. Стул становится жидким, кашицеобразным, иногда водянистым. Возможно наличие примесей в виде слизи, прожилок крови. У больных с сохраненным иммунитетом изоспороз протекает в легкой или среднетяжелой форме и излечивается самостоятельно спустя 10-18 дней. При нарушении функций клеток иммунной системы чаще регистрируются явления гемоколита и выраженной дегидратации.
Осложнения
Из-за трудностей диагностики у иммунокомпетентных лиц данная патология регистрируется редко и проходит самостоятельно без специального лечения. Осложнения и летальные исходы не описаны. Имеются лишь упоминания о единичных случаях холероподобного течения. Изоспороз считается оппортунистической инфекцией, при иммунодефиците приобретает затяжной хронический характер с длительностью диареи до нескольких месяцев или протекает в тяжелой форме с эксикозом 3 степени.
На фоне выраженного недостатка питательных веществ пациенты теряют до 25% от массы тела. Формируются выраженные электролитные нарушения и метаболический ацидоз. Тяжелая дегидратация может стать причиной возникновения гиповолемического шока. При попадании паразита в кровь развивается диссеминированный процесс с возможным летальным исходом.
Диагностика
- Общие исследования. Особенностью изоспороза является нарастающая эозинофилия в общем анализе крови, которая может достигать 60%. Повышается концентрация гематокрита и гемоглобина. В биохимическом анализе крови при выраженной дегидратации возможны электролитные сдвиги. В копрограмме определяется слизь, стеаторея, лейкоциты, бактерии, однако подобные изменения не являются строго специфичными для данной патологии.
- Идентификация возбудителя. Для постановки диагноза выполняется микроскопия мазков кала. Ооцисты из организма человека начинают выделяться примерно через 10 дней от начала заболевания, когда наступает этап полового размножения и стихают клинические проявления, что нужно учитывать при назначении исследования. После наступления клинического выздоровления ооцисты могут обнаруживаться в фекалиях человека до 1-2 мес, в среднем до 20 дней. Дополнительно используют метод ИФА.
Лечение изоспороза
Для нормализации стула проводится патогенетическая и симптоматическая терапия. Назначается оральная регидратация глюкозо-солевыми растворами, инфузионная терапия полиионными кристаллоидами, энтеросорбенты. Перечисленные меры направлены на восстановление патологических и физиологических потерь организма. При повышении температуры тела используются антипиретики, например, парацетамол, смесь анальгина с димедролом.
У лиц с иммунодефицитом изоспороз приобретает тяжелое течение. На начальных этапах при стуле 15-20 раз в сутки могут применять антибиотики широкого спектра, такие как ципрофлоксацин. После определения возбудителя назначаются триметоприм, метронидазол, пириметамин. Дополнительно используют биопрепараты, содержащие живые лиофилизированные бактерии. Для микрофлоры кишечника больше подходят лакто- и бифидобактерии.
Прогноз и профилактика
При отсутствии иммунных нарушений исход благоприятный. Симптоматика бесследно исчезает через 10-20 дней, ооцисты могут выделяться с калом из организма хозяина до 2 месяцев. При иммунодефиците прогноз серьезный. Инфекция приобретает хронический характер, может закончиться гибелью больного. Диспансерное наблюдение проводится только у ВИЧ-инфицированных пациентов. Мероприятия неспецифической профилактики включают соблюдение правил личной гигиены и предотвращение загрязнения окружающей среды. Для предупреждения рецидивов больные СПИДом принимают ко-тримоксазол и пириметамин до 3-4 недель.
2. Паразитарные болезни человека (протозоозы и гельминотозы)/ под ред. Сергиева В.П., Лобзина Ю.В., Козлова С.С. – 2016.
1. Серологические методы обнаружения антител (АТ) к ВИЧ - стандарт при диагностике ВИЧ-инфекции (тест-системы ИФА на основе синтетических пептидов - обладают практически 100% чувствительностью и специфичностью). ИФА позволяет выявлять АГ ВИЧ, которые могут являться показателями раннего инфицирования или наоборот позднего - продвинутого развития ВИЧ-инфекции (р24 АГ)
2. Подтверждающие тесты - иммуноблотинг (ИБ), непрямая иммунофлюоресценция (НИФ) и радиоиммунопреципитация (РИП).
а) ВОЗ рекомендует считать положительной сыворотку, имеющую в ИБ антитела к двум оболочечным белкам и к одному из внутренних белков ВИЧ. Пациенты, положительные в ИФА, но имеющие неопределенные результаты в ИБ, должны быть обследованы клинически и оценены другими способами, медицинским обследованием, иммунологически и через 3 - 6 месяцев их сыворотку крови необходимо тестировать на антитела к ВИЧ.
б) метод непрямой иммунофлюоресценции (НИФ) - применяют в качестве подтверждающего теста во многих лабораториях или как скрининговый тест.
в) радиоиммунопреципитация - высоко чувствительный и специфичный метод, основанный на использовании меченых радиоактивными изотопами аминокислот. Метод высоко чувствительный для обнаружения антител к поверхностным белкам и поэтому высокоспецифичен, поскольку эти компоненты вируса присутствуют практически у всех ВИЧ-инфицированных после сероконверсии.
3. Молекулярно-биологические методы: метод молекулярной гибридизации нуклеиновых кислот, ПЦР
1) как альтернативный и дополнительный подтверждающий метод детекции наличия вируса в организме по отношению к серологическим методам лабораторной диагностики;
2) как первый метод специфического анализа при диагностике раннего ВИЧ-инфицирования, когда еще отсутствуют специфические противовирусные антитела;
3) для диагностики ВИЧ-инфицированности новорожденных от ВИЧ-инфицированных матерей;
4) для определения вирусной нагрузки и назначения специфической антиретровирусной терапии и контроля за её проведением;
5) как уточняющий метод при неясных серологических результатах и при несовпадении серологических и культуральных анализов;
6) при исследовании сексуальных партнеров ВИЧ-инфицированных лиц;
7) как метод дифференциальной диагностики ВИЧ-1 и ВИЧ-2;
4. Вирусологический метод.
1. Принципы антиретровирусной терапии: лечение должно начинаться до развития существенного иммунодефицита; начальная терапия должна включать комбинации не менее, чем из трех препаратов; модификация терапии должна заключаться в замене или подключении не менее двух новых препаратов; крайне важно измерять уровень СД4+ клеток и вирусную нагрузку; снижение вирусной нагрузки до уровня, лежащего ниже предела определения чувствительных методик, отражает оптимальный эффект лечения.
2. Выделяют три группы современных антиретровирусных препаратов:
а) нуклеозидные ингибиторы обратной транскриптазы (НИОТ):зидовудин (азидотимидин, ретровир); диданозин (ddI, видекс); зальцитабин (ddC, хивид); ставудин (зерит, d4Т); ламивудин (3ТС, эпивир); абакавир; адефовир; комбивир (зидовудин+ абакавир); тризивир (зидовудин+ламивудин+абакавир); адефовир(нуклеотидный ингибиторы обратной транскриптазы).
б) ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ):делавердин( рескриптор); невирапин(вирамун); ифавиренц.
в) ингибиторы протеазы (ИП):саквинавир; ритонавир (норвир); индинавир (криксиван); нельфинавир (вирасепт); ампренавир (агенераза); лопинавир (алувиран); калетра(лопинавир+ритонавир).
3. Монотерапия любым препаратом не может обеспечить достаточно выраженного и длительного подавления репликации ВИЧ. Более того, при монотерапии повышен риск появления резистентных штаммов и развития перекрестной устойчивости к препаратам той же группы. Единственным исключением является использование зидовудина в качестве монотерапии для снижения риска перинатальной передачи ВИЧ.
4. Наиболее важным критерием эффективности терапии является динамика вирусной нагрузки, которую следует определять: без лечения - каждые 6-12 мес, на фоне лечения - каждые 3-6 мес, а также через 4-8 недель после начала противовирусной терапии.

Помимо антиретровирусной терапии необходима терапия присоединившихся вторично заболеваний.
34.3 СПИД (клинические варианты, оппортунистические заболевания).
Опортунистические заболевания - тяжелые, прогрессирующие болезни, которые развиваются на фоне нарастающей иммуносупрессии и не встречаются у человека с нормально функционирующей иммунной системой (СПИД-индикаторные заболевания).
б) вторая группа - заболевания, которые могут развиться как на фоне тяжелого иммунодефицита, так и в ряде случаев без него: 1. Бактериальные инфекции, сочетанные или рецидивирующие у детей до 13 лет (более двух случаев за 2 года наблюдения): септицемия, пневмония, менингит, поражения костей или суставов, абсцессы, обусловленные гемофильной палочкой, стрептококками. 2. Кокцидиомикоз диссеминированный (внелегочная локализация). 3. ВИЧ-энцефалопатия 4. Гистоплазмоз, диссеминированный с внелегочной локализацией. 5. Изоспороз с диареей, персистирующей более 1 месяца. 6. Саркома Капоши у людей любого возраста. 7. В-клеточные лимфомы (за исключением болезни Ходжкина) или лимфомы неизвестного иммунофенотипа. 8. Туберкулез внелегочный. 9. Сальмонеллезная септицемия рецидивирующая. 10. ВИЧ-дистрофия.
Наиболее часто встречаются пневмоцистная пневмония, криптококковый менингоэнцефалит, генерализованная цитомегаловирусная инфекция (энцефалит, ретинит, эзофагит, гепатит, колит), сепсис смешанной этиологии, генерализованная форма саркомы Капоши, туберкулез легких.
Все эти заболевания протекают с поражением одного или нескольких органов и систем: головного мозга, легких, печени, желудочно-кишечного тракта и носят тяжелый прогрессирующий характер. СПИД-индикаторные болезни появляются в различных сочетаниях, и даже адекватная терапия не приносит ожидаемого эффекта.
Клинические варианты СПИД: инфекто-, нейро-, онко-СПИД в зависимости от преобладания различной клиники.
Изоспороз человека вызывается споровиками Isospora belli (Isospora hominis). Паразиты размножаются в клетках эпителия слизистой оболочки тонкой кишки, проходя там циклы шизогонии, полового размножения и спорогонии, которая заканчивается во внешней среде.
Что провоцирует / Причины Изоспороза:
Изоспоры широко распространены в природе, их насчитывается более 200 видов, но только 2 из них вызывают патологию у человека. Изоспороз - антропоноз, поскольку I. belli и I. natalensis поражают только человека.
Патогенез (что происходит?) во время Изоспороза:
Источником инфекции является человек. Заражение происходит при употреблении загрязненной ооцистами воды или пищевых продуктов. Заболевания чаще наблюдаются у детей, как спорадические, так и небольшие эпидемические вспышки (в детских учреждениях). В тропических странах заболеваемость значительно выше.
Во внешней среде изоспоры проходят бесполый цикл развития, формируя ооцисты.
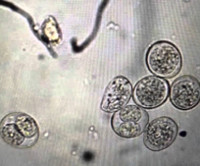
Человек заражается алиментарным путем: ооцисты попадают в его кишечник с загрязненными водой и пищей. Цикл развития изоспор в кишечнике может быть бесполым (в этих случаях паразиты, внедряясь в эпителиальные клетки слизистой оболочки двенадцатиперстной и тощей кишок, проходят многократно повторяющийся цикл размножения делением, в результате чего в процесс вовлекаются все новые и новые клетки). Из отдельных мерозоитов (одна из стадий развития паразита) формируются половые клетки, которые, сливаясь, образуют незрелые ооцисты. Ооцисты бесцветные, прозрачные, имеют овальную форму (преимущественно), тонкую двухконтурную оболочку, размеры 25-30 x 12-15 мкм. Дальнейшее созревание ооцист, попавших во внешнюю среду при дефекации, происходит в почве.
Размножение изоспор в эпителиальных клетках кишечника приводит к его повреждению, нарушению процессов всасывания жидкости и питательных веществ из просвета кишечника - развивается диарейный синдром, сопровождающийся схваткообразной болью в животе. Стул частый, водянистый, температура чаще субфебрильная.
Процесс в иммунокомпетентном организме обычно протекает благоприятно, все явления стихают не позднее чем через 7-10 дней даже без лечения. У многих инфицированных диарейный синдром не развивается вообще, хотя изоспоры обнаруживаются в фекалиях.
Симптомы Изоспороза:
Клиника изоспороза характеризуется симптомами энтерита. Инкубационный период продолжается 5-7 (до 10) суток. Заболевание начинается с повышения температуры тела (иногда до 39°С). Лихорадочный период может продолжаться до недели. Одновременно с повышением температуры тела или на 2-3-й день после этого развивается профузная водянистая диарея, иногда с примесью небольшого количества слизи и крови. У части больных наблюдается рвота. В некоторых случаях ооцисты могут обнаруживаться в фекалиях людей, не имеющих явных клинических проявлений. Обычно заболевание протекает остро, заканчиваясь выздоровлением через 7-20 дней после его начала. Изредка наблюдаются тяжелые холероподобные формы изоспороза и случаи затяжного его течения. Они отмечаются у лиц со сниженным иммунитетом или у больных СПИДом. В этих случаях паразиты могут выйти за пределы слизистой оболочки тонкой кишки и вызвать развитие диссеминированного изоспороза, который нередко приводит к гибели больного.
Диагностика Изоспороза:
Применяется также метод Дарлингтона, который состоит в том, что испражнения смешиваются с водой и центрифугируются до получения плотного осадка. Затем осадок размешивается в смеси равных частей поваренной соли с глицерином и вновь центрифугируется. После этого с поверхности петлей забирают пленку для исследования.
Микроскопические препараты. В мазках, окрашенных раствором Люголя и железным гематоксилином, ооцисты имеют вид продолговато-эллипсоидных телец, один или два конца которых иногда сужены. Размеры их - 20 – 33 х 1О - 19 (30х12) мкм. Стенка ооцист тонкая, гладкая и бесцветная. В незрелых ооцистах сосредоточенная в центре цитоплазма образует зернистый шар с ядром в виде светлого округлого пятна. В зрелых цистах видны две покрытые собственной оболочкой овальные спороцисты с четырьмя удлиненными, запятовидными спорозоитами и остаточными телами внутри каждой.
Культуральный и иммунологический методы в диагностике изоспороза не применяются.
Лечение Изоспороза:
Для санации больных применяют метронидазол, фансидар, фазижин и другие препараты. Следует помнить о токсичности многих лечебных средств и не очень высокой их эффективности.
К каким докторам следует обращаться если у Вас Изоспороз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Изоспороза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Криптоспоридиоз - протозойное заболевание человека, обычно протекающее в гастроинтестинальной форм ее диареей осмотического гипоферментативного типа и принимающее тяжелые формы у лиц с иммунодефицитом.
Первый случай заболевания криптоспоридиозом у человека описан в 1976 г., а в начале 1980-х годов стало ясно, что представители рода Cryptosporidium достаточно часто вызывают инфекции у человека, что связано не только с улучшением диагностики, но и значительным увеличением количества лиц с иммунодефицитными состояниями, в первую очередь с синдромом приобретенного иммунодефицита (СПИД).
Что провоцирует / Причины Криптоспоридиоза:
Род Cryptosporidium (от греч. скрытая спора) принадлежит к семейству Cryptosporidiidae, подтипу Apicomplexa (в связи с тем, что спорозоиты имеют апикальные комплексы), классу Sporozoasida, подклассу Coccidiasina.
Криптоспоридии являются облигатными паразитами, инфицирующими микроворсинки слизистых оболочек ЖКТ и дыхательных путей животных и человека. Первоначально считалось, что различные криптоспоридии строго специфичны определенному виду позвоночных или человеку, в связи с чем их классификация была построена на основании инфицируемых ими животных. Однако в дальнейшем опыты по перекрестному инфицированию показали, что различные криптоспоридии гораздо менее специфичны, чем предполагалось ранее.
В связи с этим в 1984 г. ранее существовавшие виды (21 вид) были объединены в 4 вида. В настоящее время род Cryptosporidium официально включает 6 видов: C. nasorum, инфицирующая рыб, C. serpentis, инфицирующая рептилий, C. baileyi и C. meleagrides, инфицирующие птиц, C. muris и C. parvum, инфицирующие млекопитающих. Следует подчеркнуть, что практически все случаи заболевания криптоспоридиозом у людей были вызваны C. parvum.
Цикл развития криптоспоридий является "эксклюзивным", то есть все циклы развития происходят в организме одного и того же хозяина.
Следует отметить, что гиподиагностика данного заболевания связана с несовершенством диагностических техник и необходимостью специальной окраски образцов, что проводится далеко не во всех лабораториях. Результаты серологических исследований свидетельствуют, что, вероятно, криптоспоридиоз встречается значительно чаще, чем диагностируется. Так, антитела к криптоспоридиям были обнаружены у 25–35% лиц в популяциях индустриально развитых стран и у около 65% – в развивающихся.
Некоторые авторы отмечают, что для криптоспоридиоза характерна некоторая сезонность с пиком заболеваемости в теплое время года. Инфицирование человека происходит при попадании ооцист, в основном при употреблении воды. Сохраняясь в окружающей среде, ооцисты криптоспоридий способны к инфицированию до 18 мес при температуре 4°С и до 1 нед при минус 10°С. Однако при нагревании (72°С) погибают в течение 1 мин.
Основной механизм передачи инфекции – фекально-оральный. Заражение может происходить при непосредственном контакте с инфицированным человеком или животным, а также с объектами окружающей среды (чаще с водой), контаминированными криптоспоридиями.
Инфицирующая доза криптоспоридий очень мала. Так, в эксперименте было показано, что развитие инфекции у приматов может наступить даже при попадании 10 ооцист. У здоровых добровольцев клиническая картина криптоспоридиоза развилась в 100% случаев при попадании 1000 ооцист и в 20% – при попадании 30 ооцист. При этом математическое моделирование показало, что инфекцию может вызвать попадание в ЖКТ даже одной ооцисты, а 50% инфицирующая доза – приблизительно 132 ооцисты.
Водный путь распространения криптоспоридиоза, впервые описанный в 1983 г., является основным путем передачи возбудителя. Наибольшая опасность состоит в том, что большинство современных технологий не позволяет добиться очистки воды от криптоспоридий. Это связано с уникальной резистентностью ооцист к дезинфектантам, особенно к хлорированию, а также с малыми размерами ооцист, позволяющими им проходить через многие фильтры.
Период заразительности источника - весь период заболевания и спустя несколько недель после исчезновения клинических симптомов.
Патогенез (что происходит?) во время Криптоспоридиоза:
После эксцистирования ооцист, попавших в желудок и двенадцатиперстную кишку, высвободившиеся из них спорозоиты достигают микроворсинок энтероцитов, где и происходит дальнейшее развитие образовавшихся из них трофозоитов. Паразит инвагинирует апикальную мембрану в основании микроворсинок, которые, вытягиваясь и слипаясь над ним, образуют паразитофорную вакуоль. При дальнейшем размножении криптоспоридии активно контаминируют слизистую оболочку тонкой кишки и повреждают ее микроворсинчатую кайму. Следствием этого являются нарушения мембранного пищеварения и всасывания - мальдигестия и мальабсорбция. Избыточно большое количество дисахаридов, пептонов и других не ферментированных окончательно веществ, находящихся в просвете тонкой кишки, способствует развитию осмотической гипоферментативной диареи. При этом диарейный синдром поддерживается и еще более усиливается возникающей бродильной диспепсией. Последняя развивается вследствие поступления в слепую кишку большого количества неферментированных дисахаридов.
Присоединение рвоты увеличивает потерю жидкости и электролитов. В ряде случаев болезнь может протекать без диареи, что объясняется повреждением криптоспоридиями слизистой оболочки желудка.
При криптоспоридиозе могут поражаться эпителий глотки, гортани, пищевода, желудка, но наиболее часто повреждается эпителий тонкой кишки. На фоне иммунодефицита возникают тяжелые формы болезни, помимо пищеварительной системы в патологический процесс вовлекаются другие органы и ткани.
Симптомы Криптоспоридиоза:
Инкубационный период продолжается от 4 до 14 дней.
Спектр клинических проявлений криптоспоридиоза достаточно широк. Прежде всего он зависит от иммунологического статуса пациента. Основным и наиболее типичным клиническим проявлением заболевания как у пациентов с нормальной иммунной системой, так и с иммунодефицитными состояниями является профузная водянистая диарея.
У пациентов с нормальной иммунной системой диарея развивается, как правило, остро, продолжается от нескольких дней до 2 нед, после чего всегда проходит самостоятельно. В противоположность у больных СПИДом диарея развивается постепенно, протекает тяжелее (в среднем 3–6 л в сутки, реже – до 20 л в сутки), может продолжаться несколько месяцев и часто приводит к угрожающему жизни пациента обезвоживанию и электролитным нарушениям. Крайне редко при криптоспоридиозе отмечаются субфебрильное повышение температуры тела и гриппоподобный синдром – миалгия, головная боль, слабость, анорексия.
В то время как у пациентов с нормальной иммунной системой симптоматика криптоспоридиоза ограничивается только диареей, то при иммунодефицитных состояниях может наблюдаться как кишечная, так и внекишечная симптоматика, связанная с поражением дыхательных путей, поджелудочной железы и желчевыводящих путей.
Респираторное инфицирование сопровождается кашлем, затруднением дыхания и одышкой, охриплостью голоса. При этом у пациентов не обязательно имеется поражение кишечника.
Криптоспоридиоз желчевыводящих путей может проявляться холециститом, значительно реже – гепатитом и склерозирующим холангитом, что клинически проявляется лихорадкой, болью в правом подреберье, желтухой, тошнотой, рвотой и диареей. Могут повышаться уровень билирубина, активность щелочной фосфатазы и трансаминаз. Диагностика билиарного криптоспоридиоза основана на биопсии и обнаружении различных стадий развития криптоспоридий в желчевыводящих путях. Поражение криптоспоридиями поджелудочной железы встречается крайне редко. Описано лишь 8 таких случаев у ВИЧ-инфицированных пациентов.
Бронхолегочный (респираторный) криптоспоридиоз характеризуется лихорадкой, лимфаденопатией, длительным кашлем со скудной слизистой, реже слизисто-гнойной мокротой, одышкой, цианозом. В мокроте можно обнаружить ооцисты криптоспоридий. При биопсии выявляется метаплазия поверхностных эпителиальных клеток бронхов. У больных СПИДом описана и двусторонняя интерстициальная пневмония, обусловленная криптоспоридиями. Ооцисты при этом выявляют в альвеолярных макрофагах. Респираторный криптоспоридиоз завершается смертью больных, несмотря на массивную химиотерапию.
Диагностика Криптоспоридиоза:
Диагностика криптоспоридиоза в большинстве случаев основана на обнаружении ооцист криптоспоридий в испражнениях и (или) значительно реже – в биоптате слизистой оболочки тонкой кишки при синдроме водянистой диареи. Однако наиболее часто используемые обычные методы окраски в большинстве случаев не позволяют поставить диагноз, так как криптоспоридии либо окрашиваются очень слабо, как, например, при окраске по Граму, либо окрашиваются таким образом, что их невозможно отличить от дрожжеподобных грибов.
В связи с этим большинство авторов считает модифицированную (в качестве деколорайзера вместо спиртоацетоновой смеси используется 1% серная кислота) окраску на кислотоустойчивость оптимальной для визуализации криптоспоридий. При данном методе окраски ооцисты криптоспоридий окрашиваются в красный (или розовый) цвет и хорошо видны на сине-фиолетовом фоне, в который окрашиваются другие микроорганизмы и содержимое кишечника. В настоящее время доступны также моноклональные антитела, меченные флюоресцентной меткой, что также позволяет визуализировать данный микроорганизм с высокой специфичностью и чувствительностью.
При остром криптоспоридиозе количество ооцист в фекалиях велико. Это позволяет использовать прямую микроскопию образца фекалий. Однако в некоторых ситуациях, например при хроническом криптоспоридиозе с легким течением, когда концентрация ооцист в кале мала, необходимо использовать специальные техники для увеличения их концентрации. К ним относятся методы флотации (в растворах сахарозы по Sheaher, сульфата цинка, насыщенном растворе хлорида натрия) и методы концентрации (формалин-этилацетатный и эфирформалиновый).
Разработаны серологические тесты – иммунофлюоресцентный и иммуноферментный анализ. Однако их значение для диагностики активного заболевания крайне ограничено и малоинформативно. В связи с этим данные тесты используются только в эпидемиологических исследованиях.
Некоторые авторы рекомендуют использование молекулярных методов исследования, в частности полимеразную цепную реакцию (ПЦР). Однако их значение для рутинной лабораторной диагностики криптоспоридиоза пока не определено.
Лечение Криптоспоридиоза:
Криптоспоридиоз не подлежит лечению. Однако антиретровирусные препараты могут уменьшить или прекратить симптомы данного заболевания.
Несколько препаратов, предназначенных для других целей, проходят тестирование для лечения криптоспоридиоза. К ним относят паромомицин (Хуматин), азитромицин (Зитромакс), латразурил и атовакон (Мепрон).
Но самым многообещающим препаратом в этой сфере является нитазоксадин. Он помог половине всех пациентов, которые принимали участие в научных исследованиях этого препарата. К сожалению, разработка нитазоксадина была остановлена в связи с решением Управления по контролю за продуктами и лекарствами США. Однако в 2002 году препарат был одобрен для лечения детей.
От крипто-инфекции избавиться невозможно. Зато существует возможность контролировать диарею, вызванную этой инфекцией. Для этого можно использовать Имодиум, Каопектат и другие подобные препараты. В серьезных случаях диарею также иногда лечат с помощью Сандостатина.
Еще один препарат для борьбы с диареей, вызванной криптоспоридиозом, Споридин-G, сейчас находится на стадии тестирования.
Если у тебя диарея, обрати внимание на то, что тебе следует пить много жидкости, чтобы избежать обезвоживания организма.
Назначается тщательно подобранная (с отсутствием дисахаров) диета, ферменты, мукопротекторы. В этиотропной терапии иммунокомпетентных лиц используют макролиды, котримоксазол, дараприм, метронидазол, фуразолидон. Проводится регидратационная терапия.
Эффективных методов этиотропной терапии иммунокомпрометированных лиц и, тем более, больных ВИЧ/СПИДом пока не разработано. Влечении используют макролиды, клиндамицин, фуразолидон и другие препараты. Однако основное значение имеет патогенетическая терапия и более эффективное лечение основного заболевания - ВИЧ-инфекции. Тем не менее, у лиц с иммунодефицитами любой природы рекомендуется применение спирамицина (ровамицина) до 3-9 г в сутки.
Профилактика Криптоспоридиоза:
Лекарств для предотвращения криптоспоридиоза не существует.
Лучшая защита – это чистота. Избегай контакта с экскрементами людей или животных. Обязательно мой руки после использования туалета, работы в саду, контакта с грязным бельем или животными, или ухода за ребенком (смены подгузников). Криптоспоридиоз может передаваться через слюну или сексуальный контакт. Не глотай воду во время плавания, так как она может содержать бактерии криптоспоридиоза. Сырые устрицы также могут содержать эти бактерии.
К каким докторам следует обращаться если у Вас Криптоспоридиоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Криптоспоридиоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

