Йогурт с бифидобактериями при молочнице
Обновлено: 24.04.2024
Ключевые слова: кандидозный вульвовагинит, микробиоценоз влагалища, лактобактерии.
Combination of antifungal agent and prebiotic for acute vulvovaginal candidiasis
P.N. Krotin, O.V. Kirilenko
City Consultative Diagnostic Center “Juventa”, St. Petersburg, Russian Federation
Aim: To assess efficacy and safety of Ecofucin ® vaginal suppositories based on the time to clinical and microbiological remission in women with acute vaginal or vulvovaginal candidiasis.
Patients and Methods: The study enrolled women aged 18–45 with acute vaginal or vulvovaginal candidiasis. All patients were subdivided into 2 groups. Study group included 36 patients who received Ecofucin ® vaginal suppositories (natamycin 100 mg plus lactulose 300 mg) once a day for 6 days. Control group included 36 patients who received Pimafucin ® vaginal suppositories (natamycin 100 mg) once a day for 6 days. Efficacy and safety of medications were assessed by gynecological examination, laboratory tests, and patient diaries. Follow-up examinations were performed at days 4, 7, and 37 (±2 days) after treatment begins (30±2 days after treatment finishes).
Results: Combination of antifungal medication (natamycin) and prebiotic in a vaginal suppository provides more rapid clinical remission and complete elimination of VVC causative agent thus resulting in active growth of lactobacilli, principal competitors of yeasts in vaginal microbiocoenosis.
Conclusions: Good tolerability of Ecofucin ® was demonstrated, no adverse reactions were reported.
Keywords: vulvovaginal candidiasis, vaginal microbiocoenosis, lactobacilli.
For citation: Krotin P.N., Kirilenko O.V. Combination of antifungal agent and prebiotic for acute vulvovaginal candidiasis. Russian Journal of Woman and Child Health. 2019;2(2):120–125.
Статья посвящена оценки эффективности комбинации противогрибкового препарата и пребиотика в терапии острого кандидозного вульвовагинита.
Материал и методы
Результаты и обсуждение
В ходе исследования были отобраны и рандомизированы 72 пациентки, у которых обнаруживались дрожжеподобные грибы и почкующийся мицелий. При этом у 71 пациентки в бактериологических посевах образцов обнаружены Candida albicans и только у одной — Candida glabrata. Пациентки были разделены на 2 группы: основная группа — 36 человек — получала интравагинально Экофуцин ® (натамицин 100 мг с лактулозой 300 мг); контрольная группа — 36 пациенток — получала свечи Пимафуцин ® (натамицин 100 мг).
Поскольку одним из важных параметров эффективности лечения КВВ является срок наступления клинической ремиссии, первоначально была проведена оценка частоты жалоб в группах на 4, 7 и 37-й день наблюдения, результаты представлены в таблице 1.
Стоит заметить, что до начала терапии достоверных различий среди пациенток в группах по частоте встречаемости жалоб не отмечено. При этом уже через 4 дня после начала терапии исследуемыми препаратами в обеих группах у пациенток наблюдалось значимое уменьшение практически всех жалоб в сравнении с их частотой до начала терапии. В то же время не отмечено различий в частоте жалоб между группами на 4, 7 и 37-й день от начала терапии, что указывает на схожую эффективность обоих исследуемых препаратов. По всей видимости, это связано с наличием в их составе одинаковых дозировок натамицина. Как известно из данных литературы, натамицин проявляет высокую противогрибковую активность в отношении Candida albicans и Candida glabrata, которые были обнаружены у пациенток [20]. Действие натамицина привело к снижению численности грибов Candida во влагалище, что отразилось в уменьшении воспаления слизистой и соответственно уменьшении жалоб пациенток. Положительный эффект натамицина подтвержден результатами клинического осмотра. Результаты исследования представлены в таблице 2. Значение уровня значимости (p) оценивали при сравнении двух групп по двустороннему критерию Фишера.
Как видно из результатов, представленных в таблице 2, уже на 4-е сут от начала терапии наблюдалась высокая эффективность Экофуцина и Пимафуцина, которая выражалась в исчезновении клинических проявлений КВВ у 75 и 64% пациенток соответственно. Обращает также на себя внимание бóльшая эффективность препарата Экофуцин ® по сравнению с Пимафуцином на 7-е сут после начала терапии, поскольку в группе Экофуцина пациенток без клинических проявлений КВВ было на 25% достоверно больше, чем в группе Пимафуцина (p=0,022). По всей видимости, превосходство препарата Экофуцин ® над Пимафуцином на 7-е сут после начала терапии связано с тем, что лактулозе, содержащейся в составе препарата Экофуцин ® , для восстановления естественной микрофлоры влагалища 4 сут недостаточно, чтобы препарат мог проявить более выраженные лечебные свойства у большинства пациенток [19]. Вероятно, за 7 сут лактулоза более эффективно повлияла на восстановление микрофлоры и подавление роста болезнетворных грибов у большинства пациенток, что отразилось в преобладающем числе пациенток без клинических признаков КВВ в группе Экофуцина. На 37-е сут от начала терапии такой разницы между группами уже не наблюдали. Вероятно, это было связано с одновременным прекращением действия натамицина в обеих группах после его отмены на 7-й день от начала лечения, что подтверждает его основную роль в лечении КВВ. Такое предположение согласуется с данными других исследований, в которых изучалась частота наступления микробиологической ремиссии (табл. 3). Значение уровня значимости (p) оценивали при сравнении обеих групп по двустороннему критерию χ 2 Пирсона.
Как следует из таблицы 3, уже на 4-е сут от начала терапии наблюдалась высокая частота микробиологической ремиссии у пациенток, получавших Экофуцин ® и Пимафуцин ® , что выражалось в исчезновении возбудителя у 75 и 72% пациенток соответственно. При этом значимых отличий между группами по частоте элиминации Candida albicans не выявлено, что, по всей видимости, свидетельствует об отсутствии прямой противогрибковой активности лактулозы. Полученные результаты соответствуют данным других исследователей, которые оценивали эффективность интравагинально применяемого натамицина в схожей дозировке [20]. В целом в клинической практике лечения КВВ установленная в исследовании эффективность препаратов, содержащих натамицин, оценивается как высокая [20, 21].
При исследовании усредненного срока наступления клинической ремиссии в группах, получавших Экофуцин ® и Пимафуцин ® , наблюдается более выраженная эффективность Экофуцина (рис. 1).
В группе, получавшей Экофуцин ® , клиническая ремиссия наступала на 0,7 сут раньше, чем в группе Пимафуцина. Такая разница в скорости наступления ремиссии, вероятнее всего, связана с процессом восстановления микрофлоры влагалища за счет действия лактулозы в составе Экофуцина. Известно, что лактулоза способна стимулировать рост различных пробиотических бактерий, например тех, которые играют приоритетную роль в микробиоценозе влагалища и обеспечивают защиту от различных патогенов [19].
Содержание лактобактерий в мазках пациенток обеих групп показало существенное увеличение численности Lactobacillus spp. в группе, получавшей Экофуцин ® (рис. 2).
Как видно из рисунка 2, уровни Lactobacillus spp. у пациенток до начала терапии в обеих группах значимо не различались между собой. Тем не менее на 37-е сут после начала лечения в группе, получавшей Экофуцин ® , наблюдали достоверное увеличение числа Lactobacillus spp. практически в 100 раз по сравнению с группой пациенток, получавших Пимафуцин ® . Такое увеличение числа Lactobacillus spp., вероятно, связано с прямым действием лактулозы, которая, как известно, является предпочтительным субстратом для этих бактерий и усиливает их рост [19]. Также можно отметить тенденцию к увеличению числа Lactobacillus spp. в группе Пимафуцина, сопряженную, скорее всего, с естественным восстановлением микрофлоры, что подтверждается исследованиями других авторов [21]. Учитывая, что к 37-му дню после начала терапии лактулоза не поступала во влагалище пациенток вместе с препаратом более 30 дней, можно судить о стойком и длительном эффекте лактулозы. Уровни Lactobacillus spp., которые были выявлены в ходе исследования, не являются достаточными и соответствующими нормальному составу микрофлоры влагалища. Так, считается, что в норме содержание лактобактерий должно быть не менее 10 9 КОЕ/мл, т. е. в 1000–10000 раз больше, чем наблюдали в данном исследовании (в пересчете с количества КОЕ в мазке). По всей видимости, недостаточно высокий уровень лактобактерий во влагалище после терапии, который не может обеспечить надлежащую защиту от патогенов, может оказаться причиной развития рецидивов КВВ, обычно возникающих в 10% случаев [1]. Учитывая полученный в ходе данного исследования опыт интравагинального применения препарата Экофуцин ® , можно предположить, что местное применение препаратов, содержащих лактулозу, сразу после терапии КВВ противогрибковыми средствами, такими как натамицин, в течение дополнительных 7 дней позволит более существенно восстановить нормальную микрофлору влагалища и обеспечить значимое снижение риска развития рецидивов КВВ. Применение лактулозы с натамицином при КВВ также перспективно, поскольку дает более высокую эффективность и способствует более интенсивному восстановлению микрофлоры влагалища уже на этапе лечения.
Обращает на себя внимание хорошая переносимость препарата Экофуцин ® пациентками в течение всего курса терапии КВВ. В результате исследования не было отмечено ни одного случая нежелательных реакций на данный препарат, а также каких-либо местных или общих отклонений в здоровье пациенток, которые могли бы быть связаны с его использованием.
Заключение
ПРОБИОТИКИ ПРОТИВ ГРИБКОВ…. ИЛИ КАК ВЫЛЕЧИТЬ МОЛОЧНИЦУ (КАНДИОЗ) РАЗ И НАВСЕГДА?
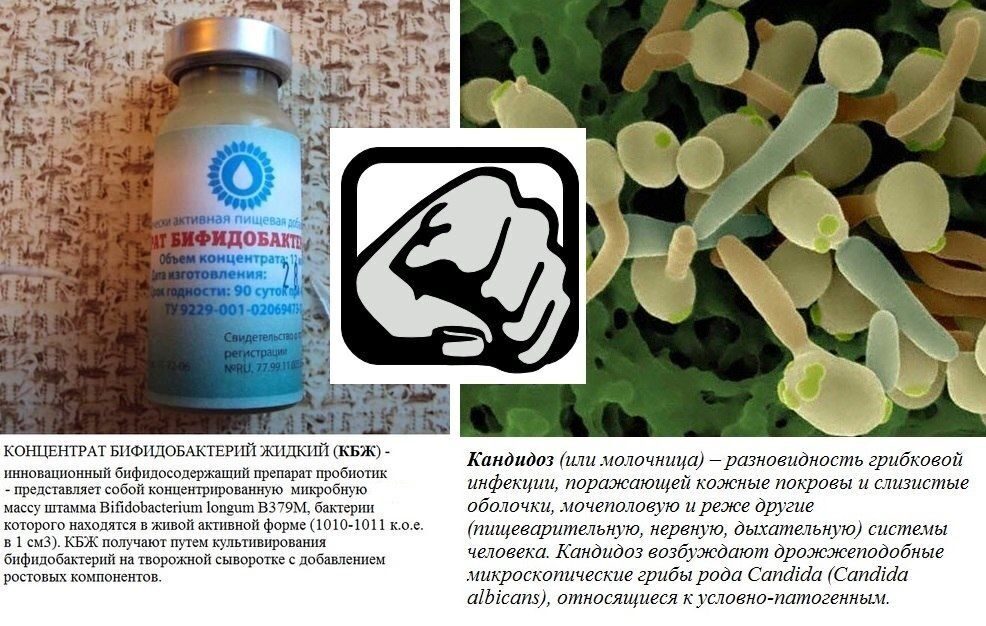
ПРИМЕНЕНИЕ КОНЦЕНТРАТА БИФИДОБАКТЕРИЙ ЖИДКОГО (КБЖ) ПРИ ЛЕЧЕНИИ МОЛОЧНИЦЫ
О кандиозе написано много…. По статистике, более 70% женщин болели кандидозным вагинитом или, так называемой молочницей как минимум один раз. Но до сих пор не многие знают, что эффективным и безопасным методом лечения молочницы (особенно при беременности) является применение бактериальных концентратов (жидких пробиотиков)…
Причины молочницы
Причиной молочницы принято считать неконтролируемый рост дрожжевых грибков, чаще всего вида Candida albicans. Реже при молочнице можно обнаружить другие виды грибов рода Candida.
Однако носительство этого грибка, который является представителем условно-патогенной микрофлоры, есть у большинства здоровых людей. Он может находиться на коже, в кишечнике, во влагалище и не вызывать заболевания. В окружающей нас среде так же очень распространены дрожжевые грибы. Почему же у здорового человека присутствие грибов рода Candida не является причиной молочницы и кандидозных поражений различной локализации?
Следовательно, причиной молочницы является так же ослабление этих механизмов.
В составе микрофлоры влагалища преобладают молочнокислые бактерии, называемые так же палочками Дедерлейна, а также присутствуют бифидобактерии и кокки. Всего может насчитываться до 40 видов микроорганизмов, количество каждого из которых строго контролируется друг другом. Микроорганизмы нормальной микрофлоры препятствуют росту болезнетворных микроорганизмов. Защита, обеспечиваемая микрофлорой, превосходит даже арсенал антибиотиков.
Однако, если микрофлора влагалища угнетена и ослаблена, например, после применения антибиотиков и гормональных препаратов, в результате стрессов и переутомления или в результате хронических заболеваний, нарушений гормонального фона, она становится неспособна выполнять свою защитную роль. Женщина в этом случае подвержена различным воспалительным заболеваниям, в том числе и кандидозному вагиниту (молочнице). Поэтому при воздействии на микрофлору влагалища этих негативных факторов желательно принять меры, направленные на восстановление микрофлоры даже с профилактической целью.
Ослабление иммунной системы так же может послужить причиной молочницы.
Лечение молочницы (кандидоза) при беременности
Лечение молочницы при беременности представляет сложность. Во время беременности изменяется гормональный фон, работа иммунной системы физиологически ослаблена, чтобы избежать отторжения плода при беременности. Во время беременности изменяется соотношение микроорганизмов микрофлоры влагалища.
В результате изменений, происходящих при беременности, заболевания молочницей (кандидозом) встречаются чаще и хуже поддаются лечению.
Многие лекарственные препараты, применяемые для лечения молочницы, во время беременности противопоказаны. Перечень лекарств, разрешенных для применения беременными, небольшой. Поэтому нередко молочница во время беременности поддается лечению очень плохо.
Восстановление микрофлоры при помощи жидких концентратов бактерий - хорошая альтернатива противогрибковым препаратам при лечении молочницы во время беременности.
Жидкие пробиотики могут применяться и в комплексе с традиционным медикаментозным лечением молочницы, значительно (по данным исследований в 12 раз!) снижая рецидивы молочницы. Местное применение концентрата бифидобактерий жидкого (КБЖ) при лечении молочницы во время беременности позволит в быстрые сроки избавиться от зуда и жжения, уменьшить воспаление слизистых.
Как избежать рецидивов молочницы?
Дело в том, что лечение заболевания должно быть комплексным и включать не только элиминацию возбудителя, но и восстановление естественного защитного барьера – микрофлоры, а также восстановление слаженной работы иммунной системы. Поэтому гинекологи все чаще включают в схемы лечения при кандидозном вагините препараты, восстанавливающие как вагинальную флору, так и флору желудочно-кишечного тракта.
Как правильно восстановить микрофлору влагалища при лечении молочницы?
Начинать восстановление микрофлоры влагалища нужно с пробиотиков, содержащих бифидобактерии.
По данным клинических исследований, применение жидкого концентрата бифидобактерий (КБЖ) внутрь и вагинально при лечении молочницы позволяет снизить рецидивы этого заболевания в 12 раз.
Жидкие пробиотики кроме самих бактерий содержат продукты их жизнедеятельности. Комплекс метаболитов бифидобактерий (веществ, которые бактерии выделяют в процессе роста) обладает одновременно выраженным противовоспалительным, противоотечным, регенерирующим, иммуномодулирующим, противомикробным действием, как при приеме препарата внутрь, так и при местном применении. Высокий титр КБЖ обеспечивает достаточную концентрацию метаболитов. Поэтому при местном применении препарата (тампоны и микроспринцевания) такие неприятные проявления молочницы как жжение и зуд, боли и выделения прекращаются уже после первых процедур. Необходимо провести полный курс процедур, так как при этом достигается восстановление микрофлоры влагалища, предупреждаются рецидивы заболевания.
Применять пробиотики нужно одновременно вагинально и внутрь (местно), т.к. этим достигается максимальный оздоровительный эффект от применения дружественных микроорганизмов, которые непосредственно (!) воздействуют на становление и укрепление иммунитета…
Применение Концентрата Бифидобактерий

При воспалительных заболеваниях женских гениталий и предродовой подготовки беременных группы "риска" разводят 1-2 мл КБЖ в столовой ложке (20 мл) кипяченой воды (около 37 о С) и пропитывают стерильный тампон. Вводят интравагинально на 2 часа 1 раз в день в течение недели под контролем.
Длительность курса использования КБЖ зависит от возраста и состояния человека.
При аллергии, диатезе и других иммунных нарушениях применение КБЖ желательно периодически повторять.
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
Вредно ли часто пользоваться гигиеническими прокладками, бывает ли молочница у мужчин, опасен ли кандидоз для беременных? Врач акушер-гинеколог Диана Мардас комментирует распространенные мифы и рассказывает, что правда, а что — ложь.

Молочница может именоваться по-разному. Например, вульвовагинальный кандидоз, урогенитальный кандидоз, кандидозный кольпит. Эти неприятные словосочетания звучат страшновато. И все же в панику впадать не стоит. Примерно 85% женщин всей планеты периодически страдают молочницей. Такова проблема 21 века. И она вполне решаема, главное — вовремя обратиться к врачу.
Помимо этих микроорганизмов, в минимальном количестве тут могут присутствовать и другие, которых называют транзиторными. К ним относится и кандида — грибок, провоцирующий появление молочницы.

Причины молочницы могут быть самыми разными: гормональный дисбаланс, прием антибиотиков, стресс, снижение иммунитета. Причем чаще всего данные причины работают в комплексе. И все же какие на эту тему бытуют мифы?
Миф 1. Молочница — это норма. Все само пройдет
— Здесь все зависит от ситуации. Если женщину ничего не беспокоит, а в анализе нашлись кандиды в мизерном количестве, лечить ничего не нужно. Ведь лечим мы пациента, а не его анализы.
Но если все симптомы указывают на то, что лечение необходимо, конечно, будут предприняты необходимые меры.
Миф 2. Любые выделения — это молочница
— Совершенно неверное утверждение. Да, обычно для кандидоза характерны белые творожистые выделения с кисловатым запахом, но поставить окончательное заключение лишь по этим показателям невозможно. Так как за подобными симптомами могут скрываться и более серьезные проблемы.
Кстати, выделения для женщины, особенно после овуляции, — это нормально. Волноваться стоит в том случае, если они вызывают дискомфорт. При любом беспокойстве необходимо сдать мазок и определить причину.
Миф 3. Кандидоз — частая проблема сладкоежек
— Не совсем так. Если вы очень любите тортики, это не значит, что постоянно придется страдать молочницей. Все зависит от иммунитета. Если он в порядке, кушайте то, что вам нравится. В умеренном количестве, конечно.
Однако сладости могут стать последней каплей на чаше весов. Если есть совокупность других факторов (гормональный сбой, стресс, ослабленный организм), то те самые тортики просто усугубят ситуацию.
Миф 4. Причиной проблемы может стать синтетическое белье
Миф 5. Ежедневные гигиенические прокладки вредны
— Если использовать их 24 часа в сутки 7 дней в неделю, тогда — да, вредны. А если еще и замена прокладки происходит раз в день, то — чрезвычайно вредны. Применять ежедневные прокладки надо по показаниям.
Есть женщины, для которых постоянные обильные выделения — это нормально, такой организм. И при этом по мазкам все идеально. Они не могут обходиться без гигиенических прокладок. Тогда рекомендую хотя бы ночью о них забыть.
Миф 6. Средства личной гигиены предупреждают кандидоз
— Соблюдать гигиену необходимо. Причем важно выбирать только специально предназначенные средства, а не гель для душа. Но, к сожалению, даже суперсовременное средство для интимной гигиены не защитит нас от молочницы. Ведь кандиды, так же, как и лактобактерии, очень любят кислую среду, которую и поддерживает хорошее гигиеническое средство.
Миф 7. У мужчин не бывает молочницы
— Неправда. Бывает. Симптомы те же: зуд, покраснение, жжение и даже выделения. А бывает, что кандиды живут совсем в малом количестве. Тогда и жалоб нет, и лечить не надо. В общем, все, как у нас, у дам. Отличие лишь в том, что кандидам у женщин больше нравится. У мужчин все же не так тепло и комфортно.

Миф 8. Кандидоз передается половым путем
— Да, но это не значит, что у партнера начнутся серьезные проблемы. Повторяю, если иммунитет сильный, никакие кандиды не страшны.
Миф 9. Заниматься сексом во время молочницы нельзя
— С использованием презерватива можно. Правда, если беспокоит зуд или боль, вряд ли захочется это делать. В зоне риска только беременные женщины. Есть вероятность заброса влагалищных выделений к околоплодному пузырю. Из-за чего пузырь даже может лопнуть. Поэтому будущим мамам стоит быть особенно осторожными.
Миф 10. Кисломолочные продукты полезны для профилактики молочницы
— Нет. Это миф. Меня, кстати, удивляет, как легко некоторые женщины верят различным рекомендациям интернета. Одно из последнего: девушка лечила молочницу тампонами, смоченными в кефире. Долго лечила, пока не поняла, что безрезультатно.
Мне иногда кажется, что сами кандиды зарегистрировались на форумах и раздают всем советы, чтобы им распрекрасно жилось. Не стоит тратить время на все эти народные средства. Обращайтесь к специалистам.
Миф 11. Болезнь может вылечить всего одна таблетка
— Да, такое возможно. Если женщина с молочницей столкнулась впервые и быстро обратилась к гинекологу, ей может помочь всего одна таблетка. А вот с беременными сложнее, так как для них более безопасны свечи или вагинальные таблетки.
Миф 12. Лекарственные средства убивают не только кандиду, но и полезные микроорганизмы
— Да, часто так бывает. Именно поэтому важно не просто взять у врача рецепт с лекарствами, но и не забыть обязательно вернуться к нему снова для контрольных анализов. И далее уже разбираться, как сработало лечение и надо ли заселять влагалище нормальными микроорганизмами.

Миф 13. Бороться с хронической молочницей невозможно
— А что же женщине делать? Жить с постоянным зудом и неприятными выделениями? Так не пойдет! А наслаждаться всеми прелестями жизни когда? Бороться надо обязательно. Но если прицельное лечение не помогает, стоит подумать, все ли нормально с иммунитетом.
Миф 14. Молочница у беременных — это опасно
— Я уже говорила про попадание вредных микроорганизмов к околоплодному пузырю. Кроме того, кандидоз — это воспаление слизистой влагалища, а воспаленные ткани могут травмироваться во время родов. Поэтому так важно в течение беременности вовремя сдавать контрольные мазки и стараться не допустить молочницы.
Кстати, именно в этот период кандидоз случается очень часто, ведь иммунитет будущей мамы трансформируется. Из-за того что организм ребенка на 50% генетически чужероден (ведь имеет и папины гены), происходит перестройка иммунитета, чтобы не было отторжения. Поэтому здоровье женщины уязвимо.
Миф 15. Кандидоз может передаться младенцу, даже если он появился на свет с помощью кесарева сечения
Типичные женские ошибки в борьбе с молочницей
- Проблема мне знакома, я знаю, как ее решать
— Нередко женщины применяют тот же препарат, который был назначен во время предыдущей молочницы вместо того, чтобы повторно посетить гинеколога. Это в корне неправильно. Так как, во-первых, вы сами себе можете поставить ошибочный диагноз, даже если симптомы очень похожи.
— Если у вашей знакомой была точно такая же проблема, не забывайте, что каждый организм индивидуален и система лечения, которую прописал врач именно для нее, может не подойти вам. Прежде чем следовать рекомендациям подруг, все же обратитесь к гинекологу.
— Имеется в виду не частота похода к гинекологу, а то, как женщина готовится к этому визиту. Не стоит совершать личную гигиену так, что от неприятных выделений нет и следа. Это может затруднить диагностику. Поэтому не делайте никаких спринцеваний и других подобных процедур перед походом к врачу.
— Когда врач назначает десять свечей, значит, нужно использовать именно десять. Если после первых трех вам стало легче, это не повод бросать лечение. Скорее всего, просто ушли симптомы, а решена ли проблема — большой вопрос. Строго придерживайтесь полного курса лечения.
Фармакотерапевтическая группа
Биологические свойства
Живые микробные клетки бифидобактерий обладают высокой антагонистической активностью в отношении широкого спектра патогенных и условно-патогенных микроорганизмов, включая стафилококки, протей, энтеропатогенную кишечную палочку, шигеллы, дрожжеподобные грибы, что определяет нормализующее влияние препарата при нарушениях микробиоценоза кишечника и влагалища.
Назначение: для нормализации кишечного и влагалищного микробиоценоза в комплексной терапии воспалительных процессов кишечника и неспецифических воспалительных процессов влагалища.
Показания к применению
- хронические колиты разной этиологии с симптомами поражения дистальных отделов кишечника;
- в комплексной терапии реконвалесцентов с симптомами кишечной дисфункции, протекающих на фоне нарушений микрофлоры с дефицитом бифидобактерий;
- неспецифические кольпиты (не связанные с гонококковой, трихомонадной и иной специфической инфекцией); назначают как самостоятельное средство или после окончания курса антибактериальной терапии;
- для нормализации влагалищного микробиоценоза в комплексной терапии бактериальных кольпитов, включая гарднереллез, в том числе у беременных женщин;
- подострые и хронические стадии воспалительных процессов женской половой сферы; назначают после окончания курса антибактериальной терапии с целью нормализации микрофлоры;
- гормонально зависимые кольпиты: сенильные и др.; назначают как самостоятельное средство в комплексе с гормонотерапией;
- подготовка к плановым гинекологическим операциям с целью профилактики послеоперационных инфекционных осложнений;
- в качестве вспомогательного средства при лечении инфекций, передающихся половым путем (ИППП): гонорея, урогенитальный хламидиоз, генитальный герпес;
- для нормализации влагалищного микробиоценоза при проведении и после завершения антимикробной, противовирусной и иммуномодулирующей терапии. Рекомендуется сочетанное применение суппозиториев и пероральных форм бифидумбактерина.
Противопоказания
Противопоказания для применения бифидумбактерина отсутствуют. Не рекомендуется применять препарат при наличии дрожжеподобных грибов из-за риска развития кандидоза.
Способ применения и дозировка
Перед применением надрезают ячейковую упаковку. При кишечных заболеваниях суппозитории применяют ректально 3 раза в день по 1-2 суппозитория на приём в сочетании с приёмом пероральных форм бифидумбактерина за 20-30 мин до еды по 5 доз 1-2 раза в день. Продолжительность курса лечения после острых кишечных инфекций составляет 7-10 дней, при затяжных и хронических формах заболевания, дисбактериозах кишечника 15-30 дней и более.
В гинекологической практике: (неспецифические кольпиты, сенильные вагиниты гормональной природы и др.) препарат назначают вагинально по 1 суппозиторию 2 раза в день в течение 5-10 дней.
При нарушении чистоты вагинального секрета у беременных до III-IY степени препарат применяют по 1 суппозиторию 1-2 раза в день в течение 5-10 и более дней под контролем восстановления чистоты вагинального секрета до I-II степени и исчезновения клинических симптомов.
С целью профилактики гнойно-септических осложнений при плановых гинекологических операциях применяют по 1 суппозиторию 1-2 раза в день в течение 5-10 дней до предполагаемой операции или родоразрешения.
Восстановительная терапия после применения антибиотиков: препарат вводят по 1 суппозиторию 1-2 раза в день в течение 10 дней. При необходимости, курс лечения можно повторить через 10-20 дней.
Лиофилизированный порошок, уплотненный в пористую массу, от светло-коричневого до коричневого цвета со специфическим запахом и вкусом. Допускается мраморность, наличие неровностей поверхностей пористой массы
Состав
На 1 флакон.
5 доз лекарственного средства.
1 доза лекарственного средства содержит: лиофилизированных в среде культивирования жизнеспособных бактерий штамма Bifidobacterium bifidum 1 или 791 - не менее 10 7 КОЕ. Среда культивирования состоит из аутолизата дрожжей, ферментативного гидролизата казеина, лактозы моногидрата, натрия хлорида, L-цистина, агара пищевого, воды очищенной.
Фармакотерапевтическая группа
Фармакологические свойства
Терапевтический эффект Бифидумбактерина сухого определяют содержащиеся в нем живые бифидобактерии, обладающие антагонистической активностью широкого спектра действия против патогенных и условнопатогенных микроорганизмов. Бифидумбактерин сухой оказывает нормализующее действие на желудочно-кишечный тракт, улучшает обменные процессы, препятствует развитию длительных кишечных дисфункций, повышает неспецифическую резистентность организма.
Вагинальное применение лекарственного средства снижает риск возникновения и уменьшает тяжесть течения гнойно-воспалительных процессов во влагалище.
Показания к применению
Бифидумбактерин сухой применяется как вспомогательное средство для симптоматического лечения диареи и в качестве дополнения к восполнению потери жидкости и/или диетическим мерам у взрослых и детей.
Детям (в том числе и недоношенным) лекарственное средство можно применять с первых дней жизни.
Бифидумбактерин сухой применяют для восстановления микробиологического равновесия в кишечнике:
- при острых и хронических воспалительных заболеваниях толстого и тонкого кишечника у детей и взрослых, протекающих на фоне нарушений микрофлоры с дефицитом бифидобактерий;
- при кишечных дисфункциях после антибактериальной и лучевой терапии;
- в комплексной терапии больных острыми кишечными инфекциями бактериальной и вирусной природы, реконвалесцентов с симптомами кишечной дисфункции, для профилактики расстройств функции кишечника при антибактериальной терапии детей с гнойно-воспалительными заболеваниями;
- для профилактики кишечных дисфункций у недоношенных детей, а также у детей в период новорожденности при раннем переводе на искусственное вскармливание.
Бифидумбактерин сухой применяют:
- для нормализации влагалищного микробиоценоза в комплексной терапии бактериальных кольпитов, в том числе у беременных женщин.
Способ применения и дозировка
Бифидумбактерин сухой при кишечных заболеваниях применяют перорально, а в акушерско-гинекологической практике интравагинально.
С флакона удаляют металлический колпачок и резиновую пробку. Содержимое флакона растворяют кипяченой водой комнатной температуры из расчета 1 чайная ложка на 1 дозу лекарственного средства.
Способ растворения: в стакан наливают требуемое количество чайных ложек воды (в соответствии с числом доз, указанных на этикетке тары), затем из стакана переносят во флакон небольшое количество воды для растворения сухой массы. После растворения содержимое флакона переносят в тот же стакан и перемешивают.
Одна чайная ложка растворенного таким образом лекарственного средства, составляет одну дозу. Необходимое количество доз (соответственно чайных ложек) выпивают за 20-30 минут до еды. Грудным детям лекарственное средство можно давать непосредственно перед кормлением.
При кишечных заболеваниях длительность курса лечения Бифидумбактерином сухим определяется тяжестью клинических проявлений, возрастом больного и составляет 2-4 недели, а в отдельных случаях до 3-х месяцев. С профилактической целью назначают по 5 доз 1-2 раза в день в течение 1-2 недель.
При кишечных заболеваниях детям первого полугодия жизни лекарственное средство назначают по 3 дозы на прием 3 раза в день. Детям второго полугодия и старше по 5 доз 2 раза в день.
При возникновении у детей нарушений функций желудочно-кишечного тракта и угрозы язвенно-некротического энтероколита назначают до 10 доз в сутки.
При острых хронических воспалительных заболеваниях тонкого и толстого кишечника, колитах и энтероколитах у взрослых рекомендуется по 5 доз 2-3 раза в день.
В комплексной терапии с антибиотиками и другими антибактериальными препаратами рекомендуется: детям до 1 года по 5 доз 2-3 раза в день, детям старше 1 года по 5 доз 3-4 раза в день, взрослым по 10 доз 2-3 раза в день.
Для интравагинального введения Бифидумбактерин сухой растворяют вышеуказанным способом. Полученной взвесью лекарственного средства пропитывают стерильный тампон, который вводят интравагинально и оставляют на 2-3 часа.
Побочное действие
Побочные действия отсутствуют.
В начале приема Бифидумбактерина сухого возможно временное послабление стула. При этом отмена лекарственного средства не требуется.
Противопоказания
Противопоказания для применения лекарственного средства отсутствуют.
Передозировка
В настоящее время об отрицательных эффектах в случаях передозировки лекарственным средством не сообщалось.
Меры предосторожности
Не растворять лекарственное средство в горячей воде (выше 40°C). Не хранить в растворенном виде.
С осторожностью применять лицам с непереносимостью лактозы и казеина коровьего молока.
Не выявлено особенностей применения лекарственного средства у лиц с нарушением функции печени и почек.
Разрешено применение женщинам в период беременности и кормления грудью.
Не выявлено особенностей применения в геронтологической практике.
Не влияет на способность управлять автотранспортом и работать с опасными механизмами.
Взаимодействие с другими лекарственными средствами
Нежелательные эффекты при взаимодействии Бифидумбактерина сухого с другими лекарственными средствами отсутствуют. При одновременном применении Бифидумбактерина сухого с витаминами (особенно группы В) действие лекарственного средства усиливается. При приеме с антибиотиками и химиотерапевтическими лекарственными средствами возможно снижение терапевтической эффективности Бифидумбактерина сухого.
Условия и срок хранения
В защищенном от света месте при температуре от 2°C до 8°C.
Хранить в недоступном для детей месте.
Срок годности - 2 года. Не использовать по истечении срока годности, указанного на упаковке.
Читайте также:

