К зоонозным протозойным болезням относится
Обновлено: 24.04.2024
Протозоозные болезни очень распространены на всей планете. Это заболевания паразитарной этиологии и практически каждый человек является окончательным звеном в развитии того или иного вида простейших паразитов. Микроорганизмы могут быть патогенными изначально, а могут активизироваться под воздействием внешних и внутренних факторов.
Все паразитарные заболевания делятся на гельминтозы (вызываются гельминтами-глистами) и протозоозы (вызываются простейшими).
Протозоозы — это группа болезней, возбудителями которых являются одноклеточные микроорганизмы, которые паразитируют в тканях и органах человеческого организма, разрушая его, с целью поддержания собственной жизнедеятельности. Передаются такие болезни половым путём и бытовым путём через общие предметы личной гигиены, пищу, воду, грязные руки.
К протозоозам относятся заболевания: малярия, лямблиоз, токсоплазмоз, криптоспоридиоз, амёбиаз, лейшманиоз, балантидиаз, пневмоцистоз, саркоцистоз, трипаносомоз, трихомоноз, хламидиоз, бабезиоз.
Течение болезни, симптомы проявления и возможный урон здоровью варьируется в каждом конкретном случае. Однако все эти инвазии требуют своевременного медикаментозного лечения.
Малярия — болотная лихорадка — острый протозооз, возбудителем которого являются плазмодии. Переносчики плазмодий — комары из рода Anopheles (большинство из них питаются кровью в ночное время). Выделяются 4 вида малярии, которые вызываются 4-мя разными видами плазмодий. Самой распространённой и опасной является тропическая малярия. Специфическая особенность — сезонность, что обусловлено наличием благоприятных условий внешней среды для развития патогенных клеток, а также для жизни основного переносчика — комара (температура воздуха от + 16 до + 30 градусов С, наличие открытых водоёмов). Заражение происходит трансмиссивным путём, то есть через укус насекомого, гемотрансмиссивным путём, то есть при выполнении инъекций одним шприцем или при переливании крови, а также вертикальным путём, то есть при беременности от матери плоду или во время родов. Течение болезни хроническо-рецидивирующее, характеризуется чередование периодов острых проявлений с периодами отсутствия симптомов. Приступы характеризуются следующими симптомами: озноб, высокая температура тела, тахикардия, судороги, повышенное потоотделение. При своевременном лечении возможно полное выздоровление, однако такое осложнение как отёк мозга может спровоцировать летальный исход.
Лямблиоз — кишечный протозооз, поражающий слизистые оболочки тонкого кишечника и желчный пузырь, отличительной особенностью лямблиоза является развитие неврологических симптомов. Возбудителем заболевания являются лямблии — жгутиковые одноклеточные паразиты. Они передаются человеку бытовым путём — через грязную воду, немытые овощи и фрукты, которые не подвергались термической обработке, то есть не обдавались кипятком после мытья под проточной водой. Жизненный цикл паразита начинается с момента попадания в человеческий организм лямблиозных цист. По достижению тонкого кишечника из каждой цисты образуется 2 паразита. Лямблиоз бывает острым и хроническим. Острая форма длится неделю, потом болезнь переходит в хроническую стадию. Болезнь не имеет специфических симптомов, что значительно затрудняет её диагностику. Острая форма проявляется жидким стулом, вздутием живота, тошнотой, высокой температурой тела, рвотой, изредка - сыпью. Клиническая картина хронической стадии характеризуется дисбактериозом, диспепсией, неврологическими проявлениями (раздражительность, эмоциональная нестабильность, выраженная бледность). Отсутствие лечения приводит к серьёзной травматизации слизистой оболочки тонкого кишечника, атрофии функции всасывающих клеток, анорексии. Большое количество токсичных продуктов жизнедеятельности лямблий пагубно влияет на работу центральной нервной системы.
Токсоплазмоз — эта форма паразитарной инвазии практически всегда протекает бессимптомно и без направленной лабораторной диагностики его выявить нельзя. Человеческий организм является промежуточным носителем возбудителя болезни. Наличие у человека ВИЧ усугубляет течение болезни и приводит к развитию энцефалита, то есть воспалительного заболевания головного мозга. Люди заражаются от кошек, либо при контакте с сырым мясом. Заражение токсоплазмозом в период вынашивания ребёнка грозит передачей паразита плоду, что провоцирует задержку внутриутробного развития, самопроизвольное прерывание беременности. Человек не является источником распространения инфекции. Общая симптоматика не выражена. Клиническая картина скрыта.
Криптоспоридиоз — протозойная инфекция, вызываемая криптоспоридиями, весь жизненный цикл которых происходит в организме человека или животного. Заболевание протекает с преимущественным поражением пищеварительного тракта. Типичные клинические проявления включают профузную водянистую диарею, тошноту, рвоту, спастические боли в животе. У лиц с иммунодефицитом, наряду с тяжёлой формой гастроэнтерита, может развиться криптоспоридиоз желчевыводящих путей и бронхо-легочная форма. Наряду с сальмонеллёзом, шигеллёзами, кампилобактериозом, ротавирусной инфекцией, лямблиозом, криптоспоридиоз является одной из наиболее частых кишечных инфекций человека.
Амёбиаз — заболевание вызываемое одноклеточными микроорганизмами, отдельные виды которых могут быть патогенными. К их числу относится дизентерийная амёба. Амёбиаз может приобретать кишечную и внекишечную формы. Переносчиками инфекции являются мухи и тараканы. Заражение происходит фекально-оральным путём — через грязные руки, употребление в пищу немытых овощей и фруктов, некипячёной воды, особенно из открытых водоёмов (ручей, река, озеро), а также и водопроводной воды. Острая форма дизентерийного амёбиаза сопровождается жидким стулом с примесями крови и слизи, болями в животе, анемией. При длительном течении болезни наблюдается истощение организма. Внекишечные формы заболевания предполагают локализацию очага размножения амёб в печени или других тканях организма, что приводит к образованию множественных абсцессов и летальному исходу при отсутствии лечения.
Лейшманиоз — трансмиссивное заболевание, переносчиком которого являются различные виды москитов. Возбудитель — лейшмания — жгутиковое простейшее, имеющее 2 формы существования: безжгутиковую - у человека и жгутиковую - у москита. В зависимости от того, какой именно формой был заражён человек, выделяют антропонозную и зоонозную формы лейшманиоза. Они различаются по интенсивности выраженности симптомов и скорости течения. Лейшманиозы поражают кожные покровы, слизистые оболочки и некоторые внутренние органы (например, селезёнку), вызывая их патологическое увеличение. Россия не является эндемичной территорией для лейшманиоза, однако имеют место диагностированные случаи инвазии при заражении людей в туристических и деловых поездках в страны Азии и Африки. К основным симптомам относят неспецифические проявления: высокая температура, озноб, повышенное потоотделение. Кроме того, кожная и кожно-слизистая формы лейшманиоза сопровождаются образованием язв на месте укуса насекомого.
Балантидиаз — источниками болезни являются цисты балантидий, которые формируются и развиваются у свиней. В связи с тем, что промежуточным звеном развития паразита является домашняя свинья, часто инфицированию подвергаются жители сельской местности, работники ферм, животноводческих предприятий. Заражение (инвазия) происходит фекально-оральным путём. Диагностика крайне затруднена, что обусловлено полным совпадением балантидиаза с энтероколитом по его проявлениям: диарея с кровяными и слизистыми примесями, боли в животе, сильное истощение организма, рвота, слабость, сухость во рту, мигрени. Эта кишечная форма болезни приводит к травмированию кишечника и изъязвлению стенок тонкого кишечника, а впоследствии и перитонита при отсутствии своевременного лечения.
Пневмоцистоз — возбудителем этого паразитарного заболевания являются пневмоцисты. Заражение происходит воздушно-капельным путём, поэтому профилактика заболевания затруднена. Вспышки заболевания в большинстве случаев ограничиваются детскими домами, отделениями для новорожденных или детскими отделениями. Носителями пневмоцист могут быть как человек так и домашнее животное. Болезнь смертельно опасна в сочетании с иммунодефицитом, особенно при отсутствии своевременного лечения. Есть определённые сложности в первичной диагностике по причине протекания заболевания в форме хронической пневмонии. Возбудитель поражает бронхи и альвеолы. К симптомам пневмоцистоза относятся следующие признаки: приступообразный кашель, одышка, потемнение носогубного треугольника (особенно у новорожденных), устойчивая температура тела 37-38 градусов С. Летальный исход наступает в 10% случаев, при повторном заражении — в 40%.
Лечение пневмоцистоза у ВИЧ- инфицированных проводится посредством химиотерапии.
Саркоцистоз — возбудители заболевания передаются человеку от свиней и крупного рогатого скота. Инвазия происходит путём употребления в пищу (при недостаточной термической обработке) мяса инвазированных свиней и коров.
Саркоцистоз может быть кишечным или мышечным. Кишечная форма сопровождается тошнотой, вздутием живота и жидким стулом. Мышечная форма протекает скрыто, сопровождается незначительной эозинофилиией.
Трипаносомоз — трансмиссивное заболевание, переносчиком которого является муха Цеце и триатомовый клоп. В зависимости от эндемичного района выделяют американский трипаносомоз (болезнь Шигаса) и африканский трипаносомоз (сонная болезнь). Кроме трансмиссивного пути передачи паразитов существует вероятность вертикального и трансплацентарного (от матери к плоду во время вынашивания ребёнка). Американский трипаносомоз ведёт к поражению центральной нервной системы и параличу, а африканский — к отёку головного мозга или воспалению мозговых оболочек. Симптомы либо не выражены, либо характеризуются повышенной температурой тела, увеличением лимфатических узлов, болями в области сердца, лихорадкой. Лечение может иметь эффект в незначительных количествах случаев при обнаружении заболевания на начальной стадии, а в последующих стадиях лечение сводится к облегчению симптомов.
Трихомоноз — человеческая болезнь, заражение происходит половым путём. Основные симптомы трихомоноза: обильные с неприятным запахом выделения, зуд наружных половых органов и внутренней поверхности бёдер, жжение и болезненность при половых актах. У мужчин болезнь протекает бессимптомно. Заболевание очень опасно при вынашивании ребёнка, может вызвать серьёзные осложнения в течении беременности и быть причиной патологии плода. Это заболевание является распространённой причиной бесплодия. Кроме того, трихомонады могут быть обнаружены при лабораторных исследованиях гнойных выделений из миндалин. При обследовании больных со стоматологическими заболеваниями также обнаруживаются трихомонады. Иногда аспирация из полости рта (вдыхание) трихомонад приводит к развитию инфекции бронхов или легочной ткани, развитию легочного трихомоноза.
Хламидиоз — хламидиии передаются от человека к человеку через половые контакты, а также с грязных рук на слизистые оболочки. Возможна передача инфекции в процессе естественных родов. Хламидии могут впадать в состояние анабиоза, что помогает им не индифицироваться иммунной системой человека. Заболевание характеризуется обильными гнойными выделениями у мужчин и у женщин, зудом, жжением, болями при мочеиспускании.
Диагностика протозоозных болезней затруднена, так как разнообразие форм проявления болезней обуславливает тот факт, что их диагностикой и лечением занимаются разные врачи или группы врачей. Все протозоозы делятся на формы (кишечные, кожные, легочные, половые и так далее) и в зависимости от преобладающих симптомов определяется раздел медицины, изучающий конкретные болезни. Изначально лечащим врачом становится терапевт или гинеколог (уролог, венеролог), дальнейшее лечение назначается им же, но для дополнительных исследований и анализов могут привлекаться другие специалисты. Что такое анализ на протозоозы пациента консультирует лечащий врач, он же даёт направление на дополнительные процедуры по выявлению инородных микроорганизмов в теле человека. Показаниями к сдаче такого анализа становится субъективное мнение врача, основанное на подробном анамнезе и осмотре пациента. Для постановки верного диагноза специалисту необходимы данные ряда исследований. Клиническая картина многих болезней не всегда ярко выражена, бывают случаи бессимптомного течения заболеваний. Чтобы восполнить недостающую информацию и скорректировать лечение в каждом конкретном случае врач может использовать методы общей диагностики, а может назначить специфические исследования для обнаружения определённого вида паразита или группы паразитов.
Профилактика — предупреждение заражения простейшими паразитами (протозоозами) включает в себя, прежде всего, постоянное соблюдение всех правил санитарии и гигиены. Исключить заражение паразитами возможно при выполнении следующих рекомендаций: соблюдение правил личной гигиены, достаточная термическая обработка мясных и рыбных продуктов; тщательное мытьё фруктов, овощей, ягод и зелени, желательно кипятком; регулярные медицинские обследования, особенно при подозрении на заражение паразитами; использование специальных мер защиты от укусов насекомых: противомоскитные сетки, специальные средства для обработки помещений и одежды; борьба с комарами, мухами и тараканами в жилых и хозяйственных помещениях; не использовать воду из открытых водоёмов без предварительного кипячения, соблюдение санитарных правил при уходе за животными.
Бабезиозы — инвазивные трансмиссивные болезни животных и человека, вызываемые простейшими рода бабезия. Болезни протекают с проявлениями лихорадки, анемии, желтухи, гемаглобинурии. Наибольшее значение имеют бабезиозы мелкого и крупного рогатого скота, а также собак, так как возможно заболевание человека. Распространены бабезиозы на всех континентах, кроме Антарктики, в пределах ареалов переносчиков — нескольких видов пастбищных клещей. В России — в основном на северо-западе и юге Европейской части и в лесостепных районах юга Сибири.
По МКБ-10 бабезиоз человека имеет код В60.0.
Возбудитель бабезиозов (более 100 видов с различной патогенностью) в основном специфичен для различных видов животных, из них Babesia divergens (Европа) вызывает бабезиоз у человека.
Возбудитель бабезиоза передаётся через укусы клещей почти всех родов семейства Ixodidae, наиболее известны как передатчики клещи родов Dermacentor, Rhipicephalus, Hyalomma. Передача происходит через слюну во время питания клеща. Естественным резервуаром возбудителей в природе служат больные бабезиозом животные. Промежуточные резервуары — мелкие грызуны. Переболевшие животные в течение 2-3 лет невосприимчивы к повторному острому заражению, но при этом остаются бессимптомными носителями и могут быть источником заражения клещей. Во многих эндемичных районах заражено большинство или всё поголовье скота. Собаки могут болеть бабезиозом ежегодно или даже по 2 раза в год.
Течение и симптомы. Продолжительность инкубационного периода при заражении Babesia divergens через клещей 10-15 суток. Бабезиоз у человека развивается на фоне пониженного иммунного статуса (пожилые или перенесшие тяжёлые операции, больные СПИДом). К симптомам относятся: лихорадка до 40 градусов С, увеличение печени и селезёнки. Случаи заболевания начали фиксировать лишь во второй половине 20-го века, описано несколько десятков случаев заболевания. высока вероятность недостаточного уровня диагностики этого заболевания у человека. У человека с нормальной иммунной системой протекает бессимптомно, несмотря на высокую степень паразитемии.
Лечение. Для тяжёлых форм бабезиоза у человека рекомендованы комбинации клиндамицина и хинина или азитромицина и атоваквона. В тяжёлых случаях необходимо переливание крови.
Профилактика. Уничтожение клещей и грызунов на пастбищах, обработка животных акарицидами. Для человека — применение противоклещевых препаратов и использование специальных противоэнцефалитных костюмов.
Зоонозные инфекции - инфекции животных, опасные для человека: причины, диагностика, лечение, профилактика
Источником инфекции при зоонозах служат животные. Заражение человека происходит при его попадании в среду, где проходит жизненный цикл возбудителя (например, во время туристических походов). Передача инфекции может происходить при укусе переносчиков, таких, как комары (японский энцефалит В). Или наоборот, например, на животноводческих фермах, возможна передача инфекции от домашнего скота. Кроме того, серьёзными (важными) источниками заболевания становятся домашние животные.
Вирусные инфекции животных - зоонозные инфекции
Возбудителями инфекций у человека могут стать свыше ста вирусов животных. Среди них можно отметить вирус обезьяньего герпеса, который вызывает тяжелейший энцефалит, или вирус птичьего гриппа, для обоих заболеваний характерна высокая смертность.
Болезнь от укуса крыс (садоку)
Возбудители болезни от укуса крыс (садоку) — Streptobacillus moniliformis и Spirillum minus, — проникающие в организм человека при укусе крысы. По окончании двухнедельного инкубационного периода в месте укуса возникает воспалительный очаг, сопровождающийся лимфангитом и регионарной лимфаденопатией, развитием генерализованной пятнисто-папулёзной сыпи.
Больные жалуются на повышение температуры, головную боль и общее недомогание. Наиболее серьёзное осложнение — эндокардит. Спонтанное выздоровление может произойти в течение 2 мес, но при отсутствии лечения смертность составляет 10%.
В основе диагностики — обнаружение возбудителя в тканях, выделение чистой культуры, молекулярно-генетический метод. Для лечения применяют пенициллин.
Чума как инфекция животных - зоонозная инфекция
Заболевание начинается внезапно, после короткого инкубационного периода, и характеризуется высокой температурой и токсинемией. Лимфатические узлы, ближайшие к очагу инфекции, резко увеличиваются в размерах (бубоны), а возникающая со временем септицемия сопровождается генерализованными кровотечениями. Лёгочная форма чумы — крайне тяжёлая пневмония, передающаяся воздушно-капельным путём.
В регионах, где она распространена, чума может быть диагностирована клинически.
Прямая микроскопия мазка из биоптата лимфатического узла, выделение гемокультуры возбудителя, молекулярно-генетические исследования используют для лабораторной диагностики чумы. Для лечения применяют тетрациклин, хлорамфеникол, аминогликозиды или ципрофлоксацин. Смертность при лёгочной форме заболевания достаточно высока. Важно, что использование возбудителя чумы возможно в качестве биологического оружия.
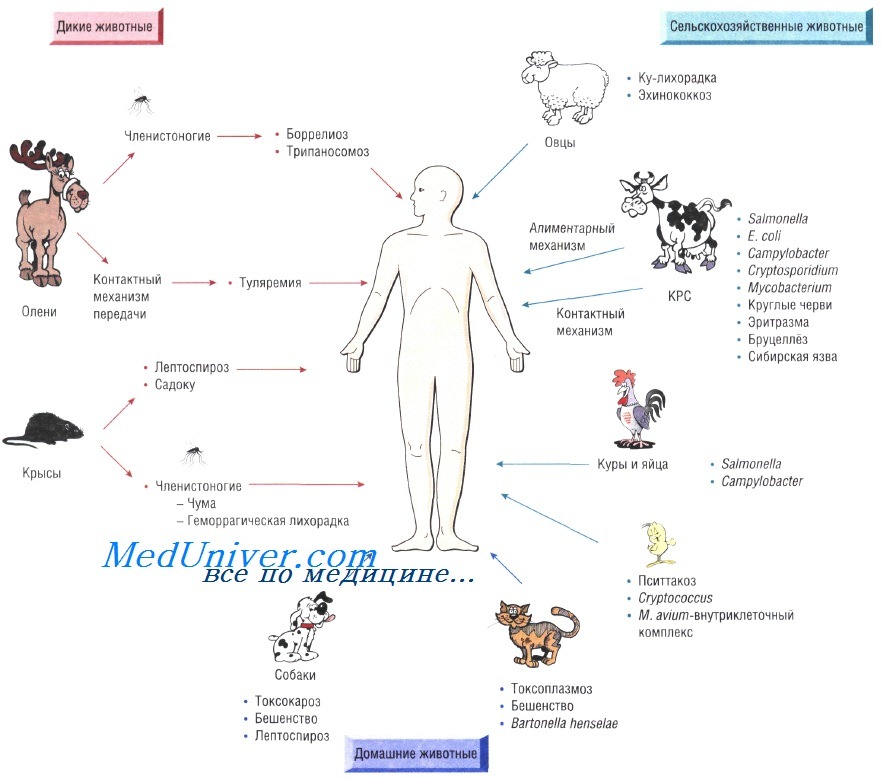
Источники зоонозных инфекций
Боррелиоз как инфекция животных - зоонозная инфекция
Переносчики боррелиоза — вши и клещи (в местах их распространения), паразитирующие на грызунах и оленя
Токсоплазмоз как инфекция животных - зоонозная инфекция
Окончательные хозяева Toxoplasma gondii — кошки, но возбудитель способен поражать овец, крупный рогатый скот и человека. Заражение происходит при проникновении в организм человека ооцист возбудителя из фекалий кошек или тканевых цист из инфицированного мяса (при неправильном приготовлении).
Дерматофиты как инфекция животных - зоонозная инфекция
Дерматофиты, которых считают возбудителями инфекций животных, передаются человеку при прямом контакте.
Токсокароз как инфекция животных - зоонозная инфекция
Возбудитель токсокароза — аскарида, паразитирующая в организме собак (Toxocara canis). Яйца попадают в почву с фекалиями заражённых животных. Инфицирование человека происходит при загрязнении продуктов питания или несоблюдении правил личной гигиены (грязные руки). Личинки выходят из яиц в кишечнике и мигрируют в лёгкие и печень.
Они не могут превратиться во взрослые половозрелые формы, но при миграции вызывают лихорадку, гепатоспленомегалию, лимфаденопатию и одышку. Если личинка проникает в глаз, то может произойти необратимая потеря зрения, вызванная воспалительным процессом в сетчатке.
Диагностика включает серологическое исследование с использованием ИФА. Заболевание обычно разрешается самостоятельно; при тяжёлом течении инфекции применяют альбендазол с хорошим эффектом. Лечение очагов офтальмологической формы инфекции следует начинать с приёма глюкокортикоидов, уменьшающих воспаление, противопаразитарная терапия менее эффективна.
Болезнь кошачьих царапин (фелиноз)
Через 10 дней в месте укуса или царапины возникает папулёзный очаг, вызванный Bartonella henselae. Заболевание сопровождается регионарной лимфаденопатией. Симптомы медленно исчезают в течение 2 мес, но в некоторых случаях болезнь переходит в хроническую форму. Заболевание может осложняться развитием генерализованной инфекции, обычно возникающей у пациентов со сниженным иммунитетом.
Диагностика основана на данных клинической картины, результатах реакции иммунофлюоресценции или ИФА. Выделение чистой культуры требует длительного времени. Для диагностики можно применять молекулярно-генетические методы. Эффективные препараты — азитромицин, тетрациклин или рифампицин.
Эхинококкоз как инфекция животных - зоонозная инфекция
Возбудители гидатидозного эхинококкоза человека — Echinococcus granulosus и Е. multilocularis. Окончательный хозяин Е. granulosus — собаки, в организме которых паразит развивается до взрослого ленточного червя и откладывает яйца, выделяемые с фекалиями. Затем яйца попадают в организм промежуточных хозяев (овец, грызунов), в результате чего в лёгких и печени животных образуется большое количество цист с эхинококками.
Цикл развития паразита считается завершённым, когда собака съедает мясо инфицированного животного. Человек — случайный хозяин паразита. Инфекция распространена в овцеводческих регионах. Окончательные хозяева Echinococcus multilocularis — лисы, волки и собаки, а промежуточные — грызуны.
Патогенез и клинические признаки эхинококкоза. Основные признаки заболевания обусловлены образованием паразитарных цист в печени, лёгких, брюшной полости и центральной нервной системе пациента. Одиночные кисты Е. multilocularis не имеют чёткой оболочки, поэтому паразиты располагаются в тканях в разветвлённом виде (плотная мелкобугристая опухоль, состоящая из конгломерата мелких пузырьков).
Диагностика эхинококкоза. Образовавшиеся цисты видны при ультразвуковом исследовании и компьютерной томографии. Кроме того, существуют методы обнаружения специфических антител и антигенов с помощью ИФА.
Разрыв цисты (при Е. granulosus) приводит к образованию множества дочерних цист в брюшной полости или развитию анафилактического шока.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лейшманиозы. Эпидемиология и клиника
Лейшманиозы (Leishmamesis) — группа протозойных трансмиссионных заболеваний, вызываемых жгутиковыми простейшими — лейшманиями. Инфекция протекает с преимущественно кожными поражениями (кожный лейшманиоз, болезнь Боровского), слизисто-кожными поражениями (американский слизисто-кожный лейшманиоз) или с поражением главным образом внутренних органов (висцеральный лейшманиоз). Лейшманиоз встречается примерно в 80 странах, им ежегодно болеют около 400 000 человек [Marinkelle С. J.]. Распространенность разных типов лейшманиозов различна.
Поражения глаз отмечаются часто, при американском кожном лейшманиозе у 10—20% больных [Duke-Elder S.]. Чаще всего поражаются веки, примерно у 2—5% больных [Farach F. S.], конъюнктива, роговица, внутренние оболочки [Dialle J. S.].
Глазные проявления лейшманиоза. Веки: язва, инфильтрат, отек, рубец, деформация, лагофтальм.
Конъюнктива: гранулематозиая инфильтрация, изъязвление, гиперемия, гранулема, отек, кровоизлияния, бледность.
Роговица: кератит стромальный, кератит узелковый, абсцесс роговицы, язва роговицы, секторообразное помутнение, лимбальные узлы.
Сосудистая оболочка: ирит, иридоциклит, увеит, склероз сосудов хориоидси.
Сетчатка: кровоизлияния, хориоретинит, нейроретинит.
Другие: папиллит, сублюксация хрусталика, катаракта, кровоизлияния в стекловидное тело, вторичная глаукома, скотомы, потеря зрения.
Эпидемиология лейшманиоза
Лейшмании — внутриклеточные паразиты, развивающиеся в макрофагах. Число паразитов в клетке может достигать 20—30. Они имеют округлую или овальную форму, длина их 2—5,5 мкм. При попадании в тело переносчиков — москитов — лейшмании превращаются в подвижные жгутиковые формы.
Лейшманиозы — трансмиссионные болезни. Переносчики возбудителей — москиты — обитают во всех частях света в странах с жарким и умеренным климатом, во влажных тропических лесах, на засушливых пустынных и полупустынных территориях. Москиты — мелкие двукрылые насекомые длиной 1,5—5 мм. Самки нападают для кровососания на человека, а также на диких и домашних животных. Основные места выплода москитов — подполья жилых помещений, свалки мусора, гнезда птиц, логова животных, поры грызунов. Москиты заражаются при укусе больного человека или животного и становятся заразными через 5—8 сут. Москиты — сумеречные и ночные насекомые.
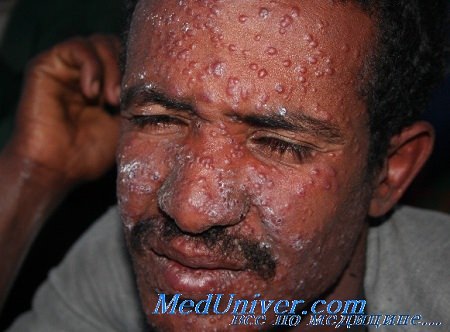
Клиника лейшманиоза
Антропонозный кожный лейшманиоз (син.: I тип болезни Боровского, городской, ашхабадский, поздно изъязвляющийся, годовик, сухой лейшманиоз кожи). Возбудитель — L. tropica minor. Основной резервуар — больные люди. Заболевание встречается в Южной Европе, Западной и Северной Африке и широко распространено в Азии. В нашей стране существовали крупные очаги в Закавказье и Средней Азии. В настоящее время в связи с благоустройством городов лейшманиоз городского типа практически ликвидирован [Лысенко А. Я.].
Инкубационный период 2—9 мес. В толще дермы в месте попадания возбудителя образуется мощный инфильтрат, имеющий характер гранулемы с узелковой структурой. Лсйшманиома имеет вид первичной папулы — бугорка величиной 2—3 мм буровато-красного цвета. Под коркой формируется кратерообразная ямка — безболезненное изъязвление кожи, постепенно расширяющееся за счет краевого мощного инфильтрата. Края язвы неровные, изъеденные, отделяемое скудноб. Язвы заживают через год и позже, оставляя после себя обезображивающие рубцы. Возможны миграция лейшманий по лимфатическим сосудам и образование воспалительных узелков вокруг язвы.
Лейшманиомы (1—3, редко 8—10) локализуются чаще всего на лице и верхних конечностях.
Зоонозный кожный лейшманиоз (син.: II тип болезни Боровского, сельский, влажный кожный лейшманиоз, пендинская язва, Oriental Sore). Возбудитель — L. tropica major. Источником и резервуаром инфекции являются пустынные грызуны: мыши, песчанки, суслики. Человек заражается при укусе москитов, инфицированных при кровососании грызунов. Восприимчивость к заболеванию всеобщая, но в эндемичных районах большая часть населения болеет в детстве и становится невосприимчивой. В связи с этим максимальная заболеваемость выявляется среди детей и приезжих, возможны вспышки среди прибывших неиммунных контингентов.
Болезнь распространена в Иране, Афганистане, Пакистане, Саудовской Лравни, Йемене, в Северной и Западной Африке. В нашей стране случаи заболевания зоонозным лейшманиозом регистрируются в Турменистане и Узбекистане [Лысенко А. Я.].
Близок к нему по клинической картине так называемый суданский кожный лейшманиоз (сип.: египетский кожный лейшманиоз, модулярный кожный лейшманиоз). Лейшмапиомы также почти не изъязвляются, обычно они с годами превращаются в келлоидоподобные узлы. Возбудитель — L. nilotica; заболевание встречается в Египте, Судане, Кении, Сомали, Чаде, Ливии, Уганде.
Американские кожные лейшманиозы (син.: эспундия, Forest yaws, Pian bois, Baba brasiliana). Эта группа заболеваний — преимущественно зоонозные инфекции, вызываемые лейшманиями двух комплексов: 1) L. braziliensis, которые, кроме кожи, поражают также слизистые оболочки носа, рта, глотки, гортани, реже половых органов; 2) L. mexicana, поражающих только кожу.
Заболевания регистрируются почти во всех странах Южной Америки, обычно в сельской местности; болеют лица всех возрастов.
Висцеральные лейшманиозы (син.: детский лейшманиоз, внутренний лейшманиоз, Leishmaniosis visccralis, Kala-azar, Kala-ywar). Заболевания распространены в тропическом, субтропическом и частично умеренных поясах. Наиболее значительные очаги расположены В Китае, восточной части полуострова Индостан, Восточной Африке, странах Средиземноморья, Бразилии. В последние годы увеличилась заболеваемость в Индии, Бангладеш, Кении, Уганде, Эфиопии, Ираке, Франции. В нашей стране спорадические случаи заболевания регистрируются в Казахстане, Азербайджане, Грузии, в республиках Средней Азии [Лысенко А. Я.].
Болезнь характеризуется постепенным развитием перемежающейся лихорадки, которая иногда имеет два пика в течение суток, прогрессирующей спленогенатомегалией, увеличивающейся анемией и тромбацитопенией при сохранении аппетита. В ряде случаев наблюдается гипер- или гипопигментация. В поздних стадиях развивается кахексия и иногда пурпура. Смертельные исходы при отсутствии лечения наступают через несколько месяцев после появления первых симптомов. В тяжелых случаях смертность достигает 90% [Chance M. I.].
Различают три основные варианта болезни: 1) средиземноморско-среднеазиатский висцеральный лейшманиоз-зооноз, чаще поражающий детей и редко взрослых (1—2%); 2) индийский висцеральный лейшманиоз (кала-азар)— аптропоноз, поражающий преимущественно взрослых и редко детей (5—6%); 3) восточноафриканский висцеральный лейшманиоз — зооноз.
В Индии широко распространен посткалаазарный кожный лейшманоид: поражение кожи появляется через год или несколько лет после лечения висцеральной формы. В Судане лейшманиоз нередко сопровождается поражением слизистых оболочек, изредка кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфекционные болезни по В.Д.Белякову. Классификация зоонозов и сапронозов.
В. Д. Беляков и соавт. также разделяют все инфекционные болезни на 3 класса - антропонозы, зоонозы и сапронозы по основному экологическому признаку (резервуару возбудителя). Однако дальнейшее разделение болезней внутри каждого класса по единому принципу уже невозможно; выраженная экологическая специфика возбудителей лишает нас универсального критерия. При использовании в качестве такого критерия локализации возбудителя в организме хозяина (или механизма передачи) не удается классифицировать сапронозы.
Эта классификация зоонозов экологически условна, ибо ряд болезней в той или иной мере свойствен как диким, так и синантропным и домашним животным. Однако она имеет эпидемиологическое значение, ибо условия и риск заражения человека от разных животных различны, поскольку различны уровни и формы контактов человека с теми и другими. Соответственно роль тех или иных животных как источников возбудителей инфекций для человека неодинакова.
Эти группы характеризуются случайностью связей возбудителя с позвоночными хозяевами (среди почвенных, например, некоторые клостридии, грибы, среди водных - легионеллы, некоторые вибрионы). Разделение инфекций на почвенные и водные экологически условно: возбудители нередко способны к обитанию как в почве, так и в воде. Кроме того, населяя почву, микроорганизмы фактически живут в крохотных водоемах между ее частицами. Однако эпидемиологические различия этих инфекций здесь выражены гораздо четче, имея в виду специфические пути заражения человека.
Трудности классификации сапронозных инфекций обусловлены сложностью и слабой изученностью экологии возбудителей, неоднозначностью и непривычностью восприятия эпидемиологических закономерностей, а также новизной самой задачи.
Конкретное распределение тех или иных болезней может, естественно, вызвать возражения.
Отличительной чертой всех этих возбудителей является способность к автономному обитанию во внешней среде, связь с животными второстепенна или необязательна, а круг хозяев неопределенно широк и неспецифичен.
Современный этап развития эпидемиологии знаменуется постепенным освобождением от некоторых антропоцентристских и механистических представлений. Все более очевидно, что лежащие на поверхности эпидемические проявления большинства инфекционных болезней имеют глубокие экологические корни в природе.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

