Как берут пункцию на минингитовой инфекции
Обновлено: 22.04.2024
Если у пациента есть нарушение сознания и повышенная температура тела, в первую очередь следует исключить менингит. Максимально быстрое установление диагноза, и рано начатое лечение – вот главные факторы, позволяющие улучшить исход болезни.
Особое внимание надо обратить на две группы больных:
- С делирием любой этиологии;
- У которых выявлена долевая пневмококковая (крупозная) пневмония, и выявлены симптомы нарушения сознания.
Симптомы
Практически у всех пациентов имеется минимум 2 из типичных четырѐх симптомов:
- Лихорадка;
- Головная боль;
- Ригидность затылочных мышц;
- Нарушение сознания с оценкой менее 14 баллов по шкале Глазго.
Геморрагическая сыпь типична для менингококковой инфекции (редко – для пневмококковой, стафилококковой), локализуется на туловище, руках, ногах, попе. Сыпь на лице, а особенно мочке уха и конъюнктиве – неблагоприятный прогностический признак.

Диагностика
Лабораторные и инструментальные исследования:
- Общий анализ мочи;
- Общий анализ крови с лейкоцитарной формулой;
- Биохимические исследования: глюкоза плазмы, мочевина и креатинин крови, электролиты крови;
- Рентгенография грудной клетки;
- Тест на ВИЧ;
- ПЦР – диагностика;
- КТ или МРТ головного мозга.
По существующим правилам выполнение компьютерной томографии (или МРТ) головного мозга должно быть проведено перед люмбальной пункцией. Эти методы дают возможность исключить САК, гематомы, абсцессы и другие объемные образования, а также уточнить состояние базальных цистерн мозга. Т.е. выявить противопоказания к люмбальной пункции и уточнить диагноз. Но если КТ или магнитно-резонансную томографию нет возможности сделать в течение 1-2-х часов с момента поступления больного, то проведение люмбальной пункции не стоит откладывать на позже.
Анализ ликвора
Анализ ликвора (цереброспинальной жидкости) позволяет подтвердить диагноз менингита.
Таблица 1. Наиболее типичные изменения в ликворе у больных с менингитами
90-200 мм вод. ст.
Нормальное или иногда повышено
Лимфоциты, не более 5 в 1 мкл
Типично: 1000-10000 клеток в 1 мкл, преобладают нейтрофильные лейкоциты
20-200 клеток в 1 мкл., содержание лимфоцитов составляет 60-90% от общего числа клеток
20-400 клеток в 1 мкл., содержание лимфоцитов составляет 60-90% от общего числа клеток
Выявляется в 40-60% случаев
В пределах 1000 мг/л
выше 1000 мг/л но могут быть и нормальные показатели
Уровень глюкозы зависит от уровня глюкозы в крови
55-60% от концентрации глюкозы в сыворотке крови.
> 2 ммоль/л; Точнее: более 55-60% от концентрации глюкозы в сыворотке крови
не превышает 4,2 ммоль/л.
Методика выполнения люмбальной пункции
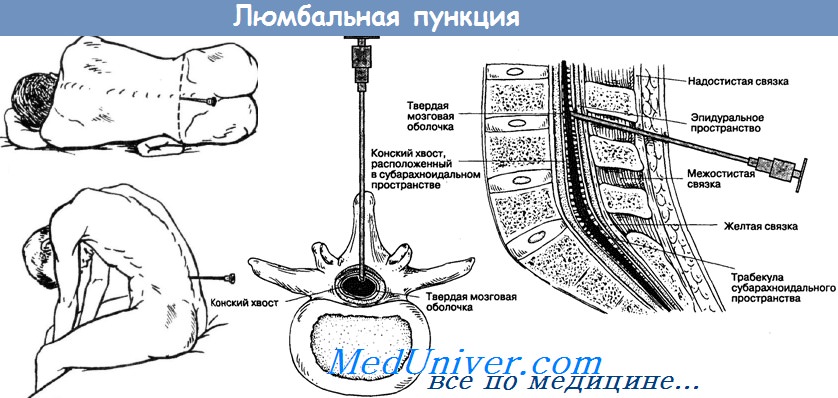
Люмбальная пункция должна быть выполнена (предпочтительно) до назначения человеку антибиотиков. Пункция может быть сделана в межпозвоночных промежутках L3-L4 (чаще всего), L2-L3, L4-L5, и L5-S1. Врачам нужно использовать иглы 20 и 22 G. Безопаснее выполнять пункцию, когда пациент лежит на боку. Если ликвор получить не удается, пункцию выполняют в положении сидя – выше ликворное давление, облегчается поиск анатомических ориентиров для места пункции.
Измерение ликворного давления нужно провести сразу после успешной пункции, и уже после этого забрать ликвор на лабораторные исследования. Ликворное давление измеряют, когда больной лежит на боку. В идеальном случае ликвор нужно забирать в 4 стерильные пробирки:
– для определения клеточного состава ликвора;
– для определения микрофлоры и ее чувствительности к антибиотикам;
– для определения содержания белка и глюкозы и других компонентов;
– для определения клеточного состава ликвора (для сравнения с первой пробиркой).
Чтобы избежать диагностических ошибок, лабораторные исследования должны проводиться без промедления.
Противопоказания к люмбальной пункции
- Люмбальную пункцию нельзя проводить при подозрении на внутричерепные объемные образования (абсцесс, опухоль, гематома).
- При появлении признаков вклинения – синдроме Кушинга (сочетание артериальной гипертонии и брадикардии), патологических зрачковых реакций.
- Тромбоцитопения (количество тромбоцитов < 50×109/л).
- Коагулопатия, в том числе и возникшая по причине приема медикаментов.
- Воспалительный процесс в области пункции.
Если получить ликвор не удалось (неудача в проведении, отказ пациента от пункции, или противопоказания к пункции), медикам следует назначить прием больным антибиотиков. При бактериальном менингите давление СМЖ в большинстве случаев выше нормы и существует вероятность развития дислокации мозга. Поэтому после люмбальной пункции за человеком нужно внимательно наблюдать (осмотр проводят минимум каждые 15-30 мин на протяжении первых 4 часов).
Если неврологический статус после пункции прогрессивно ухудшается, следует сразу начинать введение осмотических средств (маннитол, натрия хлорид 7,5%). Когда проводить повторные люмбальные пункции — врач решает индивидуально. Некоторые специалисты считают, что при крайне тяжелом течении менингита их надо выполнять каждый день. При благоприятном течении болезни, повторные люмбальные пункции можно не проводить.
Основные принципы ведения
Стараются нормализовать температуру тела, уменьшить головные боли, снизить напряженность больного. Для этих целей используют ненаркотические анальгетики, седативную терапию, средства, уменьшающие тошноту. Показания и проведение искусственной вентиляции легких – по тем же принципам, что для больных с ЧМТ.
В тяжелых случаях, из-за нарушенного сознания, рвоты, энтеральный прием пищи часто затруднен. В первые сутки, реже, в первые 2-е суток, для восполнения потерь жидкостей и электролитов применяют инфузию солевых растворов. Стараются обойтись минимально возможными объемами – 1,5-2,5 л в сутки. В то же время гипотония должна быть устранена без промедления. Не рекомендуется использовать растворы глюкозы (если нет гипогликемии), производные гидрооксиэтилкрахмала. При нестабильной гемодинамике медики применяют инфузию вазопрессоров. Лучше отдавать предпочтение норэпинефрину (Норадреналину) или фенилэфрину (Мезатону).
Гипонатриемия случается примерно у 30% больных с менингитом и может привести к усилению отека мозга. Она должна быть незмедленно устранена. Как только состояние пациента становится стабильным, переходят на энтеральное кормление питательными смесями. Любая возникающая гипергликемия должна быть быстро устранена. Судороги могут резко повысить внутричерепное давление. У большей части больных с тяжелым менингитом уровень внутричерепного давления повышен.
При менингитах повышение ВЧД часто вызвано не столько отеком мозга, сколько избыточной выработкой ликвора. Поэтому люмбальные пункции и введения фуросемида часто оказываются эффективными, когда речь идет о снижении ВЧД. Если указанными действиями не удается снизить ВЧД, может возникнуть церебральное вклинение, нужно использовать осмотерапию маннитолом или 3-7,5% раствором натрия хлорида. В основном ВЧД быстро нормализуется, когда проводится антибактериальное лечение. Если температура падает, сознание ясное, а очаговые неврологические симптомы не наблюдаются, то в проведении противоотечной терапии нет нужды.
Защита персонала и изоляция больного
Чтобы не допустить воздушно-капельного распространения инфекции, больных с менингококковой инфекцией или менингитом неизвестной этиологии, изолируют в течение первых 24 часов антибиотикотерапии. Заражение персонала может случиться во время интубации трахеи, проведения СЛР, проведении искусственной вентиляции легких. Нужно проявлять стандартные меры предосторожности.
Следует рассмотреть необходимость профилактического применения антибиотиков для персонала ОРИТ, если у пациента нашли менингококковый менингит. Вероятность заражения сохраняется в течение 24 ч после назначения антибиотиков. Шанс заразиться выше у сотрудников молодого возраста и лиц, которым более 60 лет.
Использовать любую из ниже приведенных схем:
1. Ципрофлоксацин в таблетках, 500 мг 2 р. в день в течение 2 суток;
2. Рифампицин в таблетках, 600 мг через 12 часов в течение 2 суток.
Острый бактериальный менингит
Сегодня используются современные методы диагностики и лечения, но летальность при бактериальных менингитах достигает примерно 20%. Следует промнить, что только спустя 24 часа изменения ликвора становятся характерными для гнойных менингитов. Поэтому при подозрении на менингит врачи сразу назначают человеку антибиотики.
Идентификация возбудителя
Идентификация вида возбудителя и установление его чувствительности к антибактериальным средствам, в большинстве случаев, происходит с большим опозданием – через 3-4 дня. В тех случаях, когда проводимая антибактериальная терапия дает ожидаемый эффект, и состояние больного становится лучше, после получения результатов чувствительности к антибиотикам, как правило, антибиотики не меняют. Если значительного улучшения состояния больного к моменту получения результатов бактериологического исследования не случилось, назначают максимально эффективный в отношении выделенного возбудителя антибактериальный препарат.
Дозы антибиотиков
Лечение бактериального менингита
Для облегчения правильного выбора эмпирической антибактериальной терапии, условно делят менингиты на больничные и внебольничные.
Внебольничные менингиты
При этой форме менингита заражение происходит вне стен больницы. У взрослых пациентов самыми частыми возбудителями острого бактериального внебольничного менингита являются: S.pneumoniae, N.meningitidis, Haemophilus influenzae.
У пациентов в возрасте от 20 лет менингококк редко вызывает менингит, потому что к этому возрасту большая часть людей имеет иммунитет к этому возбудителю. Заметим, что почти у 50 % пациентов с пневмококковым менингитом при рентгенологическом исследовании органов грудной клетки, обнаруживают пневмонию. В последние несколько лет отмечается рост метициллин-резистентных штаммов пневмококка, что потому в стартовую терапию добавили такое лекарство как ванкомицин.
Антибактериальную терапию врачи начинают в максимально ранние сроки с момента поступления человека в больницу, не дожидаясь результатов исследования ликвора. В качестве начального лечения рекомендуется:
- Возраст больного менее 50 лет – ванкомицин + цефотаксим (Клафоран) или цефтриаксон.
- Возраст больного более 50 лет – ванкомицин + цефотаксим (Клафоран) или цефтриаксон + ампициллин.
Больничные менингиты
Менингит может осложнить течение любого гнойного тяжелого заболевания (бактериальный эндокардит, сепсис, гнойный плеврит и т.д). Но чаще начинается у больных с ЧМТ, после нейрохирургических операций. Существуют критические дни его возникновения – это 2 и 6 сутки с момента травмы, вмешательства врачей. И именно в эти сроки нужно проводить диагностические люмбальные пункции, если есть подозрение на послеоперационный менингит.
Как правило, менингит появляется на фоне уже проводимой антибактериальной терапии. Часто выявляют таких возбудителей: S.epidermidis, S.aureus, P.aeruginosa Enterobacteriaceae. Если возбудитель не определен, человеку назначают ванкомицин + цефтазидим или цефепим. Если двое суток нет желаемого эффекта лечения, вместо цефтазидима или цефепима пациенту дают меропенем.
Выбор антибактериального средства в зависимости от возбудителя
Если удалось определить возбудителя, выбор оптимальной антибактериальной терапии становится проще – нужно ориентироваться по таблице, приведенной внизу.
Люмбальная пункция у детей. Исследование спинномозговой жидкости
Исследование спинномозговой жидкости (СМЖ) необходимо для подтверждения диагноза менингита, энцефалита и субарахноидального кровоизлияния, а также помогает в диагностике демиелинизирующих, дегенеративных, коллагенно-сосудистых заболеваний, выявлении опухолевых клеток в субарахноидальном пространстве. Подготовка пациента к люмбальной пункции имеет большое значение для успешного проведения исследования. Опытный помощник врача помогает пациенту принять нужное положение, а также удерживает и успокаивает его во время исследования. Пациент должен лежать на боку во время исследования, кожу тщательно очищают с помощью йода, спирта и обкладывают место пункции стерильными салфетками.
Врач должен быть в медицинском халате и перчатках. Ассистент сгибает шею и ноги пациента для увеличения межпозвонковых промежутков. Наилучшее место прокола при люмбальной пункции (ЛП) - промежуток LIII-LIV или LIV-LV — определяется при проведении воображаемой горизонтальной линии, соединяющей гребни подвздошных костей. Анестезию кожи и глубжележащих тканей выполняют с помощью инъекции местных анестетиков или накладывая на кожу за 30 мин до начала исследования специальный пластырь, содержащий местные анестетики — лидокаин и прилокаин (ЭМЛА). Для ЛП используют острую иглу со скошенным концом, калибром 22 G, длиной 2,5-5,0 см с мандреном. Иглу вводят в горизонтальной плоскости затем направляют несколько вверх. Мандрен часто удаляется, игла вводится медленно, чтобы не пропустить момент попадания иглы в cyбарахноидальное пространство.
Момент прохождения иглы через твердую мозговую оболочку и попадания в субарахноидальное пространство ощущается как провал. Давление спинномозговой жидкости можно определить манометром; в норме в положении лежа, в расслабленном состоянии оно составляет примерно 100 мм водн. ст. Когда пациент лежит на боку в согнутом положении, давление СМЖ варьирует от 60 до 180 мм водн. ст. Давление СМЖ наиболее часто повышается, если пациент кричит, не вступает в контакт с врачом и оказывает сопротивление во время ЛП. При измерении давления СМЖ максимально верный результат можно получить, если ребенок лежит в удобном положении, при этом голова и ноги разогнуты. У новорожденных пункция возможна в вертикальном положении, так как снижение вентиляции и нарушение перфузии, приводящие к остановке дыхания, в этой возрастной группе наиболее часто возникают в положении лежа.
Противопоказания люмбальной пункции включают:
1) повышение ВЧД, подозрение на объемное образование головного или спинного мозга,
2) симптомы начинающегося вклинения мозга у детей с предполагаемым менингитом,
3) крайне тяжелое состояние пациента (в редких случаях),
4) инфекционные поражения кожи в области люмбальной пункции,
5) тромбоцитопению.
В первом случае после люмбальной пункции возможно транстенториальное вклинение или вклинение миндалины мозжечка в большое затылочное отверстие. До проведения люмбальной пункции необходимо исследование глазного дна для исключения отека диска зрительного нерва.
Во втором случае выявляются такие симптомы, как децеребрационная ригидность или декортикационная поза, генерализованные тонические судороги, патологические изменения размера зрачка и реакции зрачка на свет, отсутствие окулоцефалической реакции и стойкая девиация глаз. Вклинение также сочетается с дыхательными нарушениями, включая гипервентиляцию, дыхание Чейна-Стокса, атактическое дыхание, апноэ и остановку дыхания. Этим детям требуются неотложная терапия, внутривенное введение антибиотиков (в соответствии с предполагаемым возбудителем) и транспортировка в палату интенсивной терапии; до стабилизации состояния и применения методов нейровизуализации ЛП противопоказана. ЛП — основная диагностическая процедура у детей с подозрением на бактериальный менингит в отсутствие признаков сепсиса и шока или симптомов вклинения мозга.
Поскольку состояние ребенка с нелеченным бактериальным менингитом может быстро ухудшаться, промедление с люмбальной пункцией и адекватной антибиотикотерапией до получения результатов КТ может негативно повлиять на прогноз (варьирующий от выздоровления до тяжелых осложнений и летального исхода).
В третьем случае, редкие ситуации, люмбальная пункция временно откладывается, если пациент находится в критическом состоянии, так как эта процедура может спровоцировать остановку сердца и дыхания. В этих случаях берут кровь для посева, назначают антибиотики и поддерживающую терапию. При стабилизации состояния ЛП возможна без вреда Для здоровья пациента.
В четвертом случае, если необходимо срочное исследование спинномозговой жидкости у пациента с инфекционным поражением кожи в месте люмбальной пункции, показана пункция Желудочков или большой цистерны опытным врачом.
В пятом случае тромбоцитопения со снижением содержания тромбоцитов менее 20x109/л может вызвать неконтролируемое кровотечение в субарахноидальное или субдуральное пространство.
В норме спинномозговая жидкость бесцветная, как вода. Мутная спинномозговая жидкость указывает на повышение уровня лейкоците или эритроцитов в ликворе. В норме содержание лейкоцитов в спинномозговой жидкости составляет 5 в 1 мкл, а у новорожденных может достигать 15/мкл. Полинуклеарные лейкоциты (нейтрофилы) у детей в СМЖ норме отсутствуют, их наличие всегда указывает на патологию, в то время как у новорожденных в норме их содержание может достигать 1-2 в 1 мкл. Выявление полинуклеарных клеток заставляет предположить патологический процесс. Повышение уровня полинуклеарных лейкоцитов характерно для бактериального менингита или для начальной стадии асептического менингита. Лимфоцитоз в СМЖ характерен для асептического, туберкулезного и грибкового менингита, демиелинизирующих заболеваний, опухолей головного и спинного мозга, аутоиммунных заболеваний и встречается при раздражении менингеальных оболочек химическими агентами (например, после миелографии, интратекального введения метотраксата).
Окраска по Граму необходима при подозрении на бактериальный менингит. Окраска на кислотоустойчивые бактерии (по методу Циля-Нельсена) показана при подозрении на туберкулезный или грибковый менингит. Проводится посев ликвора на соответствующие среды в зависимости от клинических данных и результатов исследования СМЖ.
В норме спинномозговая жидкость не содержит эритроцитов. Их наличие указывает на нарушение техники проведения люмбальной пункции (травма сосуда, так называемая путевая кровь) или субарахноидальное кровоизлияние. В случае примеси крови в СМЖ необходимо срочно центрифугировать ликвор. Светлая надосадочная жидкость указывает на травматичное проведение ЛП, а ксантохромная — на субарахноидальное кровоизлияние. Если в процессе проведения ЛП кровянистая СМЖ постепенно становится светлой, это указывает на то, что она содержит путевую кровь. Наличие выщелоченных эритроцитов не позволяет дифференцировать путевую кровь и субарахноидальное кровоизлияние. Причинами ксантохромии, кроме субарахноидального кровоизлияния, могут служить гипербилирубинемия, каротинемия и значительное повышение уровня белка в СМЖ.
В норме уровень белка в спинномозговой жидкости варьирует от 40-60 мг/дл у детей до 120 мг/дл у новорожденных. В норме уровень белка в спинномозговой жидкости снижается до нормальных значений, характерных для детей, к 3 мес. жизни. Повышение уровня белка возможно при многих заболеваниях, включая инфекции, аутоиммунные, сосудистые и дегенеративные заболевания, а также опухоли головного и спинного мозга. Примесь путевой крови в СМЖ приводит к повышению уровня белка примерно на 1 мг/дл на каждую 1000 эритроцитов в 1 мкл. Повышение уровня IgG в СМЖ, который в норме составляет примерно 10 % от содержания общего белка в ликворе, наблюдается при подостром склерозирующем панэнцефалите, постинфекционном энцефаломиелите и, в некоторых случаях, при рассеянном склерозе. При подозрении на рассеянный склероз показано исследование олигоклональных антител в ликворе.
Уровень глюкозы в спинномозговой жидкости составляет примерно 60 % от уровня глюкозы в крови у здорового ребенка. Для того чтобы избежать ошибок в интерпретации соотношения уровня глюкозы в крови и спинномозговой жидкости при подозрении на менингит, рекомендуется исследование уровня глюкозы в крови до ЛП, пока ребенок находится в относительно спокойном состоянии. Снижение уровня глюкозы в СМЖ выявлялось при диффузном поражении менингеальных оболочек, особенно при бактериальном и туберкулезном менингите. Кроме того, распространенные неопластические процессы с вовлечением менингеальных оболочек, субарахноидальное кровоизлияние, грибковый менингит и, в некоторых случаях, асептический менингит могут вызвать снижение уровня глюкозы в ликворе.
Возможно исследование спинномозговой жидкости для выявления специфических антигенов (например, реакция агглютинации), а также для исключения метаболических заболеваний (например, определение уровня лактата, аминокислот, эндолазы).
Видео техники люмбальной (спинномозговой) пункции
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ошибки и осложнения спинномозговой пункции. Противопоказания к люмбальной пункции
Для лабораторных исследований СМЖ удаляют медленно, под мандреном, в объеме 2—3 мл, а в некоторых случаях — до 5—8 мл. Если пункцию производят с терапевтической целью (при менингитах, при повышенном внутричерепном давлении), то объем удаляемой жидкости может быть увеличен до 30—40 мл. Однако при этом необходимо контролировать снижение ликворного давления, не допуская возникновения гипотензии.
Опасно допускать быстрое истечение жидкости в виде струи, как это бывает при патологически повышенном ликворном давлении. Также опасно производить извлечение СМЖ с помощью шприца. В обоих случаях возникает резкое снижение давления в подпаутинном пространстве спинного мозга. Это может в некоторых случаях привести к возникновению грозного осложнения — дислокации стволового отдела головного мозга с нарушением дыхания и сердечно-сосудистой деятельности.
По окончании люмбальной пункции иглу быстро извлекают, место прокола смазывают спиртовым раствором йода и закрывают кусочком стерильной ваты, смоченной коллодием. Больного перевозят в палату и укладывают в постель. В течение первых 2—3 ч после пункции больному рекомендуется лежать на животе без подушки. После этого он может поворачиваться и принимать пищу. Не разрешается приподниматься, садиться, а тем более вставать в течение последующих суток.
Безусловно, не рекомендуется производить поясничный прокол в амбулаторных условиях.
При люмбальной пункции могут встретиться технические затруднения и изредка — осложнения. Иногда игла на глубине 2—3 см упирается в кость. При этом надо ее слегка вывести, оставив острие в подкожной клетчатке, а затем, несколько изменив направление иглы, обратив острие немного кверху (к голове больного), вновь произвести прокол. Если это не помогает, то надо извлечь иглу и вновь ввести ее в том же или в другом межостном промежутке.

Естественно, что люмбальная пункция не показана и во всех тех случаях, когда клинически уже имеются проявления дислокации головного мозга, а локализация и характер патологического процесса неизвестны.
Относительными противопоказаниями к люмбальной пункции могут считаться выраженные явления атеросклероза сосудов головного мозга, сопровождающиеся значительным повышением артериального давления.
Менингит представляет собой серьезное, но относительно редкое заболевание. Его симптомы быстро развиваются, требуется срочная медицинская помощь. При менингите поражаются оболочки головного и спинного мозга.
Причины заболевания — бактерии и вирусы. Грибковый менингит являются редкой формой, им болеют только люди с ослабленным иммунитетом.
С бактериальным менингитом и сепсисом ежегодно сталкиваются тысячи детей и взрослых людей. Половина случаев болезни у детей до 5 лет, новорожденных и малышей ясельного возраста. Также в 2,5 раза больше чем взрослые рискуют заболеть молодые люди 15-19 лет.
Что вызывает менингит?
Болезнь почти всегда бывает вызвана бактериальной или вирусной инфекцией, которая началась в других частях тела, например, в ушах, придаточных пазухах носа или верхних дыхательных путях. Менее распространенные причины: грибковые инфекции, нарушения иммунной системы и лекарства.
Грибковый менингит
Этот вид заболевания бывает гораздо реже, чем две других инфекционных формы. Грибок, связанный с менингитом, у здоровых людей развивается редко. Однако при ослаблении иммунной системы, например, при СПИДе, эта форма болезни вероятна.
Диагностика и лечение менингита
Диагностировать состояние врачам позволяют симптомы менингита, а подтвердить диагноз помогает процедура, известная как спинномозговая пункция. Чтобы получить небольшой образец спинномозговой жидкости, в область спины вводится анестетик и между двумя костями в позвоночнике вставляется игла. Эта жидкость в нормальном состоянии прозрачная. Если она мутная и содержит гной, это признак менингита.
Конкретный тип менингита позволяет определить лабораторный анализ. Также берутся образцы крови и мочи, выделения из носа и ушей. Поскольку это заболевание может прогрессировать очень быстро, лечение начинается сразу, еще до того, как станут известны результаты анализов.
Бактериальная форма менингита особенно опасна и начать лечиться нужно быстро. Если вы подозреваете у себя это заболевание, обратитесь к врачу немедленно.
Для лечения основной инфекции внутривенно вводятся антибиотики. Для поддержки организма (пока он восстанавливается) используется оборудование жизнеобеспечения и внутривенные вливания. Для уменьшения отека также даются стероиды.
Если бактерии вошли в кровь, возникает гангрена. Пораженные ткани необходимо удалить. Если лечение начато достаточно рано, частичное восстановление достигается в пределах от 10 до 14 дней. Прежде чем пациент полностью восстановится, проходят недели и даже месяцы.
Если симптомы вирусного менингита достаточно серьезные, чтобы оправдать госпитализацию, он будет лечиться также, как бактериальный, пока не подтвердится диагноз. Сразу вводятся антибиотики и помогающие в восстановлении внутривенные жидкости.
Для большинства пациентов с вирусным менингитом лечения в стационаре не требуется. Они поправляются в течение 14 дней без необходимости лечения.
Если у вас грибковый менингит, применяются антигрибковые лекарства для борьбы с определенным типом грибковой инфекции. Лечение также включает питье большого количества жидкости, чтобы предотвратить обезвоживание, и прием лекарств для контроля боли и снижения температуры.
Читайте также:

