Как человек может заразиться малярийным плазмодием
Обновлено: 17.04.2024
Малярия относится к числу самых распространенных инфекций по всему миру. Особо восприимчивы к заболеванию дети до 5 лет и беременные женщины [1]. Заражение происходит через укус комара, который выполняет роль переносчика возбудителя – малярийных плазмодий. Наиболее опасной считается тропическая малярия, вызываемая паразитом Plasmodium falciparum.
Для заболевания характерны периодическое повышение температуры, увеличение печени и селезенки, снижение уровня гемоглобина. Первые симптомы обычно выражены слабо, поэтому инфекция чаще всего диагностируется на поздней стадии, когда уже развилось тяжелое поражение. В связи с этим борьба с малярией основана на своевременном выявлении и эффективном лечении инфекции. Для профилактики применяют инсектициды для уничтожения переносчиков и вакцины против возбудителей.
Как происходит заражение
Ученым, изучающим малярию, не сразу удалось выяснить, что это за болезнь, и как происходит инфицирование.
- трехдневная малярия (Plasmodium vivax);
- малярия овале (Plasmodium ovale);
- четырехдневная малярия (Plasmodium malaria);
- тропическая малярия (Plasmodium falciparum).
При тропической малярии, которую вызывает Plasmodium falciparum, зараженные эритроциты прилипают к внутренней оболочке кровеносных сосудов (эндотелию), что вызывает их закупорку и ишемию – нарушение работы или тяжелое повреждение тканей и органов из-за местного снижения кровообращения. Больше всего страдают головной мозг, легкие, почки и желудочно-кишечный тракт.
Симптомы малярии
Признаки проявляются в основном через 10-14 дней после заражения. В условиях умеренного климата или при сильном иммунитете латентный период (без клинического проявления) занимает от одного до трех месяцев.
Малярия может начинаться с общего недомогания – лихорадки, озноба, головной боли. Эти симптомы могут длиться несколько месяцев. По мере прогрессирования заболевания появляются боли в суставах, кровь в моче, желтуха, признаки ишемии (судороги, кома, кровоизлияния в глаза) и нарушения работы внутренних органов (почечная и печеночная недостаточность, нефрит, нефроз, увеличение печени и селезенки).
У детей наблюдаются одышка, бледность или синюшность кожи, возбуждение на фоне сниженной физической активности, бессонница или частые пробуждения, судороги.
Заражение плода приводит к самопроизвольному аборту, мертворождению, рождению детей со сниженным весом или с врожденной инфекцией.
Диагностика малярии
Главная задача при сборе анамнеза и первичном осмотре пациента – распознать признаки инфекции, установить риск заражения и его источник.
-
, в частности гематокрит (процент содержания эритроцитов в крови) и лейкоцитарная формула (позволяет установить наличие острой или хронической инфекции);
- световая микроскопия крови: толстый мазок для выявления плазмодий в эритроцитах и тонкий мазок для определения вида паразита;
- иммунологический анализ (экспресс-тест): работает по принципу выявления в крови особых белков – малярийных антигенов;
- серологический анализ выявляет антинуклеарные антитела к паразиту, что позволяет установить не только текущую, но и перенесенную инфекцию;
- метод полимеразной цепной реакции (ПЦР) применяется, если предыдущие анализы на малярию не подтвердили диагноз. Точность выявления инфекции с помощью ПЦР составляет 95%.
Лечение малярии
При подозрении на малярийную инфекцию терапию можно начать без подтверждения диагноза, если пациент проживает на территории с высоким риском заражения или вернулся из поездки в такую страну, а также в случае невозможности провести лабораторные исследования.
После подтверждения диагноза лечение направлено на прерывание жизненного цикла паразита в организме, предотвращение тяжелых осложнений у пациента и смертельного исхода. Конкретный терапевтический подход зависит от выявленного возбудителя и стадии инфекции, а также индивидуальных особенностей пациента (хронические или сопутствующие заболевания, состояние иммунитета, у женщин наличие беременности, отсутствие ответа на антималярийные препараты).
Для достижения максимального эффекта применяют комбинированную терапию. Основные лекарства от малярии включают производные артемизинина, хинин или его производное хлорхинин в сочетании с примахином. При четырехдневной малярии примахин не назначают из-за устойчивости ее возбудителя к этому препарату. Тяжелая тропическая малярия поддается лечению артесунатом, артеметером и хинином, а при их недоступности – хинидином для инъекций под контролем ЭКГ. Осложнения заболевания лечатся согласно общепринятым схемам.
Для предотвращения рецидивов и при чувствительности возбудителя пациенту после выписки назначают длительный прием примахина.
Профилактика малярии
На сегодняшний день существуют широкие возможности для путешествий, включая страны с повышенным риском заражения малярией. В поездки часто отправляются наиболее подверженные заболеванию категории людей: дети и беременные женщины. В связи с этим целесообразно обеспечить путешественникам консультацию у специалистов перед отъездом для повышения информированности населения.
- специальные защитные сетки от комаров на окнах, дверях и вокруг кровати;
- спреи на основе инсектицидов для обработки одежды, палаток, инвентаря;
- спреи на основе антимоскитных репеллентов непосредственно на открытых участках кожи;
- ношение специальной одежды с длинными рукавами и штанинами, особенно в часы активности комаров [2].
Перспективным направлением в борьбе против инфекции считается разработка прививки от малярии. Несмотря на то, что она не исключает риск заражения, ее применение значительно снижает заболеваемость. Вакцина RTS, S (Mosquirix) считается самой эффективной на сегодняшний день, сокращая вероятность заражения тропической малярией в среднем на 50% [3].
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия – инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
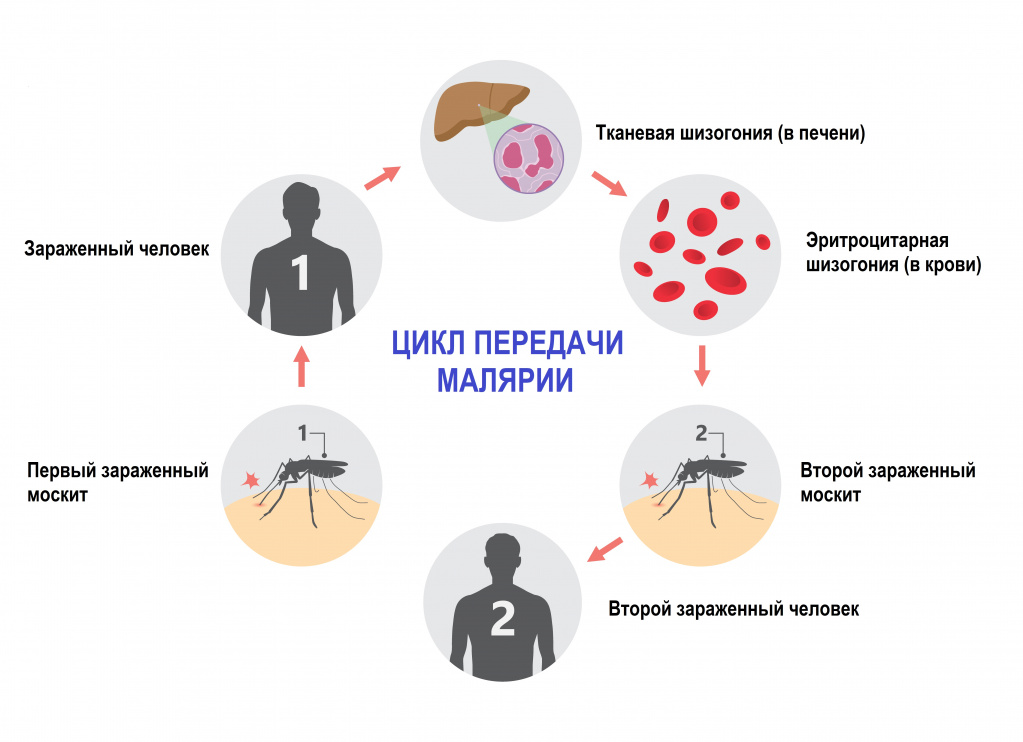
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь – при переливании крови;
- заражение через контаминированный медицинский инструментарий.
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
![]()
Ежегодно фиксируется 350—500 миллионов случаев заражения людей малярией, из них 1,3—3 миллиона заканчиваются смертью. 85—90 % случаев заражения приходится на районы Африки южнее Сахары, в подавляющем большинстве инфицируются дети в возрасте до 5 лет.
История
Есть предположение, что люди болеют малярией уже в течение 50 000 лет. Считается, что родиной малярии является Западная Африка (P. falciparum) и Центральная Африка (P. vivax). Молекулярно-генетические данные свидетельствуют, что предпаразитический предок плазмодия был свободноживущим простейшим, способным к фотосинтезу, который приспособился жить в кишечнике водных беспозвоночных. Также он мог жить в личинках первых кровососущих насекомых отряда Diptera, которые появились 150—200 миллионов лет назад, быстро приобретя возможность иметь двух хозяев. Древнейшие найденные окаменелости комаров с остатками малярийных паразитов имеют возраст 30 миллионов лет. С появлением человека развились малярийные паразиты, способные к смене хозяина между человеком и комарами рода Anopheles.
Выяснение причины заболевания
В начале XX века, до открытия антибиотиков, практиковалось умышленное заражение малярией пациентов, больных сифилисом. Малярия обеспечивала повышенную температуру тела, при которой сифилис если и не проходил полностью, то во всяком случае снижал свою активность и переходил в латентную стадию. Контролируя течение лихорадки с помощью хинина, врачи таким образом пытались минимизировать негативные эффекты сифилиса. Несмотря на то, что некоторые пациенты умирали, это считалось предпочтительнее неизбежной смерти от сифилитической инфекции.
Открытие покоящейся стадии паразита
Хотя стадии жизненного цикла паразита, проходящие в кровяном русле человека и в теле комара, были описаны ещё в конце XIX — начале XX века, только в 1980-е годы стало известно о существовании покоящейся стадии. Открытие этой формы паразита окончательно объяснило, как люди, вылечившиеся от малярии, могли вновь заболевать спустя годы после исчезновения клеток плазмодия из кровяного русла.
Ареал
Малярийные комары живут почти во всех климатических зонах, за исключением субарктического, арктического поясов и пустынь. В России они обитают на всей европейской территории страны и в Западной Сибири, кроме полярных и приполярных широт. В Восточной Сибири не обитают: зимы там слишком суровые, и комары не выживают.
Однако для того, чтобы существовал риск заражения малярией, требуются, помимо малярийных комаров, условия для быстрого размножения их и переноса малярийного плазмодия. Такие условия достигаются в тех районах, где не бывает низких температур, имеются болота и выпадает много осадков. Поэтому малярия шире всего распространена в экваториальной и субэкваториальной зонах.
Также к естественному ареалу малярии относят влажный субтропический пояс: так, в районе Сочи малярия в начале XX века была большой проблемой до принятия мер по осушению заболоченной местности, нефтеванию водоёмов и проведению других мероприятий, приведших в итоге к уничтожению мест размножения малярийных комаров в курортной зоне.
Этиология
Возбудители малярии — простейшие рода Plasmodium (плазмодии). Для человека патогенны четыре вида этого рода: P.vivax (англ.), P.ovale (англ.), P.malariae (англ.) и P.falciparum. В последние годы установлено, что малярию у человека в Юго-Восточной Азии вызывает также пятый вид — Plasmodium knowlesi. Человек заражается ими в момент инокуляции (впрыскивания) самкой малярийного комара одной из стадий жизненного цикла возбудителя (так называемых спорозоитов) в кровь или лимфатическую систему, которое происходит при кровососании.
Эритроцитарная, или клиническая стадия малярии начинается с прикрепления попавших в кровь мерозоитов к специфическим рецепторам на поверхности мембраны эритроцитов. Эти рецепторы, служащие мишенями для заражения, по-видимому, различны для разных видов малярийных плазмодиев.
Симптомы и диагностика
Симптомы малярии обычно следующие: лихорадка, ознобы, артралгия (боль в суставах), рвота, анемия, вызванная гемолизом, гемоглобинурия (выделение гемоглобина в моче) и конвульсии. Возможно также ощущение покалывания в коже, особенно в случае малярии, вызванной P. falciparum. Также могут наблюдаться спленомегалия (увеличенная селезенка), нестерпимая головная боль, ишемия головного мозга. Малярийная инфекция смертельно опасна. Особенно уязвимы дети и беременные женщины.
![]()
В настоящее время используются также быстрые диагностические тесты (RDT, Rapid Diagnostic Tests) с использованием иммунохимических наборов (более дорогие, но дающие результат через 5—15 минут и не требующие использования микроскопа) и тесты с помощью ПЦР (наиболее дорогие, но наиболее надежные)
Виды (формы) малярии
Симптоматика, течение и прогноз заболевания отчасти зависят от вида плазмодия, который является возбудителем данной формы болезни.
- Возбудитель тропической малярии — P. falciparum. Вызывает наиболее опасную форму, часто протекающую с осложнениями и имеющую высокую смертность. Эта же форма наиболее широко распространена (91 % всех случаев малярии в 2006 г.).
- Возбудитель четырехдневной малярии — Plasmodium malariae. Приступы происходят обычно через 72 часа.
- Возбудители трехдневной малярии и похожей на неё овале-малярии — соответственно, Plasmodium vivax и Plasmodium ovale. Приступы происходят через каждые 40—48 часов.
Эти формы малярии различаются также по длительности инкубационного периода, продолжительности разных стадий жизненного цикла плазмодиев, симптоматике и течению.
Противомалярийный иммунитет
Иммунный ответ против малярийной инфекции развивается медленно. Он характеризуется малой эффективностью и практически не защищает от повторного инфицирования. Приобретённый иммунитет развивается после нескольких заболеваний малярией за несколько лет. Этот иммунитет специфичен к стадии заболевания, к виду и даже к конкретному штамму малярийного плазмодия. Но клинические проявления и симптомы уменьшаются с развитием специфического противомалярийного иммунитета.
Среди возможных объяснений такого слабого иммунного ответа называют нахождение малярийного плазмодия в клетках на протяжении большей части его жизненного цикла, общее угнетение иммунной системы, присутствие антигенов, которые не опознаются T-клетками, подавление пролиферации B-клеток, значительный полиморфизм малярийного плазмодия и быстрая смена потенциальных антигенов на его поверхности.
Лечение
Самым распространенным медикаментом для лечения малярии сегодня, как и раньше, является хинин. На некоторое время он был заменен хлорохином, но ныне снова приобрел популярность. Причиной этому стало появление в Азии и затем распространение по Африке и другим частям света Plasmodium falciparum с мутацией устойчивости к хлорохину.
Также существует несколько других веществ, которые используются для лечения и иногда для профилактики малярии. Многие из них могут использоваться для обеих целей. Их использование зависит преимущественно от устойчивости к ним паразитов в области, где используется тот или другой препарат.
Основные антималярийные препараты Препарат Англ. название Профилактика Лечение Примечания Артеметер-люмефантрин Artemether-lumefantrine - + коммерческое название Коартем Артезунат-амодиахин Artesunate-amodiaquine + - Атовакуон-прогуанил Atovaquone-proguanil + + коммерческое название Маларон Хинин Quinine - + Хлорохин Chloroquine + + после появления резистентности использование ограничено коммерческое название Делагил Котрифазид Cotrifazid + + Доксициклин Doxycycline + + Мефлохин Mefloquine + + коммерческое название Лариам Прогуанил Proguanil - + Примахин Primaquine + - Сульфадоксин-пириметамин Sulfadoxine-pyrimethamine + + коммерческое название Фансидар Экстракты растения Artemisia annua (Полынь однолетняя), которые содержат вещество артемизинин и его синтетические аналоги, имеют высокую эффективность, но их производство дорого. В настоящее время (2006) изучаются клинические эффекты и возможность производства новых препаратов на основе артемизинина. Другая работа команды французских и южноафриканских исследователей разработала группу новых препаратов, известных как G25 и TE3, успешно испытанных на приматах.
Профилактика
Методы, которые используются для предотвращения распространения болезни или для защиты в областях, эндемичных для малярии, включают профилактические лекарственные средства, уничтожение комаров и средства для предотвращения укусов комаров. В настоящий момент нет вакцины против малярии, но ведутся активные исследования для её создания.
![]()
Разработка вакцины
Ведутся разработки и начаты клинические испытания вакцин от малярии.
В марте 2013 года, после серии неудачных экспериментов, ученые из США успешно испытали на мышах быстродействующее средство против малярии, новый препарат готовят к испытанию на людях.
Малярия всегда была и остается одной из опаснейших болезней человека. К известным личностям, которые умерли от малярии, принадлежат: Александр Македонский, Аларих (король вестготов), Чингисхан, святой Августин, как минимум 5 римских пап, итальянский поэт Данте, император Священной Римской империи Карл V, Христофор Колумб, Оливер Кромвель, Микеланджело Меризи Караваджо, лорд Байрон и многие другие.
![Малярия: что это, симптомы, лечение, профилактика]()
Заболеть малярией можно в любом возрасте. Отсутствие эффективной вакцины влечет высокие риски заражения людей, посещающих экзотические страны. Знать, как проявляет себя болезнь, важно по причине высокой летальности и опасности осложнений.
Описание болезни
Малярия представляет собой смертельно опасное заболевание инфекционного происхождения. Другое название – болотная лихорадка.
Возбудителем выступает паразит плазмодий, который попадает в кровь человека через укус комара рода анофелес – носителя инфекции. Патоген способен разрушать красные кровяные тельца, а при размножении поражать все больше эритроцитов.
Болезнь распространена во Вьетнаме, Индии, Бразилии, на о. Шри-Ланка, в Колумбии и некоторых африканских странах.
Скрытый период малярии составляет от восьми до 25 суток, может удлиняться до нескольких месяцев.
Основные пути заражения:
укус самки малярийного комара;
в процессе родов от больной женщины к младенцу;
во время переливания крови от человека, зараженного малярией;
при уколе шприцем, использованным носителем болезни.
Малярия может быть:
тропической. Самый распространенный и опасный вид;
четырехдневной, когда приступ возобновляется через четверо суток;
трехдневной, при которой приступы происходят чаще.
Если человек перенес заболевание и выздоровел, то иммунитет может выработаться только через год или после многоразового перенесения болезни. Иммунная защита не имеет высокой эффективности, так как активна только против отдельных видов паразитов, однако проявления болезни уже не будут столь выраженными.
Как проявляется малярия
Симптомы малярии могут проявиться как через неделю, так и через месяц. Зараженный жалуется на:
Сначала симптоматика выражается слабо, но со временем состояние ухудшается.
Главный признак малярии – это цикличность симптомов. Фаза обострения длится от шести до десяти часов, затем состояние улучшается на период от двух до пяти часов. При снижении остроты симптомов человек глубоко спит.Через два-три дня снова начинается обострение.
Заподозрить болезнь можно также при:
ломоте в суставных соединениях;
увеличении селезенки и печени;
приступах тошноты и рвоты;
сбоях сердечной деятельности.
Первые признаки малярии – повод для безотлагательного обращения к врачу, болезнь не лечится дома, так как возможен летальный исход.
Почему малярия опасна
Малярия угрожает жизни потому что затрагивает разные органы и способна вызвать:
паразитарное поражение организма;
острое нарушение всех функций почек;
накопление жидкости в мозге (его отек);
малярийную кому с последующей гибелью.
Как будет развиваться заболевание предопределяет тип возбудителя. Дети до 5 лет переносят болезнь тяжелее более старших пациентов.
Обследования при малярии
Для постановки диагноза в инфекционном отделении:
опрашивают на предмет жалоб;
берут кровь на общий и биохимический анализ;
исследуют мазки на предмет присутствия паразитов. Для этого исследуют кровь из вены и пальца;
берут мочу на общий анализ.
Как правило, первый анализ не подтверждает болезнь, поэтому через несколько часов производят повторный забор крови.
При малярии обнаружатся следующие изменения в составе крови:
снижение уровня гемоглобина и уровня эритроцитов;
повышение концентрации лейкоцитов и тромбоцитов;
показатель цвета может быть снижен или находиться в пределах нормы.
Моча будет содержать гемоглобин, кровяные сгустки и эритроциты. Биохимия крови покажет повышение билирубина, АЛТ и АСТ, альбумина.
Врач ставит диагноз исходя из информации о пребывании человека в регионах распространения болотной лихорадки, по характерным симптомам, а также опираясь на результаты лабораторных анализов.
Как лечат малярию
Лечение проходит только в стационарных условиях. Основные направления терапии:
применение специальных лекарств, активных против возбудителя;
замедление прогрессирования болезни;
Медикаменты назначает врач исходя из разновидности болезни, ее течения, имеющейся устойчивости. Основные группы лекарств:
защищающие эритроциты от плазмодиев: Хинин, Хлорохин, Гидроксихлорохин, Примахин, Мефлохин;
терпенлактоны и гидроксинафтохиноны в качестве резервных.
Больной малярией нуждается в постоянном уходе, во время озноба его укрывают, а во время жара раскрывают. Головную боль облегчают прикладыванием холода ко лбу. После обильного потоотделения обязательна смена белья. Чтобы малярия не распространялась, палата должна быть защищена от доступа комаров. Осложнения и ухудшение состояния – основание для перевода больного в реанимацию.
Требуется соблюдение диеты с повышенным употреблением жидкости в виде морсов, отваров и соков. В рацион рекомендуется включить яйца, нежирное мясо или рыбу, протертые каши, кефир, мед.
Профилактические меры
Чтобы не заразиться малярией, лица, которые выезжают в местность с неблагоприятной эпидемиологической обстановкой, должны принимать специальные препараты:
Хлорохин. Взрослые – за 14 дней до отправления, по 300 мг один раз в неделю. Продолжать прием необходимо еще 4-6 недель после возвращения. Детям назначают из расчета 5 мг на 1 кг веса в неделю, курс приема аналогичен взрослым;
Мефлохин. Взрослые – за 7 дней до отъезда и еще четыре недели после возвращения. Дозировка – 250 мг один раз в неделю. У детей дозировка зависит от веса: от 15 до 19 кг – 0,25 таблетки, от 20 до 30 кг – 0,5 таблетки, от 31 до 45 кг – 0,75 таблетки, более 45 кг – 1 штука.
Если имеются противопоказания к приему специальных препаратов, то можно принимать Доксицилин в дозировке 100 мг. Достаточно одного приема в сутки за один-два дня до отъезда и в течение месяца после возвращения.
Следует избегать комариных укусов, использовать средства защиты – кремы, аэрозоли, антимоскитные сетки.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Возрастные ограничения 18+
Читайте также:





