Как долго могут сохраняться боли после опоясывающего лишая
Обновлено: 19.04.2024
Клиника опоясывающего герпеса. Боль при опоясывающем герпесе
Заболевание чаще начинается после короткого (2-4 дня) продромального периода и только у небольшого числа больных остро без предшествующей продромы. Выражены симптомы общей интоксикации, познабливание или озноб, головная боль, слабость, недомогание, снижение аппетита, нарушение сна.
По различным данным, у 65-90% больных отмечается субфебрильная, реже фебрильная лихорадка неправильного типа, достигающая 39°С.
Лихорадка наблюдается, как правило, в первые дни заболевания и продолжается в среднем 7-10 дней и только у небольшого числа больных может быть до 2 недель. В ряде случаев, соответственно локализации процесса, отмечается увеличение регионарных лимфатических узлов. Наиболее часты поражения кожи в зоне иннервации I ветви тройничного нерва (по нашим наблюдениям у 32%) и грудных сегментов (27%).
Они могут наблюдаться и в других зонах, включая поясничные и крестцовые сегменты, а также могут быть изолированные поражения ушной раковины (аурикулярный герпес). Чаще всего высыпаниям предшествует боль или зуд в пораженных сегментах, и только изредка высыпания появляются одновременно с болью или даже предшествует ей. В отдельных случаях боль присоединяется позже, в период угасания островоспалительных изменений в коже.
Распространенность герпетических высыпаний может быть различной: от нескольких пузырьков или небольшой группы их (обычно в пределах 2-3 сегментов), нескольких групп или множества единичных, иногда сливных пузырьков; до диффузного распространения на область 4 сегментов и более. В отдельных случаях, обычно у гематологических больных, наблюдается поражение всего кожного покрова.

Опоясывающий герпес шеи и плеча
У больных с локализованными формами иногда отмечается разброс отдельных элементов сыпи за пределы основного очага поражения. Период высыпания у большинства больных продолжается от 2 до 5-6 дней, затягиваясь порой до 2-3 недель. Содержимое герпетических пузырьков в первые 1-3 дня после их появления серозное, затем становится мутным и в небольшом числе наблюдений геморрагическим.
Болевой синдром у большинства больных возникает за несколько дней до высыпаний. В этот период диагностика заболевания затруднена. Боли могут быть жгучими, режущими, колющими, дергающими, ноющими, опоясывающего характера. Особенно они выражены при ганглионитах гассерова узла и при множественных поражениях межпозвоночных узлов. Боль распространяется в пределах пораженных сегментов, но интенсивнее всего выражена на участках кожи, где впоследствии появляются высыпания.
Боли чаще постоянные, иногда приступообразные. Они сочетаются с гиперестезиями и парестезиями. Движения, прикосновения одежды обостряют боль, тепло уменьшает, а холод усиливает ее. В ряде случаев болезненные ощущения распространяются на противоположную сторону, захватывая сегменты, симметричные пораженным, но лишенные герпетических высыпаний. Столь значительная иррадиация боли объясняется, вероятно, не только поражением клеток задних рогов спинного мозга, но и вовлечением в процесс пограничных симпатических ганглиев.
Выраженность болевого синдрома, его длительность и иррадиация не всегда соответствуют кожным проявлениям болезни. Иногда при минимальных высыпаниях наблюдаются жгучая, резкая, длительная боль и, наоборот, боль может быть слабо выражены при обширных высыпаниях. Только у 1/3 больных боль постепенно уменьшается по мере регресса кожных высыпаний и совершенно проходит после их исчезновения. У 2/3 больных болевой синдром сохраняется довольно длительное время после полной инволюции кожных высыпаний. Иногда опоясывающий герпес может протекать без болевого синдрома. Подобная форма в последнее время чаще стала встречаться в повседневной практике.
Нарушения поверхностной чувствительности отмечаются в зоне пораженных сегментов и в меньшей степени в пределах 1-2 соседних Чувствительность восстанавливается после инволюции герпетических высыпаний только у половины больных, а у другой части еще в течение нескольких недель и даже месяцев остаются зоны гиперестезии или гипостезии. У некоторых больных в местах поражения отмечается зуд, который появляется одновременно с герпетическими высыпаниями либо, что наблюдается реже, вместе с болевым синдромом и еще реже в период инволюции кожных высыпаний.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
На сервисе СпросиВрача доступна консультация невролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Если боли в области высыпаний, то это неврологические боли противосудорожные препараты нужно подбирать, увеличивать дозу менять препарат. Габапентин , прегабалин, лекарство рецептурные доза подбирается, для того чтобы обезболить возможно придется начинать с таблетки увеличивать дозу

А возможно у вас боли не неврологического характера, Возможно у вас обострение проблем со спиной у мамы, вам нужно посетить грамотного неврологу чтобы он пощупал где болит. Объясните пожалуйста как у мамы болит какого характера боли? При надавливании на ткани где болит усиливается ли боль? Именно там где высыпало сейчас болит? Насколько сильные какого характера стреляющие тянущие ноющие, Проходит ли вообще?
Наталья, боли именно неврологического характера и болит там, где были высыпания. У невролога были - прописал витамины и прегабалин, . Боли длятся второй год, и последнее время усилились. Место, где были высыпания болит постоянно - больно дотрагиваться. Недавно был рецидив высыпания, две недели как прошло - гасили ацикловиром (полный курс). . Найти грамотного невролога сложно . как отличить.

Наталья, дозу прегабалина увеличивали - боль НЕ снижает, действует оглушающе, начинает плохо себя чувствовать. с трудом говорить и . вообще. Что кроме прегабалина ничего нет?

Гепабантин, лидокаиновые пластыри- версатис, их с осторожностью, если есть аритмия Лидокаин очень опасен. Из самых сильных обезболивающих Кетанов или Кеторол. нестероидные противовоспалительные не стоит, не сработают


Регина, три упаковки съела и теперь отказывается - значительное ухудшение самочувствия без снижения боли . Другие варианты есть?

Попробуйте флуоксетин 20 мг утром 2 недели, затем 20 мг 2 рд; этот препарат используют для лечения хронической невропатической боли, но с другим механизмом действия нежели прегабалин

Регина, флуоксетин - антидепрессант (прочитал) его без рецепта дадут? . И можно ли сочетать прегабалин и флуоксетин?



Это хорошо. Я рекомендую лидокаиновые пластины ( версатис). Прикрепляете к болезненной зоне ежедневно ( хватает примерно на 12 часов). Одновременно можно 3 пластины. На неповрежденную кожу! Использовать можно в течение многих лет. Эффкт быстрый. + трициклицеский антидепрессант( амитриптилин 12,5 мг на ночь, затем повышаете дозу 1р в неделю по 12.5 до эффекта, но не более 100 мг в сутки) Препарат принимать не менее 6 мес с постепенной отменой. Эффект через 4 нед. Надо набраться терпения. Но совместно с версатисом все будет хорошо.

Из антиконвульсантов карбамазепин 200 мг 2рд пролонгированного действия, габапентин или прегабалин(доза от 150 до 600. У Вас маленькая была). Такая схема назначается в тяжелых случаях- антидепрессант+антиконвульсант+версатис. У Вас было изначально неверное лечение, тк прегабалин один не назначают при межреберной постгерпетической невралгии.

Флуоксетин из группы сиозс не используют. Сначала амитриптилин пробуют, а уже потом венлафаксин или дулоксетин.

Здравствуйте. Габапентин Вам не помогает или Прегабалин. Обычно назначают антиконвульсанты - Карбамазепин, габапентин, Прегабалин. Если не помогают то к антиконвульсанту добавляют Амитриптилин.

Здравствуйте. В какой дозе принимали прегабалин? В таких случаях к лечению добавляют обязательно карбамазепин и амитриптиллин. Препараты рецептурные
Спасибо всем, почему врачи не выписывали карбамазепин и амитриптилин - загадка . будем пытаться получить рецепт .
Боль при опоясывающем лишае. Боль при невралгии тройничного нерва
а) Некоторые клинические нарушения болевых и других соматических ощущений. Гипералгезия. Иногда нервный болевой путь становится чересчур возбудимым; это ведет к гипералгезии, что означает повышенную чувствительность к боли. Причиной гипералгезии могут быть: (1) чрезмерная чувствительность самих болевых рецепторов, называемая первичной гипералгезией; (2) облегчение сенсорного проведения, или вторичная гипералгезия.
Примером первичной гипералгезии является повышенная чувствительность обожженной на солнце кожи, возникающая в результате сенситизации кожных болевых рецепторов продуктами тканевого местного ожога, среди которых находятся, вероятно, гистамин, простагландины и др. Вторичная гипералгезия часто является результатом поражений спинного мозга или таламуса.
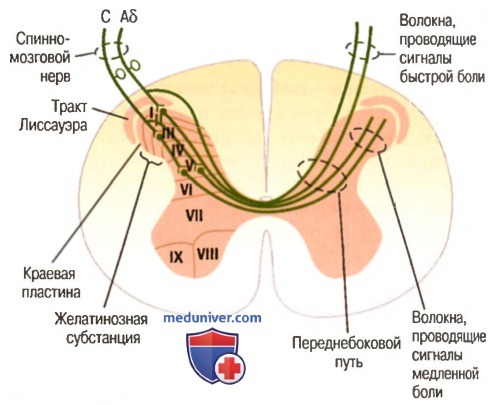
Передача сигналов быстрой (острой) и медленной (хронической) боли в спинной мозг и через него в головной мозг
б) Опоясывающий лишай. Иногда вирус герпеса инфицирует ганглий заднего корешка. Это вызывает сильную боль в сегменте тела, соответствующем иннервируемому этим ганглием дерматому; таким образом, боль имеет сегментарный характер и наполовину опоясывает тело. Болезнь называют опоясывающим лишаем (herpes zoster) из-за кожной сыпи, которая часто возникает при этом.
Причиной боли, вероятно, является инфицирование вирусом нервных клеток ганглия заднего корешка. Кроме того, вирус переносится аксонным транспортом по периферическим волокнам наружу к месту болевых окончаний в коже. Здесь вирус вызывает появление сыпи, которая в виде пузырьков существует несколько дней. Затем в течение нескольких дней пузырьки покрываются коркой. Все это происходит в пределах дерматома, иннервируемого инфицированным задним корешком.
в) Невралгия тройничного нерва. У некоторых людей иногда возникает стреляющая боль в одной половине лица — в области распределения чувствительных волокон V или IX пар черепных нервов (или в части этой области). Этот феномен называют невралгией тройничного нерва, или невралгией языкоглоточного нерва. Боль ощущается как внезапные электрические удары и может длиться несколько секунд или быть почти непрерывной.
Часто ее возникновение связано с наличием чрезвычайно чувствительных, запускающих болевую реакцию зон на поверхности лица, во рту или в глотке, причем почти всегда запуск осуществляется механорецептивным, а не болевым стимулом. Например, проглатывание куска пищи, когда он касается миндалины, может вызвать сильную стреляющую боль в области иннервации нижнечелюстной части V пары черепного нерва.
Боль при невралгии тройничного нерва обычно можно блокировать путем хирургической перерезки периферического нерва, идущего от гиперчувствительной зоны. Сенсорную часть V пары черепного нерва перерезают сразу внутри черепа, где моторные и сенсорные корешки отделяются друг от друга, поэтому двигательные волокна, необходимые для многих движений челюсти, можно сохранить, разрушив только сенсорные элементы.
Эта операция ведет к потере чувствительности лица на стороне перерезки нерва, что само по себе весьма неприятно. Более того, иногда операция безуспешна, указывая на то, что вызывающее боль поражение затрагивает, возможно, чувствительное ядро мозгового ствола, а не периферические нервы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

15 декабря 2018 года к дежурному врачу-терапевту городской поликлиники Рязани обратилась женщина 43 лет с жалобами на сильные боли в области спины, беспокоящие её второй день.
Жалобы
Болезненные ощущения в спине отдавали в грудную клетку справа. Также пациентка жаловалась на общую слабость,головную боль и потливость.
Анамнез
Заболела накануне вечером, когда отметила появление болей в области спины и грудной клетки справа жгучего характера. 15 декабря была осмотрена терапевтом: кожные покровы чистые; пальпация грудного отдела позвоночника болезненная; температура тела 36,6°C; катаральных явления нет. Тоны сердца ясные, ритмичные. Артериальное давление 120/80 мм рт.ст. ЧСС 78 в минуту. Дыхание в лёгких везикулярное, хрипов нет. Поставлен диагноз "дорсопатия грудного отдела позвоночника". Назначено противовоспалительное лечение, рекомендована консультация невролога, врача-физотерапевта и лфк, явка к участковому врачу. Выдан больничный лист. Вечером 17 декабря пациентка отметила появление пузырьков в подлопаточной области с сильным зудом и болью, температура повысилась до 38,7°C. Утром, обратившись в регистратуру, попала на приём к инфекционисту.
В анамнезе перенесла ветряную оспу в 12 лет. На данный момент в семье все здоровы. Работает инженером на заводе. Две недели назад на ногах перенесла ОРВИ, лечилась самостоятельно. Отмечает переохлаждение пять дней назад по дороге с работы домой.
Обследование
На приёме у инфекциониста жаловалась на слабость, головную боль, повышение температуры тела, высыпания на спине и груди с сильной жгучей болью. Во время осмотра кожные покровы влажные, с пузырьковыми высыпаниями в подлопаточной области справа, переходом на правую молочную железу, отёком и гиперемией (покраснением). Температура тела 37,5°C. Дыхание в лёгких везикулярное, хрипов нет. ЧДД 20 в минут. Тоны сердца ясные, ритм правильный. Артериальное давление 120/80 мм рт.ст. ЧСС 88 в минуту. Живот мягкий, безболезненный. Стул и мочеиспускание в норме.
Назначены обследования: ⠀•⠀Развёрнутый общий клинический анализ крови: лейкоцитоз — повышение уровня лейкоцитов до 13,5*10^9/литре; СОЭ 20 мм/ч; лимфоцитоз — повышенный уровень лимфоцитов в крови; гемоглобин 125 г/л. ⠀•⠀Общий анализ мочи: лейкоциты 2-3; белок 0; плоский эпителий 1-2; плотность 1022. ⠀•⠀Анализы на сифилис, антитела к ВИЧ и гепатитам В и С: отрицательные.
Диагноз
Лечение
Назначено медикаментозное лечение: 1. Противовирусное средство "Циклоферон" 0,25 г 10 инъекций внутримышечно через день. 2. Витамины группы В "Комбилипен" 2,0 мл 10 инъекций внутримышечно в течение 10 дней. 3. Обезболивающее "Кеторол" по одной таблетке 2-3 раза в день. 4. Обработка высыпаний раствором фукорцина два раза в день до подсушивания всех высыпаний.
На фоне проводимой терапии после первых трёх инъекций регрессировала большая часть высыпаний, боли уменьшились, температура нормализовалась. После семи инъекций высыпания исчезли полностью, но сохранялись боли по ходу высыпаний, поэтому к лечению был добавлен "Конвалис" по схеме. Данный препарат убрал симптомы нейропатии и дал положительный результат.
Лечение длилось 30 дней до полного клинического выздоровления пациентки. На месте высыпаний осталась пигментация, боли не беспокоили. Общий анализ крови нормализовался.
Заключение
Данный случай показывает, под какими клиническими масками может начинаться такое заболевание, как опоясывающий лишай. Неоспоримую роль в генезе заболевания играют снижение иммунитета на фоне банальной для многих людей простуды и переохлаждения. Заметно повышение заболеваемости в осенне-зимний период. Необходимо проводить грамотную дифференциальную диагностику с другими заболеваниями.
Читайте также:

