Как и чем вылечить шанкр
Обновлено: 19.04.2024
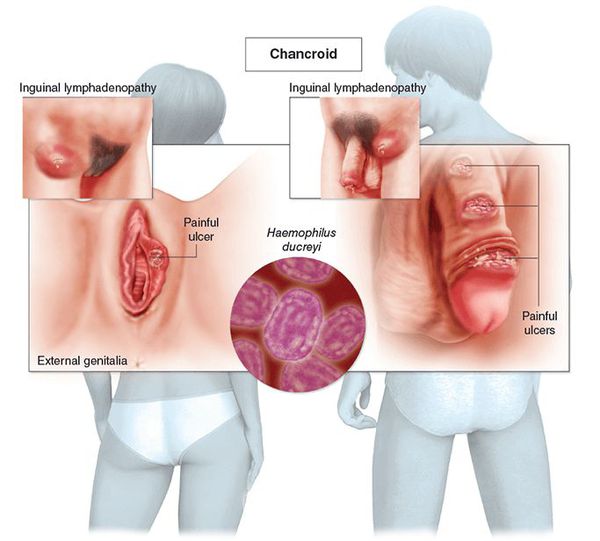
Мягкий шанкр (шанкроид) — половая инфекция с острым течением. При этой болезни на коже и слизистых оболочках половых органов появляются язвы. Этим мягкий шанкр похож на сифилитический, но по другим признакам есть существенные различия. Подробно о шанкроиде, его особенностях, о том, как его диагностируют и лечат — в нашем материале.
Что такое мягкий шанкр?
Мягкий шанкр или шанкроид — болезнь, которая почти всегда передаётся половым путём. На половых органах и других участках тела образуются многочисленные язвы, воспаляются регионарные лимфатические узлы. Возбудитель шанкроида — стрептобацилла Петерсена — Дюкрея. Эти бактерии имеют палочкообразную форму, быстро формируют колонии, до нескольких часов остаются жизнеспособными в слизистых и гнойных выделениях, в крови.
Заболевание наиболее распространено в регионах с жарким климатом, но также встречается на территории Европы и России.
Мягкий шанкр отличается от сифилитического. Язвы при шанкроиде болезненные, а при сифилисе обычно болезненности нет. Края мягких шанкров — неуплотнённые (за что болезнь и получила свое название — мягкий шанкр), язвы образуют гнойный выпот. У сифилитических шанкров края твёрдые, а выделения отсутствуют.
Пути передачи
Чаще всего заражение происходит при половых контактах, когда выделения, содержащие стрептобациллы, попадают на кожу или слизистые. Заразиться можно во время вагинального, орального или анального секса. Использование презерватива уменьшает риск заражения, но не исключает его полностью. Если на коже или слизистой есть микротравмы, вероятность заражения намного возрастает.
Хоть это и маловероятно, но заразиться шанкроидом можно и контактно-бытовым путём — при использовании общего белья, полотенец, предметов гигиены, при тактильных контактах. Заражение может быть вторичным, если больной переносит возбудителей болезни на здоровые участки после того, как трогал поражённые области. Дети могут заражаться в случае контакта с больными, бытовым путём, но вероятность этого мала. При беременности шанкроид опасен преждевременными или осложнёнными родами.
Риск заражения увеличивается под влиянием следующих факторов:
- случайные половые связи;
- отказ от использования презервативов;
- воспаления или травмы кожи;
- наличие других венерических болезней.
При заражении стрептобациллы проникают в подкожный или подслизистый слой. Они быстро формируют микроколонии. Иммунный ответ оказывается неэффективным: лимфоциты и макрофаги окружают стрептобациллы, но не могут уничтожить их. На поражённом участке сначала начинается воспаление, потом образуется гранулематозный инфильтрат (в тканях скапливается жидкость, которая содержит частицы крови, лимфы, патогенов) и формируется пустула. Позже она превращается в язву.
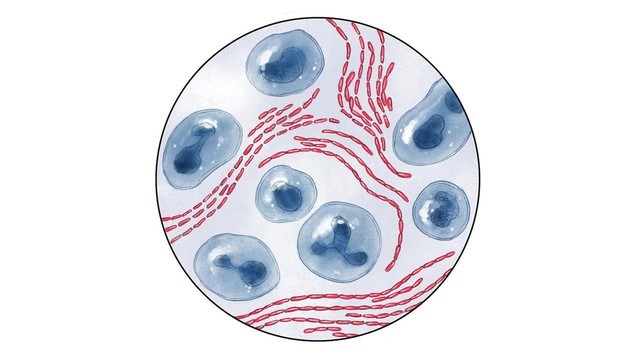
Рисунок 1. Возбудитель шанкроида — стрептобацилла Петерсена — Дюкрея. Источник: cdn.std.uw.edu
Для женщин и мужчин опасность заразиться при контактах с носителями инфекции одинакова, но у женщин болезнь встречается реже. У мужчин, с обрезанием, риск заболеть ниже, так как крайняя плоть отсутствует, и возбудитель не задерживается под ней.
Симптомы
Сразу после заражения начинается инкубационный период, в течение которого симптомы отсутствуют. У мужчин он может продолжаться до 9 суток, у женщин — до 3 недель. Если на поражённом участке есть травмы, болезнь прогрессирует быстрее, и инкубационный период короче. Когда он заканчивается, образуется мягкий шанкр:
- на поражённом участке кожа или поверхность слизистой становится розовой, отекает;
- внутри покраснения формируется уплотнение, узелок;
- узелок за несколько суток превращается в пустулу, заполненную гноем;
- когда пустула вскрывается, на её месте остаётся язва.
Формирование мягкого шанкра длится от двух до четырёх недель. Размер язвы — до двух сантиметров. Она имеет неровные, приподнятые края, внутри язвы виден гнойный налёт. При его попадании на кожу рядом с язвой начинается образование новых, более мелких шанкров. Мелкие и крупные язвы формируют группы или сливаются.
Язвы чаще всего образуются в области половых органов. У мужчин они могут формироваться на коже мошонки, слизистой крайней плоти, на уздечке полового члена. У женщин язвы образуются на стенках влагалища и шейке матки, на половых губах, слизистой клитора. При заражении шанкроидом после анального секса возможно появление язв в области заднего прохода. При вторичном заражении или заражении после орального секса может поражаться внутренняя поверхность щёк, губ. Также мягкий шанкр может появляться на эпителии уретры, коже лобка, ладоней, внутренней поверхности бёдер.
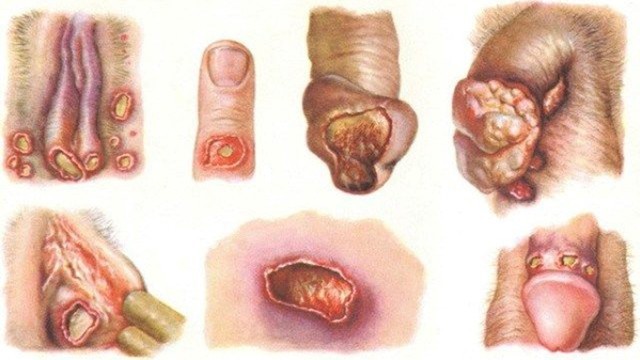
Рисунок 2. Локализация и вид язв. Источник: СС0 Public Domain
При ощупывании язвы могут выделять немного сукровицы, содержащей гной. Они очень болезненны — ещё одно отличие шанкроида от сифилитического шанкра. Боли могут возникать при мочеиспускании, дефекации, сексе. В области паха может появляться отёчность. Ближайшие к месту поражения лимфоузлы увеличиваются, воспаляются.
Важно! Шанкроид может протекать в скрытой форме, при которой у заболевания не будет никаких клинических проявлений. Чаще скрытыми носителями инфекции являются женщины. Скрытые носители заразны так же, как и те, у кого симптомы проявляются.
Есть несколько видов шанкроида по типу течения, клинической картине и локализации:
К атипичным формам мягкого шанкра относят:
- смешанную: развивается, если происходит одновременное заражение сифилисом и шанкроидом. При этом твёрдые шанкры начинают формироваться на 1-2 недели позже мягких шанкров (из-за разницы в инкубационном периоде);
- фолликулярную: развивается, если возбудитель попадает в волосяные фолликулы или сальные протоки кожи. При такой форме образуется большое количество пустул, которые вскрываются после созревания. На их месте остаются глубокие ранки;
- прогрессирующую, при которой мягкий шанкр быстро разрастается сразу во всех направлениях так, что поражённая область постоянно увеличивается. Требует срочного лечения.
Стадии развития болезни
Выделяют пять стадий болезни.
- Инкубационный период. Его средняя продолжительность у мужчин до полутора недель, у женщин до трёх недель. Он проходит быстрее при ослабленном иммунитете, при наличии травм, повреждений слизистых или кожных покровов в месте проникновения возбудителя.
- Формирование эритематозного пятна. Это — локальное покраснение и отёк кожи или слизистой оболочки. Через сутки на его месте образуется папула — небольшой плотный узелок.
- Образование пустулы. Формируется на месте папулы в результате образования внутри неё полости и её заполнения гноем. В течение 3 суток пустула вскрывается, образуется язва.
- Язвенная стадия. Продолжается до 3-4 недель. На коже сохраняется болезненная, плохо заживающая язва.
- Заживление и рубцевание. Начинается спустя 4 недели после появления первых симптомов, может продолжаться до нескольких недель. На коже остаётся плоский рубец.
Диагностика
При появлении симптомов шанкроида нужно обращаться к врачу как можно быстрее. Признаки заболевания — появление язв на коже и слизистых гениталий после незащищённого секса, увеличение ближайших к поражённой области лимфатических узлов. Диагностику и лечение проводит венеролог или дерматовенеролог. Врач опрашивает пациента, осматривает поражённые области. В некоторых случаях осмотра достаточно для постановки диагноза, но иногда нужно дополнительное обследование. Врач может назначить:
- бактериоскопическое исследование соскоба с границы язвы;
- бактериологический посев;
- ПЦР-диагностику.
Дополнительно может выполняться биопсия тканей для последующего исследования. Для дифференциации с сифилисом назначают серологический анализ, для дифференциации с половым герпесом выполняют посев на вирус простого герпеса. При подозрении на шанкроид рекомендована сдача анализов на сифилис, генитальный герпес и ВИЧ.
При постановке диагноза шанкроид отличают от первичного сифилиса, генитального герпеса, кожного туберкулёза и ряда других заболеваний.
Лечение мягкого шанкра
Для лечения мягкого шанкра применяют несколько методов: медикаментозную терапию, хирургию, местные препараты, иммунотерапию. В период лечения необходимо полностью отказаться от половых контактов, чаще менять постельное и нательное бельё, исключить употребление алкоголя (несовместим с назначаемыми препаратами). Желательна максимальная изоляция, отсутствие контактов с другими людьми, чтобы снизить риск распространения инфекции. По этой причине пациентам с шанкроидом рекомендована госпитализация в венерологический стационар.Локализация и тяжесть заболевания определяют выбор методов лечения.
Медикаментозная терапия
При лечении шанкроида назначают антибактериальную терапию. Препараты подбирает лечащий врач. Обычно применяют антибиотики широкого спектра действия, которые эффективны против стрептобацилл, а также бледной трепонемы (вызывающей сифилис). Это нужно потому, что у больных шанкроидом пациентов часто есть и сифилис тоже.
Важно! Применять антибиотики можно только по назначению врача, с соблюдением установленной дозировки и длительности курса лечения. Препараты антибактериальной терапии несовместимы с алкоголем, поэтому на период лечения необходимо исключить употребление спиртного.
При лечении шанкроида у беременных женщин назначают антибактериальные препараты, не вызывающие нарушений развития плода и не провоцирующие осложнений беременности.
Антибактериальную терапию назначают во всех случаях заражения шанкроидом для борьбы с возбудителем заболевания.
Хирургическое лечение
Применяют при образовании глубоких язв. Хирургическое вмешательство проводится в следующих случаях:
- при фагеденическом или гангренозном шанкроиде для вычищения воронок язв и удаления некрозов;
- при лимфадените для удаления гнойного содержимого из области воспаления лимфатических узлов;
- при фимозном, парафимозном отёке выполняют иссечение тканей для его разрешения.
При своевременном обращении к венерологу хирургическое лечение обычно не требуется.
Местное лечение
Применяют, чтобы уменьшить болезненность язв и ускорить их заживление. При использовании местных препаратов раны обеззараживают перекисью водорода, вымывая кровь и гной. После очистки рану высушивают салфеткой, обрабатывают антисептиком и делают аппликацию с мазью, содержащих антибиотики. Местные препараты для лечения мягкого шанкра должен назначать венеролог.
Даже завершив курс лечения, пациент должен продолжать наблюдаться у венеролога и периодически проходить обследование. Это важно, чтобы исключить рецидивы заболевания. Шанкроидом можно заразиться повторно, поэтому лечение должны пройти оба половых партнёра. Второй партнёр проходит обследование и профилактическую терапию даже в случае, если у него нет симптомов заражения. Обследование обязательно для всех, кто имел половые контакты с заболевшим человеком в течение двух недель до появления первых симптомов мягкого шанкра.
Что будет, если не лечить мягкий шанкр?
Без лечения шанкроид провоцирует целый ряд осложнений:
- лимфангит. Болезненное воспаление лимфатического сосуда. Вдоль воспалённого сосуда могут появляться шанкры Нисбета (уплотнения, из которых выделяется гной);
- лимфаденит. Воспаление лимфоузлов, кожа на участках над ними становится синевато-красной. При лимфадените появляется лихорадка, ухудшается общее самочувствие, держится высокая температура. Воспалённые лимфатические узлы могут вскрываться с образованием гнойных свищей;
- фимоз и парафимоз. Возникает у мужчин. Фимоз — отёк крайней плоти со скоплением гноя под ней. При парафимозе из-за отёка крайней плоти возникает сильное давление на головку пениса, её кровоснабжение нарушается. Без срочного лечения это может приводить к гангрене.
Шанкроид намного повышает риск заражения ВИЧ-инфекцией. При иммунном ответе на заражение стрептобациллой Петерсена — Дюкрея увеличивается количество CD4-клеток (лимфоцитов). Они содержатся в образующихся язвах. При заражении ВИЧ CD-4 клетки инфицируются первыми. Образующиеся при шанкроиде на коже и слизистых язвы становятся входными воротами для ВИЧ.
Шанкроид у беременных женщин может спровоцировать осложнения в течении беременности, преждевременные роды. Передача заболевания от матери к ребёнку возможна контактным путём.
Профилактика
Основные меры профилактики мягкого шанкра — это ограничение количества половых контактов и обязательное использование презервативов. Риск заражения снижается при соблюдении правил личной гигиены, при использовании только личных полотенец, нательного белья, банных принадлежностей. Также будет полезно поддерживать здоровый образ жизни и уровень иммунитета.
Заключение
Мягкий шанкр — опасная половая инфекция, которая требует своевременного лечения. Чтобы снизить риск заражения, важно не допускать случайные половые связи и обязательно пользоваться презервативами. Если заболевание уже появилось, нужно как можно быстрее обратиться к венерологу.
Вопреки распространенному заблуждению, сифилис далеко не всегда проявляется сразу после инфицирования – очень часто болезнь на первых порах протекает бессимптомно. Все это время зараженный человек может быть уверен, что совершенно здоров. Однако рано или поздно заболевание заявляет о себе крайне неприятными симптомами и последствиями. Именно поэтому сифилис важно вовремя диагностировать и начать своевременное лечение.
Как выявить болезнь – симптомы и диагностика
Сифилис – это заболевание инфекционной природы, передающееся преимущественно половым путем. Вызывает его бактерия вида бледная трепонема (Treponema pallidum). Опасность инфекции в том, что на начальных этапах она почти никак себя не проявляет, а вот запущенный сифилис может затронуть практически все органы и ткани больного.
Всего насчитывают четыре стадии сифилиса, включая инкубационный период.
Симптомы
Инкубационный период протекает бессимптомно. Начинается он с момента проникновения в организм возбудителя и продолжается в среднем 3 недели вплоть до появления первых признаков сифилиса. Для каждой стадии заболевания характерны свои особенности.
Первичный сифилис
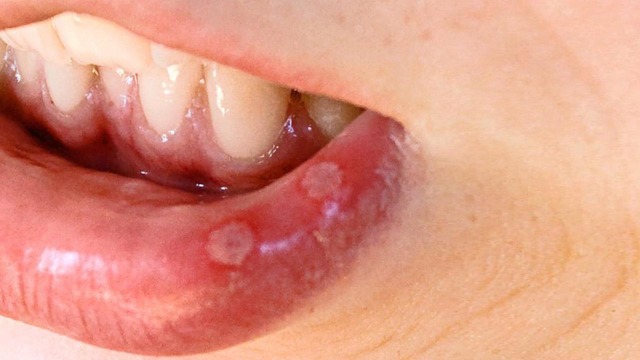
Наиболее характерное проявление этой стадии – образование так называемого твердого шанкра, который представляет собой рельефную язву, не причиняющую болевых ощущений (рис. 1). Чаще всего шанкр образуется в месте внедрения возбудителя и спустя некоторое время (в среднем - через 3-5 недель) проходит.

Рисунок 1. Твердый шанкр. Источник: Jianjun Qiao/Hong Fang/CMAJ
Наиболее распространенные места изъязвления: половые органы, задний проход и губы. При этом следует помнить, что сифилис передается не только половым путем – заражение может произойти через порез или ссадину, поэтому появление шанкра возможно практически на любом участке тела. Еще одна характерная особенность этой стадии – увеличение лимфатических узлов.
Вторичный сифилис
Обычно эта стадия начинается спустя 2 месяца с момента заражения. Для нее характерны кожные высыпания по всему телу (рис. 2). Они объясняются иммунным ответом организма на проникновение возбудителя. Поражаются внутренние органы, костная ткань, может незначительно повышаться температура, возникает чувство ломоты во всем теле. Лимфоузлы увеличиваются и становятся плотными. Сифилис заразен на любой стадии, однако именно этот этап развития болезни считается наиболее опасным в отношении передачи инфекции.

Рисунок 2. Высыпания при сифилисе. Источник: Jianjun Qiao/Hong Fang/CMAJ
Третичный сифилис
Отсутствие лечения на ранних этапах приводит к развитию последней, третьей стадии сифилиса, когда инфекция поражает почти все внутренние органы больного, его нервную систему, кости и кожу.
Третичный сифилис уродует человека, может полностью лишить зрения. Характерная особенность последней стадии болезни - образование гумм, которые представляют собой мягкие опухоли . Часто сифилис поражает головной мозг, в результате нарушается координация движений, развиваются слабоумие, двигательные и чувствительные нарушения. Большинство этих изменений необратимы.
В таблице 1 кратко приведены стадии сифилиса и характерные симптомы.
Диагностика
Диагностика сифилиса заключается в обнаружении в организме возбудителя болезни, бледной трепонемы, прямыми или непрямыми методами. В первом случае определяют саму бактерию (рис. 3), а во втором - исследуют кровь на наличие антител к ней (IgM/IgG).
Первоначально для подтверждения диагноза применялась реакция Вассермана , предполагающая введение антигена в образец биоматериала с образованием специфических антител. Неоспоримым достоинством этого метода была простота выполнения, но был и большой недостаток – реакция часто давала ложноположительный результат. На сегодняшний день этот метод считается устаревшим. Следует понимать, что даже современные методы имеют как преимущества, так и недостатки (табл. 2).
Методы диагностики
Материал для исследования
Достоинства
Недостатки
- Темнопольная микроскопия (ТПМ)
- Прямая иммунофлюоресценция (ПИФ)
- Полимеразная цепная реакция (ПЦР)
Образцы тканей пациента, отделяемое шанкра
Простота, низкая стоимость и удобство проведения
Не актуально при выявлении поздних и скрытых форм заболевания
- реакция микропреципитации
- ускоренный плазмареагиновый тест
- тест на реагины с непрогретой сывороткой
- иммуноферментный анализ
- реакция иммунофлюоресценции
- реакция иммобилизации бледных трепонем
Сыворотка крови, капиллярная кровь из пальца (только для экспресс-методов)
Удобство, дешевизна, возможность контроля излеченности
Недостаточная чувствительность при выявлении поздних форм заболевания, а также высокий процент ложноположительных результатов
Врач выбирает диагностические методы, основываясь на клинической картине и жалобах больного. При подтверждении диагноза пациента ставят на учет в кожно-венерический диспансер. Исключаются любые сексуальные отношения, запрещен прием алкоголя.
Важно! В случае положительного анализа следует поставить в известность не только половых партнеров, но и всех членов семьи – им тоже необходимо будет пройти соответствующую диагностику.
К какому врачу обратиться?
Диагностикой и лечением заболеваний, передающихся половым путем, занимается дерматовенеролог. Если по какой-либо причине не удается найти именно этого специалиста, женщинам следует обратиться к гинекологу, а мужчинам – к урологу.
Лечение
Лечение сифилиса предполагает в первую очередь воздействие на причину, то есть на причину возникновения - возбудителя - болезни (в медицине это называется этиотропной терапией). Условно лечение разделяют следующим образом:
- Специфическое – назначается в случае подтвержденного диагноза.
- Превентивное – проводится половым партнерам больного сифилисом, или людям, имевшим контакт с его кровью.
- Пробное – целесообразно в том случае, если врач заподозрил сифилитическое поражение тканей и органов, а диагноз при этом не удается подтвердить при помощи лабораторных исследований.
- Дополнительное – назначают при рецидиве болезни пациентам, ранее проходившим этиотропное лечение .
Однако с чего же начать лечение и какой именно специалист этим занимается?
Медикаментозное лечение
Для лечения сифилиса используют антибиотики – их действие направлено на устранение активности бледной трепонемы. Обычно врач назначает препараты пенициллинового ряда, однако эти антибиотики нередко дают аллергическую реакцию, поэтому современное лечение сифилиса предусматривает использование менее аллергенных антибиотиков – например, из групп тетрациклинов, цефалоспоринов (цефтриаксон) или макролидов (азитромицин).
Пенициллины
Антибиотики этой группы применяют при лечении сифилиса уже на протяжении нескольких десятилетий и за это время отлично себя зарекомендовали – бледная трепонема так и не выработала к ним устойчивость. Пенициллин выпускают в форме таблеток и раствора для инъекций, однако для лечения сифилиса предпочтительнее именно второй вариант. Больному делают инъекции 1 раз в 3 часа, поэтому лечение проводят в условиях стационара.
При использовании пенициллина нередко возникают побочные реакции:
- тошнота,
- рвота,
- диарея;
- повышение температуры тела,
- судороги.
Важно! Наиболее распространенное осложнение при использовании пенициллиновых антибиотиков – развитие аллергических реакций. Чаще всего они проявляются в виде крапивницы и отеков.
Пенициллин подходит не только для специфического, но и для превентивного лечения сифилиса.
Тетрациклины
Антибиотики этой группы наиболее эффективны при лечении первичной и вторичной формы заболевания. Они выпускаются в виде таблеток, капсул, мазей и раствора для инъекций (тетрациклина гидрохлорид). При лечении сифилиса также используют таблетированную форму – прием показан до 4 раз в день. Во время курса лечения нежелательно находиться под прямыми солнечными лучами, поскольку тетрациклины могут повышать чувствительность кожи к ультрафиолету. Очень важно не делать перерывов в приемах препарата – в этом случае возбудитель болезни может выработать устойчивость к антибиотику.
Цефалоспорины
При лечении сифилиса эти антибиотики используют внутримышечно и внутривенно. В зависимости от тяжести течения заболевания, курс лечения составляет от 5 до 20 дней. Цефалоспориныспособны провоцировать развитие таких побочных эффектов, как расстройства пищеварения, ухудшение сна и высыпания на коже. Чтобы снизить риск их развития, параллельно рекомендуется принимать витамины и пробиотики.
Макролиды
Макролиды позволяют быстро вылечить болезнь на ранних стадиях, однако при третичном сифилисе их применение не дает ожидаемого эффекта. Проще говоря, такие антибиотики не убивают бледную трепонему сразу, а постепенно делают ее нежизнеспособной. Препарат выпускают в форме таблеток. Прием показан раз в сутки, курс лечения продолжается 9-12 дней. Дозировку определяет лечащий врач, основываясь на клинической картине, возрасте и антропометрических данных пациента.
Реакция Яриша - Герксгеймера при приеме антибиотиков
Во время приема антибиотиков у пациента может развиться так называемая реакция Яриша — Герксгеймера. Она может проявляться следующими симптомами:
- озноб,
- повышение температуры тела,
- головная боль,
- учащенное сердцебиение,
- гипотония,
- боль в мышцах и суставах.
Важно понимать, что реакция Яриша — Герксгеймера не относится к аллергическим и не является поводом для прекращения лечения. Это иммунный ответ организма, возникающий в результате массовой гибели патогенных микробов, которая сопровождается высвобождением эндотоксинов.
Местное лечение
Местное лечение при сифилисе может включать мази, кремы или гели, направленные на смягчение кожных проявлений болезни.
Физиотерапия
Физиотерапию в лечении сифилиса применяют для общего укрепления организма и борьбы с неврологическими проявлениями заболевания. Физиотерапевтические методы не могут являться основными в борьбе с инфекцией.
Вспомогательное лечение
На правах вспомогательной терапии для лечения сифилиса применяют:
- витамины,
- БАДы,
- иммуномодуляторы.
Такое поддерживающее лечение не оказывает влияния на возбудитель сифилиса и является лишь дополнительной мерой в борьбе с заболеванием.
Народные методы
Народных методов лечения сифилиса не существует. Самостоятельное лечение сифилиса не дает необходимого эффекта. Схему лечения должен определять только профильный специалист.
Ртуть: применяют ли сейчас
Самый старый способ лечения – применение ртути (как перорально, так и в виде мазей). Ртуть эффективно уничтожает бледную трепонему, однако при этом, ввиду своей высокой токсичности, разрушительно действует и на организм пациента. Ртуть использовали для борьбы с сифилисом на протяжении нескольких столетий вплоть до середины прошлого века. В настоящее время препараты ртути назначаются крайне редко из-за большого количества побочных эффектов.
Лечение беременных
При обнаружении сифилиса у беременной женщины врачебная тактика будет зависеть от срока беременности и степени тяжести заболевания. В некоторых случаях велик риск развития у ребенка тяжелых врожденных патологий, тогда рекомендуют прервать беременность . Однако чаще всего назначают лечение антибиотиками. При своевременно начатой терапии прогноз для ребенка чаще всего благоприятный.
Лечение на разных стадиях болезни
В зависимости от стадии сифилиса врачебная тактика имеет свои отличия. На ранних стадиях назначают антибиотики, и, если лечение было начато своевременно, такой подход дает ожидаемый результат. На поздних же стадиях, когда происходят патологические изменения во внутренних органах, обязательна госпитализация, многие пациенты вынуждены проходить стационарное лечение в течение нескольких месяцев.
Дополнительно могут назначать препараты висмута и мышьяка, а при серьезных изменениях со стороны тканей и органов по окончании терапии может потребоваться и хирургическое вмешательство.
Важно! Чем раньше было начато лечение, тем быстрее удастся избавиться от болезни.
По окончании лечения необходимо сдать контрольные серологические тесты, чтобы убедиться в том, что пациент полностью здоров. Недолеченный сифилис чреват тяжелыми осложнениями, поэтому прохождение тестов после лечения обязательно.
Сколько длится лечение?
В случае, если сифилис был рано диагностирован, лечение антибиотиками обычно занимает 2-3 недели. При использовании внутримышечных препаратов курс может включать 1-3 или 5 инъекций, хотя есть препараты, которые нужно колоть каждые 4 часа.
Пациентам с диагностированной вторичной или ранней скрытой инфекцией придется пройти более длительную терапию - около 28 дней. В случае третичного или позднего скрытого сифилиса курс еще дольше, кроме 28 дней первичной терапии он включает повторное лечение в течение 14 дней, назначаемое через 2 недели по завершении первого.
Можно ли контактировать с людьми во время лечения?
Лечение сифилиса чаще всего проводится в стационаре, в инфекционном отделении. На ранних стадиях возможно амбулаторное лечение дома. В этом случае семье больного рекомендуют полную изоляцию. Если такой возможномти нет, необходимо ограничить контакты с заболевшим, не использовать общую с ним посуду, полотенца и средства гигиены. В квартире следует проводить влажную уборку с антисептиками минимум 2 раза в неделю.
Важно! Пот и моча больного не заразны. Слюна может быть инфицирована при наличии во рту больного сифилитических язв.
Излечим ли сифилис? Прогноз
При своевременно поставленном диагнозе и корректном лечении прогноз в большинстве случаев благоприятный. Сифилис излечим на ранних стадиях, а также у беременных в первом триместре. Скрытая форма заболевания при своевременно начатой терапии также излечима.
На поздних стадиях вылечить больного намного сложнее, поскольку в большинстве случаев происходит необратимое повреждение внутренних органов, и лечение по большей части ориентировано на то, чтобы остановить дальнейшее развитие патологических процессов.
Возможные осложнения
Осложнения сифилиса затрагивают практически все органы и системы. Чаще всего они развиваются при несвоевременном выявлении болезни или неправильном лечении. Вот список наиболее распространенных осложнений:
- гнездное или полное облысение (рост волос может восстановиться после лечения),
- фимоз (невозможность обнажения головки полового члена),
- гангрена полового члена,
- шрамы от язв на коже,
- жировое перерождение почек,
- сифилитический гепатит с последующим перерождением тканей печени,
- поражение костной и мышечной тканей (страдает весь опорно-двигательный аппарат),
- сифилитические поражения сердечной мышцы,
- деформация носа,
- поражение нервной системы (нейросифилис) – слабоумие, паралич, бессонница, нарушения зрения и слуха.
Что будет, если не лечить сифилис
При отсутствии лечения развивается третичный сифилис. Как уже говорилось выше, эта стадия болезни проявляется необратимыми нарушениями со стороны внутренних органов, кожных покровов и нервной системы. В большинстве случаев прогноз неблагоприятный – терапия направлена преимущественно на замедление развития инфекционного процесса.
Профилактика
Чтобы обезопасить себя от заражения сифилисом, следует придерживаться нескольких простых правил:
- Избегать случайных половых связей. В крайнем случае - использовать презерватив. Он не дает 100% защиты, но при этом все же существенно снижает риск передачи болезни.
- Использовать только свои собственные предметы личной гигиены (например, зубные щетки или полотенца).
- Если сифилисом заболел кто-либо из членов семьи, следует избегать тесных контактов с зараженным человеком, не пользоваться общими предметами обихода и регулярно проводить дезинфекцию в доме.
- В случае случайного полового контакта с потенциальным или явным носителем болезни следует обратиться к венерологу – он назначит профилактическое лечение антибиотиками.
Соблюдение этих профилактических мер поможет избежать заражения и обезопасить своих близких.
О повторном заражении
Если вы уже болели сифилисом и выздоровели, вы можете заразиться снова. После болезни не формируется защитный иммунитет. Обезопасить себя от повторного заражения можно только, исключив половые контакты с партнерами, не сдавшими лабораторных тестов на сифилис.
Заключение
Одной из главных опасностей сифилиса можно назвать бессимптомное течение болезни, которое создает у носителя ложное впечатление безопасности. А это, в свою очередь, чревато не только переходом заболевания в тяжелые формы, но и риском заражения других людей. При своевременном выявлении заболевания и правильно составленной терапевтической схеме прогноз на излечение благоприятный.
Шанкр является первым и очевидным клиническим признаком заражения сифилисом. Его обнаружение значительно повышает возможность своевременной диагностики, лечения и, как следствие, полного выздоровления. Дело в том, что сифилис – одно из немногих заболеваний, которое можно вылечить буквально несколькими уколами при своевременном обнаружении. Его возбудитель – бледная трепонема – плохо приспосабливается к антибиотикам и до сих пор не потеряла чувствительности к пенициллину! Вот почему важно знать, как выглядит шанкр, каких видов бывает и как отличить сифилитический шанкр от не сифилитического.
Виды шанкра
Шанкр – это изъязвление, возникающее через 3-90 (в среднем – 21) дней с момента заражения сифилисом, чаще – в зоне проникновения возбудителя в организм пациента. Сначала на коже образуется розовое пятно (воспаление), затем на этом месте возникает плотный узелок, через 7-10 дней он некротизируется и превращается в язву или эрозию. Если образовавшийся шанкр не сопровождается зудом или болью, то его называют сифиломой.
Сифилома имеет правильную округлую или овальную форму и четкие границы, которые выступают над кожей. Края плотные, валикообразные. Дно сифиломы красное, реже – мясного цвета, может быть красно-бурое, а сам шанкр выглядит лакированным, из-за особенностей раны.
Размеры сифиломы варьируются от 5 до 30 мм, но встречаются язвы большего или меньшего диаметра. Основной признак твердого шанкра – хрящеватое уплотнение в основании язвы, которое прощупывается при пальпации. При надавливании шанкр безболезнен. Кожа вокруг язвы чистая, без признаков воспаления.
Шанкр формируется вследствие проникновения в организм бледной трепонемы (спирохеты). Для размножения ей подходит температура человеческого тела и после попадания в организм она активно образует сифиломы. Сами же шанкры могут быть разных видов, форм и размеров.
Классификация
По количественному признаку
Единичный — шанкр в виде отдельного новообразования, или множественный, который выглядит как несколько изъязвлений.
По происхождению
Шанкры, образовавшиеся вследствие заражения в разное время. Появляются один за другим, примерно в одном и том же месте.
Формированию множественных сифилом могут способствовать сопутствующие заболевания:
- чесотка
- угревая сыпь
- травмы кожных покровов
По глубине проникновения в ткани
Сифиломы имеют разную глубину поражения тканей.
Язвенные поражают глубокие слои кожи. Могут насквозь проходить дерму – вплоть до подкожной клетчатки. Имею шероховатое, покрытое гнойным налетом дно. Эрозии располагаются ближе к поверхности. Дно гладкое, блестящее, по форме напоминает блюдце.
По размеру
Кроме стандартных размеров от 5 до 10 мм, встречаются гигантские и карликовые шанкры.
Гигантские шанкры чрезвычайно редки, могут достигать до 20 см в диаметре. Локализуются, в основном, в областях скопления жировой клетчатки: на животе, бедрах, лобке. Карликовыми называют сифиломы размером с маковое зёрнышко – 1-2 мм, рассмотреть их можно только через лупу. Встречаются редко.
По расположению
Шанкр может располагаться на разных частях тела:
- генитальные сифиломы располагаются на половых органах
- экстрагенетальные – на любых других участках тела вне гениталий (рис.1)
- биполярные сифиломы возникают одновременно и на гениталиях, и за пределами промежности.
По форме
Кроме классической округлой формы, шанкр может иметь иной вид.
Корковый шанкр не похож на обычные сифиломы, он не вогнутой формы и покрыт коркой. Обычно она образуется на язвах, которые располагаются в местах, где их содержимое легко высыхает: поверхность носа, лицо, углы рта.
Дифтеритический шанкр покрыт пленкой пепельно-серого цвета, похожей на дифтерийную. Встречается достаточно часто. Локализоваться может в любой области.
Ожоговый шанкр быстро увеличивается в диаметре, при этом его границы теряют правильную форму и четкие очертания, а дно из гладкого становится красно-зернистым (рис. 2). Обычно первичные сифиломы не имеют тенденции к росту. Это – исключение.
Эрозивный шанкр включает множество эрозий, язвочки могут сливаться. Образуется исключительно на слизистых оболочках гениталий.
Герпетиформный шанкр назван так за сходство с генитальным герпесом. Это эрозивное образование, в поле которого находится множество мелких язв с четко выраженными краями. Похож на баланит Фольмана, но в данном случае язвочки не сливаются.
Локализация
Так как сифилис передается преимущественно половым путем, твердый шанкр чаще всего локализуется на гениталиях. Однако клиническая практика показывает, что сифиломы почти так же часто обнаруживаются во рту и в области ануса.
Это значит, что шанкр может появиться где угодно, местом его локализации могут быть:
- половой член и мошонка
- половые губы и клитор
- задняя спайка и область ануса
- лобок
- ротовая полость: губы, десны, язык и горло
- внутренняя поверхность бедер
- грудь и живот
- лицо
- редко – веки, конъюнктива глаз
Шанкр может располагаться внутри половых органов, например, на стенках влагалища или шейке матки, тогда сифилому обнаружить сложно.
Стадии развития
Инкубационный период
Инкубационный период – от момента заражения до появления симптомов болезни – длится в среднем от 2-х недель до 2-х месяцев, хотя известны наблюдения большей продолжительности. Все зависит от состояния иммунитета на момент заражения. Длительные бессимптомные периоды обычно встречаются у людей, которые принимали в момент заражения антибактериальные препараты для лечения других заболеваний.
Во время инкубационного периода бледные трепонемы размножаются в лимфатической системе, пока не достигнут максимальной концентрации. Затем проникают в кровоток и распространяются по организму. В это время болезнь никак не проявляется и не определяется в анализах крови, но человек уже заражен. Не догадываясь об этом, он или она подвергают опасности полового партнера, если практикуют незащищенный секс.
Важно! Бледная трепонема может размножаться в малом диапазоне температур, около 37 °C. Поэтому для лечения сифилиса практикуют метод пиротерапии – повышения температуры тела. Больному вводят препараты, повышающие температуру тела, в результате чего трепонема лишается возможности размножаться. Такой метод считается наиболее действенным при неспецифическом лечении сифилиса.
Образование шанкра
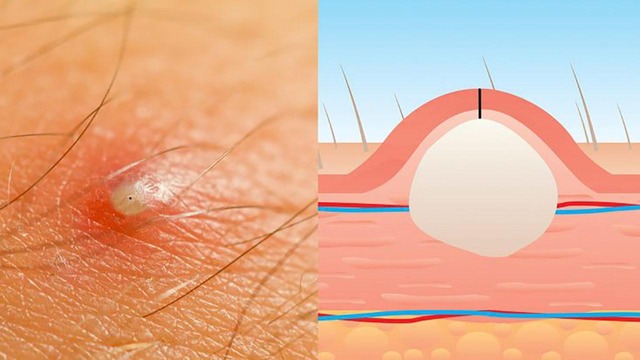
Рисунок 3. Развитие сифиломы. Источник: СС0 Public Domain
Попав в мягкие ткани, трепонема начинает активно размножаться. В этот период не исключено незначительное повышение температуры, увеличение близлежащих лимфоузлов, которые можно прощупать. В месте заражения развивается воспаление – так иммунные клетки пытаются уничтожить врага.
Снаружи очаг воспаления выглядит как ярко-розовый участок кожи. Затем на коже образуется характерный плотный узелок – зачаток будущего шанкра (рис. 3). Он увеличивается, уплотняется и через неделю-полторы изъязвляется.
Выделения из твердого шанкра заразны, при соприкосновении с ними возможна передача инфекции. Особенно высока эта опасность при расположении твердого шанкра во рту – велик риск заражения партнера сифилисом даже через поцелуй.
Образование шанкра свидетельствует о завершении инкубационного периода и наступлению первичной стадии сифилиса . Шанкр не тревожит носителя ни зудом, ни болью, что плохо – человек может попросту не обратить на него внимания и упустить время.
Заживление шанкра
Изъязвленный шанкр существует 6-7 недель, затем начинается заживление. Эрозия может пройти бесследно, но иногда оставляет тёмное пигментное пятно. При заживлении язвы остается рубец. За несколько дней до исчезновения шанкра на теле могут появиться обильные зудящие высыпания.
На этом этапе сифилис переходит во вторичную стадию.
Важно! Заживление твердого шанкра часто принимают за выздоровление. Это не так. На самом деле болезнь продолжает развиваться, распространяясь по всему организму.
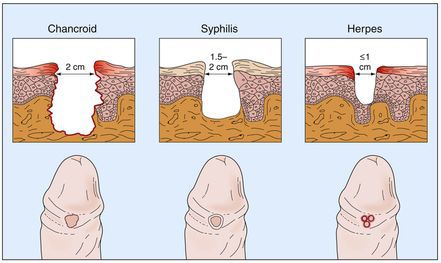
Чем отличается мягкий шанкр от твердого
Существует похожий на твердый – мягкий шанкр (шанкроид). Он также, как и сифилис, передается половым путем, но возникает вследствие инфицирования не бледной трепонемой, а бактериями рода гемофил.
Шанкроид отличается от твердого шанкра следующими признаками:
Диагностика
Для выявления сифилиса используется несколько основных методик:
- Обнаружение бледной трепонемы с помощью микроскопа в соскобе, взятом из шанкра.
- Серологический метод (реакция Вассермана) – когда определяют специфические белки, которые вырабатывает иммунная система в ответ на появление в организме трепонем, при первичном сифилисе не эффективен.
- Реакция микропреципитации – экспресс-диагностика, основанная также на выработке организмом антител.
- Специфичные тесты РИФ, РИТ, РПГА и т.д. – сложны для постановки, трудоемки и дороги. Применяют для выявления скрытого сифилиса, в сложных нетипичных случаях, при дифференциальной диагностике и для диагностики позднего сифилиса.
Если трепонему обнаружили сразу с помощью микроскопии, дополнительных исследований для доказательства заражения не требуется. По обнаружению трепонемы лечение назначают немедленно.
Иногда требуется провести целый комплекс диагностических мероприятий, чтобы установить точный диагноз, поэтому самостоятельно диагностировать заболевание невозможно, необходимо обратиться к врачу.
Лечение
Следует отметить: в запущенных случаях, когда не удается избавиться от шанкра, а также при обширном некрозе тканей, прибегают к хирургическому удалению сифиломы.
Во всех остальных случаях сам шанкр не обрабатывают и специфического лечения неосложненного шанкра не проводят. При вторичных и сочетанных инфекциях могут назначать антибактериальные препараты местного применения: ванночки с бензилпенициллином и димексидом, аппликации с ртутной или ртутно-висмутовой мазью. При расположении шанкра в ротовой полости рекомендованы полоскания: раствор фурацилина, борной кислоты (2%), или грамицидина (2%).
Основная же задача состоит в избавлении от сифилиса максимально быстро и с минимальными потерями. Поэтому для лечения сифилиса используют антибиотики пенициллинового ряда – короткие и пролонгированные (дюрантные) пенициллины: Бициллин-1, Бициллин-5, Оксациллин, Ампициллин (полусинтетический пенициллин). Препаратом выбора для лечения сифилиса является бензилпенициллин.
Препараты резерва при непереносимости пенициллина: тетрациклины (доксициклин), макролиды (азитромицин, эритромицин), цефалоспорины (цефтриаксон).
Введение лекарств инъекционное – внутривенное или внутримышечное.
Источник: СС0 Public Domain
Схема лечения зависит от стадии заболевания, локализации, степени поражения и т.д. В любом случае доза лекарственного вещества и количество курсов лечения рассчитывается врачом индивидуально.
В процессе лечения проводят контрольные анализы, чтобы получить подтверждение эффективности препаратов.
Лечение сифилиса на ранней стадии является наиболее эффективным и создает все предпосылки для полного излечения без последствий и осложнений.
Рекомендации на период лечения
В период лечения необходимо прекратить половые контакты. При локализации шанкра на пальцах рекомендуется носить защитные перчатки. Если сифилома обнаружена во рту, надо отделить предметы индивидуального пользования от общих – посуду, зубные щетки и т.д.
При наличие шанкров на теле пользование постельным бельем, полотенцем, мочалкой должно быть индивидуальным. Через места общего пользования (туалет и т.д.) сифилис не передается.
Половые партнеры заболевших получают превентивное лечение в обязательном порядке, в том числе беременные и кормящие.
Важно! Следует обязательно закончить полный курс лечения! Ни при каких условиях сифилис не исчезнет самопроизвольно. Недолеченный сифилис перейдет в следующую стадию, повышая риск осложнений и стойкого ухудшения состояния заболевшего.
Клинико-серологический контроль (КСК)
Всем членам семьи заболевшего, как взрослым, так и детям необходимо получить превентивное лечение после полового или тесного бытового контакта с больными ранними формами сифилиса. Через 3 месяца после окончания превентивного лечения проводят однократное клинико-серологическое обследование.
Клинико-серологический контроль (КСК) после окончания специфического лечения больного осуществляют 1 раз в 3 месяца в течение первого года наблюдения. Далее 1 раз в 6 месяцев в последующие годы с постановкой нетрепонемных (простых серологических) тестов, 1 раз в год – с постановкой соответствующего трепонемного теста (сложный тест для выявления возможных скрытых форм сифилиса), который использовался при диагностике заболевания. Длительность КСК определяется индивидуально в зависимости от результатов лечения.
Дети, родившиеся от серопозитивных матерей, но не болевшие врожденным сифилисом, вне зависимости от того, получали они профилактическое лечение или нет, подлежат наблюдению в течение 1 года. Дети, получающие специфическое лечение, состоят на КСК в течение 3 лет.
Профилактика
Так как путь передачи заболевания в основном половой, превентивные меры заключаются в соблюдении верности половых партнеров – это самая действенная профилактика венерических заболеваний. При сексуальных контактах с непроверенным человеком всегда надо пользоваться презервативом.
Барьерная контрацепция (презерватив) дает практически 100% защиты от заражения сифилисом.
В любом случае после случайного контакта необходимо самостоятельно обработать генитальную область антисептическими средствами: мирамистином или хлоргексидином.
Если же незапланированный контакт произошел без средств защиты, или нарушилась целостность презерватива в процессе, врачи рекомендуют в течение самого ближайшего времени посетить КВД и сделать профилактическую инъекцию, которая практически на 100% предотвратит развитие сифилиса.
Заключение
Твердый шанкр - это основной симптом первичной стадии сифилиса. Если вовремя обратиться к врачу, можно быстро вылечиться без последствий для организма. При обнаружении подозрительной язвочки не стоит ждать, когда она заживет, лучше показаться специалисту и сдать необходимые анализы. Это поможет исключить, а в случае необходимости, обезвредить жестокую инфекцию, которая, получив развитие, приведет к поражению всего организма.
Что такое шанкр мягкий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Мягкий шанкр (венерическая язва, третья венерическая болезнь или шанкроид) — эпидемическое инфекционное заболевание, вызванное стрептобациллой Дюкрея — Петерсена (Haemophilus ducreyi) и передаваемое преимущественно половым путём.
По оценкам ВОЗ (Всемирной организации здравоохранения), до 2001 года ежегодно регистрировалось более семи миллионов случаев мягкого шанкра [1] , однако из-за трудностей диагностики, вероятно, эти цифры были занижены. Наибольшая заболеваемость наблюдалась в странах Юго-Восточной Азии, Африки, Центральной и Южной Америки.
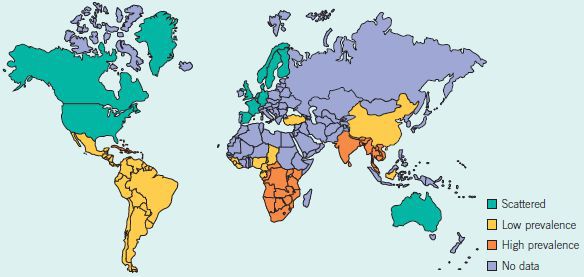
Спорадические (нерегулярные) случаи отмечались в странах Северной Америки, Европы и Австралии. Они были связаны с заражением туристов из указанных стран в эндемичных районах. Однако, после внедрения рекомендаций ВОЗ по синдромному лечению генитальных язв в 2001 году [2] заболеваемость мягким шанкром стала резко уменьшаться.
- случайные половые связи;
- незащищенный презервативом половой акт;
- длинная крайняя плоть; [6]
- воспалительные заболевания кожи, травмы, приём лекарственных препаратов, вызывающих аллергические реакции в области гениталий; [7]
- сопутствующие половые инфекции (ВИЧ, генитальный герпес, сифилис); [8]
- незащищённый контакт кожи с язвами. [9]
Группы риска составляют: [10]
- гомосексуалисты;
- коммерческий секс;
- дети;
- беременные;
- женщины после удаления матки.
Пути передачи инфекции:
- половой контакт, включая анальный [11] и оральный [12] секс;
- контактно-бытовой — сообщается о случаях внеполового заражения, проявляющегося кожными язвами на конечностях у детей [13] и взрослых [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы мягкого шанкра
Болезнь чаще встречается у мужчин, чем у женщин. В некоторых странах соотношение женщин и мужчин колеблется от 3:1 до 25:1. [3] Большинство женщин не имеют клинических симптомов и являются резервуаром инфекции. [15]
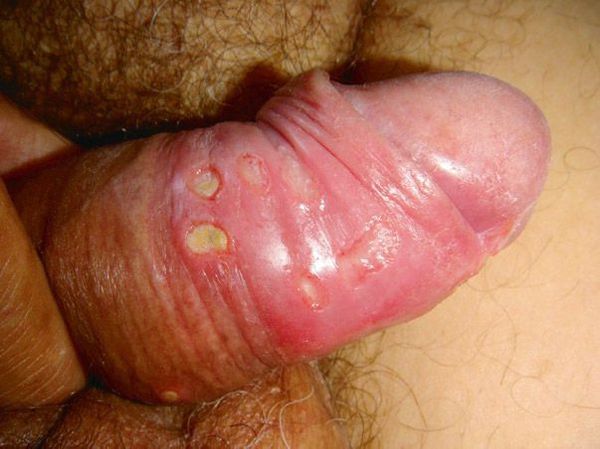
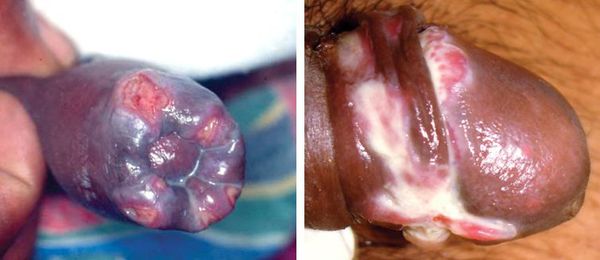
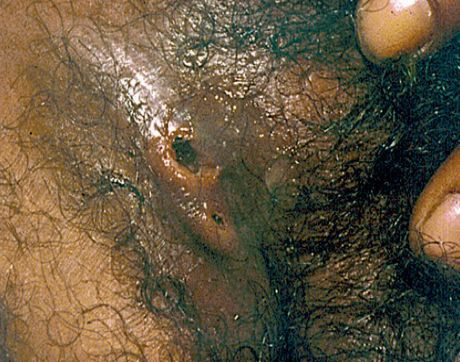
Мягкий шанкр
Основным симптомом является шанкр [16] — одиночная или множественные язвы округлой или неправильной формы диаметром 2-3 см с узким эритематозным ободком по периферии. Края язвы подрытые, мягкие, нависающие. Дно язвы часто неровное и покрыто некротическим неприятно пахнущим экссудатом серого или жёлтого цвета. При пальпации основание язвы мягкое, отмечается резкая болезненность.
Локализация у мужчин:
- крайняя плоть;
- головка полового члена;
- уздечка;
- венечная борозда;
- ствол полового члена и мошонка.
Локализация у женщин:
- большие и малые половые губы;
- преддверие влагалища;
- клитор.
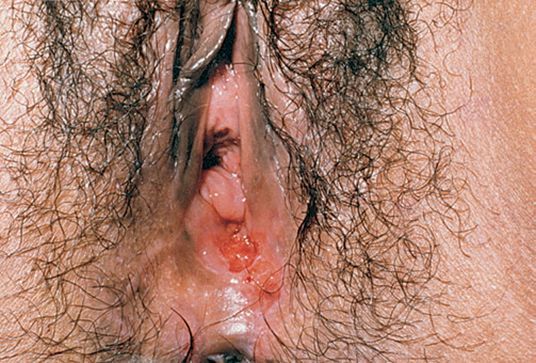
Описан случай локализации шанкра во влагалище и шейке матки. [17]
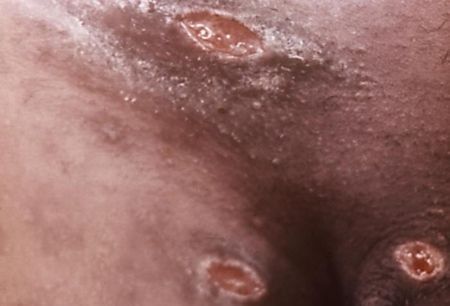
Отсевы появляются в результате аутоинокуляции (случайного переноса микробов) или одновременного инфицирования нескольких участков кожи. Они представляют собой множественные язвы, как правило, небольшого диаметра, зачастую расположенных на соприкасающихся поверхностях или в удалении от основного очага поражения (в области лобка, бёдер, промежности). Являются специфическим симптомом инфекции. [16]
Экстрагенитальные шанкры
Сообщалось о возникновении шанкров на руках, веках, губах, груди, слизистой полости рта, перианальной области и анусе. [16] Но за исключением локализации в области слизистой рта, красной каймы губ и ануса эти случаи, вероятнее всего, являлись результатом аутоинокуляции.
Шанкр, возникающий при анальном контакте, представляет собой резко болезненную небольшую язву, часто линейной формы.
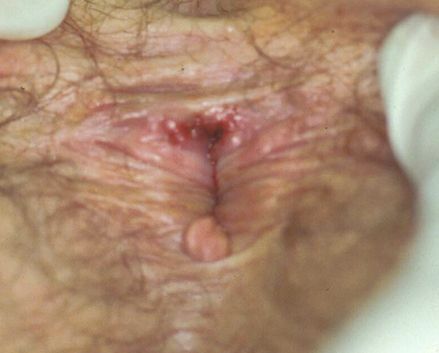
Атипичные шанкры [18]
Карликовый шанкр представляет собой небольшую, поверхностную, относительно безболезненную язву.
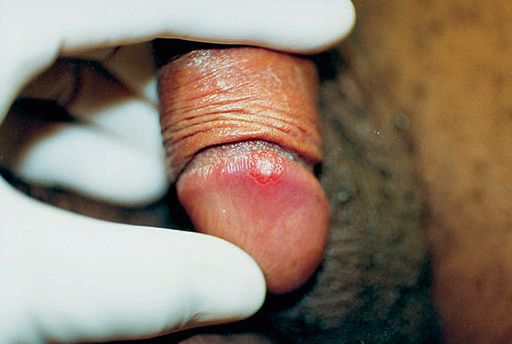
Гигантский шанкр — большая гранулематозная язва на месте вскрывшегося пахового бубона, простирающаяся за его пределы.
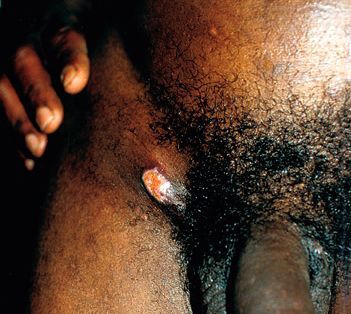
Фолликулярный шанкроид ассоциирован с волосяными фолликулами больших половых губ и лобка у женщин. Вначале он выглядит как фолликулярная пустула, которая позже трансформируется в классическую язву.
Переходный шанкр представлен в виде поверхностных герпетиформных быстро заживающих язв, но с типичным паховым лимфаденитом.
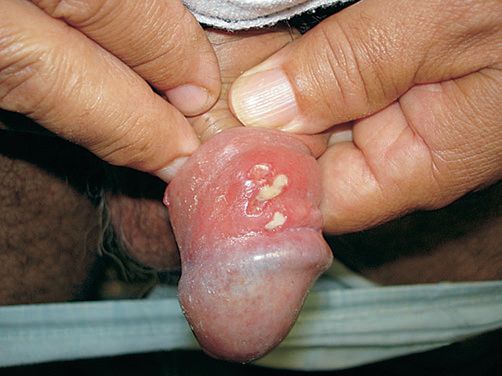
Серповидный шанкр представляет собой слившиеся между собой множественные язвы, образующие сплошной очаг дуговидной формы.
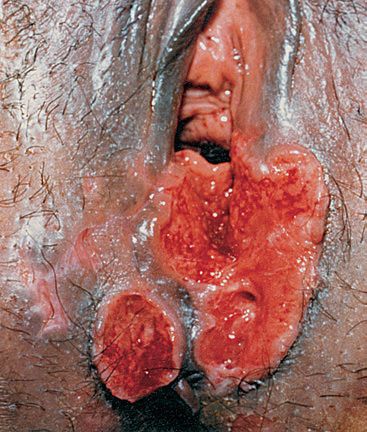
Фагеденитический шанкр возникает при вторичном инфицировании фузоспирохетами. Изъязвление вызывает обширное разрушение тканей полового члена, вплоть до его самоампутации.
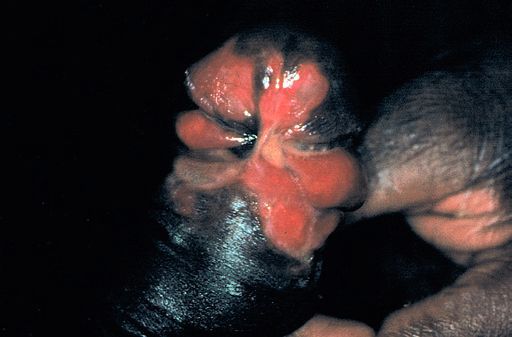
Папулезный (возвышающийся) шанкроид представлен в виде гранулематозной изъязвленной папулы, напоминающей донованоз или широкую кондилому.
Смешанный шанкр возникает при совместном инфицировании бледной трепонемой (возбудителем сифилиса) и стрептобациллами, при котором вначале возникает классическая язва мягкого шанкра, а через 3-4 недели происходит уплотнение ее основания с формированием твёрдого шанкра.
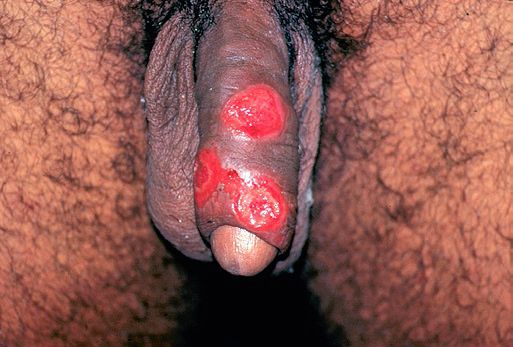
Паховый лимфаденит (бубон)
Развивается в течение 1-2 недель после появления первичной язвы примерно у 30-60% больных, чаще у мужчин.
Паховые лимфатические узлы увеличены с одной стороны и при пальпации болезненные. У четверти больных процесс прогрессирует с образованием гнойного абсцесса c последующим его вскрытием, а также с формированием свищей. [8]
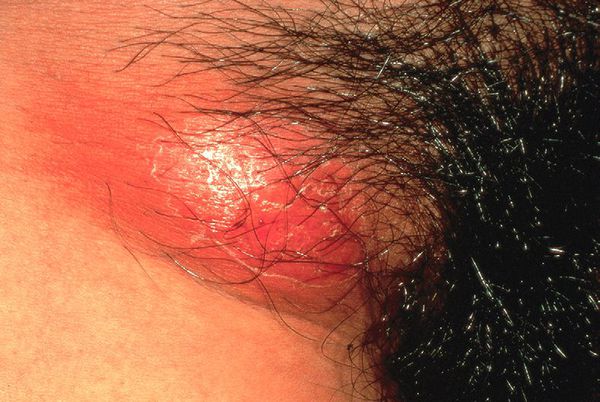
Кожный (внеполовой) шанкроид
Недавние исследования выявили H. ducreyi как ранее непризнанную причину негенитальных кожных язв у детей и у взрослых в тропических районах. [19] Заражение происходит контактно-бытовым путём. Очаги поражения часто представляют одиночную язву в области голеней и бёдер, клинически не отличающуюся видом и течением процесса от классической половой язвы.
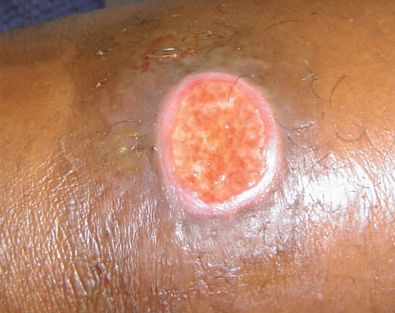
Другие поражения
Сообщается о нескольких казуистических (редких) случаях заболеваний, вызванных Haemophilus ducreyi — конъюнктивита [20] и поражения пищевода у ВИЧ-инфицированного пациента [21] .
Патогенез мягкого шанкра
H. ducreyi является строгим патогеном человека. Проникая в кожу или слизистые оболочки через микроповреждения в результате их травмирования, стрептобациллы образуют в тканях внеклеточные микроколонии в виде микропустул.
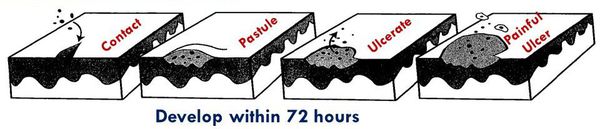
Лимфоциты и макрофаги быстро окружают возбудителя, но благодаря его вирулентным свойствам, он уклоняется от фагоцитоза (захвата и поглощения) и, следовательно, от уничтожения.
В процессе развития заболевания формируется гранулематозный инфильтрат, заполненный нейтрофилами и фибрином, трансформирующийся в язву [22] .
Исследованиями выявлены следующие вирулентные факторы H. ducreyi:
- адгезины LspA1 и LspA2 — белки, ингибирующие (подавляющие) фагоцитарную активность гранулоцитов и макрофагов; [23]
- белок DsrA — участвует в формировании резистентности (устойчивости) к сывороточному комплементу и связывается с кератиноцитами (основными клетками эпидермиса кожи) человека; [24]
- MOMP — основной белок наружной мембраны, который участвует в формировании резистентности к иммуноглобулинам сыворотки; [25]
- белок теплового шока GroEL — отвечает за присоединение H. ducreyi к углеводным рецепторам; [26]
- фимбриаподобный белок flp — участвует в прикреплении H. ducreyi к фибробластам крайней плоти человека; [27]
- лектин DltA — распознаёт гликозилированные рецепторы на клетках-хозяевах и играет роль в адгезии (прикрепления) H. ducreyi к тканям-хозяевам; [28]
- Липополигосахарид (LOS) — обеспечивает прилипание бактерий к кератиноцитам и фибробластам крайней плоти человека; [29]
- белки OmpP2A и OmpP2B — облегчают получение питательных веществ и обеспечивают стабильность мембраны возбудителя; [30]
- Ftp-гены — помогают в присоединении к клетке-хозяину и необходимы для образования микроколоний H. Ducreyi; [31]
- Cu, Zn-супероксиддисмутаза (Cu, Zn-SOD) — защищает возбудителя от супероксид-анионов; [32]
- цитолептический токсин (CDT) — индуцирует апоптоз (гибель) B-клеток и Т-клеток; [33]
- липопротеин , ассоциированный с пептидогликаном (PAL) — основной липопротеин H. ducreyi, который связывает внешнюю мембрану с пептидогликаном. [33]
Классификация и стадии развития мягкого шанкра
Международная классификация болезней 10-го пересмотра (МКБ-10) относит мягкий шанкр (шанкроид) к классу инфекций, передающихся преимущественно половым путём, и кодирует как A57.
Клиническими наблюдениями и экспериментальной моделью на людях-добровольцах [34] были определены следующие стадии патологического процесса:
- инкубационный (скрытый) период — от 2 до 10 суток;
- эритематозно-папулёная стадия — болезнь начинается с эритематозного пятна, которое в течение 24 часов трансформируется в папулу;
- пустулёзная стадия — папула эволюционирует в пустулу, которая существует в течение 24-72 часов и вскрывается с образованием язвы;
- язвенная стадия — характеризуется существованием стойкого язвенного дефекта в течение 3-4 недель;
- стадия заживления и рубцевания — в среднем она наступает через четыре недели после начала заболевания и продолжается около нескольких недель с образованием плоского рубца.
Осложнения мягкого шанкра
ВИЧ-инфекция
Шанкроид является важным кофактором (необходимым компонентом) передачи ВИЧ-инфекции. В язве мягкого шанкра содержится повышенное количество CD4-позитивных лимфоцитов, вызванное клеточным иммунным ответом на H. ducreyi, которые являются первичными мишенями ВИЧ.
Фактически, шанкроид является распространённой инфекцией во всех 18 странах, где распространённость вируса иммунодефицита взрослого человека превышает 8% населения. Также известно, что нарушение целостности слизистой оболочки является входными воротами вируса, а H. ducreyi увеличивает экспрессию рецептора CCR-5 на макрофагах, тем самым повышая восприимчивость этих клеток к заражению ВИЧ. [35]
Фимоз и парафимоз
Наличие язв в области крайней плоти ведёт к образованию фимоза (сужению крайней плоти с невозможностью открыть головку полового члена) или к парафимозу (ущемлению головки полового члена кольцом суженной крайней плоти). [36]
Свищи
Такие осложнения образуются при вскрытии поражённых паховых лимфатических узлов.
Диагностика мягкого шанкра
Диагноз устанавливают на основании клинического осмотра, анамнеза и результатов лабораторных исследований. Центры по контролю за заболеваемостью (США) рекомендуют следующие критерии для постановки вероятного диагноза мягкого шанкра: [37]
- одна или несколько болезненных генитальных язв;
- болезненные паховые лимфатические узлы;
- отрицательный результат при исследовании экссудата из язвы в тёмном поле или теста амплификации нуклеиновой кислоты (ПЦР) на Treponema pallidum и отрицательный серологический тест на сифилис, проведённый по меньшей мере через семь дней после появления язв;
- отрицательный результат теста амплификации нуклеиновой кислоты (ПЦР) на вирус простого герпеса.
Для диагностики мягкого шанкра применяются следующие лабораторные исследования: [38]
-
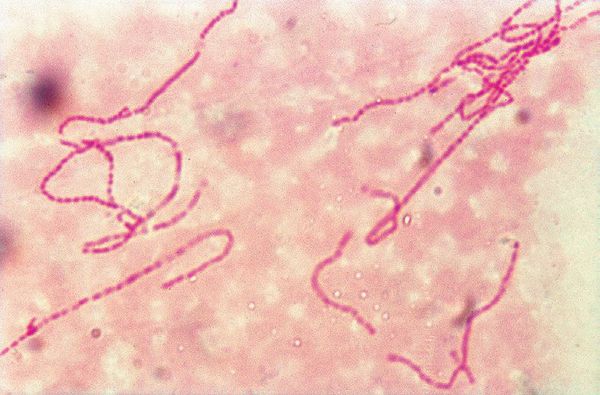
Бактериоскопический метод, при котором обнаруживаются грамотрицательных стрептобациллы в виде цепочек из 20-30 коротких палочек. Чувствительность колеблется от 5% до 63%, а специфичность — от 51% до 99%. [5]

При диагностике мягкого шанкра рекомендовано одновременное исследование на ВИЧ-инфекцию, сифилис и генитальный герпес. [40]
Дифференциальный диагноз мягкого шанкра проводят с:
- первичным сифилисом;
- генитальным герпесом;
- острой язвой вульвы Липшютца-Чапина;
- донованозом;
- кожным туберкулезом;
- синдромом Бехчета;
- болезнью Крона;
- многоформной экссудативной эритемой;
- плоскоклеточной карциномой.
Лечение мягкого шанкра
Всемирная организация здравоохранения рекомендует в случае наличия генитальных язв, при отсутствии возможностей для лабораторной диагностики, провести синдромное лечение [2] , заключающееся в однократном применении внутримышечного введения 2,4 млн ЕД бензатина бензилпенициллина + перорального приёма 1 г азитромицина.
Исходя из восприимчивости in vitro (в живой среде), наиболее активными препаратами против H. ducreyi являются азитромицин, цефтриаксон, ципрофлоксацин и эритромицин.
Международный союз борьбы с венерическими болезнями (IUSTI) [40] и Центры по контролю заболеваемости (CDC) [37] рекомендуют для лечения мягкого шанкра следующие схемы:
- Первая линия терапии:
- Цефтриаксон — однократная внутримышечная инъекция 250 мг, или
- Азитромицин — однократная пероральная доза 1 г. антибиотика
- Вторая линия терапии:
- Ципрофлоксацин — приём 500 мг перорально 2 раза в день в течение трех дней, или
- Эритромицин — приём 500 мг перорально 4 раза в день в течение семи дней.
Абсцедирующие лимфатические узлы аспирируют иглой или вскрывают с последующим дренированием. [37]
Цефтриаксон может применяется у детей и беременных. Ципрофлоксацин противопоказан беременным и кормящим женщинам, а также детям и подросткам младше 18 лет — в этих случаях следует применять схемы с эритромицином или цефтриаксоном.
При успешном лечении язвы обычно начинают заживать в течение первых трёх дней. Время, необходимое для полного выздоровления, зависит от размера язвы — для больших поражений может потребоваться более двух недель. Даже при вовремя начатом лечении возможно образование рубцов.
Пациенты должны воздерживаться от любого сексуального контакта, пока курс лечения не закончен. Какие-либо контрольные тесты для установления излеченности не требуются. Пациенты должны пройти повторный тест на сифилис и ВИЧ через три месяца после лечения, если ранние результаты тестов были отрицательными.
Сексуальные партнёры больных независимо от наличия симптомов заболевания подлежат обследованию и лечению, если они имели половой контакт с пациентом в течение 10 дней, предшествующих возникновению язв у пациента. [37]
Прогноз. Профилактика
При своевременном выявлении и вовремя начатой адекватной терапии прогноз благоприятный.
Самой эффективной мерой профилактики является использование презерватива при случайных половых контактах, включая оральный и анальный секс. Но следует помнить, что очаги поражения при шанкроиде могут находиться вне зоны защиты презерватива. Поэтому следует избегать любых половых контактов во время туристических поездок с жителями стран, эндемичных по мягкому шанкру.
Читайте также:

