Как избежать рецидива туберкулеза легких
Обновлено: 19.04.2024
Трудности диагностики сочетания туберкулеза и рака легкого. Лечение туберкулеза при раке легкого.
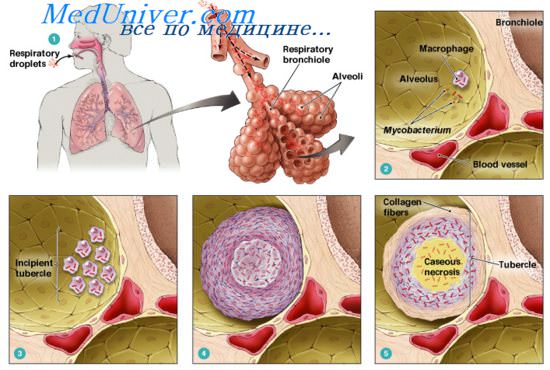
При рентгенологическом исследовании больных туберкулезом и раком легкого лишь у 7,9% картина патологического процесса не давала основакий заподозрить присоединение рака легкого к имеющемуся туберкулезу. У 15,2% больных ее можно было расценить двояко: либо как обострение туберкулеза, либо как присоединение к нему рака. У остальных 76,9% обнаруживались рентгенологические признаки, характерные для периферического или центрального рака, а нередко и для его осложнений или метастазов во внутригрудные лимфатические узлы, легкие и кости. При ретроспективной оценке данных у динамически прослеженных больных рентгенологическое отображение опухоли или ее осложнений у 92,1 % имело место до поступления в клинику и было документировано рентгенограммами у 53,9% больных за 3 мес, у 16,6% — за 6, у 17,3% — за 12 мес и у 12,2% — за 1—2 года и более до установления диагноза рака легкого.
Анализ этих материалов показал, что имевшаяся у большинства больных клиническая и рентгенологическая симптоматология легочного процесса часто истолковывалась неправильно и оценивалась как проявление только туберкулезного процесса (28%), его рецидива (38,1%) или неопухолевых и нетуберкулезных заболеваний (13,9%). Уверенное предположение о наличии сочетания рака и туберкулеза было высказано лишь у 12,2% больных. В результате этого больные раком легкого при его сочетании с туберкулезом поступали в клинику в 54,4% при наличии уже III и IV стадий опухолевого процесса, что, естественно, резко затрудняло или делало невозможным хирургическое лечение. В то же время ретроспективная оценка клинико-рентгеиологических данных показала, что при более тщательном их изучении можно было во многих случаях избежать запоздалой диагностики.
Анализируя причины позднего выявления рака у наблюдавшихся больных туберкулезом, мы убедились, что они связаны с недостаточно внимательным изучением клинико-рентгено-лабораторных материалов и неполным использованием современных инструментальных и биопсических методов исследования. Применение последних у поступивших в клинику больных позволило установить, что высокорезультативными при выявлении рака являются: бронхоскопия в сочетании с биопсией преимущественно при центральной его форме (70,2%); катетеризация периферических бронхов с аспирационной биопсией главным образом при периферической его форме (80%) и другие биопсические методы (55,1%). Нередко их использование являлось основным средством верификации рака и его гистологической структуры. Лишь у 4,3% больных из-за объективных трудностей диагноз первичного рака, сочетающегося с туберкулезом легких, был установлен только в результате операции (3,6%) или на секций (0,7%).
В остальных случаях клиническая диагностика этих заболеваний оказалась возможной еще до операции или летального исхода.
Приведенные данные свидетельствуют о большом значении обсуждаемой проблемы, в разрешении которой должны сыграть роль дальнейшее усовершенствование и практическое освоение различных способов ранней диагностики рака.
Тем самым открываются пути и для успешного лечения больных, страдающих одновременно раком и туберкулезом органов дыхания. Еще не так давно многим таким больным отказывали в оперативном вмешательстве или даже в паллиативных методах терапии, опасаясь возможного обострения и быстрого прогрессирования туберкулеза. Однако с течением времени ситуация в этом отношении существенно изменилась. При ограниченном распространении опухолевого процесса, особенно при периферическом раке, теперь все чаще производят более экономные операции, которые не вызывают выраженных нарушений дыхания и кровообращения.
Вместе с тем при своевременно и правильно примененной антибактериальной терапии, как мы убедились на нашем опыте, во многих случаях можно не только предупредить обострение или рецидив туберкулеза, но и достигнуть его затихания или даже излечения. Непременным условием при этом должна быть достаточно длительная и контролируемая туберкулостатическая терапия как в до-, так и в послеоперационном периоде.
Тот же принцип следует реализовать в целях профилактики вспышки туберкулеза при применении лучевого или противоопухолевого химиотерапевтического лечения независимо от того, назначается ли оно как самостоятельный метод терапии, или как дополнительный к оперативному вмешательству.
Очевидно, что только при согласованной лечебной тактике фтизиатра, онколога, хирурга и радиолога может быть достигнут должный эффект и тем самым сохранена или продлена на длительный срок жизнь больных, страдающих раком и туберкулезом органов дыхания. Наряду с этим выявление больных с наиболее ранними и ограниченными формами туберкулеза легких и их полноценное лечение будут, несомненно, способствовать выздоровлению с минимальными остаточными морфологическими изменениями, что следует расценивать как одно из условий профилактики рака органов дыхания.
Итак, нами изложены основные вопросы этиологии, патогенеза, клиники, а также принципы терапии и профилактики туберкулеза органов дыхания. Каждый из них — весьма важная и в сущности самостоятельная проблема. И все же наибольшее значение, на наш взгляд, приобретает диагностика и дифференциальная диагностика этой болезни. Ведь навсегда сохранится в силе основной постулат медицинской науки и практики — кто хорошо и, добавим, своевременно распознает болезнь, тот хорошо ее лечит. Однако в современную эпоху, когда изменилась и осложнилась клиническая картина туберкулеза, при решении этой задачи нередко встречаются определенные затруднения. Они усугубляются еще и тем, что из почти 500 известных заболеваний органов дыхания многие весьма походят на туберкулез. Конечно, даже высококвалифицированному и опытному интернисту нелегко разобраться в этой мозаичной и многообразной патологии, которая стала предметом современной пульмонологии.
Но к этому следует стремиться каждому терапевту, педиатру, рентгенологу и прежде всего фтизиатру, который весьма часто встречается с разнообразной легочной патологией. Вот почему формирование нового профиля врача — фтизиопульмонолога — веление времени. Недаром к этому стремятся многие практические работники диспансеров, больниц, клиник и санаториев. Если данная книга окажется им в какой-то мере полезной, автор будет считать свою задачу выполненной.
- Вернуться в оглавление раздела "Пульмонология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Рецидивы туберкулеза имеют тенденцию к росту в связи распространенность МЛУ ТБ. Больные с рецидивами туберкулеза органов дыхания ежегодно пополняют контингенты противотуберкулезных диспансеров, в качестве основного источника формирования хронических деструктивных форм туберкулеза, а также распространения МЛУ штаммов микобактерий туберкулеза, и являются основным резервуаром туберкулезной инфекции.
Несмотря на значительные успехи, достигнутые в борьбе с туберкулезом, проблема этой инфекционной и социальной болезни сохраняет свою актуальность[1,с.45].
Показатель частоты ранних рецидивов отражает наличие дефектов в лечении и качестве обследования при переводе больных туберкулезом в неактивные группы диспансерного учета. Показатель частоты поздних рецидивов свидетельствует о распространенности туберкулезной инфекции, неблагоприятных медико-биологических и социальных факторах[2,с.26;3,с.6]
Одной из главных задач при оказании противотуберкулезной помощи населению в настоящее время является своевременность выявления туберкулеза. Другой первостепенной задачей является укрепление приверженности к лечению больных туберкулезом.
Республика Узбекистан обладает завидной инфраструктурой противотуберкулёзной службы и долгой историей эффективной борьбы с туберкулёзом. Программа борьбы с туберкулёзом имеет вертикальную структуру с широкой сетью учреждений. Несмотря на организационные изменения в системе здравоохранения,наличие различных факторов, влияющих на развитие устойчивых форм туберкулёза наблюдается увеличение количество больных с МЛУ туберкулёзом в связи, с чем увеличиваются рецидивы туберкулёзного процесса.
По данным ВОЗ в Республике Узбекистан среди впервые выявленных больных МЛУ ТБ встречается в 23%, а среди ранее леченных в 62 % случаев (Отчет ВОЗ за 2015). Причины рецидивов остаются недостаточно изученными. Взгляды исследователей относительно влияния тех или иных факторов на развитие рецидивов туберкулёза совпадают.
Следует предположить, что активизация усилий по выявлению и лечению туберкулеза легких на этапе до появления бактериовыделения более оправданна как с экономической, так и с эпидемиологической точки зрения.
В отечественной литературе недостаточно работ, посвященных изучению механизмов повышения качества выявления, особенностей течения и эффективности лечения рецидивов туберкулеза легких. Установлено, что клинико-рентгенологические проявления рецидивов туберкулеза легких, сопровождающегося бактериовыделением, значительно более выражены: типичны множественные крупные деструкции легочной ткани, высокий уровень резистентности к противотуберкулезным препаратам, характеризуется возникновением более распространенных форм туберкулеза, с возникновением деструкций и наличием сопутствующих заболеваний.
Нами было обследовано 50 больных, из которых впервые выявленные составили- 33, и рецидивы туберкулёзного процесса- 17. По клиническим формам распределение больных представлено в таблице.

1. Дробот Н.Н., Шевченко Н.П., Шаполовский В.В. Характеристика причин, индуцирующих развитие рецидивов легких // Журнал инфекционной патологии. 2013. Т. 20. №1-4 (январь-декабрь). С.142-143.
4. Отраслевые и экономические показатели противотуберкулезной работы в 2015- 2016 гг. Статистические материалы. М.: РИО ЦНИИОИЗ. 2017. 54 с.
5. Коломиец В.М., Дрёмова Н.Б., Абрамов А.В., Рублёва Н.В. Фармакоэкономический анализ эффективности основного курса лечения туберкулеза в условиях стационара //Человек и его здоровье. 2011. №1. С. 45-50.
6. Гельманова И.Е., Земляная Н.А., Едильбаев А.Б., Крук Е.А. Анализ стоимости противотуберкулезных мероприятий, ориентированных на пациента с туберкулезом, в городских амбулаторных условиях // Туберкулёз и болезни лёгких. 2016. Т. 94. № 7. 2016. С. 20-27.
7. Федеральные клинические рекомендации по диагностике и лечению туберкулеза органов дыхания. М., 2014. 38 с.
9. Пирогова Н.Д., Овсянкина О.В., Романенко О.М., Щипунова Л.Ю., Тюлькова Т.Е. Экономическая эффективность лечения туберкулеза с множественной лекарственной устойчивостью возбудителя // Туберкулез и социально значимые заболевания. 2016. №1. С. 79-80.
В современных эпидемических условиях развития туберкулезной инфекции проблема ранних рецидивов туберкулеза органов дыхания остается актуальной. Больные с рецидивами туберкулеза ежегодно пополняют контингенты противотуберкулезных диспансеров и могут быть одним из источников увеличения числа больных с хроническими формами туберкулеза, в том числе пациентов с лекарственной устойчивостью возбудителя туберкулеза к противотуберкулезным препаратам. Показатель частоты рецидивов характеризует качество лечебно-диагностических мероприятий как при проведении основного курса лечения, так и при переводе пациентов из активной в неактивную группу диспансерного наблюдения [1, с. 142].
По данным официальных источников в России эпидемиологические показатели по туберкулезу легких в 2017 г. имеют тенденцию к снижению. Так, заболеваемость туберкулезом органов дыхания в 2008 г. составила на 100 000 населения 82,5, в 2017 г. – 46,8; распространенность туберкулеза – 179,7 и 104,9 (соответственно); факт клинического излечения туберкулеза органов дыхания в 2008 г. – 31,5 случаев, в 2017 г. – 38,2; повторное заболевание туберкулезом: рецидивов в 2008 г. выявлено 11,4 и в 2017 г. снизилось до 9,0. Также отмечается существенная положительная динамика в эффективности лечения впервые выявленных больных. За указанный период времени прекращение бактериовыделения увеличилось с 65,4% до 70,7%, закрытие полостей распада в легких – с 50,8% до 62,9%. Абациллирование контингентов, состоящих на учете, составляет в 2008 г. 36,1%, в 2017 г. – 45,9%, с множественной лекарственной устойчивостью к противотуберкулезным препаратам за этот же период данный показатель оказался существенно ниже: 12,7% и 22,8% соответственно. Доля МЛУ у впервые выявленных больных имеет тенденцию к росту – 10,7 и 27,4 в 2008 г. и 2017 г. соответственно. Среди контингентов, состоящих на учете, этот показатель за указанный период имеет существенную тенденцию к росту – 23,4 и 54,0 [2, с. 13]. Аналогичные данные представлены другими авторами за период 2005–2016 гг. [3, с. 54; 4, с. 34]. Многие авторы анализируют частоту и причины возникновения рецидива туберкулеза легких. Вместе с тем недостаточно изучена эффективность лечения больных с впервые выявленным туберкулезом легких и с рецидивом заболевания в сравнительной оценке. Фармакоэкономический анализ основного курса лечения больных туберкулезом легких при первичном выявлении процесса проводился рядом авторов [5, с. 47; 6, с. 22], но не рассматривались экономическая значимость и ущерб, вызванный необходимостью повторного курса лечения пациента в связи с рецидивом туберкулеза легких.
Следовательно, целесообразно не только изучение причин рецидивов туберкулеза легких, но и принятие предупредительных мер по их развитию, что реально создаст условия для обоснованного снижения финансовых затрат на лечение больных и улучшение эпидемической ситуации по туберкулезу.
Цель работы: выявить ведущие причины, влияющие на эпидемическую ситуацию при туберкулезе легких и снижающие эффективность лечения при рецидиве заболевания, что усугубляет фармакоэкономические затраты при лечении больных с рецидивами туберкулеза легких.
Материалы и методы исследования. Проведен анализ медицинских материалов 138 пациентов, переведенных из активной группы диспансерного наблюдения в неактивную группу после завершения основного курса лечения. Выделены две группы наблюдения. Основную группу (1-я группа) составили 68 пациентов, у которых имели место рецидивы туберкулеза легких после перевода в неактивную группу диспансерного наблюдения; группа сравнения (2-я группа) представлена 70 пациентами, переведенными в третью группу диспансерного наблюдения и не имевшими повторного проявления туберкулезного процесса при наблюдении в неактивной группе.
Проведено сопоставление в группах наблюдения по следующим признакам: пол, возраст, структура клинических форм при впервые выявленном туберкулезе легких и рецидиве туберкулеза, сопутствующие туберкулезу заболевания, распространенность посттуберкулезных изменений в легких после завершения основного курса лечения, социальный статус больных, лекарственная устойчивость микобактерий туберкулеза к противотуберкулезным препаратам при исходном заболевании и рецидивах, эффективность лечения впервые выявленных больных и по поводу рецидива туберкулеза легких. Проведена оценка сроков и обоснованности перевода пациентов из активной в неактивную группу диспансерного наблюдения в соответствии с нормативными документами Минздрава РФ. Проанализированы сроки возникновения рецидива туберкулеза легких в неактивной группе диспансерного наблюдения.
Всем больным – как с впервые выявленным туберкулезом органов дыхания, так и с рецидивом заболевания – выполнялись комплексное клинико-рентгенологическое обследование, включая исследование мокроты / промывных вод бронхов на возбудитель туберкулеза (МБТ) методом микроскопии, ПЦР и посева на питательные среды, рентгенологическое обследование, в том числе компьютерная томография органов грудной полости. В показанных случаях проводились трахеобронхоскопия и другие виды инструментального исследования.
Результаты исследования и их обсуждение. При анализе по гендерному признаку и возрасту установлено, что туберкулез органов дыхания в обеих группах наблюдения в 3 раза чаще возникает у мужчин, чем у женщин. Причем как у мужчин, так и у женщин впервые выявленный процесс и повторное заболевание диагностированы в трудоспособном возрасте, преимущественно в 30–55 лет (p<0,05). Социальный статус пациентов разнообразен, существенное число составили безработные трудоспособного возраста – 41,7% в основной группе и 40,3% в группе сравнения.
Большее число пациентов с рецидивом туберкулеза легких выявлено в порядке активной обращаемости к врачу в медицинские учреждения общей лечебной сети или к фтизиатру в связи с симптомами воспалительного бронхолегочного заболевания (68,3%), остальные – при профилактических осмотрах. Обращает внимание факт, что врачи-терапевты в 33,8% случаев при обращении пациентов не учитывали анамнез больного, не выполняли алгоритм обследования пациента в медицинских учреждениях общей лечебной сети, что регламентировано нормативными документами Минздрава РФ [7].
У пациентов с ранними рецидивами преобладали инфильтративная (50,4%) и диссеминированная (17,4%) формы туберкулеза легких, что соответствовало клинической структуре впервые выявленного туберкулеза и не оказало влияния на развитие рецидива заболевания. По наличию бактериовыделения и распада легочной ткани основная группа и группа сравнения достоверно не отличались (p<0,01). Однако доля фиброзно-кавернозного туберкулеза, казеозной пневмонии составила соответственно 3,8% и 7,1% в группе с рецидивом заболевания, у пациентов с впервые выявленным процессом соответственно 0,9% и 3,1% (p<0,05).
При оценке влияния факторов риска на прогнозирование развития ранних рецидивов туберкулеза легких выявлены наиболее существенные факторы (табл. 1).
Прогноз развития ранних рецидивов туберкулеза легких под влиянием факторов риска
Вероятность развития ранних рецидивов туберкулеза легких, (%)
Дефекты в работе врачей ОЛС при обращении пациентов с бронхолегочной патологией

Эффективность лечения больных множественно-лекарственно-устойчивым туберкулезом зависит от приверженности больных к лечению. Уклонение от приема назначенных лекарственных средств, частые пропуски приема препаратов могут привести к безуспешному лечению или развитию широкой лекарственной устойчивости.
К сожалению, такой тип поведения не ограничивается амбулаторными больными или получающими лечение на дому. Больные, находящиеся в стационаре, прячут или выбрасывают лекарственные препараты.
Улучшение самочувствия и исчезновение симптомов болезни, ведут к еще более частому отказу от медикаментов. Тяжесть болезни, её продолжительность, функциональные нарушения и многочисленные сопутствующие заболевания не оказывают влияния на согласие с медицинскими рекомендациями. Исследования установили, что возраст, пол, этническая или расовая принадлежность, социально-экономический статус, уровень образования, состояние в браке, основы культуры и религиозные убеждения – не помогают идентифицировать тех, кто будет или уже стал неисполнительным пациентом [1, c. 288; 2, с. 214].
Эффективное лечение туберкулеза предусматривает прием многих лекарственных препаратов на протяжении длительного периода. Между тем самочувствие пациентов быстро улучшается, симптомы болезни исчезают, что создает впечатление благополучия, провоцирующего больного уклоняться от продолжения химиотерапии. Больные не понимают, что, хотя симптомы болезни исчезли, рентгенологическая динамика запаздывает. При прерывании лечения через некоторое время процесс может прогрессировать. Лечение с частыми перерывами может развиться устойчивость к препаратам второго ряда. Поэтому при лечении больных мультирезистентным туберкулезом следует учитывать это универсальное стремление и преодолевать его в течение всего курса химиотерапии.
Цель настоящего исследования – изучить частоту и причины отрыва от лечения больных множественно-лекарственно-устойчивым туберкулезом легких (МЛУ ТБ), получающих лечение в амбулаторных условиях.
Материалы и методы исследования. Под наблюдением находились 885 больных, состоящих на учете в противотуберкулезных диспансерах г. Ташкента. При исследовании на лекарственную чувствительность к противотуберкулезным препаратам первого ряда у них выявлена устойчивость к изониазиду (H) и рифампицину (R) по методу (HAIN test-систем) и тестом Xpert/MBT RIF (по данным Национальной Референс лаборатории РСНПМЦФиП). Больным назначены препараты второго ряда с их письменного согласия, подписанием договора между больным и медицинскими работниками.
Изучены причины отрыва от лечения 70 из 885 больных. Из 260 больных начали лечение в 2011 году – 22 больных (8,4%); из 625 начавших лечение в 2012 году из 48 больных (7,6%) на разных сроках лечения. Среди прервавших лечение преобладали мужчины – 58 (82,8%), женщин было 12 (17,2%). Определена резистентность к одному препарату R у 12 больных, к двум препаратам НR у 32 больных, к трем препаратам HRS у 12 больных, к 4 препаратам HRSE у 13 больных, к 5 препаратам HRSEZ у 1 больного.
Группы больных при включении в лечение препаратами второго ряда: впервые выявленные – 14, безуспешное лечение по 1 категории у 3 больных, безуспешное лечение по 2 категории у 3 больных, рецидив у 16 больных, другие – 34 больных.
Из 70 больных, оторвавшихся от лечения, фиброзно-кавернозный туберкулез легких диагностирован у 51 (72,9%), инфильтративный туберкулез легких диагностирован у 16 больных (22,8%), диссеминированный туберкулез легких у 3 больных (4,3%).
Среди оторвавшихся от лечения в возрасте от 20 до 30 лет – 6 больных (8,5%), от 31 до 40 лет – 16 больных (22,8%), от 41 до 50 лет – 21 больной (30,0%), от 51 до 60 лет – 20 больных (28,5%) и от 61 и старше- 7 больных (10%). Таким образом, среди больных, оторвавшихся от лечения, превалируют больные работоспособного и пожилого возраста.
Среди 70 МЛУ больных, которые по разным причинам прервали лечение, 5 больных считают себя здоровыми, 3 больных прервали лечение из-за социальных причин, 5 больных – лица без определенного места жительства, 4 больных отказались из-за плохой переносимости препаратов, 6 больных были не доступны в связи с тем, что не были известны, где проживают, 6 больных выехали за пределы республики на заработки, 3 пациента устали от лечения. 1 больной считает, что работа, а не лечение приоритет. 17 больных отказались от лечения в связи с утяжелением состояния и прогрессированием процесса. 15 больных прервали лечение в связи со стабилизацией процесса и отказались от длительного лечения. 5 больных прервали лечение из-за сопутствующего хронического алкоголизма и наркомании.
В начале лечения микобактерии туберкулеза обнаружены у всех больных. В динамике из 70 больных 27 (38,6%) перестали выделять микобактерии туберкулеза, 43 (61,4%) продолжали выделять микобактерии туберкулеза.
В течение первых 3-6 месяцев лечения прервали лечение 15 больных (21,4%), от 7 до 9 месяцев прервали лечение 27 больных (38,6%), от 10 до 12 месяцев прервали лечение 20 больных (28,6%), от 13 до 15 месяцев 8 больных (11,4%). Следует отметить, что больные чаще прерывали лечение за период от 7 до 9 месяцев лечения. Именно в этот период необходим частый контакт больного с врачом, которое позволяет немедленно выявить и постараться устранить побочные реакции и осложнения, возникающие на особенно ответственном начальном этапе химиотерапии.
Заключение. У большинства больных, нарушивших лечение, был распространенный фиброзно-кавернозный туберкулез легких. Отрыв от лечения МЛУ больными наблюдается одинаково часто как в связи с утяжелением состояния и прогрессированием процесса, так и в связи со стабилизацией процесса.
Преимуществом частых контактов между больным и врачом, осуществляющим химиотерапию, становится сокращение времени между прекращением лечения и действиями по возвращению больного на лечение.
- Туберкулез. Выявление, лечение и мониторинг по К. Томену. Женева, 2007. – 288 с.
- Sbarbaro J. A. Как часто пациенты прекращают химиотерапию преждевременно? В кн.: Выявление, лечение и мониторинг по К.Томену. Женева, 2007. – 214 с.
- Sbarbaro J. A. The patient-physician relationship: compliance revisited. Annals of Allergy, 1990, 64:325-332.
- Davidson B. L. A controlled comparison of directly observet therapy vs. self-admin-istered therapy for active tuberculosis in the urban United States Chest, 1998, 114: 1239-1243.
- Broekmans J.F. Control strategies and programmer management. In: Porter JDH, McAdam KPWJ, eds. Tuberculosis: back to the future. Chi chestier, Wiley, 1994:171-188.
Основные термины (генерируются автоматически): больной, лечение, препарат второго ряда, безуспешное лечение, препарат, HAIN, HRS, HRSE, HRSEZ, MBT.
Активность туберкулеза после резекции легкого. Радикальность резекции легкого при туберкулезе
В настоящее время в комплексной терапии туберкулеза легких, как известно, широко используются различные хирургические методы лечения (Л. К. Богуш, Н. П. Амосов, И. С. Колесников, А. А. Полянцев, Н. И. Герасименко, М. И. Перельман и др.). Среди них наибольшее распространение получила резекция легкого. Эта операция при туберкулезе в нашей стране впервые была с успехом выполнена Л. К. Богушем. В дальнейшем она нашла широкое применение в повседневной практике противотуберкулезных учреждений и заняла ведущее место во фтизиохирургии.
Многочисленные клинические наблюдения свидетельствуют о том, что своевременное удаление из организма основного очага туберкулезной инфекции способствует повышению эффективности антибактериальной терапии, избавляет больного от угрозы возникновения легочного кровотечения, опасности развития амилоидоза внутренних органов. Сам больной становится безопасным для окружающих.
Резекция легкого в комплексе с антибактериальной и общеукрепляющей терапией в подавляющем большинстве приводит к стойкому излечению больного.
Вместе с тем, опыт показывает, что с удалением основного очага инфекции из организма предрасположенность его к заболеванию туберкулезом в дальнейшем полностью не устраняется. В различные сроки после операции возможны также обострения и рецидивы заболевания. Возникновению обострений и рецидивов, несомненно, способствуют дефекты в проведении антибактериальной терапии до и после операции, степень активности туберкулезного процесса к моменту операции и объем самого оперативного вмешательства, несоблюдение больным после операции предписанного ему режима.
Многие авторы (В. С. Северов с соавт., Б. С. Кибрик, Н. И. Марков), анализируя причины возникновения обострений и рецидивов после операции, ведущую роль среди них отводят очагам обсеменения, оставляемым в легком после удаления основного очага поражения.
Действительно, опыт показывает, что при производстве частичных резекций легких удалить все туберкулезные очаги из легочной ткани практически невозможно. В оставшейся части легкого после его резекции то в большем, то в меньшем количестве остаются очаги обсеменения, которые, по мнению указанных авторов и служат причиной рецидива туберкулеза. При этом, как указывают некоторые авторы, частота возникновения рецидивов находится в прямой зависимости от количества оставшихся очагов.
Активность туберкулезного процеса в повседневной практике, как известно, определяется обычно на основании клинико-рентгенологических и лабораторных данных. Однако, среди многочисленных тестов абсолютно надежного среди них еще нет, и нередко, они оказываются недостоверными (Л. К. Богуш, М. И. Перельман, 1960; А. Е. Рабухин, 1970; М. И. Ойфебах, 1970; Н. М. Николаев, 1972 и др.). В этом неоднократно убеждались и мы.
- Вернуться в оглавление раздела "Хирургия"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

